Диагностика в хирургии.pptx
- Количество слайдов: 36

Диагностика в хирургии Мартынюк А. П.

Безусловно, конкретного больного можно вылечить разными способами, но за рубежом давно существуют жесткие "правила" - стандарты лечения, гарантирующие право больного на наилучший результат лечения. Стандарты необходимы и для оценки качества лечения и ведения документации, а также при возникновении конфликтов. Идеальным стандартом мог бы быть алгоритм действия. Однако, фактически алгоритм возможен лишь для машины (компьютера) так как предусматривает включение абсолютно всех деталей. Человек же (мозг) может использовать только симультанный план - свернутый алгоритм, спонтанно складывающийся при изучении вопроса и в процессе практической деятельности. При этом, естественно, теряется множество деталей, подчас существенных. Качество стандарта зависит от того, какие и в каком количестве детали он включает (“необходимо и достаточно”). Форма представления стандарта очевидно должна быть “ТЕХНОЛОГИЧЕСКОЙ”, т. е. должна иметь нумерованные пункты и подпункты, отражающие строгую последовательность, как это делается в технической документации. Общий принцип составления стандарта с краткими обоснованиями представляется нам следующим.

1. Опорные симптомы для диагноза (ДЗ) с учетом формы и стадии заболевания: а) в анамнезе, б) органолептически, в) при дополнительных методах обследования (лабораторных, лучевых и специальных методах). 2. Тактика консервативного и оперативного лечения с указанием сроков и условий. 3. Выбор метода анестезии. 4. Интраоперационная диагностика и тактические варианты. 5. Особенности послеоперационного ведения больного. 6. Необходимый объем обследования кроме (1 -в). 7. Прочие замечания. Предвидя возможные возражения против составления стандартов, хочу привести дополнительные аргументы. 1. Стандарты отражают личный опыт автора, рассчитаны на конкретные условия и определенный уровень знаний пользователя. 2. Мысль не имеет другой формы существования кроме слова и ссылки на сложности составления стандарта могут быть лишь свидетельством отсутствия четких знаний в голове. Поэтому, только составив самостоятельно несколько стандартов, врач может быть уверен, что его голова способна “вырабатывать” симультанный план, 3. Стандарт не может охватить бесконечное многообразие вариантов и уже в силу этого не "связывает" инициативу. В то же время, он гарантирует минимум ошибок; но любые отклонения от стандарта требуют от врача специальной аргументации. 4. Только на основе стандарта можно резко увеличить эффективность и качество диагностических и лечебных процедур! Каждый стандарт должен приниматься и утверждаться специальной комиссией включающей представителей: а) профессиональной ассоциации (хирургов, терапевтов и пр. ), б) ФОМС и страховых компаний, в) регионального управления здравоохранения.

После утверждения он становится обязательным для исполнения во всех лечебных учреждениях и является основой для оценки качества, при судебно-медицинской экспертизе и сертификации профессионального уровня врача. Медицинская документация (медицинская карта, история болезни) должна отражать содержание стандарта и любые пробелы в ней должны оцениваться как его несоблюдение. В документации должны быть указаны причины и обоснования отступления от стандарта. Доказанная фальсификация стандарта должна повлечь за собою снятие аттестационной категории или даже запрет на право заниматься профессиональной деятельностью. Изменения могут быть внесены в стандарт только комиссией его утвердившей и по инициативе любого из участников. Логика составления и действия стандарта должна быть основана на том, что указанный в нем минимальный объем обследования ведет к правильному диагнозу. Диагностические и тактические предписания должны отвечать праву пациента на СОВРЕМЕННЫЙ уровень помощи (Аппендэктомия должна производиться в ККБ и в любой ЦРБ совершенно одинаково, плановая холецистэктомия в ЦРБ - только при наличии УЗИ и рентген контроля, а струмэктомия - при возможности пункционной биопсии и т. д. ). Из сказанного ясно, что стандарты создадут жесткие условия для лицензирования, при их введении ограниченные средства потребуют перераспределения и в силу этого уменьшатся существующие дефициты. Существующая несколько лет система МЭСов (медицинских экономических стандартов) фактически, и это давно признали ее авторы, никакого отношения к стандартам диагностики и лечения не имеет, а является лишь системой тарифов. Здесь не место для ее критики, хотя нельзя не упомянуть, что она сегодня является серьезным тормозом для совершенствования диагностики и лечения. В основу МЭСов положен средний койко/день, который мы сознательно в настоящую публикацию не включили, а в качестве аргумента приводим нижеследующие выдержки о сроках госпитализации.

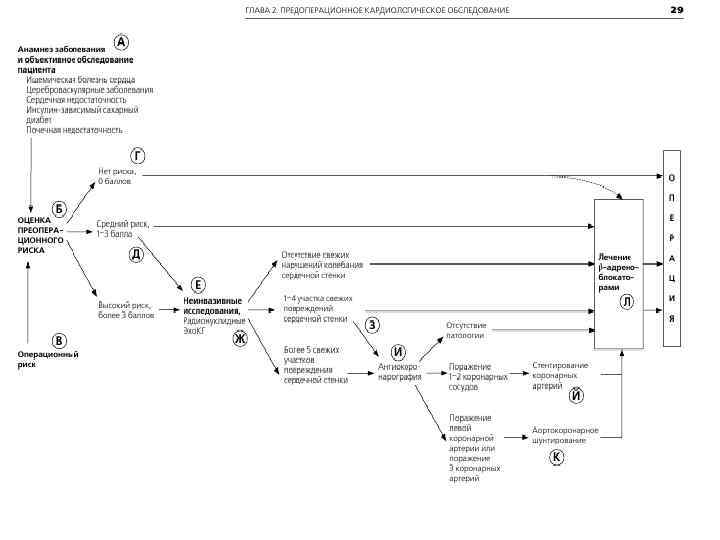
Предоперационные лабораторные исследования Ежегодно более 3 млрд. долларов расходуется в США на предоперационные исследования. Около 60% таких исследований увеличивают стоимость лечения, при этом не сокращают ни послеоперационные осложнения, ни смертность. Дополнительные методы исследования имеют много осложнений, порой малоинформативны и дают ложные результаты. Однако они, конечно же, позволяют обнаружить различные нарушения в состоянии здоровья пациента, что влияет на пред - и послеоперационное его ведение. Несмотря на это, тщательный сбор анамнеза и физикальное обследование на 96% достаточно для определения показаний к операции. Величину и риск оперативного вмешательства необходимо рассчитывать при определении метода обследования. Наиболее травматичны вмешательства в полости черепа, грудной и брюшной полостях. Пациенты без симптомов сопутствующей патологии и отсутствия ее в анамнезе, подвергающиеся плановым операциям, не нуждаются ни в каких предоперационных лабораторных исследованиях независимо от возраста. Отклонения в лабораторных данных не повышают риск послеоперационных осложнений. Основной метаболический спектр (ОМС), включает определение электролитов , глюкозы, азота, мочевины крови и креатинина. Он показан пациентам с острыми заболеваниями, потому что отклонения в электролитном балансе повышают риск развития осложнений в течение пред- и послеоперационного периода и усложняют их лечение. Общий анализ крови и электрокардиогра-мму делают больным с инсультом в анамнезе. Они определяют аритмии типа фибрилляции предсердий или просто наличие ИБС. Так как эти состояния увеличивают риск развития послеоперационных сердечных осложнений, требуются предоперационные обследования.

Пред- и послеоперационные сердечные осложнения –самая частая причина серьезных осложнений и смертности при плановых операциях. Именно поэтому лица с ишемической болезнью сердца (ИБС) в анамнезе, так же как и с её симптомами или факторами риска, требуют дальнейшего предоперационного обследования сердечной функции. Больные с подтвержденным атеросклерозом периферических сосудов должны рассматриваться как с ИБС, пока не установлено её отсутствие. У пациентов с заболеваниями легких при недавнем изменении симптомов показана предоперационная рентгенография органов грудной полости для определения обострения или прогрессирования процесса. Исследования функции внешнего дыхания и артериальных газов крови проводят при выраженном обструктивном заболевании дыхательных путей при операции на грудной или верхнем этаже брюшной полости, но не у всех больных. Оптимально выполнение предоперационной спирометрии при операции на органах грудной или на верхнем этаже брюшной полости, а также при выраженном заболевании дыхательного тракта, выявленном при тщательном сборе анамнеза и физическом осмотре. Также спирометрия может быть полезна у пациентов с хронической обструктивной болезнью лёгких или бронхиальной астмой, если после клинической оценки остались сомнения в степени обструкции. Увеличение артериального парциального давления СО 2 выше 45 мм рт. ст. — фактор риска возникновения лёгочных осложнений. Сокращения риска можно достичь прекращением курения за 8 недель перед операцией, использованием бронхолитиков или глюкокортикоидов, устранением инфекции и выполнением рекомендаций, направленных на увеличение подвижности грудной клетки.

О функции печени говорят такие показатели, как протромбиновое время, международное нормализованное отношение (МНО) и частичное тромбопластиновое время. Их исследования показаны пациентам с далеко зашедшими заболеваниями печени, потому что у таких больных отмечают повышенный риск периоперационных инфекций, кровоизлияний и раневых осложнений. Остаётся спорным, является ли сахарный диабет независимым фактором риска для послеоперационных осложнений, однако он существенный фактор риска для других сопутствующих заболеваний типа ИБС и хронической почечной недостаточности. Концентрация альбумина сыворотки — лучший прогностический признак результатов оперативного лечения. Умеренное недоедание не влияет на послеоперационные осложнения, но пациенты с серьёзным истощением могут иметь анемию, нарушения в электролитном составе и дефекты коагуляции. Если они подвергаются плановой операции, то полезно предоперационное усиленное питание. Уровень альбумина сыворотки — очень надёжный индикатор повышенного операционного риска. Нарушение функции почек предрасполагает к электролитным нарушениям, которые увеличивают риск анестезиологических осложнений и интраоперационных аритмий. Таким образом, показаны оценка и предоперационная нормализация отклонений в электролитах и анемии. Должны быть исследованы гематологические нарушения в анамнезе , такие как анемия, тромбоцитопения, повышенная кровоточивость. Они оказывают влияние на послеоперационную заболеваемость и требуют выявления анемии, тромбоцитопении и отклонений в свертывающей системе. При сборе анамнеза нужно обращать внимание на курение и употребление алкоголя. Выявление заболеваний печени у лиц со злоупотреблением алкоголем в анамнезе может оптимизировать их состояние перед плановой операцией. Прекращение курения за 8 недель значительно уменьшает послеоперационные лёгочные осложнения; однако, некоторая польза может быть даже тогда, когда курить прекращают за нескольких дней перед вмешательством.







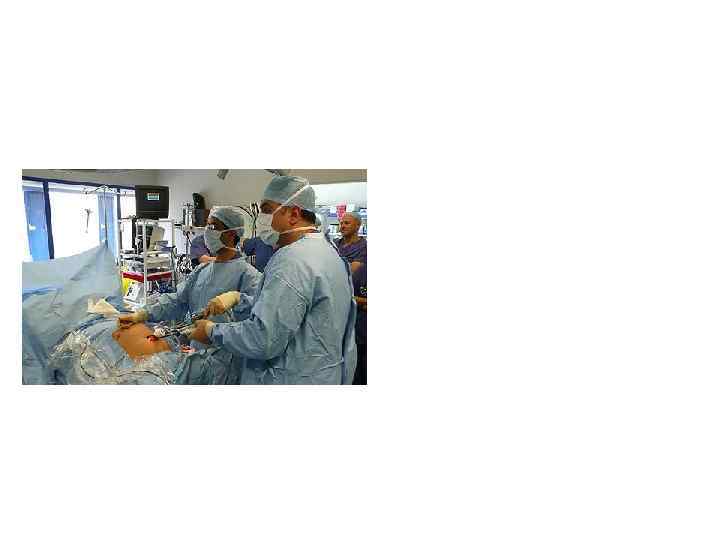
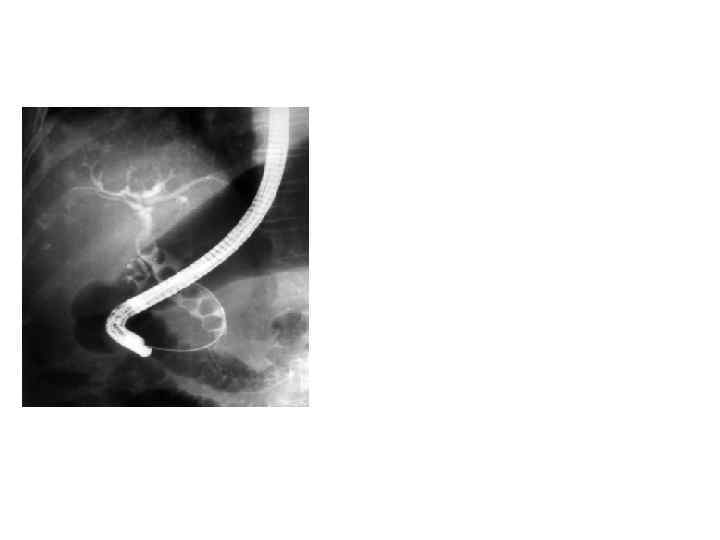

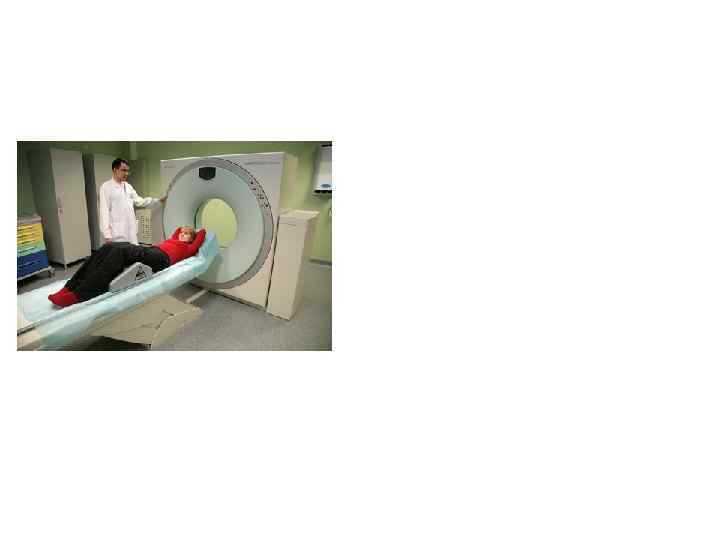
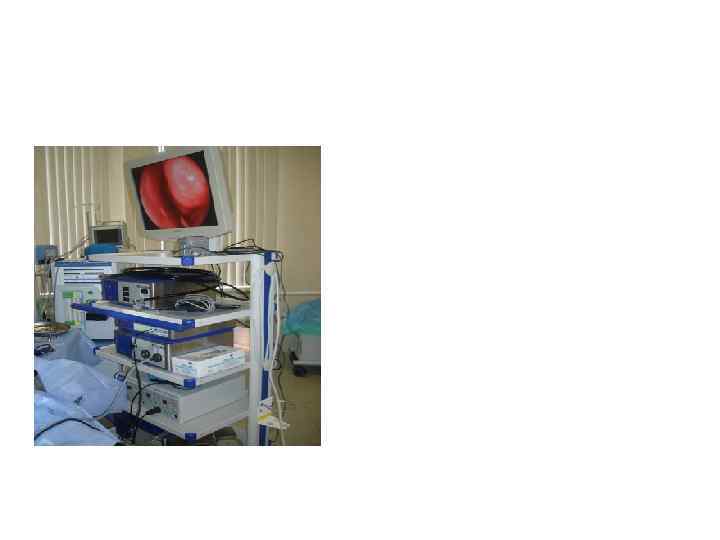
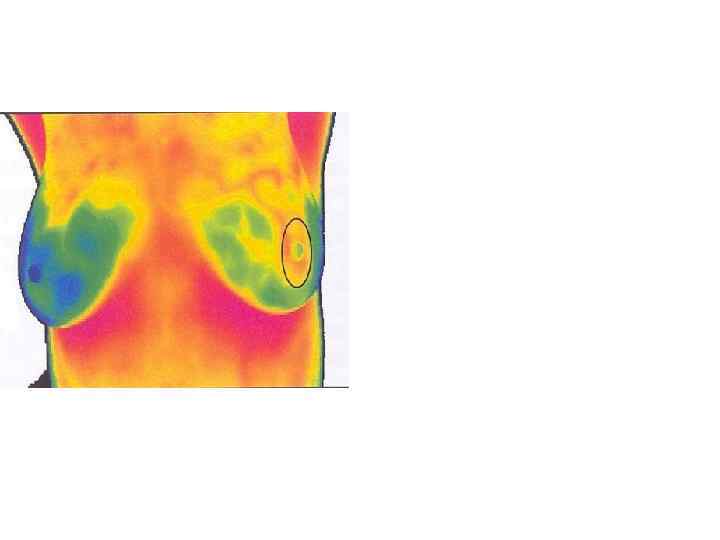
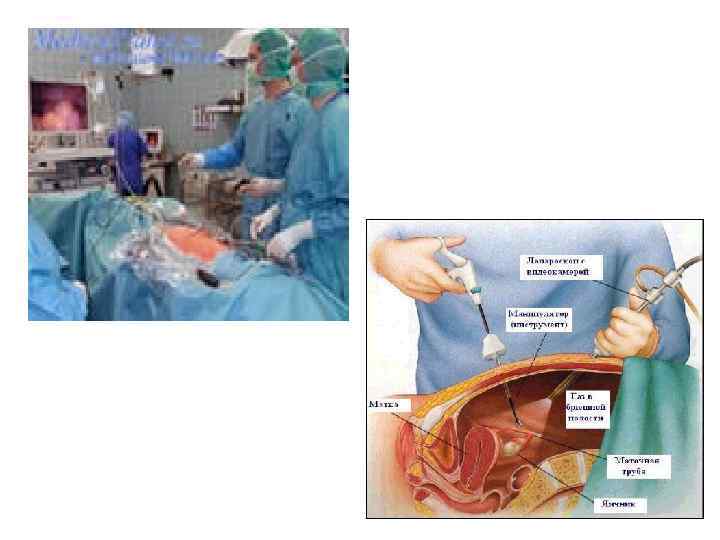
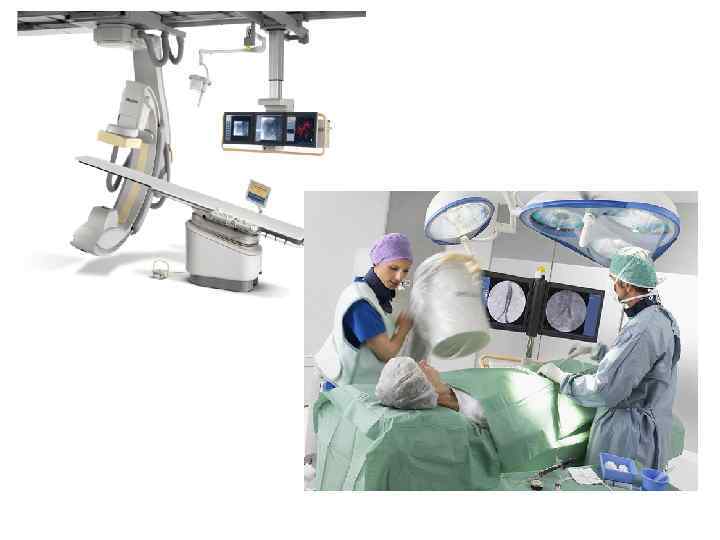
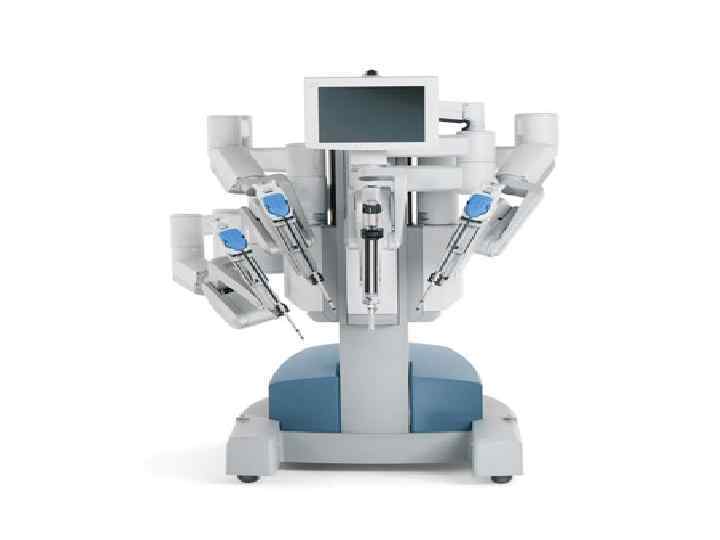
Автоматизированная оптическая диагностика сосудистой патологии
Диагностика в хирургии.pptx