баха.pptx
- Количество слайдов: 16

Диагностика послеоперационных грыж, способы хирургического лечения. Применение современных технологии и иновационных мктодов
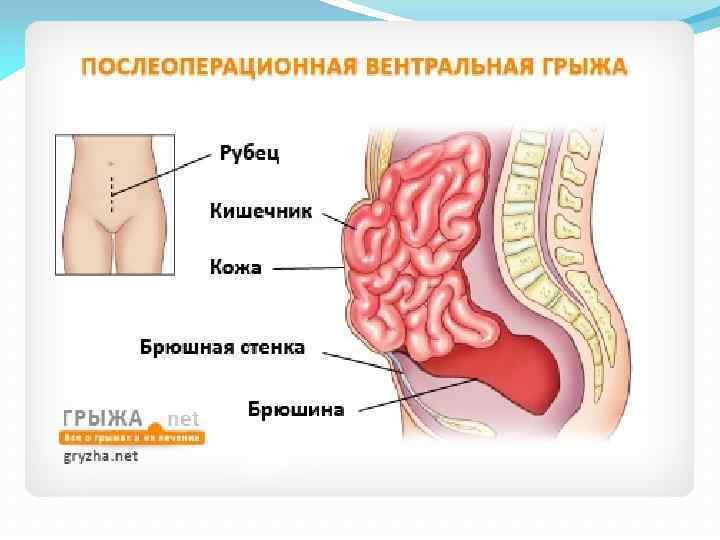
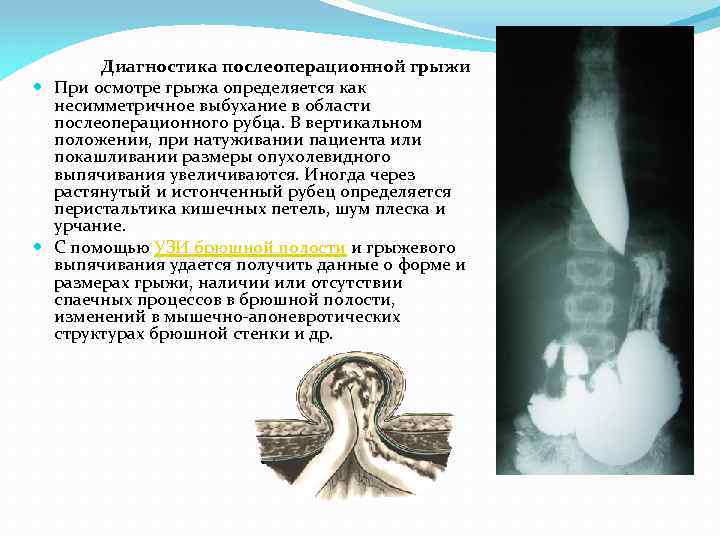
Диагностика послеоперационной грыжи При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание. С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно апоневротических структурах брюшной стенки и др.
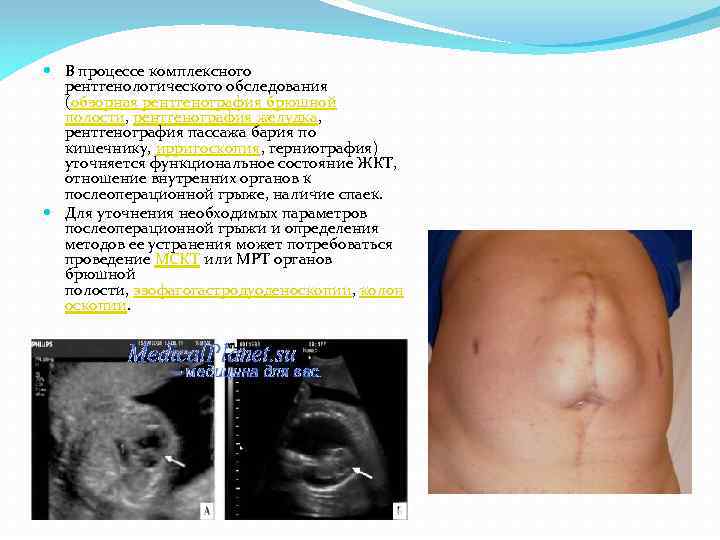
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колон оскопии.

МРТ органов брюшной
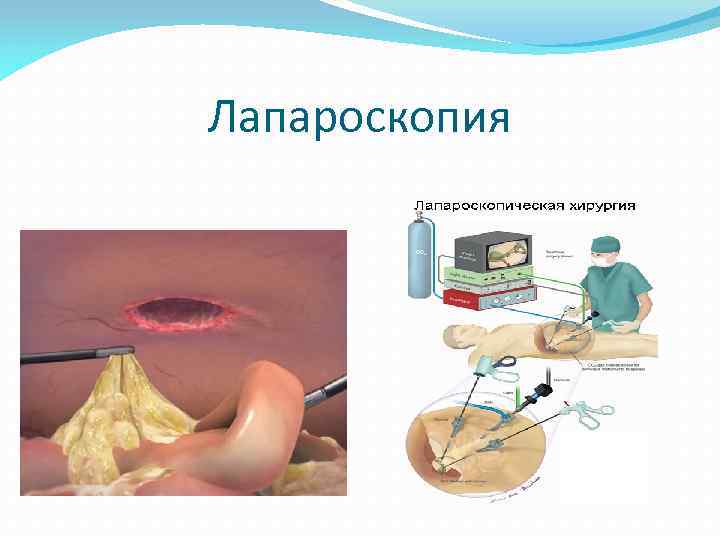
Лапароскопия

Методы пластики передней брюшной стенки. Сотрудники нашей группы владеют всеми известными современной хирургии видами пластики передней брюшной стенки, применяемыми в хирургическом лечении послеоперационных вентральных грыж. В настоящее время мы можем предложить Вам в зависимости от размеров грыжевого образования и грыжевых ворот, а также общего состояния Вашего здоровья следующие способы пластики передней брюшной стенки: собственными тканями и с применением полимерных имплантатов.

Пластика передней брюшной стенки с применением полимерных имплантатов. Наиболее рациональный способ пластики передней брюшной стенки при послеоперационной вентральной грыже закрытие грыжевого дефекта или зоны ушивания передней брюшной стенки полимерным имплантатом. Особенностью закрытия грыжевого дефекта без натяжения тканей является то, что при этом не возникает напряжения собственных тканей организма, а имплантат прорастает прочной соединительно тканной капсулой. При этом виде пластики у больного в послеоперационном периоде практически отсутствуют боли в зоне операции, наступает более ранняя реабилитация.

Пластика передней брюшной стенки собственными тканями заключается в ушивании дефекта апоневроза передней брюшной стенки нерассасывающейся нитью. При этом хирургом формируется удвоение апоневроза (его дупликатура). Пластика собственными тканями без значительного их натяжения возможна только лишь при небольшом размере грыжевого дефекта. При больших размерах послеоперационной грыжи после иссечения рубцовых тканей и грыжевого мешка остается обширный дефект. При закрытии большого по размерам грыжевого дефекта путем натяжения и сшивания краев грыжевых ворот в результате нарушения кровообращения и иннервации тканей, а также прорезывания тканей нитями нарушаются процессы сращения. Это значительно увеличивает вероятность рецидива послеоперационной грыжи. Кроме того при выполнении данного вида пластики высока вероятность развития и дыхательной недостаточности, которая возникает в результате увеличения внутрибрюшного давления.
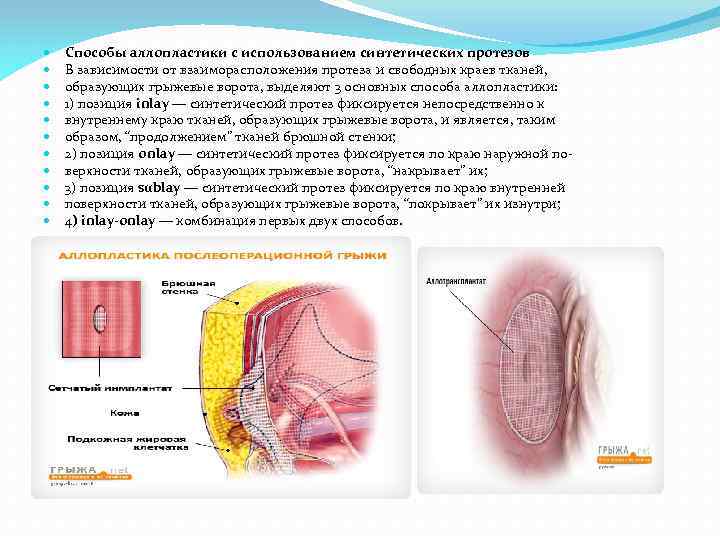
Способы аллопластики с использованием синтетических протезов В зависимости от взаиморасположения протеза и свободных краев тканей, образующих грыжевые ворота, выделяют 3 основных способа аллопластики: 1) позиция inlay — синтетический протез фиксируется непосредственно к внутреннему краю тканей, образующих грыжевые ворота, и является, таким образом, “продолжением” тканей брюшной стенки; 2) позиция onlay — синтетический протез фиксируется по краю наружной по верхности тканей, образующих грыжевые ворота, “накрывает” их; 3) позиция sublay — синтетический протез фиксируется по краю внутренней поверхности тканей, образующих грыжевые ворота, “покрывает” их изнутри; 4) inlay-onlay — комбинация первых двух способов.

Техника аллопластики при послеоперационных вентральных грыжах На всем протяжении иссекается старый послеоперационный рубец. Гры жевое выпячивание ликвидируется вскрытием грыжевого мешка, отделением и вправлением его содержимого в брюшную полость. Имеющийся дефект перед ней брюшной стенки по возможности ушивается. На дефект и заходя за его край на 6 7 см на неизмененный апоневроз, укладывается и подшивается от дельными капроновыми швами аллотрансплантат. Послойные швы на рану.

Современные технологии лечения грыж живота На современном этапе в герниологии для пластики дефектов брюшной стенки в подавляющем большинстве случаев применяются искусственные материалы. Именно во многом благодаря их использованию удаётся в несколько раз увеличить надёжность и радикальность хирургических вмешательств, выполняемых с целью устранения грыж живота.

Эндопротезы сейчас выпускают в виде мелкоячеистых сетчатых пластинок. Крепятся они по типу заплаты специальными нитями, скобами или «липучками» в области грыжевых ворот. При этом дефект покрывается с избытком, вследствие чего предупреждается натяжение и повреждение окружающих тканей. В течение трёх четырёх недель после такой операции сетчатый имплантат прорастает соединительной тканью и на протяжение всей дальнейшей жизни пациента служит надёжной мерой профилактики развития рецидива заболевания. Вариантов данной операции несколько. Это и способ Лихтенштейна (Lichtenstein), и Шоудайса (Shouldice), и лапароскопический подход – каждый из них имеет свои показания.

Последнее поколение аллопластических материалов, изготавливаемых на основе полиэстера, полипропилена, политетрафлюороэтилена, а также различных композиционных и новейших шовных материалов позволило в значительной мере снизить риск повторного формирования грыжи. После такой ненатяжной герниопластики риск возврата заболевания не превышает 1%, ведь ткани при ней не стягиваются, и хирург не пытается насильно сопоставить сшить края грыжевых ворот. Именно сетка, берёт на себя всю нагрузку, которую должны были нести мягкие ткани. Кроме того, здесь значительно минимизируется вероятность возникновения ранних постоперационных осложнений, уменьшается выраженность болевого синдрома и сокращается продолжительность реабилитации пациентов. Именно поэтому в настоящее время описываемый метод во всём мире считается лучшим.

Накопленный годами опыт свидетельствует о том, что герниопластике без натяжения следует отдавать предпочтение при рецидивах вентральной грыжи с выраженным нарушением структуры прилегающих к дефекту в брюшной стенке тканей. Это единственно возможный подход в лечении лиц с большими и гигантскими грыжами, когда ввиду недостатка аутоматериала даже не получается сшить края грыжевых ворот, не говоря уже о создании дуплиатуры. К тому же после установки современного сетчатого имплантата пациенты довольно быстро возвращаются к своему обычному образу жизни, а в среднем спустя месяц уже увеличивают нагрузку, вплоть до занятий спортом и подъёма грузов весом до пяти семи килограммов (после получения на это разрешения лечащего врача).

Другой вариант – это герниопластика местными тканями (фасциально апоневротическая либо мышечно апоневротическая) применяется обычно только у лиц молодого возраста с неосложнёнными грыжами живота небольших размеров. Основными недостатками этого способа лечения являются выраженный болевой синдром, длительный срок постоперационного восстановления (около полутора двух месяцев) и более высокая частота возникновения рецидивов заболевания (вплоть до 10 15%).
баха.pptx