Диф заб печени_2012_2.ppt
- Количество слайдов: 53

Диагностика, лечение и профилактика диффузных заболеваний печени (Лекция 2: «Циррозы печени» ) Платошкин Э. Н. 2012
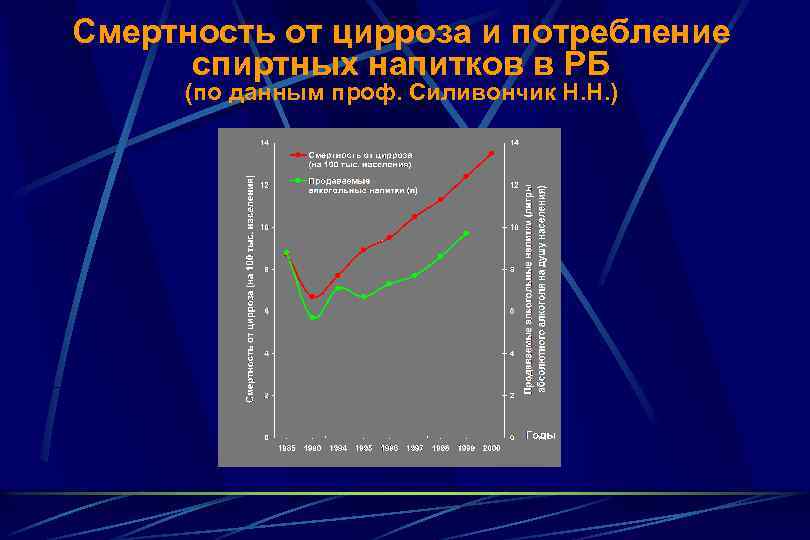
Смертность от цирроза и потребление спиртных напитков в РБ (по данным проф. Силивончик Н. Н. )

Распространенность ЦП В экономически развитых странах: 14 -30 случаев на 100000 населения В США: 3, 5% населения В Италии: 9, 5% населения В странах СНГ: 1 % населения Смертность от цирроза печени в Республике Беларусь возросла почти в 2 раза за последние 10 лет
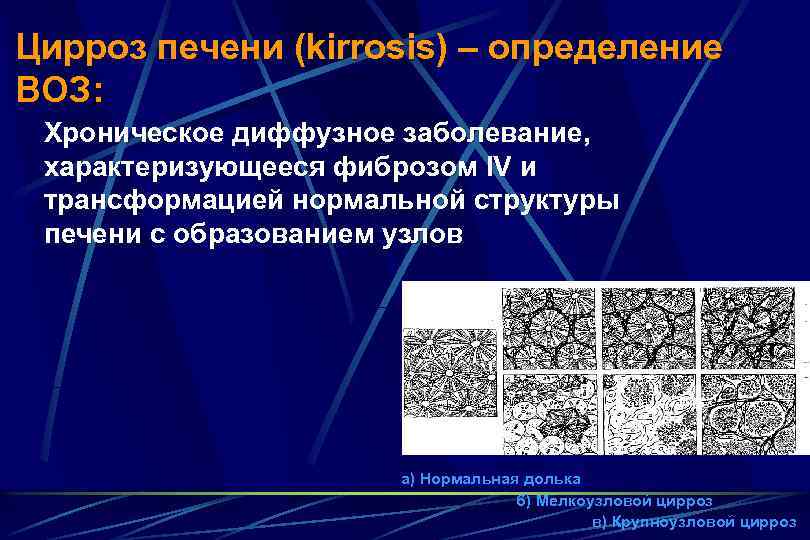
Цирроз печени (kirrosis) – определение ВОЗ: Хроническое диффузное заболевание, характеризующееся фиброзом IV и трансформацией нормальной структуры печени с образованием узлов а) Нормальная долька б) Мелкоузловой цирроз в) Крупноузловой цирроз

МКБ Х: K 74. 3 Первичный билиaрный цирроз K 74. 4 Вторичный билиaрный цирроз K 74. 5 Билиaрный цирроз неуточненный K 74. 6 Другой и неуточненный цирроз печени Цирроз (печени): . БДУ. криптогенный. крупноузловой [мaкронодулярный]. мелкоузловой [микронодулярный]. смешанного типa. портaльный. постнекротический

Градации цирроза печени по этиологии (вирусный, алкогольный, метаболический, билиарный: первичный и вторичный, кардиальный, токсический, лекарственный, криптогенный); по течению (медленно прогрессирующий, быстро прогрессирующий и стабильный); по морфологии (мелкоузловой, крупноузловой, смешанный); по степени выраженности печеночно-клеточной недостаточности (компенсированная, субкомпенсированная и стадия выраженной декомпенсации) и портальной гипертензии (компенсированная, начальной декомпенсации и декомпенсированная стадия); по классу тяжести согласно критериям Чайлда-Турко-Пью (А, В, С).
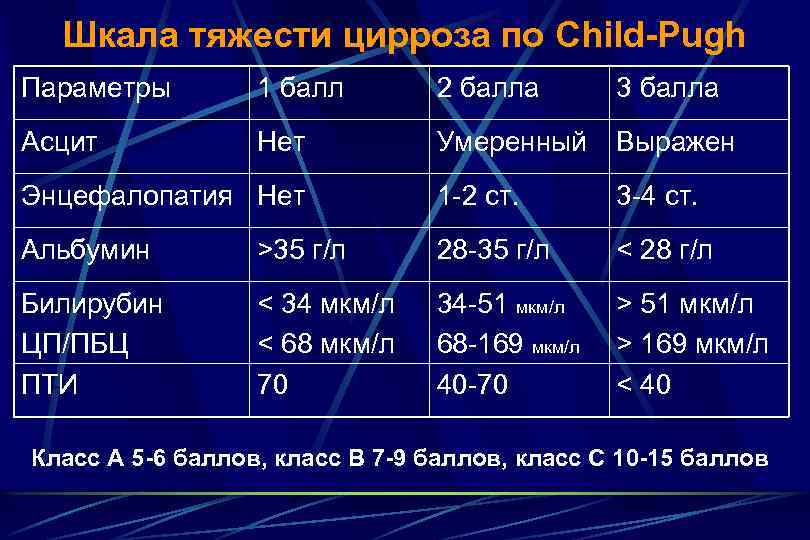
Шкала тяжести цирроза по Child-Pugh Параметры 1 балл 2 балла 3 балла Асцит Нет Умеренный Выражен Энцефалопатия Нет 1 -2 ст. 3 -4 ст. Альбумин >35 г/л 28 -35 г/л < 28 г/л Билирубин ЦП/ПБЦ ПТИ < 34 мкм/л < 68 мкм/л 70 34 -51 мкм/л 68 -169 мкм/л 40 -70 > 51 мкм/л > 169 мкм/л < 40 Класс А 5 -6 баллов, класс В 7 -9 баллов, класс С 10 -15 баллов
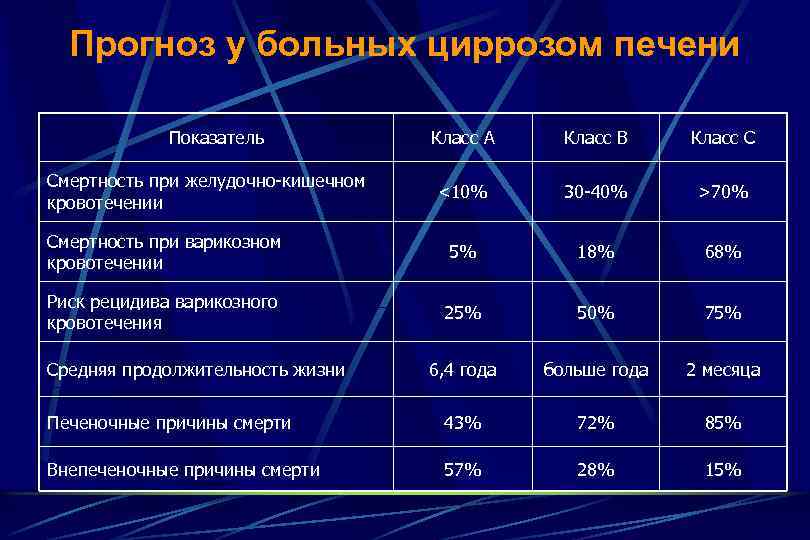
Прогноз у больных циррозом печени Показатель Класс А Класс В Класс С <10% 30 -40% >70% Смертность при варикозном кровотечении 5% 18% 68% Риск рецидива варикозного кровотечения 25% 50% 75% 6, 4 года больше года 2 месяца Печеночные причины смерти 43% 72% 85% Внепеченочные причины смерти 57% 28% 15% Смертность при желудочно-кишечном кровотечении Средняя продолжительность жизни

Патогенез ЦП Прогрессирование патогенетических механизмов активного гепатита Функционирование механизма самопрогрессирования цирроза

Клинические симптомы ЦП Слабость Дискомфорт в области правого подреберья Повышение температуры тела Желтуха Снижение массы тела Кожный зуд Носовые кровотечения «Синячки» на коже Увеличение живота Отеки
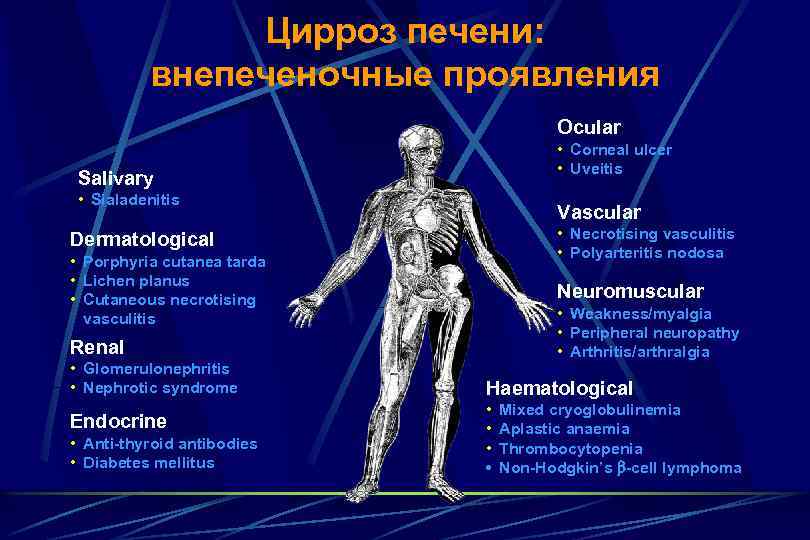
Цирроз печени: внепеченочные проявления Ocular • Corneal ulcer • Uveitis Salivary • Sialadenitis Vascular • Necrotising vasculitis • Polyarteritis nodosa Dermatological • Porphyria cutanea tarda • Lichen planus • Cutaneous necrotising vasculitis Neuromuscular • Weakness/myalgia • Peripheral neuropathy • Arthritis/arthralgia Renal • Glomerulonephritis • Nephrotic syndrome Endocrine • Anti-thyroid antibodies • Diabetes mellitus Haematological • • Mixed cryoglobulinemia Aplastic anaemia Thrombocytopenia Non-Hodgkin’s b-cell lymphoma

Физикальные данные при ЦП Прямые: Желтуха Увеличение размеров и плотности печени Увеличение селезенки Асцит Венозные коллатерали на передней брюшной стенке Сосудистые звездочки Косвенные: Снижение массы тела или др. признаки нарушения статуса питания Геморрагические проявления Отеки Гидроторакс Гинекомастия у мужчин, аменорея у женщин

Инструментальные данные при ЦП Увеличение размеров печени, изменение структуры ее ткани и сосудистого рисунка Расширение сосудов портальной системы (vv. Portae, lienalis, mesenterica) Увеличение селезенки Асцит Снижение поглощения и неравномерное накопление печенью радиофармпрепарата Венозные коллатерали (пищевод, желудок, эктопические локализации) Портальная гипертензионная гастропатия

Стадии хронического гепатита (по V. Desmet и соавт. , 1994) 0 – Фиброз отсутствует I - Слабый фиброз (перипортальный фиброз) II – Умеренный фиброз (пери- и порто-портальные септы – одна или две) III – Тяжелый фиброз (септ больше, но еще не цирроз) IV – Цирроз (нарушение архитектоники печени)

Биомаркеры оценки степени выраженности стеатоза-фиброза печени В 2007 г. проведена оценка следующих маркеров степени выраженности стеатоза - стеатофиброза: adiponectin, resistin, insulin, glucose, tumor necrosis factor (TNF)-alpha, interleukin (IL)-6, IL-8, total CK 18 (as measured by M 65 enzyme-linked immunosorbent assay [ELISA]; a measurement of overall cell death due to both apoptosis and necrosis), and caspase cleaved CK 18 (as measured by M 30 ELISA; a specific measurement of apoptosis). Установлено, значимым являются: Комбинация показателя апоптоза (M 30) и некроза (M 65 M 30), сывороточного адипонектина и ресистина Younossi ZM, Baranova A, Jarrar M, et al. Non-invasive diagnostic biomarkers for non -alcoholic steatohepatitis (NASH). Hepatology. 2007; 46(4 Suppl 1): 733. [#1116]

Оценка прогрессирования фиброза печени Использование стандартных исследований УЗИ, КТ, МРТ, в сопоставлении с результатами биопсии, показали низкую общую точность этих вариантов для оценки прогрессирования по линии гепатитцирроз. S Saadeh et al. (2002) The utility of radiological imaging in non-alcoholic fatty liver disease. Gastroenterology 123: 745– 750 Limanond P et al. (2004) Macrovesicular hepatic steatosis in living related liver donors: correlation between CT and histologic findings. Radiology 230: 276– 280 Fishbein MH and Stevens WR (2001) Rapid MRI using a modified Dixon technique: a non-invasive and effective method for detection and monitoring of fatty metamorphosis of the liver. Pediatr Radiol 31: 806 – 809 Fishbein M et al. (2005) Hepatic MRI for fat quantitation: its relationship to fat morphology, diagnosis, and ultrasound. J Clin Gastroenterol 39: 619– 625 Известно, что прогрессирование ХДЗП сопровождается субъективными ощущениями изменением плотности печени. На этом основан метод эластографии печени (прибор «Фиброскан» ).

Международные согласованные рекомендации по менеджменту цирроза печени Основные принципы питания больных циррозом печени Потребление энергии: 35 -40 ккал/кг; потребление белка: 1, 2 -1, 5 г/кг в сутки; при необходимости - пищевые добавки или энтеральное питание : - обычно смеси на основе цельных белков - при асците – концентрированные высокоэнергетические смеси - при усилении признаков ЭП – смеси на основе разветвленных АК

Портальная гипертензия (ПГ) это синдром повышения давления в бассейне воротной вены, вызванный нарушением кровотока различного происхождения в портальных сосудах, печеночных венах и нижней полой вены ECPHR of the Baveno IV, 2005

Источники кровотечения при ПГ Варикозно расширенные вены пищевода (ВРВП). Частота встречаемости при ЦП – 2580%. Кровотечения из них развиваются в 50% ВРВ желудка (частота встречаемости при ЦП – 6 -78%; кровотечения встречаются в 20 -30%) Портальная гипертензивная гастропатия (ПГГ). Частота встречаемости при ЦП – 50 -60%. При 2 степени ПГГ кровотечения развиваются в 100% случаев De Francalis К ECPHR of the Baveno IV J Hepatol 2005, 43: 167 -176

Стандартизация варикоза: что должно быть обязательно указано врачем-эндоскопистом? Локализация вен Форма Цвет «Красные знаки» Признаки кровотечения Изменения слизистой пищевода (МUSE) – т. е. эзофагит! Японское научное общество по изучению портальной гипертензии, 1991

Кровотечения из ВРВ пищевода и желудка - являются самым частым и опасным для жизни больного осложнением ПГ и развивается у 80% пациентов - для 22 -84% больных первый эпизод кровотечения является смертельным - у 50 -70% пациентов в течение нескольких дней возникает рецидив - 2 -х летняя выживаемость после первого кровотечения не превышает 40%

Факторы риска кровотечения из ВРВ ЖКТ и профилактика - Размеры варикозных вен - Наличие red color signs (ангиоэктазий слизистой оболочки над венами) - Тяжесть заболевания печени (класс тяжести ЦП по Child-Turcotte-Pugh) - Эзофагит* Профилактика: первичная: неселективные бета-блокаторы (В/С или красные знаки +ВРВП 1 ст – [IIa, C]; +ВРВП 2 -3 ст – [I, A]) эндоскопическое лигирование (В/С или красные знаки +ВРВП 2 -3 ст - [I, A]) вторичная: бета-блокаторы + эндоскопическое лигирование [I, A] TIPS, хирургические шунты (ЦП А-В) [I, A] трансплантация печени (ЦП C) [I, A]

Методы лечения кровотечения из варикозно расширенных вен пищевода Баллонная тампонада временно (<24 ч) [I, B] Лигирование или склерозирование в сочетании с вазоактивными препаратами (терлипрессин или соматостатин или октреотид) [I, A] Возмещение ОЦК (плазмозаменители, Er-масса) [I, B] Антибиотикопрофилактика (норфлоксацин, ципрофлоксацин [I, A] , цефтриаксон [I, B]) При признаках энцефалопатии - лактулоза При неэффективности – повторная попытка эндоскопической терапии или TIPS [I, С]

Хирургические методы лечения ПГ: Разобщающие операции (прошивание варикозных вен, транссекция пищевода и желудка, операция азиго-портального разобщения и др. ) Шунтирующие (портосистемное шунтирование (сплено-ренальный анастомоз, мезентерикокавальный анастомоз), трансюгулярный внутрипеченочный портосистемный шунт (TIPS) и др. ) Спленэктомия Трансплантация печени

Лекарственная терапия острого эпизода кровотечения из ВРВ Vasopressin (внутривенно: 20 ЕД болюсно за 20 мин. или 0, 30, 6 ЕД/мин капельно) Nitroglycerin (внутривенно капельно 40 -400 мкг/мин, лучше в комбинации с вазопрессином) Somatostatin (внутривенно 250 мкг болюсно или 250 -500 мкг/час капельно)
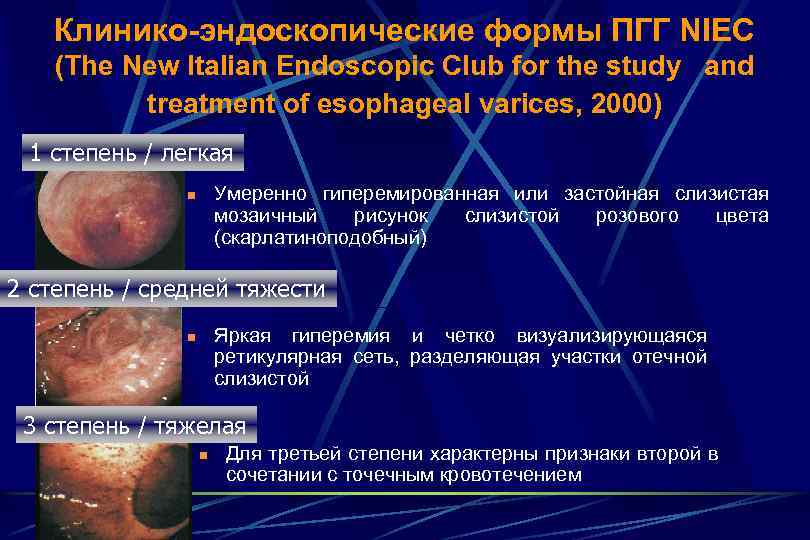
Клинико-эндоскопические формы ПГГ NIEC (The New Italian Endoscopic Club for the study and treatment of esophageal varices, 2000) 1 степень / легкая Умеренно гиперемированная или застойная слизистая мозаичный рисунок слизистой розового цвета (скарлатиноподобный) n 2 степень / средней тяжести Яркая гиперемия и четко визуализирующаяся ретикулярная сеть, разделяющая участки отечной слизистой n 3 степень / тяжелая n Для третьей степени характерны признаки второй в сочетании с точечным кровотечением

Портальная гипертензивная гастропатия подходы к лечению m. ИПП m. Цитопротекторы m. Бета-блокаторы m Соматостатин m Tрансюгулярный портосистемный шунт (ТIPS)

«Сначала ветер, потом - дождь» Kalk Причины вздутия живота у больных с диффузными заболеваниями печени: -нарушение внутриполостного и пристеночного пищеварения - нарушение всасывания в кишечнике - дисбиоз - диетические погрешности

Печеночная энцефалопатия (ПЭ) Симптомокомплекс потенциально обратимых психических и неврологических проявлений, развивающихся на фоне печеночно-клеточной недостаточности (острой или хронической) и(или) портосистемного шунтирования крови Теории патогенеза ПЭ: - токсическая теория - теория ложных нейротрансмиттеров - теория усиленной ГАМК-эргической передачи

Клинические проявления ПЭ Снижение памяти, внимания Неустойчивость настроения, неадекватное поведение Инверсия сна: бессонница ночью и сонливость днем Ухудшение выполнения профессиональных навыков Потеря интереса к ранее важным личностным ценностям Изменения сознания, интеллекта Нейромышечные нарушения Геморрагический синдром при снижении функции гепатоцитов! ПЭ выявляется у 70 -75% больных циррозом печени!

Диагностика и градация ПЭ: тип А (acute liver failure) l тип В (portal-systemic bypass) l тип С (cirrhosis): l l эпизодическая* l l персистирующая* l l спровоцированная спонтанная рецидивирующая легкая тяжелая зависимая от лечения минимальная** * клиническая диагностика, градация по критериям West Haven и шкале комы Glasgow ** нейроспихологическое и нейрофизиологическое тестирование

Стадии ПЭ (Ивашкин В. Т. , 2002) Стадия ПЭ Состояние сознания Интеллект Поведение Нейромышечные нарушения МПЭ (ла- Не изменено тентная) Не изменено Клинически не обнаруживается I Легкая Инверсия сна Снижение внимания, быстроты реакции Акцентуация личности, болтливость, раздражительность Нарушения тонуса, моторики, мелкоразмашистый тремор II Средняя Летаргия Отсутствие ориентации во времени, амнезия, нарушения счета Изменения личности страх, апатия, отсутствие торможения Астериксис, смазанная речь, гипорефлексия, атаксия III Тяжелая Сомноленция Неспособность к счету Неадекватность поведения, ярость, паранойя Гиперрефлексия, спастичность, нистагм, патологические рефлексы IV Кома Отсутствие сознания и реакции на боль Отсутствие функции Прекращение функции Арефлексия, потеря тонуса

Лечение ПСЭ Устранение провоцирующих факторов - отмена бензодиазепинов и других психотропных средств, диуретиков диета с ограничением белка очищение кишечника - высокие сифонные клизмы не менее 2 -х раз в сутки, энтеросорбенты, слабительные (Софтавак® и др. ) коррекция КОС Лекарственная терапия - неадсорбируемые дисахариды (лактулоза) - препараты, связывающие NH 4+ в крови (глютаминовая кислота) - препараты, усиливающие метаболизм NH 4+ в печени (L-орнитин-L-аспартат, альфакетоглютарат орнитина и др. ) - антибактериальные препараты внутрь (неомицин, рифампицин, ципрофлоксацин, трихопол) - Инфузия растворов разветвленных аминокислот, альбумина, 10 -20% глюкозы - Снижение тормозных процессов в головном мозге (флумазенил) - Коррекция геморрагического синдрома (викасол, этамзилат, кальция глюконат или хлорид, плазма) Трансплантация печени

Профилактика развития ПСЭ Диета, предотвращение воздействия провоцирующих факторов предупреждение прогрессирования повреждения паренхимы печени (способствуют: алкоголь, лекарства, вирусы) лактулоза или лактиол орнитин, акетоглютарат разветвленные аминокислоты
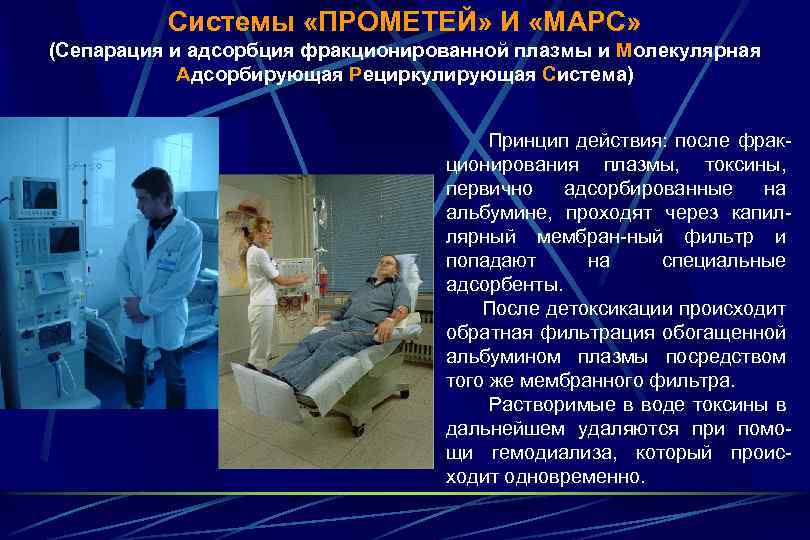
Системы «ПРОМЕТЕЙ» И «МАРС» (Сепарация и адсорбция фракционированной плазмы и Молекулярная Адсорбирующая Рециркулирующая Система) Принцип действия: после фракционирования плазмы, токсины, первично адсорбированные на альбумине, проходят через капиллярный мембран-ный фильтр и попадают на специальные адсорбенты. После детоксикации происходит обратная фильтрация обогащенной альбумином плазмы посредством того же мембранного фильтра. Растворимые в воде токсины в дальнейшем удаляются при помощи гемодиализа, который происходит одновременно.

Асцит – задержка жидкости в брюшной полости Умеренный асцит Напряженный асцит Рефрактерный асцит Синдром гипонатриемии Гепато-ренальный синдром Спонтанный бактериальный перитонит (СПБ): транслокационная гематогенная микробная контаминация брюшной полости

Лечение асцита (принципы) ограничение приема натрия хлорида постельный режим прием диуретиков серийные парацентезы перитонео-венозный шунт порто-системное шунтирование TIPS трансплантация печени

Лечение асцита (ориентиры) Основная задача терапии – восстановление баланса натрия путем его диетического ограничения до 2 г/сут (88 ммоль) и увеличения натрийуреза с помощью диуретиков Необходимо учитывать содержание натрия в инфузионных растворах и лекарственных препаратах Важен базальный уровень секреции натрия и калия с мочой и градиент альбумина между сывороткой крови и асцитической жидкостью

Лечение асцита (диета) Ограничение жидкости не требуется l Ограничение натрия (2 г/сут) [B, 2 b] Не рекомендуются: обычный хлеб, мучные изделия, сыры, йогурт, мороженое, ветчина, колбасные изделия, супы, бульоны, шоколад… В ограниченном количестве: мясо, рыба, молоко, яйца Рекомендуются без ограничения: сахар, мед, мармелад, свежие, консервированные и замороженные фрукты, ягоды, свежие и замороженные овощи (искл. шпинат, сельдерей, горошек)

Лечение асцита (диуретики) Начальный режим: однократный утренний прием спиронолактона (начиная со 100 мг) и фуросемида (начиная с 40 мг) per os Максимальные дозы: спиронолактона - 400 мг, фуросемида -160 мг per os Не рекомендуется изолированный прием фуросемида (феномен рикошета)! Возможен изолированный прием спиронолактона у пациентов с ненапряженным минимальным асцитом

Лечение асцита (парацентезы) Пациенты с коротким анамнезом цирроза и чувствительным к диуретикам асцитом (с соблюдением гипонатриевой диеты и оценкой эффективности общих мероприятий не ранее 4 суток) должны лечиться диуретиками, а не парацентезами Парацентезы – терапия второй линии (для пациентов с рефрактерным асцитом) Парацентезы могут выполняться 1 раз в 2 -3 недели (при объеме выпускаемой жидкости > 5 литров, в/в вводится альбумин в дозе 6 -8 г на 1 литр выпущенной жидкости)

Рефрактерный асцит (причины развития) УСЛОВНО «РЕФРАКТЕРНЫЙ АСЦИТ» диетические нарушения (избыточный прием натрия и др. ) неадекватные дозы диуретиков гипокалиемия прием НПВС (подавляют синтез Pg и могут обусловить ОПН и задержку жидкости) ИСТИННО РЕФРАКТЕРНЫЙ АСЦИТ: прогрессирование паренхиматозного заболевания печени, синдром Budd-Chiari спонтанный бактериальный перитонит, развитие хилезного асцита, карциноматоз брюшины

Международные согласованные рекомендации по лечению напряженного и рефрактерного асцита Напряженный асцит: Однократный парацентез большого объема [A, 1 a] l При эвакуации >5 л – альбумин 6 -8 г/л удаленного асцита [A, 1 b] l Рефрактерный асцит: Серийные парацентезы [A, 1 a] l Хирургические методы l TIPS [B, 1 b] l перитонеовенозный шунт l трансплантация печени [B, 1 c] l
![Менеджмент СПБ Диагностика: l Исследование асцитической жидкости при впервые выявленном асците [A, 1 a] Менеджмент СПБ Диагностика: l Исследование асцитической жидкости при впервые выявленном асците [A, 1 a]](https://present5.com/presentation/13983159_98862355/image-44.jpg)
Менеджмент СПБ Диагностика: l Исследование асцитической жидкости при впервые выявленном асците [A, 1 a] или клиническом подозрении на СБП [C, 2 b]: Нейтрофилы (>0, 25 x 109/л) l Общий белок, глюкоза l l Посев «у постели больного» [В, 2 а]

Варианты СБП Вариант СПБ Нейтрофилы к-во в 1 мм 3 Рост культуры Тактика Классический СБП > 250 + Лечение Стерильный нейтрофильный асцит > 500 (> 250) - Мономикробный безнейтрофильный асцит < 250 + Лечение (наблюдение ) Наблюдение

Дифференциальные критерии СБП и вторичного (перфоративного) перитонита При вторичном бактериальном перитоните: Число нейтрофилов в асцитической жидкости большее (тысячи в мм 3) Большое количество микроорганизмов при окраске по Граму и чаще рост культуры Белок в асцитической жидкости > 1 г/л Глюкоза в асцитической жидкости < 0, 5 г/л Повышение ЛДГ в асцитической жидкости

Антибактериальная терапия СБП До получения результатов анализа на чувствительность флоры к антибиотикам наиболее эффективны для эмпирического лечения! [A, 1 а] Цефотаксим по 2 г кажде 4 -8 часов 5 -14 дней парентерально Цефтриаксон по 2 г 1 раз в сутки в/в Цефтриаксон по 1 г 2 раза в сутки per os ВОЗМОЖНЫ КОМБИНАЦИИ: Амоксициллина с клавулоновой кислотой Ампициллинатобрамицина с цефотаксимом При нарушении функции почек антибиотики в сочетании с альбумином в 1 -й и 3 -й день [B, 2 b]* Контрольный парацентез через 2 дня* * рекомендация присутствует не во всех согласительных документах!

Профилактика СБП Удаление асцитической жидкости с помощью диуретиков и парацентезов Антибактериальные препараты: Норфлоксацин 400 мг 1 -2 раза в день per os Ципрофлоксацин 1 раз в неделю 750 мг и др. [B, 1 b] NB! Высокий риск рецидива СБП при ПТИ < 45%, концентрации белка в асцитической жидкости < 10 г/л, СПБ или кровотечение из ВРВП в анамнезе

Гепаторенальный синдром (ГРС) Необъяснимая почечная недостаточность, возниккающая у больных с патологией печени, ранее не имевших клинических, лабораторных и прочих известных причин почечной недостаточности Диагностика: Большие критерии: цирроз+асцит креатинин >1, 5 мг/дл (133 мкмоль/л) отсутствие улучшения в течение 48 ч на фоне отмены диуретиков и возмещения объема альбумином отсутствие шока отсутствие приема нефротоксичных препаратов отсутствие паренхиматозного заболевания почек (отсутствие изменений в осадке мочи) На практике: выраженная гипотензия, суточный диурез<100 мл+азотемия=ГРС!
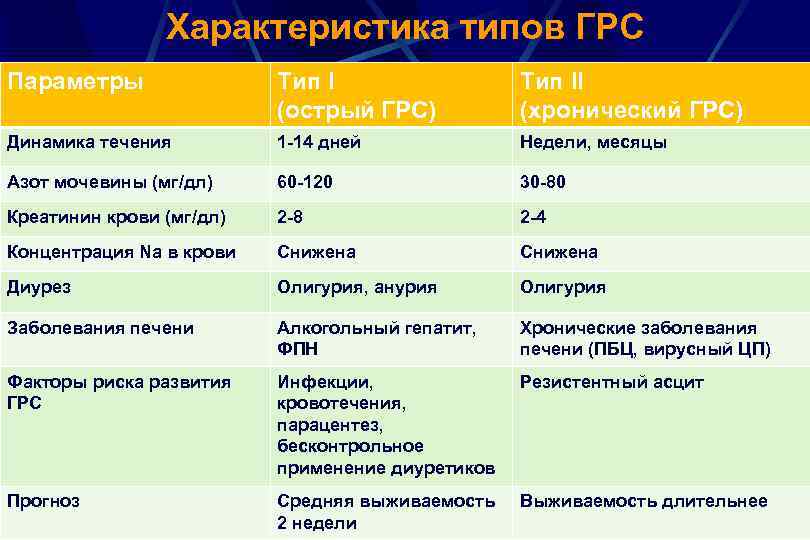
Характеристика типов ГРС Параметры Тип I (острый ГРС) Тип II (хронический ГРС) Динамика течения 1 -14 дней Недели, месяцы Азот мочевины (мг/дл) 60 -120 30 -80 Креатинин крови (мг/дл) 2 -8 2 -4 Концентрация Na в крови Снижена Диурез Олигурия, анурия Олигурия Заболевания печени Алкогольный гепатит, ФПН Хронические заболевания печени (ПБЦ, вирусный ЦП) Факторы риска развития ГРС Инфекции, кровотечения, парацентез, бесконтрольное применение диуретиков Резистентный асцит Прогноз Средняя выживаемость 2 недели Выживаемость длительнее

ГРС - основные принципы лечения: Исключение других причин ОПН Исключение отягощающих факторов (нефротоксических лекарств, НПВС) Отмена диуретиков Альбумин Ограничение натрия и жидкости, коррекция КОС Коррекция тяжелой анемии Лечение энцефалопатии Вазоактивные препараты (допамин, терлипрессин и др. ) Диализ Трансплантация печени

Синдром гипонатриемии Редко бывает клинически значимым (анорексия, апатия, судороги, психозы) Частота его возрастает параллельно тяжести цирроза (сопутствует явлениям печеночной энцефалопатии) Требует ограничения жидкости до 1, 5 -0, 75 л в сутки Восполнения натрия требует только тяжелая гипонатриемия, даже при отсутствии клиники (Na сыворотки крови < 120 -110 ммоль/л)

Гепатопульмональный синдром (ГПС) Дыхательная недостаточность при ЦП ЦП + ГПС – в 4 -19% ЦП класса С по Child-Pugh > 60% ПГ Артериальная гипоксемия Дилятация легочных артерий
Диф заб печени_2012_2.ppt