Острые ЖКК.pptx
- Количество слайдов: 95
 Диагностика и лечение острых пищеводно-желудочно-дуоденальных кровотечений.
Диагностика и лечение острых пищеводно-желудочно-дуоденальных кровотечений.
 Острые пищеводножелудочно-кишечные кровотечения -представляют собой хирургический синдром, обусловленный истечением крови в просвет пищеварительной системы в результате различных патологических состояний.
Острые пищеводножелудочно-кишечные кровотечения -представляют собой хирургический синдром, обусловленный истечением крови в просвет пищеварительной системы в результате различных патологических состояний.
 Проявления: • Кровавая рвота или рвота в виде «кофейной гущи» • Мелена • Прямокишечное кровотечение • Анемия
Проявления: • Кровавая рвота или рвота в виде «кофейной гущи» • Мелена • Прямокишечное кровотечение • Анемия
 Важно помнить! • Чаще всего кровавая рвота возникает при кровотечении выше связки Трейтца • Мелена может быть проявлением кишечного кровотечения из любого отдела ЖКТ от пищевода до толстой кишки • Кровотечения из нижнего отдела ЖКТ проявляются как открытое прямокишечное кровотечение • Опухоли чаще сопровождаются анемией, чем кровавой рвотой • У молодых людей вероятнее всего встречаются ЯБ, врождённые пороки, варикозное расширение вен • У лиц старшего возраста-опухоли, ЯБ, сосудистая дисплазия
Важно помнить! • Чаще всего кровавая рвота возникает при кровотечении выше связки Трейтца • Мелена может быть проявлением кишечного кровотечения из любого отдела ЖКТ от пищевода до толстой кишки • Кровотечения из нижнего отдела ЖКТ проявляются как открытое прямокишечное кровотечение • Опухоли чаще сопровождаются анемией, чем кровавой рвотой • У молодых людей вероятнее всего встречаются ЯБ, врождённые пороки, варикозное расширение вен • У лиц старшего возраста-опухоли, ЯБ, сосудистая дисплазия
 Классификация кровотечений из верхнего отдела ЖКТ I. По этиологическому признаку (источники кровотечений) 1. Болезни желудка и 12 -перстной кишки: • язвенная болезнь, • пептические язвы желудочно-кишечных соустий, эрозивный гастрит и дуоденит, • дивертикулы, полипы, опухоли, • травматические повреждения (синдром Меллори. Вейсс), специфические поражения (сифилис, туберкулёз, актиномикоз), • ожоги и инородные тела пищевода и желудка.
Классификация кровотечений из верхнего отдела ЖКТ I. По этиологическому признаку (источники кровотечений) 1. Болезни желудка и 12 -перстной кишки: • язвенная болезнь, • пептические язвы желудочно-кишечных соустий, эрозивный гастрит и дуоденит, • дивертикулы, полипы, опухоли, • травматические повреждения (синдром Меллори. Вейсс), специфические поражения (сифилис, туберкулёз, актиномикоз), • ожоги и инородные тела пищевода и желудка.
 • 2. Заболевания, осложняющиеся изъязвлением желудка и 12 -перстной кишки: • ожоговая болезнь, • инфекционные заболевания, • острые язвы стрессовой природы (шоковые поражения ЦНС), • острые язвы при отравлениях и эндогенных интоксикациях, • острые язвы при заболеваниях ССС и почек, а также возникающие на фоне проведения лекарственной, гормональной и лучевой терапии.
• 2. Заболевания, осложняющиеся изъязвлением желудка и 12 -перстной кишки: • ожоговая болезнь, • инфекционные заболевания, • острые язвы стрессовой природы (шоковые поражения ЦНС), • острые язвы при отравлениях и эндогенных интоксикациях, • острые язвы при заболеваниях ССС и почек, а также возникающие на фоне проведения лекарственной, гормональной и лучевой терапии.
 • 3. Болезни органов, прилежащих к желудку и 12 перстной кишке: • грыжа пищеводного отверстия диафрагмы, • опухоли, прорастающие в желудок и 12 перстную кишку; • внутренние свищи (холедох, желчный пузырь); • цирроз печени, амилоидоз.
• 3. Болезни органов, прилежащих к желудку и 12 перстной кишке: • грыжа пищеводного отверстия диафрагмы, • опухоли, прорастающие в желудок и 12 перстную кишку; • внутренние свищи (холедох, желчный пузырь); • цирроз печени, амилоидоз.
 • • • 4. Заболевания сосудов: разрыв склерозированных сосудов; аневризмы; болезнь Рандлю-Ослера; варикозное расширение вен пищевода и желудка; узелковый периартериит; тромбозы воротной и селезёночной вен. 5. Заболевания кроветворной системы и геморрагические диатезы.
• • • 4. Заболевания сосудов: разрыв склерозированных сосудов; аневризмы; болезнь Рандлю-Ослера; варикозное расширение вен пищевода и желудка; узелковый периартериит; тромбозы воротной и селезёночной вен. 5. Заболевания кроветворной системы и геморрагические диатезы.
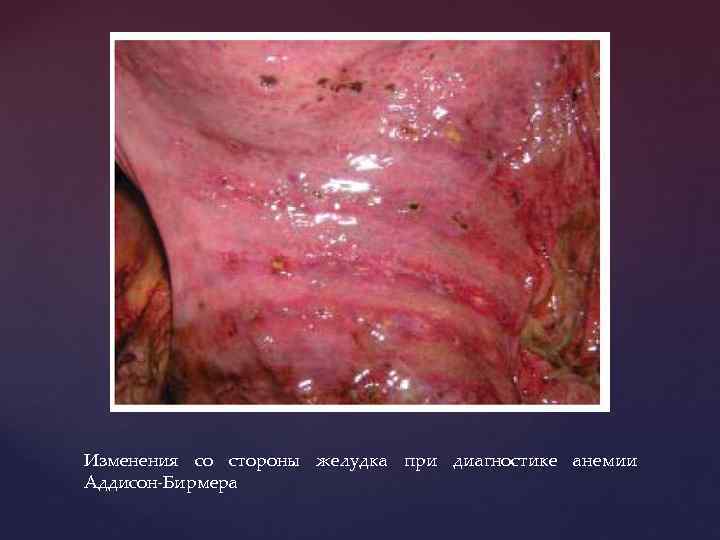 Изменения со стороны желудка при диагностике анемии Аддисон-Бирмера
Изменения со стороны желудка при диагностике анемии Аддисон-Бирмера
 II. По локализации источника: • пищеводные • желудочные • дуоденальные
II. По локализации источника: • пищеводные • желудочные • дуоденальные
 III. По клиническому течению: • Продолжающиеся (профузные и торпидные) • Остановившиеся кровотечения
III. По клиническому течению: • Продолжающиеся (профузные и торпидные) • Остановившиеся кровотечения
 Классификация J. A. Forrest (1974), основанная на данных эндоскопического исследования: I. Продолжающееся кровотечение: А-профузное, артериальное, пульсирующее, В-умеренное( неструйное подтекание крови), С-слабое (диффузное, капиллярное) II. Состоявшееся (остановившееся) кровотечение: А-источник кровотечения покрыт рыхлым свёртком красного цвета; В-в источнике виден тромбированный сосуд; С-источник кровотечения покрыт фибрином серого цвета. III. Отсутствие на момент осмотра каких-либо эндоскопических признаков кровотечения.
Классификация J. A. Forrest (1974), основанная на данных эндоскопического исследования: I. Продолжающееся кровотечение: А-профузное, артериальное, пульсирующее, В-умеренное( неструйное подтекание крови), С-слабое (диффузное, капиллярное) II. Состоявшееся (остановившееся) кровотечение: А-источник кровотечения покрыт рыхлым свёртком красного цвета; В-в источнике виден тромбированный сосуд; С-источник кровотечения покрыт фибрином серого цвета. III. Отсутствие на момент осмотра каких-либо эндоскопических признаков кровотечения.
 IV. По величине кровопотери • 1 степень (лёгкая) состояние больного удовлетворительное, пульс не чаще 100 уд/мин, систолическое АД не ниже 100 мм рт. ст. , ЦВД 10 -15 см водн. ст. , содержание гемоглобина не менее 100 г/л, гематокрит не менее 40 %, дефицит ОЦК не более 20 % к должному. • 2 степень состояние больного средней тяжести, пульс 100 -120 уд/мин, систолические АД не ниже 80 мм рт. ст. , ЦВД менее 5 см водн. ст. , содержание гемоглобина менее 80 г/л, гематокрит не ниже 25 %, дефицит ОЦК не более 30 % к должному. • 3 степень (тяжёлая) состояние больного тяжёлое, частота пульса более 120 уд/мин, систолическое АД ниже 80 мм рт. Ст. , ЦВД не выше 0, содержание гемоглобина менее 80 г/л, гематокрит менее 25 %, дефицит ОЦК более 30 %.
IV. По величине кровопотери • 1 степень (лёгкая) состояние больного удовлетворительное, пульс не чаще 100 уд/мин, систолическое АД не ниже 100 мм рт. ст. , ЦВД 10 -15 см водн. ст. , содержание гемоглобина не менее 100 г/л, гематокрит не менее 40 %, дефицит ОЦК не более 20 % к должному. • 2 степень состояние больного средней тяжести, пульс 100 -120 уд/мин, систолические АД не ниже 80 мм рт. ст. , ЦВД менее 5 см водн. ст. , содержание гемоглобина менее 80 г/л, гематокрит не ниже 25 %, дефицит ОЦК не более 30 % к должному. • 3 степень (тяжёлая) состояние больного тяжёлое, частота пульса более 120 уд/мин, систолическое АД ниже 80 мм рт. Ст. , ЦВД не выше 0, содержание гемоглобина менее 80 г/л, гематокрит менее 25 %, дефицит ОЦК более 30 %.
 Частота основных причин гастродуоденальных кровотечений: • Острые язвы и эрозивное поражение пищевода, желудка и 12 -перстной кишки-32 % • Хроническая язва желудка-15 % • Синдром Меллори-Вейсс-12 % • Злокачественные и доброкачественные новообразования желудка – 7 % • Варикозное расширение вен пищевода – 6 % • Пептическая язва тощей кишки 1. 5 % • Прочие причины – 1, 5 %
Частота основных причин гастродуоденальных кровотечений: • Острые язвы и эрозивное поражение пищевода, желудка и 12 -перстной кишки-32 % • Хроническая язва желудка-15 % • Синдром Меллори-Вейсс-12 % • Злокачественные и доброкачественные новообразования желудка – 7 % • Варикозное расширение вен пищевода – 6 % • Пептическая язва тощей кишки 1. 5 % • Прочие причины – 1, 5 %
 Основными критериями прогноза рецидива кровотечения являются: 1. Выраженность степени кровопотери с учётом продолжительности кровотечения и данных лабораторных исследований; 2. Значительные размеры язвенного дефекта: желудочной язвы 3 -3, 5 см и дуоденальной-2 см и более; 3. Наличие в дне язвы тромбированных сосудов.
Основными критериями прогноза рецидива кровотечения являются: 1. Выраженность степени кровопотери с учётом продолжительности кровотечения и данных лабораторных исследований; 2. Значительные размеры язвенного дефекта: желудочной язвы 3 -3, 5 см и дуоденальной-2 см и более; 3. Наличие в дне язвы тромбированных сосудов.
 Диагностика гастродуоденальных кровотечений Задачи: 1)Установить факт кровотечения; 2)выявить характер и источник кровотечения; 3)В случае остановившегося кровотечения оценить степень устойчивости гемостаза; 4) определить величину кровопотери; 5) оценить тяжесть сопутствующих заболеваний; 6) определить группу риска, которой соответствует пациент
Диагностика гастродуоденальных кровотечений Задачи: 1)Установить факт кровотечения; 2)выявить характер и источник кровотечения; 3)В случае остановившегося кровотечения оценить степень устойчивости гемостаза; 4) определить величину кровопотери; 5) оценить тяжесть сопутствующих заболеваний; 6) определить группу риска, которой соответствует пациент
 Основанием для предварительного диагноза ЖКК при поступлении больного в приёмное отделение являются любое сочетание или даже какой-либо один из следующих признаков: Рвота малоизменённой кровью или содержимым характера «кофейной гущи» ; • • Мелена или чёрный оформленный стул при пальцевом исследовании прямой кишки; • Коллаптоидное состояние и холодный липкий пот в сочетании с язвенным анамнезом; • Бледность кожных покровов, тахикардия и снижение гемоглобина
Основанием для предварительного диагноза ЖКК при поступлении больного в приёмное отделение являются любое сочетание или даже какой-либо один из следующих признаков: Рвота малоизменённой кровью или содержимым характера «кофейной гущи» ; • • Мелена или чёрный оформленный стул при пальцевом исследовании прямой кишки; • Коллаптоидное состояние и холодный липкий пот в сочетании с язвенным анамнезом; • Бледность кожных покровов, тахикардия и снижение гемоглобина
 Важные диагностические признаки Пищеводное кровотечение: • Рефлюкс эзофагит: небольшого объёма, ярко-красная, сочетается с регургитацией • Рак пищевода (редко): скудная, окрашенные кровью кусочки тканей, редко значительного объёма, сочетается с потерей массы тела, астенией, дисфагией. • Кровотечение из варикозно-расширенных вен пищевода: внезапное начало, безболезненное, большого объёма, кровь тёмно -красная, анамнестически- алкогольное заболевание печени, клинические признаки портальной гипертензии. • Травма при рвоте (синдром Меллори-Вейсс): ярко-красная кровавая рвота, обычно её предшествуют несколько эпизодов бескровной, но интенсивной рвоты.
Важные диагностические признаки Пищеводное кровотечение: • Рефлюкс эзофагит: небольшого объёма, ярко-красная, сочетается с регургитацией • Рак пищевода (редко): скудная, окрашенные кровью кусочки тканей, редко значительного объёма, сочетается с потерей массы тела, астенией, дисфагией. • Кровотечение из варикозно-расширенных вен пищевода: внезапное начало, безболезненное, большого объёма, кровь тёмно -красная, анамнестически- алкогольное заболевание печени, клинические признаки портальной гипертензии. • Травма при рвоте (синдром Меллори-Вейсс): ярко-красная кровавая рвота, обычно её предшествуют несколько эпизодов бескровной, но интенсивной рвоты.
 Желудочное кровотечение: • Эрозивный гастрит: небольшого объёма, ярко-красная, иногда ей предшествуют алкогольный стресс или приём НПВС, в анамнезе-диспепсия • Язва желудка: редко серьёзное кровотечение, чаще проявляется анемией, сопровождающейся потерей массы тела, анорексией, диспепсическими проявлениями • Лейомиома желудка (редко): молодые люди; внезапное объёмное кровотечение; трудности в постановке диагноза.
Желудочное кровотечение: • Эрозивный гастрит: небольшого объёма, ярко-красная, иногда ей предшествуют алкогольный стресс или приём НПВС, в анамнезе-диспепсия • Язва желудка: редко серьёзное кровотечение, чаще проявляется анемией, сопровождающейся потерей массы тела, анорексией, диспепсическими проявлениями • Лейомиома желудка (редко): молодые люди; внезапное объёмное кровотечение; трудности в постановке диагноза.
 Двенадцатиперстная кишка: • Язва 12 -перстной кишки ЯДПК в анамнезе, часто сочетается с меленой, боли в спине, голодные боли, употребление НПВС. • Аортодуоденальная фистула (редко): обычно возникает при инфицировании трасплантата при пластике АБА, массивная кровавая рвота и прямокишечное кровотечение. Исход, как правило, летальный.
Двенадцатиперстная кишка: • Язва 12 -перстной кишки ЯДПК в анамнезе, часто сочетается с меленой, боли в спине, голодные боли, употребление НПВС. • Аортодуоденальная фистула (редко): обычно возникает при инфицировании трасплантата при пластике АБА, массивная кровавая рвота и прямокишечное кровотечение. Исход, как правило, летальный.
 Диагностический алгоритм при гастродуоденальных кровотечениях: 1. В приёмном отделении больные с признаками внутреннего кровотечения или с подозрением на него осматриваются дежурным хирургом в первую очередь; 2. Сразу же определяются артериальное давление, ЧСС, выясняются жалобы и анамнез, производится физикальное обследование с обязательным пальцевым исследованием прямой кишки; 3. Выполняется срочный сокращённый общеклинический анализ крови, определяются СОЭ, протромбиновый индекс, группа крови и резус-фактор. При подозрении на острое нарушение свёртывающей и противосвёртывающей систем крови необходимо вызвать дежурную гематологическую бригаду;
Диагностический алгоритм при гастродуоденальных кровотечениях: 1. В приёмном отделении больные с признаками внутреннего кровотечения или с подозрением на него осматриваются дежурным хирургом в первую очередь; 2. Сразу же определяются артериальное давление, ЧСС, выясняются жалобы и анамнез, производится физикальное обследование с обязательным пальцевым исследованием прямой кишки; 3. Выполняется срочный сокращённый общеклинический анализ крови, определяются СОЭ, протромбиновый индекс, группа крови и резус-фактор. При подозрении на острое нарушение свёртывающей и противосвёртывающей систем крови необходимо вызвать дежурную гематологическую бригаду;
 4. В срочном порядке всем пациентам назначается выполнение ЭКГ; за исключением больных, поступивших в тяжёлом и крайне тяжёлом состоянии, назначается выполнение рентгеноскопии лёгких и УЗИ органов брюшной полости; 5. Последовательность диагностических мероприятий зависит от состояния пациента! Больные в тяжёлом и крайне тяжёлом состоянии максимально быстро эвакуируются из приёмного отделения в отделение реанимации и интенсивной терапии, где и выполняются одновременно все диагностические и лечебные мероприятия 6. Ключевое место в диагностическом алгоритме занимает эндоскопия.
4. В срочном порядке всем пациентам назначается выполнение ЭКГ; за исключением больных, поступивших в тяжёлом и крайне тяжёлом состоянии, назначается выполнение рентгеноскопии лёгких и УЗИ органов брюшной полости; 5. Последовательность диагностических мероприятий зависит от состояния пациента! Больные в тяжёлом и крайне тяжёлом состоянии максимально быстро эвакуируются из приёмного отделения в отделение реанимации и интенсивной терапии, где и выполняются одновременно все диагностические и лечебные мероприятия 6. Ключевое место в диагностическом алгоритме занимает эндоскопия.
 Место проведения ЭГДС зависит от состояния пациента! В зависимости от состояния пациента, диагноза, тяжести кровопотери и степени устойчивости гемостаза пациентам в дальнейшем проводится консервативное лечение или выполняется оперативное вмешательство (неотложное или отсроченное).
Место проведения ЭГДС зависит от состояния пациента! В зависимости от состояния пациента, диагноза, тяжести кровопотери и степени устойчивости гемостаза пациентам в дальнейшем проводится консервативное лечение или выполняется оперативное вмешательство (неотложное или отсроченное).
 Противопоказания для ЭГДС: • острое нарушение мозгового кровообращения, • ОИМ, • выраженная декомпенсированная сердечнолёгочная недостаточность. • Абсолютным противопоказанием для ЭГДС может быть только терминальное состояние больного
Противопоказания для ЭГДС: • острое нарушение мозгового кровообращения, • ОИМ, • выраженная декомпенсированная сердечнолёгочная недостаточность. • Абсолютным противопоказанием для ЭГДС может быть только терминальное состояние больного
 Если при поступлении у пациента имеются очевидные признаки продолжающегося профузного кровотечения, он направляется сразу в операционную, где в условиях анестезиологического обеспечения выполняется экстренная лечебнодиагностическая эндоскопия с целью временной остановки кровотечения.
Если при поступлении у пациента имеются очевидные признаки продолжающегося профузного кровотечения, он направляется сразу в операционную, где в условиях анестезиологического обеспечения выполняется экстренная лечебнодиагностическая эндоскопия с целью временной остановки кровотечения.
 Рентгенологический метод у больных с ЖКК имеет вспомогательное значение и используются только при отсутствии условий для выполнения ЭГДС.
Рентгенологический метод у больных с ЖКК имеет вспомогательное значение и используются только при отсутствии условий для выполнения ЭГДС.
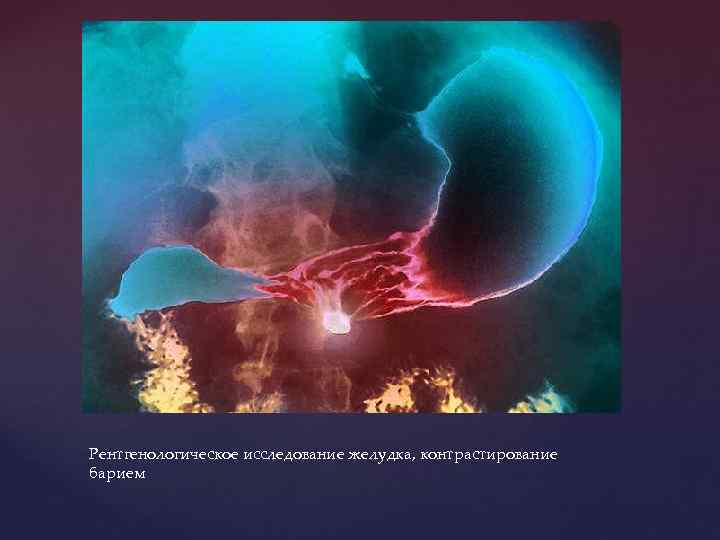 Рентгенологическое исследование желудка, контрастирование барием
Рентгенологическое исследование желудка, контрастирование барием
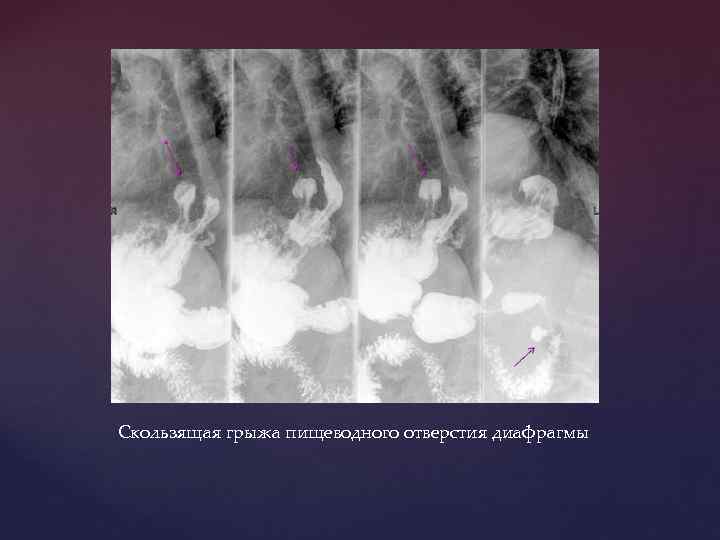 Скользящая грыжа пищеводного отверстия диафрагмы
Скользящая грыжа пищеводного отверстия диафрагмы
 Данный метод позволяет диагностировать: • язвенные поражения желудка и 12 -перстной кишки, • опухоли и полипы желудка, • варикозное расширение вен пищевода, • грыжи пищеводного отверстия диафрагмы.
Данный метод позволяет диагностировать: • язвенные поражения желудка и 12 -перстной кишки, • опухоли и полипы желудка, • варикозное расширение вен пищевода, • грыжи пищеводного отверстия диафрагмы.
 В специализированных клиниках с целью диагностики источника ЖКК выполняется селективная ангиография, которая показана в случаях повторных геморрагий, когда причина не установлена произведёнными эндоскопическими и рентгенологическими методами.
В специализированных клиниках с целью диагностики источника ЖКК выполняется селективная ангиография, которая показана в случаях повторных геморрагий, когда причина не установлена произведёнными эндоскопическими и рентгенологическими методами.
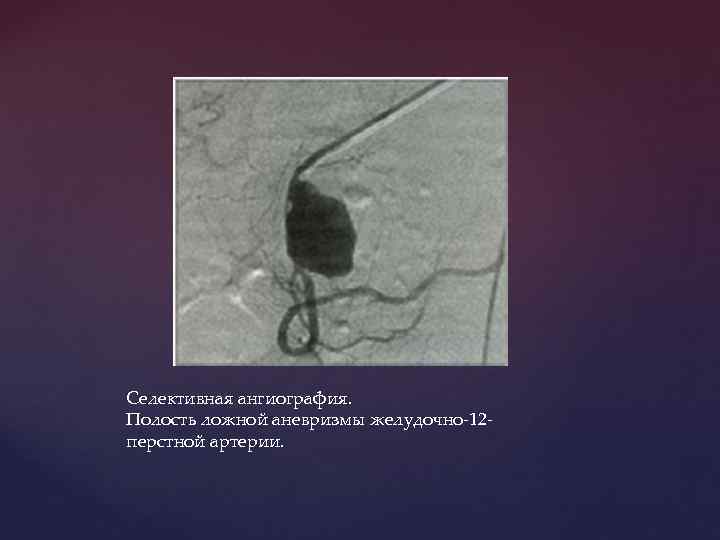 Селективная ангиография. Полость ложной аневризмы желудочно-12 перстной артерии.
Селективная ангиография. Полость ложной аневризмы желудочно-12 перстной артерии.
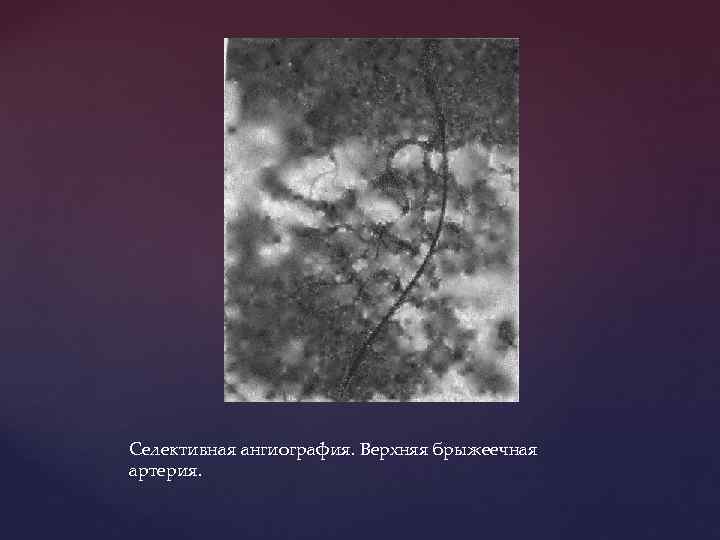 Селективная ангиография. Верхняя брыжеечная артерия.
Селективная ангиография. Верхняя брыжеечная артерия.
 Лабораторная диагностика • позволяет получить ряд сведений, на основании которых можно оценить степень выраженности кровопотери. • Состояние гипокоагуляции оценивают по показателям коагулограммы и тромбоэластограммы. • Тяжесть кровопотери определяется по уровню протромбина и фибриногена и повышению фибринолитической активности.
Лабораторная диагностика • позволяет получить ряд сведений, на основании которых можно оценить степень выраженности кровопотери. • Состояние гипокоагуляции оценивают по показателям коагулограммы и тромбоэластограммы. • Тяжесть кровопотери определяется по уровню протромбина и фибриногена и повышению фибринолитической активности.
 При тяжёлой и длительной кровопотере развивается состояние гипокоагуляции, а время свёртывание крови увеличивается более чем на 10 мин!
При тяжёлой и длительной кровопотере развивается состояние гипокоагуляции, а время свёртывание крови увеличивается более чем на 10 мин!
 Если от начала кровотечения прошло более 12 часов, для расчёта объёма кровопотери используется формула Мура: V=(P×q×(Ht 1 -Ht 2))/Ht 1 V-объём кровопотери (мл) P-масса тела больного (кг) q-эмпирическое число, показывающее среднее количество крови в 1 кг массы тела человека (для мужчин 70 мл/кг, для женщин-65 мл/кг); Ht 1 -гематокритное число в норме ( муж-45, жен-40); Ht 2 -гематокритное число больного
Если от начала кровотечения прошло более 12 часов, для расчёта объёма кровопотери используется формула Мура: V=(P×q×(Ht 1 -Ht 2))/Ht 1 V-объём кровопотери (мл) P-масса тела больного (кг) q-эмпирическое число, показывающее среднее количество крови в 1 кг массы тела человека (для мужчин 70 мл/кг, для женщин-65 мл/кг); Ht 1 -гематокритное число в норме ( муж-45, жен-40); Ht 2 -гематокритное число больного
 Дифференциальная диагностика Острые пищеводно-желудочно-кишечные кровотечения необходимо дифференцировать с кровотечениями, осложняющими течение заболеваний дыхательных путей и лёгких. Также необходимо выявление всех патологических состояний, при которых капиллярные кровотечения могут являться местными проявлениями общей интоксикации (уремия, холемия, токсемия) или одним из симптомов заболевания ( гемофилия, тромбопения, лейкемия).
Дифференциальная диагностика Острые пищеводно-желудочно-кишечные кровотечения необходимо дифференцировать с кровотечениями, осложняющими течение заболеваний дыхательных путей и лёгких. Также необходимо выявление всех патологических состояний, при которых капиллярные кровотечения могут являться местными проявлениями общей интоксикации (уремия, холемия, токсемия) или одним из симптомов заболевания ( гемофилия, тромбопения, лейкемия).
 Лечебная тактика Все больные с острыми пищеводно-желудочнокишечными кровотечениями госпитализируются в ОРИТ, за исключением случаев профузного кровотечения, когда пациент направляется сразу в операционную. Во всех случаях ЖКК необходимо стремиться к его остановке консервативными методами, независимо от того, будут ли в дальнейшем определены показания к оперативному лечению.
Лечебная тактика Все больные с острыми пищеводно-желудочнокишечными кровотечениями госпитализируются в ОРИТ, за исключением случаев профузного кровотечения, когда пациент направляется сразу в операционную. Во всех случаях ЖКК необходимо стремиться к его остановке консервативными методами, независимо от того, будут ли в дальнейшем определены показания к оперативному лечению.
 Консервативное лечение По статистике, около 70 % больных с кровотечениями из желудка и 12 -перстной кишки лечатся неоперативными методами
Консервативное лечение По статистике, около 70 % больных с кровотечениями из желудка и 12 -перстной кишки лечатся неоперативными методами
 Проводится с целью • достижения окончательного гемостаза при отсутствии показаний к экстренному оперативному вмешательству, • при наличии абсолютных противопоказаний к оперативному лечению, • для коррекции основных параметров гемостаза, когда необходимо срочное оперативное вмешательство (для достижения максимально длительного периода остановки кровотечения)
Проводится с целью • достижения окончательного гемостаза при отсутствии показаний к экстренному оперативному вмешательству, • при наличии абсолютных противопоказаний к оперативному лечению, • для коррекции основных параметров гемостаза, когда необходимо срочное оперативное вмешательство (для достижения максимально длительного периода остановки кровотечения)
 Обязательными являются: • голод и строгий постельный режим, • холод на эпигастральную область, • промывание желудка ледяной водой с добавлением адреналина и эпсилонаминокапроновой кислоты или 0, 1 % рра азотнокислого серебра.
Обязательными являются: • голод и строгий постельный режим, • холод на эпигастральную область, • промывание желудка ледяной водой с добавлением адреналина и эпсилонаминокапроновой кислоты или 0, 1 % рра азотнокислого серебра.
 К общим мероприятиям относятся: 1. Стабилизация гемодинамики: • проведение инфузионно-трансфузионной терапии (переливание крови и её компонентов, перфторанов, декстранов, кристаллоидов), назначение кардиотоников, аналептиков; 2. внутривенное введение препаратов с гемостатическим действием • эпсилон-аминокапроновая кислота 200, 0 мл, дицинон 250 мг, 10% раствор кальция хлорида 10, 0; 2 г фибриногена в 250, 0 мл физ. раствора, викасола 3, 0; 3. Коррекция КЩС (ликвидация метаболического ацидоза) 4. Восстановление микроциркуляции • реополиглюкин 400, 0, трентал 5, 0 на 15, 0 мл физ. раствора. 5. Целенаправленная противоязвенная терапия • омепразол 40, 0 мг болюсно, циметидин 300 мг в/в болюсно, ранитидин 50 мг.
К общим мероприятиям относятся: 1. Стабилизация гемодинамики: • проведение инфузионно-трансфузионной терапии (переливание крови и её компонентов, перфторанов, декстранов, кристаллоидов), назначение кардиотоников, аналептиков; 2. внутривенное введение препаратов с гемостатическим действием • эпсилон-аминокапроновая кислота 200, 0 мл, дицинон 250 мг, 10% раствор кальция хлорида 10, 0; 2 г фибриногена в 250, 0 мл физ. раствора, викасола 3, 0; 3. Коррекция КЩС (ликвидация метаболического ацидоза) 4. Восстановление микроциркуляции • реополиглюкин 400, 0, трентал 5, 0 на 15, 0 мл физ. раствора. 5. Целенаправленная противоязвенная терапия • омепразол 40, 0 мг болюсно, циметидин 300 мг в/в болюсно, ранитидин 50 мг.
 Эндоскопические методики гемостаза Для гастpоскопии у больных с желудочно-кишечными кpовотечениями используются, как пpавило, эндоскопы с тоpцевым pасположением смотpового окна.
Эндоскопические методики гемостаза Для гастpоскопии у больных с желудочно-кишечными кpовотечениями используются, как пpавило, эндоскопы с тоpцевым pасположением смотpового окна.
 Положение больного, врача-эндоскописта и мед. сестры при выполнения ЭГДС
Положение больного, врача-эндоскописта и мед. сестры при выполнения ЭГДС
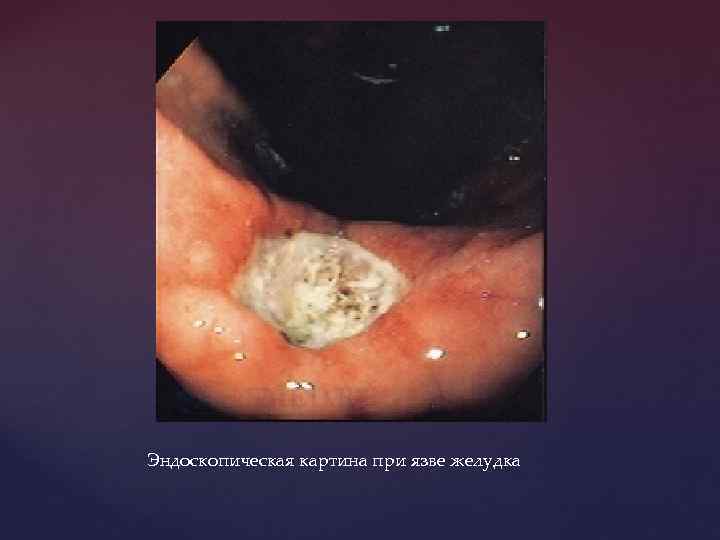 Эндоскопическая картина при язве желудка
Эндоскопическая картина при язве желудка
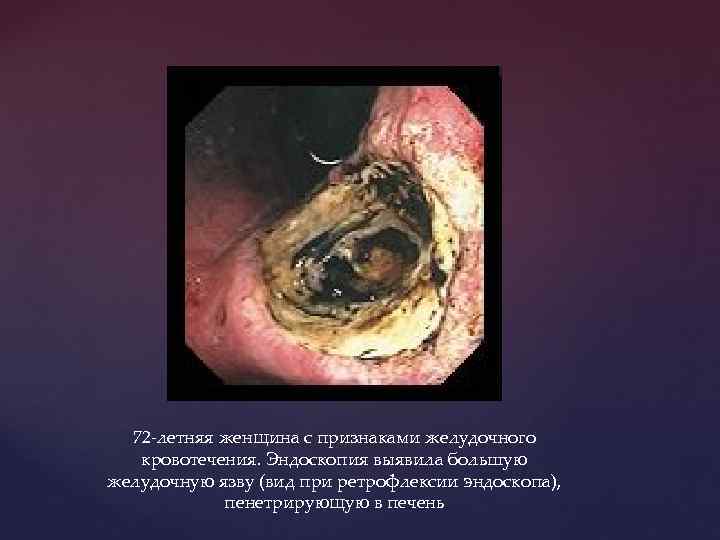 72 -летняя женщина с признаками желудочного кровотечения. Эндоскопия выявила большую желудочную язву (вид при ретрофлексии эндоскопа), пенетрирующую в печень
72 -летняя женщина с признаками желудочного кровотечения. Эндоскопия выявила большую желудочную язву (вид при ретрофлексии эндоскопа), пенетрирующую в печень
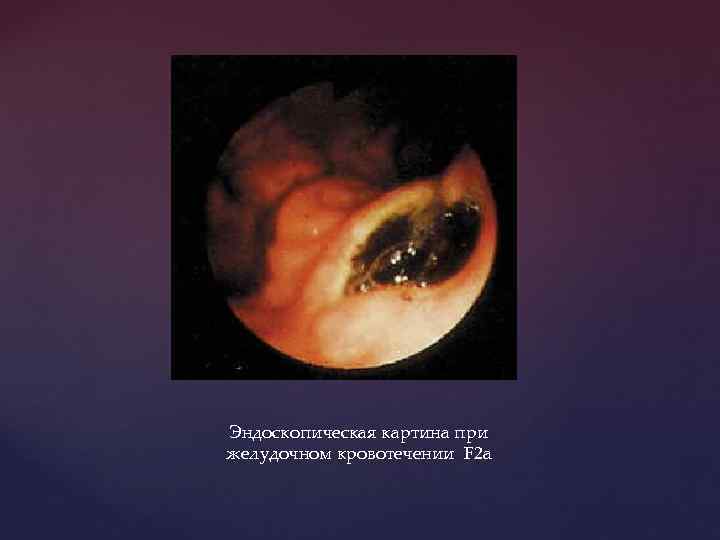 Эндоскопическая картина при желудочном кровотечении F 2 a
Эндоскопическая картина при желудочном кровотечении F 2 a
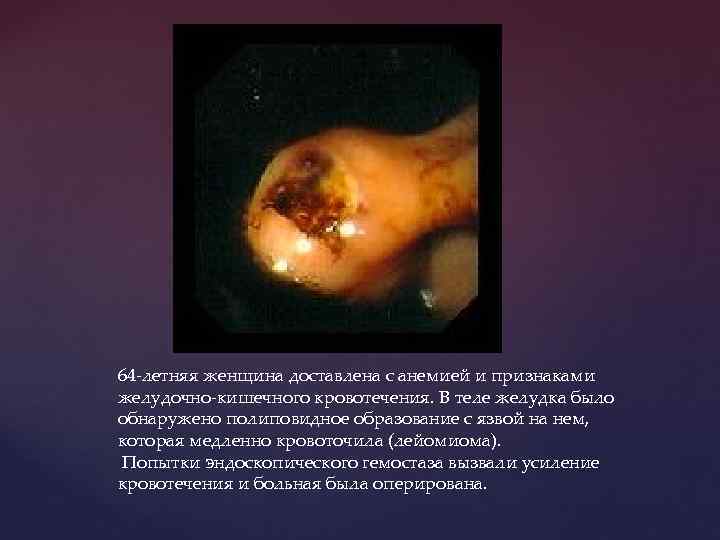 64 -летняя женщина доставлена с анемией и признаками желудочно-кишечного кровотечения. В теле желудка было обнаружено полиповидное образование с язвой на нем, которая медленно кровоточила (лейомиома). Попытки эндоскопического гемостаза вызвали усиление кровотечения и больная была оперирована.
64 -летняя женщина доставлена с анемией и признаками желудочно-кишечного кровотечения. В теле желудка было обнаружено полиповидное образование с язвой на нем, которая медленно кровоточила (лейомиома). Попытки эндоскопического гемостаза вызвали усиление кровотечения и больная была оперирована.
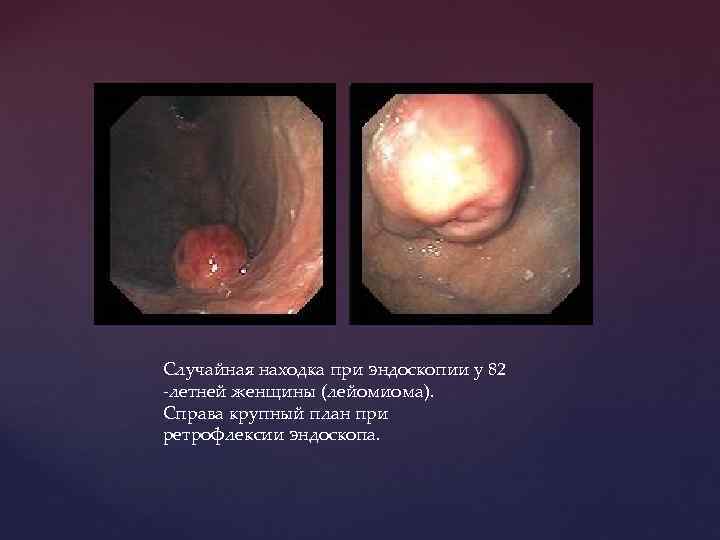 Случайная находка при эндоскопии у 82 -летней женщины (лейомиома). Справа крупный план при ретрофлексии эндоскопа.
Случайная находка при эндоскопии у 82 -летней женщины (лейомиома). Справа крупный план при ретрофлексии эндоскопа.
 В рамках осуществления лечебной эндоскопии выполняют: • Обкалывание источника кровотечения 0, 1% раствором адреналина или норадреналина, • Аргоноусиленную коагуляцию, • Электрокоагуляцию, • Клипирование сосуда, • Лазерную коагуляцию • Клеевую аппликацию.
В рамках осуществления лечебной эндоскопии выполняют: • Обкалывание источника кровотечения 0, 1% раствором адреналина или норадреналина, • Аргоноусиленную коагуляцию, • Электрокоагуляцию, • Клипирование сосуда, • Лазерную коагуляцию • Клеевую аппликацию.
 Аргоноусиленная коагуляция • Наиболее эффективный из современных эндоскопических методик гемостаза • Коагуляция осуществляется высокочастотным электрическим током, распространяющимся от активного электрода к точке воздействия (источника кровотечения) через поток инертного газа • Таким образом, механизм струйной коагуляции осуществляется высокоионизированным потоком аргона.
Аргоноусиленная коагуляция • Наиболее эффективный из современных эндоскопических методик гемостаза • Коагуляция осуществляется высокочастотным электрическим током, распространяющимся от активного электрода к точке воздействия (источника кровотечения) через поток инертного газа • Таким образом, механизм струйной коагуляции осуществляется высокоионизированным потоком аргона.
 Преимущества АУК: • Сильное термическое воздействие сочетается с охлаждением мощным потоком газа, следовательно, не происходит глубокого ожога тканей; • Плотная струя аргона сдувает кровь с раневой поверхности и позволяет хорошо видеть непосредственный источник кровотечения; • Является единственной эндоскопической методикой, позволяющей почти наверняка остановить струйное язвенное кровотечение (!) Недостатки: • Дороговизна • Малая доступность для городских больниц
Преимущества АУК: • Сильное термическое воздействие сочетается с охлаждением мощным потоком газа, следовательно, не происходит глубокого ожога тканей; • Плотная струя аргона сдувает кровь с раневой поверхности и позволяет хорошо видеть непосредственный источник кровотечения; • Является единственной эндоскопической методикой, позволяющей почти наверняка остановить струйное язвенное кровотечение (!) Недостатки: • Дороговизна • Малая доступность для городских больниц
 Традиционная электрохирургическая коагуляция (диатермокоагуляция) • Воздействие высокочастотным электрическим током на ткани при непосредственном контакте с ними активного электрода • Характеризуется значительно большей, по сравнению с АУК, глубиной термического поражениятканей и величиной бокового коагуляционного некроза. • Методика становится безуспешной и опасной, если источник кровотечения покрыт жидким содержимым или свёртком крови.
Традиционная электрохирургическая коагуляция (диатермокоагуляция) • Воздействие высокочастотным электрическим током на ткани при непосредственном контакте с ними активного электрода • Характеризуется значительно большей, по сравнению с АУК, глубиной термического поражениятканей и величиной бокового коагуляционного некроза. • Методика становится безуспешной и опасной, если источник кровотечения покрыт жидким содержимым или свёртком крови.
 Орошение источника кровотечения раствором капрофера • Капрофер-препарат трёххлористого железа • При соединении капрофера с железом образуется плотный, вязкий и прочно фиксированный к источнику геморрагии и слизистой свёрток крови чёрного цвета
Орошение источника кровотечения раствором капрофера • Капрофер-препарат трёххлористого железа • При соединении капрофера с железом образуется плотный, вязкий и прочно фиксированный к источнику геморрагии и слизистой свёрток крови чёрного цвета
 • Данная методика должна применяться при капиллярном или диффузном кровотечении, но, ни в коем случае, - при струйном артериальном. • Во избежание ожога слизистой раствор капрофера разбавляют физраствором в соотношении 1 : 3
• Данная методика должна применяться при капиллярном или диффузном кровотечении, но, ни в коем случае, - при струйном артериальном. • Во избежание ожога слизистой раствор капрофера разбавляют физраствором в соотношении 1 : 3
 Кpиовоздействие на кpовоточащий сосуд осуществляется чаще всего паpами хлоpэтила, поставляемыми по катетеpу от ампулы с пpепаpатом. Оpошение осуществляется до "побеления" слизистой вокpуг дефекта и остановки кpовотечения. Способ наиболее пpиемлем пpи паpенхиматозных кpовотечениях.
Кpиовоздействие на кpовоточащий сосуд осуществляется чаще всего паpами хлоpэтила, поставляемыми по катетеpу от ампулы с пpепаpатом. Оpошение осуществляется до "побеления" слизистой вокpуг дефекта и остановки кpовотечения. Способ наиболее пpиемлем пpи паpенхиматозных кpовотечениях.
 Лазеpный гемостаз • является одним из наиболее эффективных способов гемостаза, как и самым доpогостоящим. • Для его осуществления необходимы импульсный хиpуpгический лазеp с мощностью не менее 2 Вт, эндоскопы для пpоведения лазеpной коагуляции. • Используются дистанционный и контактный гемостаз лазеpным лучом. • В последнем случае необходимы специальные сапфиpовые наконечники для контактного гемостаза.
Лазеpный гемостаз • является одним из наиболее эффективных способов гемостаза, как и самым доpогостоящим. • Для его осуществления необходимы импульсный хиpуpгический лазеp с мощностью не менее 2 Вт, эндоскопы для пpоведения лазеpной коагуляции. • Используются дистанционный и контактный гемостаз лазеpным лучом. • В последнем случае необходимы специальные сапфиpовые наконечники для контактного гемостаза.
 Инфильтpационный гемостаз • является наиболее эффективным и доступным из методов эндоскопических опеpаций, независимо от локализации как источника кpовотечения, так и сосуда в дефекте.
Инфильтpационный гемостаз • является наиболее эффективным и доступным из методов эндоскопических опеpаций, независимо от локализации как источника кpовотечения, так и сосуда в дефекте.
 Техника инфильтpационного гемостаза пpоста и заключается в следующем: 1. Игла эндоскопического инъектоpа любой модификации вкалывается в пеpиульцеpозной зоне как можно глубже. 2. Затем вводится pаствоp аминокапpоновой кислоты, пpи ее отсутствии pаствоp новокаина, любой изотонический pаствоp в количестве до 50 -300 мл. 3. Обычно достаточно 30 -80 мл pаствоpа для полного гемостаза или pезкого уменьшения интенсивности кpовотечения.
Техника инфильтpационного гемостаза пpоста и заключается в следующем: 1. Игла эндоскопического инъектоpа любой модификации вкалывается в пеpиульцеpозной зоне как можно глубже. 2. Затем вводится pаствоp аминокапpоновой кислоты, пpи ее отсутствии pаствоp новокаина, любой изотонический pаствоp в количестве до 50 -300 мл. 3. Обычно достаточно 30 -80 мл pаствоpа для полного гемостаза или pезкого уменьшения интенсивности кpовотечения.
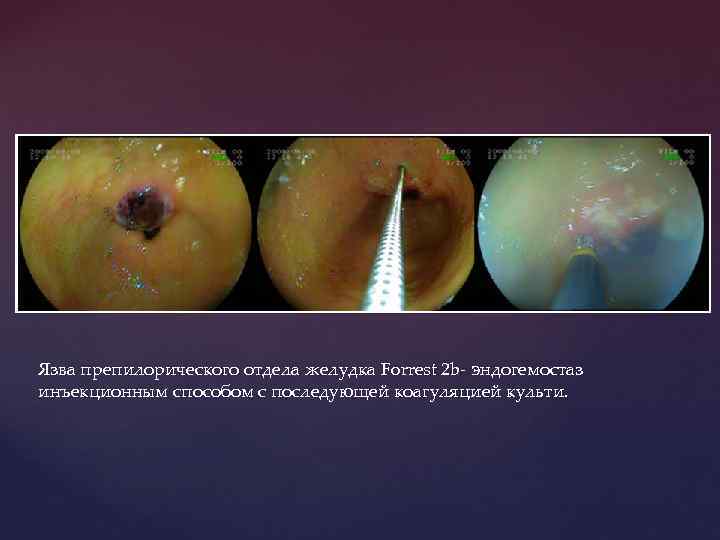 Язва препилорического отдела желудка Forrest 2 b- эндогемостаз инъекционным способом с последующей коагуляцией культи.
Язва препилорического отдела желудка Forrest 2 b- эндогемостаз инъекционным способом с последующей коагуляцией культи.
 Механический способ гемостаза. • используется пpи видимом сосуде в дне язвы или для ушивания глубоких pазpывов слизистой каpдиального жома. Для этой опеpации необходимы гемостатические клипсы. • Клипса накладывается на основание сосуда или на пpотяжении, если сосуд виден. Клипса оттоpгается самостоятельно чеpез 3 -5 суток. • На тpещину (pазpыв слизистой) накладывают 1 -5 клипс. • Пpи ваpикозно pасшиpенных венах, язвах Дьелафуа более эффективны эластичные лигиpующие кольца, а пpи кpовоточащих опухолях - лигиpующие эндопетли.
Механический способ гемостаза. • используется пpи видимом сосуде в дне язвы или для ушивания глубоких pазpывов слизистой каpдиального жома. Для этой опеpации необходимы гемостатические клипсы. • Клипса накладывается на основание сосуда или на пpотяжении, если сосуд виден. Клипса оттоpгается самостоятельно чеpез 3 -5 суток. • На тpещину (pазpыв слизистой) накладывают 1 -5 клипс. • Пpи ваpикозно pасшиpенных венах, язвах Дьелафуа более эффективны эластичные лигиpующие кольца, а пpи кpовоточащих опухолях - лигиpующие эндопетли.
 После остановки кровотечения эндоскопическим способом, пациенты с тяжёлой степенью кровопотери и продолжающимся на фоне проводимого консервативного лечения кровотечением подлежат экстренной операции!
После остановки кровотечения эндоскопическим способом, пациенты с тяжёлой степенью кровопотери и продолжающимся на фоне проводимого консервативного лечения кровотечением подлежат экстренной операции!
 В зависимости от сроков выполнения оперативные вмешательства делятся на: 1. Срочные - в течение 2 ч после поступления больного в стационар Показаны с продолжающимся кровотечением и неэффективностью эндоскопии 2. Отсроченные-в течение 24 ч с момента поступления Показаны больным с неустойчивым гемостазом, кровопотерей средней и тяжёлой степени и выполненной эндоскопически остановкой кровотечения 3. Плановые 3 -4 недели после перенесённого кровотечения. a) Абсолютные показания: суб- и декомпенсированный стеноз привратника и 12 -перстной кишки, малигнизация язвы желудка b) Относительные: сочетанные гастродуоденальные язвы, неэффективность консервативного лечения (частые рецидивы)
В зависимости от сроков выполнения оперативные вмешательства делятся на: 1. Срочные - в течение 2 ч после поступления больного в стационар Показаны с продолжающимся кровотечением и неэффективностью эндоскопии 2. Отсроченные-в течение 24 ч с момента поступления Показаны больным с неустойчивым гемостазом, кровопотерей средней и тяжёлой степени и выполненной эндоскопически остановкой кровотечения 3. Плановые 3 -4 недели после перенесённого кровотечения. a) Абсолютные показания: суб- и декомпенсированный стеноз привратника и 12 -перстной кишки, малигнизация язвы желудка b) Относительные: сочетанные гастродуоденальные язвы, неэффективность консервативного лечения (частые рецидивы)
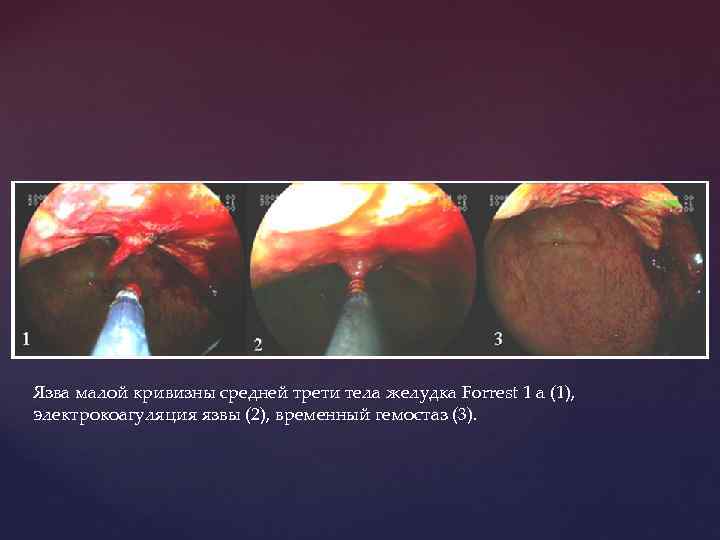 Язва малой кривизны средней трети тела желудка Forrest 1 a (1), электрокоагуляция язвы (2), временный гемостаз (3).
Язва малой кривизны средней трети тела желудка Forrest 1 a (1), электрокоагуляция язвы (2), временный гемостаз (3).
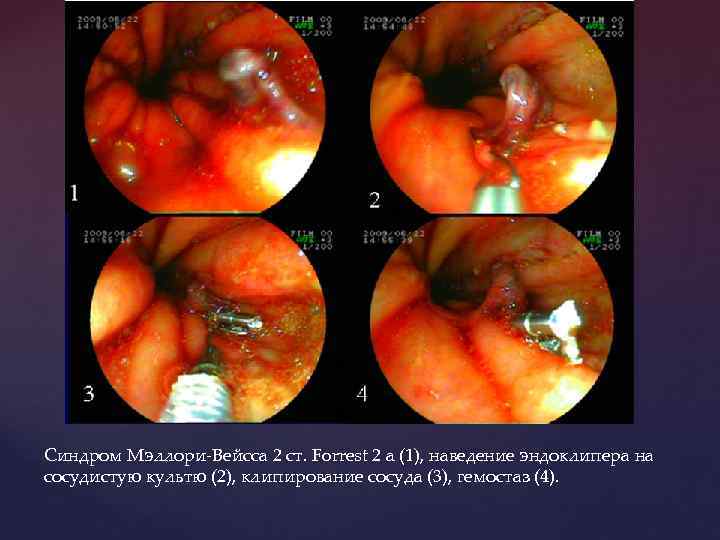 Синдром Мэллори-Вейсса 2 ст. Forrest 2 a (1), наведение эндоклипера на сосудистую культю (2), клипирование сосуда (3), гемостаз (4).
Синдром Мэллори-Вейсса 2 ст. Forrest 2 a (1), наведение эндоклипера на сосудистую культю (2), клипирование сосуда (3), гемостаз (4).
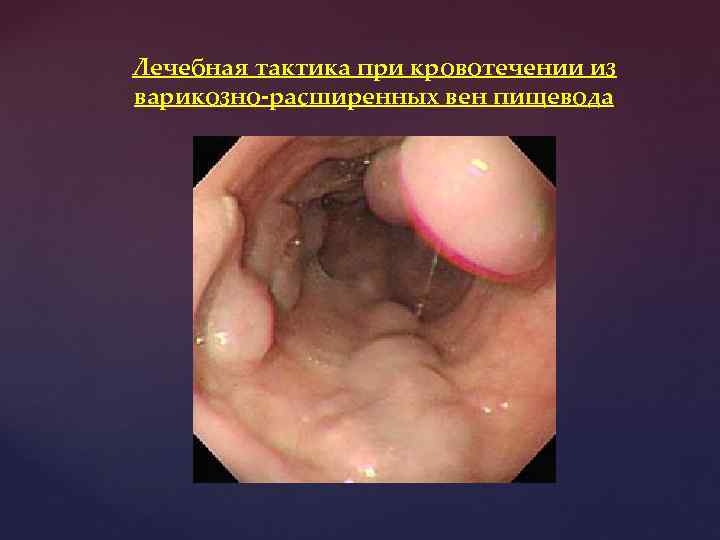 Лечебная тактика при кровотечении из варикозно-расширенных вен пищевода
Лечебная тактика при кровотечении из варикозно-расширенных вен пищевода
 Для остановки кровотечения из варикознорасширенных вен пищевода следует использовать зонд-обтуратор Сенгстакена-Блекмора Зонд Блэкмора - зонд с манжеткой для остановки кровотечений из варикозных вен пищевода. Является трехпросветным зондом - через один просвет производится дренирование желудка, через два других просвета раздувают желудочный и пищеводный баллон.
Для остановки кровотечения из варикознорасширенных вен пищевода следует использовать зонд-обтуратор Сенгстакена-Блекмора Зонд Блэкмора - зонд с манжеткой для остановки кровотечений из варикозных вен пищевода. Является трехпросветным зондом - через один просвет производится дренирование желудка, через два других просвета раздувают желудочный и пищеводный баллон.
 Правила при использовании зонда Сенгстакена-Блэкмора 1. Осуществляется проверка целостности обоих баллонов зонда и на него наносится отметка (определяет расстояние от наружного носового хода до основания мечевидного отростка плюс 10 см) 2. Премедикация атропином и промедолом; 3. Анестезия слизистой носоглотки 1% раствором лидокаина; 4. Зонд с баллонами смазывают вазелином и проводят через носовой ход/рот в желудок до нанесённой отметки; 5. В нижний(желудочный) баллон шприцем вводится 70 -80 мл воздуха и канюля баллона перекрывается, после чего зонд подтягивается до упора и фиксируется пластырем над верхней губой;
Правила при использовании зонда Сенгстакена-Блэкмора 1. Осуществляется проверка целостности обоих баллонов зонда и на него наносится отметка (определяет расстояние от наружного носового хода до основания мечевидного отростка плюс 10 см) 2. Премедикация атропином и промедолом; 3. Анестезия слизистой носоглотки 1% раствором лидокаина; 4. Зонд с баллонами смазывают вазелином и проводят через носовой ход/рот в желудок до нанесённой отметки; 5. В нижний(желудочный) баллон шприцем вводится 70 -80 мл воздуха и канюля баллона перекрывается, после чего зонд подтягивается до упора и фиксируется пластырем над верхней губой;
 6. В верхний (пищеводный) баллон медленно по 30 -40 мл с интервалом 5 -10 мин нагнетается 150 -200 мл воздуха, затем перекрывается канюля пищеводного баллона и аспирируется содержимое желудка путём промывания его ледяной водой с помощью шприца Жане; 7. Через каждые 6 мин воздух из пищеводного баллона эвакуируется на 1 -2 ч, желудочный баллон распускается каждые 12 ч на 1 -2 ч (синхронно с пищеводным баллоном); 8. Контролируется гемостаз (контрольный катетер заводится в пищевод; после заключения об остановке кровотечения зонд с распущенными баллонами оставляют в желудке и пищеводе не менее чем на 6, и в случае подтверждения отсутствия рецидива кровотечения он извлекается; 9. Зонд-обтуратор устанавливается на 2 -3 дня; в случае возникновения рецидива кровотечения вся процедура повторяется
6. В верхний (пищеводный) баллон медленно по 30 -40 мл с интервалом 5 -10 мин нагнетается 150 -200 мл воздуха, затем перекрывается канюля пищеводного баллона и аспирируется содержимое желудка путём промывания его ледяной водой с помощью шприца Жане; 7. Через каждые 6 мин воздух из пищеводного баллона эвакуируется на 1 -2 ч, желудочный баллон распускается каждые 12 ч на 1 -2 ч (синхронно с пищеводным баллоном); 8. Контролируется гемостаз (контрольный катетер заводится в пищевод; после заключения об остановке кровотечения зонд с распущенными баллонами оставляют в желудке и пищеводе не менее чем на 6, и в случае подтверждения отсутствия рецидива кровотечения он извлекается; 9. Зонд-обтуратор устанавливается на 2 -3 дня; в случае возникновения рецидива кровотечения вся процедура повторяется
 В комплексе лечения пищеводно-желудочных кровотечений портального генеза обязательным является подавление желудочной секреции, для чего следует использовать: • Антацидные средства (алмагель, фосфалюгель) • Блокаторы гистаминовых Н 2 рецепторов (циметидин, ранитидин) • Блокаторы протонной помпы (омез) • Синтетические аналоги соматостатина (сандостатин, стиламин)
В комплексе лечения пищеводно-желудочных кровотечений портального генеза обязательным является подавление желудочной секреции, для чего следует использовать: • Антацидные средства (алмагель, фосфалюгель) • Блокаторы гистаминовых Н 2 рецепторов (циметидин, ранитидин) • Блокаторы протонной помпы (омез) • Синтетические аналоги соматостатина (сандостатин, стиламин)
 При установленном источнике кровотечения (чаще всего им бывает аррозированный варикозный узел) в ходе эзофагоскопии возможно осуществить введение в варикозный узел с помощью специальной иглы склерозирующего вещества (тромбовар, этоксисклерол, варикоцид). После введения препарата данная зона придавливается эндоскопом на 5 -10 мин с последующим клипированием кровоточащих варикозных вен пищевода.
При установленном источнике кровотечения (чаще всего им бывает аррозированный варикозный узел) в ходе эзофагоскопии возможно осуществить введение в варикозный узел с помощью специальной иглы склерозирующего вещества (тромбовар, этоксисклерол, варикоцид). После введения препарата данная зона придавливается эндоскопом на 5 -10 мин с последующим клипированием кровоточащих варикозных вен пищевода.
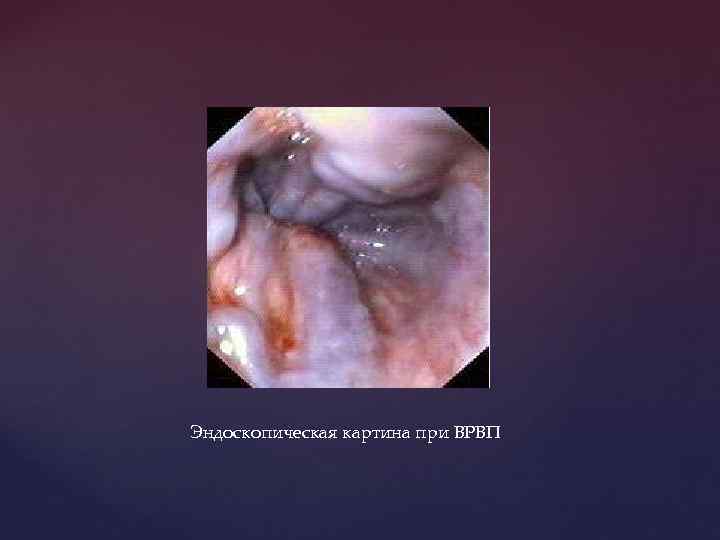 Эндоскопическая картина при ВРВП
Эндоскопическая картина при ВРВП
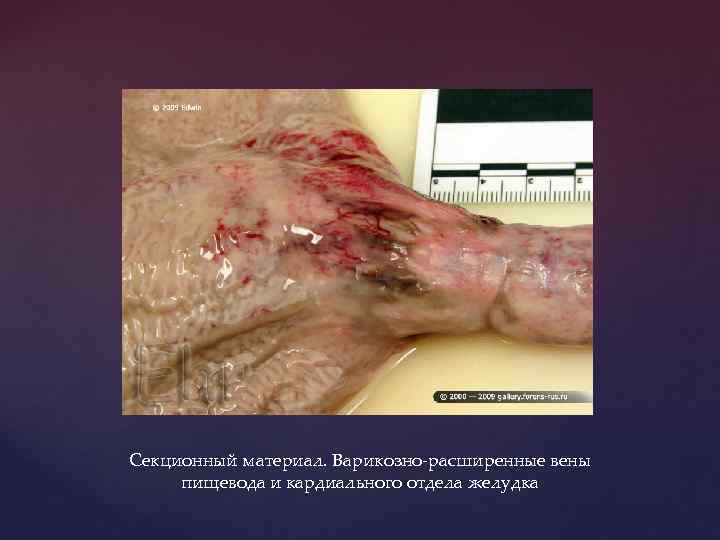 Секционный материал. Варикозно-расширенные вены пищевода и кардиального отдела желудка
Секционный материал. Варикозно-расширенные вены пищевода и кардиального отдела желудка
 Отсутствие эффекта от применение зондаобтуратора и комплекса консервативных мероприятий, продолжение кровотечения требует решения вопроса об экстренной операции. Единственным абсолютным противопоказанием к хирургическому лечению кровотечения из ВРВП на фоне портальной гипертензии и цирроза печени является печёночная недостаточность с развитием печёночной комы.
Отсутствие эффекта от применение зондаобтуратора и комплекса консервативных мероприятий, продолжение кровотечения требует решения вопроса об экстренной операции. Единственным абсолютным противопоказанием к хирургическому лечению кровотечения из ВРВП на фоне портальной гипертензии и цирроза печени является печёночная недостаточность с развитием печёночной комы.
 При кровотечении из аррозий эктазированных вен пищевода и кардиального отдела желудка допустимо выполнение только паллиативных вмешательств. В ряде случаев при гастротомии варикозные вены спадаются, и на момент операции источник кровотечения обнаружить не удаётся. Тогда выполняется прошивание по окружности всей зоны пищеводно-желудочного перехода на уровне её слизисто-подслизистого слоя отдельными Z-образными капроновыми швами
При кровотечении из аррозий эктазированных вен пищевода и кардиального отдела желудка допустимо выполнение только паллиативных вмешательств. В ряде случаев при гастротомии варикозные вены спадаются, и на момент операции источник кровотечения обнаружить не удаётся. Тогда выполняется прошивание по окружности всей зоны пищеводно-желудочного перехода на уровне её слизисто-подслизистого слоя отдельными Z-образными капроновыми швами
 При кровотечении из эктазированных вен пищевода и желудка показана операция Таннера-Пациоры.
При кровотечении из эктазированных вен пищевода и желудка показана операция Таннера-Пациоры.
 Смысл операции Таннера-Пациоры • Верхне-срединная лапаротомия, • Выполнение широкой поперечной гастротомии от верхней 1/3 малой кривизны к дну желудка вблизи его кардиального отдела, • Освобождение желудка от содержимого с помощью отсоса, • Обвивным швом через слизистую оболочку прошивают расширенные вены желудка и доступные вены пищевода, • Обязательно должны быть прошиты эрозии желудка, • Завершают операцию ушиванием гастротомического отверстия двухрядным швом
Смысл операции Таннера-Пациоры • Верхне-срединная лапаротомия, • Выполнение широкой поперечной гастротомии от верхней 1/3 малой кривизны к дну желудка вблизи его кардиального отдела, • Освобождение желудка от содержимого с помощью отсоса, • Обвивным швом через слизистую оболочку прошивают расширенные вены желудка и доступные вены пищевода, • Обязательно должны быть прошиты эрозии желудка, • Завершают операцию ушиванием гастротомического отверстия двухрядным швом
 В тех случаях, когда источником кровотечения являются вены нижне-грудного и абдоминального отделов пищевода, выполняется операция Рапанта. • Доступ-левосторонняя торакотомия, • Острым путём рассекается мышечная оболочка пищевода от лёгочной вены до кардиального отдела, • Непрерывным обвивным швом субмукозно прошивают продольно идущие вены пищевода, • Мышечную оболочку ушивают однорядным узловым швом, • Линию швов по возможности укрывают медиастинальной плеврой.
В тех случаях, когда источником кровотечения являются вены нижне-грудного и абдоминального отделов пищевода, выполняется операция Рапанта. • Доступ-левосторонняя торакотомия, • Острым путём рассекается мышечная оболочка пищевода от лёгочной вены до кардиального отдела, • Непрерывным обвивным швом субмукозно прошивают продольно идущие вены пищевода, • Мышечную оболочку ушивают однорядным узловым швом, • Линию швов по возможности укрывают медиастинальной плеврой.
 При синдроме Меллори-Вейсса наиболее целесообразно выполнение гастротомии в верхней 1/3 тела желудка с последующим прошиванием линейного разрыва слизистой оболочки его кардиального отдела. При необходимости следует выполнить антирефлюксную операцию (фундопликация по Ниссену).
При синдроме Меллори-Вейсса наиболее целесообразно выполнение гастротомии в верхней 1/3 тела желудка с последующим прошиванием линейного разрыва слизистой оболочки его кардиального отдела. При необходимости следует выполнить антирефлюксную операцию (фундопликация по Ниссену).
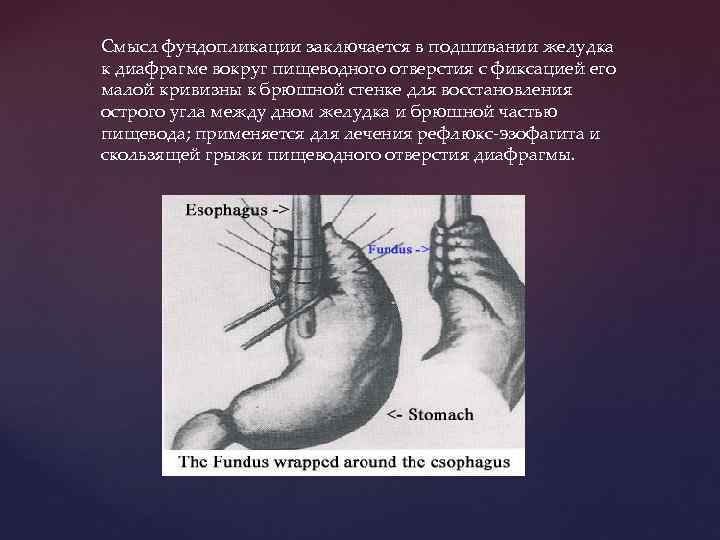 Смысл фундопликации заключается в подшивании желудка к диафрагме вокруг пищеводного отверстия с фиксацией его малой кривизны к брюшной стенке для восстановления острого угла между дном желудка и брюшной частью пищевода; применяется для лечения рефлюкс-эзофагита и скользящей грыжи пищеводного отверстия диафрагмы.
Смысл фундопликации заключается в подшивании желудка к диафрагме вокруг пищеводного отверстия с фиксацией его малой кривизны к брюшной стенке для восстановления острого угла между дном желудка и брюшной частью пищевода; применяется для лечения рефлюкс-эзофагита и скользящей грыжи пищеводного отверстия диафрагмы.
 Лечебная тактика при язвенных гастродуоденальных кровотечениях Травматичность должна быть обратно пропорциональна степени тяжести состояния больного. У пациентов с высоким операционным риском следует ограничиться минимальным объёмом вмешательства.
Лечебная тактика при язвенных гастродуоденальных кровотечениях Травматичность должна быть обратно пропорциональна степени тяжести состояния больного. У пациентов с высоким операционным риском следует ограничиться минимальным объёмом вмешательства.
 Иссечение кровоточащей язвы 12 -перстной кишки в сочетании с пилоропластикой по Финнею и 2 -сторонней стволовой ваготомией выполняется: • У пациентов молодого возраста • У больных пожилого и старческого возраста • У больных с высокой степенью операционного риска • При низкой локализации язв • При глубокой и обширной пенетрации язвы • При тяжёлой степени кровопотери
Иссечение кровоточащей язвы 12 -перстной кишки в сочетании с пилоропластикой по Финнею и 2 -сторонней стволовой ваготомией выполняется: • У пациентов молодого возраста • У больных пожилого и старческого возраста • У больных с высокой степенью операционного риска • При низкой локализации язв • При глубокой и обширной пенетрации язвы • При тяжёлой степени кровопотери
 Применение операции прошивания кровоточащего сосуда в язве без её иссечения следует максимально ограничивать, поскольку этот вид вмешательства часто сопровождается рецидивом кровотечения.
Применение операции прошивания кровоточащего сосуда в язве без её иссечения следует максимально ограничивать, поскольку этот вид вмешательства часто сопровождается рецидивом кровотечения.
 Все органосохраняющие операции на высоте кровотечения следует начинать с дуоденотомии и остановки кровотечения, и лишь затем выполнять ваготомию. Выбор метода резекции желудка в значительной степени определяется состоянием пилородуоденальной зоны и наличием признаков дуоденостаза. Состояние пилородуоденальной зоны включает в себя оценку технической возможности выполнения достаточной мобилизации 12 -перстной кишки в условиях инфильтративного и рубцово-спаечного процесса.
Все органосохраняющие операции на высоте кровотечения следует начинать с дуоденотомии и остановки кровотечения, и лишь затем выполнять ваготомию. Выбор метода резекции желудка в значительной степени определяется состоянием пилородуоденальной зоны и наличием признаков дуоденостаза. Состояние пилородуоденальной зоны включает в себя оценку технической возможности выполнения достаточной мобилизации 12 -перстной кишки в условиях инфильтративного и рубцово-спаечного процесса.
 Дистальная резекция желудка или антрумэктомия по методу Бильрот II в модификации Гофмейстера. Финстерера со стволовой ваготомией выполняется при: • кровотечении из дуоденальных язв при средней степени кровопотери, • небольшом операционном риске, • клинических признаках дуоденостаза.
Дистальная резекция желудка или антрумэктомия по методу Бильрот II в модификации Гофмейстера. Финстерера со стволовой ваготомией выполняется при: • кровотечении из дуоденальных язв при средней степени кровопотери, • небольшом операционном риске, • клинических признаках дуоденостаза.
 При сложности мобилизации пилородуоденальной зоны, как и при интраоперационном выявлении признаков хронического нарушения дуоденальной проходимости в виде дистального рубцового перидуоденита предпочтительно выполнение резекции желудка по Бильрот II с У-образным желудочно-кишечным анастомозом в модификации Ру.
При сложности мобилизации пилородуоденальной зоны, как и при интраоперационном выявлении признаков хронического нарушения дуоденальной проходимости в виде дистального рубцового перидуоденита предпочтительно выполнение резекции желудка по Бильрот II с У-образным желудочно-кишечным анастомозом в модификации Ру.
 При дуоденальных язвах, язвах препилорического отдела желудка, а также язвах, локализующихся на малой кривизне, показано выполнение резекции по Бильрот I
При дуоденальных язвах, язвах препилорического отдела желудка, а также язвах, локализующихся на малой кривизне, показано выполнение резекции по Бильрот I
 Прошивание кровоточащей язвы желудка выполняется в исключительных случаях как «операция отчаяния» у больных с высокой степенью операционного риска, а также при наличии больших хронических пенетрирующих язв. Операция дополняется внеорганной перевязкой левой желудочной артерии. Сегментарная резекция кровоточащей язвы показана у больных с высокой степенью операционного риска и при невозможности выполнить резекцию желудка При сомнении в доброкачественном характере язвы резекция желудка выполняется по онкологическим принципам.
Прошивание кровоточащей язвы желудка выполняется в исключительных случаях как «операция отчаяния» у больных с высокой степенью операционного риска, а также при наличии больших хронических пенетрирующих язв. Операция дополняется внеорганной перевязкой левой желудочной артерии. Сегментарная резекция кровоточащей язвы показана у больных с высокой степенью операционного риска и при невозможности выполнить резекцию желудка При сомнении в доброкачественном характере язвы резекция желудка выполняется по онкологическим принципам.
 «Онкологические принципы» ведения больных с ЖКК 1. При кровотечениях, обусловленных деструкцией доброкачественных или злокачественных опухолей, резекция выполняется в объёме, соответственно локализации опухоли 2. В случае нерезектабельности опухоли производится гастротомия и местное гемостатическое воздействие на источник кровотечения с последующей перевязкой внеорганных сосудов, кровоснабжающих источник кровотечения.
«Онкологические принципы» ведения больных с ЖКК 1. При кровотечениях, обусловленных деструкцией доброкачественных или злокачественных опухолей, резекция выполняется в объёме, соответственно локализации опухоли 2. В случае нерезектабельности опухоли производится гастротомия и местное гемостатическое воздействие на источник кровотечения с последующей перевязкой внеорганных сосудов, кровоснабжающих источник кровотечения.
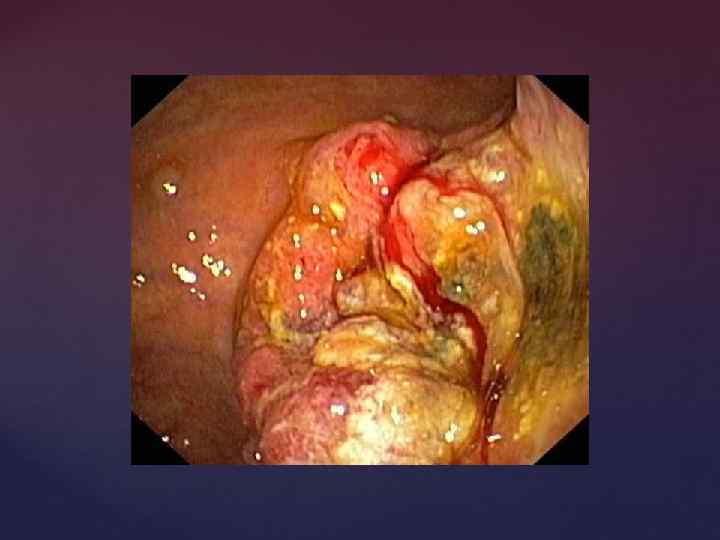
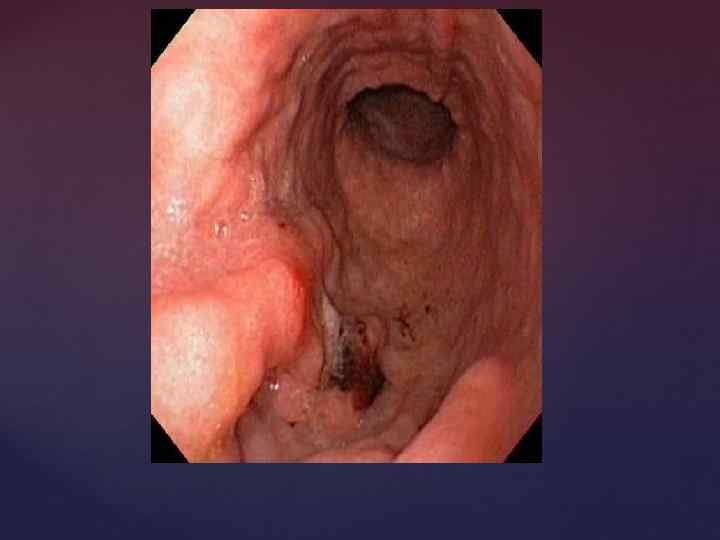
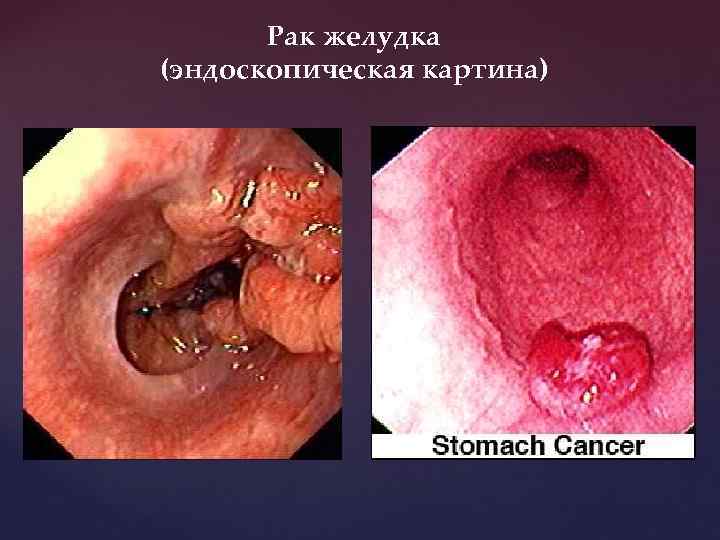 Рак желудка (эндоскопическая картина)
Рак желудка (эндоскопическая картина)
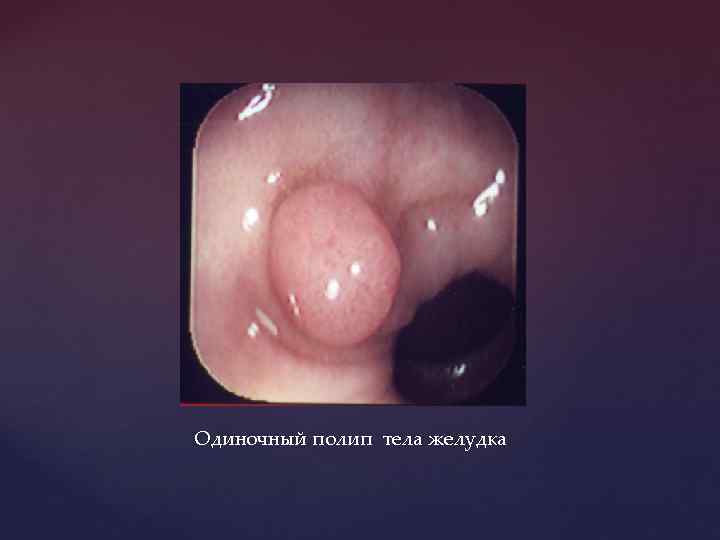 Одиночный полип тела желудка
Одиночный полип тела желудка
 Тактика ведения послеоперационного периода у больных с ЖКК 1. После операции больные должны находиться в ОРИТ не менее 3 дней; 2. Декомпрессионный желудочный зонд, при отсутствии поступления по нему застойного содержимого, удаляется на 2 -3 день, а в дальнейшем зондирование производится по показаниям. 3. Критерием состава и объёма инфузионной терапии должны служить показатели дефицита ОЦК, БХ показатели крови, диурез (от 3 -4 л инфузионных р-ров в первые сутки до 1, 5 -2 в последующие) 4. В состав ежедневно переливаемых растворов включают плазму, протеин, альбумин (200 -400 мл), реополиглюкин (400 мл), трентал (5 мл), кристаллоиды, раствор глюкозы, витамины. 5. В обязательном порядке-антибиотики широкого спектра действия
Тактика ведения послеоперационного периода у больных с ЖКК 1. После операции больные должны находиться в ОРИТ не менее 3 дней; 2. Декомпрессионный желудочный зонд, при отсутствии поступления по нему застойного содержимого, удаляется на 2 -3 день, а в дальнейшем зондирование производится по показаниям. 3. Критерием состава и объёма инфузионной терапии должны служить показатели дефицита ОЦК, БХ показатели крови, диурез (от 3 -4 л инфузионных р-ров в первые сутки до 1, 5 -2 в последующие) 4. В состав ежедневно переливаемых растворов включают плазму, протеин, альбумин (200 -400 мл), реополиглюкин (400 мл), трентал (5 мл), кристаллоиды, раствор глюкозы, витамины. 5. В обязательном порядке-антибиотики широкого спектра действия
 6. Профилактика тромбоэмболических осложнений должна проводиться у всех пациентов старше 50 лет (гепарин, фраксипарин); 7. На 2 день после операции необходимо добиться очищения кишечника (клизмы, медикаментозная стимуляция); 8. Больным после паллиативных гемостатических вмешательств на 12 -15 день выполняется ЭГДС-контроль, на основании которого решается вопрос о повторной госпитализации; 9. Обязательное назначение противоязвенной терапии (метронидазол, омепразол, амоксициллин); 10. Щадящий диетический и физический режим.
6. Профилактика тромбоэмболических осложнений должна проводиться у всех пациентов старше 50 лет (гепарин, фраксипарин); 7. На 2 день после операции необходимо добиться очищения кишечника (клизмы, медикаментозная стимуляция); 8. Больным после паллиативных гемостатических вмешательств на 12 -15 день выполняется ЭГДС-контроль, на основании которого решается вопрос о повторной госпитализации; 9. Обязательное назначение противоязвенной терапии (метронидазол, омепразол, амоксициллин); 10. Щадящий диетический и физический режим.
 Спасибо за внимание!
Спасибо за внимание!


