ОКС-КАРАГАНДА 2013.pptx
- Количество слайдов: 54
 ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА Главный кардиолог МЗ РК д. м. н. Абсеитова С. Р. 2013 г.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА Главный кардиолог МЗ РК д. м. н. Абсеитова С. Р. 2013 г.
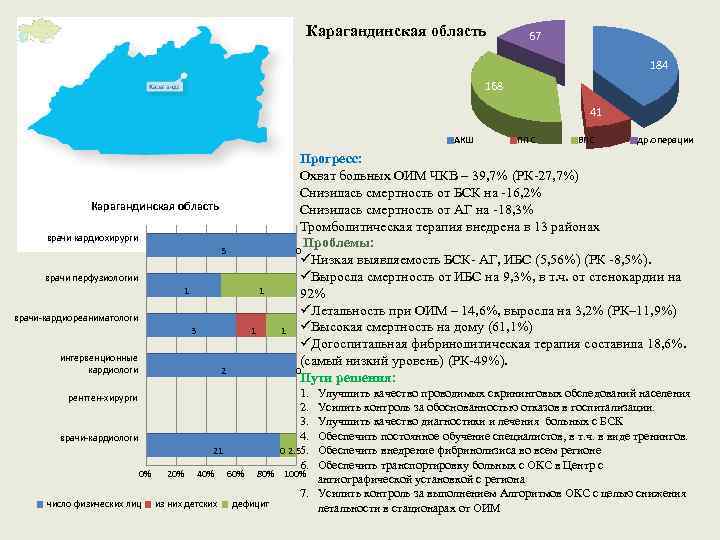 Карагандинская область 67 184 168 41 АКШ Карагандинская область врачи кардиохирурги 5 врачи перфузиологии 1 1 врачи-кардиореаниматологи 3 интервенционные кардиологи 1 2 1 ППС ВПС др. операции Прогресс: Охват больных ОИМ ЧКВ – 39, 7% (РК-27, 7%) Снизилась смертность от БСК на -16, 2% Снизилась смертность от АГ на -18, 3% Тромболитическая терапия внедрена в 13 районах Проблемы: 0 üНизкая выявляемость БСК- АГ, ИБС (5, 56%) (РК -8, 5%). üВыросла смертность от ИБС на 9, 3%, в т. ч. от стенокардии на 92% üЛетальность при ОИМ – 14, 6%, выросла на 3, 2% (РК– 11, 9%) üВысокая смертность на дому (61, 1%) üДогоспитальная фибринолитическая терапия составила 18, 6%. (самый низкий уровень) (РК-49%). 0 Пути решения: 1. 2. 3. 4. 0 2. 55. 6. Улучшить качество проводимых скрининговых обследований населения Усилить контроль за обоснованностью отказов в госпитализации. Улучшить качество диагностики и лечения больных с БСК Обеспечить постоянное обучение специалистов, в т. ч. в виде тренингов. врачи-кардиологи Обеспечить внедрение фибринолизиса во всем регионе 21 Обеспечить транспортировку больных с ОКС в Центр с 0% 20% 40% 60% 80% 100% ангиографической установкой с региона 7. Усилить контроль за выполнением Алгоритмов ОКС с целью снижения число физических лиц из них детских дефицит летальности в стационарах от ОИМ рентген-хирурги
Карагандинская область 67 184 168 41 АКШ Карагандинская область врачи кардиохирурги 5 врачи перфузиологии 1 1 врачи-кардиореаниматологи 3 интервенционные кардиологи 1 2 1 ППС ВПС др. операции Прогресс: Охват больных ОИМ ЧКВ – 39, 7% (РК-27, 7%) Снизилась смертность от БСК на -16, 2% Снизилась смертность от АГ на -18, 3% Тромболитическая терапия внедрена в 13 районах Проблемы: 0 üНизкая выявляемость БСК- АГ, ИБС (5, 56%) (РК -8, 5%). üВыросла смертность от ИБС на 9, 3%, в т. ч. от стенокардии на 92% üЛетальность при ОИМ – 14, 6%, выросла на 3, 2% (РК– 11, 9%) üВысокая смертность на дому (61, 1%) üДогоспитальная фибринолитическая терапия составила 18, 6%. (самый низкий уровень) (РК-49%). 0 Пути решения: 1. 2. 3. 4. 0 2. 55. 6. Улучшить качество проводимых скрининговых обследований населения Усилить контроль за обоснованностью отказов в госпитализации. Улучшить качество диагностики и лечения больных с БСК Обеспечить постоянное обучение специалистов, в т. ч. в виде тренингов. врачи-кардиологи Обеспечить внедрение фибринолизиса во всем регионе 21 Обеспечить транспортировку больных с ОКС в Центр с 0% 20% 40% 60% 80% 100% ангиографической установкой с региона 7. Усилить контроль за выполнением Алгоритмов ОКС с целью снижения число физических лиц из них детских дефицит летальности в стационарах от ОИМ рентген-хирурги
 ОПРЕДЕЛЕНИЕ ТЕРМИНОВ ИБС – хроническое заболевание для которого характерны периоды стабильного течения и обострений Обострение ИБС – ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ! ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию, включает в себя: - ОКС с подъемом сегмента ST - ОКС без подъема сегмента ST - Острый инфаркт миокарда - ИМ по изменениям биомаркеров - ИМ по поздним ЭКГ-признакам - Нестабильную стенокардию ОКС – динамическая клиническая ситуация обозначающая состояние больного при поступлении или в первые часы после поступления в стационар. ОКС - диагноз, который выставляется при первом контакте врача с пациентом и позволяет быстро проводить неотложные лечебные и организационные мероприятия до окончательного диагноза вышеперечисленных состояний.
ОПРЕДЕЛЕНИЕ ТЕРМИНОВ ИБС – хроническое заболевание для которого характерны периоды стабильного течения и обострений Обострение ИБС – ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ! ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию, включает в себя: - ОКС с подъемом сегмента ST - ОКС без подъема сегмента ST - Острый инфаркт миокарда - ИМ по изменениям биомаркеров - ИМ по поздним ЭКГ-признакам - Нестабильную стенокардию ОКС – динамическая клиническая ситуация обозначающая состояние больного при поступлении или в первые часы после поступления в стационар. ОКС - диагноз, который выставляется при первом контакте врача с пациентом и позволяет быстро проводить неотложные лечебные и организационные мероприятия до окончательного диагноза вышеперечисленных состояний.
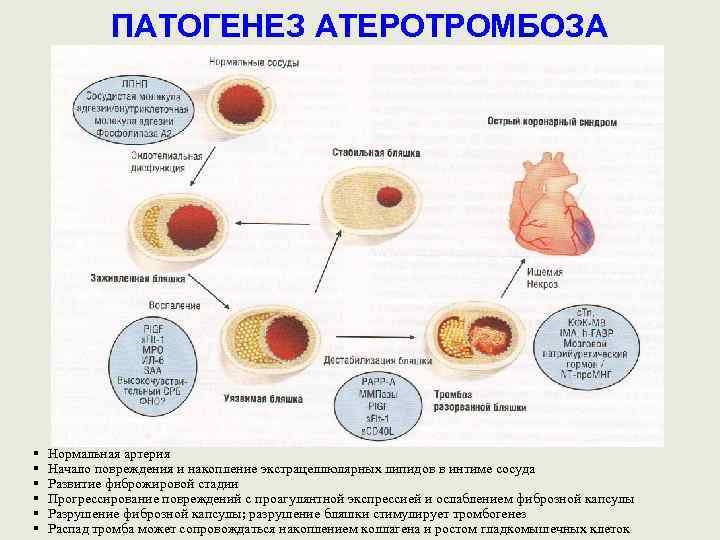 ПАТОГЕНЕЗ АТЕРОТРОМБОЗА § § § Нормальная артерия Начало повреждения и накопление экстрацеллюлярных липидов в интиме сосуда Развитие фиброжировой стадии Прогрессирование повреждений с проагулянтной экспрессией и ослаблением фиброзной капсулы Разрушение фиброзной капсулы; разрушение бляшки стимулирует тромбогенез Распад тромба может сопровождаться накоплением коллагена и ростом гладкомышечных клеток
ПАТОГЕНЕЗ АТЕРОТРОМБОЗА § § § Нормальная артерия Начало повреждения и накопление экстрацеллюлярных липидов в интиме сосуда Развитие фиброжировой стадии Прогрессирование повреждений с проагулянтной экспрессией и ослаблением фиброзной капсулы Разрушение фиброзной капсулы; разрушение бляшки стимулирует тромбогенез Распад тромба может сопровождаться накоплением коллагена и ростом гладкомышечных клеток
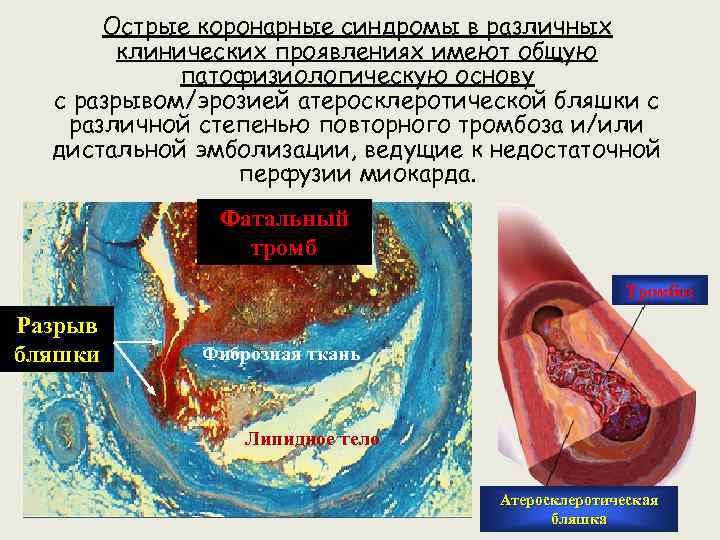 Острые коронарные синдромы в различных клинических проявлениях имеют общую патофизиологическую основу с разрывом/эрозией атеросклеротической бляшки с различной степенью повторного тромбоза и/или дистальной эмболизации, ведущие к недостаточной перфузии миокарда. Фатальный тромб Тромбоз Разрыв бляшки Фиброзная ткань Липидное тело Атеросклеротическая бляшка
Острые коронарные синдромы в различных клинических проявлениях имеют общую патофизиологическую основу с разрывом/эрозией атеросклеротической бляшки с различной степенью повторного тромбоза и/или дистальной эмболизации, ведущие к недостаточной перфузии миокарда. Фатальный тромб Тромбоз Разрыв бляшки Фиброзная ткань Липидное тело Атеросклеротическая бляшка
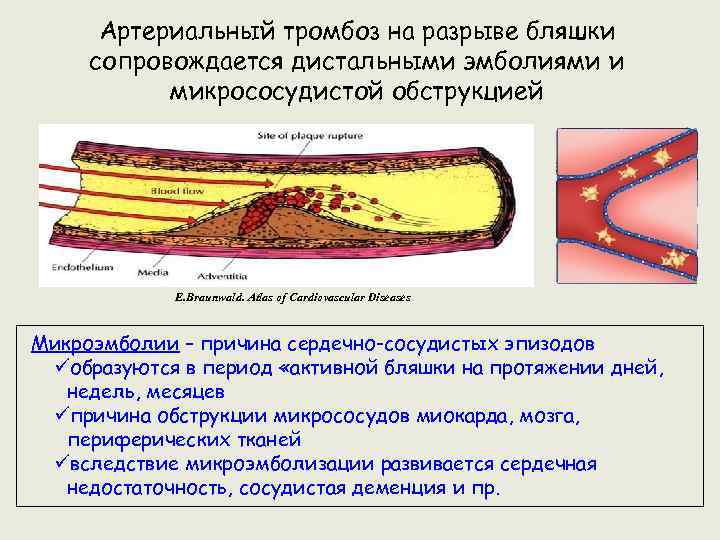 Артериальный тромбоз на разрыве бляшки сопровождается дистальными эмболиями и микрососудистой обструкцией E. Braunwald. Atlas of Cardiovascular Diseases Микроэмболии – причина сердечно-сосудистых эпизодов üобразуются в период «активной бляшки на протяжении дней, недель, месяцев üпричина обструкции микрососудов миокарда, мозга, периферических тканей üвследствие микроэмболизации развивается сердечная недостаточность, сосудистая деменция и пр.
Артериальный тромбоз на разрыве бляшки сопровождается дистальными эмболиями и микрососудистой обструкцией E. Braunwald. Atlas of Cardiovascular Diseases Микроэмболии – причина сердечно-сосудистых эпизодов üобразуются в период «активной бляшки на протяжении дней, недель, месяцев üпричина обструкции микрососудов миокарда, мозга, периферических тканей üвследствие микроэмболизации развивается сердечная недостаточность, сосудистая деменция и пр.
 ЛЕЧЕНИЕ ОКС ST Диагностика и стратификация риска Ø Ø Ø Антитромбоцитарные препараты Антикоагулянты (антитромбины) Реваскуляризация миокарда (ЧКВ)
ЛЕЧЕНИЕ ОКС ST Диагностика и стратификация риска Ø Ø Ø Антитромбоцитарные препараты Антикоагулянты (антитромбины) Реваскуляризация миокарда (ЧКВ)
 Таблица 1 Классы рекомендаций Класс IIa Класс IIb Класс III Класс рекомендаций Определение Доказательство и/или общее соглашение, что данное лечение или процедура полезна, успешна, эффективна. Противоречивые доказательства и/или расхождение во мнениях в отношении успешности/ эффективности данного лечения или процедуры Веские доказательства/мнение в пользу успешности/эффективности. Успешность/эффективность в меньшей степени установлена по доказательствам/ мнению Доказательство или общее соглашение, что данное лечение или процедура не успешна/эффективна, и в некоторых случаях может навредить. Рекомендуемая для использования формулировка Рекомендуется/ показано Следует иметь в виду Можно иметь в виду Не рекомендуется
Таблица 1 Классы рекомендаций Класс IIa Класс IIb Класс III Класс рекомендаций Определение Доказательство и/или общее соглашение, что данное лечение или процедура полезна, успешна, эффективна. Противоречивые доказательства и/или расхождение во мнениях в отношении успешности/ эффективности данного лечения или процедуры Веские доказательства/мнение в пользу успешности/эффективности. Успешность/эффективность в меньшей степени установлена по доказательствам/ мнению Доказательство или общее соглашение, что данное лечение или процедура не успешна/эффективна, и в некоторых случаях может навредить. Рекомендуемая для использования формулировка Рекомендуется/ показано Следует иметь в виду Можно иметь в виду Не рекомендуется
 Уровни доказательности Таблица 2 Уровень доказательности A Уровень доказательности B Уровень доказательности C Данные получены из множества рандомизированных клинических исследований или мета-анализов. Данные получены по результатам рандомизированного клинического исследования или крупных нерандомизированных исследований. Консенсус мнений экспертов и/или небольших исследований, ретроспективных исследований, регистров.
Уровни доказательности Таблица 2 Уровень доказательности A Уровень доказательности B Уровень доказательности C Данные получены из множества рандомизированных клинических исследований или мета-анализов. Данные получены по результатам рандомизированного клинического исследования или крупных нерандомизированных исследований. Консенсус мнений экспертов и/или небольших исследований, ретроспективных исследований, регистров.
 Клинические проявления ОКС ØВедущий симптом ОКС – боль/ дискомфорт в грудной клетке - Длительная более 15 -20 мин ангинозная боль в состоянии покоя. ØВпервые возникшая тяжелая стенокардия (в предшествовавшие 28 -30 дн) не менее III ФК по CCS. ØПрогрессирующая стенокардия напряжения - клиническое ухудшение или прогрессирование ранее стабильной стенокардии напряжения с появлением характеристик, присущих по крайней мере III ФК по CCS. ØРанняя постинфарктная стенокардия - стенокардия после инфаркта миокарда, возникшая после 24 час и до 2 недель от начала заболевания. ØВазоспастическая стенокардия Принцметалла. ØCтенокардия возвратная после ЧКВ или АКШ.
Клинические проявления ОКС ØВедущий симптом ОКС – боль/ дискомфорт в грудной клетке - Длительная более 15 -20 мин ангинозная боль в состоянии покоя. ØВпервые возникшая тяжелая стенокардия (в предшествовавшие 28 -30 дн) не менее III ФК по CCS. ØПрогрессирующая стенокардия напряжения - клиническое ухудшение или прогрессирование ранее стабильной стенокардии напряжения с появлением характеристик, присущих по крайней мере III ФК по CCS. ØРанняя постинфарктная стенокардия - стенокардия после инфаркта миокарда, возникшая после 24 час и до 2 недель от начала заболевания. ØВазоспастическая стенокардия Принцметалла. ØCтенокардия возвратная после ЧКВ или АКШ.
 ШАГ 1 - ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА Пациент с подозрением на ОКС должен быть незамедлительно осмотрен компетентным врачом с оценкой: ü Характерной особенности загрудинной боли и физикальным обследованием, ориентированным на симптомы; ü Вероятности поражения коронарных артерий (пожилой возраст, факторы риска ( АГ, СД, гиперлипидемия, курение), перенесенный ИМ, АКШ, ЧКВ; ü Изменений ЭКГ. В пределах 10 мин после первого медицинского контакта, должен быть установлен один из трех главных рабочих диагнозов: Ø ОКС с подъемом сегмента ST, требующий немедленной реперфузии; Ø ОКС без подъема сегмента ST Ø ОКС маловероятен В зависимости от первоначально установленного диагноза и стратификации риска пациент должен незамедлительно госпитализирован: v ОКС с подъемом сегмента ST - в ангиографическую лабораторию v ОКС без подъема сегмента ST высокого* и промежуточного риска – в ОРИТ/БИТ/ПИТ для мониторинга жизненных функций и риска возникновения рецидива ишемии. v ОКС без подъема сегмента ST низкого риска – возможна госпитализация в отделение неотложной кардиологии/терапии.
ШАГ 1 - ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА Пациент с подозрением на ОКС должен быть незамедлительно осмотрен компетентным врачом с оценкой: ü Характерной особенности загрудинной боли и физикальным обследованием, ориентированным на симптомы; ü Вероятности поражения коронарных артерий (пожилой возраст, факторы риска ( АГ, СД, гиперлипидемия, курение), перенесенный ИМ, АКШ, ЧКВ; ü Изменений ЭКГ. В пределах 10 мин после первого медицинского контакта, должен быть установлен один из трех главных рабочих диагнозов: Ø ОКС с подъемом сегмента ST, требующий немедленной реперфузии; Ø ОКС без подъема сегмента ST Ø ОКС маловероятен В зависимости от первоначально установленного диагноза и стратификации риска пациент должен незамедлительно госпитализирован: v ОКС с подъемом сегмента ST - в ангиографическую лабораторию v ОКС без подъема сегмента ST высокого* и промежуточного риска – в ОРИТ/БИТ/ПИТ для мониторинга жизненных функций и риска возникновения рецидива ишемии. v ОКС без подъема сегмента ST низкого риска – возможна госпитализация в отделение неотложной кардиологии/терапии.
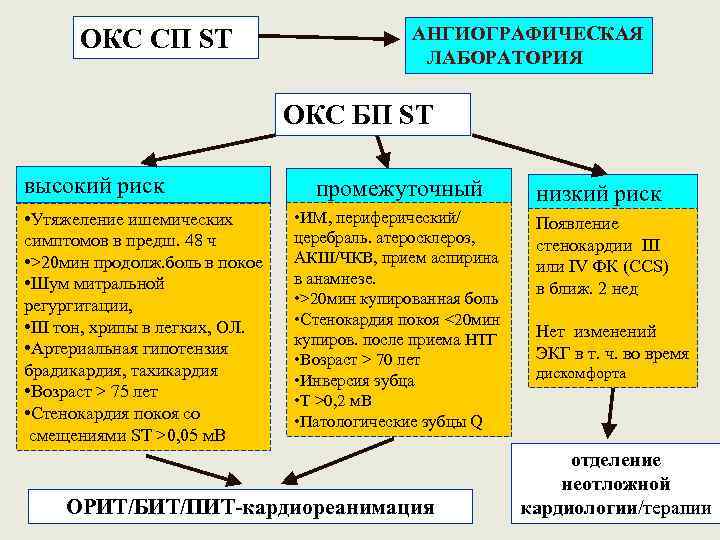 ОКС СП ST АНГИОГРАФИЧЕСКАЯ ЛАБОРАТОРИЯ ОКС БП ST высокий риск • Утяжеление ишемических симптомов в предш. 48 ч • >20 мин продолж. боль в покое • Шум митральной регургитации, • III тон, хрипы в легких, ОЛ. • Артериальная гипотензия брадикардия, тахикардия • Возраст > 75 лет • Стенокардия покоя со смещениями ST >0, 05 м. В промежуточный низкий риск • ИМ, периферический/ церебраль. атеросклероз, АКШ/ЧКВ, прием аспирина в анамнезе. • >20 мин купированная боль • Стенокардия покоя <20 мин купиров. после приема НТГ • Возраст > 70 лет • Инверсия зубца • T >0, 2 м. В • Патологические зубцы Q ОРИТ/БИТ/ПИТ-кардиореанимация Появление стенокардии III или IV ФК (CCS) в ближ. 2 нед Нет изменений ЭКГ в т. ч. во время дискомфорта отделение неотложной кардиологии/терапии
ОКС СП ST АНГИОГРАФИЧЕСКАЯ ЛАБОРАТОРИЯ ОКС БП ST высокий риск • Утяжеление ишемических симптомов в предш. 48 ч • >20 мин продолж. боль в покое • Шум митральной регургитации, • III тон, хрипы в легких, ОЛ. • Артериальная гипотензия брадикардия, тахикардия • Возраст > 75 лет • Стенокардия покоя со смещениями ST >0, 05 м. В промежуточный низкий риск • ИМ, периферический/ церебраль. атеросклероз, АКШ/ЧКВ, прием аспирина в анамнезе. • >20 мин купированная боль • Стенокардия покоя <20 мин купиров. после приема НТГ • Возраст > 70 лет • Инверсия зубца • T >0, 2 м. В • Патологические зубцы Q ОРИТ/БИТ/ПИТ-кардиореанимация Появление стенокардии III или IV ФК (CCS) в ближ. 2 нед Нет изменений ЭКГ в т. ч. во время дискомфорта отделение неотложной кардиологии/терапии
 Первичные терапевтические мероприятия должны начинаться при первом контакте с пациентом и продолжаться на всех последующих этапах (ESC, 2011) Кислород Нитраты Подача 4 -8 л/мин, если насыщение кислородом <90% Аспирин Начальная доза 150 - 300 мг в таблетках, не покрытых кислотоустойчивой оболочкой, далее 75 - 100 мг/сут (допустимо в/в введение) (I А) Под язык или в/венно (осторожность при САД <90 мм рт. ст. ) (I C) Клопидогрел или Тикагрелор Нагрузочная доза 300 мг (возраст 75 лет - 75 мг!) (I А) или 600 мг при ЧКВ для более быстрого начала действия (I В) В нагрузочной дозе 180 мг (I В) (в зависимости от наличия того или иного препарата) Антикоагулянты Выбор между различными вариантами зависит от стратегии: Фондапаринукс натрия п/к в дозе 2, 5 мг/сут (I А) Эноксапарин натрия п/к в дозе 1 мг/кг 2 раза в сут, ( 75 лет – 0, 75 мг/кг) (I В) Нефракционированный гепарин в/в в виде болюса 60 -70 МЕ/кг (максимум 5000 МЕ), с последующей инфузией 12 - 15 МЕ/кг в час (максимум 1000 МЕ/ч) с титрованием до АЧТВ 1, 5 - 2, 5 контрольного времени (I C) Бивалирудин болюсно в дозе 0, 1 мг/кг с послед. дозой 0, 25 мг/кг в час (I В) Морфин 3 - 5 мг в/в или п/к от выраженности болевых ощущений Метопролол тартарат При тахикардии или гипертензии (без симптомов СН) в/в 5 мг 2 -3 раза с интервалом 2 мин до общей дозы 15 мг, под контролем АД и ЧСС ( II а С) Через 15 мин назначить внутрь 50 мг метопролола тартарата каждые 6 ч на протяжении 48 ч. Атропин В дозе 0, 5 - 1 мг в/в в случае, если имеется брадикардия
Первичные терапевтические мероприятия должны начинаться при первом контакте с пациентом и продолжаться на всех последующих этапах (ESC, 2011) Кислород Нитраты Подача 4 -8 л/мин, если насыщение кислородом <90% Аспирин Начальная доза 150 - 300 мг в таблетках, не покрытых кислотоустойчивой оболочкой, далее 75 - 100 мг/сут (допустимо в/в введение) (I А) Под язык или в/венно (осторожность при САД <90 мм рт. ст. ) (I C) Клопидогрел или Тикагрелор Нагрузочная доза 300 мг (возраст 75 лет - 75 мг!) (I А) или 600 мг при ЧКВ для более быстрого начала действия (I В) В нагрузочной дозе 180 мг (I В) (в зависимости от наличия того или иного препарата) Антикоагулянты Выбор между различными вариантами зависит от стратегии: Фондапаринукс натрия п/к в дозе 2, 5 мг/сут (I А) Эноксапарин натрия п/к в дозе 1 мг/кг 2 раза в сут, ( 75 лет – 0, 75 мг/кг) (I В) Нефракционированный гепарин в/в в виде болюса 60 -70 МЕ/кг (максимум 5000 МЕ), с последующей инфузией 12 - 15 МЕ/кг в час (максимум 1000 МЕ/ч) с титрованием до АЧТВ 1, 5 - 2, 5 контрольного времени (I C) Бивалирудин болюсно в дозе 0, 1 мг/кг с послед. дозой 0, 25 мг/кг в час (I В) Морфин 3 - 5 мг в/в или п/к от выраженности болевых ощущений Метопролол тартарат При тахикардии или гипертензии (без симптомов СН) в/в 5 мг 2 -3 раза с интервалом 2 мин до общей дозы 15 мг, под контролем АД и ЧСС ( II а С) Через 15 мин назначить внутрь 50 мг метопролола тартарата каждые 6 ч на протяжении 48 ч. Атропин В дозе 0, 5 - 1 мг в/в в случае, если имеется брадикардия
 ШАГ 2 – ПРОВЕРКА ДИАГНОЗА. ОЦЕНКА РИСКА v. Пациенты с ОКС гетерогенны (неоднородны). При одной и той же диагностической маркировке у них может быть разным риск развития основных осложнений коронарной болезни сердца – внезапной смерти, фатального и нефатального инфаркта миокарда. Очевидно, неодинаковой должна быть и интенсивность лечения v. Риск ни в коем случае не должен оцениваться как качественная характеристика, а должен восприниматься как количественный показатель в ряду пациентов с очень высоким уровнем риска до пациентов с очень низким уровнем риска. v. Внутрибольничная смертность выше при ОКС с подъемом ST, чем при ОКС без подъема ST, через 6 мес уровни смертности 12 и 13% соответственно, с двукратным повышением через 4 года среди больных с ОКС без подъема ST.
ШАГ 2 – ПРОВЕРКА ДИАГНОЗА. ОЦЕНКА РИСКА v. Пациенты с ОКС гетерогенны (неоднородны). При одной и той же диагностической маркировке у них может быть разным риск развития основных осложнений коронарной болезни сердца – внезапной смерти, фатального и нефатального инфаркта миокарда. Очевидно, неодинаковой должна быть и интенсивность лечения v. Риск ни в коем случае не должен оцениваться как качественная характеристика, а должен восприниматься как количественный показатель в ряду пациентов с очень высоким уровнем риска до пациентов с очень низким уровнем риска. v. Внутрибольничная смертность выше при ОКС с подъемом ST, чем при ОКС без подъема ST, через 6 мес уровни смертности 12 и 13% соответственно, с двукратным повышением через 4 года среди больных с ОКС без подъема ST.
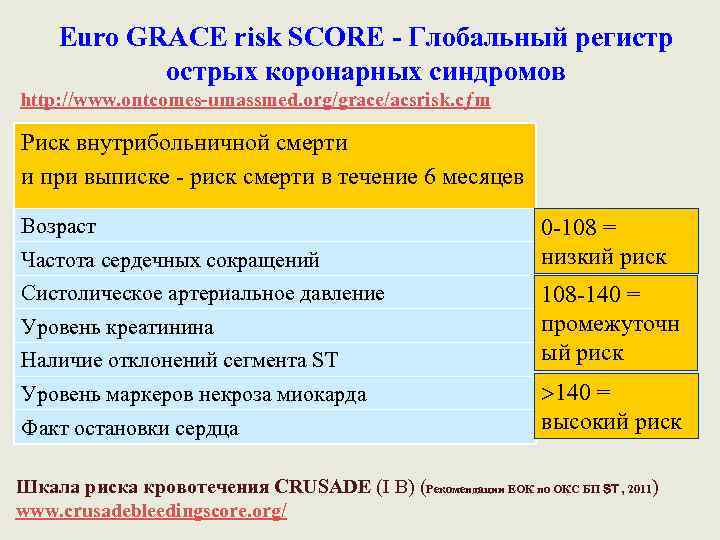 Еuro GRACE risk SCORE - Глобальный регистр острых коронарных синдромов http: //www. ontcomes-umassmed. org/grace/acsrisk. cƒm Риск внутрибольничной смерти и при выписке - риск смерти в течение 6 месяцев Возраст Частота сердечных сокращений Систолическое артериальное давление Уровень креатинина Наличие отклонений сегмента ST Уровень маркеров некроза миокарда Факт остановки сердца 0 -108 = низкий риск 108 -140 = промежуточн ый риск 140 = высокий риск Шкала риска кровотечения CRUSADE (I В) (Рекомендации ЕОК по ОКС БП ST , 2011) www. crusadebleedingscore. org/
Еuro GRACE risk SCORE - Глобальный регистр острых коронарных синдромов http: //www. ontcomes-umassmed. org/grace/acsrisk. cƒm Риск внутрибольничной смерти и при выписке - риск смерти в течение 6 месяцев Возраст Частота сердечных сокращений Систолическое артериальное давление Уровень креатинина Наличие отклонений сегмента ST Уровень маркеров некроза миокарда Факт остановки сердца 0 -108 = низкий риск 108 -140 = промежуточн ый риск 140 = высокий риск Шкала риска кровотечения CRUSADE (I В) (Рекомендации ЕОК по ОКС БП ST , 2011) www. crusadebleedingscore. org/
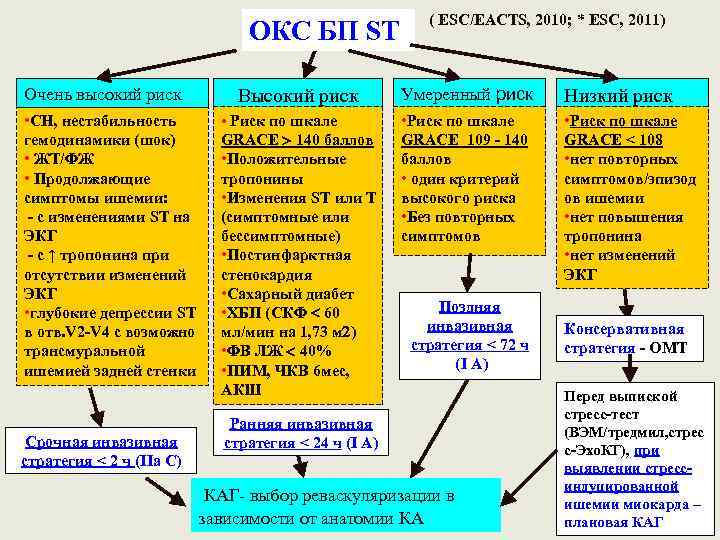 ОКС БП ST Очень высокий риск • СН, нестабильность гемодинамики (шок) • ЖТ/ФЖ • Продолжающие симптомы ишемии: - с изменениями ST на ЭКГ - с ↑ тропонина при отсутствии изменений ЭКГ • глубокие депрессии ST в отв. V 2 -V 4 с возможно трансмуральной ишемией задней стенки Срочная инвазивная стратегия < 2 ч (IIа С) Высокий риск • Риск по шкале GRACE 140 баллов • Положительные тропонины • Изменения ST или Т (симптомные или бессимптомные) • Постинфарктная стенокардия • Сахарный диабет • ХБП (СКФ 60 мл/мин на 1, 73 м ) • ФВ ЛЖ 40% • ПИМ, ЧКВ 6 мес, АКШ ( ESC/EACTS, 2010; * ESC, 2011) Умеренный риск Низкий риск • Риск по шкале GRACE 109 - 140 баллов • один критерий высокого риска • Без повторных симптомов • Риск по шкале GRACE < 108 • нет повторных симптомов/эпизод ов ишемии • нет повышения тропонина • нет изменений ЭКГ Поздняя инвазивная стратегия < 72 ч (I А) Ранняя инвазивная стратегия < 24 ч (I А) КАГ- выбор реваскуляризации в зависимости от анатомии КА Консервативная стратегия - ОМТ Перед выпиской стресс-тест (ВЭМ/тредмил, стрес с-Эхо. КГ), при выявлении стрессиндуцированной ишемии миокарда – плановая КАГ
ОКС БП ST Очень высокий риск • СН, нестабильность гемодинамики (шок) • ЖТ/ФЖ • Продолжающие симптомы ишемии: - с изменениями ST на ЭКГ - с ↑ тропонина при отсутствии изменений ЭКГ • глубокие депрессии ST в отв. V 2 -V 4 с возможно трансмуральной ишемией задней стенки Срочная инвазивная стратегия < 2 ч (IIа С) Высокий риск • Риск по шкале GRACE 140 баллов • Положительные тропонины • Изменения ST или Т (симптомные или бессимптомные) • Постинфарктная стенокардия • Сахарный диабет • ХБП (СКФ 60 мл/мин на 1, 73 м ) • ФВ ЛЖ 40% • ПИМ, ЧКВ 6 мес, АКШ ( ESC/EACTS, 2010; * ESC, 2011) Умеренный риск Низкий риск • Риск по шкале GRACE 109 - 140 баллов • один критерий высокого риска • Без повторных симптомов • Риск по шкале GRACE < 108 • нет повторных симптомов/эпизод ов ишемии • нет повышения тропонина • нет изменений ЭКГ Поздняя инвазивная стратегия < 72 ч (I А) Ранняя инвазивная стратегия < 24 ч (I А) КАГ- выбор реваскуляризации в зависимости от анатомии КА Консервативная стратегия - ОМТ Перед выпиской стресс-тест (ВЭМ/тредмил, стрес с-Эхо. КГ), при выявлении стрессиндуцированной ишемии миокарда – плановая КАГ
 Антитромбоцитарная терапия при ОКС без подъема ST при инвазивной стратегии Не зависимо от стратификации риска ишемии Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250500 мг в/в болюсно , затем 75 -100 мг в сут IС Тикагрелор 180 мг, затем по 90 мг дважды в сут для всех пацинтов с умеренным и высоким риском, независимо от первоначальной стратегии или IВ Прасугрел 60 мг, затем по 10 мг/сут или IIа В Клопидогрел 600 мг как можно быстро, 7 дней по 150 мг (II а В), затем по 75 мг 9 – 12 месяцев после ЧКВ IС IВ + антагонисты ГП IIb/IIIа у пациентов с признаками крупного внутрикоронарного тромбоза: Абциксимаб, Тирофибан, эптифибатид Антагонисты ГП IIb/IIIа и струйное введение IВ IIа В III В
Антитромбоцитарная терапия при ОКС без подъема ST при инвазивной стратегии Не зависимо от стратификации риска ишемии Guidelines on myocardial revascularization, ESC/EACTS, 2010 Ацетилсалициловая кислота 150 -300 мг внутрь или 250500 мг в/в болюсно , затем 75 -100 мг в сут IС Тикагрелор 180 мг, затем по 90 мг дважды в сут для всех пацинтов с умеренным и высоким риском, независимо от первоначальной стратегии или IВ Прасугрел 60 мг, затем по 10 мг/сут или IIа В Клопидогрел 600 мг как можно быстро, 7 дней по 150 мг (II а В), затем по 75 мг 9 – 12 месяцев после ЧКВ IС IВ + антагонисты ГП IIb/IIIа у пациентов с признаками крупного внутрикоронарного тромбоза: Абциксимаб, Тирофибан, эптифибатид Антагонисты ГП IIb/IIIа и струйное введение IВ IIа В III В
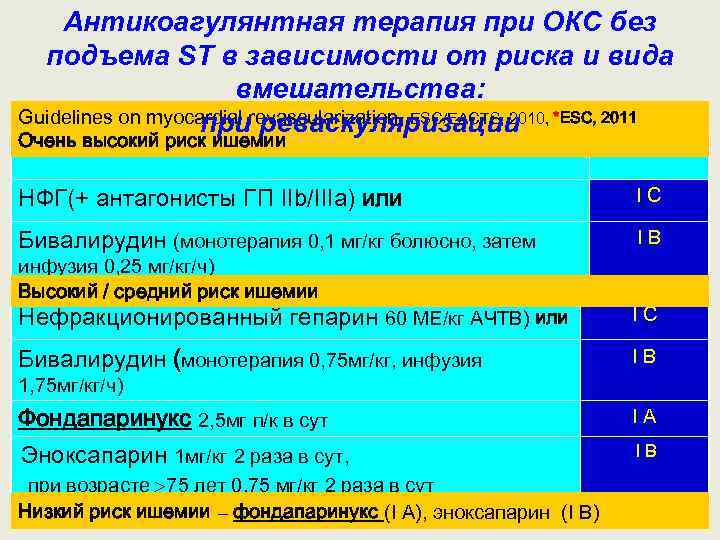 Антикоагулянтная терапия при ОКС без подъема ST в зависимости от риска и вида вмешательства: Guidelines on myocardial revascularization, ESC/EACTS, 2010, *ESC, 2011 при реваскуляризации Очень высокий риск ишемии Класс, НФГ(+ антагонисты ГП IIb/IIIа) или IС Бивалирудин (монотерапия 0, 1 мг/кг болюсно, затем IВ Нефракционированный гепарин 60 МЕ/кг АЧТВ) или IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия IВ Фондапаринукс 2, 5 мг п/к в сут IА Эноксапарин 1 мг/кг 2 раза в сут, IВ инфузия 0, 25 мг/кг/ч) Высокий / средний риск ишемии 1, 75 мг/кг/ч) при возрасте 75 лет 0, 75 мг/кг 2 раза в сут Низкий риск ишемии – фондапаринукс (I А), эноксапарин (I В)
Антикоагулянтная терапия при ОКС без подъема ST в зависимости от риска и вида вмешательства: Guidelines on myocardial revascularization, ESC/EACTS, 2010, *ESC, 2011 при реваскуляризации Очень высокий риск ишемии Класс, НФГ(+ антагонисты ГП IIb/IIIа) или IС Бивалирудин (монотерапия 0, 1 мг/кг болюсно, затем IВ Нефракционированный гепарин 60 МЕ/кг АЧТВ) или IС Бивалирудин (монотерапия 0, 75 мг/кг, инфузия IВ Фондапаринукс 2, 5 мг п/к в сут IА Эноксапарин 1 мг/кг 2 раза в сут, IВ инфузия 0, 25 мг/кг/ч) Высокий / средний риск ишемии 1, 75 мг/кг/ч) при возрасте 75 лет 0, 75 мг/кг 2 раза в сут Низкий риск ишемии – фондапаринукс (I А), эноксапарин (I В)
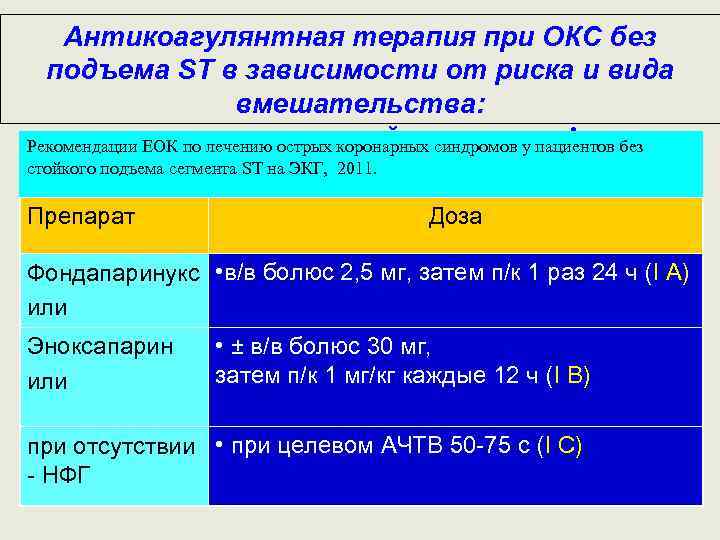 Антикоагулянтная терапия при ОКС без подъема ST в зависимости от риска и вида вмешательства: при неинвазивной стратегии! Рекомендации ЕОК по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST на ЭКГ, 2011. Препарат Доза Фондапаринукс • в/в болюс 2, 5 мг, затем п/к 1 раз 24 ч (I А) или Эноксапарин или • ± в/в болюс 30 мг, затем п/к 1 мг/кг каждые 12 ч (I В) при отсутствии • при целевом АЧТВ 50 -75 с (I С) - НФГ
Антикоагулянтная терапия при ОКС без подъема ST в зависимости от риска и вида вмешательства: при неинвазивной стратегии! Рекомендации ЕОК по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST на ЭКГ, 2011. Препарат Доза Фондапаринукс • в/в болюс 2, 5 мг, затем п/к 1 раз 24 ч (I А) или Эноксапарин или • ± в/в болюс 30 мг, затем п/к 1 мг/кг каждые 12 ч (I В) при отсутствии • при целевом АЧТВ 50 -75 с (I С) - НФГ
 Какой гепарин предпочесть при ОКС без ST? Фондапаринукс - селективный ингибитор Xa фактора, не является НМГ • Предпочтительнее эноксапарина и нефракционированного гепарина из за более благоприятного профиля эффективности / безопасности как при инвазивном, так и неинвазивном подходах Нет необходимости в мониторинге тромбоцитов Класс I А Рекомендации ЕОК по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST на ЭКГ, 2011 года. • у больных с риском от среднего до высокого по шкале рисков GRACE • приемлемо при ЧКВ , но непосредственно перед ангиопластикой требуется введение гепарина 85 МЕ/кг под контролем АВС (I В) • при риске кровотечений • Нет клинически значимого риска развития гепарининдуцированной тромбоцитопении • с низким риском • наиболее очевидно при медикаментозном лечении в ранние сроки заболевания
Какой гепарин предпочесть при ОКС без ST? Фондапаринукс - селективный ингибитор Xa фактора, не является НМГ • Предпочтительнее эноксапарина и нефракционированного гепарина из за более благоприятного профиля эффективности / безопасности как при инвазивном, так и неинвазивном подходах Нет необходимости в мониторинге тромбоцитов Класс I А Рекомендации ЕОК по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST на ЭКГ, 2011 года. • у больных с риском от среднего до высокого по шкале рисков GRACE • приемлемо при ЧКВ , но непосредственно перед ангиопластикой требуется введение гепарина 85 МЕ/кг под контролем АВС (I В) • при риске кровотечений • Нет клинически значимого риска развития гепарининдуцированной тромбоцитопении • с низким риском • наиболее очевидно при медикаментозном лечении в ранние сроки заболевания
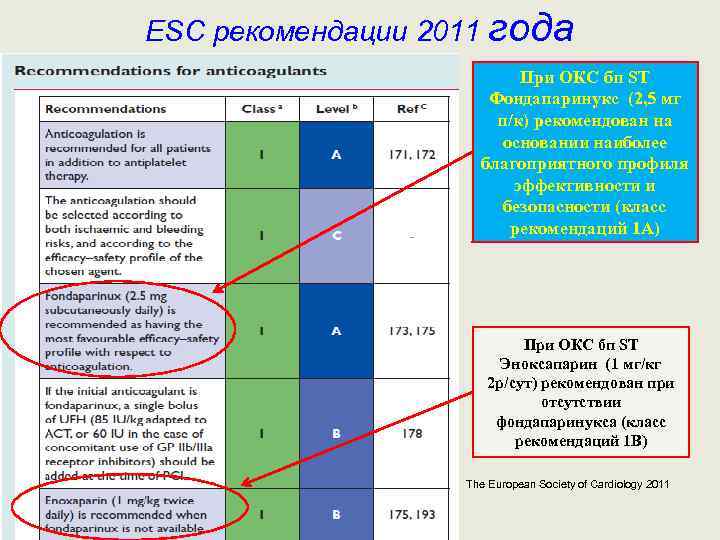 ESC рекомендации 2011 года При ОКС бп ST Фондапаринукс (2, 5 мг п/к) рекомендован на основании наиболее благоприятного профиля эффективности и безопасности (класс рекомендаций 1 А) При ОКС бп ST Эноксапарин (1 мг/кг 2 р/сут) рекомендован при отсутствии фондапаринукса (класс рекомендаций 1 В) The European Society of Cardiology 2011
ESC рекомендации 2011 года При ОКС бп ST Фондапаринукс (2, 5 мг п/к) рекомендован на основании наиболее благоприятного профиля эффективности и безопасности (класс рекомендаций 1 А) При ОКС бп ST Эноксапарин (1 мг/кг 2 р/сут) рекомендован при отсутствии фондапаринукса (класс рекомендаций 1 В) The European Society of Cardiology 2011
 ЛЕЧЕНИЕ ОКС ST Незамедлительно реперфузия Ø Реваскуляризация миокарда * Первичное коронарное вмешательство (ЧКВ) * Фибринолитическая терапия Ø Антитромбоцитарные препараты Ø Антикоагулянты (антитромбины)
ЛЕЧЕНИЕ ОКС ST Незамедлительно реперфузия Ø Реваскуляризация миокарда * Первичное коронарное вмешательство (ЧКВ) * Фибринолитическая терапия Ø Антитромбоцитарные препараты Ø Антикоагулянты (антитромбины)
 УНИВЕРСАЛЬНОЕ ОПРЕДЕЛЕНИЕ ИНФАРКТА МИОКАРДА* Ø Обнаружение подъема и/или падения уровня сердечных биохимических маркеров (тропонин), чтобы по меньшей мере одно значение было выше 99 -го процентиля верхнего относительного лимита, а также Ø при наличии признаков ишемии миокарда совместно с одним из следующих признаков: ü изменения ЭКГ, указывающие на новую ишемию (новые ST-T изменения или новая БЛНПГ); ü развитие патологических зубцов Q на ЭКГ; ü визуализация признаков новой потери жизнеспособности миокарда или новой региональной аномалии движения стенки. *Thygesen K. , Alpert J. S/, White H. D. Universal definition of myocardial infarctoin // Eur. Heart J. - 2007. – Vol. 28/ - P. 2525 -2538.
УНИВЕРСАЛЬНОЕ ОПРЕДЕЛЕНИЕ ИНФАРКТА МИОКАРДА* Ø Обнаружение подъема и/или падения уровня сердечных биохимических маркеров (тропонин), чтобы по меньшей мере одно значение было выше 99 -го процентиля верхнего относительного лимита, а также Ø при наличии признаков ишемии миокарда совместно с одним из следующих признаков: ü изменения ЭКГ, указывающие на новую ишемию (новые ST-T изменения или новая БЛНПГ); ü развитие патологических зубцов Q на ЭКГ; ü визуализация признаков новой потери жизнеспособности миокарда или новой региональной аномалии движения стенки. *Thygesen K. , Alpert J. S/, White H. D. Universal definition of myocardial infarctoin // Eur. Heart J. - 2007. – Vol. 28/ - P. 2525 -2538.
 КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ РАЗНЫХ ТИПОВ ИНФАРКТА МИОКАРДА (2007) – термин ИМ следует использовать, когда есть признаки некроза миокарда, согласующиеся в клинической картине с острой ишемией миокарда. Тип 1 Спонтанный ИМ образуется в результате ишемии, вызванной первичными коронарными событиями, например эрозия или разрыв / рассечение бляшки Тип 2 Вторичный ИМ, образующийся из-за ишемии миокарда, вызванной либо возросшей потребностью в кислороде, либо сниженным уровнем снабжения кислородом, например спазмом венечной артерии, эмболией венечной артерии, анемией, аритмией, артериальной гипертонией или гипотонией Тип 3 ВСС, включающая остановку сердца, часто с симптомами, предполагающими ишемию миокарда, и сопровождающуюся, по-видимому, новым подъемом сегмента ST или БЛНПГ, а также наличием свежего тромба в венечной артерии, доказанным результатами ангиографии и/или аутопсии. Однако смерть наступает до того, как появляется возможность собрать образцы крови, или в то время, когда биохимические маркеры в крови еще не появились Тип 4 а ИМ, ассоциированный с ЧКВ Тип 4 b ИМ, ассоциированный с тромбозом стента, подтвержденный результатами ангиографии или аутопсии Тип 5 ИМ, ассоциированный с АКШ
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ РАЗНЫХ ТИПОВ ИНФАРКТА МИОКАРДА (2007) – термин ИМ следует использовать, когда есть признаки некроза миокарда, согласующиеся в клинической картине с острой ишемией миокарда. Тип 1 Спонтанный ИМ образуется в результате ишемии, вызванной первичными коронарными событиями, например эрозия или разрыв / рассечение бляшки Тип 2 Вторичный ИМ, образующийся из-за ишемии миокарда, вызванной либо возросшей потребностью в кислороде, либо сниженным уровнем снабжения кислородом, например спазмом венечной артерии, эмболией венечной артерии, анемией, аритмией, артериальной гипертонией или гипотонией Тип 3 ВСС, включающая остановку сердца, часто с симптомами, предполагающими ишемию миокарда, и сопровождающуюся, по-видимому, новым подъемом сегмента ST или БЛНПГ, а также наличием свежего тромба в венечной артерии, доказанным результатами ангиографии и/или аутопсии. Однако смерть наступает до того, как появляется возможность собрать образцы крови, или в то время, когда биохимические маркеры в крови еще не появились Тип 4 а ИМ, ассоциированный с ЧКВ Тип 4 b ИМ, ассоциированный с тромбозом стента, подтвержденный результатами ангиографии или аутопсии Тип 5 ИМ, ассоциированный с АКШ
 Таблица 4 Рекомендации по начальной диагностике Рекомендации ЭКГ с 12 отведениями следует провести как можно скорее в момент ПКМП менее ≤ 10 мин (I B) Мониторинг ЭКГ в 12 отведениях должен начинаться как можно быстрее у всех пациентов с подозрением на ИМПST (I B) Забор крови на сывороточные маркеры рекомендуется выполнять рутинно в острую фазу, но не следует ждать результатов до начала реперфузионной терапии (I C) Следует рассматривать использование дополнительных отведений с задней стенки грудной клетки (V 7 –V 9 ≥ 0. 05 m. V) у пациентов с высоким базальным инфарктом миокарда (окклюзия огибающей ветви) (IIa C) Эхокардиография может помочь в постановке диагноза при неопределенных случаях, но не следует задерживать направление на ангиографию (IIb C) ЭКГ = электрокардиограмма; ПКМП = первый контакт с медицинским персоналом; ИМПST = Инфаркт миокарда с повышением сегмента ST.
Таблица 4 Рекомендации по начальной диагностике Рекомендации ЭКГ с 12 отведениями следует провести как можно скорее в момент ПКМП менее ≤ 10 мин (I B) Мониторинг ЭКГ в 12 отведениях должен начинаться как можно быстрее у всех пациентов с подозрением на ИМПST (I B) Забор крови на сывороточные маркеры рекомендуется выполнять рутинно в острую фазу, но не следует ждать результатов до начала реперфузионной терапии (I C) Следует рассматривать использование дополнительных отведений с задней стенки грудной клетки (V 7 –V 9 ≥ 0. 05 m. V) у пациентов с высоким базальным инфарктом миокарда (окклюзия огибающей ветви) (IIa C) Эхокардиография может помочь в постановке диагноза при неопределенных случаях, но не следует задерживать направление на ангиографию (IIb C) ЭКГ = электрокардиограмма; ПКМП = первый контакт с медицинским персоналом; ИМПST = Инфаркт миокарда с повышением сегмента ST.
 Изменения ЭКГ при остром инфаркте миокарда На ЭКГ обнаруживается повышение сегмента ST, измеряемое в точке j, как минимум в 2 -х последовательных отведениях и составляет ≥ 0, 25 m. V у мужчин в возрасте моложе 40 лет, ≥ 0, 2 m. V у мужчин старше 40 лет или ≥ 0, 15 m. V у женщин в отведениях V 2–V 3 и/или ≥ 0, 1 m. V в других отведениях (при отсутствии гипертрофии левого желудочка (ЛЖ) или блокады левой ножки пучка Гиса (БЛНПГ). У пациентов с инфарктом миокарда нижней стенки рекомендуется регистрировать правые прекардиальные отведения V 3 R и V 4 R (ST ≥ 0. 1 m. V) для установления сопутствующего инфаркта правого желудочка. Электрокардиографическими признаками истинно заднего ИМ могут быть высокие зубцы R в правых прекардиальных отведениях V 1–V 2, снижение сегмента ST в отведениях V 1–V 3 (V 4), особенно при положительном зубце Т (эквивалент повышения ST) и подтверждаться одновременным повышением ST ≥ 0. 1 m. V, в отведениях V 7 –V 9. Новая БЛНПГ, особенно, с наличием конкордантного повышения ST (т. е. в отведениях с положительными отклонениями QRS), является одним из признаков остро текущего инфаркта миокарда.
Изменения ЭКГ при остром инфаркте миокарда На ЭКГ обнаруживается повышение сегмента ST, измеряемое в точке j, как минимум в 2 -х последовательных отведениях и составляет ≥ 0, 25 m. V у мужчин в возрасте моложе 40 лет, ≥ 0, 2 m. V у мужчин старше 40 лет или ≥ 0, 15 m. V у женщин в отведениях V 2–V 3 и/или ≥ 0, 1 m. V в других отведениях (при отсутствии гипертрофии левого желудочка (ЛЖ) или блокады левой ножки пучка Гиса (БЛНПГ). У пациентов с инфарктом миокарда нижней стенки рекомендуется регистрировать правые прекардиальные отведения V 3 R и V 4 R (ST ≥ 0. 1 m. V) для установления сопутствующего инфаркта правого желудочка. Электрокардиографическими признаками истинно заднего ИМ могут быть высокие зубцы R в правых прекардиальных отведениях V 1–V 2, снижение сегмента ST в отведениях V 1–V 3 (V 4), особенно при положительном зубце Т (эквивалент повышения ST) и подтверждаться одновременным повышением ST ≥ 0. 1 m. V, в отведениях V 7 –V 9. Новая БЛНПГ, особенно, с наличием конкордантного повышения ST (т. е. в отведениях с положительными отклонениями QRS), является одним из признаков остро текущего инфаркта миокарда.
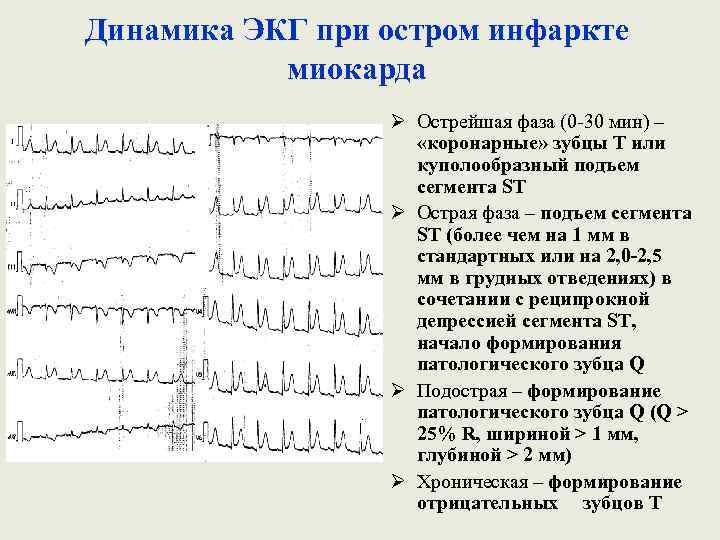 Динамика ЭКГ при остром инфаркте миокарда Ø Острейшая фаза (0 -30 мин) – «коронарные» зубцы Т или куполообразный подъем сегмента ST Ø Острая фаза – подъем сегмента ST (более чем на 1 мм в стандартных или на 2, 0 -2, 5 мм в грудных отведениях) в сочетании с реципрокной депрессией сегмента ST, начало формирования патологического зубца Q Ø Подострая – формирование патологического зубца Q (Q > 25% R, шириной > 1 мм, глубиной > 2 мм) Ø Хроническая – формирование отрицательных зубцов Т
Динамика ЭКГ при остром инфаркте миокарда Ø Острейшая фаза (0 -30 мин) – «коронарные» зубцы Т или куполообразный подъем сегмента ST Ø Острая фаза – подъем сегмента ST (более чем на 1 мм в стандартных или на 2, 0 -2, 5 мм в грудных отведениях) в сочетании с реципрокной депрессией сегмента ST, начало формирования патологического зубца Q Ø Подострая – формирование патологического зубца Q (Q > 25% R, шириной > 1 мм, глубиной > 2 мм) Ø Хроническая – формирование отрицательных зубцов Т
 Атипичные проявления на ЭКГ, которые препятствуют надлежащему лечению у пациентов с признаками и симптомами острой ишемии миокарда Таблица 5 • Блокада левой ножки пучка Гиса • Стимулированный желудочковый ритм • Пациенты без диагностичного повышения сегмента ST, но с персистированием симптомов ишемии • Изолированный инфаркт миокарда задней стенки • Повышение сегмента ST в отведении a. VR
Атипичные проявления на ЭКГ, которые препятствуют надлежащему лечению у пациентов с признаками и симптомами острой ишемии миокарда Таблица 5 • Блокада левой ножки пучка Гиса • Стимулированный желудочковый ритм • Пациенты без диагностичного повышения сегмента ST, но с персистированием симптомов ишемии • Изолированный инфаркт миокарда задней стенки • Повышение сегмента ST в отведении a. VR
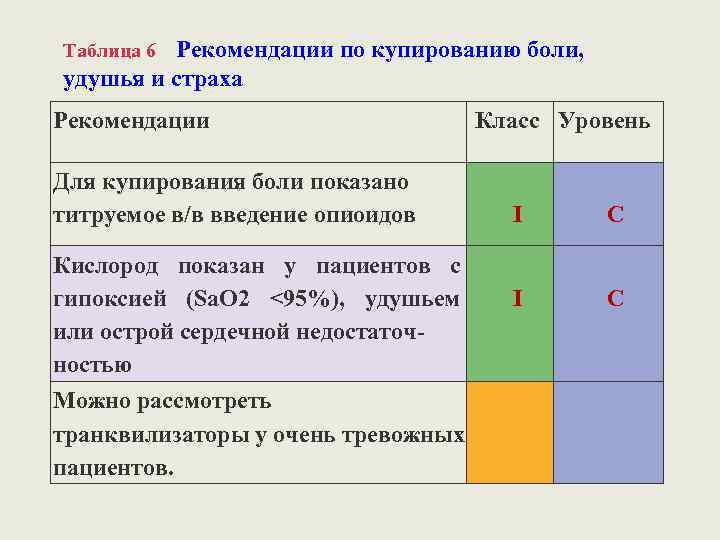 Рекомендации по купированию боли, удушья и страха Таблица 6 Рекомендации Для купирования боли показано титруемое в/в введение опиоидов Кислород показан у пациентов с гипоксией (Sa. O 2 <95%), удушьем или острой сердечной недостаточностью Можно рассмотреть транквилизаторы у очень тревожных пациентов. Класс Уровень I C
Рекомендации по купированию боли, удушья и страха Таблица 6 Рекомендации Для купирования боли показано титруемое в/в введение опиоидов Кислород показан у пациентов с гипоксией (Sa. O 2 <95%), удушьем или острой сердечной недостаточностью Можно рассмотреть транквилизаторы у очень тревожных пациентов. Класс Уровень I C
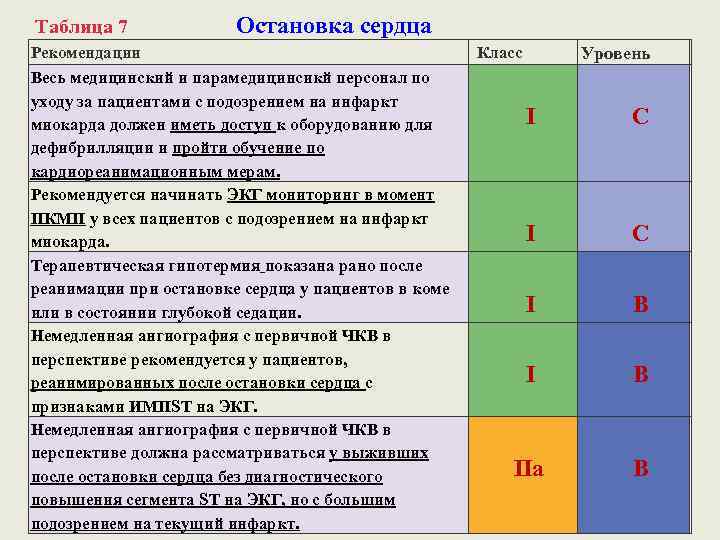 Таблица 7 Остановка сердца Рекомендации Весь медицинский и парамедицинсикй персонал по уходу за пациентами с подозрением на инфаркт миокарда должен иметь доступ к оборудованию для дефибрилляции и пройти обучение по кардиореанимационным мерам. Рекомендуется начинать ЭКГ мониторинг в момент ПКМП у всех пациентов с подозрением на инфаркт миокарда. Терапевтическая гипотермия показана рано после реанимации при остановке сердца у пациентов в коме или в состоянии глубокой седации. Немедленная ангиография с первичной ЧКВ в перспективе рекомендуется у пациентов, реанимированных после остановки сердца с признаками ИМПST на ЭКГ. Немедленная ангиография с первичной ЧКВ в перспективе должна рассматриваться у выживших после остановки сердца без диагностического повышения сегмента ST на ЭКГ, но с большим подозрением на текущий инфаркт. Класс Уровень I C I B IIa B
Таблица 7 Остановка сердца Рекомендации Весь медицинский и парамедицинсикй персонал по уходу за пациентами с подозрением на инфаркт миокарда должен иметь доступ к оборудованию для дефибрилляции и пройти обучение по кардиореанимационным мерам. Рекомендуется начинать ЭКГ мониторинг в момент ПКМП у всех пациентов с подозрением на инфаркт миокарда. Терапевтическая гипотермия показана рано после реанимации при остановке сердца у пациентов в коме или в состоянии глубокой седации. Немедленная ангиография с первичной ЧКВ в перспективе рекомендуется у пациентов, реанимированных после остановки сердца с признаками ИМПST на ЭКГ. Немедленная ангиография с первичной ЧКВ в перспективе должна рассматриваться у выживших после остановки сердца без диагностического повышения сегмента ST на ЭКГ, но с большим подозрением на текущий инфаркт. Класс Уровень I C I B IIa B
 ДОГОСПИТАЛЬНЫЙ ЭТАП üЧрезвычайно важно своевременно распознать угрожающие жизни симптомы и принять решение о срочной транспортировке пациента в лечебное учреждение, в котором созданы условия (оборудование, опытный персонал) для оказания помощи больным с ОКС. üОрганизация догоспитальной помощи при остановке сердца должна способствовать качественному проведению сердечно-легочной реанимации, ранней дефибрилляции и эффективной поддержки жизненных функций. ØОснащение (в т. ч. электрокардиографами и дефибрилляторами) всех бригад скорой медицинской помощи ØОбучение кадров диагностике ОКС, расшифровке ЭКГ и технике выполнения фибринолизиса ØРазработка и внедрение Алгоритма по транспортировке пациентов с ОКС в Центр с ангиографической установкой ØДиагностика, стратификация риска развития острых осложнений (СН, КШ, ЖТ/ФЖ) ØДогоспитальный фибринолизис, если транспортировка займет более 30 мин
ДОГОСПИТАЛЬНЫЙ ЭТАП üЧрезвычайно важно своевременно распознать угрожающие жизни симптомы и принять решение о срочной транспортировке пациента в лечебное учреждение, в котором созданы условия (оборудование, опытный персонал) для оказания помощи больным с ОКС. üОрганизация догоспитальной помощи при остановке сердца должна способствовать качественному проведению сердечно-легочной реанимации, ранней дефибрилляции и эффективной поддержки жизненных функций. ØОснащение (в т. ч. электрокардиографами и дефибрилляторами) всех бригад скорой медицинской помощи ØОбучение кадров диагностике ОКС, расшифровке ЭКГ и технике выполнения фибринолизиса ØРазработка и внедрение Алгоритма по транспортировке пациентов с ОКС в Центр с ангиографической установкой ØДиагностика, стратификация риска развития острых осложнений (СН, КШ, ЖТ/ФЖ) ØДогоспитальный фибринолизис, если транспортировка займет более 30 мин
 Таблица 8 Организация помощи на догоспитальном этапе (2) класс уровень Все больницы, ПМСП и СМП, участвующие в оказании помощи пациентам с ИМПST, должны регистрировать и мониторировать время задержки и работы до достижения и поддержания следующих целевых показателей качества: • от первого контакта с медицинским персоналом до первой ЭКГ ≤ 10 мин; • от первого контакта с медицинским персоналом до реперфузионной терапии: -для фибринолитической терапии ≤ 30 мин; - для первичной ЧКВ ≤ 90 мин (≤ 60 мин, если пациент поступает в течение 120 минут от начала симптомов или напрямую в Центры ЧКВ). I B
Таблица 8 Организация помощи на догоспитальном этапе (2) класс уровень Все больницы, ПМСП и СМП, участвующие в оказании помощи пациентам с ИМПST, должны регистрировать и мониторировать время задержки и работы до достижения и поддержания следующих целевых показателей качества: • от первого контакта с медицинским персоналом до первой ЭКГ ≤ 10 мин; • от первого контакта с медицинским персоналом до реперфузионной терапии: -для фибринолитической терапии ≤ 30 мин; - для первичной ЧКВ ≤ 90 мин (≤ 60 мин, если пациент поступает в течение 120 минут от начала симптомов или напрямую в Центры ЧКВ). I B
 Таблица 8 Организация помощи на догоспитальном этапе (3) класс Все - СМП, отделения неотложной терапии и отделение кардиореанимации должны иметь в письменном виде обновленный протокол лечения ИМПST, предпочтительнее общий по региону. Пациенты, поступившие в больницу, не выполняющую ЧКВ, и ожидающие транспортировки на проведение первичной или экстренной ЧКВ, должны наблюдаться с надлежащим мониторингом. Пациенты, транспортированные в Центр ЧКВ, для проведения первичного ЧКВ, должны обходить отделение неотложной терапии и транспортироваться напрямую в лабораторию катетеризации. уровень I C IIa B
Таблица 8 Организация помощи на догоспитальном этапе (3) класс Все - СМП, отделения неотложной терапии и отделение кардиореанимации должны иметь в письменном виде обновленный протокол лечения ИМПST, предпочтительнее общий по региону. Пациенты, поступившие в больницу, не выполняющую ЧКВ, и ожидающие транспортировки на проведение первичной или экстренной ЧКВ, должны наблюдаться с надлежащим мониторингом. Пациенты, транспортированные в Центр ЧКВ, для проведения первичного ЧКВ, должны обходить отделение неотложной терапии и транспортироваться напрямую в лабораторию катетеризации. уровень I C IIa B
 Таблица 9 Рекомендации по реперфузионной терапии Рекомендации Реперфузионная терапия показана у всех пациентов с симптомами продолжительностью <12 ч и персистирующим повышением сегмента ST или (предположительно) новой БЛНПГ. Реперфузионная терапия (предпочтительно первичное ЧКВ) показана при наличии признаков текущей ишемии, даже если симптомы начались >12 ч назад, или если боль и изменения на ЭКГ сомнительные. Реперфузионная терапия с первичным ЧКВ может рассматриваться у стабильных пациентов, поступивших через 12– 24 ч после начала симптомов. Рутинное ЧКВ при тотальной окклюзии артерии через >24 ч после начала симптомов у стабильных пациентов без признаков ишемии (независимо от того, были введены фибринолитические препараты или нет) не рекомендовано. Класс Уровень I A I C IIb B III A
Таблица 9 Рекомендации по реперфузионной терапии Рекомендации Реперфузионная терапия показана у всех пациентов с симптомами продолжительностью <12 ч и персистирующим повышением сегмента ST или (предположительно) новой БЛНПГ. Реперфузионная терапия (предпочтительно первичное ЧКВ) показана при наличии признаков текущей ишемии, даже если симптомы начались >12 ч назад, или если боль и изменения на ЭКГ сомнительные. Реперфузионная терапия с первичным ЧКВ может рассматриваться у стабильных пациентов, поступивших через 12– 24 ч после начала симптомов. Рутинное ЧКВ при тотальной окклюзии артерии через >24 ч после начала симптомов у стабильных пациентов без признаков ишемии (независимо от того, были введены фибринолитические препараты или нет) не рекомендовано. Класс Уровень I A I C IIb B III A
 Таблица 12 Антитромботическая лекарственная терапия в рамках процедуры при первичном ЧКВ (1) Рекомендации Класс Уровен Антитромбоцитарная терапия Рекомендуется пероральный или в/в аспирин (если не может проглотить). I B Рекомендуется блокатор рецепторов АДФ в дополнение к аспирину. Варианты: I A • Прасугрель у пациентов раньше не получавших клопидогрель, при отсутствии в анамнезе инсульта/ТИА, возрасте <75 лет. I B • Тикагрелор. • Клопидогрель, предпочтительнее тогда, когда прасугрель или тикагрелор недоступны или противопоказаны. I B I C IIa C IIb B Ингибиторы ГП IIb/IIIa должны рассматриваться для срочной терапии, при наличии ангиографических признаков массивного тромба, замедления или отсутствия возобновления кровотока либо тромботического осложнения. Рутинное использование ингибитора ГП IIb/IIIa в дополнение к первичному ЧКВ, проводимому с нефракционированного гепарина, может рассматриваться у пациентов без противопоказаний. Восходящее использование ингибитора GP IIb/IIIa (в сравнении с использованием в лаборатории) может рассматриваться у пациентов группы высокого риска, подлежащих транспортировке для первичного ЧКВ. Выбор ингибиторов ГП IIb/IIIa (с пределами ошибки для каждого препарата): • Абциксимаб A • Эптифибатид (с двойным пульсом) B • Тирофибан (с высокой дозой пульса) B
Таблица 12 Антитромботическая лекарственная терапия в рамках процедуры при первичном ЧКВ (1) Рекомендации Класс Уровен Антитромбоцитарная терапия Рекомендуется пероральный или в/в аспирин (если не может проглотить). I B Рекомендуется блокатор рецепторов АДФ в дополнение к аспирину. Варианты: I A • Прасугрель у пациентов раньше не получавших клопидогрель, при отсутствии в анамнезе инсульта/ТИА, возрасте <75 лет. I B • Тикагрелор. • Клопидогрель, предпочтительнее тогда, когда прасугрель или тикагрелор недоступны или противопоказаны. I B I C IIa C IIb B Ингибиторы ГП IIb/IIIa должны рассматриваться для срочной терапии, при наличии ангиографических признаков массивного тромба, замедления или отсутствия возобновления кровотока либо тромботического осложнения. Рутинное использование ингибитора ГП IIb/IIIa в дополнение к первичному ЧКВ, проводимому с нефракционированного гепарина, может рассматриваться у пациентов без противопоказаний. Восходящее использование ингибитора GP IIb/IIIa (в сравнении с использованием в лаборатории) может рассматриваться у пациентов группы высокого риска, подлежащих транспортировке для первичного ЧКВ. Выбор ингибиторов ГП IIb/IIIa (с пределами ошибки для каждого препарата): • Абциксимаб A • Эптифибатид (с двойным пульсом) B • Тирофибан (с высокой дозой пульса) B
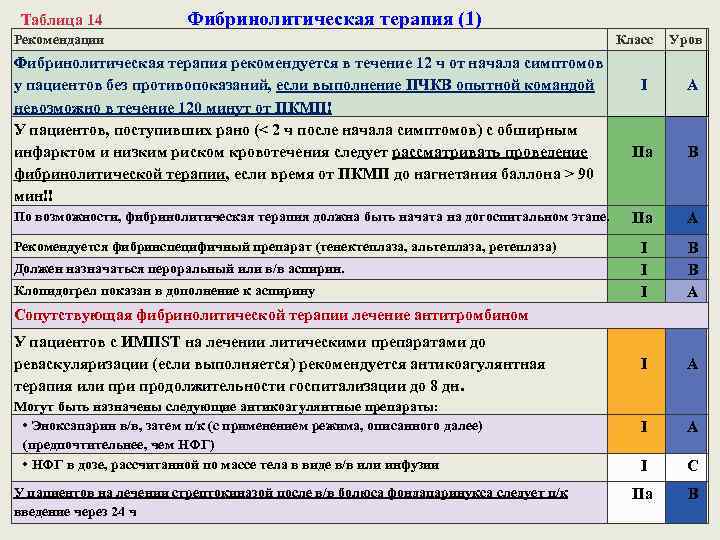 Таблица 14 Фибринолитическая терапия (1) Рекомендации Фибринолитическая терапия рекомендуется в течение 12 ч от начала симптомов у пациентов без противопоказаний, если выполнение ПЧКВ опытной командой невозможно в течение 120 минут от ПКМП! У пациентов, поступивших рано (< 2 ч после начала симптомов) с обширным инфарктом и низким риском кровотечения следует рассматривать проведение фибринолитической терапии, если время от ПКМП до нагнетания баллона > 90 мин!! По возможности, фибринолитическая терапия должна быть начата на догоспитальном этапе. Рекомендуется фибринспецифичный препарат (тенектеплаза, альтеплаза, ретеплаза) Должен назначаться пероральный или в/в аспирин. Клопидогрел показан в дополнение к аспирину Класс Уров I A IIa B IIa A I I I B B A I A I C IIa B Сопутствующая фибринолитической терапии лечение антитромбином У пациентов с ИМПST на лечении литическими препаратами до реваскуляризации (если выполняется) рекомендуется антикоагулянтная терапия или продолжительности госпитализации до 8 дн. Могут быть назначены следующие антикоагулянтные препараты: • Эноксапарин в/в, затем п/к (с применением режима, описанного далее) (предпочтительнее, чем НФГ) • НФГ в дозе, рассчитанной по массе тела в виде в/в или инфузии У пациентов на лечении стрептокиназой после в/в болюса фондапаринукса следует п/к введение через 24 ч
Таблица 14 Фибринолитическая терапия (1) Рекомендации Фибринолитическая терапия рекомендуется в течение 12 ч от начала симптомов у пациентов без противопоказаний, если выполнение ПЧКВ опытной командой невозможно в течение 120 минут от ПКМП! У пациентов, поступивших рано (< 2 ч после начала симптомов) с обширным инфарктом и низким риском кровотечения следует рассматривать проведение фибринолитической терапии, если время от ПКМП до нагнетания баллона > 90 мин!! По возможности, фибринолитическая терапия должна быть начата на догоспитальном этапе. Рекомендуется фибринспецифичный препарат (тенектеплаза, альтеплаза, ретеплаза) Должен назначаться пероральный или в/в аспирин. Клопидогрел показан в дополнение к аспирину Класс Уров I A IIa B IIa A I I I B B A I A I C IIa B Сопутствующая фибринолитической терапии лечение антитромбином У пациентов с ИМПST на лечении литическими препаратами до реваскуляризации (если выполняется) рекомендуется антикоагулянтная терапия или продолжительности госпитализации до 8 дн. Могут быть назначены следующие антикоагулянтные препараты: • Эноксапарин в/в, затем п/к (с применением режима, описанного далее) (предпочтительнее, чем НФГ) • НФГ в дозе, рассчитанной по массе тела в виде в/в или инфузии У пациентов на лечении стрептокиназой после в/в болюса фондапаринукса следует п/к введение через 24 ч
 Таблица 14 Фармакоинвазивная стратегия Транспортировка в центр, выполняющий ЧКВ показана у всех пациентов после фибринолитической терапии!! I A Экстренное ЧКВ показано сразу в случаях неуспешности фибринолитической терапии (<50% разрешение сегмента ST - через 60 мин). Экстренное ЧКВ показано в случаях рецидива ишемии или при наличии признаков повторной окклюзии после начальной успешной фибринолитической терапии. Экстренная ангиография с реваскуляризацией в перспективе показана у пациентов с сердечной недостаточностью/шоком. I A I B I A Ангиография с реваскуляризацией в перспективе (артерии, связанной с инфарктом) показана после успешной фибринолитической терапии. I A Оптимальные временные рамки ангиографии у стабильных пациентов после успешного лизиса: 3 - 24 ч. IIа A Вмешательства после фибринолитической терапии
Таблица 14 Фармакоинвазивная стратегия Транспортировка в центр, выполняющий ЧКВ показана у всех пациентов после фибринолитической терапии!! I A Экстренное ЧКВ показано сразу в случаях неуспешности фибринолитической терапии (<50% разрешение сегмента ST - через 60 мин). Экстренное ЧКВ показано в случаях рецидива ишемии или при наличии признаков повторной окклюзии после начальной успешной фибринолитической терапии. Экстренная ангиография с реваскуляризацией в перспективе показана у пациентов с сердечной недостаточностью/шоком. I A I B I A Ангиография с реваскуляризацией в перспективе (артерии, связанной с инфарктом) показана после успешной фибринолитической терапии. I A Оптимальные временные рамки ангиографии у стабильных пациентов после успешного лизиса: 3 - 24 ч. IIа A Вмешательства после фибринолитической терапии
 Дозы сопутствующих антитромбоцитарных и антитромбиновых препаратов (1) Дозы сопутствующих антитромбоцитарных препаратов С первичным ЧКВ Таблица 16 Аспирин Нагрузочная доза 150– 300 мг перорально (или 80– 150 мг в/в, если проглатывание невозможно), затем поддерживающая доза 75– 100 мг/сут. Клопидогрел Нагрузочная доза 600 мг перорально, затем поддерживающая доза 75 ь мг/сут. Прасугрель Нагрузочная доза 60 мг перорально, затем поддерживающая доза 10 мг/сут. У пациентов с массой тела < 60 кг рекомендуется поддерживающая доза 5 мг. У пациентов >75 лет прасугрель обычно не рекомендуется, но если лечение считается необходимым, следует применять дозу 5 мг. Тикагрелор Нагрузочная доза 180 мг перорально, затем поддерживающая доза 90 мг 2 р/сут Абциксимаб Пульс 0. 25 мг/кг в/в и инфузия 0. 125 µг/кг/мин (максимум 10 µг/мин) в течение 12 ч. Эптифибатид Двойной пульс 180 µг/кг в/в (вводимый с 10 -мин. интервалом) , затем инфузияf 2. 0 µг/кг/мин в течение 18 ч. Тирофибан 25 µг/кг за 3 мин в/в, затем поддерживающая инфузия 0. 15 µг/кг/мин в течение 18 ч. С фибринолитической терапией
Дозы сопутствующих антитромбоцитарных и антитромбиновых препаратов (1) Дозы сопутствующих антитромбоцитарных препаратов С первичным ЧКВ Таблица 16 Аспирин Нагрузочная доза 150– 300 мг перорально (или 80– 150 мг в/в, если проглатывание невозможно), затем поддерживающая доза 75– 100 мг/сут. Клопидогрел Нагрузочная доза 600 мг перорально, затем поддерживающая доза 75 ь мг/сут. Прасугрель Нагрузочная доза 60 мг перорально, затем поддерживающая доза 10 мг/сут. У пациентов с массой тела < 60 кг рекомендуется поддерживающая доза 5 мг. У пациентов >75 лет прасугрель обычно не рекомендуется, но если лечение считается необходимым, следует применять дозу 5 мг. Тикагрелор Нагрузочная доза 180 мг перорально, затем поддерживающая доза 90 мг 2 р/сут Абциксимаб Пульс 0. 25 мг/кг в/в и инфузия 0. 125 µг/кг/мин (максимум 10 µг/мин) в течение 12 ч. Эптифибатид Двойной пульс 180 µг/кг в/в (вводимый с 10 -мин. интервалом) , затем инфузияf 2. 0 µг/кг/мин в течение 18 ч. Тирофибан 25 µг/кг за 3 мин в/в, затем поддерживающая инфузия 0. 15 µг/кг/мин в течение 18 ч. С фибринолитической терапией
 Дозы сопутствующих антитромбоцитарных и антитромбиновых препаратов (2) Таблица 16 Дозы сопутствующим антитромбиновых препаратов С первичным ЧКВ Нефракциони ро-ванный гепарин Эноксапарин Бивалирудин 70– 100 Ед/кг в/в пульс, когда ингибиторы ГП IIb/IIIa не планируются. 50– 60 Ед/кг в/в пульс с ингибиторами ГП IIb/IIIa. 0. 5 мг/кг в/в пульс. 0. 75 мг/кг в/в пульс, затем в/в инфузия 1. 75 мг/кг/ч в течение до 4 ч после процедуры и если клинически обосновано. После прекращения инфузии 1. 75 мг/кг/ч, сниженная доза инфузии 0. 25 мг/кг/ч может быть продолжена в течение 4 -12 ч при наличии клинической необходимости. С фибринолитической терапией Нефракциони ро-ванный гепарин Эноксапарин 60 Ед/кг в/в пульс с максимумом 4000 Ед, затем в/в инфузия 12 Ед/кг с максимумом 1000 Ед/ч в течение 24– 48 ч. Целевое АЧТВ: 50– 70 сек или в 1. 5 - 2. 0 раза выше контроля, контролируется через 3, 6, 12 и 24 ч. У пациентов в возрасте <75 лет: 30 мг в/в пульс, затем через 15 минут по 1 мг/кг п/к каждые 12 ч до выписки из стационара в течение максимум 8 дней. Первые две дозы не должны превышать 100 мг. У пациентов в возрасте >75 лет: без в/в пульса; начинать с п/к введения 0. 75 мг/кг с максимумом 75 мг для первых двух п/к введений. У пациентов с клиренсом креатинина <30 мл/мин, независимо от возраста, п/к дозы вводятся каждые 24 ч Фондапаринук 2. 5 мг в/в пульс, затем п/к введение 2. 5 мг один раз в день до 8 дней или до выписки
Дозы сопутствующих антитромбоцитарных и антитромбиновых препаратов (2) Таблица 16 Дозы сопутствующим антитромбиновых препаратов С первичным ЧКВ Нефракциони ро-ванный гепарин Эноксапарин Бивалирудин 70– 100 Ед/кг в/в пульс, когда ингибиторы ГП IIb/IIIa не планируются. 50– 60 Ед/кг в/в пульс с ингибиторами ГП IIb/IIIa. 0. 5 мг/кг в/в пульс. 0. 75 мг/кг в/в пульс, затем в/в инфузия 1. 75 мг/кг/ч в течение до 4 ч после процедуры и если клинически обосновано. После прекращения инфузии 1. 75 мг/кг/ч, сниженная доза инфузии 0. 25 мг/кг/ч может быть продолжена в течение 4 -12 ч при наличии клинической необходимости. С фибринолитической терапией Нефракциони ро-ванный гепарин Эноксапарин 60 Ед/кг в/в пульс с максимумом 4000 Ед, затем в/в инфузия 12 Ед/кг с максимумом 1000 Ед/ч в течение 24– 48 ч. Целевое АЧТВ: 50– 70 сек или в 1. 5 - 2. 0 раза выше контроля, контролируется через 3, 6, 12 и 24 ч. У пациентов в возрасте <75 лет: 30 мг в/в пульс, затем через 15 минут по 1 мг/кг п/к каждые 12 ч до выписки из стационара в течение максимум 8 дней. Первые две дозы не должны превышать 100 мг. У пациентов в возрасте >75 лет: без в/в пульса; начинать с п/к введения 0. 75 мг/кг с максимумом 75 мг для первых двух п/к введений. У пациентов с клиренсом креатинина <30 мл/мин, независимо от возраста, п/к дозы вводятся каждые 24 ч Фондапаринук 2. 5 мг в/в пульс, затем п/к введение 2. 5 мг один раз в день до 8 дней или до выписки
 Таблица 20 Логистические вопросы госпитализации Рекомендации Класс Уровен a ьb Все стационары, участвующие в помощи пациентам с ИМПST, должны иметь отделение кардиореанимации, оборудованное специально для обеспечения всех аспектов помощи пациентам с ИМПST, включая лечение ишемии, тяжелой сердечной недостаточности, аритмий и часто встречающихся сопутствующих заболеваний. I C IIb B Продолжительность госпитализации в отделении кардиореанимации Пациенты, подлежащие неосложненной успешной реперфузионной терапии, должны оставаться в отделении кардиореанимации в течение минимум 24 ч, после чего их можно перевести на функциональную кровать с мониторингом в течение еще 24 -48 ч. Перевод в направивший стационар, не выполняющий ЧКВ Ранний перевод (в тот же день) можно рассматривать у некоторых пациентов с низким риском после успешного первичного ЧКВ. Выписка из стационара Ранняя выписка (примерно через 72 ч) обоснованна у некоторых пациентов низкого риска при организации ранней реабилитации и адекватного динамического наблюдения.
Таблица 20 Логистические вопросы госпитализации Рекомендации Класс Уровен a ьb Все стационары, участвующие в помощи пациентам с ИМПST, должны иметь отделение кардиореанимации, оборудованное специально для обеспечения всех аспектов помощи пациентам с ИМПST, включая лечение ишемии, тяжелой сердечной недостаточности, аритмий и часто встречающихся сопутствующих заболеваний. I C IIb B Продолжительность госпитализации в отделении кардиореанимации Пациенты, подлежащие неосложненной успешной реперфузионной терапии, должны оставаться в отделении кардиореанимации в течение минимум 24 ч, после чего их можно перевести на функциональную кровать с мониторингом в течение еще 24 -48 ч. Перевод в направивший стационар, не выполняющий ЧКВ Ранний перевод (в тот же день) можно рассматривать у некоторых пациентов с низким риском после успешного первичного ЧКВ. Выписка из стационара Ранняя выписка (примерно через 72 ч) обоснованна у некоторых пациентов низкого риска при организации ранней реабилитации и адекватного динамического наблюдения.
 Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (1) Таблица 22 Рекомендации Активно курящие с ИМПST должны получить консультацию и направляться на программу прекращения курения. Каждый стационар, участвующий в помощи пациентам с ИМПST, должен иметь протокол прекращения курения. Рекомендуется реабилитация физическими упражнениями. Антитромбоцитарная терапия низкими дозами аспирина (75– 100 мг) после ИМПST показана без ограничений. У пациентов, не переносящих аспирин, в качестве альтернативы аспирину показан клопидогрель. Рекомендуется ДАТТ с комбинацией аспирина и прасугреля или аспирина и тикагрелора (вместо аспирина и клопидогреля) у пациентов, получивших ЧКВ ДАТТ с аспирином и пероральным антагонистом рецепторов АДФ следует продолжать до 12 месяцев после ИМПST со строгим минимумом: • 1 месяц для пациентов с ЧМС • 6 месяцев для пациентов с СПП Класс Уровен I B I C I I B A I B I A I C I IIb C B
Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (1) Таблица 22 Рекомендации Активно курящие с ИМПST должны получить консультацию и направляться на программу прекращения курения. Каждый стационар, участвующий в помощи пациентам с ИМПST, должен иметь протокол прекращения курения. Рекомендуется реабилитация физическими упражнениями. Антитромбоцитарная терапия низкими дозами аспирина (75– 100 мг) после ИМПST показана без ограничений. У пациентов, не переносящих аспирин, в качестве альтернативы аспирину показан клопидогрель. Рекомендуется ДАТТ с комбинацией аспирина и прасугреля или аспирина и тикагрелора (вместо аспирина и клопидогреля) у пациентов, получивших ЧКВ ДАТТ с аспирином и пероральным антагонистом рецепторов АДФ следует продолжать до 12 месяцев после ИМПST со строгим минимумом: • 1 месяц для пациентов с ЧМС • 6 месяцев для пациентов с СПП Класс Уровен I B I C I I B A I B I A I C I IIb C B
 Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (2) У пациентов с тромбом левого желудочка антикоагуляция должна назначаться IIa минимум на 3 месяца У пациентов с четким показанием к назначению пероральной антикоагуляции (фибрилляция предсердий с индексом CHA 2 DS 2 -VASc ≥ 2 или механическим I протезом клапана) пероральная антикоагуляция должна назначаться в дополнение к антитромбоцитарной терапии. Если пациенты требуют назначения тройной антитромботической терапии с комбинацией ДАТТ и ОАС, т. е. вследствие постановки стента и облигатным I показанием для ОАС, продолжительность ДАТТ должна минимизироваться для снижения риска кровотечений. У некоторых пациентов, получающих аспирин и клопидогрель низкие дозы ривароксабана (2. 5 мг дважды в сутки) можно рассматривать, если пациент IIb имеет низкий риск кровотечения. ДАТТ следует применять до 1 года у пациентов с ИМПST без стента. IIa Гастропротекция ингибитором протонной помпы должна рассматриваться на протяжении ДАТТ у пациентов с высоким риском кровотечений. IIa Пероральное лечение бета-блокаторами следует рассматривать во время госпитализации и продолжать далее у всех пациентов с ИМПST без IIa противопоказаний. Пероральное лечение бета-блокаторами показано у пациентов с сердечной I недостаточностью или дисфункцией ЛЖ. Внутривенные бета-блокаторы следует избегать у пациентов с гипотензией или III сердечной недостаточностью. Таблица 22 B C C B A B
Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (2) У пациентов с тромбом левого желудочка антикоагуляция должна назначаться IIa минимум на 3 месяца У пациентов с четким показанием к назначению пероральной антикоагуляции (фибрилляция предсердий с индексом CHA 2 DS 2 -VASc ≥ 2 или механическим I протезом клапана) пероральная антикоагуляция должна назначаться в дополнение к антитромбоцитарной терапии. Если пациенты требуют назначения тройной антитромботической терапии с комбинацией ДАТТ и ОАС, т. е. вследствие постановки стента и облигатным I показанием для ОАС, продолжительность ДАТТ должна минимизироваться для снижения риска кровотечений. У некоторых пациентов, получающих аспирин и клопидогрель низкие дозы ривароксабана (2. 5 мг дважды в сутки) можно рассматривать, если пациент IIb имеет низкий риск кровотечения. ДАТТ следует применять до 1 года у пациентов с ИМПST без стента. IIa Гастропротекция ингибитором протонной помпы должна рассматриваться на протяжении ДАТТ у пациентов с высоким риском кровотечений. IIa Пероральное лечение бета-блокаторами следует рассматривать во время госпитализации и продолжать далее у всех пациентов с ИМПST без IIa противопоказаний. Пероральное лечение бета-блокаторами показано у пациентов с сердечной I недостаточностью или дисфункцией ЛЖ. Внутривенные бета-блокаторы следует избегать у пациентов с гипотензией или III сердечной недостаточностью. Таблица 22 B C C B A B
 Таблица 22 Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (3) Внутривенные бета-блокаторы следует рассматривать в момент поступления у пациентов без противопоказаний с высоким артериальным давлением, такхикардией и отсутствием признаков сердечной недостаточности. Определение липидного профиля натощак следует проводить у всех пациентов с ИМПST как можно быстрее после поступления. Рекомендуется начинать или продолжать высокие дозы статинов рано после поступления у всех пациентов с ИМПST без противопоказаний или наличии в анамнезе непереносимости, независимо от исходных значений холестерина. Повторную оценку холестерина ЛПНП следует рассматривать через 4– 6 недель для обеспечения достижения целевого значения ≤ 1. 8 ммоль/л (70 мг/дл). Верапамил можно рассматривать для вторичной профилактики у пациентов с абсолютными противопоказаниями к назначению бета-блокаторов и отсутствием сердечной недостаточности. Ингибиторы АПФ показаны, начиная с первых 24 ч после ИМПST у пациентов с признаками сердечной недостаточности, систолической дисфункцией ЛЖ, диабетом или инфарктом передней стенки. Все БРА, предпочтительнее валсартан, являются альтернативой ингибиторам АПФ у пациентов с сердечной недостаточностью или систолической дисфункцией ЛЖ, в частности у тех, кто не переносит ингибиторы АПФ. Ингибиторы АПФ следует рассматривать у всех пациентов при отсутствии противопоказаний. Антагонисты альдостерона, например, эплеренон, показаны у пациентов с фракцией выброса ≤ 40% и сердечной недостаточностью или диабетом, при условии отсутствии почечной недостаточности или гиперкалиемии. IIa B I C I A IIa C IIb B I A I B IIa A I B
Таблица 22 Рутинные виды лечения в острой, подострой и поздней фазах инфаркта миокарда с повышением ST (3) Внутривенные бета-блокаторы следует рассматривать в момент поступления у пациентов без противопоказаний с высоким артериальным давлением, такхикардией и отсутствием признаков сердечной недостаточности. Определение липидного профиля натощак следует проводить у всех пациентов с ИМПST как можно быстрее после поступления. Рекомендуется начинать или продолжать высокие дозы статинов рано после поступления у всех пациентов с ИМПST без противопоказаний или наличии в анамнезе непереносимости, независимо от исходных значений холестерина. Повторную оценку холестерина ЛПНП следует рассматривать через 4– 6 недель для обеспечения достижения целевого значения ≤ 1. 8 ммоль/л (70 мг/дл). Верапамил можно рассматривать для вторичной профилактики у пациентов с абсолютными противопоказаниями к назначению бета-блокаторов и отсутствием сердечной недостаточности. Ингибиторы АПФ показаны, начиная с первых 24 ч после ИМПST у пациентов с признаками сердечной недостаточности, систолической дисфункцией ЛЖ, диабетом или инфарктом передней стенки. Все БРА, предпочтительнее валсартан, являются альтернативой ингибиторам АПФ у пациентов с сердечной недостаточностью или систолической дисфункцией ЛЖ, в частности у тех, кто не переносит ингибиторы АПФ. Ингибиторы АПФ следует рассматривать у всех пациентов при отсутствии противопоказаний. Антагонисты альдостерона, например, эплеренон, показаны у пациентов с фракцией выброса ≤ 40% и сердечной недостаточностью или диабетом, при условии отсутствии почечной недостаточности или гиперкалиемии. IIa B I C I A IIa C IIb B I A I B IIa A I B
 Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (1) Рекомендации Класс Уровень Лечение сердечной недостаточности легкой степени (II класс по Киллип) I C Кислород показан для поддержания насыщения 95% I C IIa C В/в нитраты или натрия нитропруссид следует рассматривать у пациентов с повышенным систолическим артериальным давлением I A Ингибитор АПФ показан у всех пациентов с признаками или сипмтомами сердечной недостаточности и/или признаками дисфункции ЛЖ при отсутствии гипотензии, гиповолемии или почечной недостаточности I B БРА (валсартан) является альтернативой ингибиторам АПФ, в частности если ингибиторы АПФ не переносятся пациентами I B IIa C I C Петлевые диуретики, т. е. фуросемид: 20 -40 мг в/в, рекомендуются и должны повторно вводиться с интервалом по 1 -4 часа, при необходимости Антагонист альдостерона (эплеренон) рекомендуется у всех пациентов с признаками или симптомами сердечной недостаточности и/или признаками дисфункции ЛЖ, при условии отсутствия почечной недостаточности или гиперкалиемии Гидралазин и изосорбида динитрат должны рассматриваться. Если пациент не переносит ни ингибиторы АПФ, ни БРА.
Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (1) Рекомендации Класс Уровень Лечение сердечной недостаточности легкой степени (II класс по Киллип) I C Кислород показан для поддержания насыщения 95% I C IIa C В/в нитраты или натрия нитропруссид следует рассматривать у пациентов с повышенным систолическим артериальным давлением I A Ингибитор АПФ показан у всех пациентов с признаками или сипмтомами сердечной недостаточности и/или признаками дисфункции ЛЖ при отсутствии гипотензии, гиповолемии или почечной недостаточности I B БРА (валсартан) является альтернативой ингибиторам АПФ, в частности если ингибиторы АПФ не переносятся пациентами I B IIa C I C Петлевые диуретики, т. е. фуросемид: 20 -40 мг в/в, рекомендуются и должны повторно вводиться с интервалом по 1 -4 часа, при необходимости Антагонист альдостерона (эплеренон) рекомендуется у всех пациентов с признаками или симптомами сердечной недостаточности и/или признаками дисфункции ЛЖ, при условии отсутствия почечной недостаточности или гиперкалиемии Гидралазин и изосорбида динитрат должны рассматриваться. Если пациент не переносит ни ингибиторы АПФ, ни БРА.
 Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (2) Лечение умеренной сердечной недостаточности Показан кислород Искусственная вентиляция легких должна проводиться в соответствии с газовым составом крови. Петлевые диуретики, т. е. фуросемид: 20– 40 мг в/в, рекомендуются и должны повторно вводиться с интервалами по 1 -4 ч, при необходимости. Рекомендуется введение морфина. Следует контролировать дыхание. Тошнота часто встречается, и может потребоваться введение противорвотного средства. Рекомендуется частое введение низких доз. При отсутствии гипотензии рекомендуется введение нитратов. Инотропные препараты: • Допамин • Добутамин (инотроп) • Левосимендан (инотроп/вазодилятатор). Антагонист альдостерона, такой как спироналоктон или эплеренон, должен применяться, если ФВ ЛЖ ≤ 40%. Следует рассмотреть возможность проведения ультрафильтрации Следует рассмотреть проведение ранней реваскуляризации, если у пациента ранее не проводилась. класс уровень I I C C I C IIa IIb I C C C B IIa B I C
Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (2) Лечение умеренной сердечной недостаточности Показан кислород Искусственная вентиляция легких должна проводиться в соответствии с газовым составом крови. Петлевые диуретики, т. е. фуросемид: 20– 40 мг в/в, рекомендуются и должны повторно вводиться с интервалами по 1 -4 ч, при необходимости. Рекомендуется введение морфина. Следует контролировать дыхание. Тошнота часто встречается, и может потребоваться введение противорвотного средства. Рекомендуется частое введение низких доз. При отсутствии гипотензии рекомендуется введение нитратов. Инотропные препараты: • Допамин • Добутамин (инотроп) • Левосимендан (инотроп/вазодилятатор). Антагонист альдостерона, такой как спироналоктон или эплеренон, должен применяться, если ФВ ЛЖ ≤ 40%. Следует рассмотреть возможность проведения ультрафильтрации Следует рассмотреть проведение ранней реваскуляризации, если у пациента ранее не проводилась. класс уровень I I C C I C IIa IIb I C C C B IIa B I C
 Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (3) Лечение кардиогенного шока (IV класс по Киллип) класс уровень Кислород/искусственная вентиляция легких показаны в соответствии с газовым составом крови. Экстренная эхокардиография/допплерография должны проводиться для выявления механических осложнений, оценки систолической функции и условий нагрузки. Пациенты высокого риска должны быть переведены как можно раньше в центры третьего уровня. Должна рассматриваться возможность проведения экстренной реваскуляризации посредством ЧКВ или АКШ у подходящих для этого пациентов. При недоступности реваскуляризации следует рассматривать фибринолитическую терапию. Следует рассматривать внутриаортальное нагнетание баллона. Устройства для помощи функционированию ЛЖ следует рассматривать с целью циркуляторной поддержки у пациентов с рефрактерным шоком. Следует рассматривать оценку гемодинамики катетером с нагнетательным баллоном. I C I C I B IIa C IIb B
Таблица 23 Лечение сердечной недостаточности и левожелудочковой дисфункции (3) Лечение кардиогенного шока (IV класс по Киллип) класс уровень Кислород/искусственная вентиляция легких показаны в соответствии с газовым составом крови. Экстренная эхокардиография/допплерография должны проводиться для выявления механических осложнений, оценки систолической функции и условий нагрузки. Пациенты высокого риска должны быть переведены как можно раньше в центры третьего уровня. Должна рассматриваться возможность проведения экстренной реваскуляризации посредством ЧКВ или АКШ у подходящих для этого пациентов. При недоступности реваскуляризации следует рассматривать фибринолитическую терапию. Следует рассматривать внутриаортальное нагнетание баллона. Устройства для помощи функционированию ЛЖ следует рассматривать с целью циркуляторной поддержки у пациентов с рефрактерным шоком. Следует рассматривать оценку гемодинамики катетером с нагнетательным баллоном. I C I C I B IIa C IIb B
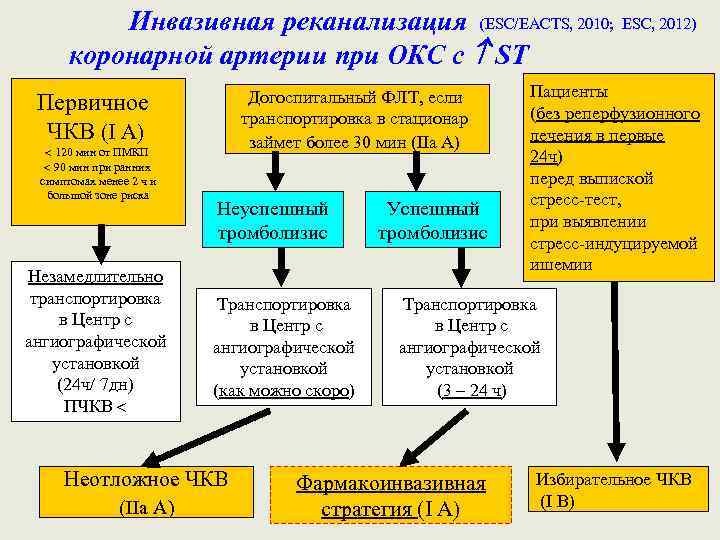 Инвазивная реканализация (ESC/EACTS, 2010; ESC, 2012) коронарной артерии при ОКС с ST Догоспитальный ФЛТ, если транспортировка в стационар займет более 30 мин (IIа А) Первичное ЧКВ (I А) 120 мин от ПМКП 90 мин при ранних симптомах менее 2 ч и большой зоне риска Незамедлительно транспортировка в Центр с ангиографической установкой (24 ч/ 7 дн) ПЧКВ Неуспешный тромболизис Транспортировка в Центр с ангиографической установкой (как можно скоро) Неотложное ЧКВ (IIа А) Успешный тромболизис Пациенты (без реперфузионного лечения в первые 24 ч) перед выпиской стресс-тест, при выявлении стресс-индуцируемой ишемии Транспортировка в Центр с ангиографической установкой (3 – 24 ч) Фармакоинвазивная стратегия (I А) Избирательное ЧКВ (I В)
Инвазивная реканализация (ESC/EACTS, 2010; ESC, 2012) коронарной артерии при ОКС с ST Догоспитальный ФЛТ, если транспортировка в стационар займет более 30 мин (IIа А) Первичное ЧКВ (I А) 120 мин от ПМКП 90 мин при ранних симптомах менее 2 ч и большой зоне риска Незамедлительно транспортировка в Центр с ангиографической установкой (24 ч/ 7 дн) ПЧКВ Неуспешный тромболизис Транспортировка в Центр с ангиографической установкой (как можно скоро) Неотложное ЧКВ (IIа А) Успешный тромболизис Пациенты (без реперфузионного лечения в первые 24 ч) перед выпиской стресс-тест, при выявлении стресс-индуцируемой ишемии Транспортировка в Центр с ангиографической установкой (3 – 24 ч) Фармакоинвазивная стратегия (I А) Избирательное ЧКВ (I В)
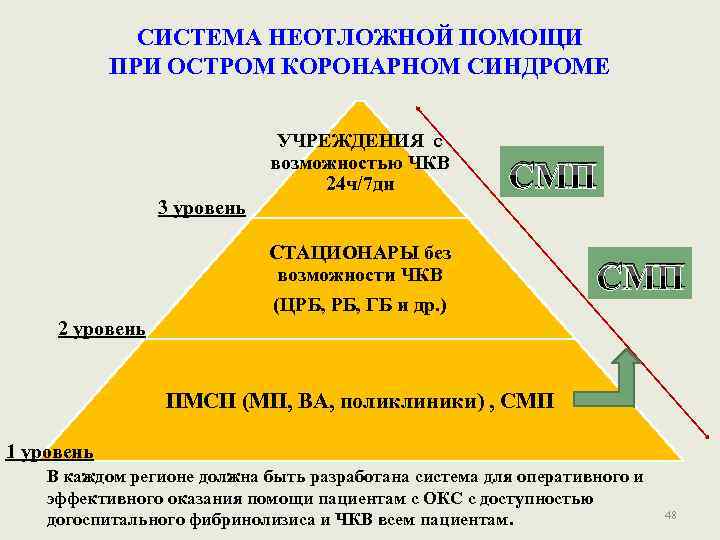 СИСТЕМА НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ УЧРЕЖДЕНИЯ с возможностью ЧКВ 24 ч/7 дн СМП 3 уровень СТАЦИОНАРЫ без возможности ЧКВ (ЦРБ, ГБ и др. ) СМП 2 уровень ПМСП (МП, ВА, поликлиники) , СМП 1 уровень В каждом регионе должна быть разработана система для оперативного и эффективного оказания помощи пациентам с ОКС с доступностью догоспитального фибринолизиса и ЧКВ всем пациентам. 48
СИСТЕМА НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ УЧРЕЖДЕНИЯ с возможностью ЧКВ 24 ч/7 дн СМП 3 уровень СТАЦИОНАРЫ без возможности ЧКВ (ЦРБ, ГБ и др. ) СМП 2 уровень ПМСП (МП, ВА, поликлиники) , СМП 1 уровень В каждом регионе должна быть разработана система для оперативного и эффективного оказания помощи пациентам с ОКС с доступностью догоспитального фибринолизиса и ЧКВ всем пациентам. 48
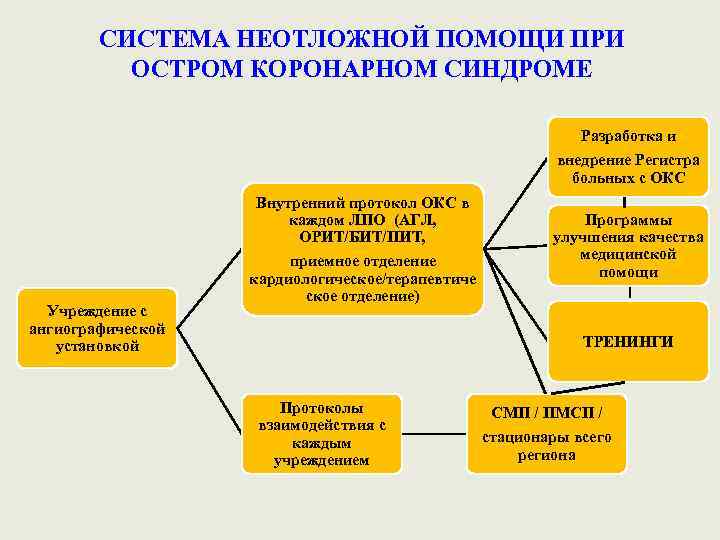 СИСТЕМА НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ Разработка и внедрение Регистра больных с ОКС Внутренний протокол ОКС в каждом ЛПО (АГЛ, ОРИТ/БИТ/ПИТ, Учреждение с ангиографической установкой приемное отделение кардиологическое/терапевтиче ское отделение) Программы улучшения качества медицинской помощи ТРЕНИНГИ Протоколы взаимодействия с каждым учреждением СМП / ПМСП / стационары всего региона
СИСТЕМА НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ Разработка и внедрение Регистра больных с ОКС Внутренний протокол ОКС в каждом ЛПО (АГЛ, ОРИТ/БИТ/ПИТ, Учреждение с ангиографической установкой приемное отделение кардиологическое/терапевтиче ское отделение) Программы улучшения качества медицинской помощи ТРЕНИНГИ Протоколы взаимодействия с каждым учреждением СМП / ПМСП / стационары всего региона
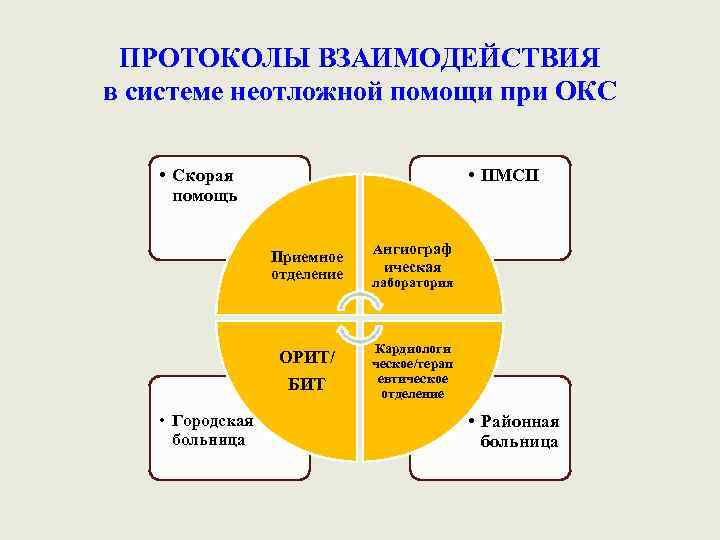 ПРОТОКОЛЫ ВЗАИМОДЕЙСТВИЯ в системе неотложной помощи при ОКС • Скорая помощь • ПМСП Приемное отделение ОРИТ/ БИТ • Городская больница Ангиограф ическая лаборатория Кардиологи ческое/терап евтическое отделение • Районная больница
ПРОТОКОЛЫ ВЗАИМОДЕЙСТВИЯ в системе неотложной помощи при ОКС • Скорая помощь • ПМСП Приемное отделение ОРИТ/ БИТ • Городская больница Ангиограф ическая лаборатория Кардиологи ческое/терап евтическое отделение • Районная больница
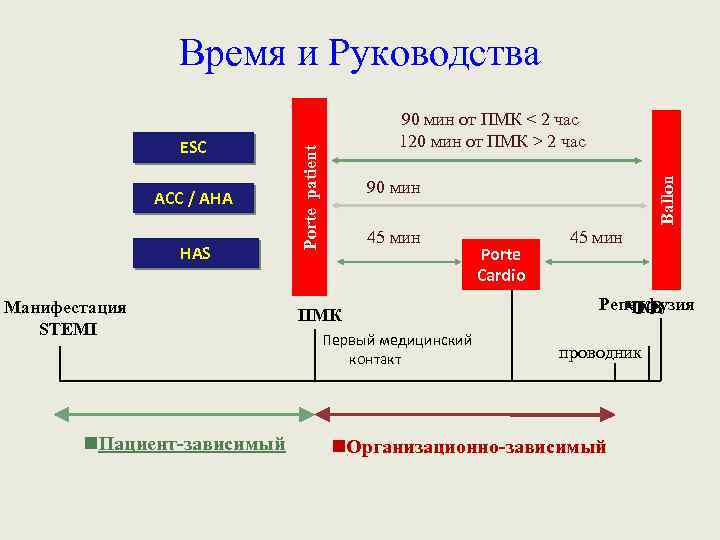 Время и Руководства HAS Манифестация STEMI n. Пациент-зависимый Ballon ACC / AHA Porte patient ESC 90 мин от ПМК < 2 час 120 мин от ПМК > 2 час 90 мин 45 мин ПМК Первый медицинский контакт Porte Cardio 45 мин Реперфузия ЧКВ проводник n. Организационно-зависимый
Время и Руководства HAS Манифестация STEMI n. Пациент-зависимый Ballon ACC / AHA Porte patient ESC 90 мин от ПМК < 2 час 120 мин от ПМК > 2 час 90 мин 45 мин ПМК Первый медицинский контакт Porte Cardio 45 мин Реперфузия ЧКВ проводник n. Организационно-зависимый
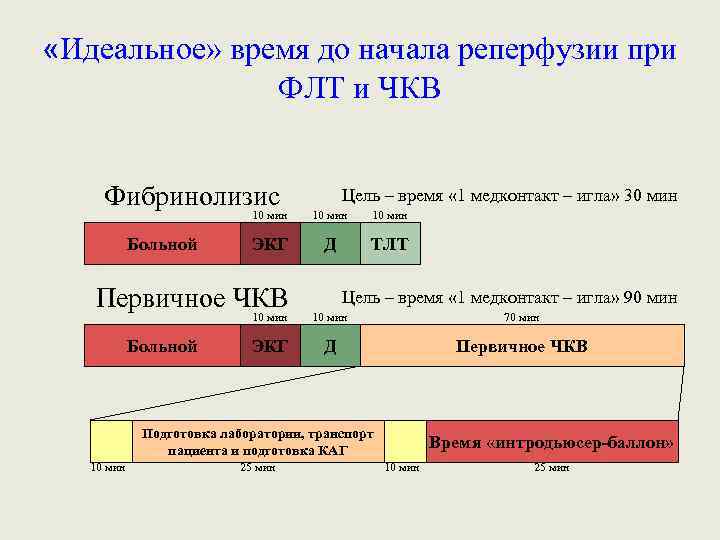 «Идеальное» время до начала реперфузии при ФЛТ и ЧКВ Фибринолизис Цель – время « 1 медконтакт – игла» 30 мин 10 мин Больной 10 мин ЭКГ Д ТЛТ Первичное ЧКВ Цель – время « 1 медконтакт – игла» 90 мин 10 мин Больной 10 мин 70 мин ЭКГ Д Первичное ЧКВ Подготовка лаборатории, транспорт пациента и подготовка КАГ 10 мин 25 мин Время «интродьюсер-баллон» 10 мин 25 мин
«Идеальное» время до начала реперфузии при ФЛТ и ЧКВ Фибринолизис Цель – время « 1 медконтакт – игла» 30 мин 10 мин Больной 10 мин ЭКГ Д ТЛТ Первичное ЧКВ Цель – время « 1 медконтакт – игла» 90 мин 10 мин Больной 10 мин 70 мин ЭКГ Д Первичное ЧКВ Подготовка лаборатории, транспорт пациента и подготовка КАГ 10 мин 25 мин Время «интродьюсер-баллон» 10 мин 25 мин
 Время проведения реперфузии более значимо по сравнению с выбранной стратегией в отношении исхода, что может оказать помощь в принятии решения для оптимизации помощи пациенту с ОИМ Основные вопросы, на которые сегодня необходимо ответить не связаны тем, что лучше – ЧКВ или фибринолитическая терапия, а - Какой вид реперфузионной терапии безотлагательно возможен в зависимости от ситуации на месте; - Каким образом сократить время от появления симптомов до проведения реперфузии; - Насколько комбинация двух стратегий, незамедлительной фармакологической реперфузии с последующим ЧКВ, улучшит лечение ОИМ с подъемом ST?
Время проведения реперфузии более значимо по сравнению с выбранной стратегией в отношении исхода, что может оказать помощь в принятии решения для оптимизации помощи пациенту с ОИМ Основные вопросы, на которые сегодня необходимо ответить не связаны тем, что лучше – ЧКВ или фибринолитическая терапия, а - Какой вид реперфузионной терапии безотлагательно возможен в зависимости от ситуации на месте; - Каким образом сократить время от появления симптомов до проведения реперфузии; - Насколько комбинация двух стратегий, незамедлительной фармакологической реперфузии с последующим ЧКВ, улучшит лечение ОИМ с подъемом ST?
 Благодарю за внимание ! 54
Благодарю за внимание ! 54


