Диагностика и лечение острого коронарного синдрома Д.А. Затейщиков










































































29484-3_oks_kursk_sentyabr_2013_d_a_zateyschikov.ppt
- Количество слайдов: 92
 Диагностика и лечение острого коронарного синдрома Д.А. Затейщиков 2013 г Школа по неотложной кардиологии
Диагностика и лечение острого коронарного синдрома Д.А. Затейщиков 2013 г Школа по неотложной кардиологии
 Морфологические типы осложненных бляшек при ОКС J Am Coll Cardiol. 2006;47(8s1):C13-C18. разрыв эрозия (40% тромбозов) узловая кальцификация
Морфологические типы осложненных бляшек при ОКС J Am Coll Cardiol. 2006;47(8s1):C13-C18. разрыв эрозия (40% тромбозов) узловая кальцификация
 Осложненная бляшка = ОКС? Развитие симптомов ОКС при осложнении атеросклеротической бляшки – исключение! У 30% погибших от несердечных причин находят осложненные бляшки При ВСУЗИ больных ОКС как правило находят и другие бессимптомные осложненные бляшки
Осложненная бляшка = ОКС? Развитие симптомов ОКС при осложнении атеросклеротической бляшки – исключение! У 30% погибших от несердечных причин находят осложненные бляшки При ВСУЗИ больных ОКС как правило находят и другие бессимптомные осложненные бляшки
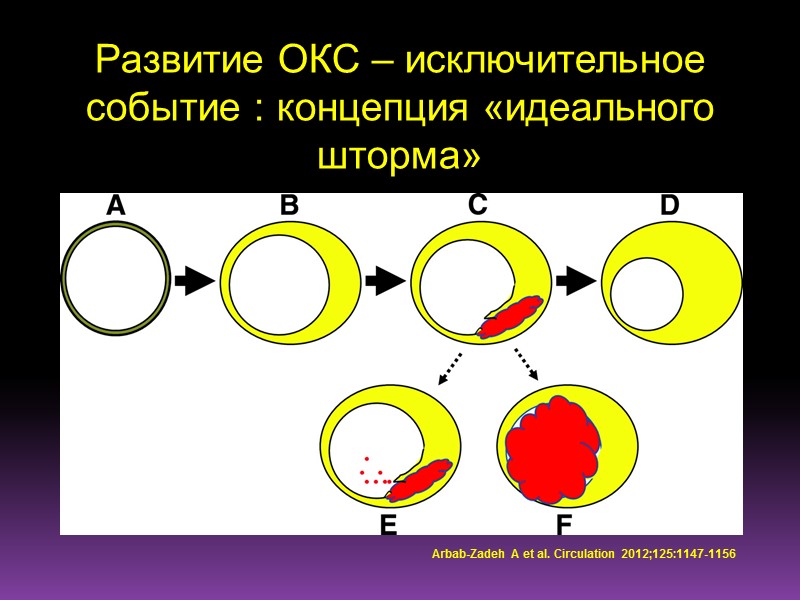
 Развитие ОКС – исключительное событие : концепция «идеального шторма» Arbab-Zadeh A et al. Circulation 2012;125:1147-1156
Развитие ОКС – исключительное событие : концепция «идеального шторма» Arbab-Zadeh A et al. Circulation 2012;125:1147-1156
 Что инициирует разрыв атеросклеротической бляшки? Можно ли предсказать место расположения осложненной бляшки, которая приведет к развитию ОКС? Острый коронарный синдром: проблемы патогенеза
Что инициирует разрыв атеросклеротической бляшки? Можно ли предсказать место расположения осложненной бляшки, которая приведет к развитию ОКС? Острый коронарный синдром: проблемы патогенеза
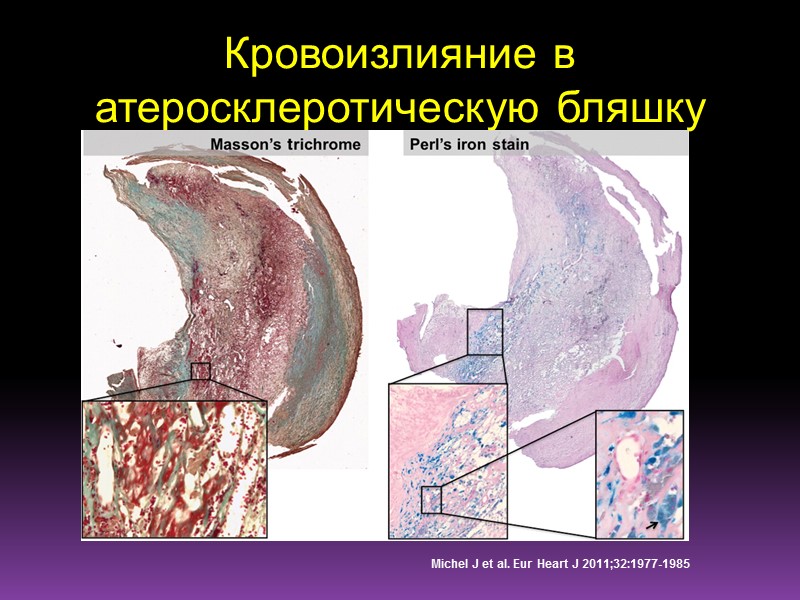
 Кровоизлияние в атеросклеротическую бляшку Michel J et al. Eur Heart J 2011;32:1977-1985
Кровоизлияние в атеросклеротическую бляшку Michel J et al. Eur Heart J 2011;32:1977-1985
 Острый коронарный синдром без подъема сегмента ST
Острый коронарный синдром без подъема сегмента ST
 Электрокардиограмма
Электрокардиограмма
 Европейские рекомендации 2011 г ЭКГ должна быть зарегистрирована и интерпретирована в течение 10 минут после первого контакта с медперсоналом Повторить при повторении эпизода или через 6-9 и 24 часа
Европейские рекомендации 2011 г ЭКГ должна быть зарегистрирована и интерпретирована в течение 10 минут после первого контакта с медперсоналом Повторить при повторении эпизода или через 6-9 и 24 часа
 ОКС – клинический диагноз! ЭКГ при нестабильной стенокардии (по данным TIMI III) 1500 больных с нестабильной стенокардией 14,3% - смещение сегмента ST не менее, чем на 1 мм (1,6% - элевация, 12,6% - депрессия) 9% - полная блокада ЛНПГ 21,9% - изменения зубца Т 54,9% - нет изменений на ЭКГ покоя
ОКС – клинический диагноз! ЭКГ при нестабильной стенокардии (по данным TIMI III) 1500 больных с нестабильной стенокардией 14,3% - смещение сегмента ST не менее, чем на 1 мм (1,6% - элевация, 12,6% - депрессия) 9% - полная блокада ЛНПГ 21,9% - изменения зубца Т 54,9% - нет изменений на ЭКГ покоя
 ЭКГ при поступлении и отдаленный прогноз ОКС (анализ исследований FRISC II, ICTUS, и RITA-3) Damman 2012 С-С смерть Инфаркт
ЭКГ при поступлении и отдаленный прогноз ОКС (анализ исследований FRISC II, ICTUS, и RITA-3) Damman 2012 С-С смерть Инфаркт
 Для выборы адекватной тактики – оценка риска по индексу GRACE http://www.outcomes-umassmed.org/grace ОКС БПST: реваскуляризация 30 стран 247 больниц 102,341 случаев
Для выборы адекватной тактики – оценка риска по индексу GRACE http://www.outcomes-umassmed.org/grace ОКС БПST: реваскуляризация 30 стран 247 больниц 102,341 случаев
 Шкала GRACE
Шкала GRACE
 Оценка риска по шкале GRACE
Оценка риска по шкале GRACE
 ОКС БПST: инвазивная и консервативная стратегия Высокий риск Промежуточный риск Низкий риск годы Риск, % Мета-анализ Fox, 2010 (FRISC2, RITA-3, ICTUS)
ОКС БПST: инвазивная и консервативная стратегия Высокий риск Промежуточный риск Низкий риск годы Риск, % Мета-анализ Fox, 2010 (FRISC2, RITA-3, ICTUS)
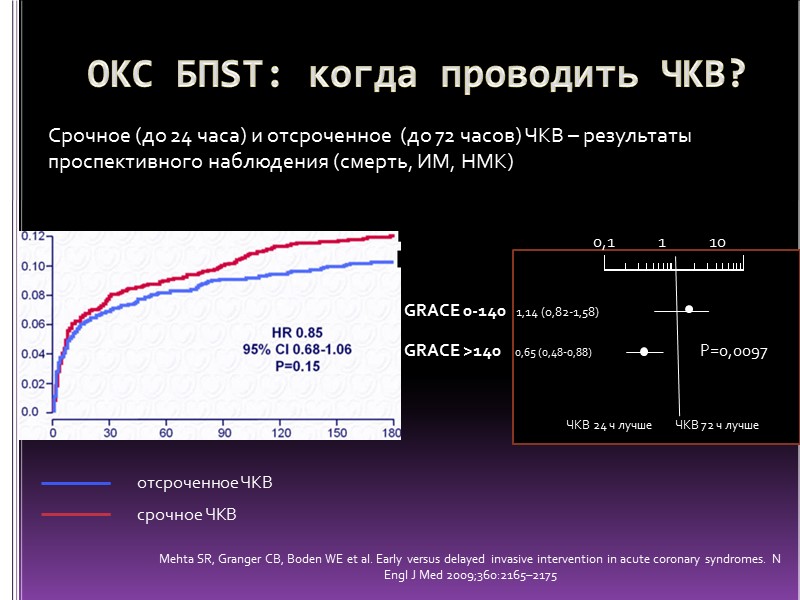
 ОКС БПST: когда проводить ЧКВ? Срочное (до 24 часа) и отсроченное (до 72 часов) ЧКВ – результаты проспективного наблюдения (смерть, ИМ, НМК) Mehta SR, Granger CB, Boden WE et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–2175 0,1 1 10 GRACE 0-140 1,14 (0,82-1,58) GRACE >140 0,65 (0,48-0,88) ЧКВ 24 ч лучше ЧКВ 72 ч лучше Р=0,0097 отсроченное ЧКВ срочное ЧКВ
ОКС БПST: когда проводить ЧКВ? Срочное (до 24 часа) и отсроченное (до 72 часов) ЧКВ – результаты проспективного наблюдения (смерть, ИМ, НМК) Mehta SR, Granger CB, Boden WE et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–2175 0,1 1 10 GRACE 0-140 1,14 (0,82-1,58) GRACE >140 0,65 (0,48-0,88) ЧКВ 24 ч лучше ЧКВ 72 ч лучше Р=0,0097 отсроченное ЧКВ срочное ЧКВ
 Неотложная инвазивная стратегия (< 2 часов): Рефрактерная стенокардия с признаками сердечной недостаточности Аритмии Нестабильная гемодинамика
Неотложная инвазивная стратегия (< 2 часов): Рефрактерная стенокардия с признаками сердечной недостаточности Аритмии Нестабильная гемодинамика
 Ранняя инвазивная стратерия (< 24 часов): GRACE 140 или более 1 фактора высокого тромботического риска Сохраняющаяся или рецидивирующая ишемия Изменения на ЭКГ покоя: депрессии ST >0,1 мВ, преходящие подъемы ST Глубокие депрессии ST в грудных отведениях (V2-V4)
Ранняя инвазивная стратерия (< 24 часов): GRACE 140 или более 1 фактора высокого тромботического риска Сохраняющаяся или рецидивирующая ишемия Изменения на ЭКГ покоя: депрессии ST >0,1 мВ, преходящие подъемы ST Глубокие депрессии ST в грудных отведениях (V2-V4)
 Отсроченная инвазивная стратегия (< 72 часов): GRACE 140 но один фактор высокого тромботического риска, но рецидивирует ишемия или присутствует ишемия по данным нагрузочной пробы
Отсроченная инвазивная стратегия (< 72 часов): GRACE 140 но один фактор высокого тромботического риска, но рецидивирует ишемия или присутствует ишемия по данным нагрузочной пробы
 Исходы у больных «низкого риска» В ближайшие 6 месяцев 16.6% повторное поступление 8.7% реваскуляризация 2.2% смерть 0.2% инфаркт миокарда Низкий риск не значит «отсутствие риска»!
Исходы у больных «низкого риска» В ближайшие 6 месяцев 16.6% повторное поступление 8.7% реваскуляризация 2.2% смерть 0.2% инфаркт миокарда Низкий риск не значит «отсутствие риска»!
 Шкала оценки риска кровотечений CRUSADE (ОКС без подъема ST)
Шкала оценки риска кровотечений CRUSADE (ОКС без подъема ST)
 Регистр ACTION 90273 больных, 251 больница 72313 больных (80%) когорта для расчета 17960 (20%) в больные для валидации ОКС без пST - 60% ОКС с пST - 40% R. Mathews et al., Am J Cardiol 2011;107:1136–1143
Регистр ACTION 90273 больных, 251 больница 72313 больных (80%) когорта для расчета 17960 (20%) в больные для валидации ОКС без пST - 60% ОКС с пST - 40% R. Mathews et al., Am J Cardiol 2011;107:1136–1143
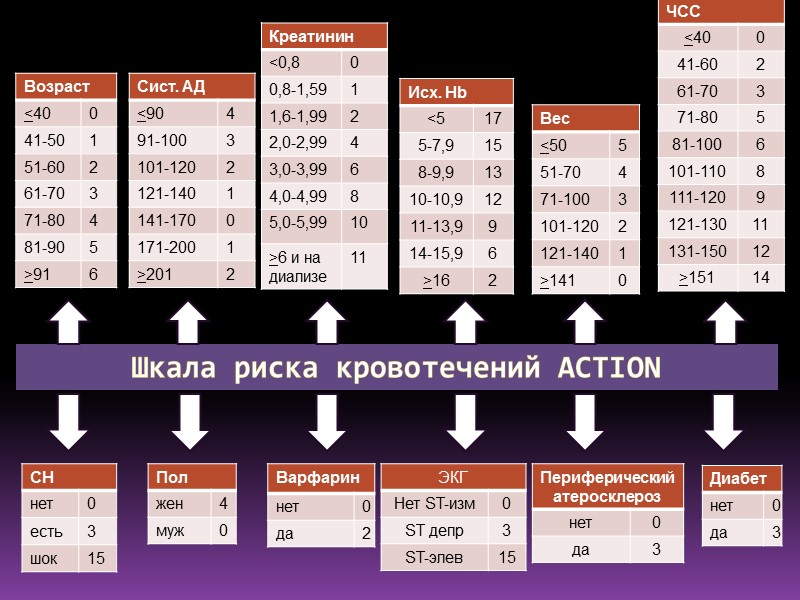
 Шкала риска кровотечений ACTION
Шкала риска кровотечений ACTION
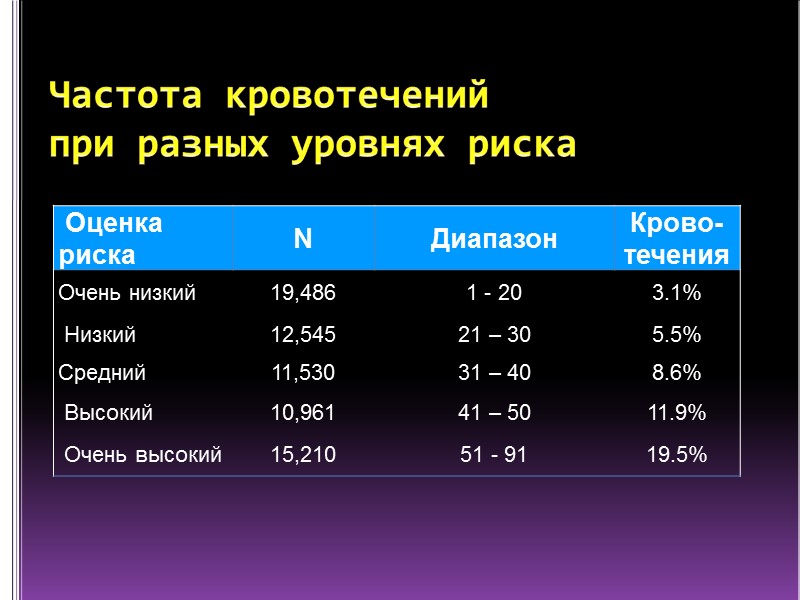
 Частота кровотечений при разных уровнях риска (CRUSADE и ACTION) R. Mathews et al., Am J Cardiol 2011;107:1136–1143
Частота кровотечений при разных уровнях риска (CRUSADE и ACTION) R. Mathews et al., Am J Cardiol 2011;107:1136–1143
 Современные подходы к ингибированию активности тромбоцитов Рисунок с использованием Patrono C et al. Eur Heart J 2011;32:2922-2932
Современные подходы к ингибированию активности тромбоцитов Рисунок с использованием Patrono C et al. Eur Heart J 2011;32:2922-2932
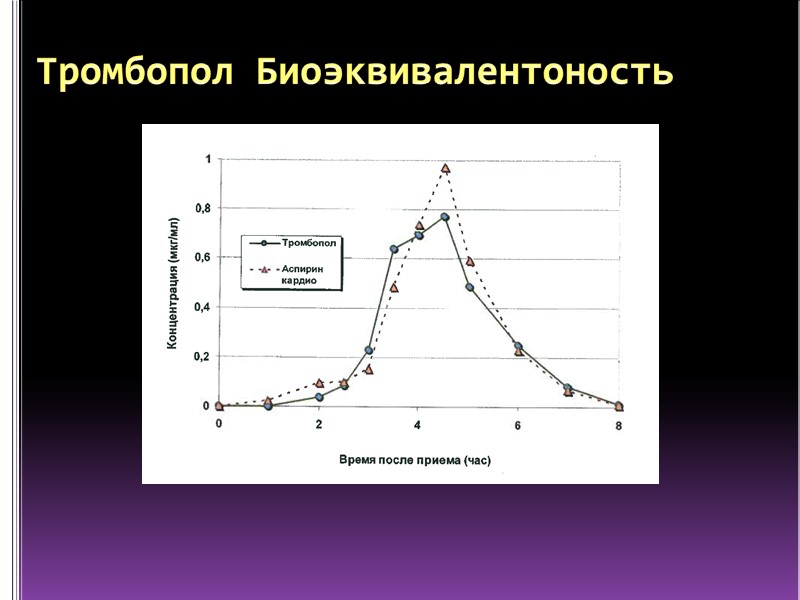
 Тромбопол Биоэквивалентоность
Тромбопол Биоэквивалентоность
 Аспирин при ОКС без ST Современные рекомендации Нагрузочная доза - 160-325 мг – разжевать таблетку, не покрытую кишечно-растворимой оболочкой Поддерживающая доза – 75-100 мг
Аспирин при ОКС без ST Современные рекомендации Нагрузочная доза - 160-325 мг – разжевать таблетку, не покрытую кишечно-растворимой оболочкой Поддерживающая доза – 75-100 мг
 Европейские рекомендации 2011 г. Тикагрелор (180 мг нагрузочная доза, 90 мг два раза в день) – всем больным с средним и высоким риском Клопидогрел – назначается в том случае, если тикагрелор недоступен
Европейские рекомендации 2011 г. Тикагрелор (180 мг нагрузочная доза, 90 мг два раза в день) – всем больным с средним и высоким риском Клопидогрел – назначается в том случае, если тикагрелор недоступен
 Противопоказания к тикагрелору: Умеренная или тяжелая печеночная недостаточность Внутричерепное кровоизлияние в анамнезе Активное патологическое кровотечение
Противопоказания к тикагрелору: Умеренная или тяжелая печеночная недостаточность Внутричерепное кровоизлияние в анамнезе Активное патологическое кровотечение
 Противопоказания к тикагрелору: Умеренная или тяжелая печеночная недостаточность Внутричерепное кровоизлияние в анамнезе Активное патологическое кровотечение
Противопоказания к тикагрелору: Умеренная или тяжелая печеночная недостаточность Внутричерепное кровоизлияние в анамнезе Активное патологическое кровотечение
 Прасугрел Только при проведении первичной ЧКВ Если не принимался клопидогрел Если в анамнезе не было инсульта Если больной моложе 75 лет
Прасугрел Только при проведении первичной ЧКВ Если не принимался клопидогрел Если в анамнезе не было инсульта Если больной моложе 75 лет
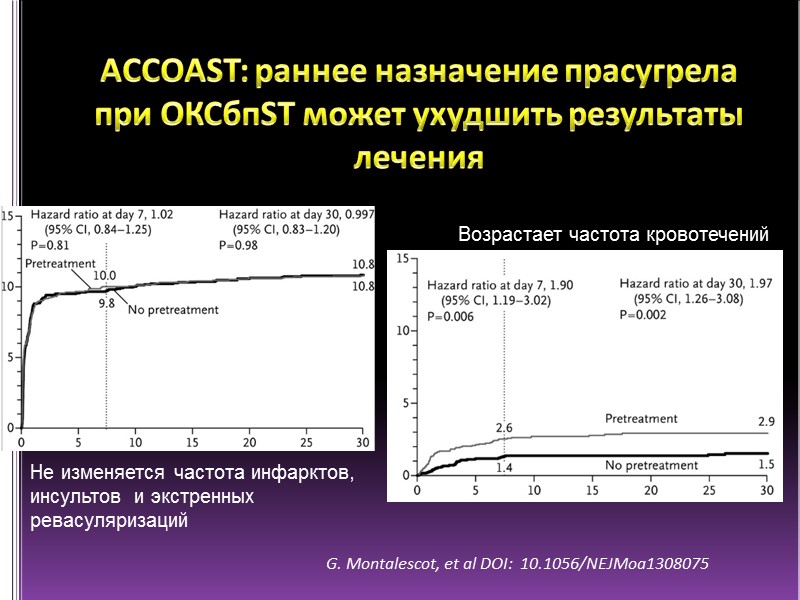
 ACCOAST: раннее назначение прасугрела при ОКСбпST может ухудшить результаты лечения G. Montalescot, et al DOI: 10.1056/NEJMoa1308075 Возрастает частота кровотечений Не изменяется частота инфарктов, инсультов и экстренных ревасуляризаций
ACCOAST: раннее назначение прасугрела при ОКСбпST может ухудшить результаты лечения G. Montalescot, et al DOI: 10.1056/NEJMoa1308075 Возрастает частота кровотечений Не изменяется частота инфарктов, инсультов и экстренных ревасуляризаций
 Американские рекомендации (2012 г) антитромбоцитарные препараты при выборе инвазивной стратегии – добавить к аспирину До вмешательства Клопидогрел или Тикагрелор или В/в ингибитор рецепторов IIb/IIIa Во время вмешательства Клопидогрел или Прасугрел или Тикагрелор или В/в ингибитор рецепторов IIb/IIIa
Американские рекомендации (2012 г) антитромбоцитарные препараты при выборе инвазивной стратегии – добавить к аспирину До вмешательства Клопидогрел или Тикагрелор или В/в ингибитор рецепторов IIb/IIIa Во время вмешательства Клопидогрел или Прасугрел или Тикагрелор или В/в ингибитор рецепторов IIb/IIIa
 Американские рекомендации (2012 г) антитромбоцитарные препараты при выборе консервативной стратегии – добавить к аспирину Клопидогрел или Тикагрелор
Американские рекомендации (2012 г) антитромбоцитарные препараты при выборе консервативной стратегии – добавить к аспирину Клопидогрел или Тикагрелор
 Европейские рекомендации 2011 г Ингибиторы протонного насосы (предпочтительно НЕ омепразол) рекомендованы больным, имеющим анамнез ЖКК или язвы, Имеющим факторы риска ЖКК Инфицирование H. pylori, возраст≥65 лет, Сопутствующий прием антикоагулянтов или стероидов
Европейские рекомендации 2011 г Ингибиторы протонного насосы (предпочтительно НЕ омепразол) рекомендованы больным, имеющим анамнез ЖКК или язвы, Имеющим факторы риска ЖКК Инфицирование H. pylori, возраст≥65 лет, Сопутствующий прием антикоагулянтов или стероидов
 Ключевой класс лекарств - бета-адреноблокаторы -адреноблокаторы: Метопролол Пропранолол Атенолол Эсмолол ПОКАЗАНИЯ: все больные нестабильной стенокардией ПРОТИВОПОКАЗАНИЯ: интервал PQ> 0.24 сек ЧСС менее 60 в мин систолическое давление менее 90 ммHg левожелудочковая недостаточность выраженные обструктивные заболевания дыхательных путей
Ключевой класс лекарств - бета-адреноблокаторы -адреноблокаторы: Метопролол Пропранолол Атенолол Эсмолол ПОКАЗАНИЯ: все больные нестабильной стенокардией ПРОТИВОПОКАЗАНИЯ: интервал PQ> 0.24 сек ЧСС менее 60 в мин систолическое давление менее 90 ммHg левожелудочковая недостаточность выраженные обструктивные заболевания дыхательных путей
 ПОКАЗАНИЯ: Отсутствие эффекта адекватно назначенных -адреноблокаторов и нитратов Гипертензия (систолическое АД >150 ммHg) на фоне основной терапии Непереносимость нитратов и/или -блокаторов Вариантная стенокардия ПРОТИВОПОКАЗАНИЯ: Отек легких Признаки дисфункции левого желудочка АНТАГОНИСТЫ КАЛЬЦИЯ
ПОКАЗАНИЯ: Отсутствие эффекта адекватно назначенных -адреноблокаторов и нитратов Гипертензия (систолическое АД >150 ммHg) на фоне основной терапии Непереносимость нитратов и/или -блокаторов Вариантная стенокардия ПРОТИВОПОКАЗАНИЯ: Отек легких Признаки дисфункции левого желудочка АНТАГОНИСТЫ КАЛЬЦИЯ
 Ridker PM et al. N Engl J Med. 2005;352:20-28. LDL-C >70 mg/dL, CRP > 2 mg/L LDL-C <70 mg/dL, CRP > 2 mg/L LDL-C > 70 mg/dL, CRP <2 mg/L LDL-C <70 mg/dL, CRP <2 mg/L PROVE-IT: связь исходов с уровнем ЛНП и СРБ
Ridker PM et al. N Engl J Med. 2005;352:20-28. LDL-C >70 mg/dL, CRP > 2 mg/L LDL-C <70 mg/dL, CRP > 2 mg/L LDL-C > 70 mg/dL, CRP <2 mg/L LDL-C <70 mg/dL, CRP <2 mg/L PROVE-IT: связь исходов с уровнем ЛНП и СРБ
 острый коронарный синдром со стойкими ST на ЭКГ
острый коронарный синдром со стойкими ST на ЭКГ
 Термин «ОИМ» относится к некрозам миокарда вследствие ишемии
Термин «ОИМ» относится к некрозам миокарда вследствие ишемии
 Тип 1 и 2 инфаркта миокарда Увеличение более 99 персентиля референсного значения и/или последующее снижение концентрации сердечного тропонина или КФК-МВ, сопровождающееся одним из следующих признаков Характерные жалобы, обусловленные ишемией Появление патологического Q-зубца на ЭКГ Изменения ЭКГ, связанные с ишемией (элевация/депрессия ST-сегмента) Появление зоны гипо-акинеза Внутрикоронарный тромбоз при ангиографии или аутопсии Эксперты Европейского и Американского кардиологических обществ 2012 г
Тип 1 и 2 инфаркта миокарда Увеличение более 99 персентиля референсного значения и/или последующее снижение концентрации сердечного тропонина или КФК-МВ, сопровождающееся одним из следующих признаков Характерные жалобы, обусловленные ишемией Появление патологического Q-зубца на ЭКГ Изменения ЭКГ, связанные с ишемией (элевация/депрессия ST-сегмента) Появление зоны гипо-акинеза Внутрикоронарный тромбоз при ангиографии или аутопсии Эксперты Европейского и Американского кардиологических обществ 2012 г
 Тип 3 инфаркта миокарда Внезапная необъяснимая сердечная смерть, с симптомами ишемии миокарда, сопровождающаяся соответствующими изменениями ЭКГ до взятия крови на биомаркеры или до их повышения
Тип 3 инфаркта миокарда Внезапная необъяснимая сердечная смерть, с симптомами ишемии миокарда, сопровождающаяся соответствующими изменениями ЭКГ до взятия крови на биомаркеры или до их повышения
 Тип 4 а - инфаркт миокарда вследствие ЧКВ Увеличение сердечного тропонина более чем в 5 раза выше 99 персентиля после проведения ЧКВ Необходимо наличие дополнительно Симптомов ишемии Ангиографических признаков ишемии Ангиографических находок подтверждающих осложнение процедуры Появления зоны гипо-акинеза
Тип 4 а - инфаркт миокарда вследствие ЧКВ Увеличение сердечного тропонина более чем в 5 раза выше 99 персентиля после проведения ЧКВ Необходимо наличие дополнительно Симптомов ишемии Ангиографических признаков ишемии Ангиографических находок подтверждающих осложнение процедуры Появления зоны гипо-акинеза
 Тип 4 b - инфаркт, связанный с тромбозом стента Соответствие места стента и места тромбоза при ангиографии или аутопсии и увеличение более 99 персентиля референсного значения и/или последующее снижение концентрации сердечного тропонина
Тип 4 b - инфаркт, связанный с тромбозом стента Соответствие места стента и места тромбоза при ангиографии или аутопсии и увеличение более 99 персентиля референсного значения и/или последующее снижение концентрации сердечного тропонина
 Тип 5 - инфаркт, связанный с АКШ Увеличение сердечного тропонина более чем в 10 раз выше 99 персентиля после проведения АКШ Дополнительно необходимо Новый зубец Q или БЛНПГ Новая окклюзия КА Появление зоны гипо-акинеза
Тип 5 - инфаркт, связанный с АКШ Увеличение сердечного тропонина более чем в 10 раз выше 99 персентиля после проведения АКШ Дополнительно необходимо Новый зубец Q или БЛНПГ Новая окклюзия КА Появление зоны гипо-акинеза
 Критерии перенесенного инфаркта миокарда Появление нового зубца Q на ЭКГ (с симптомами инфаркта или без них) Данные методик визуализации миокарда, свидетельствующие о региональной «потере» сокращающегося миокарда при отсутствии «неишемических» причин для этого Данные аутопсии
Критерии перенесенного инфаркта миокарда Появление нового зубца Q на ЭКГ (с симптомами инфаркта или без них) Данные методик визуализации миокарда, свидетельствующие о региональной «потере» сокращающегося миокарда при отсутствии «неишемических» причин для этого Данные аутопсии
 Повреждение миокарда Регистрируется повышенный уровень тропонина, свидетельствующий о повреждении кардиомиоцитов, но нет резкого повышения или снижения уровня ХСН Стресс-индуцированная КМП ТЭЛА и ЛГ ХПН Инсульт Инфильтративные болезни (амилоидоз, саркоидоз) Статическая нагрузка
Повреждение миокарда Регистрируется повышенный уровень тропонина, свидетельствующий о повреждении кардиомиоцитов, но нет резкого повышения или снижения уровня ХСН Стресс-индуцированная КМП ТЭЛА и ЛГ ХПН Инсульт Инфильтративные болезни (амилоидоз, саркоидоз) Статическая нагрузка
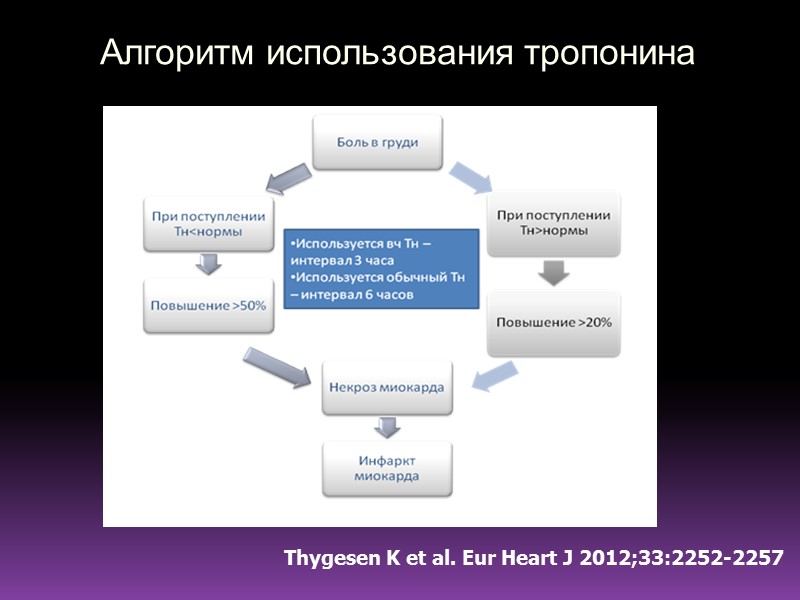
 Алгоритм использования тропонина Thygesen K et al. Eur Heart J 2012;33:2252-2257
Алгоритм использования тропонина Thygesen K et al. Eur Heart J 2012;33:2252-2257
 Шкала TIMI - риск смерти (30 дней)
Шкала TIMI - риск смерти (30 дней)
 Цель: восстановление кровотока
Цель: восстановление кровотока
 Способы восстановления кровотока по коронарной артерии (Спонтанный тромболизис) Тромболитическая терапия Ангиопластика АКШ
Способы восстановления кровотока по коронарной артерии (Спонтанный тромболизис) Тромболитическая терапия Ангиопластика АКШ
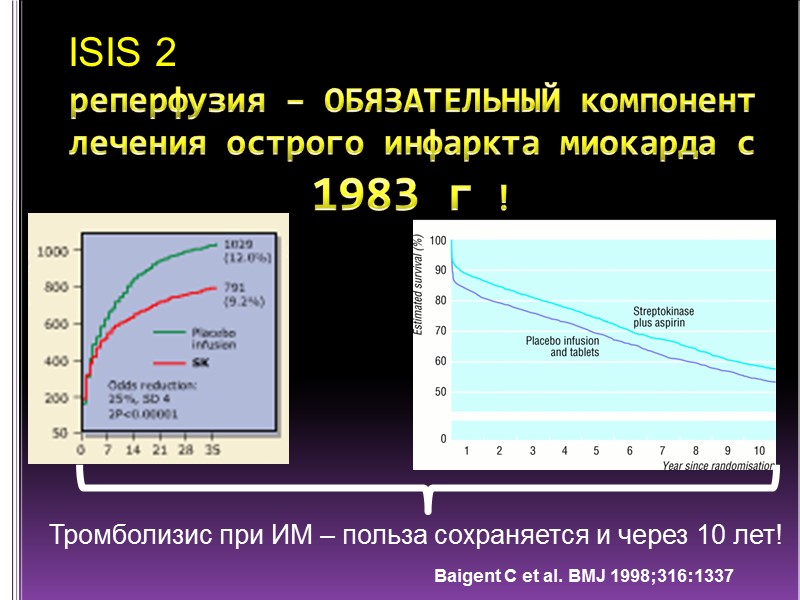
 реперфузия – ОБЯЗАТЕЛЬНЫЙ компонент лечения острого инфаркта миокарда с 1983 г ! Тромболизис при ИМ – польза сохраняется и через 10 лет! Baigent C et al. BMJ 1998;316:1337 ISIS 2
реперфузия – ОБЯЗАТЕЛЬНЫЙ компонент лечения острого инфаркта миокарда с 1983 г ! Тромболизис при ИМ – польза сохраняется и через 10 лет! Baigent C et al. BMJ 1998;316:1337 ISIS 2
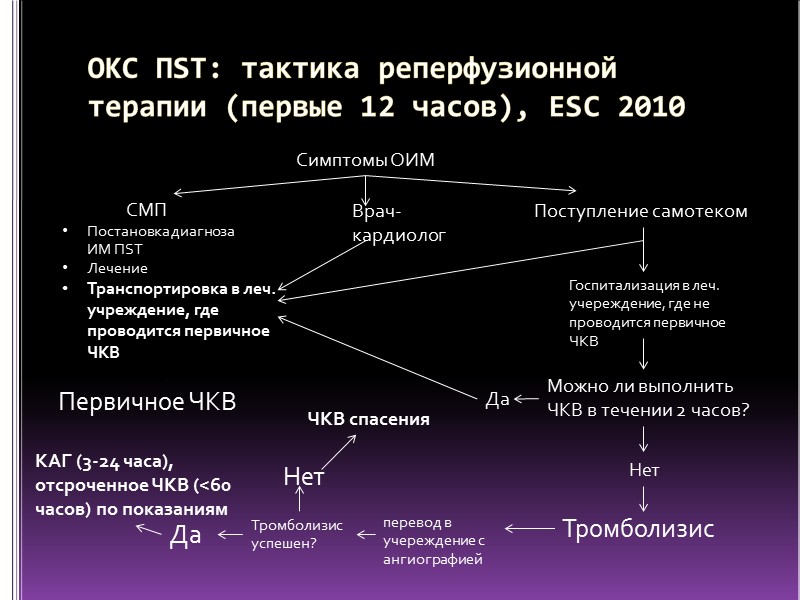
 ОКС ПST: тактика реперфузионной терапии (первые 12 часов), ESC 2010 Симптомы ОИМ Врач-кардиолог СМП Постановка диагноза ИМ ПST Лечение Транспортировка в леч. учреждение, где проводится первичное ЧКВ Поступление самотеком Первичное ЧКВ Госпитализация в леч. учереждение, где не проводится первичное ЧКВ Можно ли выполнить ЧКВ в течении 2 часов? Да Нет Тромболизис перевод в учереждение с ангиографией Тромболизис успешен? Да КАГ (3-24 часа), отсроченное ЧКВ (<60 часов) по показаниям Нет ЧКВ спасения
ОКС ПST: тактика реперфузионной терапии (первые 12 часов), ESC 2010 Симптомы ОИМ Врач-кардиолог СМП Постановка диагноза ИМ ПST Лечение Транспортировка в леч. учреждение, где проводится первичное ЧКВ Поступление самотеком Первичное ЧКВ Госпитализация в леч. учереждение, где не проводится первичное ЧКВ Можно ли выполнить ЧКВ в течении 2 часов? Да Нет Тромболизис перевод в учереждение с ангиографией Тромболизис успешен? Да КАГ (3-24 часа), отсроченное ЧКВ (<60 часов) по показаниям Нет ЧКВ спасения
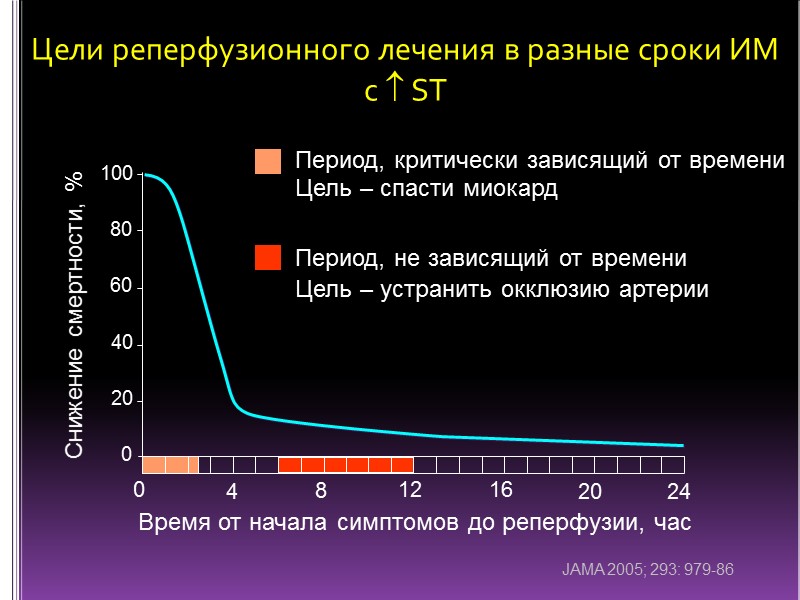
 Снижение смертности, % 100 80 60 40 20 0 0 4 8 12 16 20 24 Время от начала симптомов до реперфузии, час JAMA 2005; 293: 979-86 Цели реперфузионного лечения в разные сроки ИМ с ST Период, критически зависящий от времени Цель – спасти миокард Период, не зависящий от времени Цель – устранить окклюзию артерии
Снижение смертности, % 100 80 60 40 20 0 0 4 8 12 16 20 24 Время от начала симптомов до реперфузии, час JAMA 2005; 293: 979-86 Цели реперфузионного лечения в разные сроки ИМ с ST Период, критически зависящий от времени Цель – спасти миокард Период, не зависящий от времени Цель – устранить окклюзию артерии
 2012 г. Время и выбор тактики В первые 2 часа болезни – тромболизис если ЧКВ нельзя выполнить в течение 90 мин от первого контакта с персоналом В первые 12 часов ИМ - тромболизис, если ЧКВ нельзя выполнить в течение 120 мин от первого контакта с персоналом
2012 г. Время и выбор тактики В первые 2 часа болезни – тромболизис если ЧКВ нельзя выполнить в течение 90 мин от первого контакта с персоналом В первые 12 часов ИМ - тромболизис, если ЧКВ нельзя выполнить в течение 120 мин от первого контакта с персоналом
 Цели 2012 г ПКМ - первый контакт с медперсоналом
Цели 2012 г ПКМ - первый контакт с медперсоналом
 Adapted from Barron HV, et al. Circulation. 1998;97:1150-1156. Относительный риск Предикторы отказа от применения ТЛТ
Adapted from Barron HV, et al. Circulation. 1998;97:1150-1156. Относительный риск Предикторы отказа от применения ТЛТ
 Расчет риска внутричерепного кровотечения после тромболитической терапии при ОКСпST Brass L.M. et al 2000
Расчет риска внутричерепного кровотечения после тромболитической терапии при ОКСпST Brass L.M. et al 2000
 Острый коронарный синдром и ФП: антитромботическая терапия (ESC,2010) Целесообразность тройной антитромбоцитарной терапии, если не проводилось коронарное стентирование, недостаточно изучена Не менее 12 месяцев: Сочетание варфарина (МНО 2,0-2,5) и АСК (75-100 мг/сут) или Монотерапия варфарином (МНО 2,5-3,5)
Острый коронарный синдром и ФП: антитромботическая терапия (ESC,2010) Целесообразность тройной антитромбоцитарной терапии, если не проводилось коронарное стентирование, недостаточно изучена Не менее 12 месяцев: Сочетание варфарина (МНО 2,0-2,5) и АСК (75-100 мг/сут) или Монотерапия варфарином (МНО 2,5-3,5)
 Антитромботическая терапия при экстренном ЧКВ у больных с ФП (ESC,2010) Избегать стентов, выделяющих лекарства Проводить тройную антитромботическую терапию в течение короткого срока после стентирования При экстренном ЧКВ у больных с высоким риском ТЭО нежелательно прерывать терапию ОАК на время процедуры + предпочтителен радиальный доступ
Антитромботическая терапия при экстренном ЧКВ у больных с ФП (ESC,2010) Избегать стентов, выделяющих лекарства Проводить тройную антитромботическую терапию в течение короткого срока после стентирования При экстренном ЧКВ у больных с высоким риском ТЭО нежелательно прерывать терапию ОАК на время процедуры + предпочтителен радиальный доступ
 ОКС у больных с МА: экстренное ЧКВ ESC-2010, ВНОК-2011
ОКС у больных с МА: экстренное ЧКВ ESC-2010, ВНОК-2011
 Цель: предотвращение ретромбоза
Цель: предотвращение ретромбоза
 Ацетилсалициловая кислота Нагрузочная доза - 250 мг – разжевать таблетку, не покрытую кишечно-растворимой оболочкой оболочкой Поддерживающая доза – 75-160 мг
Ацетилсалициловая кислота Нагрузочная доза - 250 мг – разжевать таблетку, не покрытую кишечно-растворимой оболочкой оболочкой Поддерживающая доза – 75-160 мг
 Показания к клопидогрелу ИМ с ST: клопидогрел назначается по 75 мг/сут, с нагрузочной дозы [300 мг], в сочетании с аспирином при проведении тромболитической терапии и без нее Если плланируется первичная ЧКА используется доза 600 мг (поддерживающая -150 мг) У больных старше 75 лет клопидогрел используется без нагрузочной дозы. Лечение должно быть начато как можно раньше после появления симптомов и продолжаться по крайней мере 4 недели, а в случае проведения ЧКА – до года.
Показания к клопидогрелу ИМ с ST: клопидогрел назначается по 75 мг/сут, с нагрузочной дозы [300 мг], в сочетании с аспирином при проведении тромболитической терапии и без нее Если плланируется первичная ЧКА используется доза 600 мг (поддерживающая -150 мг) У больных старше 75 лет клопидогрел используется без нагрузочной дозы. Лечение должно быть начато как можно раньше после появления симптомов и продолжаться по крайней мере 4 недели, а в случае проведения ЧКА – до года.
 Ограничения применения тикагрелора Можно давать не ранее, чем через 24 часа после тромболизиса Перед плановой операцией отменить за 7 дней На фоне приема тикагрелора возможно увеличение концентрации дигоксина и циклоспорина Совместный прием с ингибиторами CYP3A4 приводит к увеличению концентрации тикагрелора
Ограничения применения тикагрелора Можно давать не ранее, чем через 24 часа после тромболизиса Перед плановой операцией отменить за 7 дней На фоне приема тикагрелора возможно увеличение концентрации дигоксина и циклоспорина Совместный прием с ингибиторами CYP3A4 приводит к увеличению концентрации тикагрелора
 Прасугрел Только при проведении первичной ЧКВ Если не принимался клопидогрел Если в анамнезе не было инсульта Если больной моложе 75 лет
Прасугрел Только при проведении первичной ЧКВ Если не принимался клопидогрел Если в анамнезе не было инсульта Если больной моложе 75 лет
 Минимизация риска кровотечения
Минимизация риска кровотечения
 Шкала оценки риска кровотечений CRUSADE
Шкала оценки риска кровотечений CRUSADE
 Частота кровотечений при разных уровнях риска
Частота кровотечений при разных уровнях риска
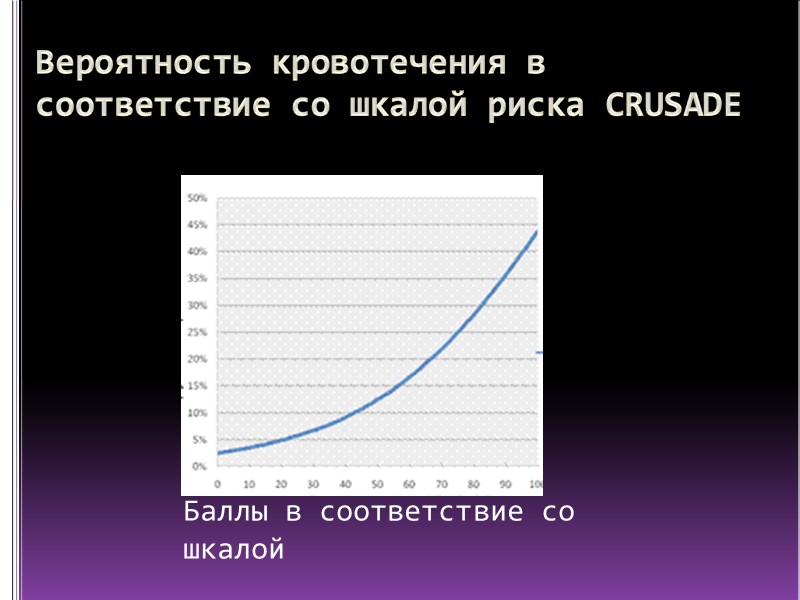
 Вероятность кровотечения в соответствие со шкалой риска CRUSADE Баллы в соответствие со шкалой
Вероятность кровотечения в соответствие со шкалой риска CRUSADE Баллы в соответствие со шкалой
 Выбор более безопасного подхода к реперфузионной терапии Стрептокиназа без антикоагулянтов или тенектеплаза ? Предпочтение первичному ЧКВ (особенно при высоком риске инсульта) Лучевой доступ при ЧКВ Возможные особенности ведения больных ОКС с повышенным риском кровотечения
Выбор более безопасного подхода к реперфузионной терапии Стрептокиназа без антикоагулянтов или тенектеплаза ? Предпочтение первичному ЧКВ (особенно при высоком риске инсульта) Лучевой доступ при ЧКВ Возможные особенности ведения больных ОКС с повышенным риском кровотечения
 Возможные особенности ведения больных ОКС с повышенным риском кровотечения Выбор более управляемого и/или безопасного режима антикоагуляции Внутривенная инфузия нефракционированного гепарина (особенно при нарушенной функции почек) Уменьшение дозы антикоагулянтов, выводящихся почками, при сниженном клиренсе креатинина/СГФ Ограничение длительности применения антикоагулянтов
Возможные особенности ведения больных ОКС с повышенным риском кровотечения Выбор более управляемого и/или безопасного режима антикоагуляции Внутривенная инфузия нефракционированного гепарина (особенно при нарушенной функции почек) Уменьшение дозы антикоагулянтов, выводящихся почками, при сниженном клиренсе креатинина/СГФ Ограничение длительности применения антикоагулянтов
 Возможные особенности ведения больных ОКС с повышенным риском кровотечения Особенности применения антиагрегантов Использование минимальных эффективных доз аспирина Защита желудка у больных с кровотечением анамнезе Ограничение сроков применения антиагрегантов
Возможные особенности ведения больных ОКС с повышенным риском кровотечения Особенности применения антиагрегантов Использование минимальных эффективных доз аспирина Защита желудка у больных с кровотечением анамнезе Ограничение сроков применения антиагрегантов
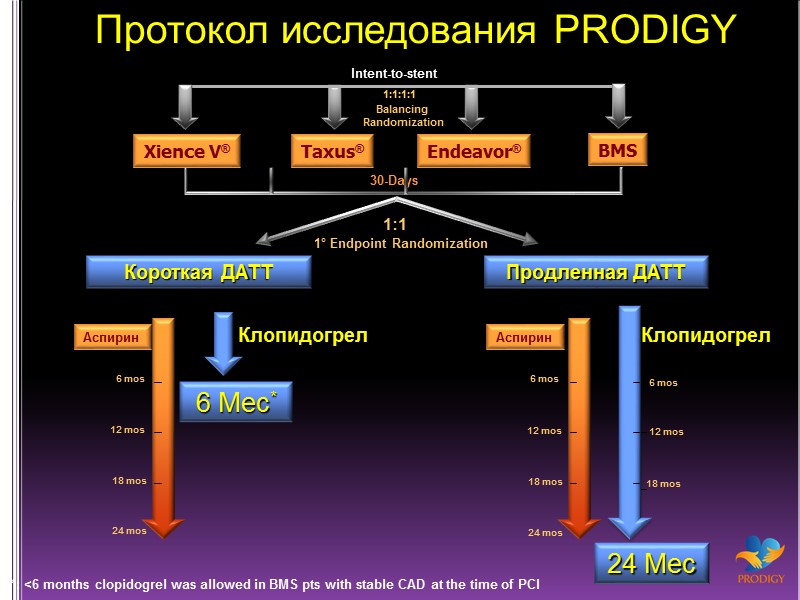
 Аспирин Протокол исследования PRODIGY Intent-to-stent 1:1 1:1:1:1 30-Days Balancing Randomization 1° Endpoint Randomization 6 mos 12 mos 18 mos 24 mos 6 mos 12 mos 18 mos Аспирин 6 mos 12 mos 18 mos 24 mos Короткая ДАТТ Клопидогрел 6 Мес* 24 Мес Продленная ДАТТ Xience V® Taxus® Endeavor® BMS *: <6 months clopidogrel was allowed in BMS pts with stable CAD at the time of PCI Клопидогрел
Аспирин Протокол исследования PRODIGY Intent-to-stent 1:1 1:1:1:1 30-Days Balancing Randomization 1° Endpoint Randomization 6 mos 12 mos 18 mos 24 mos 6 mos 12 mos 18 mos Аспирин 6 mos 12 mos 18 mos 24 mos Короткая ДАТТ Клопидогрел 6 Мес* 24 Мес Продленная ДАТТ Xience V® Taxus® Endeavor® BMS *: <6 months clopidogrel was allowed in BMS pts with stable CAD at the time of PCI Клопидогрел
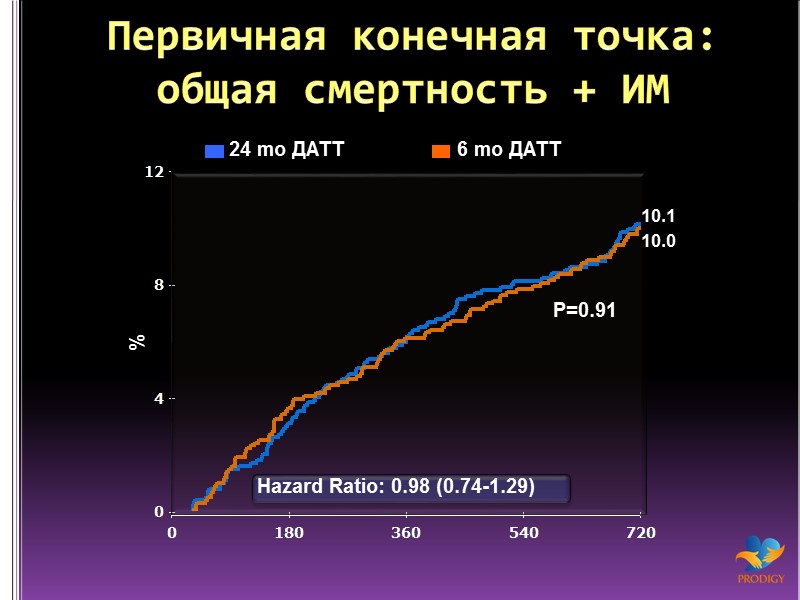
 Первичная конечная точка: общая смертность + ИМ 24 mo ДАТТ 6 mo ДАТТ % 10.0 Hazard Ratio: 0.98 (0.74-1.29) 10.1 P=0.91
Первичная конечная точка: общая смертность + ИМ 24 mo ДАТТ 6 mo ДАТТ % 10.0 Hazard Ratio: 0.98 (0.74-1.29) 10.1 P=0.91
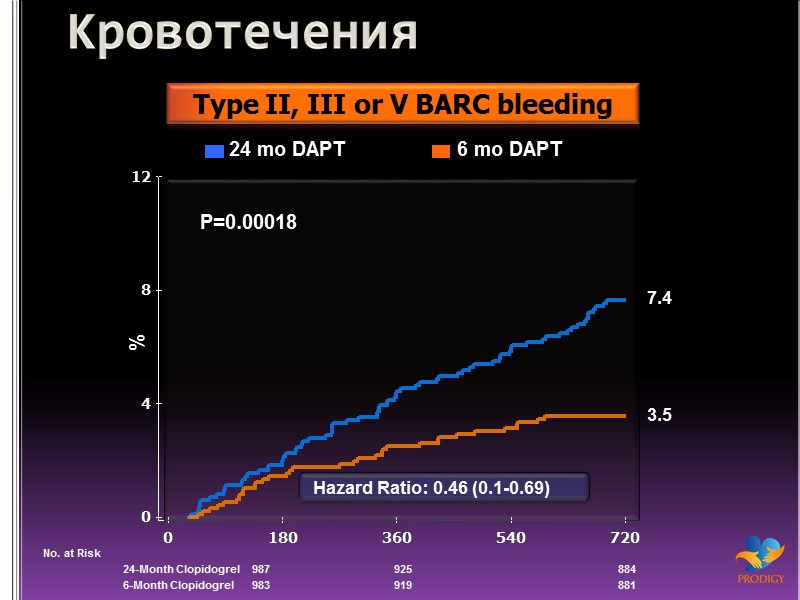
 Кровотечения No. at Risk 24-Month Clopidogrel 987 925 884 6-Month Clopidogrel 983 919 881 Type II, III or V BARC bleeding 24 mo DAPT 6 mo DAPT % 3.5 Hazard Ratio: 0.46 (0.1-0.69) 7.4 P=0.00018
Кровотечения No. at Risk 24-Month Clopidogrel 987 925 884 6-Month Clopidogrel 983 919 881 Type II, III or V BARC bleeding 24 mo DAPT 6 mo DAPT % 3.5 Hazard Ratio: 0.46 (0.1-0.69) 7.4 P=0.00018
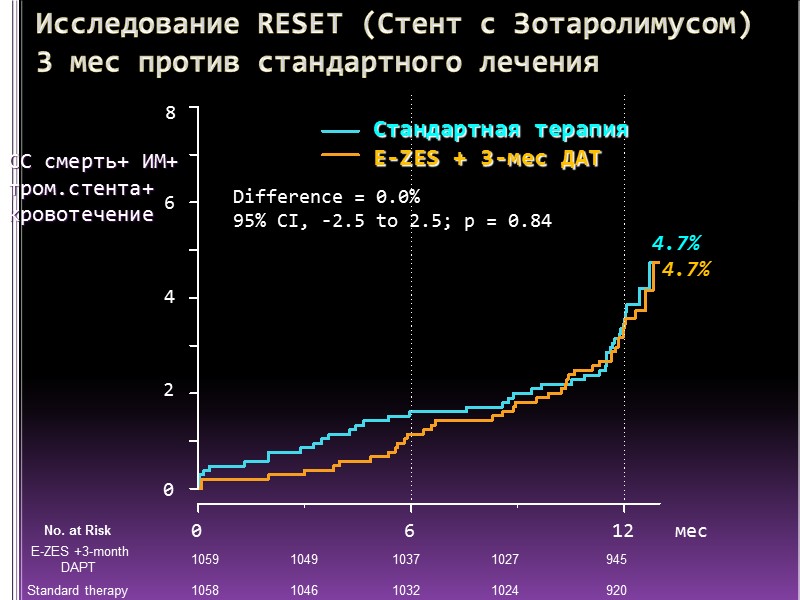
 Исследование RESET (Стент с Зотаролимусом) 3 мес против стандартного лечения СС смерть+ ИМ+ тром.стента+ кровотечение 0 2 8 6 4 0 6 12 Стандартная терапия E-ZES + 3-мес ДАТ 4.7% мес Difference = 0.0% 95% CI, -2.5 to 2.5; p = 0.84 4.7%
Исследование RESET (Стент с Зотаролимусом) 3 мес против стандартного лечения СС смерть+ ИМ+ тром.стента+ кровотечение 0 2 8 6 4 0 6 12 Стандартная терапия E-ZES + 3-мес ДАТ 4.7% мес Difference = 0.0% 95% CI, -2.5 to 2.5; p = 0.84 4.7%
 При небольших кровотечениях постараться не отменять антитромботическое лечение
При небольших кровотечениях постараться не отменять антитромботическое лечение
 Бета-адреноблоктаоры при ИМпST Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
Бета-адреноблоктаоры при ИМпST Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
 Верапамил – альтернатива бета-адреноблокаторам при абсолютных противопоказаниях к последним
Верапамил – альтернатива бета-адреноблокаторам при абсолютных противопоказаниях к последним
 Выживаемость больных после ИМ в связи с использованием статинов Daskalopoulou S S et al. Eur Heart J 2008;29:2083-2091
Выживаемость больных после ИМ в связи с использованием статинов Daskalopoulou S S et al. Eur Heart J 2008;29:2083-2091
 Достижение уровня ЛНП менее 1,8 ммоль/л Достижение уровня вч СРБ менее 2 мг/л Два целевых уровня при лечении статинами (2009):
Достижение уровня ЛНП менее 1,8 ммоль/л Достижение уровня вч СРБ менее 2 мг/л Два целевых уровня при лечении статинами (2009):
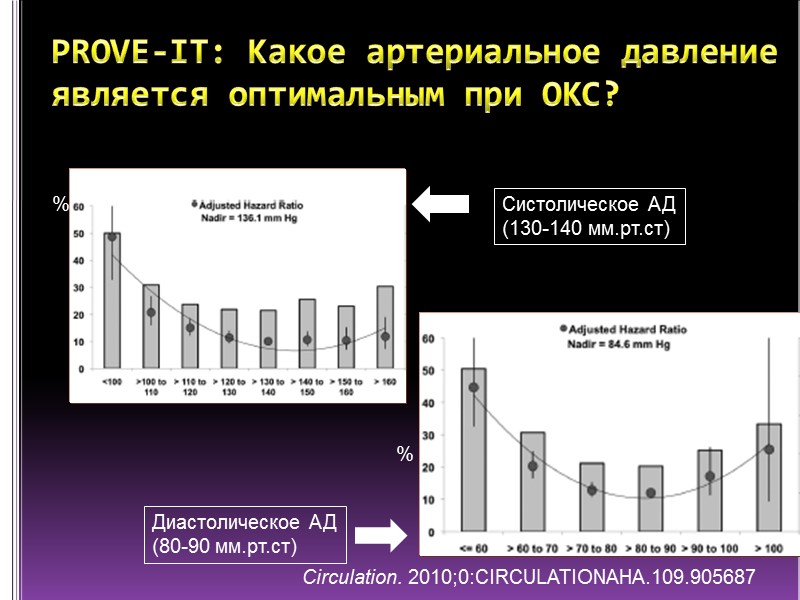
 PROVE-IT: Какое артериальное давление является оптимальным при ОКС? Circulation. 2010;0:CIRCULATIONAHA.109.905687 % % Систолическое АД (130-140 мм.рт.ст) Диастолическое АД (80-90 мм.рт.ст)
PROVE-IT: Какое артериальное давление является оптимальным при ОКС? Circulation. 2010;0:CIRCULATIONAHA.109.905687 % % Систолическое АД (130-140 мм.рт.ст) Диастолическое АД (80-90 мм.рт.ст)
 НПВС (кроме аспирина) как неселективные, так и ингибиторы COX-2 на время стационарного лечения должны быть отменены из-за увеличения риска смерти повторного инфаркта, гипертензии, сердечной недостаточности и разрыва миокарда
НПВС (кроме аспирина) как неселективные, так и ингибиторы COX-2 на время стационарного лечения должны быть отменены из-за увеличения риска смерти повторного инфаркта, гипертензии, сердечной недостаточности и разрыва миокарда
 Эффективность применения каптоприла при остром инфаркте миокарда ISIS-4 (International Study of Infarct Survival 4) Рандомизированное 2 х 2 х 2 факториальное исследование Влияние на смертность трех режимов терапии при остром инфаркте миокарда 58 050 пациентов, первые 24 ч. после ИМ 1 086 госпиталей в 31 стране 1 группа 2 группа 3 группа Каптоприл Изосорбит мононитрат Магнезии Сульфат в/в Плацебо Плацебо
Эффективность применения каптоприла при остром инфаркте миокарда ISIS-4 (International Study of Infarct Survival 4) Рандомизированное 2 х 2 х 2 факториальное исследование Влияние на смертность трех режимов терапии при остром инфаркте миокарда 58 050 пациентов, первые 24 ч. после ИМ 1 086 госпиталей в 31 стране 1 группа 2 группа 3 группа Каптоприл Изосорбит мононитрат Магнезии Сульфат в/в Плацебо Плацебо
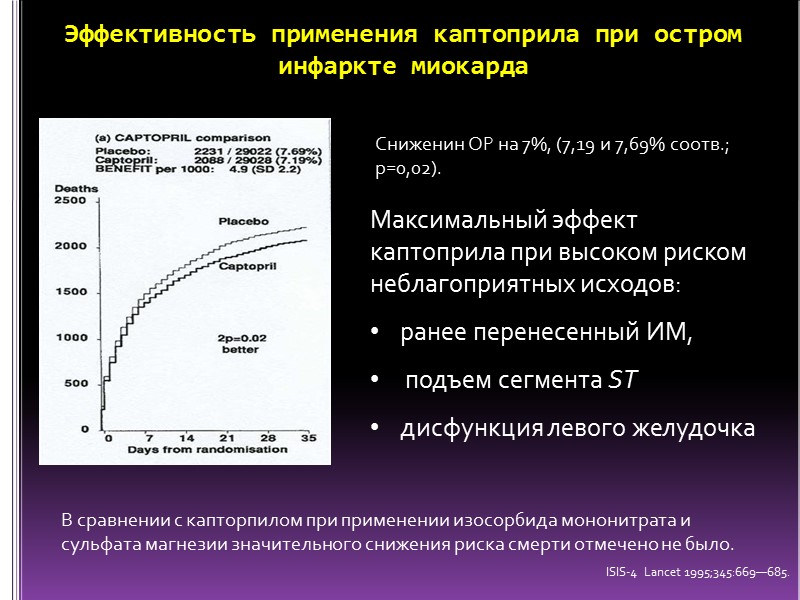
 Эффективность применения каптоприла при остром инфаркте миокарда ISIS-4 Lancet 1995;345:669—685. Сниженин ОР на 7%, (7,19 и 7,69% соотв.; p=0,02). В сравнении с капторпилом при применении изосорбида мононитрата и сульфата магнезии значительного снижения риска смерти отмечено не было. Максимальный эффект каптоприла при высоком риском неблагоприятных исходов: ранее перенесенный ИМ, подъем сегмента ST дисфункция левого желудочка
Эффективность применения каптоприла при остром инфаркте миокарда ISIS-4 Lancet 1995;345:669—685. Сниженин ОР на 7%, (7,19 и 7,69% соотв.; p=0,02). В сравнении с капторпилом при применении изосорбида мононитрата и сульфата магнезии значительного снижения риска смерти отмечено не было. Максимальный эффект каптоприла при высоком риском неблагоприятных исходов: ранее перенесенный ИМ, подъем сегмента ST дисфункция левого желудочка
 2231 больных с ОИМ и дисфункцией ЛЖ (ФВ < 40%) КАПТОПРИЛ 50 мг х 3 раза в день 1115 Б-Х ПЛАЦЕБО эквив. дозы х3 раза в день 1116 Б-Х 3-16 дни ОИМ Основные конечные точки: Смертность (общая, С-С, от ХСН), повторные ОИМ, госпитализации Контроль до 5 лет (в среднем 3,7 лет) SAVE M.Pfeffer et al.,1991
2231 больных с ОИМ и дисфункцией ЛЖ (ФВ < 40%) КАПТОПРИЛ 50 мг х 3 раза в день 1115 Б-Х ПЛАЦЕБО эквив. дозы х3 раза в день 1116 Б-Х 3-16 дни ОИМ Основные конечные точки: Смертность (общая, С-С, от ХСН), повторные ОИМ, госпитализации Контроль до 5 лет (в среднем 3,7 лет) SAVE M.Pfeffer et al.,1991
 Применение каптоприла после ОИМ позволяет достоверно снизить риски: Общей смертности - 19% С - С смертности - 21% Повторных ОИМ - 25% Госпитализаций - 22% Обострений ХСН - 37% M.Pfeffer et al.,1991 SAVE
Применение каптоприла после ОИМ позволяет достоверно снизить риски: Общей смертности - 19% С - С смертности - 21% Повторных ОИМ - 25% Госпитализаций - 22% Обострений ХСН - 37% M.Pfeffer et al.,1991 SAVE
 ИАПФ при инфаркте миокарда Возможности снижения смертности и частоты осложнений С первых суток на 4-6 нед С 3-16-х суток длительно при существенной сократительной дисфункцией ЛЖ: преходящая или сохраняющаяся СН ФВ ≤40% Каптоприл 50 мг 2 р/сут Лизиноприл 10 мг 1 р/сут Каптоприл 50 мг 3 р/сут Рамиприл 5 мг 2 р/сут Трандолаприл 4 мг 1 р/сут У больных умеренного и высокого риска при отсутствии СН и известной ФВ <40% Рамиприл 10 мг 1 р/сут Периндоприл 8 мг 1 р/сут Зофеноприл 30 мг 2 р/сут Эналаприл 10 мг 2 р/сут Целевая доза
ИАПФ при инфаркте миокарда Возможности снижения смертности и частоты осложнений С первых суток на 4-6 нед С 3-16-х суток длительно при существенной сократительной дисфункцией ЛЖ: преходящая или сохраняющаяся СН ФВ ≤40% Каптоприл 50 мг 2 р/сут Лизиноприл 10 мг 1 р/сут Каптоприл 50 мг 3 р/сут Рамиприл 5 мг 2 р/сут Трандолаприл 4 мг 1 р/сут У больных умеренного и высокого риска при отсутствии СН и известной ФВ <40% Рамиприл 10 мг 1 р/сут Периндоприл 8 мг 1 р/сут Зофеноприл 30 мг 2 р/сут Эналаприл 10 мг 2 р/сут Целевая доза
 Антагонисты альдостерона показаны больным не имеющим значимой почечной недостаточности или гиперкалиемии, уже получающим терапевтические дозы иАПФ, с ФВ40%, а также диабетом или сердечной недостаточностью.
Антагонисты альдостерона показаны больным не имеющим значимой почечной недостаточности или гиперкалиемии, уже получающим терапевтические дозы иАПФ, с ФВ40%, а также диабетом или сердечной недостаточностью.
 Больные, перенесшие ОКС должны быть вакцинированы: от гриппа от пневмококковой инфекции
Больные, перенесшие ОКС должны быть вакцинированы: от гриппа от пневмококковой инфекции
 Лечение больного после обострения ИБС должно включать: Коррекцию АД Контроль веса Физическую активность Антиникотиновые мероприятия
Лечение больного после обострения ИБС должно включать: Коррекцию АД Контроль веса Физическую активность Антиникотиновые мероприятия

