Несахарный диабет.ppt
- Количество слайдов: 35

Диагностика и лечение несахарного диабета В. В. Вакс Отделение нейроэндокринологии (зав. — проф. Е. И. Марова) Эндокринологического научного центра РАМН (дир. — акад. РАМН И. И. Дедов), Москва Список сокращений АВП – аргинин-вазопрессин АДГ – антидиуретический гормон НД – несахарный диабет ОМ – осмоляльность мочи ОП – осмоляльность плазмы ЦНС – центральная нервная система

Несахарный диабет (НД) — заболевание, характеризующееся выраженной жаждой и выделением больших количеств неконцентрированной мочи. Диагноз оправдан в тех случаях, когда количество мочи составляет более 40 мл/кг/сутки, осмоляльность мочи (ОМ) — менее 300 мосм/кг, удельный вес мочи — менее 1010.

В настоящее время различают четыре формы НД: Ú Центральный (нейрогенный НД) — метаболические нарушения, возникающие вследствие повреждения гипоталамо-гипофизарной системы, что приводит к нарушению синтеза, транспортировки или секреции антидиуретического гормона (АДГ), в результате чего снижается тубулярная реабсорбция воды в почках и экскретируется большое количество мочи с низким удельным весом. Полиурия в свою очередь обусловливает развитие дегидратации и появление жажды. Нефрогенный — синдром гипотонической полиурии, обусловленный неспособностью почечного тубулярного аппарата реабсорбировать воду в ответ на АДГ. Симптоматика возникает, когда снижается чувствительность почек к физиологическим концентрациям АДГ, но сохраняется нормальная скорость клубочковой фильтрации и канальцевой экскреции. Введение экзогенного АДГ не повышает ОМ и не уменьшает ее суточный объем. Дипсогенный (первичная, психогенная полидипсия). Первичная полидипсия — патологическая жажда, обусловленная как органическими (опухоли гипоталамуса), так и функциональными нарушениями тех отделов центральной нервной системы (ЦНС), которые контролируют секрецию АДГ и утоление жажды. Полидипсия возникает, когда порог осмоляльности плазмы (ОП) крови для утоления жажды становится более низким, чем порог осмоляльности, необходимый для начала секреции АДГ (в норме порог ОП для утоления жажды выше, чем для секреции АДГ). Нарушение нормального соотношения между жаждой и секрецией АДГ обусловливает стойкую полидипсию и полиурию. Психогенная полидипсия — хроническое чрезмерное потребление воды или периодическое потребление очень больших количеств воды. Избыток воды вызывает увеличение объема и разведение внеклеточной жидкости. Снижение ОП подавляет секрецию АДГ и приводит к сильному разбавлению мочи. Гестагенный (гестационный, НД у беременных) — это полиурия, обусловленная разрушением АДГ в крови плацентарными ферментами (например, цистиниламинопептидазой), возникающая обычно в III триместре беременности, самостоятельно проходящая после родов.

Физиология АДГ, или аргинин-вазопрессин (АВП), представляет собой нонапептид с молекулярной массой 1100, состоящий из шести аминокислот, замкнутых в кольцо, к которому в виде боковой цепи присоединены еще три аминокислоты. Основное количество АДГ синтезируется в клеточных телах супраоптических и паравентрикулярных ядер гипоталамуса, аксоны которых представляют собой немиелинизированные волокна, проходящие через ножку гипофиза и заканчивающиеся в задней его доле. Образование АДГ начинается с синтеза препрогормона, который превращается в прогормон. Последний в свою очередь превращается в АДГ, который связывается с белком-носителем, называемым нейрофизином. Вместе с нейрофизином АДГ в составе нейросекреторных гранул по аксонам мигрирует вниз к терминальным расширениям аксонов задней доли гипофиза (нейрогипофиза). В нервных окончаниях крупноклеточных нейронов нейрогипофиза, а также в мелкоклеточных нейронах в срединном возвышении он хранится в секреторных гранулах, откуда путем экзоцитоза в комплексе с нейрофизином выделяется в системный кровоток и гипоталамо-гипофизарную портальную систему.

Таблица 1. Этиология НД Центральный (нейрогенный) НД Приобретенный Травматический (хирургический, после случайной травмы головы) Неопластический (опухоль гипоталамуса, краниофарингиома, больших размеров опухоль гипофиза, герминома, метастазы) Гранулематозный (саркоидоз, гистиоцитоз) Инфекционный (менингит, энцефалит) Воспалительный (лимфоцитическая инфильтрация нейрогипофиза) Аутоиммунный Сосудистый (синдром Шихана, аневризма) Генетический Аутосомно-доминантный (семейный) Идиопатический Синдром Вольфрана (DIDMOAD-синдром) Нефрогенный НД Приобретенный Медикаментозный (литий, демеклоциклин, амфортерицин В, метоксифлуран) Электролитный (гиперкальциемия, гипокалиемия) Постобструктивная уропатия Сосудистый (серповидно-клеточная анемия) Генетический Х-рециссивный (Vp-R 2 ген — V 2 R); аутосомно-рецессивный (Aquaporin 2 ген — AQP 2) Идиопатический Первичная полидипсия Приобретенная Психогенная (шизофрения, мания); грануломатозная (саркоидоз); неопластическая (опухоль гипоталамуса) Идиопатическая

Важнейшая функция АДГ — антидиуретическре действие. Основной мишенью АДГ являются клетки дистальных канальцев и собирательных трубочек почек, на базолатеральной мембране клеток которых расположены рецепторы АДГ типа V 2. Действуя на эти рецепторы, АДГ активизирует аденилатциклазу, в результате чего образующийся ц. АМФ стимулирует встраивание водных каналов в апикальную мембрану и эпителий становится проницаемым для воды, что обеспечивает ее пассивную реабсорбцию в гипертоническое мозговое вещество почек. Именно благодаря этому поддерживается постоянство осмоляльности и объема жидких сред организма. В отсутствие АДГ число водных каналов невелико и эпителий практически непроницаем для воды, поэтому из организма выводится большое количество гипотонической мочи. В высоких концентрациях АДГ действует на V 1 -рецепторы, вызывая сужение сосудов.

Ú В физиологических условиях главным фактором, регулирующим секрецию АДГ и жажду, является ОП. Когда ОП становится ниже порогового уровня — около 285 мосм/кг (гипоосмоляльность), секреция АДГ тормозится. Это приводит к выведению большого объема максимально разведенной мочи. Ú Повышенное выведение воды предотвращает дальнейшее снижение ОП, даже при значительном потреблении воды. Осморецепторы гипоталамуса весьма чувствительны к колебаниям ОП — ее сдвиг всего на 1% приводит к заметным изменениям секреции АДГ. Ú При повышении ОП секреция АДГ усиливается: когда ОП достигает 295 мосм/кг, концентрация АДГ становится достаточной для обеспечения максимального антидиуретического эффекта (объем мочи 2 л/сут; ОМ более 800 мосм/кг). Одновременно активизируется и механизм утоления жажды, что приводит к увеличению потребления воды и препятствует дегидратации организма. Ú Таким образом, наиболее важным физиологическим сигналом к изменению синтеза и секреции АДГ служит изменение ОП, возрастание которой приводит к усиленному выделению АДГ из нейрогипофиза.

Таблица 2. Интерпретация результатов дегидратационного теста ОМ (мосм/кг) После дегидратации После введения десмопрессина Диагноз <300 >750 Центральный НД <300 Нефрогенный НД >750 Первичная полидипсия 300– 750 <750 Частичный центральный НД Частичный нефрогенный НД Первичная полидипсия

Ú Другой важный механизм регуляции секреции АДГ связан с изменениями объема циркулирующей крови (ОЦК) — регуляция объемом жидкости. Секреция АДГ зависит от ОЦК и регулируется барорецепторами легочных артерий (барорецепторами системы низкого давления). Ú Рефлексы с барорецепторов легочной артерии тормозят секрецию АДГ. Гиперволемия стимулирует эти рецепторы и вызывает снижение секреции АДГ. Наоборот, гиповолемия усиливает секрецию АДГ. Ú Барорецепторная система регуляции менее чувствительна, чем осморецепторная: для стимуляции секреции АДГ необходимо снижение объема крови в сосудах малого круга на 5— 10%. Ú Однако дальнейшее падение ОЦК приводит к активации барорецепторов аорты и сонных артерий (барорецепторов высокого давления), к увеличению секреции АДГ и значимому вазопрессорному эффекту. Структурные формулы вазопрессина и его синтетического аналога десмопрессина
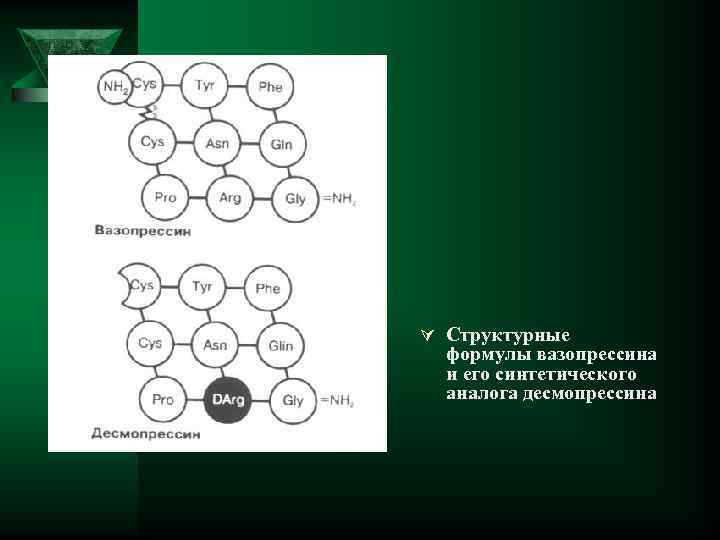
Ú Структурные формулы вазопрессина и его синтетического аналога десмопрессина

Ú В физиологических условиях между секрецией АДГ и жаждой Ú Ú существует тесная связь, причем и та, и другая регулируются небольшими подъемами и снижениями ОП. Чувство жажды возникает обычно при возрастании ОП выше 292 мосмоль/кг. Порог осмоляльности для утоления жажды обычно выше, чем для секреции АДГ. Гиповолемия запускает механизм утоления жажды даже при нормальной ОП. Кроме того, гиповолемия стимулирует ренин-ангиотензиновую систему, которая в свою очередь стимулирует секрецию АДГ. Интеграция механизмов регуляции утоления жажды и секреции АДГ обеспечивает поддержание осмоляльности плазмы в узком диапазоне (285± 5 мосм/кг). При нарушении секреции АДГ потеря воды обусловливает гипонатриемию, которая усиливает жажду и потребление жидкости в степени, достаточной для восстановления и сохранения ОП. С другой стороны, утрата чувства жажды (адипсия) сопровождается некорригируемыми потерями жидкости и гипернатриемией, несмотря на возрастание секреции АДГ и экскрецию максимально концентрированной мочи.

Ú В норме вазопрессин выделяется постоянно, поддерживая осмотическое давление плазмы на уровне 285— 287 ммоль/кг. Падение осмотического давления плазмы ниже 280 ммоль/кг ингибирует секрецию вазопрессина, тогда как подъем выше 288 ммоль/кг стимулирует синтез и высвобождение гормона. Гипоталамические осморецепторы улавливают минимальные изменения осмотического давления плазмы и объема внутриклеточной жидкости и передают эту информацию в супраоптическое и паравентрикулярное ядра гипоталамуса, секретирующие вазопрессин. Таким образом, для поддерживания водного гомеостаза организма требуется наличие трех механизмов: осморегулируемая секреция АДГ, адекватная осморегуляция жажды и объема жидкости, нормальная чувствительность почек к АДГ. Нарушение одного из этих трех механизмов может приводить к развитию НД.

Этиология и патогенез НД Ú По этиологическим причинам различают три основные формы НД: приобретенный, генетический и идиопатический (табл. 1). Ú Центральный НД в большинстве случаев обусловлен дефицитом нейросекреторных клеток, формирующих нейрогипофиз. Для того чтобы секреторная способность нейрогипофиза снизилась до того минимума (на 85%), при котором возникают клинические признаки НД, целостность нейрогипофизарного тракта должна быть нарушена на уровне воронки гипофиза или выше. Развитие центрального НД почти у 50% детей и 29% взрослых больных связано с наличием первичной или вторичной опухоли в области гипоталамуса (краниофарингиомы, менингиомы, герминомы, пинеаломы, аденомы гипофиза) или операцией по поводу этих опухолей. Ú НД чаще сопровождают краниофарингиомы или другие повреждения гипоталамуса, чем аденомы гипофиза, которые в данном случае должны иметь значительный супраселлярный рост. Хирургическая травма нейрогипофиза в течение гипофизэктомии или селективной аденомэктомии часто приводит к транзиторному несахарному диабету, продолжающемуся от нескольких часов до нескольких дней с последующим полным клиническим восстановлением. В эксперименте показано, что разрушение супраоптического и паравентрикулярного ядер гипоталамуса или перерезка гипоталамогипофизарного тракта выше срединного возвышения приводит к постоянной форме НД, тогда как перерезка ножки гипофиза, т. е. гипоталамогипофизарного тракта ниже срединного возвышения, сопровождается лишь кратковременным НД.

Ú Травма ЦНС является причиной НД почти в 17% случаев у взрослых и в 2% случаев у детей. НД при переломах основания черепа и других травмах может проявляться в остром периоде и в 50% случаев проходит через несколько дней (от 7 до 14 дней). Ú В остальных случаях (30— 40%) НД остается на длительное время и, как правило, в своем развитии проходит три фазы: – 1) внезапно развившаяся полиурия с длительностью течения от нескольких часов до 5— 6 дней; – 2) период антидиуреза, продолжительностью от нескольких часов до нескольких (7— 12) дней и связанный с высвобождением АДГ из поврежденных аксонов гипоталамогипофизарного тракта; – 3) постоянный НД. Знание этих фаз помогает клиницистам правильно назначать лечение в посттравматическом периоде. Ú Недостаточность секреции АДГ может быть следствием перенесенного базального менингита, энцефалита, сифилиса, а также аневризмы сосудов мозга, саркоидоза, гистиоцитоза и других поражений гипоталамической области, а также наличием метастазов бронхогенного рака или рака молочной железы в гипоталамической области или воронке гипофиза.

Ú С высокой частотой встречается идиопатическая форма центрального НД (около 27— 30%), наблюдающаяся преимущественно у мужчин (70%). Такой диагноз устанавливается только лишь после тщательных поисков любых признаков опухоли, инфильтративного процесса, сосудистого повреждения или других возможных причин недостаточности АДГ. Имеются сообщения, что при идиопатической форме НД в супраоптическом и паравентрикулярном ядрах уменьшено число нейронов. Ú Иногда НД является семейным заболеванием и существует с младенческого возраста. При таких формах НД гипоталамические ядра теряют способность к синтезу биологически активных форм АДГ (генетические дефекты синтеза препро. АДГ в гипоталамусе, либо дефекты процессинга и транспорта про. АДГ). Показано аутосомно-доминантное наследование семейных форм НД и выявление при этом нарушения 20 -й хромосомы. Ú НД является одним из компонентов синдрома DIDMOAD, или синдрома Вольфрана. Синдром включает НД, сахарный диабет, атрофию зрительного нерва и глухоту, и его название DIDMOAD соответствует первым буквам от: diabetes insipidus, diabetes mellitus, optic atrophy, sensorineural deafness. Заболевание характеризуется аутосомно-рецессивным типом наследования.

Ú В последние годы установлено, что НД может иметь аутоиммунное происхождение. Ú Несколько исследований показали, что у 1/3— 1/4 больных с идиопатической формой НД выявляются антитела к нейронам гипоталамуса, синтезирующим АДГ, что приводит к нейрогенному НД. Ú Антитела к вазопрессину могут появиться у больных в ответ на лечение препаратами АДГ, и в таких случаях их наличие сопровождается вторичной резистентностью к его антидиуретическому эффекту.

Ú Гестагенная форма НД встречается только во время беременности и исчезает после родов. Имеются данные, что в таких случаях базальная секреция АДГ и вне беременности находится на грани нормы, плацента же увеличивает распад этого гормона и тем самым манифестирует скрытую его недостаточность. Ú Нефрогенный НД, как и центральный НД, может быть генетическим и приобретенным. Генетический (семейный) нефрогенный НД обусловлен мутацией гена рецептора АДГ типа V 2 на Xq 28. Заболевание наследуется рецессивно, сцеплено с Ххромосомой: у гомозиготных мужчин генетический дефект проявляется во всех случаях. Наследственная форма болезни, как правило, уже у грудных детей сопровождается дегидратацией, рвотой, повышением температуры. Моча при этом имеет низкую относительную плотность. Ú Показано, что мутантный V 2 -рецептор не способен стимулировать Gs/аденилатциклазную систему, а следовательно и образование ц. АМФ, даже в ответ на высокие дозы вазопрессина. Помимо Хсвязанного, значительно реже встречается Х-несвязанный врожденный НД, при котором V 2 -рецепторы интактны и образование ц. АМФ не нарушено. Причиной заболевания в таких случаях являются мутации гена (Aquaporin 2 ген — AQP 2), кодирующего чувствительность к вазопрессину апикальных мембран водных каналов собирательных трубочек почек.

Ú Причинами приобретенного нефрогенного НД являются гипокалиемия, Ú Ú гиперкальциемия, серповидно-клеточная анемия, обструкция мочевых путей, а также прием лекарственных средств (лития, гентамицина, изофосфамида, метациклина, колхицина, винбластина, демеклоциклина, глибурида, ацетогексамида, толазамида, фенитоина, норадреналина, фуросемида и этакриновой кислоты, осмотических диуретиков). Различные признаки нефрогенного НД встречаются при пиелонефрите, поликистозе, снижении приема поваренной соли и белка, амилоидозе, миеломе и саркоидозе. Главным механизмом развития нефрогенного НД является отсутствие усиления под влиянием АДГ пассивной реабсорбции воды в дистальных канальцах и собирательных трубочках, что приводит к гипостенурии. При наследственном нефрогенном НД нарушена передача сигнала от рецепторов АДГ к аденилатциклазе, снижена продукция ц. АМФ в ответ на действие АДГ, под действием АДГ не увеличивается число водных каналов в клетках дистальных канальцев и собирательных трубочек. Гиперкальциемия уменьшает содержание растворенных веществ в мозговом веществе почек и блокирует взаимодействие рецепторов АДГ с аденилатциклазой. Гипокалиемия стимулирует образование простагландина Е 2 и тем самым препятствует активации аденилатциклазы. Демеклоциклин и литий подавляют образование ц. АМФ, стимулированное АДГ.

Клиника НД Ú Основные клинические симптомы болезни — полиурия и полидипсия (чрезмерная жажда). Ú Для начала заболевания характерно внезапное возникновение этих симптомов. Ú В тяжелых случаях моча выглядит очень светлой (относительная плотность всех порций очень низкая — 1000— 1003), а ее количество может становиться огромным (до 24 л в сутки), что требует мочеиспускания каждые 30— 60 мин днем и ночью, вследствие чего нарушается сон. Ú Реже симптомы появляются постепенно и нарастают по интенсивности. Часто при частичной недостаточности АДГ объем мочи увеличивается умеренно (до 4— 6 л в сутки), а иногда он может быть менее 2 л в сутки, что у части больных не вызывает жалоб.

Клиника НД Ú Небольшое повышение ОП, обусловленное гипотоничной полиурией, стимулирует жажду. Больные выпивают большое количество жидкости, предпочитая холодные напитки. Ú Хотя жажда возникает, вероятно, вторично по отношению к потере воды, введение АДГ при центральном НД зачастую снимает или уменьшает жажду даже без питья. Ú Попытка уменьшить полиурию ограничением приема жидкости приводит к сильной жажде и дегидратации организма. В отсутствие доступа к воде быстро развивается гиперосмоляльность и появляются симптомы со стороны ЦНС (раздражительность, психическая заторможенность, атаксия, гипертермия и кома).

Ú Опасность возникает для больных, находящихся в бессознательном состоянии после травмы головы или нейрохирургической операции, если не восполнять потери жидкости. Больным НД, находящимся без сознания, особенно опасно вводить большие объемы изотонического солевого раствора внутривенно или гиперосмолярные белковые смеси через желудочный зонд без одновременного введения достаточных количеств воды. При постепенном развитии заболевания обращает на себя внимание исхудание больных. Значительно реже наблюдается ожирение как следствие гипоталамической полифагии. Длительная полиурия ведет к дегидратации тканей.

Ú Потливости не бывает даже тогда, когда потеря воды с мочой полностью компенсируется обильным приемом жидкости. Недостаток вазопрессина и полиурия влияют на желудочную секрецию, желчеобразование и моторику желудочно-кишечного тракта и обусловливают появление запоров, хронического гипоацидного гастрита, колита. В связи с постоянной перегрузкой желудок нередко растягивается и опускается. Ú Отмечается сухость кожи и слизистых, уменьшение слюно- и потоотделения. Характерны психические и эмоциональные нарушения — головные боли, бессонница, эмоциональная неуравновешенность вплоть до психозов, снижение умственной активности. У новорожденных и детей раннего возраста заболевание проявляется симптомами хронической дегидратации, необъяснимого повышения температуры, рвотой и неврологическими нарушениями. У детей более старшего возраста может иметь место энурез, нарушение сна, снижение успеваемости и психоэмоциональная лабильность.

Диагностика НД Ú В типичных случаях диагноз НД не представляет трудности и основывается на выявлении: — полидипсии (выраженной жажды), — полиурии (объем суточной мочи больше 3 л в сутки ~ 40 мл/кг/сут), — гиперосмоляльности плазмы (больше 290 мосм/кг, зависит от потребления жидкости), — гипернатриемии (больше 155 мэкв/л), — гипоосмоляльности мочи (100— 200 мосм/кг), — низкой относительной плотности мочи (<1010). Пациенты, имеющие суточный диурез менее 2 л, концентрацию натрия и ОП в пределах нормы, вероятнее всего здоровы и не требуют дальнейшего обследования.

Ú Одновременное определение ОП и ОМ дает надежную Ú Ú информацию о нарушении водного гомеостаза, являются настолько простыми и надежными показателями, что необходимость определять уровень АДГ в крови возникает лишь в редких случаях, когда результаты определения осмоляльности оказываются недостаточно четкими. Для выяснения причины заболевания тщательно анализируются анамнез, результаты рентгенологического, офтальмологического и психоневрологического обследований. Очень важно при расспросе у больных выяснить лекарственный анамнез и последовательность появления тех или иных симптомов, поскольку, как правило, появление НД у больных на фоне других симптомов эндокринной недостаточности периферических желез является маркером поражения гипоталамуса или ножки гипофиза. Во всех случаях предполагаемого центрального НД необходимо проводить магнитно-резонансную томографию головного мозга. Для дифференциальной диагностики полиурического синдрома широко используется дегидратационный тест, основанный на сопоставлении ОМ в условиях дегидратации с таковой после введения препаратов вазопрессина.

Дегидратационный тест Ú При проведении этого теста пациентов лишают любой жидкости до тех пор, пока у Ú Ú них не разовьется дегидратация, достаточная для появления мощного стимула к секреции АДГ (ОП>295 мосм/кг). Обычно для этого достаточно 4— 18 ч. Ежечасно берут пробы мочи и измеряют ОМ. Когда ОМ в трех последовательных пробах различается менее чем на 30 мосм/кг или когда испытуемый потеряет 5% массы тела, вводят 1 мкг десмопрессина п/к и измеряют ОМ через 30, 60 и 120 мин. У больных, выделяющих более 10 л мочи в сутки, тест следует начинать в 6 ч утра, чтобы можно было тщательно наблюдать за ним в период обезвоживания (ОМ достигает плато обычно через 4— 8 ч). У больных с менее выраженной полиурией тест может продолжаться 12— 18 ч. В таких случаях прием жидкости прекращают накануне (в 10 ч вечера или в полночь). У больных с первичной или психогенной полидипсией может иметь место тяжелая перегрузка объемом жидкости, поэтому иногда требуется более 16 ч, прежде чем начинается секреция АДГ и концентрирование мочи. Перед началом и в конце пробы, а также после введения АДГ определяют ОП. Если, несмотря на явную дегидратацию, возрастающая ОМ не превышает ОП (300 мосм/кг), диагноз дипсогенного НД можно исключить. Если в ходе теста ОМ и ОП не увеличиваются, а масса тела не уменьшается в соответствии с объемом выделенной мочи, следует заподозрить тайное потребление воды.

Ú У здоровых людей и при дипсогенном НД дегидратация приводит к большему увеличению ОМ, чем ОП, а после введения вазопрессина ОМ у них дополнительно увеличивается незначительно (менее чем на 10%). Ú При центральном или нефрогенном НД в ходе дегидратации ОМ остается ниже ОП. После введения препаратов АДГ у здоровых людей ОМ возрастает менее чем на 10%, у больных с центральным НД — более чем на 50%, а у больных с нефрогенным НД — менее чем на 50% (табл. 2). Ú Чувствительность и специфичность дегидратационного теста при правильном его проведении составляет около 95%.

Ú Несмотря на высокую чувствительность и специфичность теста с лишением воды, иногда с его помощью невозможно дифференцировать частичный центральный и частичный нефрогенный НД, при которых ОМ в ходе дегидратации может превышать ОП. В таких случаях для уточнения диагноза используют один из трех подходов: 1) одновременное определение ОП, ОМ и уровня АВП в плазме. При частичном центральном НД уровень АВП оказывается слишком низким для данной ОП, тогда как при частичном нефрогенном НД содержание АВП в плазме повышено; 2) пробное лечение десмопрессином (10— 25 мкг/сут в нос или 1 — 2 мкг подкожно) в течение 2— 3 дней. При центральном НД такое лечение быстро уменьшает полидипсию и полиурию, не вызывая водной интоксикации; при нефрогенном НД это лечение не дает эффекта; 3) тест с гипертоническим раствором Na. CL. Вводят 3% Na. CL до достижения концентрации натрия в сыворотке 145— 150 ммоль/л и определяют ОП и уровень АВП в плазме. У больных с первичной полидипсией и нефрогенном НД обнаруживается возрастание уровня АВП, как и в норме, тогда как у больных с центральным НД уровень АВП почти или вообще не увеличивается.

Ú При психогенной полидипсии жажда является своеобразной реакцией на Ú Ú Ú стресс и тревогу, чем-то напоминающей гораздо чаще отмечаемую стрессорную гиперфагию. В более тяжелых случаях больные скрывают потребление воды, прибегая к всяким ухищрениям, при этом обычно развиваются и более тяжелые метаболические нарушения (гипонатриемия разведения, приводящая к нарушению функций мозга). Психогенную полидипсию иногда бывает трудно отличить от НД. Встречаются две формы этого заболевания: хроническое чрезмерное потребление воды, приводящее к гипотонической полиурии (что часто путают с НД), и периодическое потребление очень больших количеств воды, что также может привести к гипонатриемии из-за разведения плазмы, несмотря на экскрецию даже очень разведенной мочи. Полидипсия и полиурия при этом заболевании обычно нестабильны. У таких больных, как правило, нет ночной полиурии, так как длительно существующая полиурия может обусловить значительное увеличение емкости мочевого пузыря и тем самым сделать мочеиспускания более редкими. Синдром первичной полидипсии встречается у некоторых больных с нервной анорексией, которые потребляют огромные количества воды на фоне резкого ограничения пищи. Первичная полидипсия может быть обусловлена опухолями гипоталамуса или хирургическим вмешательством, которые напрямую раздражают гипоталамические центры жажды. Об этом состоянии необходимо помнить, поскольку введение АДГ в таких случаях может вызвать острую перегрузку жидкостью, отек мозга и смерть.

Лечение НД Центральный НД Ú Пациентам с частичным центральным НД (суточный объем мочи менее 4 л) и нормальной чувствительностью гипоталамического центра жажды к контролю за водным гомеостазом рекомендуется восполнение адекватного объема жидкости. Ú Больным, имеющим более выраженную полиурию (более 4 л/сут), необходимо назначение специфической антидиуретической терапии, поскольку длительная выраженная полиурия может вести к расширению мочевого пузыря и его атонии с вторичными гидроуретритом и гидронефрозом, а у детей — вызывать задержку роста. Ú Попытки лечения центрального НД экстрактами задней доли гипофиза, лизин-вазопрессином в прошлом носили ограниченный характер из-за кратковременного действия этих веществ, слабой антидиуретической активности и наличия отрицательных побочных эффектов.

Ú Попытки лечения центрального НД экстрактами задней доли гипофиза, лизин-вазопрессином в прошлом носили ограниченный характер из-за кратковременного действия этих веществ, слабой антидиуретической активности и наличия отрицательных побочных эффектов. В настоящее время широкое применение для компенсации этого типа НД получили препараты десмопрессина (1 -дезамино-8 -Dаргинин-вазопрессин). Ú Первое же клиническое исследование десмопрессина показало его явные преимущества перед вазопрессином, заключающиеся в более мощном, пролонгированном антидиуретическом эффекте по сравнению с природным гормоном. Ú Десмопрессин не оказывает сосудосуживающего эффекта в отличие от вазопрессина, поскольку первый не действует на V 1 -рецепторы гладкой мускулатуры кровеносных сосудов, матки и кишечника. Два принципиальных отличия от вазопрессина — отсутствие аминогруппы в 1 положении и замена D-аргинина в положении 8 (см. рисунок), кроме того, повышают устойчивость молекулы к ферментативному расщеплению, что позволяет эффективное пероральное применение таблетированной формы препарата.

Ú Десмопрессин производится в двух формах: таблетки для приема внутрь (минирин 0, 1 и 0, 2 мг) и капли для интраназального введения (адиуретин, флаконы 5 мл). Как правило, используется интраназальное введение адиуретина. Доза десмопрессина, необходимая для эффективного подавления симптомов НД, значительно варьирует между разными больными и не коррелирует с возрастом, массой и площадью поверхности тела, а также тяжестью полиурии. Ú Положительный эффект адиуретина начинает проявляться уже через 30 мин после введения дозы и продолжается на протяжении 8— 20 ч. Максимальная концентрация десмопрессина в плазме крови достигается в промежутке от 0, 5 ч до 4 ч. Режим дозирования, так же как и интервалы между дозами, строго индивидуальны в связи со значительными различиями в чувствительности к препарату. Ú Клинический опыт показывает, что при интраназальном лечении больных с центральным НД суточные дозы десмопрессина должны составлять в среднем 10— 20 мкг 1 или 2 раза в день для взрослых и 5— 10 мкг — для детей. Как правило, в начале определяют реакцию больного на 1— 2 капли препарата, вводимого вечером или на ночь, а затем постепенно увеличивают дозу вплоть до нормального диуреза.

Ú При назначении адиуретина интраназально следует учитывать, что 1 капля Ú Ú препарата содержит 5 мкг десмопрессина. Капли следует вводить поочередно в левую и правую ноздрю. Интервал между введением капель в одну и ту же ноздрю должен составлять приблизительно 5 мин. Всасывание препарата со слизистой оболочки носа при инфекции верхних дыхательных путей или аллергическом рините с отеком уменьшается. В случае серьезного повреждения или изменения слизистой носовой полости, тампонады носа и т. п. адиуретин можно принимать сублингвально. В ближайшие несколько месяцев на фармацевтическом рынке России должен появиться минирин — таблетированная форма десмопрессина. После перорального приема минирина десмопрессин начинает обнаруживаться в плазме крови через 15— 30 мин. Максимальная концентрация достигается не позднее чем через 2 ч после приема. Всасывание препарата происходит преимущественно в двенадцатиперстной кишке и проксимальном отделе тонкой кишечки, поэтому эффективность минирина повышается приеме препарата за 0, 5 ч до еды или через 2 ч после еды. Дозы минирина подбираются индивидуально. Прием 0, 1— 0, 2 мг минирина обеспечивает у большинства пациентов антидиуретический эффект продолжительностью 8— 12 ч. Начальная доза для взрослых и детей — по 0, 1 мг 3 раза в день. Затем доза подбирается в зависимости от реакции пациента.

Ú По результатам клинических исследований ежедневная доза минирина варьирует от 0, 2 до 1, 2 мг в сутки. Для больных с центральной формой НД чаще всего адекватная доза составляет 0, 1— 0, 2 мг от 2 до 3 раз в день, в редких случаях применяются более высокие дозы — 0, 8— 1, 6 мг в день. Переводить больных с интраназальной терапии на пероральную рекомендуется, начиная с вечера. Соотношение дозового эквивалента для интраназальной и пероральной формы десмопрессина варьирует у разных больных и составляет в среднем 1: 8. Ú У больных в раннем послеоперационном периоде после операций по поводу образований гипофиза и гипоталамуса применяется парантеральное введение препарата (1— 4 мкг) — подкожно или внутривенно. Необходимо учитывать, что 1 мл препарата содержит 4 мкг десмопрессина. Ú В процессе лечения десмопрессином необходимо исключить чрезмерное поступление жидкости (особенно важно у пожилых пациентов) и периодически контролировать объем мочи и ее удельный вес, а в случае необходимости — ОП. Ú Побочные эффекты встречаются редко, они незначительны и исчезают после уменьшения дозы. Могут отмечаться головные боли, диспептические явления. Нередко наблюдается задержка жидкости, сопровождающаяся гипоосмоляльностью плазмы крови и свидетельствующая о передозировке препарата.

Ú Нефрогенный НД При нефрогенном НД наиболее эффективным методом лечения служит сочетание тиазидных (гидрохлоротиазид), тиазидоподобных (индапамид) и/или калийсберегающих (спиронолактон), комбинированных (амилоретик, триампур композитум, изобар) диуретиков с некоторым ограничением соли (менее 2 г/сут). Тиазидные диуретики можно использовать также при центральном НД. Эти препараты блокируют реабсорбцию хлорида в дистальных извитых канальцах и тем самым слегка снижают содержание натрия в крови. В ответ на снижение концентрации натрия реабсорбция воды в проксимальных отделах нефрона усиливается, а объем жидкости, поступающей в собирательные трубочки, уменьшается. Ограничение потребления соли усиливает эффект тиазидных диуретиков. Ингибиторы синтеза простагландинов, такие как ибупрофен, индометацин и аспирин, уменьшают поступление растворенных веществ в дистальные канальцы, снижая тем самым объем и увеличивая ОМ. Эти препараты используются в качестве дополнительного средства лечения нефрогенного НД в сочетании с тиазидными диуретиками. Препараты десмопрессина, вещества, стимулирующие секрецию эндогенного АДГ или усиливающие его действие на почки, при нефрогенном НД не эффективны.

Ú Дипсогенный НД При дипсогенном НД не следует применять ни десмопрессин, ни тиазидные диуретики, так как они снижают экскрецию воды, не уменьшая ее потребления, поэтому могут вызывать тяжелую водную интоксикацию. Основные лечебные усилия в этом случае должны быть направлены на модификацию поведения с тем, чтобы уменьшить потребление воды. Диета больных НД предусматривает ограничение соли, белков, исключение спиртных напитков. Назначается пища с большим количеством овощей, фруктов, молочных продуктов. Для уменьшения жажды рекомендуются лимоны, яблочные компоты, которые предпочтительнее употреблять в холодном виде.
Несахарный диабет.ppt