4 омф 3 лекция ОКИ.ppt
- Количество слайдов: 44
 Диагностика и лечение кишечных инфекций. Программа ВОЗ по ОКИ. Муковозова Лидия Алексеевна д. м. н. , профессор кафедры медицины катастроф и инфекционных болезней
Диагностика и лечение кишечных инфекций. Программа ВОЗ по ОКИ. Муковозова Лидия Алексеевна д. м. н. , профессор кафедры медицины катастроф и инфекционных болезней
 План лекции 1. Определение. 2. Актуальность ОКИ. 3. Этиология. 4. Эпидемиология. 5. Патогенетические факторы при ОКИ. 6. Клинические проявления ОКИ. 7. Клиника дизентерии, сальмонеллеза, холеры. 8. Диагностика ОКИ. 9. Лечение ОКИ. 10. Профилактика ОКИ. 11. Программа ВОЗ по ОКИ.
План лекции 1. Определение. 2. Актуальность ОКИ. 3. Этиология. 4. Эпидемиология. 5. Патогенетические факторы при ОКИ. 6. Клинические проявления ОКИ. 7. Клиника дизентерии, сальмонеллеза, холеры. 8. Диагностика ОКИ. 9. Лечение ОКИ. 10. Профилактика ОКИ. 11. Программа ВОЗ по ОКИ.
 1. Определение Острые кишечные инфекции (ОКИ) это большая группа инфекционных заболеваний человека, вызываемых патогенными и условно-патогенными бактериями, вирусами и простейшими, объединенных развитием диарейного синдрома. Возбудители ОКИ локализуются главным образом в кишечнике.
1. Определение Острые кишечные инфекции (ОКИ) это большая группа инфекционных заболеваний человека, вызываемых патогенными и условно-патогенными бактериями, вирусами и простейшими, объединенных развитием диарейного синдрома. Возбудители ОКИ локализуются главным образом в кишечнике.
 2. Актуальность ОКИ Кишечные инфекции занимают одно из ведущих мест в общей структуре инфекционных болезней, особенно в детском возрасте, уступая по заболеваемости только гриппу и острым респираторным инфекциям (ОРЗ). Доля в общей структуре инфекционных болезней составляет 20%. По данным ВОЗ, ежегодно в мире регистрируется до 1 -1, 2 млрд диарейных заболеваний, около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
2. Актуальность ОКИ Кишечные инфекции занимают одно из ведущих мест в общей структуре инфекционных болезней, особенно в детском возрасте, уступая по заболеваемости только гриппу и острым респираторным инфекциям (ОРЗ). Доля в общей структуре инфекционных болезней составляет 20%. По данным ВОЗ, ежегодно в мире регистрируется до 1 -1, 2 млрд диарейных заболеваний, около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
 В настоящее время известно более 30 нозологических форм, возбудителями которых могут быть бактерии, вирусы и простейшие, а также токсины бактерий (в этом случае диарею вызывают не сами бактерии, которых в кишечнике может и не быть, а их токсины, попадающие в пищеварительный тракт с продуктами питания, в которых размножался возбудитель).
В настоящее время известно более 30 нозологических форм, возбудителями которых могут быть бактерии, вирусы и простейшие, а также токсины бактерий (в этом случае диарею вызывают не сами бактерии, которых в кишечнике может и не быть, а их токсины, попадающие в пищеварительный тракт с продуктами питания, в которых размножался возбудитель).
 3. Этиология ОКИ Группа ОКИ является полиэтиологичной. Возбудителями могут быть: § бактерии (патогенные и условно-патогенные); § вирусы; § простейшие. Считают, что: в 30 -40% случаев инфекционная диарея обусловлена вирусами; в 20% – патогенными бактериями (шигеллы, сальмонеллы и др. ); в 40% случаев выделить возбудителя не удается.
3. Этиология ОКИ Группа ОКИ является полиэтиологичной. Возбудителями могут быть: § бактерии (патогенные и условно-патогенные); § вирусы; § простейшие. Считают, что: в 30 -40% случаев инфекционная диарея обусловлена вирусами; в 20% – патогенными бактериями (шигеллы, сальмонеллы и др. ); в 40% случаев выделить возбудителя не удается.
 Этиология Общая характеристика возбудителей ОКИ Факторы патогенности и вирулентности Бактерии образуют: эндотоксин, который обуславливает синдром интоксикации; энтеротоксин, способствующий развитию диареи (шигеллы, холерный вибрион, сальмонеллы и др. ) вырабатывают резистентность к антибактериальным препаратам. Вирусы – внутриклеточные паразиты. Возбудители ОКИ устойчивы во внешней среде.
Этиология Общая характеристика возбудителей ОКИ Факторы патогенности и вирулентности Бактерии образуют: эндотоксин, который обуславливает синдром интоксикации; энтеротоксин, способствующий развитию диареи (шигеллы, холерный вибрион, сальмонеллы и др. ) вырабатывают резистентность к антибактериальным препаратам. Вирусы – внутриклеточные паразиты. Возбудители ОКИ устойчивы во внешней среде.
 4. Эпидемиология Ш ОКИ встречаются в виде спорадических случаев, возможны вспышки или эпидемии (водные или пищевые). В распространении этих инфекций существенное значение имеет уровень санитарной культуры. Ш При ОКИ не наблюдается поголовного охвата населения в связи с наличием сложного механизма заражения, как следствие – не наблюдается сплошного естественного иммунитета с последующим самопроизвольным прекращением заболеваемости.
4. Эпидемиология Ш ОКИ встречаются в виде спорадических случаев, возможны вспышки или эпидемии (водные или пищевые). В распространении этих инфекций существенное значение имеет уровень санитарной культуры. Ш При ОКИ не наблюдается поголовного охвата населения в связи с наличием сложного механизма заражения, как следствие – не наблюдается сплошного естественного иммунитета с последующим самопроизвольным прекращением заболеваемости.
 4. Эпидемиология Механизм заражения – фекально-оральный Факторы передачи: - пищевые продукты, - вода - предметы обихода (посуда и пр. ) Механизм заражения сложный, осуществляется с некоторыми разрывами во времени и пространстве, а для этого необходима достаточная устойчивость возбудителя во внешней среде
4. Эпидемиология Механизм заражения – фекально-оральный Факторы передачи: - пищевые продукты, - вода - предметы обихода (посуда и пр. ) Механизм заражения сложный, осуществляется с некоторыми разрывами во времени и пространстве, а для этого необходима достаточная устойчивость возбудителя во внешней среде
 4. Эпидемиология В зависимости от источника инфекции и естественного резервуара ОКИ относятся к : антропонозам; зоонозам; сапронозам. Источник инфекции: человек больной или бактерионоситель: здоровый (транзиторное носительство), переболевший (дизентерия, холера, сальмонеллез и др. ) животные: сельскохозяйственные (сальмонеллез); грызуны (иерсиниозы). Пути передачи: алиментарный или пищевой (дизентерия, ПТИ, сальмонеллез и др. ); водный (холера, дизентерия и др. ); контактно-бытовой (дизентерия, сальмонеллез и др. )
4. Эпидемиология В зависимости от источника инфекции и естественного резервуара ОКИ относятся к : антропонозам; зоонозам; сапронозам. Источник инфекции: человек больной или бактерионоситель: здоровый (транзиторное носительство), переболевший (дизентерия, холера, сальмонеллез и др. ) животные: сельскохозяйственные (сальмонеллез); грызуны (иерсиниозы). Пути передачи: алиментарный или пищевой (дизентерия, ПТИ, сальмонеллез и др. ); водный (холера, дизентерия и др. ); контактно-бытовой (дизентерия, сальмонеллез и др. )
 Сезонность характерна: летне-осенняя - для кишечных инфекций бактериальной этиологии (дизентерия, сальмонеллез, холера и др. ); осенне-зимняя - для вирусных ОКИ (ротавирусная инфекция и др. )
Сезонность характерна: летне-осенняя - для кишечных инфекций бактериальной этиологии (дизентерия, сальмонеллез, холера и др. ); осенне-зимняя - для вирусных ОКИ (ротавирусная инфекция и др. )

 5. Патогенетические факторы при ОКИ Входными воротами при ОКИ является слизистая желудочно-кишечного тракта. Локализация патологического процесса обусловлена избирательным поражением возбудителем слизистой (энтероцитов) различных отделов пищеварительной системы, т. е. тропностью возбудителя.
5. Патогенетические факторы при ОКИ Входными воротами при ОКИ является слизистая желудочно-кишечного тракта. Локализация патологического процесса обусловлена избирательным поражением возбудителем слизистой (энтероцитов) различных отделов пищеварительной системы, т. е. тропностью возбудителя.
 Основные факторы патогенеза инфекционный – внутриклеточное размножение возбудителя (сальмонеллез, дизентерия и др. ); эндотоксины, обуславливающие синдром интоксикации при всех ОКИ, кроме холеры; энтеротоксин, способствующий развитию диареи (наиболее выраженный при холере). Под действием возбудителя и их токсинов развивается воспалительный процесс различного характера: катаральный; катарально-эрозивный; катарально-геморрагический; катарально-язвенный. В результате развиваются: функциональные расстройства желудочно-кишечного тракта и нарушения процесса пищеварения.
Основные факторы патогенеза инфекционный – внутриклеточное размножение возбудителя (сальмонеллез, дизентерия и др. ); эндотоксины, обуславливающие синдром интоксикации при всех ОКИ, кроме холеры; энтеротоксин, способствующий развитию диареи (наиболее выраженный при холере). Под действием возбудителя и их токсинов развивается воспалительный процесс различного характера: катаральный; катарально-эрозивный; катарально-геморрагический; катарально-язвенный. В результате развиваются: функциональные расстройства желудочно-кишечного тракта и нарушения процесса пищеварения.
 Возбудители кишечных инфекций, как правило, поражают не весь желудочно-кишечный тракт, а его определенные отделы. В зависимости от локализации поражения различаются: Ш гастрит — воспаление желудка, Ш дуоденит — воспаление двенадцатиперстной кишки, Ш энтерит — воспаление тонкого кишечника, Ш колит — воспаление толстого кишечника.
Возбудители кишечных инфекций, как правило, поражают не весь желудочно-кишечный тракт, а его определенные отделы. В зависимости от локализации поражения различаются: Ш гастрит — воспаление желудка, Ш дуоденит — воспаление двенадцатиперстной кишки, Ш энтерит — воспаление тонкого кишечника, Ш колит — воспаление толстого кишечника.
 6. Клинические проявления ОКИ Для клиники ОКИ характерны: цикличность течения; острое, иногда внезапное начало; лихорадка (кроме холеры) различной продолжительности; синдром интоксикации (кроме холеры); синдром поражения желудочно-кишечного тракта на различном уровне (гастрит, энтерит, колит); синдром обезвоживания (наиболее выраженный при холере).
6. Клинические проявления ОКИ Для клиники ОКИ характерны: цикличность течения; острое, иногда внезапное начало; лихорадка (кроме холеры) различной продолжительности; синдром интоксикации (кроме холеры); синдром поражения желудочно-кишечного тракта на различном уровне (гастрит, энтерит, колит); синдром обезвоживания (наиболее выраженный при холере).
 Синдром интоксикации появляется, как правило, в начале заболевания и характеризуется: слабостью; адинамией; снижением аппетита; головной болью; головокружением и др.
Синдром интоксикации появляется, как правило, в начале заболевания и характеризуется: слабостью; адинамией; снижением аппетита; головной болью; головокружением и др.
 Синдром поражения желудочно-кишечного тракта проявляется в виде: Гастрита – боли в эпигастрии, тошнота, рвота (чаще многократная); Энтерита – схваткообразные боли вокруг пупка в правой подвздошной области, тошнота, многократная рвота, диарея – частый, жидкий, обильный стул с остатками непереваренной пищи, с изменением цвета и запаха; Колита (дистального колита) – боли в левой подвздошной области, схваткообразного характера, тенезмы, ложные позывы, стул частый, скудный, быстро теряющий каловый характер, с патологическими примесями (кровь, слизь).
Синдром поражения желудочно-кишечного тракта проявляется в виде: Гастрита – боли в эпигастрии, тошнота, рвота (чаще многократная); Энтерита – схваткообразные боли вокруг пупка в правой подвздошной области, тошнота, многократная рвота, диарея – частый, жидкий, обильный стул с остатками непереваренной пищи, с изменением цвета и запаха; Колита (дистального колита) – боли в левой подвздошной области, схваткообразного характера, тенезмы, ложные позывы, стул частый, скудный, быстро теряющий каловый характер, с патологическими примесями (кровь, слизь).
 Синдром обезвоживания обусловлен потерей организмом воды и солей, развивающийся в результате рвоты и диареи. Различают 4 степени обезвоживания (дегидратации) при ОКИ (В. И. Покровский, 1978): при I степени потеря массы тела составляет 1 -3%; при II степени потеря массы тела составляет 4 -6%; при III степени потеря массы тела составляет 7 -9%; при IV степени потеря массы тела составляет 10% и более.
Синдром обезвоживания обусловлен потерей организмом воды и солей, развивающийся в результате рвоты и диареи. Различают 4 степени обезвоживания (дегидратации) при ОКИ (В. И. Покровский, 1978): при I степени потеря массы тела составляет 1 -3%; при II степени потеря массы тела составляет 4 -6%; при III степени потеря массы тела составляет 7 -9%; при IV степени потеря массы тела составляет 10% и более.
 Клинические признаки при I степени дегидратации (потеря до 3% от массы тела): • стул от 3 до 10 раз в сутки; • испражнения необильные; • рвота не более 2 -3 раз; • у 5% больных может быть цианоз губ; - • иногда сухость слизистых; • может быть слабость, головокружение; • лабильность пульса; • умеренная гипотония;
Клинические признаки при I степени дегидратации (потеря до 3% от массы тела): • стул от 3 до 10 раз в сутки; • испражнения необильные; • рвота не более 2 -3 раз; • у 5% больных может быть цианоз губ; - • иногда сухость слизистых; • может быть слабость, головокружение; • лабильность пульса; • умеренная гипотония;
 Клинические признаки при дегидратации II степени (потеря жидкости 4 -6% от массы тела): частота достигает 15 -20 раз в сутки; рвота многократная; признаки обезвоживания развиваются быстро: резкая слабость, головокружение, жажда, сухость слизистых рта, кожные покровы бледные, лицо покрыто потом, цианоз слизистых, акроцианоз, возможны судороги икроножных мышц и мышц кистей и стоп, понижен тургор кожи (кожная складка расправляется медленно); мимика бедна, под глазами легкие тени; пульс до 100 ударов в минуту, гипотония, учащение дыхания, возможна незначительная олигурия.
Клинические признаки при дегидратации II степени (потеря жидкости 4 -6% от массы тела): частота достигает 15 -20 раз в сутки; рвота многократная; признаки обезвоживания развиваются быстро: резкая слабость, головокружение, жажда, сухость слизистых рта, кожные покровы бледные, лицо покрыто потом, цианоз слизистых, акроцианоз, возможны судороги икроножных мышц и мышц кистей и стоп, понижен тургор кожи (кожная складка расправляется медленно); мимика бедна, под глазами легкие тени; пульс до 100 ударов в минуту, гипотония, учащение дыхания, возможна незначительная олигурия.
 Клинические признаки при III степени дегидратации (потеря жидкости 7 -9% от массы тела): стул у ½ больных не поддается подсчету; рвота многократная; признаки обезвоживания выражены и развиваются быстро (через 10 -12 часов): запавшие глаза, черты лица заостренные, акроцианоз выраженный, понижен тургор кожи ( «рука прачки» , складки кожи не расправляются); неутолимая жажда, сухость слизистых; выраженные судороги; охриплость голоса (сиплый голос, речь шепотом); пульс 120 -130 ударов в минуту; гипотония; олигурия; учащенное дыхание.
Клинические признаки при III степени дегидратации (потеря жидкости 7 -9% от массы тела): стул у ½ больных не поддается подсчету; рвота многократная; признаки обезвоживания выражены и развиваются быстро (через 10 -12 часов): запавшие глаза, черты лица заостренные, акроцианоз выраженный, понижен тургор кожи ( «рука прачки» , складки кожи не расправляются); неутолимая жажда, сухость слизистых; выраженные судороги; охриплость голоса (сиплый голос, речь шепотом); пульс 120 -130 ударов в минуту; гипотония; олигурия; учащенное дыхание.
 Клинические признаки при IV степени дегидратации (потеря жидкости 10% и более от массы тела, декомпенсированное обезвоживание, гиповолемический шок) Резко выражены все вышеперечисленные признаки и кроме этого: - прекращается рвота, понос; - наступает анурия; - пульс нитевидный; - артериальное давление не определяется; - кожа холодная на ощупь, покрыта липким потом; - дыхание учащенное (40 -60 в минуту), поверхностное, аритмичное.
Клинические признаки при IV степени дегидратации (потеря жидкости 10% и более от массы тела, декомпенсированное обезвоживание, гиповолемический шок) Резко выражены все вышеперечисленные признаки и кроме этого: - прекращается рвота, понос; - наступает анурия; - пульс нитевидный; - артериальное давление не определяется; - кожа холодная на ощупь, покрыта липким потом; - дыхание учащенное (40 -60 в минуту), поверхностное, аритмичное.
 Клиническое течение ОКИ В зависимости от наличия характерных признаков и степени их выраженности выделяют: Типичные формы (присутствуют все или большинство характерных признаков); Атипичные формы: Ш легкие (отсутствуют некоторые признаки или могут быть, но слабовыраженными, например, кашицеобразный стул 1 -2 раза в сутки; кратковременная (1 -2 суток) субфебрильная температура, отсутствуют тошнота, рвота и др. ); Ш тяжелые – гипертоксические формы, характеризуются внезапным началом, очень быстрой нарастающей динамикой клинических проявлений с развитием осложнений (инфекционно-токсического шока или гиповолемического шока).
Клиническое течение ОКИ В зависимости от наличия характерных признаков и степени их выраженности выделяют: Типичные формы (присутствуют все или большинство характерных признаков); Атипичные формы: Ш легкие (отсутствуют некоторые признаки или могут быть, но слабовыраженными, например, кашицеобразный стул 1 -2 раза в сутки; кратковременная (1 -2 суток) субфебрильная температура, отсутствуют тошнота, рвота и др. ); Ш тяжелые – гипертоксические формы, характеризуются внезапным началом, очень быстрой нарастающей динамикой клинических проявлений с развитием осложнений (инфекционно-токсического шока или гиповолемического шока).
 По тяжести течения заболевания выделяют формы: легкую; среднетяжелую; тяжелую. Степень тяжести ОКИ определяется с учетом: выраженности синдрома интоксикации и обезвоживания; уровня и продолжительности лихорадки; частоты рвоты и частоты и характера стула. Определение степени тяжести ОКИ необходимо для адекватного и эффективного лечения.
По тяжести течения заболевания выделяют формы: легкую; среднетяжелую; тяжелую. Степень тяжести ОКИ определяется с учетом: выраженности синдрома интоксикации и обезвоживания; уровня и продолжительности лихорадки; частоты рвоты и частоты и характера стула. Определение степени тяжести ОКИ необходимо для адекватного и эффективного лечения.
 7. Клиническая характеристика некоторых ОКИ (дизентерии, сальмонеллеза, холеры). Клиника дизентерии Клиническая классификация дизентерии 1. Острая дизентерия продолжительностью до 3 -х месяцев (затяжное течение в случае, если выздоровление не наступает в течение 3 -4 нед). Ш Колитическая форма (легкая, средней тяжести, тяжелая) Ш Гастроэнтероколитическая форма(легкая, средней тяжести, тяжелая) 2. Хроническая дизентерия продолжительностью от 3 мес до 2 лет. Ш Рецидивирующая форма, Ш Непрерывная рецидивирующая форма 3. Бактерионосительство (транзиторное)
7. Клиническая характеристика некоторых ОКИ (дизентерии, сальмонеллеза, холеры). Клиника дизентерии Клиническая классификация дизентерии 1. Острая дизентерия продолжительностью до 3 -х месяцев (затяжное течение в случае, если выздоровление не наступает в течение 3 -4 нед). Ш Колитическая форма (легкая, средней тяжести, тяжелая) Ш Гастроэнтероколитическая форма(легкая, средней тяжести, тяжелая) 2. Хроническая дизентерия продолжительностью от 3 мес до 2 лет. Ш Рецидивирующая форма, Ш Непрерывная рецидивирующая форма 3. Бактерионосительство (транзиторное)
 Инкубационный период - от нескольких часов и более до 7 суток, в среднем 2 -3 дня В клинике дизентерии выделяют два синдрома: - Колитический (характерный) - Общеинтоксикационный Начало острое, чаще с проявлений колитического синдрома: ü схваткообразные боли в животе (левая подвздошная область), ü частый жидкий стул ( от 3 -5 до 20 и более раз в сутки) с уменьшением количества каловых масс, со слизью и кровью (в виде прожилок), стул в виде «ректального плевка» , ü тенезмы, ложные позывы, ü болезненная и плотная (в виде тяжа) сигма
Инкубационный период - от нескольких часов и более до 7 суток, в среднем 2 -3 дня В клинике дизентерии выделяют два синдрома: - Колитический (характерный) - Общеинтоксикационный Начало острое, чаще с проявлений колитического синдрома: ü схваткообразные боли в животе (левая подвздошная область), ü частый жидкий стул ( от 3 -5 до 20 и более раз в сутки) с уменьшением количества каловых масс, со слизью и кровью (в виде прожилок), стул в виде «ректального плевка» , ü тенезмы, ложные позывы, ü болезненная и плотная (в виде тяжа) сигма
 Синдром общей интоксикации проявляется несколько позже (через 2 -3 и более часов): Ø Повышается температура тела (с ознобом или без него) Ø Появляется слабость, головная боль, тошнота, рвота, ухудшается аппетит Синдром интоксикации максимально выражен на 2 -3 день болезни. При благоприятном течении заболевания выздоровление наступает в течение 2 -3 -4 недель Затяжное течение возможно у 0, 5 -10% больных
Синдром общей интоксикации проявляется несколько позже (через 2 -3 и более часов): Ø Повышается температура тела (с ознобом или без него) Ø Появляется слабость, головная боль, тошнота, рвота, ухудшается аппетит Синдром интоксикации максимально выражен на 2 -3 день болезни. При благоприятном течении заболевания выздоровление наступает в течение 2 -3 -4 недель Затяжное течение возможно у 0, 5 -10% больных
 Для гастроэнтероколитической формы характерны: Шкороткий инкубационный период (6 -8 часов, реже дольше), Шострое, бурное начало с симптомов общей интоксикации и с явлений гастроэнтерита, признаки колита присоединяются на 2 -3 день болезни, Шдовольно часто развивается синдром обезвоживания различной степени, Шпреобладает алиментарный путь заражения
Для гастроэнтероколитической формы характерны: Шкороткий инкубационный период (6 -8 часов, реже дольше), Шострое, бурное начало с симптомов общей интоксикации и с явлений гастроэнтерита, признаки колита присоединяются на 2 -3 день болезни, Шдовольно часто развивается синдром обезвоживания различной степени, Шпреобладает алиментарный путь заражения
 Дизентерия. 1 - тенезмы; 2 - формы колита; фибринозноязвенный (Б). Ректороманоскопическая картина: а - нормальная слизистая оболочка толстой кишки; б - катарально-фолликулярный (А) и фолликулярный колит; в - эрозивно-язвенный колит; г - атрофический колит.
Дизентерия. 1 - тенезмы; 2 - формы колита; фибринозноязвенный (Б). Ректороманоскопическая картина: а - нормальная слизистая оболочка толстой кишки; б - катарально-фолликулярный (А) и фолликулярный колит; в - эрозивно-язвенный колит; г - атрофический колит.
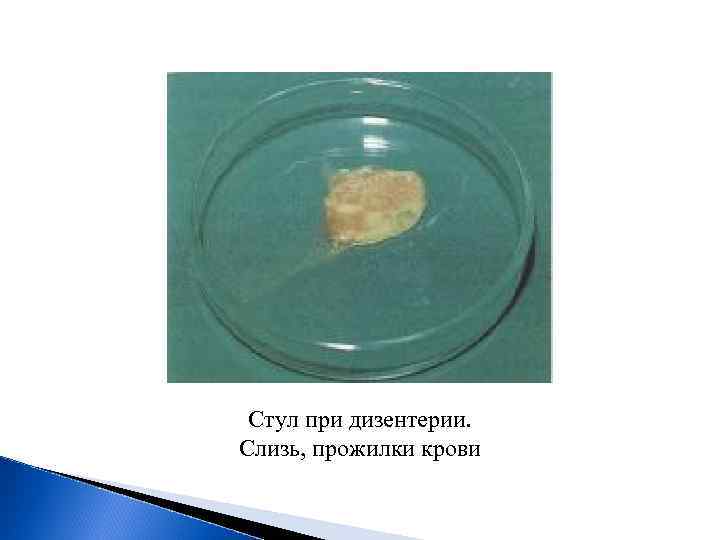 Стул при дизентерии. Слизь, прожилки крови
Стул при дизентерии. Слизь, прожилки крови
 Клиника сальмонеллеза Клиническая классификация сальмонеллеза I. Гастроинтестинальная форма (99%): 1) гастритический вариант; 2) гастроэнтерический вариант; 3) гастроэнтероколитический вариант. II. Генерализованная форма: 1) тифоподобный вариант (редко); 2) септикопиемический вариант (очень редко); III. Бактериовыделение: 1) острое (до 3 -х месяцев); 2) хроническое (более 3 -х месяцев); 3) транзиторное.
Клиника сальмонеллеза Клиническая классификация сальмонеллеза I. Гастроинтестинальная форма (99%): 1) гастритический вариант; 2) гастроэнтерический вариант; 3) гастроэнтероколитический вариант. II. Генерализованная форма: 1) тифоподобный вариант (редко); 2) септикопиемический вариант (очень редко); III. Бактериовыделение: 1) острое (до 3 -х месяцев); 2) хроническое (более 3 -х месяцев); 3) транзиторное.
 Гастроинтестинальная форма Инкубационный период: от 2 -6 часов до 2 -3 дней; при внутригоспитальной инфекции – до 8 -10 дней. Начальный период. Начало острое с симптомов интоксикации (слабость, головная боль, озноб, повышение температуры тела до 38 -39 о. С и выше, ломота в теле). Период разгара. На 1 -й, 2 -й или 3 -й день болезни появляются признаки поражения желудочно-кишечного тракта (тошнота, рвота, понос, боли в животе различного характера и локализации). Рвота многократная, стул от 2 -3 до 15 -20 раз в сутки, обильный, зеленоватой окраски со слизью (при гастроэнтероколитическом варианте) или без патологических примесей. Лихорадка в течение 2 -3 -4 дней, диарея – 5 -7 дней, реже более 10 дней. Возможно развитие синдрома обезвоживания в различной степени.
Гастроинтестинальная форма Инкубационный период: от 2 -6 часов до 2 -3 дней; при внутригоспитальной инфекции – до 8 -10 дней. Начальный период. Начало острое с симптомов интоксикации (слабость, головная боль, озноб, повышение температуры тела до 38 -39 о. С и выше, ломота в теле). Период разгара. На 1 -й, 2 -й или 3 -й день болезни появляются признаки поражения желудочно-кишечного тракта (тошнота, рвота, понос, боли в животе различного характера и локализации). Рвота многократная, стул от 2 -3 до 15 -20 раз в сутки, обильный, зеленоватой окраски со слизью (при гастроэнтероколитическом варианте) или без патологических примесей. Лихорадка в течение 2 -3 -4 дней, диарея – 5 -7 дней, реже более 10 дней. Возможно развитие синдрома обезвоживания в различной степени.
 Тифоподобная форма Начальный период может быть по типу Период разгара: гастроинтестинальной формы или без нее с симптомов интоксикации (головная боль, высокая температура, озноб, слабость). - лихорадка (38 -39 о. С) волнообразного или неправильного типа в течение 10 -14 дней; - относительная брадикардия; - адинамия, головная боль, бессонница; - бледность кожи; - сыпь розеолезная на коже груди и живота; - увеличение печени и селезенки; - вздутие живота.
Тифоподобная форма Начальный период может быть по типу Период разгара: гастроинтестинальной формы или без нее с симптомов интоксикации (головная боль, высокая температура, озноб, слабость). - лихорадка (38 -39 о. С) волнообразного или неправильного типа в течение 10 -14 дней; - относительная брадикардия; - адинамия, головная боль, бессонница; - бледность кожи; - сыпь розеолезная на коже груди и живота; - увеличение печени и селезенки; - вздутие живота.
 Септикопиемический вариант Начальный период: короткий по типу гастроэнтерита. Период разгара: - лихорадка гектического типа с ознобами и потами; - головная боль, возможен бред, - миалгии; - кожа бледная или зеленовато-желтого цвета; - геморрагическая сыпь (петехии); - увеличение печени и селезенки; - вторичные очаги (пневмония, плеврит, абсцессы, эндокардит, пиелит, артрит, остеомиелит и др. ).
Септикопиемический вариант Начальный период: короткий по типу гастроэнтерита. Период разгара: - лихорадка гектического типа с ознобами и потами; - головная боль, возможен бред, - миалгии; - кожа бледная или зеленовато-желтого цвета; - геморрагическая сыпь (петехии); - увеличение печени и селезенки; - вторичные очаги (пневмония, плеврит, абсцессы, эндокардит, пиелит, артрит, остеомиелит и др. ).
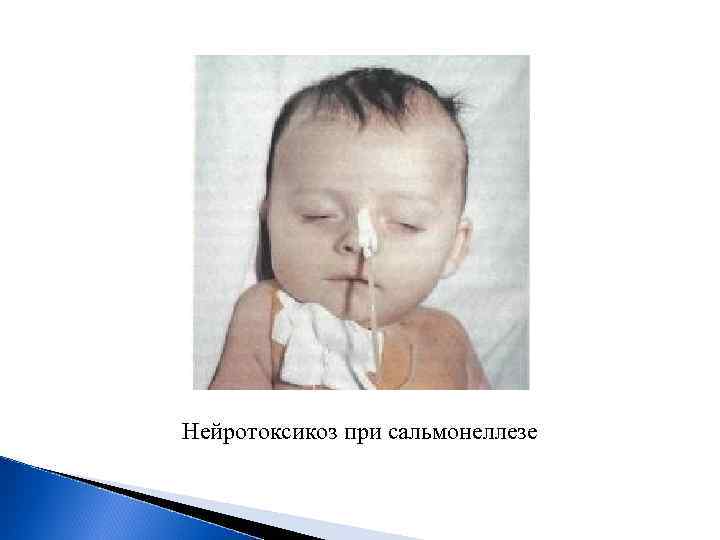 Нейротоксикоз при сальмонеллезе
Нейротоксикоз при сальмонеллезе
 Клиника холеры Клиническая классификация холеры По степени тяжести: стертая, легкая, среднетяжелая, тяжелая и очень тяжелая формы (градация по степени обезвоживания). Степени обезвоживания по Покровскому: 1 степень - потеря жидкости, составляющая 1 -3% массы тела (стертые и легкие формы); 2 степень - потеря жидкости, составляющая 4 -6% массы тела (среднетяжелая форма); 3 степень - потеря жидкости, составляющая 7 -9% массы тела (тяжелая форма); 4 степень - потеря жидкости, составляющая более 9% массы тела (очень тяжелая форма).
Клиника холеры Клиническая классификация холеры По степени тяжести: стертая, легкая, среднетяжелая, тяжелая и очень тяжелая формы (градация по степени обезвоживания). Степени обезвоживания по Покровскому: 1 степень - потеря жидкости, составляющая 1 -3% массы тела (стертые и легкие формы); 2 степень - потеря жидкости, составляющая 4 -6% массы тела (среднетяжелая форма); 3 степень - потеря жидкости, составляющая 7 -9% массы тела (тяжелая форма); 4 степень - потеря жидкости, составляющая более 9% массы тела (очень тяжелая форма).
 Инкубационный период колеблется от 2 -3 до 5 дней. У 12 -17% возможен кратковременный продром в виде недомогания, головокружения, головной боли, слабости, субфебрильной температуры, легкой тошноты. Начало, как правило, острое, внезапное: • понос (характерно отсутствие болей в животе) от 3 -4 раз до 20 -30 и более раз в сутки; • стул обильный водянистый, типа «рисового отвара» , без запаха; • рвота (без предшествующей тошноты), «фонтаном» , многократная, обильная; • синдром обезвоживания (в зависимости от степени дегидратации).
Инкубационный период колеблется от 2 -3 до 5 дней. У 12 -17% возможен кратковременный продром в виде недомогания, головокружения, головной боли, слабости, субфебрильной температуры, легкой тошноты. Начало, как правило, острое, внезапное: • понос (характерно отсутствие болей в животе) от 3 -4 раз до 20 -30 и более раз в сутки; • стул обильный водянистый, типа «рисового отвара» , без запаха; • рвота (без предшествующей тошноты), «фонтаном» , многократная, обильная; • синдром обезвоживания (в зависимости от степени дегидратации).
 8. Диагностика ОКИ осуществляется на основании: 1. Клинических признаков (опорных), характерных для каждой нозологической формы. Например: ь при дизентерии: наличие признаков дистального колита (частый и скудный жидкий стул, наличие в кале слизи, крови, тенезмы, ложные позывы, плотная и болезненная сигма и др. ) на фоне синдрома интоксикации; ь при холере: наличие частого и обильного стула типа «рисового отвара» и многократной рвоты без предшествующей тошноты, синдрома обезвоживания при отсутствии лихорадки, синдрома интоксикации и болей в животе.
8. Диагностика ОКИ осуществляется на основании: 1. Клинических признаков (опорных), характерных для каждой нозологической формы. Например: ь при дизентерии: наличие признаков дистального колита (частый и скудный жидкий стул, наличие в кале слизи, крови, тенезмы, ложные позывы, плотная и болезненная сигма и др. ) на фоне синдрома интоксикации; ь при холере: наличие частого и обильного стула типа «рисового отвара» и многократной рвоты без предшествующей тошноты, синдрома обезвоживания при отсутствии лихорадки, синдрома интоксикации и болей в животе.
 2. Эпидемиологических данных: наличие в анамнезе контакта с больным с подобными симптомами, употребление недоброкачественных продуктов и воды, которые могли и послужить факторами передачи. 3. Лабораторных данных: Ш специфических: Ш бактериологическое исследование кала, рвотных масс, промывных вод желудка и пр. ; Ш серологическое исследование (ИФА, РА и РПГА). 4. Неспецифические методы исследования: Ш общий анализ крови; Ш общий анализ мочи; Ш копрограмма. 5. Инструментальные методы исследования: Ш ректороманоскопия; Ш колоноскопия.
2. Эпидемиологических данных: наличие в анамнезе контакта с больным с подобными симптомами, употребление недоброкачественных продуктов и воды, которые могли и послужить факторами передачи. 3. Лабораторных данных: Ш специфических: Ш бактериологическое исследование кала, рвотных масс, промывных вод желудка и пр. ; Ш серологическое исследование (ИФА, РА и РПГА). 4. Неспецифические методы исследования: Ш общий анализ крови; Ш общий анализ мочи; Ш копрограмма. 5. Инструментальные методы исследования: Ш ректороманоскопия; Ш колоноскопия.
 9. Лечение ОКИ Госпитализация больных ОКИ осуществляется: - в обязательном порядке (при некоторых нозологических формах); - по клиническим показаниям; - по эпидемическим показаниям. Лечение комплексное и включает: Ш режим; Ш диету; Ш этиотропные препараты с учетом чувствительности к ним возбудителей; Ш дезинтоксикационные препараты; Ш регидратационные растворы; Ш симптоматические препараты; Ш сорбенты; Ш эубиотики.
9. Лечение ОКИ Госпитализация больных ОКИ осуществляется: - в обязательном порядке (при некоторых нозологических формах); - по клиническим показаниям; - по эпидемическим показаниям. Лечение комплексное и включает: Ш режим; Ш диету; Ш этиотропные препараты с учетом чувствительности к ним возбудителей; Ш дезинтоксикационные препараты; Ш регидратационные растворы; Ш симптоматические препараты; Ш сорбенты; Ш эубиотики.
 10. Профилактика ОКИ 1. Вакцинация (при некоторых заболеваниях). 2. Проведение санитарно-гигиенических мероприятий по улучшению водоснабжения и санитарного состояния населенных пунктов. 3. Постоянный эпидемиологический надзор.
10. Профилактика ОКИ 1. Вакцинация (при некоторых заболеваниях). 2. Проведение санитарно-гигиенических мероприятий по улучшению водоснабжения и санитарного состояния населенных пунктов. 3. Постоянный эпидемиологический надзор.
 11. Программа ВОЗ по ОКИ В совместном докладе Детского фонда ООН (ЮНИСЕФ) и Всемирной организации здравоохранения (ВОЗ) перечислены следующие основные профилактические мероприятия: повышение уровня личной гигиены. Эксперты уверены в том, что простое регулярное мытье рук с мылом уже само по себе способно значительно исправить сложившуюся ситуацию; улучшение санитарных условий жизни; постоянный доступ к чистой питьевой воде; грудное вскармливание новорожденных; массовая вакцинация против ротавируса, который примерно в 40 процентах случаев выступает в качестве возбудителя «инфекционной диареи» .
11. Программа ВОЗ по ОКИ В совместном докладе Детского фонда ООН (ЮНИСЕФ) и Всемирной организации здравоохранения (ВОЗ) перечислены следующие основные профилактические мероприятия: повышение уровня личной гигиены. Эксперты уверены в том, что простое регулярное мытье рук с мылом уже само по себе способно значительно исправить сложившуюся ситуацию; улучшение санитарных условий жизни; постоянный доступ к чистой питьевой воде; грудное вскармливание новорожденных; массовая вакцинация против ротавируса, который примерно в 40 процентах случаев выступает в качестве возбудителя «инфекционной диареи» .


