диагностика ревматология.ppt
- Количество слайдов: 34

Диагностические критерии БОЛЕЗНИ БЕХТЕРЕВА РЕАКТИВНОГО АРТРИТА ПСОРИАТИЧЕСКОГО АРТРИТА
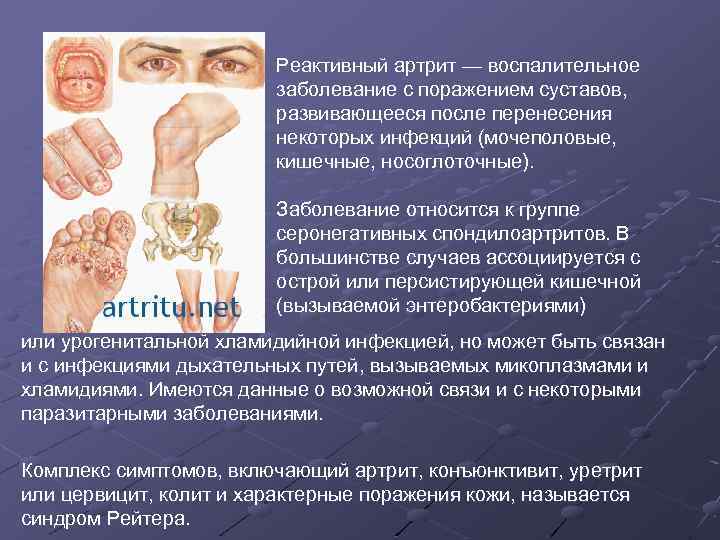
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные). Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями. Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.

СИМПТОМЫ РЕАКТИВНОГО АРТРИТА - характерный суставной синдром; - клинику урогенитальной инфекции; - внесуставные поражения (кожи и слизистых оболочек); - поражения позвоночника (обычно сакроилеит); - висцеральные поражения; - системную воспалительную реакцию. Суставной синдром (обязательное проявление заболевания) характеризуется: – асимметричным олигоартритом (воспалением 2 -3 суставов или суставных групп) с поражением суставов ног (коленных, голеностопных, плюснефаланговых и межфаланговых) и тендовагинитом (ахиллобурситом); – началом первого эпизода артрита в период до 30 дней после полового контакта, со средним интервалом в 14 дней между появлением урогенитальных симптомов и артритом; – болью и ригидностью с отеком или без него в области прикрепления мышц, сухожилий и связок, особенно ахиллова сухожилия и плантарной фасции, к пяточной кости, что часто ведет к затруднениям при ходьбе.

Суставной синдром (обязательное проявление заболевания) характеризуется: асимметричным олигоартритом (воспалением 2 -3 суставов или суставных групп) с поражением суставов ног (коленных, голеностопных, плюснефаланговых и межфаланговых) и тендовагинитом (ахиллобурситом); – началом первого эпизода артрита в период до 30 дней после полового контакта, со средним интервалом в 14 дней между появлением урогенитальных симптомов и артритом; – болью и ригидностью с отеком или без него в области прикрепления мышц, сухожилий и связок, особенно ахиллова сухожилия и плантарной фасции, к пяточной кости, что часто ведет к затруднениям при ходьбе. Клинические признаки артрита. 1. Боль в суставе/суставах: - ощущается во всем суставе; - связана с движениями и суточным ритмом (при любых движениях, усиливается в покое и ночью); - сопряжена с амплитудой движений в суставе (при движениях во всех плоскостях, нарастающая с увеличением амплитуды движений); - обычно тупая, ноющая, выкручивающая.

2. Скованность – субъективное ощущение препятствия движению, которое, как правило, наиболее выражено сразу после пробуждения, периода отдыха или неактивности. Скованность обусловлена нарушением оттока жидкости из воспаленного сустава в покое, уменьшается или проходит при возобновлении движений в суставе. Продолжительность и выраженность скованности отражают степень местного воспаления. 3. Припухлость – преходящее увеличение в размерах и изменение контура сустава, обусловленные как накоплением экссудата в полости сустава, так и отеком периартикулярных тканей. Наиболее отчетливо припухлость выявляется на разгибательных (тыльных) поверхностях локтевых и лучезапястных суставов, на кисти, коленных и голеностопных суставах и стопе. 4. Повышение температуры суставов также является признаком воспаления. Определяется проведением тыльной стороной ладони по поверхности сустава.
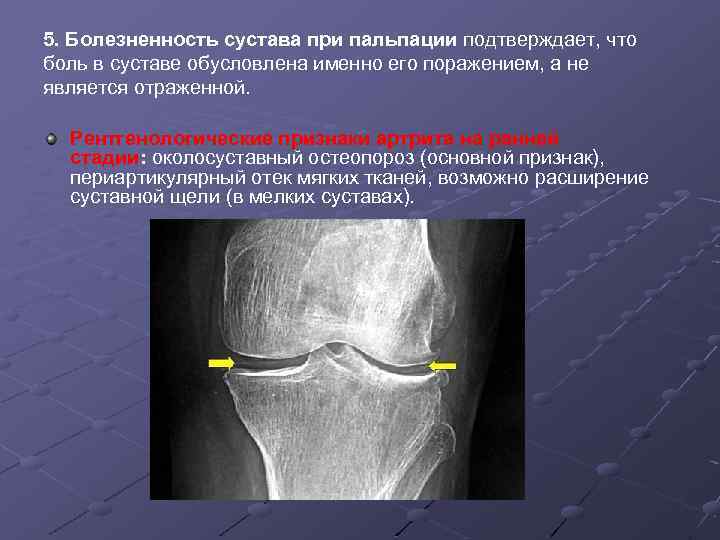
5. Болезненность сустава при пальпации подтверждает, что боль в суставе обусловлена именно его поражением, а не является отраженной. Рентгенологические признаки артрита на ранней стадии: околосуставный остеопороз (основной признак), периартикулярный отек мягких тканей, возможно расширение суставной щели (в мелких суставах).

Клиника урогенитальной инфекции Признаки и симптомы урогенитальной инфекции обусловлены главным образом цервицитом и уретритом, а также их осложнениями. У женщин симптомами урогенитальной инфекции примерно в 30% случаев являются: - слизисто-гнойный цервицит; - гнойные выделения из влагалища; - боль в нижней части живота; - посткоитальное или межменструальное кровотечение; - дизурия; - признаки воспалительного заболевания органов малого таза, хроническая боль в области органов малого таза. У мужчин примерно в 75% случаев урогенитальная инфекция сопровождается следующими симптомами: - выделениями из уретры; - дизурией; - признаками эпидидимита или простатита.

Симптомы, характерные как для мужчин, так и для женщин: - аноректальные выделения и дискомфорт; - конъюнктивит. Внесуставные поражения 1. Раздражение глаз с краснотой или без нее, фотофобия или ослабление зрительной активности (конъюнктивит) имеют место у 20 -25% больных с реактивным артритом, ирит менее распространен и выявляется только у 2 -11% пациентов. Редко могут наблюдаться изъязвления роговицы и кератит, описаны оптический неврит и задний увеит. 2. Псориазиформные высыпания в виде типичных бляшек или каплевидный псориаз отмечаются у 12, 5% больных; дистрофия ногтей – у 6 -12%; типичные псориатические очаги на половых органах (кольцевидный баланит или вульвит) – у 14 -40%; географический язык – примерно у 16%; пустулезный псориаз на подошвах стоп (кератодерма бленноррагическая) – у 33%. Последняя иногда встречается на ладонях рук. Стоматит и изъязвления полости рта выявляются примерно у 10% пациентов.

Поражения позвоночника Боль в нижней части спины и ригидность типичны для дебюта заболевания, признаки сакроилеита (положительные симптомы Кушелевского) наблюдаются у 10% пациентов. При этом рентгенологические признаки одностороннего сакроилеита выявляются примерно у половины больных. Висцеральные поражения 1. Патология почек (протеинурия, микрогематурия и асептическая лейкоцитурия) наблюдается в 50% случаев и обычно бессимптомна. Гломерулонефрит и Ig. A-нефропатия встречаются редко. 2. Ишемические очаги в сердце почти всегда бессимптомны, возможны тахикардия и изредка перикардит, а также поражение аортального клапана. Нарушения ЭКГ, в том числе задержка проводимости, регистрируются у 5 -14% пациентов. 3. Редкие проявления включают поражения нервной системы (менингоэнцефалит и периферические параличи).

Системная воспалительная реакция Системные симптомы недомогания, усталости, потеря веса и лихорадка встречаются примерно у 10% пациентов. Практические у всех больных в клиническом анализе крови повышена скорость оседания эритроцитов (СОЭ). Диагностические исследования при реактивном артрите: - клинический анализ крови (выявление повышения СОЭ); - клинический анализ мочи (определение патологии почек и уретрита); - исследование первой порции мочи (для подтверждения уретрита); - культуральный урогенитальный тест (выявление этиологического агента); - функциональные тесты почек и печени; - выявление НLA-B 27; - рентген пораженных и крестцово-подвздошных суставов; - ЭКГ; - эхокардиограмма; - офтальмологический осмотр (при поражении глаз); - тесты на исключение других ревматических болезней (определение ревматоидного фактора [ревматоидный артрит] и мочевой кислоты в сыворотке крови [подагра]).

КРИТЕРИИ ДИАГНОЗА 1. Типичное поражение суставов (периферическое, асимметричное, олигоартикулярное, нижних конечностей, особенно коленных и голеностопных суставов). 2. Верификация возбудителя: - во входных воротах (соскоб из уретры); - специфические антитела в крови в достоверных титрах; - субстрат возбудителя посредством полимеразной цепной реакции или специфических моноклональных антител. 3. Наличие HLA-B 27 антигена. 4. Типичный анамнез (уретрит) и/или клинические проявления урогенитальной инфекции. Для постановки окончательного диагноза реактивного артрита достаточно наличия первых двух критериев, критерии 3 и 4 являются вспомогательными
БОЛЕЗНЬ БЕХТЕРЕВА или Анкилозирующий спондилоартрит — хроническое системное заболевание суставов с преимущественной локализацией процесса в крестцово-подвздошных сочленениях, суставах позвоночника и паравертебральных мягких тканях.

Для диагностики болезни Бехтерева применяют различные методы. 1. Клинические функциональные пробы. Симптомы для выявления сакроилеита: симптом Кушелевского (I): больной лежит на спине на твердом основании. Врач кладет руки на гребешки подвздошных костей спереди и резко надавливает на них. При наличии воспалительных изменений в коленно-подвздошных суставах возникает боль в области крестца; симптом Кушелевского (II): больной лежит на боку, врач кладет руки на область подвздошной кости и рывком надавливает на нее. Больной при этом ощущает боль в области крестца; симптом Кушелевского (III): больной лежит на спине, одна нога согнута в коленном суставе и отведена в сторону. Врач одной рукой упирается на этот коленный сустав, а другой рукой надавливает на противоположную подвздошную кость. Пациент при этом ощущает боль в области коленно-подвздошного сустава. Затем проверяется наличие болезненности в области другого коленно-подвздошного сустава;

симптом Макарова (I) характеризуется возникновением боли при поколачивании диагностическим молоточком в области коленноподвздошных суставов; симптом Макарова (II): пациент лежит на спине, врач захватывает правой кистью левую нижнюю конечность, а левой - правую нижнюю конечность обследуемого выше голеностопного сустава, просит больного расслабить мышцы ног, а затем быстро раздвигает и сближает его нижние конечности, что сопровождается болями в крестцово-подвздошной области. Диагностические пробы для выявления болевого синдрома и огранигения подвижности позвоночника: - определение болезненности по ходу остистых отростков позвоночника, а также в паравертебральных точках; - симптом Зацепина - болезненность при надавливании у места прикрепления к позвонкам X-XI-XII ребер, связанная с воспалительным процессом в реберно-позвоночных сочленениях;

- проба Верещаковского: больной стоит спиной к врачу, врач кладет кисти рук ладонями вниз на гребни подвздошных костей и, постепенно надавливая, пытается углубиться в промежуток между реберным краем и гребешком подвздошной кости. При наличии у пациента воспалительного процесса в мышцах живота и спины кисти врача наталкиваются на резкое сопротивление этих мышц; - симптом Форестье: больной стоит спиной к стене, пытаясь прикоснуться к ней пятками, туловищем и головой, что в норме делается свободно. При болезни Бехтерева вследствие наличия кифоза одна их этих частей тела больного не соприкасается со стеной; - определение подвижности в шейном отделе позвоночника. От VII шейного позвонка отмеряют вверх 8 см и делают отметку. Затем просят больного максимально наклонить голову вниз и снова измеряют это расстояние. У здоровых лиц оно увеличивается на 3 см. При поражении шейного отдела позвоночника это расстояние увеличивается незначительно или не изменяется. У обследуемых с короткой шеей данная проба считается неинформативной;

- проба подбородок-грудина: при поражении шейного отдела позвоночника остается расстояние между подбородком и грудиной при максимальном наклоне головы вперед; - проба Отта - для определения подвижности в грудном отделе позвоночника. От VII шейного позвонка вниз отмеряют 30 см и делают отметку. Затем расстояние между указанными точками измеряют повторно при максимальном наклоне обследуемого вперед. У здоровых людей это расстояние увеличивается на 4 -5 см, а у больных болезнью Бехтерева практически не изменяется; - определение ограничения дыхательных экскурсий грудной клетки: Измерение производится сантиметровой лентой на уровне IV ребра. В норме разница окружности грудной клетки между максимальным вдохом и выдохом составляет 6 -8 см. При развитии анкилоза реберно-позвоночных суставов эта разница уменьшается до 1 -2 см. При наличии эмфиземы легких проба не информативна;

- проба Шобера (выявления ограничения подвижности в поясничном отделе позвоночника). От V поясничного позвонка отмеряется вверх 10 см, и в данной точке делается отметка. При максимальном наклоне вперед у здоровых лиц это расстояние увеличивается на 4 -5 см, а у больных болезнью Бехтерева оно практически не изменяется; - проба Томайера (оценка общей подвижности позвоночника). Проводится путем измерения в сантиметрах расстояния от среднего пальца вытянутых рук до пола при максимальном наклоне вперед. Это расстояние в норме равно «О» , а при ограничении сгибания позвоночника оно значительно увеличивается; - позвоночный индекс (ПИ) определяется (в см) путем складывания показателей: расстояния подбородок - яремная вырезка грудины при максимальном отклонении головы назад, пробы Отта, пробы Шобера и дыхательной экскурсии грудной клетки, а затем вычитания из полученной суммы показателя пробы Томайера. Величина ПИ в норме составляет в среднем 27 -30 см и оценивается в динамике. Снижение ПИ в динамике свидетельствует о прогрессировании ограничения подвижности позвоночника.
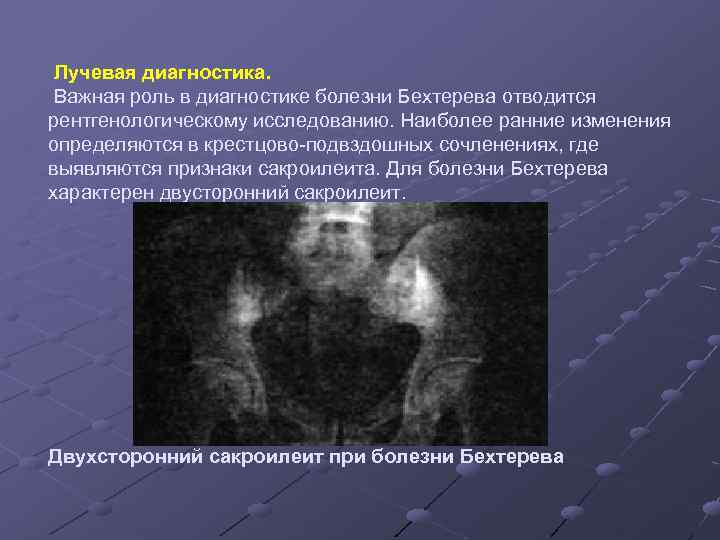
Лучевая диагностика. Важная роль в диагностике болезни Бехтерева отводится рентгенологическому исследованию. Наиболее ранние изменения определяются в крестцово-подвздошных сочленениях, где выявляются признаки сакроилеита. Для болезни Бехтерева характерен двусторонний сакроилеит. Двухсторонний сакроилеит при болезни Бехтерева

Выделяют следующие стадии сакроилеита: 1 -я стадия - нечеткость контуров костных сочленений, расширение суставной щели, умеренный субхондральный склероз; 2 -я стадия - сужение суставной щели, выраженный субхондральный склероз, единичные эрозии; 3 -я стадия - частичный анкилоз крестцово-подвздошных сочленений; 4 -я стадия - полный анкилоз крестцово-подвздошных сочленений.
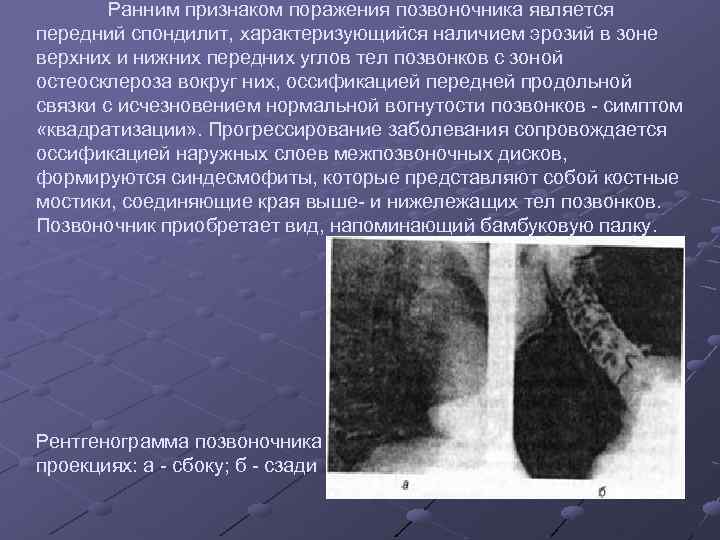
Ранним признаком поражения позвоночника является передний спондилит, характеризующийся наличием эрозий в зоне верхних и нижних передних углов тел позвонков с зоной остеосклероза вокруг них, оссификацией передней продольной связки с исчезновением нормальной вогнутости позвонков - симптом «квадратизации» . Прогрессирование заболевания сопровождается оссификацией наружных слоев межпозвоночных дисков, формируются синдесмофиты, которые представляют собой костные мостики, соединяющие края выше- и нижележащих тел позвонков. Позвоночник приобретает вид, напоминающий бамбуковую палку. Рентгенограмма позвоночника при болезни Бехтерева в двух проекциях: а - сбоку; б - сзади

В поздних стадиях заболевания развивается диффузный остеопороз тел позвонков. При наличии энтезопатий могут определяться очаги деструкции костной ткани в местах прикрепления к пяточной кости ахиллова сухожилия. Периостит и участки остеосклероза могут наблюдаться в области крыльев подвздошных костей, седалищных бугров и большого вертела. При рентгенологическом исследовании периферических суставов выявляется два типа изменений: оссификация капсул, остеосклероз, остеофиты, анкилоз суставов (чаще тазобедренных); эрозивный артрит с преимущественной локализацией в плюснефаланговых и межфаланговых суставах стоп. На ранней стадии заболевания рентгенологические изменения в позвоночнике могут отсутствовать, в этом случае целесообразно выполнить компьютерную томографию (КТ) крестцово-подвздошных сочленений и поясничного отдела позвоночника. Проведение магнитно-резонансной томографии ( МРТ) показано с целью выявления ранних изменений в тазобедренных суставах и илеосакральных сочленениях. МРТ позволяет выявить синовит, капсулит, деструкции головки бедра, эрозии, склеротические изменения, анкилоз. Кроме того, МРТ дает возможность уточнить изменения в позвоночнике по типу переднего и заднего спондилита, вовлечение реберно-позвоночных суставов, асимметричный синовит крупных суставов, тарзит, пери- и синхондроз лонного симфиза и грудины.

При наличии клинических признаков анкилозирующего спондилоартрита и отрицательных данных КТ целесообразно выполнить сцинтиграфию костей скелета с Тc 99 m-пирофосфатом. Данные лабораторных исследований Из лабораторных данных наиболее информативными являются: наличие HLA-B 27, повышение СОЭ до 30 -60 мм/ч и гипохромная анемия. Из биохимических показателей отмечается повышение СРВ, сиаловых кислот, фибриногена, α-1, α-2 и γ-глобулинов (в активной фазе заболевания). Изменения иммунологического статуса у больных болезнью Бехтерева отражают степень иммуновоспалительной фазы заболевания. При высокой степени активности отмечается повышение уровня циркулирующих иммунных комплексов, увеличение содержания в сыворотке крови иммуноглобулинов класса М и G. ).

Критерии диагноза болезни Бехтерева. Нью-Йоркские критерии: - сакроилеит 3 -4 -й стадии и один клинический критерий; - двусторонний сакроилеит 2 -й стадии или односторонний сакроилеит 3 -4 -й стадии с одним клиническим критерием или одновременно с двумя достоверными критериями (вторым и третьим).

Ранние диагностические критерии анкилозирующего спондилоартрита: 1) генетический: наличие HLA-B 27 - 1, 5 балла; 2) клинические: боль в позвоночнике воспалительного типа (должны присутствовать 4 из 5 признаков: начало в возрасте до 40 лет; постепенное начало; длительность более 3 мес. ; связь с утренней скованностью; улучшение состояния после физических упражнений) - 1 балл; боль в пояснице, иррадиирующая в ягодицы или по задней поверхности бедер, спонтанная или проведении нагрузочных тестов на сакроилеальные сочленения - 1 балл; боль в грудной клетке - спонтанная или при сдавлении, или ее ограниченная экскурсия (менее 2, 5 см) - 1 балл; периферический артрит или боль в пятках - 1 балл; передний увеит - 1 балл; снижение подвижности шейного или грудного отделов позвоночника в трех плоскостях - 1 балл;

3) лабораторные: повышение СОЭ (в возрасте моложе 50 лет: у мужчин - более 15 мм/ч, у женщин - более 25 мм/ч; в возрасте старше 50 лет: у мужчин - более 20 мм/ч, у женщин - более 30 мм/ч) - 1 балл; 4) рентгенологические: позвоночные симптомы (синдесмофиты, квадратные позвонки, поражение апофизеальных или костовертебральных суставов) - 1 балл. Сумма баллов больше 3, 5 указывает на наличие раннего анкилозирующего спондилоартрита.
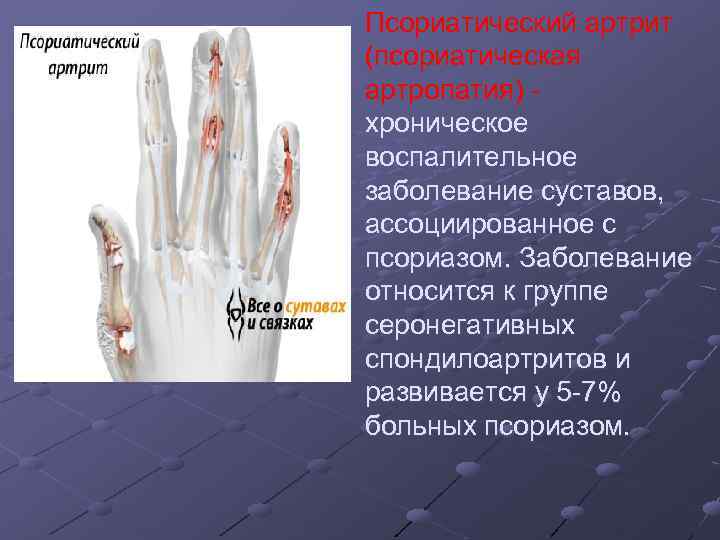
Псориатический артрит (псориатическая артропатия) - хроническое воспалительное заболевание суставов, ассоциированное с псориазом. Заболевание относится к группе серонегативных спондилоартритов и развивается у 5 -7% больных псориазом.

Этиология и патогенез псориатического артрита неизвестны. Наибольшее значение придается генетическим и аутоиммунным механизмам, а также средовым факторам, в качестве которых выступает инфекция. Участие наследственных факторов подтверждается тем, что у 40% близких родственников больных псориазом выявляется суставный синдром (Gladman), а также обнаружением у больных HLA-типов B 13 B 16, В 17, В 27, В 38, В 39, DR 4, DR 7. О роли иммунных механизмов говорят отложение иммуноглобулинов в коже и в синовии пораженных суставов, увеличение уровня Ig. A и Ig. G и выявление в крови больных ЦИК, а также антител к компонентам кожи и антиядерных антител в крови больных, уменьшение Тсупрессорной функции лимфоцитов. В ряде случаев обнаруживается дефицит Т-хелперной функции.

Как правило, суставы поражаются в виде моно- и олигоартрита. Псориатическому артриту свойственно вовлечение в дебюте болезни суставов-исключений для ревматоидного артрита - межфалангового сустава I пальца и проксимального межфалангового сустава V пальца. Характерно поражение всех суставов одного пальца кисти, что сопровождается тендовагинитом сгибателей, и пораженный палец приобретает сосискообразную форму. Наиболее это типично для пальцев стоп. Кожа над пораженными суставами имеет багровосинюшную окраску. Выделяют 5 клинических форм псориатического артрита: -Асимметричный олигоартрит. - Артрит дистальных межфаланговых суставов. - Симметричный ревматоидноподобный артрит. - Мутилирующий (обезображивающий) артрит. - Псориатический спондилит.

1. Псориатический асимметричный олигоартрит - наиболее частая форма поражения суставов при псориазе (70% всех форм псориатического артрита). 2. Артриты дистальных межфаланговых суставов - самое типичное проявление псориатического артрита, но обычно редко бывает изолированным, а чаще сочетается с поражением других суставов. 3. Симметричный ревматоидноподобный артрит - эта форма характеризуется поражением пястно-фаланговых и проксимальных межфаланговых суставов пальцев кистей. В отличие от ревматоидного артирита, для этой формы псориатического артрита характерна беспорядочная деформация суставов, при этом длинные оси пальцев направлены в разные стороны (для ревматоидного артирита характерна однонаправленная локтевая девитация пальцев кистей). 4. Мутилирующий (обезображивающий) артрит характеризуется тяжелым деструктивным артритом дистальных отделов конечностей, прежде всего пальцев кистей и стоп. При этом развивается остеолиз и пальцы укорачиваются, деформируются. Часто эта форма псориатического артрита сочетается с поражением позвоночника. Мутилирующая форма чаще наблюдается у больных с тяжелыми кожными проявлениями псориаза.

5. Псориатический спондилит наблюдается у 40 -45% больных и обычно сочерается с периферическим артритом. Клиническая картина очень похожа на клинику болезни Бехтерева (воспалительные боли в поясничном отделе позвоночника, последовательный переход воспалительного процесса на грудной, шейный отделы, ребернопозвоночные суставы, развитие «позы просителя» ). Однако возможны отличия от болезни Бехтерева - не всегда процесс последовательно переходит от поясничного отдела к верхним отделам позвоночника, не всегда резко ограничена подвижность позвоночника, возможно вообще бессимптомное течение спондилита. Наряду с поражением суставов могут наблюдаться мышечные и фасциальные боли, поражение грудинно-ключичных, акромиальноключичных суставов, ахиллобурсит, подпяточный бурсит, поражение глаз (конъюнктивит, иридоциклит), очень редко амилоидоз почек.

Злокачественная форма псориатического артрита наблюдается очень редко и характеризуется следующими признаками: - тяжелым псориатическим поражением кожи, суставов позвоночника; - гектической лихорадкой; - истощением больного; - генерализованным полиартритом с резко выраженными -- болями и развитием фиброзных анкилозов; - генерализованной лимфаденопатией; - поражением сердца, почек, печени, нервной системы, глаз.

Диагностические критерии - Поражение дистальных межфаланговых суставов кистей и стоп, в частности, больших пальцев стоп. Суставы болезненны, припухшие, кожа над ними синюшная или багрово-синюшная. - Одновременное поражение пястно-фалангового или плюснефалангового проксимального и дистального межфалангового суставов одного и того же пальца, что обусловливает его диффузную припухлость ( «палец-сосиска» ). - Раннее поражение большого пальца стопы. - Талалгия (боли в пятках). - Наличие кожных псориатических бляшек, поражения ногтей (симптом «наперстка» , помутнение ногтевых пластинок, их продольная и поперечная исчерченность). - Случаи псориаза у родственников. - Отрицательные реакции на РФ. - Рентгенологические проявления: остеолиз с разноосевыми смещениями костей, периостальные наложения, отсутствие околосуставного остеопороза. - Рентгенологические признаки паравертебральных оссификаций (кальцификации).

Клинические или рентгенологические признаки сакроилеита. Диагноз псориатического артрита достоверен при наличии 3 критериев, причем среди них должен быть обязательно 5, 6 или 8 -й критерии. При выявлении РФ для подтверждения диагноза необходимы еще 2 критерия, и среди этих 5 критериев обязательно должны быть 5 -й и 8 -й.

Лабораторные данные - Общий анализ крови: увеличение СОЭ, лейкоцитоз, гипохромная анемия. - Биохимический анализ крови: повышение уровня серомукоида, фибриногена, сиаловых кислот, кислой фосфатазы, альфа 2 - и у-глобулинов. - Исследование крови на РФ - отрицательный результат. - Исследование синовиальной жидкости - высокий цитоз (более 5× 109/л), нейтрофилез, муциновый сгусток рыхлый, вязкость низкая.
диагностика ревматология.ppt