остеоартроз.pptx
- Количество слайдов: 18
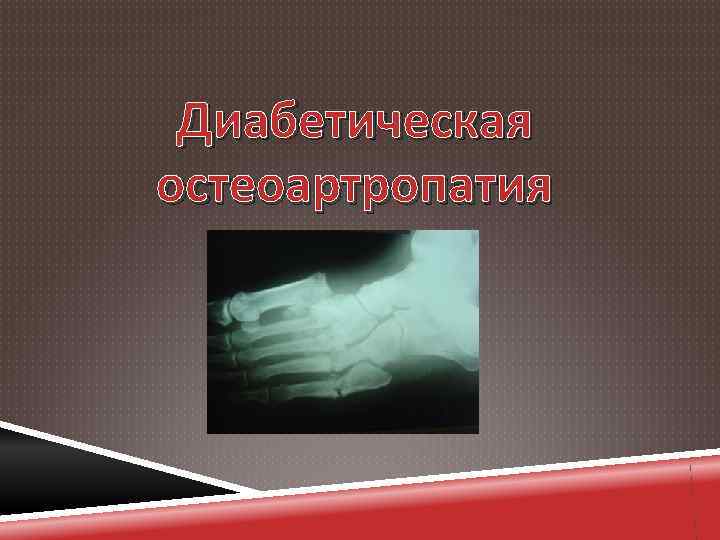
Диабетическая остеоартропатия

Диабетическая остеоартропатия - относительно безболевая, прогрессирующая, деструктивная артропатия одного или нескольких суставов, сопровождающаяся неврологическим дефицитом Развивается у лиц с длительно некомпенсированным, лабильно текущим инсулинозависимым сахарным диабетом. Частота диабетической остеоартропатии (специфического поражения косте й и суставов) колеблется от 5 до 23% всех случаев сахарного диабета.

Этиопатогенез К диабетической остеоартропатии приводит особая форма диабетической нейропатии с преимущественным поражением миелиновых нервных волокон и относительной сохранностью безмиелиновых. Это вызывает нарушение тонуса микрососудов, которое влечет за собой усиление кровотока в костной ткани.

Этиопатогенетические факторы развития диабетической остеоартропатии: • нейротравматический фактор - моторная и сенсорная (посредством утраты проприоцептивных рефлексов) формы нейропатии приводят к нарушениям биомеханики стопы; результатом этого является аномальная нагрузка на отдельные суставы стопы при ходьбе, приводящая через некоторое время к их деструкции; • нейроваскулярный фактор - артериовенозное шунтирование крови (вследствие деиннервационного диабетического полинейроспатисческого пареза сосудистой стенки с нарушением ауторегуляции) через сосудистое русло костной ткани, приводит к аномальному усилению кровотока в костной ткани в развитию локальной остеопении, как следствие к развитию остеоартропатии

После манифестации диабетической остеоартропатии процесс проходит четыре стадии: • первая стадия – острая - отек стопы, умеренная гиперемия и местная гипертермия; боли и лихорадка нехарактерны; рентгенография может не выявлять деструктивных изменений (на этой стадии они представлены лишь микропереломами); обнаруживается остеопороз костей стоп; • вторая стадия – подострая - фрагментация костей и начало деформации стопы; в типичных случаях происходит уплощение свода стопы на пораженной стороне; отек и воспалительные явления в этой стадии уменьшаются; рентгенологически определяются фрагментации костных структур;

• третья стадия – хроническая -выраженная деформация стопы, наличие спонтанных переломов и вывихов; вид деформации зависит от локализации поражения; в типичных случаях нагрузки на стопу при ходьбе приводят к деформации по типу «пресс-папье» или «стопы-качалки» ; это сопровождается вальгусной деформацией внутреннего края стопы в области предплюсны, клювовидной деформацией пальцев; рентгенологически определяется фрагментация костей, выраженная деформация скелета, периостальное и параоссальное обызвествление; функция скелета стопы полностью нарушается, в тяжелых случаях стопу можно образно сравнить с «мешком с костями» ; • четвертая стадия - стадия осложнений - перегрузка отдельных участков деформированной стопы приводит к образованию язвенных дефектов; при их инфицировании возможно развитие флегмоны стопы, остеомиелита, гангрены.

Диабетическая остеоартропатия диагностируется на основании: • клинической картины; • анамнеза; • рентгенологических признаков.
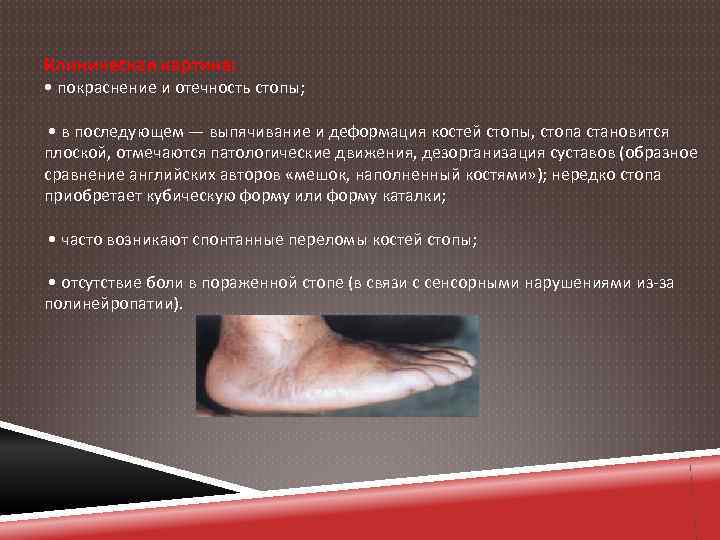
Клиническая картина: • покраснение и отечность стопы; • в последующем — выпячивание и деформация костей стопы, стопа становится плоской, отмечаются патологические движения, дезорганизация суставов (образное сравнение английских авторов «мешок, наполненный костями» ); нередко стопа приобретает кубическую форму или форму каталки; • часто возникают спонтанные переломы костей стопы; • отсутствие боли в пораженной стопе (в связи с сенсорными нарушениями из-за полинейропатии).
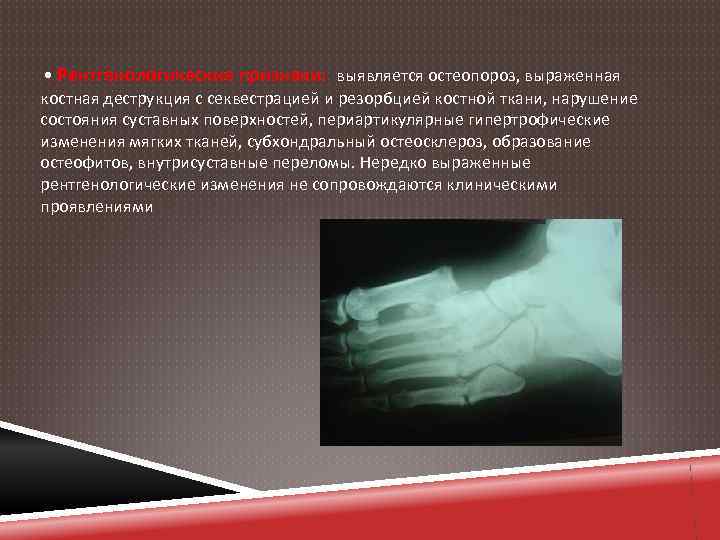
• Рентгенологические признаки: выявляется остеопороз, выраженная костная деструкция с секвестрацией и резорбцией костной ткани, нарушение состояния суставных поверхностей, периартикулярные гипертрофические изменения мягких тканей, субхондральный остеосклероз, образование остеофитов, внутрисуставные переломы. Нередко выраженные рентгенологические изменения не сопровождаются клиническими проявлениями

Программа обследования: Осмотр и пальпация стоп и голеней. Следует обратить внимание на следующие признаки (цит. по М. Б. Анциферову с соавт. , 1995): • цвет конечностей: красный (при невропатических отеках или артропатии Шарко); бледный, цианотичный (при ишемии); • деформации: молотообразные, крючковатые пальцы стоп, hallux valgus выступающие головки метатарзальных костей стопы, артропатия Шарко; • отеки: двусторонние — нейропатические (дифференцировать с сердечной и почечной недостаточностью); односторонние — при инфицированном поражении или артропатии Шарко;

• состояние ногтей: атрофичные при нейропатии и ишемии; изменение окраски при наличии грибкового поражения; • гиперкератозы особенно выражены при нейропатии на участках стопы, испытывающих давление, в первую очередь в области проекции головок метатарзальных костей; • язвенные поражения: при нейропатических формах — на подошве, при нейроишемических — акральные некрозы; • пульсация: на тыльной и заднеберцовой артериях стопы снижена или отсутствует с обеих сторон при нейроишемической форме и нормальная при нейропатической форме.

для ИСКЛЮЧЕНИЯ ВОЗМОЖНЫХ ВОСПАЛИТЕЛЬНЫХ ИЗМЕНЕНИЙ КОСТНЫХ СТРУКТУР ВСЛЕДСТВИИ ПРОЯВЛЕНИЯ ДРУГОГО ЗАБОЛЕВАНИЯ (флегмоны стопы, острого тромбофлебита, подагрического артрита, ревматических поражений суставов и др. ) проводят: • рентгенографиию стоп (хотя в острой фазе могут присутствовать лишь неспецифические изменения в виде остеопороза); • магнитно-резонансную томографию стоп; • сцинтиграфию скелета стопы; • возможна оценка биохимических маркеров распада костной ткани (гидроксипролина, дезоксипиридинолина, фрагментов коллагена и др. ) и маркеров перестройки костной ткани, отражающих активность остеобластов - щелочная фосфатаза и др. (но уровень этих веществ во многом зависит от активности процессов распада костной ткани в скелете в целом).

При наличии рентгенографических признаков деструкции кости необходимо выяснить: ИМЕЕТ ДЕСТРУКЦИЯ НЕИНФЕКЦИОННУЮ (ДИАБЕТИЧЕСКАЯ ОСТЕОАРТРОПАТИЯ) ИЛИ ИНФЕКЦИОННУЮ (ОСТЕОМИЕЛИТ) ПРИРОДУ. • данные анализа крови: нейтрофильный лейкоцитоз характерен (хотя и необязателен) для остеомиелита, но не для диабетической остеоартропатии; • рентгенография: об остеомиелите свидетельствуют также некоторые рентгенологические признаки (реакция надкостницы); • наличие свища, зондирование костных структур в дне раны; • сцинтиграфия скелета с введением лейкоцитов с радиоактивной меткой; • биопсия кости - «золотой стандарт» в определении природы деструкции костной ткани.

ЛЕЧЕНИЕ: Единственным эффективным методом лечения острой стадии ДОАП является разгрузка пораженного сустава с помощью индивидуальной разгрузочной повязки Total Contact Cast, которая должна быть наложена пациенту сразу после установления диагноза.

Также применяются лекарственные препараты, влияющие на метаболизм костной ткани. Препараты, тормозящие процесс резорбции костной ткани: • бифосфонаты - отечественный бифосфонат первого поколения ксидифон (этидронат) назначается по 15 -25 мл готового раствора натощак прерывистыми курсами (например, первые 10 дней каждого месяца), так как постоянный его прием создает риск остеомаляции; современные бифосфонаты - фосамакс (алендронат) и другие - применяются в постоянном режиме и более эффективны; доза фосамакса - 10, 0 мг (одна таблетка) натощак ежедневно; • кальцитонин - кальцитонин (миакальцик) применяется подкожно или внутримышечно по 100 МЕ один раз в день (обычно 1 -2 недели), далее - в виде назального аэрозоля по 200 МЕ ежедневно.

Препараты, стимулирующие образование костной ткани: • активные метаболиты витамина Д 3 (альфа Д 3 -Тева и др. ) - Альфа Д 3 -Тева применяется по 0, 5 -1 мкг/сут (2 -4 капсулы) после еды; Альфа Д 3 -Тева способствует улучшению абсорбции кальция в кишечнике и активации процессов костного ремоделирования, обладает способностью подавлять повышенный уровень паратиреоидного гормона, усиливать нервно-мышечную проводимость, уменьшая проявления миопатии; длительная терапия Альфа Д 3 -Тева способствует уменьшению болевого синдрома, повышению мышечной силы, координации движений, снижению риска падений и переломов костей; частота побочных реакций на фоне длительной терапии Альфа Д 3 -Тева остается низкой; • анаболические стероиды.

Лечение хронической стадии нейроостеоартропатии: • постоянное ношение сложной ортопедической обуви; • при поражении голеностопного сустава постоянное ношение индивидуально изготовленного ортеза; • адекватный подиатрический уход с целью профилактики развития хронических раневых дефектов в зонах избыточного нагрузочного давления на стопе; • при формировании выраженных деформаций стопы и рецидивирующих раневых дефектах в зоне деформации – хирургическая ортопедическая коррекция. Профилактика диабетической нейроостеоартропатии: • поддержание длительной стойкой компенсации углеводного обмена; • своевременное выявление и динамическое наблюдение за пациентами группы риска развития ДОАП.

Спасибо за внимание
остеоартроз.pptx