АЛЛЕРГИЧЕСКИЕ ДЕРМАТИТЫ.PPT
- Количество слайдов: 160
 Дерматозы аллергического генеза
Дерматозы аллергического генеза
 ДЕРМАТОЗЫ АЛЛЕРГИЧЕСКОГО ГЕНЕЗА · Контактный дерматит; · Контактный аллергический дерматит; · Атопический дерматит; · Экзема; · Нейродермит; · Крапивница и отек Квинке; · Токсидермии; · Лекарственная болезнь; · Профессионально обусловленные.
ДЕРМАТОЗЫ АЛЛЕРГИЧЕСКОГО ГЕНЕЗА · Контактный дерматит; · Контактный аллергический дерматит; · Атопический дерматит; · Экзема; · Нейродермит; · Крапивница и отек Квинке; · Токсидермии; · Лекарственная болезнь; · Профессионально обусловленные.
 Аллергические заболевания – приобретенные заболевания у лиц с конституционально генетической предрасположенностью, возникающие при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует всем четырем типам аллергических реакций (реагиновый, иммунокомплексный, цитотоксический, гиперчувствительность замедленного типа). Атопические заболевания – группа приобретенных аллергических заболеваний у лиц с конституционально генетической предрасположенностью, возникающих при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует только реагиновому типу.
Аллергические заболевания – приобретенные заболевания у лиц с конституционально генетической предрасположенностью, возникающие при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует всем четырем типам аллергических реакций (реагиновый, иммунокомплексный, цитотоксический, гиперчувствительность замедленного типа). Атопические заболевания – группа приобретенных аллергических заболеваний у лиц с конституционально генетической предрасположенностью, возникающих при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует только реагиновому типу.
 КОНТАКТНЫЙ ДЕРМАТИТ Контактный дерматит – воспаление кожи, возникающее при воздействии на нее экзогенных раздражите лей физической (механическое трение, давление, действие высокой и низкой температуры, различные виды излучения), химической (щелочи, кислоты, медикаменты, дезинфицирующие жидкости) или биологической (различные растения, гусеницы) природы. Контактные дерматиты бывают простыми и аллергическими в зависимости от того, является ли внешний раздражитель безусловным (облигатным) или условным, факультативным (аллергеном).
КОНТАКТНЫЙ ДЕРМАТИТ Контактный дерматит – воспаление кожи, возникающее при воздействии на нее экзогенных раздражите лей физической (механическое трение, давление, действие высокой и низкой температуры, различные виды излучения), химической (щелочи, кислоты, медикаменты, дезинфицирующие жидкости) или биологической (различные растения, гусеницы) природы. Контактные дерматиты бывают простыми и аллергическими в зависимости от того, является ли внешний раздражитель безусловным (облигатным) или условным, факультативным (аллергеном).
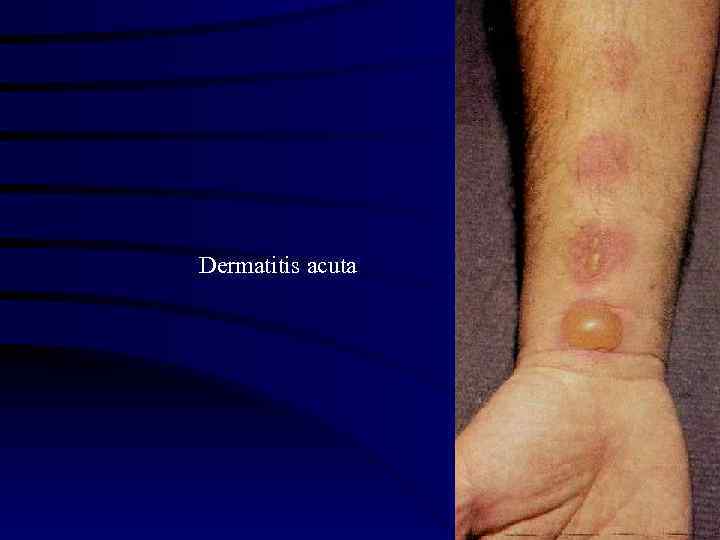 Dermatitis acuta
Dermatitis acuta
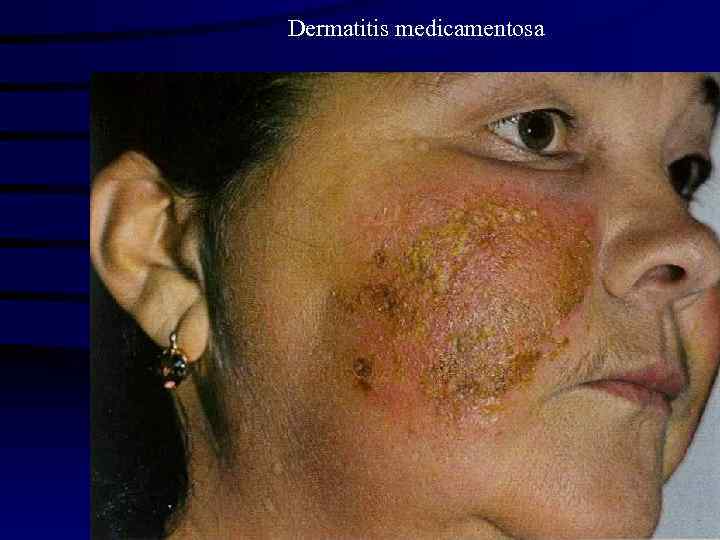 Dermatitis medicamentosa
Dermatitis medicamentosa
 Контактный простой дерматит Для развития простого контактного дерматита характерно отсутствие сенсибилизации к внешнему раздражителю, так как в его основе не лежит иммунологический конфликт. Большую группу простых контактных дерматитов составляют профессиональные дерматиты, т. к. наиболее часто они возникают у лиц, работающих с формалином, хромом, ртутью, скипидаром, антибиотиками, растворителями, крепкими щелочами, кислотами.
Контактный простой дерматит Для развития простого контактного дерматита характерно отсутствие сенсибилизации к внешнему раздражителю, так как в его основе не лежит иммунологический конфликт. Большую группу простых контактных дерматитов составляют профессиональные дерматиты, т. к. наиболее часто они возникают у лиц, работающих с формалином, хромом, ртутью, скипидаром, антибиотиками, растворителями, крепкими щелочами, кислотами.
 Контактный простой дерматит Клиника. Дерматит развивается остро и проявляется яркой краснотой и отечностью кожи, на фоне которых иногда видны мелкие пузырьки или пузыри, а иногда развивается некроз кожи. Субьективно больные испытывают чувство жжения и боль. Воспалительный процесс при простом контактном дерматите развивается исключительно на месте воздействия раздражающего фактора, поэтому для него характерны резкая отграниченность от здоровой кожи, отсутствие тенденции очага пора ения к периферическому росту, а также к диссеминации. ж После прекращения действия раздражителя простой контактный дерматит быстро разрешается с появлением шелушения и пигментации кожи.
Контактный простой дерматит Клиника. Дерматит развивается остро и проявляется яркой краснотой и отечностью кожи, на фоне которых иногда видны мелкие пузырьки или пузыри, а иногда развивается некроз кожи. Субьективно больные испытывают чувство жжения и боль. Воспалительный процесс при простом контактном дерматите развивается исключительно на месте воздействия раздражающего фактора, поэтому для него характерны резкая отграниченность от здоровой кожи, отсутствие тенденции очага пора ения к периферическому росту, а также к диссеминации. ж После прекращения действия раздражителя простой контактный дерматит быстро разрешается с появлением шелушения и пигментации кожи.
 Контактный простой дерматит Диагностика основывается на тщательно собранном анамнезе, течении заболевания и элиминации воздействующего фактора, т. к. все раз ражители вызывают одинаковые клинические проявления. д
Контактный простой дерматит Диагностика основывается на тщательно собранном анамнезе, течении заболевания и элиминации воздействующего фактора, т. к. все раз ражители вызывают одинаковые клинические проявления. д
 КОНТАКТНЫЙ АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ (КАД). КАД – это воспалительно аллергическое заболевание кожи, возникающее при повторном ее контакте с аллергеном, к которому развилась сенсибилизация. В качестве аллергенов могут выступать разнообразные вещества от пищевых продуктов до косметических средств.
КОНТАКТНЫЙ АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ (КАД). КАД – это воспалительно аллергическое заболевание кожи, возникающее при повторном ее контакте с аллергеном, к которому развилась сенсибилизация. В качестве аллергенов могут выступать разнообразные вещества от пищевых продуктов до косметических средств.
 Патогенез. Химические вещества внедряются в кожу: · трансэпидермальным, · трансгландулярным · трансфолликулярным путем. В патогенезе КАД известны: 1. Недостаточность барьерных функций кожи (за счет врожденного или транзиторного дефицита иммуноглобулинов А, повышения продукции иммуноглобулинов Е, дефектов моноцитарной фагоцитирующей системы, недостаточности Т супрессоров. 2. Наследственная предрасположенность к КАД ассоциирована с некоторыми HLA антигенами. В основе патогенеза КАД лежит гиперчувствительность замедленного типа с образованием в клетках эпидермиса комплекса антиген антитело.
Патогенез. Химические вещества внедряются в кожу: · трансэпидермальным, · трансгландулярным · трансфолликулярным путем. В патогенезе КАД известны: 1. Недостаточность барьерных функций кожи (за счет врожденного или транзиторного дефицита иммуноглобулинов А, повышения продукции иммуноглобулинов Е, дефектов моноцитарной фагоцитирующей системы, недостаточности Т супрессоров. 2. Наследственная предрасположенность к КАД ассоциирована с некоторыми HLA антигенами. В основе патогенеза КАД лежит гиперчувствительность замедленного типа с образованием в клетках эпидермиса комплекса антиген антитело.
 Клиника. По остроте процесса различают следующие формы: · острая; · подострая; · хроническая. По тяжести течения: · легкое; · средней тяжести; · тяжелое течение. В клинической картине контактного аллергического дерматита, наряду с клиническими проявлениями, свойственными простому контактному дерматиту, характерна диссеминация процесса, т. е. его распространение за пределы воздействия аллергена, а при повторных контактах с аллергеном склонность к рецидивам, что создает трудности дифференциальной диагностики с экземой.
Клиника. По остроте процесса различают следующие формы: · острая; · подострая; · хроническая. По тяжести течения: · легкое; · средней тяжести; · тяжелое течение. В клинической картине контактного аллергического дерматита, наряду с клиническими проявлениями, свойственными простому контактному дерматиту, характерна диссеминация процесса, т. е. его распространение за пределы воздействия аллергена, а при повторных контактах с аллергеном склонность к рецидивам, что создает трудности дифференциальной диагностики с экземой.
 Дифференциальная диагностика КАД с экземой: · в начале своего развития КАД локализуется только на тех участках кожи, которые подверглись воздействию аллергена, при острой экземе процесс с самого начала выходит за пределы действия раздражителя; · границы пораженния при дерматите резкие и точно соответствуют месту приложения аллергена, в то время как при острой экземе границы поражения нерезкие и в первые же дни заболевания появляются высыпания на участках кожи, значительно отдаленных от первого очага поражения; · разрешение КАД наступает сразу после устранения воздействия этиологического раздражающего фактора, при экземе требуется определенное время; · при КАД рецидивы наступают только в случае нового контакта с аллергеном, при острой экземе рецидивы развиваются и при воздействии неспецифических факторов.
Дифференциальная диагностика КАД с экземой: · в начале своего развития КАД локализуется только на тех участках кожи, которые подверглись воздействию аллергена, при острой экземе процесс с самого начала выходит за пределы действия раздражителя; · границы пораженния при дерматите резкие и точно соответствуют месту приложения аллергена, в то время как при острой экземе границы поражения нерезкие и в первые же дни заболевания появляются высыпания на участках кожи, значительно отдаленных от первого очага поражения; · разрешение КАД наступает сразу после устранения воздействия этиологического раздражающего фактора, при экземе требуется определенное время; · при КАД рецидивы наступают только в случае нового контакта с аллергеном, при острой экземе рецидивы развиваются и при воздействии неспецифических факторов.
 Диагностика основывается на данных: · аллергологического анамнеза; · клиники; · результатах специфических иммунологических тестов, с помощью которых можно у каждого больного выявить аллерген, вызвавший развитие аллергического состояния. Лечение. Исключают контакт с аллергеном, который вызвал КАД. В острый период назначают глюкокортикоиды, например, с 40 мг преднизолона с постепенным снижением дозы, вплоть до полной отмены препарата. Показаны антигистаминные средства. Местно на пораженные участки наносят примочки (раствор борной кислоты, жидкость Бурова), если присоединяется инфекция примочки с фурациллином, эктерицидом. Профилактика. Исключают контакт кожи с аллергенами, особенно лицам с отягощенным аллергологическим анамнезом. Назначают гистаглобулин по любой из схем.
Диагностика основывается на данных: · аллергологического анамнеза; · клиники; · результатах специфических иммунологических тестов, с помощью которых можно у каждого больного выявить аллерген, вызвавший развитие аллергического состояния. Лечение. Исключают контакт с аллергеном, который вызвал КАД. В острый период назначают глюкокортикоиды, например, с 40 мг преднизолона с постепенным снижением дозы, вплоть до полной отмены препарата. Показаны антигистаминные средства. Местно на пораженные участки наносят примочки (раствор борной кислоты, жидкость Бурова), если присоединяется инфекция примочки с фурациллином, эктерицидом. Профилактика. Исключают контакт кожи с аллергенами, особенно лицам с отягощенным аллергологическим анамнезом. Назначают гистаглобулин по любой из схем.
 АТОПИЧЕСКИЙ ДЕРМАТИТ Атопический дерматит (экзема, нейродермит, лихен, пруриго, экзематоз Дарье, экссудативный диатез) – хроническое мультифакторное воспалительное заболевание кожи, возникающее у лиц с конституционально генетической предрасположенностью с момента прикорма при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует реагиновому типу. Эпидемиология. Атопический дерматит – одно из наиболее распространенных кожных заболеваний, встречающихся во всех странах у лиц обоего пола и разных возрастных групп.
АТОПИЧЕСКИЙ ДЕРМАТИТ Атопический дерматит (экзема, нейродермит, лихен, пруриго, экзематоз Дарье, экссудативный диатез) – хроническое мультифакторное воспалительное заболевание кожи, возникающее у лиц с конституционально генетической предрасположенностью с момента прикорма при воздействии на организм совокупности эндогенных и экзогенных влияний, патогенетический механизм которых соответствует реагиновому типу. Эпидемиология. Атопический дерматит – одно из наиболее распространенных кожных заболеваний, встречающихся во всех странах у лиц обоего пола и разных возрастных групп.
 Этиология. Этиологическими факторами могут служить: 1. плохая переносимость пищевых продуктов (начало процесса совпадает с началом прикорма); 2. сенсибилизация к бытовым, пыльцевым, бактериальным, грибковым и лекарственным аллергенам
Этиология. Этиологическими факторами могут служить: 1. плохая переносимость пищевых продуктов (начало процесса совпадает с началом прикорма); 2. сенсибилизация к бытовым, пыльцевым, бактериальным, грибковым и лекарственным аллергенам
 Патогенез АД до сих пор изучен недостаточно. 1. Выявлена связь между иммунной недостаточностью и генетическими факторами. Наиболее выраженная патология наблюдается у больных носите лей изоантигенов А, М, N и h. D+, R что свидетельствует о том, что иммунодефицит при АД формируется на уровне внутриклеточной регуляции вследствие слабого функционирования генов иммунного ответа. 2. Доказана роль врожденной, генетически опосредованной ферментопатии желудочно кишечной системы, обусловливающей развитие эндогенной интоксикации. Ферментативная недостаточность желудка и кишечника, дисбактериоз, дискенезия желчевыводящих путей приводят к патологическому усвоению важнейших компонентов пищи и синтезу аутоагрессивных комплексов токсического и аутоаллергического характера.
Патогенез АД до сих пор изучен недостаточно. 1. Выявлена связь между иммунной недостаточностью и генетическими факторами. Наиболее выраженная патология наблюдается у больных носите лей изоантигенов А, М, N и h. D+, R что свидетельствует о том, что иммунодефицит при АД формируется на уровне внутриклеточной регуляции вследствие слабого функционирования генов иммунного ответа. 2. Доказана роль врожденной, генетически опосредованной ферментопатии желудочно кишечной системы, обусловливающей развитие эндогенной интоксикации. Ферментативная недостаточность желудка и кишечника, дисбактериоз, дискенезия желчевыводящих путей приводят к патологическому усвоению важнейших компонентов пищи и синтезу аутоагрессивных комплексов токсического и аутоаллергического характера.
 3. Общепризнано, что в основе атопии лежит наследственно обусловленная дисфункция иммунной системы (гипофункция вилочковой железы), врожденный иммунодефицит Т лимфоцитов, особенно усиливающийся во время рецидивов АД. Это приводит к угнетению фагоцитов, к нарушению взаимодействия с клоном В лимфоцитов, продуцирующих Ig E. Избыток Ig E еще более угнетает функциональное состояние Т лимфоцитов, возбуждает тучные клетки, выделяющие медиаторы воспаления. Повышенный биосинтез реагиновых антител класса Е способствует развитию ранней моно и полисенсибилизации к различным аллергенам (пищевым, бактериальным, лекарственным). В патологии АД большое значение имеет снижение продукции защитных антител, особенно Ig. А и М.
3. Общепризнано, что в основе атопии лежит наследственно обусловленная дисфункция иммунной системы (гипофункция вилочковой железы), врожденный иммунодефицит Т лимфоцитов, особенно усиливающийся во время рецидивов АД. Это приводит к угнетению фагоцитов, к нарушению взаимодействия с клоном В лимфоцитов, продуцирующих Ig E. Избыток Ig E еще более угнетает функциональное состояние Т лимфоцитов, возбуждает тучные клетки, выделяющие медиаторы воспаления. Повышенный биосинтез реагиновых антител класса Е способствует развитию ранней моно и полисенсибилизации к различным аллергенам (пищевым, бактериальным, лекарственным). В патологии АД большое значение имеет снижение продукции защитных антител, особенно Ig. А и М.
 4. Важным аспектом патогенеза является повышение концентрации низ омолекулярных продуктов активации к комплемента на фоне снижения общей и гемолитической активности комплемента, связанной с С 2 и С 3– компонентами, что указывает на роль системы комплемента при этом заболевании. 5. Нарушения со стороны вегетативной нервной системы выражаются в повышенной активности a адренорецепторов и холинорецепторов на фоне блокады и угнетения b адренергических рецепторов, сосудов кожи. Отражением этого адренергического дисбаланса является характерный для АД бе ый дермографизм. л Наблюдается демиелинизация кожных нервов. Психические нарушения, связанные с зудом, встречаются у 60% больных.
4. Важным аспектом патогенеза является повышение концентрации низ омолекулярных продуктов активации к комплемента на фоне снижения общей и гемолитической активности комплемента, связанной с С 2 и С 3– компонентами, что указывает на роль системы комплемента при этом заболевании. 5. Нарушения со стороны вегетативной нервной системы выражаются в повышенной активности a адренорецепторов и холинорецепторов на фоне блокады и угнетения b адренергических рецепторов, сосудов кожи. Отражением этого адренергического дисбаланса является характерный для АД бе ый дермографизм. л Наблюдается демиелинизация кожных нервов. Психические нарушения, связанные с зудом, встречаются у 60% больных.
 Клиника. Первые признаки АД возникают в возрасте 3– 5 месяцев (с введением ребенку прикорма) и поэтому начало процесса связывают с алиментарным фактором. Заболевание протекает по рецидивирующему типу с летними ремиссиями. В клинической картине АД различают 5 клинических его разновидностей: · эритематозную; · экссудативную; · эритематозно сквамозную простую; · эритематозно скамозную с лихенификацией; · лихеноидно пруригинозную.
Клиника. Первые признаки АД возникают в возрасте 3– 5 месяцев (с введением ребенку прикорма) и поэтому начало процесса связывают с алиментарным фактором. Заболевание протекает по рецидивирующему типу с летними ремиссиями. В клинической картине АД различают 5 клинических его разновидностей: · эритематозную; · экссудативную; · эритематозно сквамозную простую; · эритематозно скамозную с лихенификацией; · лихеноидно пруригинозную.
 Излюбленной локализацией эпидермодермальных папул, по цвету не отличающихся от непораженной кожи, являются лицо, шея, плечи, голени, локтевые и подколенные складки. Поражение кожи сопровождается сильным биопсирующим зудом, в результате которого в очагах поражения появлются экскориации, геморрагические корки. Возможно развитие экзематизации и импетигинизации на фоне невротических расстройств (раздражительность, эмоциональная лабильность, головные боли, расстройство сна).
Излюбленной локализацией эпидермодермальных папул, по цвету не отличающихся от непораженной кожи, являются лицо, шея, плечи, голени, локтевые и подколенные складки. Поражение кожи сопровождается сильным биопсирующим зудом, в результате которого в очагах поражения появлются экскориации, геморрагические корки. Возможно развитие экзематизации и импетигинизации на фоне невротических расстройств (раздражительность, эмоциональная лабильность, головные боли, расстройство сна).
 В течении АД выделяют 3 периода, которые имеют характерные клинические особен ости, связанные только с н возрастом больного, а не с давностью заболевания. Так, особенностями ПЕРВОГО ВОЗРАСТНОГО ПЕРИОДА являются, во первых, остро и подостро воспалительный характер поражений с тенденцией к экссудативным изменениям; во вторых, характерная локализация поражений – область лица, кроме носогубного треугольника, которая остается свободной от высыпаний; в третьих, связь развития кожных поражений с алиментарными факторами. Морфология первичных высыпаний в грудном возрасте характеризуется эритематозно сквамозными очагами, при остром процессе папуло везикулезной сыпью, мокнутием, корками. Ко второму году жизни экссудативные явления уменьшаются, очаги становятся сухими, начинает превалировать лихеноидный и пруригинозный компоненты.
В течении АД выделяют 3 периода, которые имеют характерные клинические особен ости, связанные только с н возрастом больного, а не с давностью заболевания. Так, особенностями ПЕРВОГО ВОЗРАСТНОГО ПЕРИОДА являются, во первых, остро и подостро воспалительный характер поражений с тенденцией к экссудативным изменениям; во вторых, характерная локализация поражений – область лица, кроме носогубного треугольника, которая остается свободной от высыпаний; в третьих, связь развития кожных поражений с алиментарными факторами. Морфология первичных высыпаний в грудном возрасте характеризуется эритематозно сквамозными очагами, при остром процессе папуло везикулезной сыпью, мокнутием, корками. Ко второму году жизни экссудативные явления уменьшаются, очаги становятся сухими, начинает превалировать лихеноидный и пруригинозный компоненты.
 Отличительной особенностью ВТОРОГО ВОЗРАСТНОГО ПЕ РИОДА является волнообразное течение и локализация фолликулярных и лихеноидных папул, эритематозно инфильтративно сквамозных и лихенифицированных очагов поражения в складках Лицо у большинства больных освобождается от выраженных кожных поражений. Вначале второго периода кожный процесс носит распространенный, а в дальнейшем – очаговый харак тер, локализуясь преимущественно в локтевых и подколенных сгибах и в периоральной области. При этом кожные пораженя имеют ярко выраженный лихеноидный синдром с развитием вторичных изменений дисхромий. Один из главных диагностических признаков этого периода является повышение чувствительности ко многим раздражителям на фоне уменьшения алимен тарной гиперчувствительности.
Отличительной особенностью ВТОРОГО ВОЗРАСТНОГО ПЕ РИОДА является волнообразное течение и локализация фолликулярных и лихеноидных папул, эритематозно инфильтративно сквамозных и лихенифицированных очагов поражения в складках Лицо у большинства больных освобождается от выраженных кожных поражений. Вначале второго периода кожный процесс носит распространенный, а в дальнейшем – очаговый харак тер, локализуясь преимущественно в локтевых и подколенных сгибах и в периоральной области. При этом кожные пораженя имеют ярко выраженный лихеноидный синдром с развитием вторичных изменений дисхромий. Один из главных диагностических признаков этого периода является повышение чувствительности ко многим раздражителям на фоне уменьшения алимен тарной гиперчувствительности.
 Для ТРЕТЬЕГО ВОЗРАСТНОГО ПЕРИОДА характерно изменение локализации кожных поражений – фаза ограниченных складочных поражений сменяется диффузными изменениями кожи туловища, шеи, лица с вовле ением в патологический ч процесс носогубного треугольника. Наиболее важ ым н клиническим проявлением третьего периода является истинный поли морфизм высыпаний с преобладанием полигональных лихеноидных папул, лихенифицированных очагов с экскориациями застойно синюшного оттенка на фоне сухой и стянутой кожи за счет снижения в эпидермисе жирных кислот, воска и увеличения холестерина. Иногда в воспалительный процесс вовлекаются красная кайма губ (атопический хейлит). Из субьективных жалоб не менее важный диагностический признак – биопсирующий зуд, усиливающийся в ночное время и сохраняющийся даже после исчезновения кожных поражений. Нет четкой связи рецидивов с сезоном года.
Для ТРЕТЬЕГО ВОЗРАСТНОГО ПЕРИОДА характерно изменение локализации кожных поражений – фаза ограниченных складочных поражений сменяется диффузными изменениями кожи туловища, шеи, лица с вовле ением в патологический ч процесс носогубного треугольника. Наиболее важ ым н клиническим проявлением третьего периода является истинный поли морфизм высыпаний с преобладанием полигональных лихеноидных папул, лихенифицированных очагов с экскориациями застойно синюшного оттенка на фоне сухой и стянутой кожи за счет снижения в эпидермисе жирных кислот, воска и увеличения холестерина. Иногда в воспалительный процесс вовлекаются красная кайма губ (атопический хейлит). Из субьективных жалоб не менее важный диагностический признак – биопсирующий зуд, усиливающийся в ночное время и сохраняющийся даже после исчезновения кожных поражений. Нет четкой связи рецидивов с сезоном года.
 ДИАГНОСТИКА АД строится на основании характерной клинической картины и течения заболевания, а также данных лабораторных исследований. При лабораторном обследовании больных АД в гемограмме обнаруживают эозинофилию, лимфопению, моноцитоз, уменьшение эритроцитов и гемоглобина; в протеинограммах диспротеинемию; при иммунологическом исследовании сыворотки крови – увеличение содержания общего иммуног обулина Е. л Абсолютными обязательными признаками АД являются: 1. Сочетание лихеноидного и экзематозного синдромов в соотношениях, зависящих от возраста больных и клинической формы; 2. Типичная локализация кожной сыпи; 3. Зуд; 4. Хронически рецидивирующее течение, сезонность обострений.
ДИАГНОСТИКА АД строится на основании характерной клинической картины и течения заболевания, а также данных лабораторных исследований. При лабораторном обследовании больных АД в гемограмме обнаруживают эозинофилию, лимфопению, моноцитоз, уменьшение эритроцитов и гемоглобина; в протеинограммах диспротеинемию; при иммунологическом исследовании сыворотки крови – увеличение содержания общего иммуног обулина Е. л Абсолютными обязательными признаками АД являются: 1. Сочетание лихеноидного и экзематозного синдромов в соотношениях, зависящих от возраста больных и клинической формы; 2. Типичная локализация кожной сыпи; 3. Зуд; 4. Хронически рецидивирующее течение, сезонность обострений.
 К неабсолютным диагностическм признакам можно отнести: наличие в семейном анамнезе атопических болезней, а в индивидуальном анамнезе лекарственной болезни, белый дермографизм, усиление кожного рисунка и капиллярных линий на ладонях (ихтиозные, атопические ладони), белый питириаз, частые гнойные поражения кожи в виде фолликулитов, абсцессов, частые инфекции дыхательных путей, увеличение уровня общего иммуноглобулина Е в сыворотке крови. Аллергологическое тестирование не имеет ведущего значения при постановке диагноза, а лишь позволяет выявить провоцирующий фактор при рецидивах.
К неабсолютным диагностическм признакам можно отнести: наличие в семейном анамнезе атопических болезней, а в индивидуальном анамнезе лекарственной болезни, белый дермографизм, усиление кожного рисунка и капиллярных линий на ладонях (ихтиозные, атопические ладони), белый питириаз, частые гнойные поражения кожи в виде фолликулитов, абсцессов, частые инфекции дыхательных путей, увеличение уровня общего иммуноглобулина Е в сыворотке крови. Аллергологическое тестирование не имеет ведущего значения при постановке диагноза, а лишь позволяет выявить провоцирующий фактор при рецидивах.
 ЛЕЧЕНИЕ АД должно быть комплексным, патогенетическим и индивидуализированным. Общие мероприятия включают: · элиминацию аллергенов; · средства, нормализующие иммунный статус; · средства, нормализующие адренергический дисбаланс; · терапию выявленной сопутствующей патологии (гастрит, гепатохолецистит, дисбактериоз кишечника, лекарственная болезнь). В острой стадии АД при тяжелых генерализованных формах назначают: · глюкокортикодные препараты; · дезинтоксикационные средства (реополиглюкин, гемодез); · препараты, улучщающие микроциркуляцию (гепарин, трентал); · мочегонные средства (лазикс, маннитол);
ЛЕЧЕНИЕ АД должно быть комплексным, патогенетическим и индивидуализированным. Общие мероприятия включают: · элиминацию аллергенов; · средства, нормализующие иммунный статус; · средства, нормализующие адренергический дисбаланс; · терапию выявленной сопутствующей патологии (гастрит, гепатохолецистит, дисбактериоз кишечника, лекарственная болезнь). В острой стадии АД при тяжелых генерализованных формах назначают: · глюкокортикодные препараты; · дезинтоксикационные средства (реополиглюкин, гемодез); · препараты, улучщающие микроциркуляцию (гепарин, трентал); · мочегонные средства (лазикс, маннитол);
 · антигистаминные средства (тавегил, супрастин, пипольфен, диазолин), в том числе II – поколения с пролонгированным антиаллергическим действием (кларитин, семпрекс, кестин, фенкарол, цетрин). С этой же целью на начают препараты, з увеличивающие уровень ц. АМФ в клетках и тем самым способствующие снижению выделения гистамина (папаверин, теофиллин). Наряду с препаратами, обладающими противогистаминным эффектом, при АД показаны антимедиаторные средства с антисеротониновым (перитол, фенкарол) и антибрадикининовым эффектом (пармидин, ангинин, продектин); · 30% тиосульфат натрия по 10 мл внутривенно ежедневно или через день (с целью нормализации уровня кининов);
· антигистаминные средства (тавегил, супрастин, пипольфен, диазолин), в том числе II – поколения с пролонгированным антиаллергическим действием (кларитин, семпрекс, кестин, фенкарол, цетрин). С этой же целью на начают препараты, з увеличивающие уровень ц. АМФ в клетках и тем самым способствующие снижению выделения гистамина (папаверин, теофиллин). Наряду с препаратами, обладающими противогистаминным эффектом, при АД показаны антимедиаторные средства с антисеротониновым (перитол, фенкарол) и антибрадикининовым эффектом (пармидин, ангинин, продектин); · 30% тиосульфат натрия по 10 мл внутривенно ежедневно или через день (с целью нормализации уровня кининов);
 · иммунокорректоры препараты тимуса (тималин, ТА, ТП), действующие не только на Т , но и на В звено иммунитета. Из стимуляторов Т клеточного звена иммунитета применяют: Т активин, тимоген, левамизол. Иногда в качестве стимуляторов, влияющих на В лимфоциты и активизирующих фагоцитоз, а также усиливающих синтез антибактериальных антител, назначают продигиозан и пирогенал. При дефиците Ig A и снижении концентрации Ig. G при наличии очагов инфекции вводят антистафилококковый Y глобулин. · энтеросорбенты активированный уголь, сор огель, б полифепан и т. д. на фоне гипоаллергической диеты; · витамины С, РР, В 2, В 6, В 12, А, Е; · седативные средства, направленные на уменьшение неврологических расстройств и зуда (седуксен, элениум, тазепам, препараты брома, валерианы); · антибактериальные препараты (при пиодермических осложнениях);
· иммунокорректоры препараты тимуса (тималин, ТА, ТП), действующие не только на Т , но и на В звено иммунитета. Из стимуляторов Т клеточного звена иммунитета применяют: Т активин, тимоген, левамизол. Иногда в качестве стимуляторов, влияющих на В лимфоциты и активизирующих фагоцитоз, а также усиливающих синтез антибактериальных антител, назначают продигиозан и пирогенал. При дефиците Ig A и снижении концентрации Ig. G при наличии очагов инфекции вводят антистафилококковый Y глобулин. · энтеросорбенты активированный уголь, сор огель, б полифепан и т. д. на фоне гипоаллергической диеты; · витамины С, РР, В 2, В 6, В 12, А, Е; · седативные средства, направленные на уменьшение неврологических расстройств и зуда (седуксен, элениум, тазепам, препараты брома, валерианы); · антибактериальные препараты (при пиодермических осложнениях);
 · физиотерапевтические средства – электросон и гипноз, ультразвук паравертебрально соответственно зонам поражения, индуктотермия на область надпочечников, магнитотерапия; · плазмофорез, ПУВА терапия (при резистентности к традиционной терапии). В период ремиссии в качестве противорецидивных средств эффективно применение гистаглобулина и аллергоглобулина по любой из схем. Для наружной терапии в острой стадии показаны индифферентные примочки, купание в ваннах из отрубей или крахмала; после прекращения мокнутия кортикостероидные кремы и мази, в дальнейшем кератопластиче кие мази (Дипросалик, с Бетасалик), мази с дегтем, нафталаном. В период ре миссии эффективны: санаторно курортное лечение (сероводородные ванны), морские купания.
· физиотерапевтические средства – электросон и гипноз, ультразвук паравертебрально соответственно зонам поражения, индуктотермия на область надпочечников, магнитотерапия; · плазмофорез, ПУВА терапия (при резистентности к традиционной терапии). В период ремиссии в качестве противорецидивных средств эффективно применение гистаглобулина и аллергоглобулина по любой из схем. Для наружной терапии в острой стадии показаны индифферентные примочки, купание в ваннах из отрубей или крахмала; после прекращения мокнутия кортикостероидные кремы и мази, в дальнейшем кератопластиче кие мази (Дипросалик, с Бетасалик), мази с дегтем, нафталаном. В период ре миссии эффективны: санаторно курортное лечение (сероводородные ванны), морские купания.
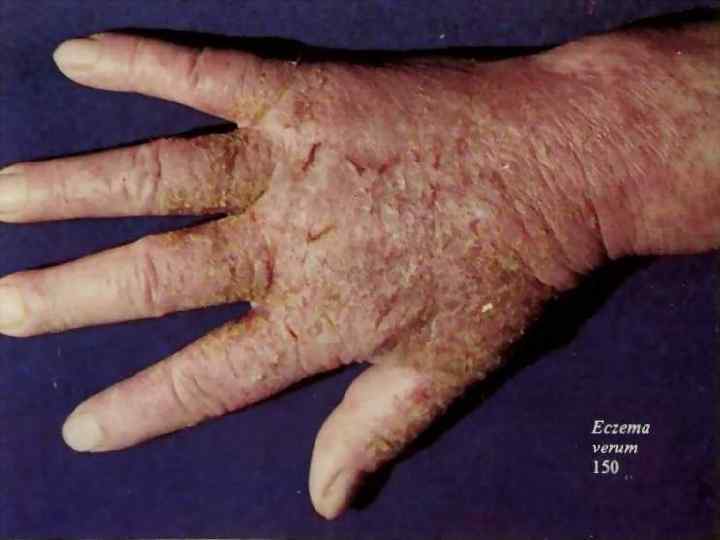
 ЭКЗЕМА Слово "экзема" происходит от греческого "есzео", что значит "вскипать", и свидетельствует о важном ее признаке в острой стадии процесса – многочисленных сгруппированных и быстро вскрывающихся с образованием серозных "колодцев" мелких пузырьков, имеющих некоторое сходство с поверхностью кипящей воды. Патогенез экземы сложен и недостаточно изучен. В настоящее время общепризнана МУЛЬТИФАКТОРНОСТЬ ЭТИОЛОГИИ ЭКЗЕМЫ, при которой ведущее значение имеет генетическое предрасположение, определяющее недостаточность иммунной системы, нарушения нервной и эндокринной систем.
ЭКЗЕМА Слово "экзема" происходит от греческого "есzео", что значит "вскипать", и свидетельствует о важном ее признаке в острой стадии процесса – многочисленных сгруппированных и быстро вскрывающихся с образованием серозных "колодцев" мелких пузырьков, имеющих некоторое сходство с поверхностью кипящей воды. Патогенез экземы сложен и недостаточно изучен. В настоящее время общепризнана МУЛЬТИФАКТОРНОСТЬ ЭТИОЛОГИИ ЭКЗЕМЫ, при которой ведущее значение имеет генетическое предрасположение, определяющее недостаточность иммунной системы, нарушения нервной и эндокринной систем.
 Eczema acutum
Eczema acutum
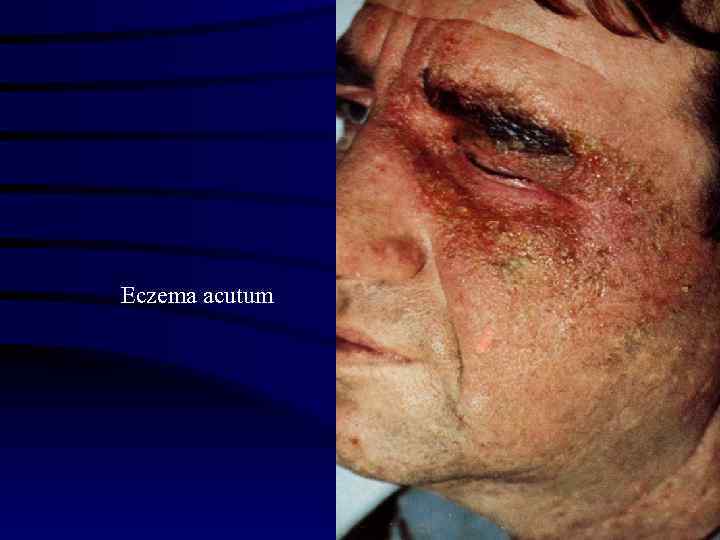 Eczema acutum
Eczema acutum
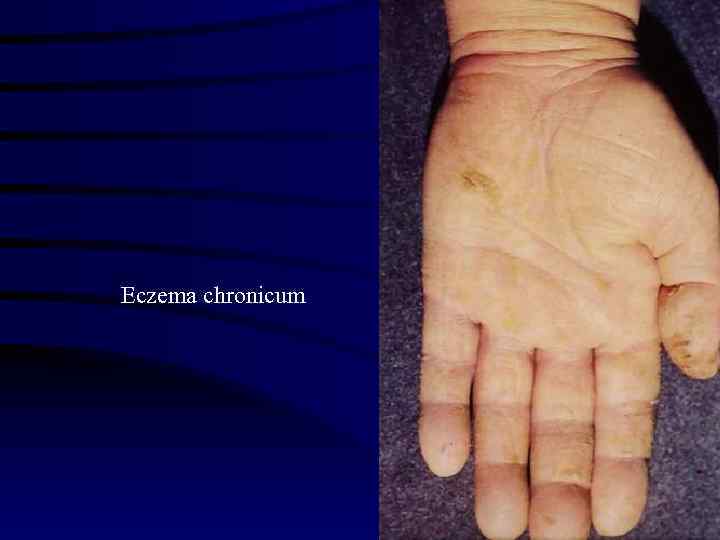 Eczema chronicum
Eczema chronicum
 Eczema chronicum
Eczema chronicum
 Eczema chronicum
Eczema chronicum
 Eczema microbicum
Eczema microbicum
 К факторам, обусловливающих сенсибилизацию организма, относят: · местно воздействующие через кожу вещества, приобретающие антигенные свойства; · антигентные детерминанты микробного генеза из фокальных очагов инфекции, что в последующем формирует поливалентную аллергизацию организма. Возникновению экземы способствуют: · заболевания внутренних органов, особенно пищеварительной системы, нарушение функции почек, печени (выявлена зависимость между степенью изменения активности монооксигеназной ферментной системой печени и характером течения экзематозного процесса); · нарушения обмена белков, жиров, углеводов, витаминов, микроэлементов.
К факторам, обусловливающих сенсибилизацию организма, относят: · местно воздействующие через кожу вещества, приобретающие антигенные свойства; · антигентные детерминанты микробного генеза из фокальных очагов инфекции, что в последующем формирует поливалентную аллергизацию организма. Возникновению экземы способствуют: · заболевания внутренних органов, особенно пищеварительной системы, нарушение функции почек, печени (выявлена зависимость между степенью изменения активности монооксигеназной ферментной системой печени и характером течения экзематозного процесса); · нарушения обмена белков, жиров, углеводов, витаминов, микроэлементов.
 Ведущая роль в патогенезе экземы при мультифакторности этиологических факторов ведущая роль отводится нарушениям иммунной системы, проявляющихся вторичным иммунодефицитом по Т клеточному звену иммунитета. Классификация. Общепризнанной, единой классификации экземы в настоящее время нет. Большинство старых классификаций экземы основаны на ее клинических проявлениях, этиологии или степени выраженности воспаления без учета ведущих факторов развития заболевания, что не дает возможность эффективно лечить конкретного больного, у которого может быть свой ведущий патогенетический фактор.
Ведущая роль в патогенезе экземы при мультифакторности этиологических факторов ведущая роль отводится нарушениям иммунной системы, проявляющихся вторичным иммунодефицитом по Т клеточному звену иммунитета. Классификация. Общепризнанной, единой классификации экземы в настоящее время нет. Большинство старых классификаций экземы основаны на ее клинических проявлениях, этиологии или степени выраженности воспаления без учета ведущих факторов развития заболевания, что не дает возможность эффективно лечить конкретного больного, у которого может быть свой ведущий патогенетический фактор.
 в последние годы разработана патогенетическая классификация экземы, согласно которой выделяются 8 ведущих патогенетических факторов: · нарушение функций центральной нервной системы; · нарушение деятельности вегетативной нервной системы и обмена нейромедиаторов; · расстройство функций эндокринных желез; · нарушение функций пищеварительной системы; · нарушение функций органов выделения; · нарушение деятельности сердечно сосудистой системы; · нарушение иммунитета; · изменение обмена белков, жиров, углеводов, витаминов, микроэлементов.
в последние годы разработана патогенетическая классификация экземы, согласно которой выделяются 8 ведущих патогенетических факторов: · нарушение функций центральной нервной системы; · нарушение деятельности вегетативной нервной системы и обмена нейромедиаторов; · расстройство функций эндокринных желез; · нарушение функций пищеварительной системы; · нарушение функций органов выделения; · нарушение деятельности сердечно сосудистой системы; · нарушение иммунитета; · изменение обмена белков, жиров, углеводов, витаминов, микроэлементов.
 Клиника. По клиническим проявлениям различают следующие виды экземы: 1) истинная, в том числе детская и профессиональная; 2) микробная; 3) вторичная экзематизация разнообразных дерматозов. По остроте течения процесса выделяют экзему: · острую; · подострую; · хроническую. Форму экземы определяют не продолжительность существования дерматоза, а гистоструктура и клиническая картина.
Клиника. По клиническим проявлениям различают следующие виды экземы: 1) истинная, в том числе детская и профессиональная; 2) микробная; 3) вторичная экзематизация разнообразных дерматозов. По остроте течения процесса выделяют экзему: · острую; · подострую; · хроническую. Форму экземы определяют не продолжительность существования дерматоза, а гистоструктура и клиническая картина.
 Основными характерными клиническими особенностями для острой экземы являются: · полиморфизм высыпаний; · их симметричное расположение; · наличие пузырьков; · мокнутие; · отсутствие резких границ сыпи; наличие сильного зуда.
Основными характерными клиническими особенностями для острой экземы являются: · полиморфизм высыпаний; · их симметричное расположение; · наличие пузырьков; · мокнутие; · отсутствие резких границ сыпи; наличие сильного зуда.
 Острая экзема начинается с появления эритематозных пятен, превращающихся вскоре в папулы ярко красного цвета. На этом фоне возникают многочисленные пузырьки величиной до булавочной головки. Покрышка их быстро разрывается самопроизвольно, а чаще вследствие расчесов, и на этих местах образуются сильно мокнущие эрозированные "колодцы". Одновременно появляются новые пузырьки, а на местах старых эрозий – желтые корки, вначале рыхлые, толстые, затем подсыхающие, постепенно отпадающие и оставляющие после себя тонкий просвечивающийся эпидермис, слегка морщинистый, а позднее шелушащийся. Форма очага поражения неправильная, в виде "архипелага", со смазанными, неясными границами и с обильными "отсевами" по периферии. Развитие высыпаний – толчкообразное, вспышками, отсюда – полиморфизм сыпи.
Острая экзема начинается с появления эритематозных пятен, превращающихся вскоре в папулы ярко красного цвета. На этом фоне возникают многочисленные пузырьки величиной до булавочной головки. Покрышка их быстро разрывается самопроизвольно, а чаще вследствие расчесов, и на этих местах образуются сильно мокнущие эрозированные "колодцы". Одновременно появляются новые пузырьки, а на местах старых эрозий – желтые корки, вначале рыхлые, толстые, затем подсыхающие, постепенно отпадающие и оставляющие после себя тонкий просвечивающийся эпидермис, слегка морщинистый, а позднее шелушащийся. Форма очага поражения неправильная, в виде "архипелага", со смазанными, неясными границами и с обильными "отсевами" по периферии. Развитие высыпаний – толчкообразное, вспышками, отсюда – полиморфизм сыпи.
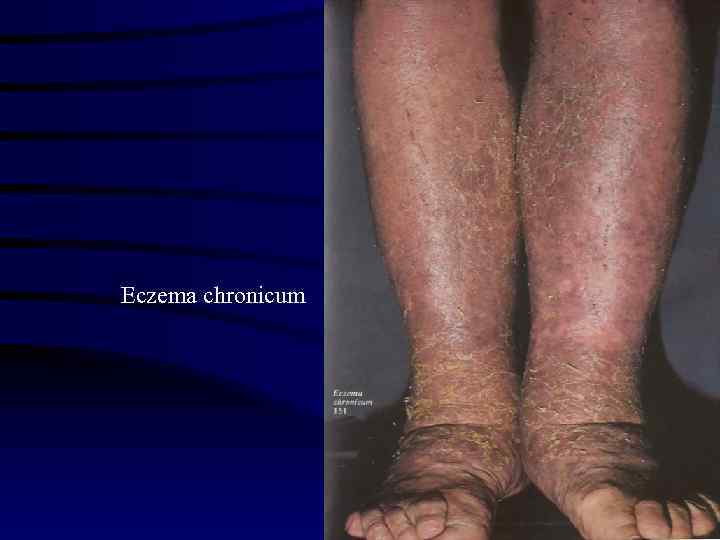
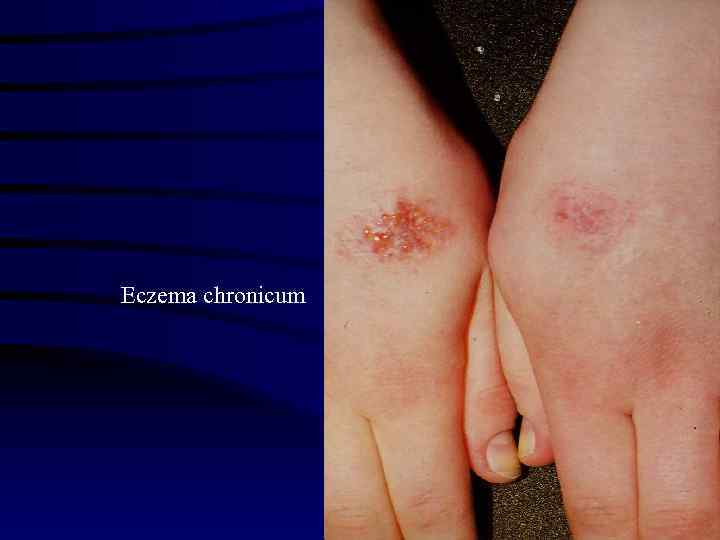
 Подострая стадия наступает, когда мокнутие постепенно ослабевает, высыпания пузырьков прекращаются. На местах поражения видна красная блестящая поверхность с темно красными точками. Эпидермис тонкий, морщинистый, шелушащийся. Это шелушение муковидное или пластинчатое. Хроническая экзема характеризуется развитием воспалительной инфильтрации дермы, уплотненной лихенифицированной кожи, которая с трудом собирается в складку (последняя толстая, грубая). Естественный рисунок кожи подчеркнут, цвет ее темно красный, имеется шелушение. Конфигурация очагов поражения кожи чрезвычайно разнообразна – линейная, монетовидная, неправильная и т. д. У одних больных очаг занимает более или менее ограниченный участок, у других принимает диссеминированный или генерализованный характер вплоть до эритродермии.
Подострая стадия наступает, когда мокнутие постепенно ослабевает, высыпания пузырьков прекращаются. На местах поражения видна красная блестящая поверхность с темно красными точками. Эпидермис тонкий, морщинистый, шелушащийся. Это шелушение муковидное или пластинчатое. Хроническая экзема характеризуется развитием воспалительной инфильтрации дермы, уплотненной лихенифицированной кожи, которая с трудом собирается в складку (последняя толстая, грубая). Естественный рисунок кожи подчеркнут, цвет ее темно красный, имеется шелушение. Конфигурация очагов поражения кожи чрезвычайно разнообразна – линейная, монетовидная, неправильная и т. д. У одних больных очаг занимает более или менее ограниченный участок, у других принимает диссеминированный или генерализованный характер вплоть до эритродермии.
 1. Истинная экзема и ее разновидности: Пруригинозная экзема проявляется высыпаниями мелких, с просяное зерно, папуловезикулезных элементов на уплотненном основании, не вскрывающихся и не образующих эрозий. Очаги поражения располагаются на лице, в области локтевых сгибов, подколенных впадин, паховой области и на разгибательных поверхностях конечностей. Заболевание протекает хронически, с частыми рецидивами.
1. Истинная экзема и ее разновидности: Пруригинозная экзема проявляется высыпаниями мелких, с просяное зерно, папуловезикулезных элементов на уплотненном основании, не вскрывающихся и не образующих эрозий. Очаги поражения располагаются на лице, в области локтевых сгибов, подколенных впадин, паховой области и на разгибательных поверхностях конечностей. Заболевание протекает хронически, с частыми рецидивами.
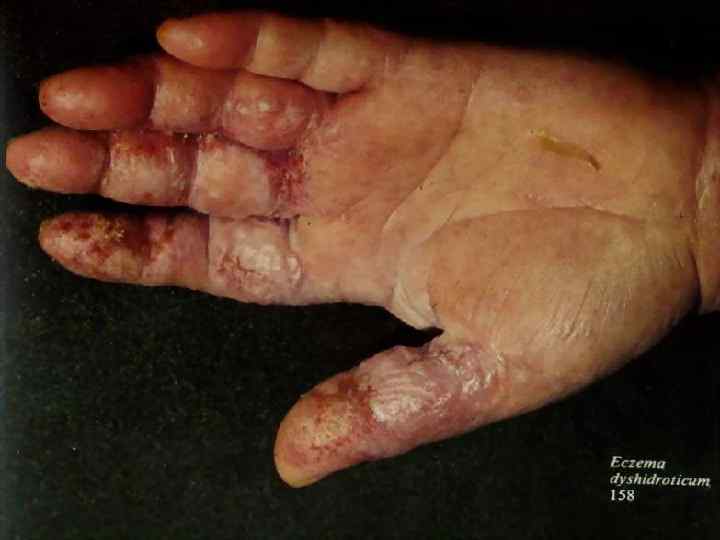
 Дисгидротическая экзема характеризуется образованием мелких, величиной с булавочную головку, плотных на ощупь пузырьков на боковых поверхностях пальцев, иногда на коже ладоней и подошв. Реже встречаются крупные, многокамерные пузыри. Располагаясь в эпидермисе, пузырьки просвечивают сквозь него, напоминая зерна сваренного риса. Субьективно больные часто испытывают сильный зуд. Пузырьки могут вскрываться, превращаясь в ссадины, или подсыхают, образуя плоские, желтоватого цвета корочки. В дальнейшем возникают резко ограниченные очаги поражения с отчетливо выраженной воспалительной окраской, что отличает дисгидротическукю экзему от дисгидротической эпидермофитии (в покрышках пузырей на своде стоп находят нити мицелия гриба эпидермофитона).
Дисгидротическая экзема характеризуется образованием мелких, величиной с булавочную головку, плотных на ощупь пузырьков на боковых поверхностях пальцев, иногда на коже ладоней и подошв. Реже встречаются крупные, многокамерные пузыри. Располагаясь в эпидермисе, пузырьки просвечивают сквозь него, напоминая зерна сваренного риса. Субьективно больные часто испытывают сильный зуд. Пузырьки могут вскрываться, превращаясь в ссадины, или подсыхают, образуя плоские, желтоватого цвета корочки. В дальнейшем возникают резко ограниченные очаги поражения с отчетливо выраженной воспалительной окраской, что отличает дисгидротическукю экзему от дисгидротической эпидермофитии (в покрышках пузырей на своде стоп находят нити мицелия гриба эпидермофитона).
 Лихенифицированная экзема характеризуется двумя клиническими признаками – инфильтрацией кожи и ее лихенификацией. Цвет очагов поражения может мало отличаться от окраски окружающей кожи. Эта форма экземы редко обостряется, редко появляются пузырьки и мокнутие. Наиболее частая локализация лихенифицированной экземы – шея, туловище, конечности. Монетовидная экзема клинически характеризуется не только инфильтрацией и лихенификацией, но и резкой ограниченностью очагов поражения. В отличие от микробной экземы экссудация и мокнутие при монетовидной экземе незначительны, в то же время часто имеется выраженная везикуляция. Нередко отмечаются чешуйки и корочки, но большого скопления корок, как это обычно бывает при типичной микробной экземе, здесь нет. Монетовидная экзема локализуется преимущественно на верхних конечностях, очень редко на туловище и лице.
Лихенифицированная экзема характеризуется двумя клиническими признаками – инфильтрацией кожи и ее лихенификацией. Цвет очагов поражения может мало отличаться от окраски окружающей кожи. Эта форма экземы редко обостряется, редко появляются пузырьки и мокнутие. Наиболее частая локализация лихенифицированной экземы – шея, туловище, конечности. Монетовидная экзема клинически характеризуется не только инфильтрацией и лихенификацией, но и резкой ограниченностью очагов поражения. В отличие от микробной экземы экссудация и мокнутие при монетовидной экземе незначительны, в то же время часто имеется выраженная везикуляция. Нередко отмечаются чешуйки и корочки, но большого скопления корок, как это обычно бывает при типичной микробной экземе, здесь нет. Монетовидная экзема локализуется преимущественно на верхних конечностях, очень редко на туловище и лице.
 Роговая экзема – разновидность хронической экземы, проявляющаяся в основном гиперкератозом на ладонях. Обычно при этом имеется большое количество глубоких трещин, причиняющих больному страдания большие, чем собственно экзематозный процесс. Воспалительные явления клинически бывают выражены нерезко, зуд иногда достигает значительной степени.
Роговая экзема – разновидность хронической экземы, проявляющаяся в основном гиперкератозом на ладонях. Обычно при этом имеется большое количество глубоких трещин, причиняющих больному страдания большие, чем собственно экзематозный процесс. Воспалительные явления клинически бывают выражены нерезко, зуд иногда достигает значительной степени.
 Особенности экзематозных высыпаний в зависимости от их топографии и возраста: Себорейная экзема при локализации очагов поражения на коже волосистой части головы, лица, груди, в межлопаточной области, в кожных складках за ушами, в подмышечных впадинах, в паховых складках, где часто возникают явления себореи, а везикуляция и мокнутие наблюдаются редко. Очаги себорейной экземы имеют довольно ясно очерченные границы. Цвет очагов красный с желтоватым оттенком, поверхность их часто покрыта многочисленными чешуйками. На волосистой части головы пораженные места могут быть сплошь покрыты чешуйками, иногда корками желтоватого цвета. За ушными раковинами зачастую отмечается упорное мокнутие.
Особенности экзематозных высыпаний в зависимости от их топографии и возраста: Себорейная экзема при локализации очагов поражения на коже волосистой части головы, лица, груди, в межлопаточной области, в кожных складках за ушами, в подмышечных впадинах, в паховых складках, где часто возникают явления себореи, а везикуляция и мокнутие наблюдаются редко. Очаги себорейной экземы имеют довольно ясно очерченные границы. Цвет очагов красный с желтоватым оттенком, поверхность их часто покрыта многочисленными чешуйками. На волосистой части головы пораженные места могут быть сплошь покрыты чешуйками, иногда корками желтоватого цвета. За ушными раковинами зачастую отмечается упорное мокнутие.
 Экзема наружного слухового прохода нередко бывает связана с имеющимся у больных гнойным отитом. Экзема половых частей и области заднего прохода характеризуется сильным отеком полового члена вплоть до образования фимоза, у женщин – сильной отечностью половых губ (при сенсибилизации к противозачаточным средствам). Клиническая картина экземы области заднего прохода (в анамнезе – глисты, геморрой, диабет, хронический простатит, бели, хронические заболевания женских половых органов, проктит, парапроктит, хронические запоры) состоит в покраснении и небольшой инфильтрации пораженного участка, реже мокнутии. Основная жалоба больных – мучительный зуд, с которого большей частью и начинается заболевание.
Экзема наружного слухового прохода нередко бывает связана с имеющимся у больных гнойным отитом. Экзема половых частей и области заднего прохода характеризуется сильным отеком полового члена вплоть до образования фимоза, у женщин – сильной отечностью половых губ (при сенсибилизации к противозачаточным средствам). Клиническая картина экземы области заднего прохода (в анамнезе – глисты, геморрой, диабет, хронический простатит, бели, хронические заболевания женских половых органов, проктит, парапроктит, хронические запоры) состоит в покраснении и небольшой инфильтрации пораженного участка, реже мокнутии. Основная жалоба больных – мучительный зуд, с которого большей частью и начинается заболевание.
 Интертригинозная экзема клинически характеризуется появлением очагов поражения в складках кожи (под грудными железами, бедренно мошоночная, подмышечная области, межягодичная складка). Процесс ограничен от окружающей кожи нерезко. Зуд и жжение доставляют больным значительные страдания. Этой формой экземы болеют чаще тучные субьекты, склонные к гипергидрозу, а также болеющие диабетом и другими болезнями обмена веществ. Экзема лица характеризуется яркой краснотой, отечностью, быстрым возникновением пузырьков, сильным мокнутием и наклонностью к образованию толстых массивных корок. Во многих случаях экзема у детей распространяется также на туловище и конечности. Течение детской экземы длительное, острые вспышки сменяются затиханием процесса и даже полным исчезновением высыпаний. Но такое выздоровление часто оказывается кратковременным и после погрешности в диете, возобновления запора или диспепсии, а иногда без видимых причин снова появляется зуд, краснота и мокнутие.
Интертригинозная экзема клинически характеризуется появлением очагов поражения в складках кожи (под грудными железами, бедренно мошоночная, подмышечная области, межягодичная складка). Процесс ограничен от окружающей кожи нерезко. Зуд и жжение доставляют больным значительные страдания. Этой формой экземы болеют чаще тучные субьекты, склонные к гипергидрозу, а также болеющие диабетом и другими болезнями обмена веществ. Экзема лица характеризуется яркой краснотой, отечностью, быстрым возникновением пузырьков, сильным мокнутием и наклонностью к образованию толстых массивных корок. Во многих случаях экзема у детей распространяется также на туловище и конечности. Течение детской экземы длительное, острые вспышки сменяются затиханием процесса и даже полным исчезновением высыпаний. Но такое выздоровление часто оказывается кратковременным и после погрешности в диете, возобновления запора или диспепсии, а иногда без видимых причин снова появляется зуд, краснота и мокнутие.
 Детская экзема имеет свои характерные особенности. В ее этиологии и патогенезе большую роль играют пищевые аллергены, нарушения пищеварения и заболевания желудочно кишечного тракта, неправильный режим вскармливания ребенка. Детская экзема чаще встречается у тучных, перекармливаемых детей, а также у детей, страдающих запорами, диспепсией, глистными заболеваниями. Наиболее частой локализацией детской экземы является волосистая часть головы. Процесс начинается большей частью с образования желтоватых, плотно сидящих чешуек и тонких корочек ("молочные корки"). Если их удалить, то под ними видна ярко красная воспаленная кожа. В дальнейшем число этих чешуек и корочек возрастает, появляется краснота, узелки, пузырьки, мокнутие. На лице наиболее часто поражаются щеки, лоб, иногда подбородок. Нос и губы обычно остаются свободными от поражения.
Детская экзема имеет свои характерные особенности. В ее этиологии и патогенезе большую роль играют пищевые аллергены, нарушения пищеварения и заболевания желудочно кишечного тракта, неправильный режим вскармливания ребенка. Детская экзема чаще встречается у тучных, перекармливаемых детей, а также у детей, страдающих запорами, диспепсией, глистными заболеваниями. Наиболее частой локализацией детской экземы является волосистая часть головы. Процесс начинается большей частью с образования желтоватых, плотно сидящих чешуек и тонких корочек ("молочные корки"). Если их удалить, то под ними видна ярко красная воспаленная кожа. В дальнейшем число этих чешуек и корочек возрастает, появляется краснота, узелки, пузырьки, мокнутие. На лице наиболее часто поражаются щеки, лоб, иногда подбородок. Нос и губы обычно остаются свободными от поражения.
 Профессиональная экзема развивается в результате более или менее длительного (недели, месяцы, а иногда и годы) повторного профессионального контакта с определенными аллергенами. Эта экзема вначале представляет собой аллергический контактный дерматит, который из за продолжающегося действия сенсибилизирующего агента превращается в хронический процесс – в контактную экзему. Клинически профессиональная экзема протекает по типу истинной экземы.
Профессиональная экзема развивается в результате более или менее длительного (недели, месяцы, а иногда и годы) повторного профессионального контакта с определенными аллергенами. Эта экзема вначале представляет собой аллергический контактный дерматит, который из за продолжающегося действия сенсибилизирующего агента превращается в хронический процесс – в контактную экзему. Клинически профессиональная экзема протекает по типу истинной экземы.
 Высыпания при профессиональной экземе обычно возникают на открытых местах, располагаясь вначале на сгибательной стороне предплечий, в межпальцевых складках, на тыле кистей, там, где кожный покров более нежный, а также на лице, чему способствует высокая температура рабочего помещения, попадание на кожу раздражителя, особенно в газо– и парообразном состоянии. Позднее сыпь с открытых участков может распространиться на закрытые одеждой. Распознавание профессиональной экземы облегчается тем, что она возникает в связи с работой, обычно исчезает через некоторое время после ее прекращения и рецидивирует по ее возобновлении. Нередко клиническая картина однотипна у многих рабочих и заболеваемость носит массовый характер.
Высыпания при профессиональной экземе обычно возникают на открытых местах, располагаясь вначале на сгибательной стороне предплечий, в межпальцевых складках, на тыле кистей, там, где кожный покров более нежный, а также на лице, чему способствует высокая температура рабочего помещения, попадание на кожу раздражителя, особенно в газо– и парообразном состоянии. Позднее сыпь с открытых участков может распространиться на закрытые одеждой. Распознавание профессиональной экземы облегчается тем, что она возникает в связи с работой, обычно исчезает через некоторое время после ее прекращения и рецидивирует по ее возобновлении. Нередко клиническая картина однотипна у многих рабочих и заболеваемость носит массовый характер.
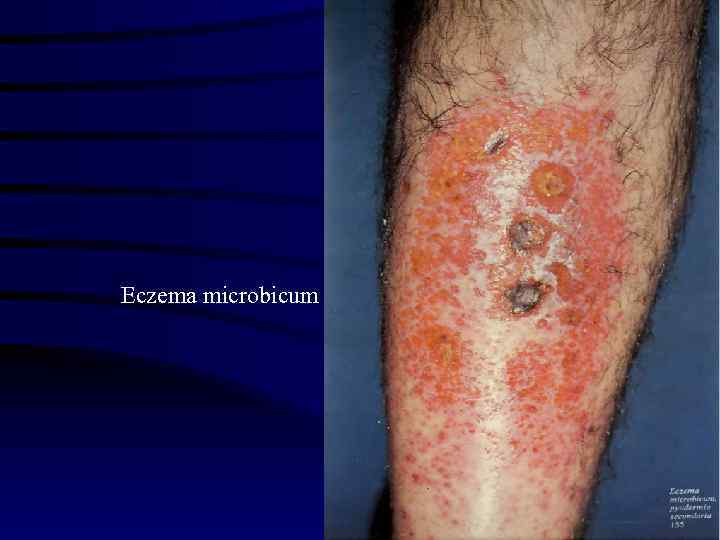
 2. Микробная экзема и ее разновидности. Микробная экзема чаще всего наблюдается по периферии трофической язвы, вокруг свищевого хода, вследствие неправильного наложения гипсовой повязки, нерациональной обработки кожи вокруг раны. Основные признаки микробной экземы: · Начинается микробная экзема как ассиметричный процесс на коже голеней, тыла кистей; · Характерно наличие резких границ очага поражения, нередко с бахромкой отслаивающегося рогового слоя эпидермиса по краю очага и слабовыраженной тенденцией к диссеминации дерматоза.
2. Микробная экзема и ее разновидности. Микробная экзема чаще всего наблюдается по периферии трофической язвы, вокруг свищевого хода, вследствие неправильного наложения гипсовой повязки, нерациональной обработки кожи вокруг раны. Основные признаки микробной экземы: · Начинается микробная экзема как ассиметричный процесс на коже голеней, тыла кистей; · Характерно наличие резких границ очага поражения, нередко с бахромкой отслаивающегося рогового слоя эпидермиса по краю очага и слабовыраженной тенденцией к диссеминации дерматоза.
 Разновидности микробной экземы: – нуммулярная экзема характеризуется появлением слегка возвышающихся над уровнем кожи, резко ограниченных очагов поражения в виде эритемы, экссудативных папул с мокнутием, правильно округлых очертаний, диаметром 1– 2 см и более. Преимущественная локализация – тыл кистей; – варикозная экзема. Очаги поражения локализуются в области расширенных вен, по окружности варикозных язв. Характерны полиморфизм элементов, резкие, четкие границы очагов, умеренный зуд, что делает варикозную экзему в клиническом аспекте сходной с паратравматической; – паратравматическая экзема развивается вокруг длительно незаживающих язв, свищей, ран, в области бытовых травм, расчесов у лиц с измененной реактивностью;
Разновидности микробной экземы: – нуммулярная экзема характеризуется появлением слегка возвышающихся над уровнем кожи, резко ограниченных очагов поражения в виде эритемы, экссудативных папул с мокнутием, правильно округлых очертаний, диаметром 1– 2 см и более. Преимущественная локализация – тыл кистей; – варикозная экзема. Очаги поражения локализуются в области расширенных вен, по окружности варикозных язв. Характерны полиморфизм элементов, резкие, четкие границы очагов, умеренный зуд, что делает варикозную экзему в клиническом аспекте сходной с паратравматической; – паратравматическая экзема развивается вокруг длительно незаживающих язв, свищей, ран, в области бытовых травм, расчесов у лиц с измененной реактивностью;
 – сикозиформная экзема развивается у лиц, страдающих сикозом, осложеннным экзематизацией. Сикозиформная экзема характеризуется выходом процесса за пределы оволосения, наличием экзематозных колодцев, мокнутием и сильным зудом. Кожа становится лихенифицированной (утолщенной с усилением нормального ее рисунка, сухостью, гиперпигментацией), фолликулы появляются беспрерывно преимущественно в области верхней губы, бороды, лобка, подмышечных впадин; – экзема сосков и пигментного кружка у женщин характеризуется очагами пунцового цвета, местами покрытыми наслоением корок и корко чешуйками. Этот процесс сопровождается мокнутием, появлением трещин; – микотическая экзема развивается у больных с микозом стоп.
– сикозиформная экзема развивается у лиц, страдающих сикозом, осложеннным экзематизацией. Сикозиформная экзема характеризуется выходом процесса за пределы оволосения, наличием экзематозных колодцев, мокнутием и сильным зудом. Кожа становится лихенифицированной (утолщенной с усилением нормального ее рисунка, сухостью, гиперпигментацией), фолликулы появляются беспрерывно преимущественно в области верхней губы, бороды, лобка, подмышечных впадин; – экзема сосков и пигментного кружка у женщин характеризуется очагами пунцового цвета, местами покрытыми наслоением корок и корко чешуйками. Этот процесс сопровождается мокнутием, появлением трещин; – микотическая экзема развивается у больных с микозом стоп.
 3. Вторичные аллергические высыпания (аллергиды, микробиды) возникают вторично у больных, страдающих экземой, вдали от основного очага поражения в результате сенсибилизации, исходящей из этого очага, воздействия разрешающего фактора (нервно психическая травма, алиментарные нарушения, интеркуррентные заболевания). Эти высыпания не специфичны и по своему характеру являются рефлекторной реакцией. Аллергиды представляют собой острую симметричную сыпь (эритематозная, папулезная, узелковая, пузырьковая, пустулезная), которая обычно существует недолго и бесследно проходит.
3. Вторичные аллергические высыпания (аллергиды, микробиды) возникают вторично у больных, страдающих экземой, вдали от основного очага поражения в результате сенсибилизации, исходящей из этого очага, воздействия разрешающего фактора (нервно психическая травма, алиментарные нарушения, интеркуррентные заболевания). Эти высыпания не специфичны и по своему характеру являются рефлекторной реакцией. Аллергиды представляют собой острую симметричную сыпь (эритематозная, папулезная, узелковая, пузырьковая, пустулезная), которая обычно существует недолго и бесследно проходит.
 Диагноз экземы в типичных случаях не представляет затруднений. Острые воспалительные явления, полиморфизм высыпаний, значительная инфильтрация кожи, зуд помогают поставить правильный диагноз.
Диагноз экземы в типичных случаях не представляет затруднений. Острые воспалительные явления, полиморфизм высыпаний, значительная инфильтрация кожи, зуд помогают поставить правильный диагноз.
 Дифференциальная диагностика. Разнообразие клинических проявлений экземы придает ей сходство с другими кожными заболеваниями создает необходимость проведения дифференциальной диагностики в острой ее стадии с: · острым дерматитом; · пищевой аллергией; · лекарственной болезнью; · пузырьковым лишаем; · многоформной экссудативной эритемой; · герпетиформным дерматитом Дюринга; · розовым лишаем Жибера. При хроническом течении экземы дифференциальную диагностику проводят с: · ограниченным нейродермитом; · псориазом; · красным плоским лишаем.
Дифференциальная диагностика. Разнообразие клинических проявлений экземы придает ей сходство с другими кожными заболеваниями создает необходимость проведения дифференциальной диагностики в острой ее стадии с: · острым дерматитом; · пищевой аллергией; · лекарственной болезнью; · пузырьковым лишаем; · многоформной экссудативной эритемой; · герпетиформным дерматитом Дюринга; · розовым лишаем Жибера. При хроническом течении экземы дифференциальную диагностику проводят с: · ограниченным нейродермитом; · псориазом; · красным плоским лишаем.
 Лечение экземы. Для назначения возможно полного индивидуально обоснованного патогенетического лечения каждый больной экземой должен быть, по возможности, тщательно и всесторонне обследован (исходя из данных аллергологического анамнеза). Комплексная терапия назначается в зависимости от характера выявленных нарушений, клинического течения кожного процесса, возраста, переносимости лекарственных средств.
Лечение экземы. Для назначения возможно полного индивидуально обоснованного патогенетического лечения каждый больной экземой должен быть, по возможности, тщательно и всесторонне обследован (исходя из данных аллергологического анамнеза). Комплексная терапия назначается в зависимости от характера выявленных нарушений, клинического течения кожного процесса, возраста, переносимости лекарственных средств.
 При тяжелом течении острой экземы, при ее генерализованных формах показаны: · кортикостероидные препараты (дексаметазон, триамцинолон, преднизолон, гидрокортизон). Начальная суточная доза преднизолона (и эквивалентные дозы других кортикостероидных препаратов) не должна превышать 25– 30 мг. Через несколько дней, когда воспалительные явления стихают и получен достаточный лечебный эффект, дозу кортикостероидного препарата снижают каждые 3– 5 дней (на 2, 5 мг в сутки), медленно доводя ее до полной его отмены. При длительном введении кортикостероидных средств больному одновременно назначают препараты калия (оротат калия, хлористый калий). Кортикостероидные препараты назначают в комплексе с другими патогенетическими средствами, при этом дозу кортикостероидных парепаратов и сроки их введения можно удлинять или укорачивать в зависимости от выраженности кожного процесса.
При тяжелом течении острой экземы, при ее генерализованных формах показаны: · кортикостероидные препараты (дексаметазон, триамцинолон, преднизолон, гидрокортизон). Начальная суточная доза преднизолона (и эквивалентные дозы других кортикостероидных препаратов) не должна превышать 25– 30 мг. Через несколько дней, когда воспалительные явления стихают и получен достаточный лечебный эффект, дозу кортикостероидного препарата снижают каждые 3– 5 дней (на 2, 5 мг в сутки), медленно доводя ее до полной его отмены. При длительном введении кортикостероидных средств больному одновременно назначают препараты калия (оротат калия, хлористый калий). Кортикостероидные препараты назначают в комплексе с другими патогенетическими средствами, при этом дозу кортикостероидных парепаратов и сроки их введения можно удлинять или укорачивать в зависимости от выраженности кожного процесса.
 При обычном течении экземы и умеренной диссеминации процесса целесообразно обходиться без кортикостероидов. Показаны: нейроплегические средства. Из нейроплегических средств для нормализации функций нервной системы применяют препараты брома (натрия бромид внутрь по 5– 15 мл 0, 25– 3% раствор, 2– 3 раза в день после еды, 10– 14 дней или внутривенно 10% раствор 2– 10 мл ежедневно, 8– 10 вливаний); препараты валерианы (настойку внутрь по 20– 30 капель 3 раза в сутки и др. ); настойку пустырника по 10– 30 капель 3 раза в сутки; успокоительный сбор; корвалол; настойку пиона. При более тяжелых нарушениях нервно психического статуса, проявляющихся эмоциональным напряжением, возбуждением, бессонницей, применяют небольшие дозы транквилизаторов – мепротан (мепробамад) по 0, 2 г 2– 3 раза в сутки, нозепам (тазепам, оксазепам) по 0, 01 г 2– 3 раза в сутки, хлозепид (элениум) по 0, 01 г 2– 3 раза в сутки,
При обычном течении экземы и умеренной диссеминации процесса целесообразно обходиться без кортикостероидов. Показаны: нейроплегические средства. Из нейроплегических средств для нормализации функций нервной системы применяют препараты брома (натрия бромид внутрь по 5– 15 мл 0, 25– 3% раствор, 2– 3 раза в день после еды, 10– 14 дней или внутривенно 10% раствор 2– 10 мл ежедневно, 8– 10 вливаний); препараты валерианы (настойку внутрь по 20– 30 капель 3 раза в сутки и др. ); настойку пустырника по 10– 30 капель 3 раза в сутки; успокоительный сбор; корвалол; настойку пиона. При более тяжелых нарушениях нервно психического статуса, проявляющихся эмоциональным напряжением, возбуждением, бессонницей, применяют небольшие дозы транквилизаторов – мепротан (мепробамад) по 0, 2 г 2– 3 раза в сутки, нозепам (тазепам, оксазепам) по 0, 01 г 2– 3 раза в сутки, хлозепид (элениум) по 0, 01 г 2– 3 раза в сутки,
 триоксазин по 0, 3 г 2 раза в сутки. При выраженном зуде в сочетании с нарушениями сна, раздражительностью, состоянием возбуждения, психопатологической симптоматикой эффективны эпизодические приемы аминазина по 0, 025 г, обычно на ночь. Рекомендуется использование и других нейролептиков – алимемазина (терален) по 0, 005 г 1– 2 раза в сутки, левомепромазина (тизерцин) по 0, 005 г 1– 2 раза в сутки. · десенсибилизирующие средства. Из десенсибилизирующих и противовоспалительных препаратов назначают средства неспецифической гипосенсибилизации – натрий тиосульфат, который используют в виде 30% раствора по 10 мл внутривенно ежедневно или через день (10– 20 вливаний). Менее эффективно применение натрия тиосульфата внутрь по 1– 2 столовые ложки 10% раствора 3 раза в день.
триоксазин по 0, 3 г 2 раза в сутки. При выраженном зуде в сочетании с нарушениями сна, раздражительностью, состоянием возбуждения, психопатологической симптоматикой эффективны эпизодические приемы аминазина по 0, 025 г, обычно на ночь. Рекомендуется использование и других нейролептиков – алимемазина (терален) по 0, 005 г 1– 2 раза в сутки, левомепромазина (тизерцин) по 0, 005 г 1– 2 раза в сутки. · десенсибилизирующие средства. Из десенсибилизирующих и противовоспалительных препаратов назначают средства неспецифической гипосенсибилизации – натрий тиосульфат, который используют в виде 30% раствора по 10 мл внутривенно ежедневно или через день (10– 20 вливаний). Менее эффективно применение натрия тиосульфата внутрь по 1– 2 столовые ложки 10% раствора 3 раза в день.
 · антигистамннные средства. Из антигистаминных препаратов при экземе используют препараты, воздействующие преимущественно на Н 1 рецепторы (димедрол, супрастин, дипразин, фенкарол, диазолин, тавегил, димебон, кетасма, гисталонг, кларитин), а также на Н 2 рецепторы (циметидин, низатидин, гистодил, ранитидин и др. ). При хроническом рецидивирующем течении экземы, когда имеется необходимость в длительном приеме антигистаминных препаратов, их целесообразно чередовать через каждые 3– 4 недели. · энтеросорбенты (активированный уголь по 1, 5– 1, 75 г натощак; сорбогель, энтеросгель по 1 столовой ложке 3 раза в день). · дезинтоксикационные средства гемодез по 200. 0 мл внутривенно через 1– 2 дня, на курс 5– 6 вливаний. · витамины (особенно группы В). · антиоксиданты (витамины С, Е, суперантиоксидант).
· антигистамннные средства. Из антигистаминных препаратов при экземе используют препараты, воздействующие преимущественно на Н 1 рецепторы (димедрол, супрастин, дипразин, фенкарол, диазолин, тавегил, димебон, кетасма, гисталонг, кларитин), а также на Н 2 рецепторы (циметидин, низатидин, гистодил, ранитидин и др. ). При хроническом рецидивирующем течении экземы, когда имеется необходимость в длительном приеме антигистаминных препаратов, их целесообразно чередовать через каждые 3– 4 недели. · энтеросорбенты (активированный уголь по 1, 5– 1, 75 г натощак; сорбогель, энтеросгель по 1 столовой ложке 3 раза в день). · дезинтоксикационные средства гемодез по 200. 0 мл внутривенно через 1– 2 дня, на курс 5– 6 вливаний. · витамины (особенно группы В). · антиоксиданты (витамины С, Е, суперантиоксидант).
 После стихания острых воспалительных явлений показаны: · средства иммунотерапии Т активин, тималин, тимоген, вилозен). Так, Т активин назначают по 1 мл (100 мкг) в подлопаточную область на 1, 3, 6, 13 и 20 й дни лечения. Чаще применяют вилозен по 3– 4 капли в нос 2– 3 раза в день. Используют гистаглобулин, особенно для профилактики рецидивов (различные схемы, например, начиная с 0, 2 мл, постепенно увеличивая дозу до 2 мл, 2 раза в неделю, 10 инъекций). · препараты, содержащие ферменты поджелудочной железы панзинорм по 1 табл. 3 раза в день во время еды, фестал внутрь по 1 драже 2– 3 раза в день во время или сразу после еды ( при сочетании экземы с нарушением органов пищеварения гастродуоденит, гепатит, панкреатит). При наличии дисбактериоза рекомендуется лактобактерин, бификол;
После стихания острых воспалительных явлений показаны: · средства иммунотерапии Т активин, тималин, тимоген, вилозен). Так, Т активин назначают по 1 мл (100 мкг) в подлопаточную область на 1, 3, 6, 13 и 20 й дни лечения. Чаще применяют вилозен по 3– 4 капли в нос 2– 3 раза в день. Используют гистаглобулин, особенно для профилактики рецидивов (различные схемы, например, начиная с 0, 2 мл, постепенно увеличивая дозу до 2 мл, 2 раза в неделю, 10 инъекций). · препараты, содержащие ферменты поджелудочной железы панзинорм по 1 табл. 3 раза в день во время еды, фестал внутрь по 1 драже 2– 3 раза в день во время или сразу после еды ( при сочетании экземы с нарушением органов пищеварения гастродуоденит, гепатит, панкреатит). При наличии дисбактериоза рекомендуется лактобактерин, бификол;
 препараты, улучшающие микроциркуляцию ксантинола никотинат по 0, 5– 0, 75 г в первые 3– 5 сут, затем по 0, 15– 0, 6 г. ; теоникол по 150 мг 3 раза в сутки; компламин по 300 мг внутривенно с 10 мл изотонического раствора натрия хлорида ежедневно 3– 5 дней; реополиглюкин по 5 мл/кг 2– 3 дня ежедневно, а затем 2– 3 инфузии через день; пармидин – по 0, 025 г 3 раза в сутки (у больных атеросклерозом, сахарным диабетом, варикозным симптомокомплексом, трофическими язвами); антибактериальные анибиотики с учетом чувствительности флоры (при микробной экземе и при осложнении истинной экземы пиококковой инфекцией); препараты серы по схеме: по 0, 5 г 1 раз в сутки – 1 я неделя, по 0, 5 г через день – 2 я неделя, далее по 0, 5 г 2 раза в неделю (50– 100 порошков); рибофлавин по 0, 002 г 3 раза в сутки (10– 15 дней) при себорейной экземе и экземе век;
препараты, улучшающие микроциркуляцию ксантинола никотинат по 0, 5– 0, 75 г в первые 3– 5 сут, затем по 0, 15– 0, 6 г. ; теоникол по 150 мг 3 раза в сутки; компламин по 300 мг внутривенно с 10 мл изотонического раствора натрия хлорида ежедневно 3– 5 дней; реополиглюкин по 5 мл/кг 2– 3 дня ежедневно, а затем 2– 3 инфузии через день; пармидин – по 0, 025 г 3 раза в сутки (у больных атеросклерозом, сахарным диабетом, варикозным симптомокомплексом, трофическими язвами); антибактериальные анибиотики с учетом чувствительности флоры (при микробной экземе и при осложнении истинной экземы пиококковой инфекцией); препараты серы по схеме: по 0, 5 г 1 раз в сутки – 1 я неделя, по 0, 5 г через день – 2 я неделя, далее по 0, 5 г 2 раза в неделю (50– 100 порошков); рибофлавин по 0, 002 г 3 раза в сутки (10– 15 дней) при себорейной экземе и экземе век;
 физиотерапевтические методы. Единственное противопоказание для использования физиотерапевтических процедур распространенная форма экземы в острой стадии с выраженным мокнутием и высыпанием свежих везикулезных элементов. В этот период в виде исключения может быть применен интраназальный электрофорез антигистаминных препаратов (1% растор димедрола, 2% раствор кальция, 2, 5– 5% раствор тиамина). Продолжительность процедуры от 10 мин с постепенным повышением до 20– 25 минут, через день или ежедневно, на курс 20– 30 процедур. При распространенных формах экземы без явлений мокнутия, но отличающихся неустойчивым течением и склонностью к обострению, а также выраженными невротическими нарушениями и интенсивным зудом рекомендуются электросон, индуктотермия, ДМВ терапия, СМТ форез, флюктуоризация, электрофорез.
физиотерапевтические методы. Единственное противопоказание для использования физиотерапевтических процедур распространенная форма экземы в острой стадии с выраженным мокнутием и высыпанием свежих везикулезных элементов. В этот период в виде исключения может быть применен интраназальный электрофорез антигистаминных препаратов (1% растор димедрола, 2% раствор кальция, 2, 5– 5% раствор тиамина). Продолжительность процедуры от 10 мин с постепенным повышением до 20– 25 минут, через день или ежедневно, на курс 20– 30 процедур. При распространенных формах экземы без явлений мокнутия, но отличающихся неустойчивым течением и склонностью к обострению, а также выраженными невротическими нарушениями и интенсивным зудом рекомендуются электросон, индуктотермия, ДМВ терапия, СМТ форез, флюктуоризация, электрофорез.
 При хронических формах с явлениями лихенизации и инфильтрации без тенденции к обострению рекомендуются ультразвуковая терапия, ультрафонофорез, магнитотерапия, лазеротерапия, ультрафиолетовое облучение, гидротерапия, лазеротерапия, в частности лазерный фонофорез с кортикостероидными мазями, лазерная фотохимиотерапия. В комплексном лечении больных может быть использована КВЧ терапия, индуктотермия на область надпочечников, при которй осуществляют сегментарные воздействия ультразвуком по паравертебральным линиям вдоль позвоночного столба в импульсном режиме, интенсивностью 0, 2– 0, 4 Вт/см 2, с длительностью процедуры 6– 10 минут, через день, 10– 12 воздествий. Перспективен метод иглорефлексотерапии (особенно при тяжелой сопутствующей патологии, непереносимости многих медикаментов), а также методы электроакупунктуры на активные точки.
При хронических формах с явлениями лихенизации и инфильтрации без тенденции к обострению рекомендуются ультразвуковая терапия, ультрафонофорез, магнитотерапия, лазеротерапия, ультрафиолетовое облучение, гидротерапия, лазеротерапия, в частности лазерный фонофорез с кортикостероидными мазями, лазерная фотохимиотерапия. В комплексном лечении больных может быть использована КВЧ терапия, индуктотермия на область надпочечников, при которй осуществляют сегментарные воздействия ультразвуком по паравертебральным линиям вдоль позвоночного столба в импульсном режиме, интенсивностью 0, 2– 0, 4 Вт/см 2, с длительностью процедуры 6– 10 минут, через день, 10– 12 воздествий. Перспективен метод иглорефлексотерапии (особенно при тяжелой сопутствующей патологии, непереносимости многих медикаментов), а также методы электроакупунктуры на активные точки.
 Местное лечение проводят с учетом стадии процесса. При острой экземе с явлениями мокнутия назначают примочки (обязательно холодные, со льдом и часто сменяемые). При отсутствии мокнутия назначают кортикостероидные мази с добавкой антибиотиков и без них – синалар, синафлан, лоринден, преднизолон, дермозолон гидрокортизон и. т. д. Хороший эффект у больных экземой от современных кортикостероидных мазей следует отметить применении "Целестодерма В" (бетаметазон с гарамицином), особенно при осложнении экзематозного процесса бактериальной инфекцией. Аналогичным действием обладает крем мазь "Дипрогент", состоящая из бетаметазона и гарамицина. Препаратом выбора для лечения экземы бактериального генеза является мазь "Вульнузан" и «Септозил» (дексаметазон и неомицин).
Местное лечение проводят с учетом стадии процесса. При острой экземе с явлениями мокнутия назначают примочки (обязательно холодные, со льдом и часто сменяемые). При отсутствии мокнутия назначают кортикостероидные мази с добавкой антибиотиков и без них – синалар, синафлан, лоринден, преднизолон, дермозолон гидрокортизон и. т. д. Хороший эффект у больных экземой от современных кортикостероидных мазей следует отметить применении "Целестодерма В" (бетаметазон с гарамицином), особенно при осложнении экзематозного процесса бактериальной инфекцией. Аналогичным действием обладает крем мазь "Дипрогент", состоящая из бетаметазона и гарамицина. Препаратом выбора для лечения экземы бактериального генеза является мазь "Вульнузан" и «Септозил» (дексаметазон и неомицин).
 Для лечения микробной, себорейной и микотической (особенно дрожжевой) экземы и их сочетанных форм используется мазь "Тридерм", в состав которой входят три лекарства – бетаметазон, гарамицин (гентамицин), клотримазол. У больных экземой в период обострения процесса и при осложнении его пиоккоковой и дрожжевой инфекцией аналогичное действие оказывает мазь отечественного производства "Тримистин", которая по своей эффективности имеет преимущества перед аналогами "Синофлан" и "Лоринден С"
Для лечения микробной, себорейной и микотической (особенно дрожжевой) экземы и их сочетанных форм используется мазь "Тридерм", в состав которой входят три лекарства – бетаметазон, гарамицин (гентамицин), клотримазол. У больных экземой в период обострения процесса и при осложнении его пиоккоковой и дрожжевой инфекцией аналогичное действие оказывает мазь отечественного производства "Тримистин", которая по своей эффективности имеет преимущества перед аналогами "Синофлан" и "Лоринден С"
 После стихания острых явлений назначают цинковое масло, на экзематиды – взбалтываемые смеси. Затем переходят на лечение пастами и мазями. Часто для рассасывания инфильтрации в очагах поражения назначают пасты: 3% ихтиоловую, цинко нафталанную, борно цинко нафталанную, ихтиоло цинко нафталанную, 5%дегтярно 5– 10% нафталанную, 5% ксероформную, борно нафталанную, 1– 3% индометациновую и другие. При себорейной экземе назначают серные мази (2– 5%), серно ихтиоловые (2%), а также серно салициловые (2– 5%). Хороший эффект из новых средств для наружной терапии оказывает мазь лосьон "Дипросалик".
После стихания острых явлений назначают цинковое масло, на экзематиды – взбалтываемые смеси. Затем переходят на лечение пастами и мазями. Часто для рассасывания инфильтрации в очагах поражения назначают пасты: 3% ихтиоловую, цинко нафталанную, борно цинко нафталанную, ихтиоло цинко нафталанную, 5%дегтярно 5– 10% нафталанную, 5% ксероформную, борно нафталанную, 1– 3% индометациновую и другие. При себорейной экземе назначают серные мази (2– 5%), серно ихтиоловые (2%), а также серно салициловые (2– 5%). Хороший эффект из новых средств для наружной терапии оказывает мазь лосьон "Дипросалик".
 Важное место в лечении экземы отводят рациональному питанию. При обострении экземы рекомендуют гипоаллергическую и бессолевую диету. Ограничивают употребление жидкости, раздражающих напитков, острых блюд, консервов, копченостей, пряностей, яичного белка, шоколода, цитрусовых и других продуктов, обладающих сенсибилизирующими свойствами. Для вывления пищевых аллергенов рекомендуют диету, исключающую или последовательно включающую различные пищевые продукты. С целью реабилитации больные экземой должны находиться под диспансерным наблюдением дерматолога по месту жительства и периодически (1– 2 раза в год) получать профилактические противорецидивные курсы лечения, направленные на поддержание адаптационных возможностей организма, устранение вредных факторов, лечение фоновых соматических заболеваний.
Важное место в лечении экземы отводят рациональному питанию. При обострении экземы рекомендуют гипоаллергическую и бессолевую диету. Ограничивают употребление жидкости, раздражающих напитков, острых блюд, консервов, копченостей, пряностей, яичного белка, шоколода, цитрусовых и других продуктов, обладающих сенсибилизирующими свойствами. Для вывления пищевых аллергенов рекомендуют диету, исключающую или последовательно включающую различные пищевые продукты. С целью реабилитации больные экземой должны находиться под диспансерным наблюдением дерматолога по месту жительства и периодически (1– 2 раза в год) получать профилактические противорецидивные курсы лечения, направленные на поддержание адаптационных возможностей организма, устранение вредных факторов, лечение фоновых соматических заболеваний.
 НЕЙРОДЕРМИТ Определение понятия. Нейродермит (Н. ) – хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся интенсивным зудом, папулезными высыпаниями и выраженной лихенификацией. Термин Н. ввел Brocg в 1891 г. для обозначения заболеваний кожи, при которых изменения кожи развиваются в результате расчесов, обусловленных первично возникающим зудом.
НЕЙРОДЕРМИТ Определение понятия. Нейродермит (Н. ) – хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся интенсивным зудом, папулезными высыпаниями и выраженной лихенификацией. Термин Н. ввел Brocg в 1891 г. для обозначения заболеваний кожи, при которых изменения кожи развиваются в результате расчесов, обусловленных первично возникающим зудом.
 Этиология и патогенез заболевания окончательно не установлены. Гипотезы: · неврогенная теория (нарушение адаптационной способности реагировать на напряжение, стресс); · интоксикационная теория (нарушения деятельности внутренних органов ЖКТ гастроэнтероколит, гепатохолецистит, панкреатит, злоупотребления в пище; · аллергическая и атопическая теории (предрасположенность больных Н. ко многим аллергическим заболеваниям); · иммунная теория (угнетение клеточного иммунитета); мультифакторная теория (комплексное воздействие на организм неблагоприятных эндогенных факторов нарушение деятельности нервной системы, желез внутренней секреции, внутренних органов, обмена веществ, а также экзогенных факторов нейро эндокринные нарушения на фоне измененной реактивности).
Этиология и патогенез заболевания окончательно не установлены. Гипотезы: · неврогенная теория (нарушение адаптационной способности реагировать на напряжение, стресс); · интоксикационная теория (нарушения деятельности внутренних органов ЖКТ гастроэнтероколит, гепатохолецистит, панкреатит, злоупотребления в пище; · аллергическая и атопическая теории (предрасположенность больных Н. ко многим аллергическим заболеваниям); · иммунная теория (угнетение клеточного иммунитета); мультифакторная теория (комплексное воздействие на организм неблагоприятных эндогенных факторов нарушение деятельности нервной системы, желез внутренней секреции, внутренних органов, обмена веществ, а также экзогенных факторов нейро эндокринные нарушения на фоне измененной реактивности).
 Клиника. Различают две основных клинических разновидностей Н. : ограниченный и диффузный. Ограниченный Н. Болеют преимущественно взрослые, чаще мужчины. Основными его клиническими симптомами являются: –первичный интенсивный зуд –лихенификация –сухой характер поражения, т. е. отсутствие мокнутия. Излюбленная локализация очагов поражения задняя поверхность шеи, подколенные и локтевые сгибы, внутренняя поверхность бедер, мошонка, голени, область затылка на волосистой части головы. Очаги поражения имеют овальную форму.
Клиника. Различают две основных клинических разновидностей Н. : ограниченный и диффузный. Ограниченный Н. Болеют преимущественно взрослые, чаще мужчины. Основными его клиническими симптомами являются: –первичный интенсивный зуд –лихенификация –сухой характер поражения, т. е. отсутствие мокнутия. Излюбленная локализация очагов поражения задняя поверхность шеи, подколенные и локтевые сгибы, внутренняя поверхность бедер, мошонка, голени, область затылка на волосистой части головы. Очаги поражения имеют овальную форму.
 Течение заболевания хроническое, характеризуется периодами улучшения и обострения. Наряду с классической клинической картиной возможно развитие атипичных форм ограниченного Н. : · гипертрофический Н. с его разновидностью бородавчатой формой; · депигментированный Н. ; · декальвирующий Н. (при локализации процесса на волосистой части головы, когда на участках сильного зуда выпадают волосы, а кожа блестит); · остроконечный фолликулярный Н; · линеарный Н. (при локализации на разгибательных поверхностях конечностей в виде длинных полос разной ширины лихенификации).
Течение заболевания хроническое, характеризуется периодами улучшения и обострения. Наряду с классической клинической картиной возможно развитие атипичных форм ограниченного Н. : · гипертрофический Н. с его разновидностью бородавчатой формой; · депигментированный Н. ; · декальвирующий Н. (при локализации процесса на волосистой части головы, когда на участках сильного зуда выпадают волосы, а кожа блестит); · остроконечный фолликулярный Н; · линеарный Н. (при локализации на разгибательных поверхностях конечностей в виде длинных полос разной ширины лихенификации).
 Диагностика. Клинические черты ограниченного Н. характерны, в типичных случаях диагноз его не вызывает затруднений. Дифференциальная диагностика. 1. Имеются трудности верификации ограниченного Н. от хронической лихенифицированной экземы, в отличие от которой при Н. зуд является первичным, очаги поражения при ограниченном Н. никогда самопроизвольно не мокнут. 2. Встречаются трудности дифференциальной диагностики ограниченного Н. от монетовидной экземы. В отличие от последней ограниченный Н. нерезко ограничен от окружающей клинически здоровой кожи, воспалительные явления при нем выражены очень слабо, не бывает везикуляции и мокнутия. Кроме того, зуд при нуммулярной экземе никогда не достигает такой степени, как при ограниченном Н. Ограниченный Н. локализуется в больших кожных складках и сгибах, в области шеи, а монетовидная экзема на кистях, предплечьях, голенях.
Диагностика. Клинические черты ограниченного Н. характерны, в типичных случаях диагноз его не вызывает затруднений. Дифференциальная диагностика. 1. Имеются трудности верификации ограниченного Н. от хронической лихенифицированной экземы, в отличие от которой при Н. зуд является первичным, очаги поражения при ограниченном Н. никогда самопроизвольно не мокнут. 2. Встречаются трудности дифференциальной диагностики ограниченного Н. от монетовидной экземы. В отличие от последней ограниченный Н. нерезко ограничен от окружающей клинически здоровой кожи, воспалительные явления при нем выражены очень слабо, не бывает везикуляции и мокнутия. Кроме того, зуд при нуммулярной экземе никогда не достигает такой степени, как при ограниченном Н. Ограниченный Н. локализуется в больших кожных складках и сгибах, в области шеи, а монетовидная экзема на кистях, предплечьях, голенях.
 Диффузный Н. Заболевание может развиться в любом возрасте, но чаще возникает в среднем, а иногда в пожилом возрасте. Как и при ограниченном Н. , зуд здесь первичен, но процесс носит распространенный, иногда универсальный характер. Зуд мучительный, почти непрекращающийся. Излюбленная локализация: конечности, туловище, область заднего прохода и половых органов, реже лицо. Одним из главных клинических симптомов диффузного Н. является лихенификация кожи. Мокнутие бывает в редких случаях, но возможно осложнение пиодермией. Атипичной разновидностью диффузного Н. может быть экссудативный невродермит, при котором очаги поражения принимают выраженный экссудативный характер темно красного застойного цвета и могут походить на очаги премикотической стадии грибовидного микоза. Отмечается белый дермаграфизм не только на участках хронически воспаленной кожи, но и на здоровой коже. Течение хроническое, часто рецидивирующее, особенно в холодное время года.
Диффузный Н. Заболевание может развиться в любом возрасте, но чаще возникает в среднем, а иногда в пожилом возрасте. Как и при ограниченном Н. , зуд здесь первичен, но процесс носит распространенный, иногда универсальный характер. Зуд мучительный, почти непрекращающийся. Излюбленная локализация: конечности, туловище, область заднего прохода и половых органов, реже лицо. Одним из главных клинических симптомов диффузного Н. является лихенификация кожи. Мокнутие бывает в редких случаях, но возможно осложнение пиодермией. Атипичной разновидностью диффузного Н. может быть экссудативный невродермит, при котором очаги поражения принимают выраженный экссудативный характер темно красного застойного цвета и могут походить на очаги премикотической стадии грибовидного микоза. Отмечается белый дермаграфизм не только на участках хронически воспаленной кожи, но и на здоровой коже. Течение хроническое, часто рецидивирующее, особенно в холодное время года.
 Диагностика стоится на характерных жалобах, клинике. В сомнительных случаях вопрос решается гистологически. Дифференциальная диагностика. От диссеминированной хронической экземы диффузный Н. отличается первичным характером зуда с последующим высыпанием лихеноидных узелков, постоянно сухим характером очагов поражения и отсутствием везикуляции, белым дермографизмом. При атипичной экссудативной форме Н. иногда лишь длительное наблюдение позволяет его отличить от экземы. Для этой формы Н. характерна локализация поражений на лице, шее и области крупных складок; застойная темнокрасная окраска участков поражения; отсутствие клинически выраженной везикуляции. От красного плоского лишая диффузный невродермит отличается типичных для последнего первичных высыпаний, резкой лихенификацией, более интенсивным зудом и первичным его характером, локализацией очагов поражения, отсутствием поражения слизистых оболочек.
Диагностика стоится на характерных жалобах, клинике. В сомнительных случаях вопрос решается гистологически. Дифференциальная диагностика. От диссеминированной хронической экземы диффузный Н. отличается первичным характером зуда с последующим высыпанием лихеноидных узелков, постоянно сухим характером очагов поражения и отсутствием везикуляции, белым дермографизмом. При атипичной экссудативной форме Н. иногда лишь длительное наблюдение позволяет его отличить от экземы. Для этой формы Н. характерна локализация поражений на лице, шее и области крупных складок; застойная темнокрасная окраска участков поражения; отсутствие клинически выраженной везикуляции. От красного плоского лишая диффузный невродермит отличается типичных для последнего первичных высыпаний, резкой лихенификацией, более интенсивным зудом и первичным его характером, локализацией очагов поражения, отсутствием поражения слизистых оболочек.
 Исключить премикотическую стадию грибовидного микоза позволяют – излюбленная локализация процесса, очаги резко выраженной лихенификации при небольшой инфильтрации, сезонные обострения и наступление клинической ремиссии.
Исключить премикотическую стадию грибовидного микоза позволяют – излюбленная локализация процесса, очаги резко выраженной лихенификации при небольшой инфильтрации, сезонные обострения и наступление клинической ремиссии.
 Лечение Н. должно быть патогенетическим и индивидуализированным, что представляет определенные трудности в плане изоляции больного от этиологических факторов (пищевых, бытовых, ингаляционных, лекарственных аллергенов). При тяжелом течении Н. назначают: · кортикостероидные препараты (сочетают с препаратами калия и витаминами); · гемосорбцию; · плазмофорез; · внутривенные иньекции гемодеза по 200 мл через день, на курс 5– 10 иньекций; · нейролептики (препараты брома, валерианы); · психотропные средства (тазепам, седуксен, стугерон); · аминазин (при резком зуде на ночь); · Н адреноблокаторы – пирроксан (при сопутствующей гипертонии) и бутироксан (при сопутствующей гипотонии); · электосон; гипноз.
Лечение Н. должно быть патогенетическим и индивидуализированным, что представляет определенные трудности в плане изоляции больного от этиологических факторов (пищевых, бытовых, ингаляционных, лекарственных аллергенов). При тяжелом течении Н. назначают: · кортикостероидные препараты (сочетают с препаратами калия и витаминами); · гемосорбцию; · плазмофорез; · внутривенные иньекции гемодеза по 200 мл через день, на курс 5– 10 иньекций; · нейролептики (препараты брома, валерианы); · психотропные средства (тазепам, седуксен, стугерон); · аминазин (при резком зуде на ночь); · Н адреноблокаторы – пирроксан (при сопутствующей гипертонии) и бутироксан (при сопутствующей гипотонии); · электосон; гипноз.
 При средней тяжести процесса показаны: · внутривенные введения 30% раствора тиосульфата натрия по 10 мл, на курс 20– 30 иньекций; · антигистаминные средства (супрастин, пипольфен, диазолин, кларитин, кестин, гисталонг, семпрекс); · средства иммунотерапии под контролем иммуннограмм (Т активин по 50 мг в сутки; тималин по 30 мг на изотоническом растворе хлорида натрия ежедневно, на курс 100– 400 мг; вилозен по 3 капли в каждую половину носа, ежедневно, в течение 1– 2 месяцев); · аутогемотерапия (с 3 мл до 10 мл, 2 раза в неделю, на курс 7 – 9 иньекций); · гамма глобулин (по 1. 5– 3 мл, 2 раза в неделю, на курс 7– 9 иньекций).
При средней тяжести процесса показаны: · внутривенные введения 30% раствора тиосульфата натрия по 10 мл, на курс 20– 30 иньекций; · антигистаминные средства (супрастин, пипольфен, диазолин, кларитин, кестин, гисталонг, семпрекс); · средства иммунотерапии под контролем иммуннограмм (Т активин по 50 мг в сутки; тималин по 30 мг на изотоническом растворе хлорида натрия ежедневно, на курс 100– 400 мг; вилозен по 3 капли в каждую половину носа, ежедневно, в течение 1– 2 месяцев); · аутогемотерапия (с 3 мл до 10 мл, 2 раза в неделю, на курс 7 – 9 иньекций); · гамма глобулин (по 1. 5– 3 мл, 2 раза в неделю, на курс 7– 9 иньекций).
 В стадии клинической ремиссии с целью профилактики рецидивов назначают: · гистаголбин по одной из схем; · специфические антигены, приготовленные из домашней пыли, пыльцы растений, перхоти, шерсти животных; · бактериальные вакцины. Лечение начинают после проведения градуированных внутрикожных или скарификационных проб с максимального разведения аллергена (смеси аллергенов), которое не вызывает на коже воспалительной реакции. Схемы лечебных доз и разведений индивидуальны для каждого больного.
В стадии клинической ремиссии с целью профилактики рецидивов назначают: · гистаголбин по одной из схем; · специфические антигены, приготовленные из домашней пыли, пыльцы растений, перхоти, шерсти животных; · бактериальные вакцины. Лечение начинают после проведения градуированных внутрикожных или скарификационных проб с максимального разведения аллергена (смеси аллергенов), которое не вызывает на коже воспалительной реакции. Схемы лечебных доз и разведений индивидуальны для каждого больного.
 Наружная терапия Н. должна быть направлена на устранение зуда, сухости и воспаления кожи. Способность предохранять кожу от высыхания убывает в следующем порядке: мазь, крем, лосьон, раствор, гель. На волосистую часть головы наносят лосьоны и растворы. Чтобы улучшить всасывание накладывают окклюзионную повязку. Кортикостероиды для местного применеия (кеналог, синалар, апуленин, дипросалик, целестодерм) наносят только на пораженные участки, 2– 4 раза в сутки вместе со смягчающими средствами.
Наружная терапия Н. должна быть направлена на устранение зуда, сухости и воспаления кожи. Способность предохранять кожу от высыхания убывает в следующем порядке: мазь, крем, лосьон, раствор, гель. На волосистую часть головы наносят лосьоны и растворы. Чтобы улучшить всасывание накладывают окклюзионную повязку. Кортикостероиды для местного применеия (кеналог, синалар, апуленин, дипросалик, целестодерм) наносят только на пораженные участки, 2– 4 раза в сутки вместе со смягчающими средствами.
 КРАПИВНИЦА И ОТЕК КВИНКЕ Крапивница (К. ) характеризуется появлением на коже зудящих волдырей, представляющих собой отек ограниченного участка кожи (за счет сосочкового ее слоя), которые быстро появляются, существуют от нескольких минут до нескольких дней и вновь исчезают. При распространении поражения (отека) на глубокие слои дермы и подкожную клетчатку, а также на подслизистые оболочки развивается ангионевротический отек (отек Квинке). Часто он локализуется в области лица, шеи, кистей рук, ступней ног и наружных половых органов. Крапивница и отек Квинке развиваются вследствие воздействия одних и тех же факторов и имеют в своей основе один и тот же патофизиологический механизм. В структуре аллергических заболеваний К. и отек Квинке составляют 15– 20%.
КРАПИВНИЦА И ОТЕК КВИНКЕ Крапивница (К. ) характеризуется появлением на коже зудящих волдырей, представляющих собой отек ограниченного участка кожи (за счет сосочкового ее слоя), которые быстро появляются, существуют от нескольких минут до нескольких дней и вновь исчезают. При распространении поражения (отека) на глубокие слои дермы и подкожную клетчатку, а также на подслизистые оболочки развивается ангионевротический отек (отек Квинке). Часто он локализуется в области лица, шеи, кистей рук, ступней ног и наружных половых органов. Крапивница и отек Квинке развиваются вследствие воздействия одних и тех же факторов и имеют в своей основе один и тот же патофизиологический механизм. В структуре аллергических заболеваний К. и отек Квинке составляют 15– 20%.
 Этиология и патогенез. Этиологическими факторами крапивницы и отека Квинке могут быть: · пищевые продукты; · лекарственные препараты; · средства бытовой химии; · насекомые; · бактерии; · грибы; · вирусы; · гельминты; · физические факторы (тепло, холод, солнце, вода, излучения); механические факторы.
Этиология и патогенез. Этиологическими факторами крапивницы и отека Квинке могут быть: · пищевые продукты; · лекарственные препараты; · средства бытовой химии; · насекомые; · бактерии; · грибы; · вирусы; · гельминты; · физические факторы (тепло, холод, солнце, вода, излучения); механические факторы.
 Различают следующие виды К. : · аллергическую; · псевдоаллергическую; · смешанную; · холинергическую; · вызванную механическим давлением (контактную); · солнечную; · холодовую; · тепловую; · вибрационную; · аквагенную
Различают следующие виды К. : · аллергическую; · псевдоаллергическую; · смешанную; · холинергическую; · вызванную механическим давлением (контактную); · солнечную; · холодовую; · тепловую; · вибрационную; · аквагенную
 Патогенез аллергической К. включает этап сенсибилизации к аллергену и развитие аллергической реакции на повторный контакт с ним. Реакции протекают по I реагиновому типу, но возможно их развитие также по II цитотоксическому или III иммунокомплексному типам. Именно поэтому не все случаи крапивницы сопровождаются увеличением в сыворотке крови концентрации Ig Е, а только при сочетании ее с атопической бронхиальной астмой. При развитии процесса по II и III типам индукторами дегрануляции базофилов являются анафлактоксины – компоненты комплемента С 3 и С 5 а, образующиеся при активации системы комплемента. В этих случаях при исследовании сыворотки крови в ней можно выявить повышенное содержание цитотоксических антител и иммунных комплексов, а также Ig G и Ig М.
Патогенез аллергической К. включает этап сенсибилизации к аллергену и развитие аллергической реакции на повторный контакт с ним. Реакции протекают по I реагиновому типу, но возможно их развитие также по II цитотоксическому или III иммунокомплексному типам. Именно поэтому не все случаи крапивницы сопровождаются увеличением в сыворотке крови концентрации Ig Е, а только при сочетании ее с атопической бронхиальной астмой. При развитии процесса по II и III типам индукторами дегрануляции базофилов являются анафлактоксины – компоненты комплемента С 3 и С 5 а, образующиеся при активации системы комплемента. В этих случаях при исследовании сыворотки крови в ней можно выявить повышенное содержание цитотоксических антител и иммунных комплексов, а также Ig G и Ig М.
 Важная роль в развитии острых клинических проявлений К. среди многих медиаторов (серотонина, калликреина, простагландинов, лейкотриенов) принадлежит гистамину, выделение которого приводит к повышению сосудистой проницаемости и к отеку сосочкового слоя дермы, мальпигиева слоя эпидермиса, умеренной периваскулярной инфильтрации. Раздражение медиаторами аллергической реакции кожных нервов сопровождается развитием у больных сильного зуда кожи. При хронической К. обнаруживают преимущественно снижение уровня Т лимфоцитов, дисиммуноглобулинемию, антитела против бактериальных аллергенов.
Важная роль в развитии острых клинических проявлений К. среди многих медиаторов (серотонина, калликреина, простагландинов, лейкотриенов) принадлежит гистамину, выделение которого приводит к повышению сосудистой проницаемости и к отеку сосочкового слоя дермы, мальпигиева слоя эпидермиса, умеренной периваскулярной инфильтрации. Раздражение медиаторами аллергической реакции кожных нервов сопровождается развитием у больных сильного зуда кожи. При хронической К. обнаруживают преимущественно снижение уровня Т лимфоцитов, дисиммуноглобулинемию, антитела против бактериальных аллергенов.
 При псевдоаллергической К. лекарственные, химические, пищевые и биологические средства, а также физические и механические факторы действуют как либераторы медиаторов, т. е. дегрануляция тучных клеток, базофилов происходит без участия иммунологических механизмов. Основу этих неиммунологических механизмов псевдоаллергической К. составляют различные патологические процессы, с учетом разнообразия которых выделяют три ее формы: · первая форма псевдоаллергической или эндогенной К. связана с ранее перенесенными гепатотоксическими воздействиями (вирусный гепатит, брюшной тиф, дизентерия, заболевания желудочно кишечного тракта итд), которые приводят к нарушению барьерной функции печени, что сопровождается нарушением инактивации биогенных аминов, метаболизма простогландинов и лейкотриенов, биосинтеза в печени порфиринов, а также процессов детоксикации.
При псевдоаллергической К. лекарственные, химические, пищевые и биологические средства, а также физические и механические факторы действуют как либераторы медиаторов, т. е. дегрануляция тучных клеток, базофилов происходит без участия иммунологических механизмов. Основу этих неиммунологических механизмов псевдоаллергической К. составляют различные патологические процессы, с учетом разнообразия которых выделяют три ее формы: · первая форма псевдоаллергической или эндогенной К. связана с ранее перенесенными гепатотоксическими воздействиями (вирусный гепатит, брюшной тиф, дизентерия, заболевания желудочно кишечного тракта итд), которые приводят к нарушению барьерной функции печени, что сопровождается нарушением инактивации биогенных аминов, метаболизма простогландинов и лейкотриенов, биосинтеза в печени порфиринов, а также процессов детоксикации.
 Нередко развивается К. в связи с дефицитом секреции соляной кислоты, пищеварительных ферментов на фоне гастритов, гастродуоденитов, дисбактериоза кишечника, т. к. при врожденных или приобретенных ферментопатиях продукты неполного расщепления молекул также могут быть либераторами медиаторов. Разновидностью эндогенных ферментопатий является наследственный ангионевротический отек Квинке (АОК), причиной которого служит врожденная или приобретенная недостаточность ингибитора первого компонента комплемента ингибитора СI эстеразы, в связи с чем ряд факторов (физическая нагрузка, эмоциональный стресс, хирургические вмешательства, экстракция зуба) провоцируют активацию С 1 и С 2 компонентов комплемента до С 3. Последний при нормальном уровне ингибитора не активируется. В случае активации С 2 от него отщепляется кининоподобное вещество "С 2– кинин", который под влиянием плазмина повышает проницаемость капилляров, в результате чего индуцируется отек кожи.
Нередко развивается К. в связи с дефицитом секреции соляной кислоты, пищеварительных ферментов на фоне гастритов, гастродуоденитов, дисбактериоза кишечника, т. к. при врожденных или приобретенных ферментопатиях продукты неполного расщепления молекул также могут быть либераторами медиаторов. Разновидностью эндогенных ферментопатий является наследственный ангионевротический отек Квинке (АОК), причиной которого служит врожденная или приобретенная недостаточность ингибитора первого компонента комплемента ингибитора СI эстеразы, в связи с чем ряд факторов (физическая нагрузка, эмоциональный стресс, хирургические вмешательства, экстракция зуба) провоцируют активацию С 1 и С 2 компонентов комплемента до С 3. Последний при нормальном уровне ингибитора не активируется. В случае активации С 2 от него отщепляется кининоподобное вещество "С 2– кинин", который под влиянием плазмина повышает проницаемость капилляров, в результате чего индуцируется отек кожи.
 Это заболевание можно отнести к иммунодефицитам, врожденный вариант которого наследуется по аутосомно –доминантному типу. · вторая форма псевдоаллергической К. связана с повышенной чувствительностью к нестероидным противовоспалительным препаратам (производные пиразолона, салицилаты) в связи с нарушением обмена простагландинов, которое вызывается этими препаратами. · третья форма псевдоаллергической К. связана с паразитарными заболеваниями, чаще всего с гельминтами (аскаридоз, стронгилоидоз, фасциолез, трихинеллез, эхинококкоз).
Это заболевание можно отнести к иммунодефицитам, врожденный вариант которого наследуется по аутосомно –доминантному типу. · вторая форма псевдоаллергической К. связана с повышенной чувствительностью к нестероидным противовоспалительным препаратам (производные пиразолона, салицилаты) в связи с нарушением обмена простагландинов, которое вызывается этими препаратами. · третья форма псевдоаллергической К. связана с паразитарными заболеваниями, чаще всего с гельминтами (аскаридоз, стронгилоидоз, фасциолез, трихинеллез, эхинококкоз).
 Смешанный тип К. возникает вследствие аутоаллергических (аутоиммунных) реакций, которые могут развиваться при системных заболеваниях соединительной ткани (СКВ, дерматомиозит, склердермия, ревматоидный артрит). Обособленно выделяют холинергическую К. , в патогенезе которой ведущее значение имеет превалирование функции холинергической иннервации, что проявляется гиперчувствительностью к ацетилхолину. Заболевание развивается в связи с повышенным выделением ацетилхолина при раздражении холинергических механизмов и снижением активности холинэстеразы. Такое неадекватно повышенное выделение ацетилхолина возможно при повышенной возбудимости центральных механизмов терморегуляции, а пусковым механизмом при холинергической К. могут быть, наряду с факторами, повышающими температуру тела, также эмоциональный стресс, нервное напряжение, переутомление.
Смешанный тип К. возникает вследствие аутоаллергических (аутоиммунных) реакций, которые могут развиваться при системных заболеваниях соединительной ткани (СКВ, дерматомиозит, склердермия, ревматоидный артрит). Обособленно выделяют холинергическую К. , в патогенезе которой ведущее значение имеет превалирование функции холинергической иннервации, что проявляется гиперчувствительностью к ацетилхолину. Заболевание развивается в связи с повышенным выделением ацетилхолина при раздражении холинергических механизмов и снижением активности холинэстеразы. Такое неадекватно повышенное выделение ацетилхолина возможно при повышенной возбудимости центральных механизмов терморегуляции, а пусковым механизмом при холинергической К. могут быть, наряду с факторами, повышающими температуру тела, также эмоциональный стресс, нервное напряжение, переутомление.
 Клиника. Различают острую (до 3 х месяцев) и хроническую (после 3 х месяцев) К. Первичный элемент К. волдырь бесполосной элемент, представлет собой отек сосочкового слоя дермы. Острая К. Для нее характерно внезапное появление на различных участках кожи туловища и конечностей единичных или множественных мономорфных высыпаний, выступающих над поверхностью кожи и представляющих собой волдыри диаметром от нескольких милиметров до 10– 15 сантиметров. Цвет волдырей вначале розовый или красный, а по мере накопления экссудата и сдавления капилляров становится белым. При резко выраженном отеке отечная жидкость может отслаивать эпидермис в центре волдыря и образовывать пузырь, наполненный серозной или геморрагической жидкостью.
Клиника. Различают острую (до 3 х месяцев) и хроническую (после 3 х месяцев) К. Первичный элемент К. волдырь бесполосной элемент, представлет собой отек сосочкового слоя дермы. Острая К. Для нее характерно внезапное появление на различных участках кожи туловища и конечностей единичных или множественных мономорфных высыпаний, выступающих над поверхностью кожи и представляющих собой волдыри диаметром от нескольких милиметров до 10– 15 сантиметров. Цвет волдырей вначале розовый или красный, а по мере накопления экссудата и сдавления капилляров становится белым. При резко выраженном отеке отечная жидкость может отслаивать эпидермис в центре волдыря и образовывать пузырь, наполненный серозной или геморрагической жидкостью.
 Высыпания волдырей могут быть не только на коже, но и на слизистых оболочках ротовой полости и желудочно кишечного тракта. Больные при этом испытывают сильный зуд и жжение, а при значительном поражении кожи и слизистых возможно появление симптомов интоксикации (температура, общее недомогание, головная боль). Волдыри существуют от нескольких минут до нескольких часов и дней, а затем сравнительно быстро исчезают без следа, что является характерным диагностическим симптомом этого заболевания. С целью подтверждения диагноза у больного дополнительно воспроизводят дермографизм, который при крапивнице бывает уртикарный, т. е. возвышающийся над уровнем кожи, ярко– красного цвета. В таких случаях, когда волдыри формируются в месте механического раздражения кожи, ставят диагноз "искусственная крапивница".
Высыпания волдырей могут быть не только на коже, но и на слизистых оболочках ротовой полости и желудочно кишечного тракта. Больные при этом испытывают сильный зуд и жжение, а при значительном поражении кожи и слизистых возможно появление симптомов интоксикации (температура, общее недомогание, головная боль). Волдыри существуют от нескольких минут до нескольких часов и дней, а затем сравнительно быстро исчезают без следа, что является характерным диагностическим симптомом этого заболевания. С целью подтверждения диагноза у больного дополнительно воспроизводят дермографизм, который при крапивнице бывает уртикарный, т. е. возвышающийся над уровнем кожи, ярко– красного цвета. В таких случаях, когда волдыри формируются в месте механического раздражения кожи, ставят диагноз "искусственная крапивница".
 Существует несколько клинических разновидностей К. в зависимости от особенностей элементов сыпи: · пятнистая (слабая выраженность отека кожи и умеренно возвышающиеся волдыри); · кольцевидная; · фигурная; · папулезная; · буллезная.
Существует несколько клинических разновидностей К. в зависимости от особенностей элементов сыпи: · пятнистая (слабая выраженность отека кожи и умеренно возвышающиеся волдыри); · кольцевидная; · фигурная; · папулезная; · буллезная.
 Аллергический отек Квинке (АОК) встречается наряду с наследственным его вариантом. АОК часто сопровождает К. , но может развиваться и без нее. От К. он отличается тем, что отечная жидкость скапливается в более глубоких слоях кожи, пропитывая дерму и подкожную клетчатку, иногда даже мышцы, и не распространяется на эпидермис. В течение нескольких минут образуется различных размеров плотный инфильтрат, при надавливании на который не появляется вдавливание в кожу в виде ямки. Отек развивается в местах расположения рыхлой соединительной ткани, богатой тучными клетками – веки, слизистая ротовой полости, гортань, язык, губы, мошонка, большие половые губы. Практически отек Квинке может локализоваться в различных органах. Серьезными для жизни больного являются отек гортани и слизистой желудочно кишечного тракта. Так, при отеке гортани может развиться асфиксия, а при отеке желудочно кишечного тракта кишечная непроходимость.
Аллергический отек Квинке (АОК) встречается наряду с наследственным его вариантом. АОК часто сопровождает К. , но может развиваться и без нее. От К. он отличается тем, что отечная жидкость скапливается в более глубоких слоях кожи, пропитывая дерму и подкожную клетчатку, иногда даже мышцы, и не распространяется на эпидермис. В течение нескольких минут образуется различных размеров плотный инфильтрат, при надавливании на который не появляется вдавливание в кожу в виде ямки. Отек развивается в местах расположения рыхлой соединительной ткани, богатой тучными клетками – веки, слизистая ротовой полости, гортань, язык, губы, мошонка, большие половые губы. Практически отек Квинке может локализоваться в различных органах. Серьезными для жизни больного являются отек гортани и слизистой желудочно кишечного тракта. Так, при отеке гортани может развиться асфиксия, а при отеке желудочно кишечного тракта кишечная непроходимость.
 Хроническая К. Для нее характерны высыпания волдырей, которые могут повторно рецидивировать ежедневно в определенное время суток, либо через день два или через 1– 2 недели на протяжении нескольких месяцев и даже лет, исчезая без следа в период клинической ремиссии. Появление волдырей всегда сопровождается сильным зудом, жжением, а также ухудшением общего состояния. При этом больные жалуются на дискомфорт, а при генерализованной процессе на слабость, чувство жара, повышение температуры, головную боль, раздражительность, боль и ломоту в суставах, тошноту, расстройство стула.
Хроническая К. Для нее характерны высыпания волдырей, которые могут повторно рецидивировать ежедневно в определенное время суток, либо через день два или через 1– 2 недели на протяжении нескольких месяцев и даже лет, исчезая без следа в период клинической ремиссии. Появление волдырей всегда сопровождается сильным зудом, жжением, а также ухудшением общего состояния. При этом больные жалуются на дискомфорт, а при генерализованной процессе на слабость, чувство жара, повышение температуры, головную боль, раздражительность, боль и ломоту в суставах, тошноту, расстройство стула.
 Диагностика К. в типичных случаях не вызывает затруднений и базируется на данных аллергологического анамнеза, жалобах больного, клинике. Диагностика аллергической К. основывается, помимо аллергологического анамнеза и клиники, еще и на данных специфических иммунологических тестов, с помощю которых уточняется аллерген, вызвавший развитие К. В том случае, сли возникает необходимость для подтверждения диагноза использовать провокационные пробы, то их постановку осуществляют в период ремиссии. В зависимости от предполагаемого этиологического фактора применяют различные провокационные пробы: · для подтверждения холинергической К. используют физическую нагрузку руку больного погружают на 15 минут в теплую воду(42 градусов С) или нагревают участок кожи теплым воздухом с помощью фена. Волдыри обычно появляются через 2– 20 минут после провокационной пробы и исчезают через 30– 60 минут;
Диагностика К. в типичных случаях не вызывает затруднений и базируется на данных аллергологического анамнеза, жалобах больного, клинике. Диагностика аллергической К. основывается, помимо аллергологического анамнеза и клиники, еще и на данных специфических иммунологических тестов, с помощю которых уточняется аллерген, вызвавший развитие К. В том случае, сли возникает необходимость для подтверждения диагноза использовать провокационные пробы, то их постановку осуществляют в период ремиссии. В зависимости от предполагаемого этиологического фактора применяют различные провокационные пробы: · для подтверждения холинергической К. используют физическую нагрузку руку больного погружают на 15 минут в теплую воду(42 градусов С) или нагревают участок кожи теплым воздухом с помощью фена. Волдыри обычно появляются через 2– 20 минут после провокационной пробы и исчезают через 30– 60 минут;
 · для диагностики К. , вызванной механическим давлением, по коже проводят тупым предметом с легким надавливанием и получают уртикарный дермографизм; · для диагностики солнечной К. используют ультрафиолетовое излучение разной длины волны; · для диагностики тепловой К. к коже на 1– 5 минут прикладывают теплый предмет (40– 48 градусов С); · для диагностики вибрационной К. используют аппараты для вибромассажа, при этом сыпь появляется через несколько минут после стимуляции; · для диагностики холодовой К. наиболее информативна проба с кубиком льда на предплечье или холодной водой, когда кисть или предплечье на 10 минут погружают в воду с температурой 10 градусов С; · для диагностики аквагенной К. на кожу на несколько минут накладывают салфетку, смоченную теплой водой (37 градусов С).
· для диагностики К. , вызванной механическим давлением, по коже проводят тупым предметом с легким надавливанием и получают уртикарный дермографизм; · для диагностики солнечной К. используют ультрафиолетовое излучение разной длины волны; · для диагностики тепловой К. к коже на 1– 5 минут прикладывают теплый предмет (40– 48 градусов С); · для диагностики вибрационной К. используют аппараты для вибромассажа, при этом сыпь появляется через несколько минут после стимуляции; · для диагностики холодовой К. наиболее информативна проба с кубиком льда на предплечье или холодной водой, когда кисть или предплечье на 10 минут погружают в воду с температурой 10 градусов С; · для диагностики аквагенной К. на кожу на несколько минут накладывают салфетку, смоченную теплой водой (37 градусов С).
 Дифференциальная диагностика. Появление волдырных высыпаний, характерных для К. , при других заболеваниях (лекарственная болезнь, сывороточная болезнь, дерматит Дюринга, красный плоский лишай) могут представлять значительные диагностические трудности. Геморрагическая К. с остаточной пигментацией по своим клиническим проявлениям очень сходна с мастоцитозом (пигментной К. ), при котором пигментация предшествует появлению волдырей, а зуд возникает только при механическом раздражении кожи (симптом Унны). Кроме того, мастоцитоз может проявляться поражением не только кожи, но и многих органов (печени, селезенки, ЖКТ), а также опорно двигательного аппарата. Уртикарная сыпь при вторичном сифилисе отличается от К. отсутствием кожного зуда, симметричностью высыпаний и наличием положительных серологических реакций.
Дифференциальная диагностика. Появление волдырных высыпаний, характерных для К. , при других заболеваниях (лекарственная болезнь, сывороточная болезнь, дерматит Дюринга, красный плоский лишай) могут представлять значительные диагностические трудности. Геморрагическая К. с остаточной пигментацией по своим клиническим проявлениям очень сходна с мастоцитозом (пигментной К. ), при котором пигментация предшествует появлению волдырей, а зуд возникает только при механическом раздражении кожи (симптом Унны). Кроме того, мастоцитоз может проявляться поражением не только кожи, но и многих органов (печени, селезенки, ЖКТ), а также опорно двигательного аппарата. Уртикарная сыпь при вторичном сифилисе отличается от К. отсутствием кожного зуда, симметричностью высыпаний и наличием положительных серологических реакций.
 Дифференциальная диагностика АОК: · Стойкий отек губ может иметь место при синдроме Мелькерсона Розенталя и при его двух формах – гранулематозном хейлите Мишера и синдроме Ашера. При синдроме Мелькерсона – Розенталя и его разновидностях, помимо макрохейлии в результате твердоэластической инфильтрации и отека верхней губы, определяются складчатый язык и парез лицевого нерва. При наличии характерной триады симптомов диагноз не труден. К тому же, в отличие от АОК, процесс длится годами, а больной резистентен к антигистаминной терапии; · Отек лица, особенно век и губ, развивается при гипофункции щитовидной железы; · Периорбитальный отек выражен при дерматомиозите; · К диффузному отеку лица и шеи могут приводить опухоли средостения.
Дифференциальная диагностика АОК: · Стойкий отек губ может иметь место при синдроме Мелькерсона Розенталя и при его двух формах – гранулематозном хейлите Мишера и синдроме Ашера. При синдроме Мелькерсона – Розенталя и его разновидностях, помимо макрохейлии в результате твердоэластической инфильтрации и отека верхней губы, определяются складчатый язык и парез лицевого нерва. При наличии характерной триады симптомов диагноз не труден. К тому же, в отличие от АОК, процесс длится годами, а больной резистентен к антигистаминной терапии; · Отек лица, особенно век и губ, развивается при гипофункции щитовидной железы; · Периорбитальный отек выражен при дерматомиозите; · К диффузному отеку лица и шеи могут приводить опухоли средостения.
 Лечение К. в острый период направлено на угнетение аллергической реакции. С этой целью назначают антигистаминные препараты 1 го (димедрол, супрастин, пипольфен, тавегил, фенкарол, диазолин, перитол, кетотифен) и 2 го поколения (кларитин, гистадин, гисталонг, семпрекс, кестин). Показаны препараты кальция (глюконат кальция и хлористый кальций в виде иньекций), поскольку внеклеточное увеличение содержания ионов кальция, по видимому, блокирует кальциевые каналы клеточных мембран и тем самым поток кальция в клетку, а, следовательно, синтез медиаторов аллергии. При тяжелом течении К. и АОК, а также неэффективности антигистаминных препаратов целесообразно назначение кортикостероидных препаратов (например, по 60– 90 мг преднизолона через 3– 4 часа) вместе с препаратами калия и мочегонными средствами (лазикс 40– 80 мг, 20% раствор маннита по 0. 5– 1. 0 г/кг; 1% раствор фуросемида по 2 мл внутривенно).
Лечение К. в острый период направлено на угнетение аллергической реакции. С этой целью назначают антигистаминные препараты 1 го (димедрол, супрастин, пипольфен, тавегил, фенкарол, диазолин, перитол, кетотифен) и 2 го поколения (кларитин, гистадин, гисталонг, семпрекс, кестин). Показаны препараты кальция (глюконат кальция и хлористый кальций в виде иньекций), поскольку внеклеточное увеличение содержания ионов кальция, по видимому, блокирует кальциевые каналы клеточных мембран и тем самым поток кальция в клетку, а, следовательно, синтез медиаторов аллергии. При тяжелом течении К. и АОК, а также неэффективности антигистаминных препаратов целесообразно назначение кортикостероидных препаратов (например, по 60– 90 мг преднизолона через 3– 4 часа) вместе с препаратами калия и мочегонными средствами (лазикс 40– 80 мг, 20% раствор маннита по 0. 5– 1. 0 г/кг; 1% раствор фуросемида по 2 мл внутривенно).
 Если преобладают калликреин кининовые механизмы развития К. , то показаны ингибиторы протеаз (контрикал по 30– 40 тыс. ЕД в 300 мл физиологического раствора капельно в течение 3 часов; Э АКК перорально по 4– 10 г или внутривенно по 100– 200 мл 5% раствора с интервалом 5– 6 часов). Полезны препараты с антибрадикининовым эффектом (продектин, трентал, гливенол). Противоаллергическим и противозудным действием обладает 30% раствор тиосульфата натрия, который назначают ежедневно по 10 мл внутривенно. Больные с АОК нуждаются в срочной госпитализации в аллергологические отделения или в отделения интенсивной терапии. Им, если угрожает асфиксия, связанная с отеком гортани, делают трахеостомию. Когда предполагается отек пищевого генеза, то необходимо промывание желудка, назначение слабительных средств.
Если преобладают калликреин кининовые механизмы развития К. , то показаны ингибиторы протеаз (контрикал по 30– 40 тыс. ЕД в 300 мл физиологического раствора капельно в течение 3 часов; Э АКК перорально по 4– 10 г или внутривенно по 100– 200 мл 5% раствора с интервалом 5– 6 часов). Полезны препараты с антибрадикининовым эффектом (продектин, трентал, гливенол). Противоаллергическим и противозудным действием обладает 30% раствор тиосульфата натрия, который назначают ежедневно по 10 мл внутривенно. Больные с АОК нуждаются в срочной госпитализации в аллергологические отделения или в отделения интенсивной терапии. Им, если угрожает асфиксия, связанная с отеком гортани, делают трахеостомию. Когда предполагается отек пищевого генеза, то необходимо промывание желудка, назначение слабительных средств.
 В период ремиссии проводят специфическое иммунологическое обследование с целью выявления этиологического фактора К. Если выявляют у больного аллерген, то проводят специфическую иммунотерапию. Если аллерген не обнаружен, назначают неспецифическую иммунотерапию гистаглобином, аллергоглобулином, которые показаны не только при аллергической, но и псевдоаллергической К. Особые трудности представляет лечение больных с хронической К. , особенно, когда не выявлен аллерген. Назначение этим больным в течение длительного времени антигистаминных препаратов приводит к развитию толерантности к ним или лекарственной болезни. Поэтому больных с хронической К. обязательно тщательно обследуют для выявления возможных причин заболевания и его рецидивов, чтобы можно было провести патогенетическую терапию.
В период ремиссии проводят специфическое иммунологическое обследование с целью выявления этиологического фактора К. Если выявляют у больного аллерген, то проводят специфическую иммунотерапию. Если аллерген не обнаружен, назначают неспецифическую иммунотерапию гистаглобином, аллергоглобулином, которые показаны не только при аллергической, но и псевдоаллергической К. Особые трудности представляет лечение больных с хронической К. , особенно, когда не выявлен аллерген. Назначение этим больным в течение длительного времени антигистаминных препаратов приводит к развитию толерантности к ним или лекарственной болезни. Поэтому больных с хронической К. обязательно тщательно обследуют для выявления возможных причин заболевания и его рецидивов, чтобы можно было провести патогенетическую терапию.
 В первую очередь обследуют желудочно кишечный тракт с целью исключения гастроэнтероколита, гепатохолецистита, панкреатита, дисбактериоза кишечника, гельминтоза. При выявлении желудочно кишечной патологии обязательно проводят ее соответствующее патогенетическое лечение. Санируют очаги хронической инфекции (тонзиллит, отит, кариес, парадонтоз, пиелонефрит, аднексит). Поскольку при хронической К. и АОК велика роль центральной нервной системы, то показана седативная терапия и транквилизаторы (реланиум, седуксен по 0. 005 мг 1– 2 раза в день). Использовуют электросон, ультразвук паравертебрально вдоль позвоночника через день до 10– 12 сеансов, иглорефлексотерапию. Эффективно сочетанное назначение Н 1–Н 2 антигистаминных препаратов с заменой препарата через каждые 15– 20 дней. Показаны средства, стимулирующие функцию надпочечников (глицирам, этимизол). Имеются сообщения об эффективности при тяжелом течении К. плазмофореза.
В первую очередь обследуют желудочно кишечный тракт с целью исключения гастроэнтероколита, гепатохолецистита, панкреатита, дисбактериоза кишечника, гельминтоза. При выявлении желудочно кишечной патологии обязательно проводят ее соответствующее патогенетическое лечение. Санируют очаги хронической инфекции (тонзиллит, отит, кариес, парадонтоз, пиелонефрит, аднексит). Поскольку при хронической К. и АОК велика роль центральной нервной системы, то показана седативная терапия и транквилизаторы (реланиум, седуксен по 0. 005 мг 1– 2 раза в день). Использовуют электросон, ультразвук паравертебрально вдоль позвоночника через день до 10– 12 сеансов, иглорефлексотерапию. Эффективно сочетанное назначение Н 1–Н 2 антигистаминных препаратов с заменой препарата через каждые 15– 20 дней. Показаны средства, стимулирующие функцию надпочечников (глицирам, этимизол). Имеются сообщения об эффективности при тяжелом течении К. плазмофореза.
 При холинергической К. антигистаминные препараты мало эффективны, поэтому применяют гидроксизин, Н 1 блокаторы, холинолитики атропинового ряда (белласпон, беллатаминал, спазмолитин) в комбинации с седативными средствами. При холодовой К. , помимо традиционной гипосенсибилизирующей терапии, назначают ципрогептадин, гидроксизин, проводят гипосенсибилизацию любым хладоагентом (например, кубиками льда) по схеме, предусмативающей воздействие постепенно нарастающего охлаждения, с целью выработки у больного толерантности к холоду. Открытые участки кожи можно обрабатывать 5% раствором интала, растворенным в 10% демиксиде, который способствует проникновению интала в кожу и уменьшает отек от действия холода. При солнечной К. показаны Н 1 блокаторы , плазмофорез. Для снижения чувствительности к солнечному свету применяют PUVA терапию (3– 4 раза в неделю 4– 8 недель).
При холинергической К. антигистаминные препараты мало эффективны, поэтому применяют гидроксизин, Н 1 блокаторы, холинолитики атропинового ряда (белласпон, беллатаминал, спазмолитин) в комбинации с седативными средствами. При холодовой К. , помимо традиционной гипосенсибилизирующей терапии, назначают ципрогептадин, гидроксизин, проводят гипосенсибилизацию любым хладоагентом (например, кубиками льда) по схеме, предусмативающей воздействие постепенно нарастающего охлаждения, с целью выработки у больного толерантности к холоду. Открытые участки кожи можно обрабатывать 5% раствором интала, растворенным в 10% демиксиде, который способствует проникновению интала в кожу и уменьшает отек от действия холода. При солнечной К. показаны Н 1 блокаторы , плазмофорез. Для снижения чувствительности к солнечному свету применяют PUVA терапию (3– 4 раза в неделю 4– 8 недель).
 С целью профилактики рецидивов назначают иммуномодуляторы: гистаголбин (по одной из схем), противоаллергический иммуноглобулин. Наружно при К. используют взбалтываемые смеси, спиртовые растворы, содержащие противозудные средства (димедрол, ментол, анестезин). Применяют также столовый уксус, разведенный в 3 раза, 1– 4% раствор лимонной кислоты, холодные примочки, кортикостероидные мази. Лечение проводят обязательно на фоне гипоаллергической диеты, при которой предпочтение отдается кисло молочным и овощным продуктам.
С целью профилактики рецидивов назначают иммуномодуляторы: гистаголбин (по одной из схем), противоаллергический иммуноглобулин. Наружно при К. используют взбалтываемые смеси, спиртовые растворы, содержащие противозудные средства (димедрол, ментол, анестезин). Применяют также столовый уксус, разведенный в 3 раза, 1– 4% раствор лимонной кислоты, холодные примочки, кортикостероидные мази. Лечение проводят обязательно на фоне гипоаллергической диеты, при которой предпочтение отдается кисло молочным и овощным продуктам.
 ТОКСИДЕРМИИ Определение понятия. Токсидермии – острое воспаление кожных по кровов слизистых оболочек аллергического и токсического и характера , развивающееся при введении раздражителя преимущественно перорально (пищеварительный канал) или паретерально. Вопрос о правомерности такого термина продолжает оставаться дискус ионным, поскольку один и тот же с раздражитель, наряду с токсическим воз действием на организм, может одновременно обладать свойствами аллергена и вызывать развитие в коже преимущественно аллергической, а не токсической реакции. В связи с этим под понятием "токсидермия" более правомерно рассматривать лишь псевдоаллергические реакции, развивающиеся при употреблении лекарственных препаратов или испорченных пищевых продуктов.
ТОКСИДЕРМИИ Определение понятия. Токсидермии – острое воспаление кожных по кровов слизистых оболочек аллергического и токсического и характера , развивающееся при введении раздражителя преимущественно перорально (пищеварительный канал) или паретерально. Вопрос о правомерности такого термина продолжает оставаться дискус ионным, поскольку один и тот же с раздражитель, наряду с токсическим воз действием на организм, может одновременно обладать свойствами аллергена и вызывать развитие в коже преимущественно аллергической, а не токсической реакции. В связи с этим под понятием "токсидермия" более правомерно рассматривать лишь псевдоаллергические реакции, развивающиеся при употреблении лекарственных препаратов или испорченных пищевых продуктов.
 В свою очередь, нормальные пищевые продукты, если при их употреблении на коже появляется диссеминированная воспалительная сыпь, следует рассматривать, как аллергены, а само заболевание как пищевую аллергию. Нередко этиологическим факторам токсидермий могут быть медикаменты, которые на начаются в среднетерапевтических з дозах. О токсидермиях на медикаменты в этих случаях можно говорить лишь тогда, когда снижена дезинтоксикационная и выделительная фукции печени и почек. Второй вариант развития токсидермий возможен при введения лекарственного средства в дозировках, превышающих среднетерапевтические дозы на фоне нарушенных дезинтоксикационной и выделительных фукций печени и почек.
В свою очередь, нормальные пищевые продукты, если при их употреблении на коже появляется диссеминированная воспалительная сыпь, следует рассматривать, как аллергены, а само заболевание как пищевую аллергию. Нередко этиологическим факторам токсидермий могут быть медикаменты, которые на начаются в среднетерапевтических з дозах. О токсидермиях на медикаменты в этих случаях можно говорить лишь тогда, когда снижена дезинтоксикационная и выделительная фукции печени и почек. Второй вариант развития токсидермий возможен при введения лекарственного средства в дозировках, превышающих среднетерапевтические дозы на фоне нарушенных дезинтоксикационной и выделительных фукций печени и почек.
 Патогенез. В патогенезе токсидермии сочетаются в различных соотношениях аллергический и токсический компоненты, поскольку медикаменты, пищевые продукты, добавки и примеси индуцируют не только псевдоаллергические реакции, но могут быть и аллергенами, вызывающими развитие аллергии в желудочно кишечном тракте (ЖКТ). Иммунологический конфликт отсутствует. При этом для запуска воспалительной реакции на воздейст ие раздражителя не требуется этап предвартельной в сенсибилиза ии. Клиника. Клинические проявления ц токсидермий разнообразны. Самое частое проявление – по типу крапивницы, анафилактического шока. Нередко развивается гастроэнтеропатия (боли в жи оте, диарея, метеоризм) на фоне в папул различной величины и формы, рассеянной геморрагической сыпи, обильных пузырьков и пузырей.
Патогенез. В патогенезе токсидермии сочетаются в различных соотношениях аллергический и токсический компоненты, поскольку медикаменты, пищевые продукты, добавки и примеси индуцируют не только псевдоаллергические реакции, но могут быть и аллергенами, вызывающими развитие аллергии в желудочно кишечном тракте (ЖКТ). Иммунологический конфликт отсутствует. При этом для запуска воспалительной реакции на воздейст ие раздражителя не требуется этап предвартельной в сенсибилиза ии. Клиника. Клинические проявления ц токсидермий разнообразны. Самое частое проявление – по типу крапивницы, анафилактического шока. Нередко развивается гастроэнтеропатия (боли в жи оте, диарея, метеоризм) на фоне в папул различной величины и формы, рассеянной геморрагической сыпи, обильных пузырьков и пузырей.
 Токсидермии сопровождаются высокой температурой, повышенной раздражительностью. Могут наблюдаться сывороточноподобный, лихорадочный и гематологические синдромы. Для дифференциальной диагностики токсидермий и пищевой аллергии используют различные специфически иммунологические тесты, среди которых наиболее чувствительным является определение специфического иммуноглобулина Е к пищевому аллергену с помощью иммуноферментного анализа.
Токсидермии сопровождаются высокой температурой, повышенной раздражительностью. Могут наблюдаться сывороточноподобный, лихорадочный и гематологические синдромы. Для дифференциальной диагностики токсидермий и пищевой аллергии используют различные специфически иммунологические тесты, среди которых наиболее чувствительным является определение специфического иммуноглобулина Е к пищевому аллергену с помощью иммуноферментного анализа.
 Диагностика. Поскольку в основе токсидермий не лежит иммунологический конфликт, то их диагностика строится на основе анамнеза и клиники. Специфические иммунологические тесты с пищевыми продуктами или лекарственными средствами, которые по анамнезу могли вызвать токсидермию отрицательны. Содержание общего и специфического иммуноглобулина Е в сыворотке крови должно быть в пределах нормы. Лечение направлено на установление этиологического фактора и исключении пищевой аллергии и лекарственной болезни. В общем комплексе терапевтических мероприя ий предусматривают т назначение мочегонных и слабительных средств, обильного питья, гипосенибилизирующей и антигистаминной терапии. Из средств наружной терапии назначают примочки из борной кислоты, риванола, фурациллина, кортикостероидные мази. Профилактика. Рекомендовать избегать в пищевом режиме употребления недоброкачественных продуктов.
Диагностика. Поскольку в основе токсидермий не лежит иммунологический конфликт, то их диагностика строится на основе анамнеза и клиники. Специфические иммунологические тесты с пищевыми продуктами или лекарственными средствами, которые по анамнезу могли вызвать токсидермию отрицательны. Содержание общего и специфического иммуноглобулина Е в сыворотке крови должно быть в пределах нормы. Лечение направлено на установление этиологического фактора и исключении пищевой аллергии и лекарственной болезни. В общем комплексе терапевтических мероприя ий предусматривают т назначение мочегонных и слабительных средств, обильного питья, гипосенибилизирующей и антигистаминной терапии. Из средств наружной терапии назначают примочки из борной кислоты, риванола, фурациллина, кортикостероидные мази. Профилактика. Рекомендовать избегать в пищевом режиме употребления недоброкачественных продуктов.
 ПОБОЧНОЕ ДЕЙСТВИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ. ЛЕКАРСТВЕННАЯ БОЛЕЗНЬ Согласно данным ВОЗ эта патология встречается у 10– 15% населения всего мира при постоянной ежегодной тенденции к ее росту, а у 20% практически здоровых лиц имеется скрытая повышенная чувствительность к лекарственным и химическим препаратам. Занимая по удельному весу второе место (после бронхиальной астмы) среди других аллергозов, побочное действие лекарственных средств ведет к значительной потере дней трудоспособности и нередко к смертельным исходам. Побочное действие на медикаменты может развиться практически на введение любого лекарственного препарата, включая антигистаминные и кортикостероидные средства.
ПОБОЧНОЕ ДЕЙСТВИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ. ЛЕКАРСТВЕННАЯ БОЛЕЗНЬ Согласно данным ВОЗ эта патология встречается у 10– 15% населения всего мира при постоянной ежегодной тенденции к ее росту, а у 20% практически здоровых лиц имеется скрытая повышенная чувствительность к лекарственным и химическим препаратам. Занимая по удельному весу второе место (после бронхиальной астмы) среди других аллергозов, побочное действие лекарственных средств ведет к значительной потере дней трудоспособности и нередко к смертельным исходам. Побочное действие на медикаменты может развиться практически на введение любого лекарственного препарата, включая антигистаминные и кортикостероидные средства.
 Классификация побочного действия лекарственных средств: · Фармакологическое; · Токсическое; · Побочное действие, обусловленное нарушением иммунной системы (аллергическое побочное действие лекарств немедленного и замедленного типов); · Псевдоаллергические реакции; · Канцерогенное действие; · Мутагенное действие; · Тератогенное действие; · Побочное действие, обусловленное массивным бактериолизом или изменением экологии микробов (дисбактериоз); · Лекарственная зависимость (наркомания, токсикомания, толерантность, синдром абстиненции, психогенные реакции и психофобии).
Классификация побочного действия лекарственных средств: · Фармакологическое; · Токсическое; · Побочное действие, обусловленное нарушением иммунной системы (аллергическое побочное действие лекарств немедленного и замедленного типов); · Псевдоаллергические реакции; · Канцерогенное действие; · Мутагенное действие; · Тератогенное действие; · Побочное действие, обусловленное массивным бактериолизом или изменением экологии микробов (дисбактериоз); · Лекарственная зависимость (наркомания, токсикомания, толерантность, синдром абстиненции, психогенные реакции и психофобии).
 Наиболее часто встречается аллергическое побочное действие лекарств, для обозначения которого используется различная терминология (лекарственная аллергия, лекарственная болезнь – ЛБ). С учетом современных исследований аллергическое побочное действие лекарств есть основание рассматривать как ЛБ, поскольку при введении среднетерапевтических доз лекарственных препаратов у лиц с конституционально генетической предрасположенностью развивается системный процесс с нарушением всех видов гомеостаза с преимущественным поражением одной из систем. Классифицируют Л. Б с учетом патогенетических ти ов п (реагиновый, цитотоксический, иммунокомплексный, гиперчувствительность замедленного типа), клинических проявлений и этиологического фак тора (лекарственного аллергена), ставшего причиной развития аллергического состояния.
Наиболее часто встречается аллергическое побочное действие лекарств, для обозначения которого используется различная терминология (лекарственная аллергия, лекарственная болезнь – ЛБ). С учетом современных исследований аллергическое побочное действие лекарств есть основание рассматривать как ЛБ, поскольку при введении среднетерапевтических доз лекарственных препаратов у лиц с конституционально генетической предрасположенностью развивается системный процесс с нарушением всех видов гомеостаза с преимущественным поражением одной из систем. Классифицируют Л. Б с учетом патогенетических ти ов п (реагиновый, цитотоксический, иммунокомплексный, гиперчувствительность замедленного типа), клинических проявлений и этиологического фак тора (лекарственного аллергена), ставшего причиной развития аллергического состояния.
 Патогенез. В основе развития ЛБ лежат иммунологические механизмы, которые полностью соответствуют закономерностям любых других аллергических реакций на антиген. В течении лекарственной болезни, как и в любой аллергической реак ии, ц различают три стадии: иммунологическую, патохимическую и патофи иологическую з (клинических проявлений). Особенности лекарственной болезни проявляются в основном в иммунологической стадии, которая начинается с первого столкновения организма с лекарственным аллергеном и заканчивается образованием антител (или сенсибилизированных лимфоцитов) и соединением их с повторно поступившим или персистирующим в организме аллергеном. Эта особенность проявлется в том, что происходит превращение лекарственного препарата в форму, которая может реагировать с белками, т. е. образуется полноценный гаптен (первый этап).
Патогенез. В основе развития ЛБ лежат иммунологические механизмы, которые полностью соответствуют закономерностям любых других аллергических реакций на антиген. В течении лекарственной болезни, как и в любой аллергической реак ии, ц различают три стадии: иммунологическую, патохимическую и патофи иологическую з (клинических проявлений). Особенности лекарственной болезни проявляются в основном в иммунологической стадии, которая начинается с первого столкновения организма с лекарственным аллергеном и заканчивается образованием антител (или сенсибилизированных лимфоцитов) и соединением их с повторно поступившим или персистирующим в организме аллергеном. Эта особенность проявлется в том, что происходит превращение лекарственного препарата в форму, которая может реагировать с белками, т. е. образуется полноценный гаптен (первый этап).
 Затем происходит коньюгация гаптена с белком носителем (второй этап) и только затем развивается иммунологическая реакция организма на этот комплекс (третий этап). В этот пе иод организм р сенсибилизируется к лекарственному аллергену за счет выработки антител и их распределения в организме. В морфологическом и функциональном отношении сенсибилизированные клетки не отличаются от нормальных, а сенсибилизированный человек является практически здоровым до тех пор, пока в его организм не попадет повторно аллерген и не разовьется аллергическая реакция антиген антитело, сопровождающаяся выделением медиаторов (гистамин, серотонин и др. ) и патофизиологическими расстройствами, что выражается разнообразием клинических проявлений. Повышенная чувствительность, являясь специфическим процессом, развивается только к тому аллергену, который ее вызывает. Она может быть моновалентной и поливалентной.
Затем происходит коньюгация гаптена с белком носителем (второй этап) и только затем развивается иммунологическая реакция организма на этот комплекс (третий этап). В этот пе иод организм р сенсибилизируется к лекарственному аллергену за счет выработки антител и их распределения в организме. В морфологическом и функциональном отношении сенсибилизированные клетки не отличаются от нормальных, а сенсибилизированный человек является практически здоровым до тех пор, пока в его организм не попадет повторно аллерген и не разовьется аллергическая реакция антиген антитело, сопровождающаяся выделением медиаторов (гистамин, серотонин и др. ) и патофизиологическими расстройствами, что выражается разнообразием клинических проявлений. Повышенная чувствительность, являясь специфическим процессом, развивается только к тому аллергену, который ее вызывает. Она может быть моновалентной и поливалентной.
 Известны три вида поливалентности: 1. К лекарственным препаратам одной химической группы; 2. К лекарственным препаратам разных химических групп; 3. К аллергенам другого происхождения (бытовым, пищевым, бактериальным, пыльцевым, бытовым). Повышенная чувствительность к медикаментам может развиваться по 4 типам иммунологических реакций, которые и обусловливают клиническое разнообразие лекарственной болезни: 1. Реагиновый тип; 2. Цитотоксический тип; 3. Иммунокомплексный тип; 4. Гиперчувствительность замедленного типа.
Известны три вида поливалентности: 1. К лекарственным препаратам одной химической группы; 2. К лекарственным препаратам разных химических групп; 3. К аллергенам другого происхождения (бытовым, пищевым, бактериальным, пыльцевым, бытовым). Повышенная чувствительность к медикаментам может развиваться по 4 типам иммунологических реакций, которые и обусловливают клиническое разнообразие лекарственной болезни: 1. Реагиновый тип; 2. Цитотоксический тип; 3. Иммунокомплексный тип; 4. Гиперчувствительность замедленного типа.
 К факторам, способствующим и облегчающим сенсибилизацию, относятся: · свойства лекарства; · способы введения лекарств; · комбинации и дозы лекарств, · состояние иммунного гомеостаза организма больных (возраст, генетические особенности, предшествующие и сопутствующие заболевания). В последние годы появились сообщения, что лекарства могут способствовать освобождению гистамина из клеток путем прямого фармакологического действия, вызывая так называемые анафилактоидные или ложно аллергические, псевдоаллергические реакции. По клиническим проявлениям эти реакции мало отличаются от истинной анафилаксии, однако, в отличие от последней в них отсутствует иммунологическая стадия развития, характерная для аллергии.
К факторам, способствующим и облегчающим сенсибилизацию, относятся: · свойства лекарства; · способы введения лекарств; · комбинации и дозы лекарств, · состояние иммунного гомеостаза организма больных (возраст, генетические особенности, предшествующие и сопутствующие заболевания). В последние годы появились сообщения, что лекарства могут способствовать освобождению гистамина из клеток путем прямого фармакологического действия, вызывая так называемые анафилактоидные или ложно аллергические, псевдоаллергические реакции. По клиническим проявлениям эти реакции мало отличаются от истинной анафилаксии, однако, в отличие от последней в них отсутствует иммунологическая стадия развития, характерная для аллергии.
 Обьяснить патогенез лекарственной болезни только с позиции иммунологии в настоящее время не представляется возможным. Дискутируется в патогенезе ЛБ роль: · центральной нервной системы ; · вегетативной нервной системы (выявленные на первых этапах изменения со стороны симпато адреналовой системы расцениваются как выражение компенсаторных реакций, направленных на поддержание гомеостаза, нарушенного при развитии лекарственной болезни; длительные и стойкие напряжения симпато адреналовой системы в более поздние стадии лекарственной болезни расцениваются как факторы, имеющие патогенетическое значение); · нарушений эндокринной системы; · ПОЛ, взаимосвязи иммунологических реакций и стресса, аллергии и стресса, стресса и ПОЛ;
Обьяснить патогенез лекарственной болезни только с позиции иммунологии в настоящее время не представляется возможным. Дискутируется в патогенезе ЛБ роль: · центральной нервной системы ; · вегетативной нервной системы (выявленные на первых этапах изменения со стороны симпато адреналовой системы расцениваются как выражение компенсаторных реакций, направленных на поддержание гомеостаза, нарушенного при развитии лекарственной болезни; длительные и стойкие напряжения симпато адреналовой системы в более поздние стадии лекарственной болезни расцениваются как факторы, имеющие патогенетическое значение); · нарушений эндокринной системы; · ПОЛ, взаимосвязи иммунологических реакций и стресса, аллергии и стресса, стресса и ПОЛ;
 · микроэлементов и ферментов; · наследственно конституционной аллергической предрасположенности (взаимосвязь НLА антигенных маркеров и месяца рождения с аллергическими реакциями на лекарства); · патологических процессов (злокачественные опухоли, заболевания кожи, дыхательных путей, желудочно кишечного тракта, грипп, туберкулез, микоз и др. ); питания (особенно белкового) ( "выходящие из голода" люди часто проявляют повышенную чувствительность ко многим продуктам питания, лекарственным веществам. Развитию лекарственной сенсибилизации может способствовать употребление населением продуктов питания – молока, мяса, почек, печени скота с примесью антибиотиков и других химических консервантов, а также яиц, картофеля, масла и пр. , содержащих пестициды).
· микроэлементов и ферментов; · наследственно конституционной аллергической предрасположенности (взаимосвязь НLА антигенных маркеров и месяца рождения с аллергическими реакциями на лекарства); · патологических процессов (злокачественные опухоли, заболевания кожи, дыхательных путей, желудочно кишечного тракта, грипп, туберкулез, микоз и др. ); питания (особенно белкового) ( "выходящие из голода" люди часто проявляют повышенную чувствительность ко многим продуктам питания, лекарственным веществам. Развитию лекарственной сенсибилизации может способствовать употребление населением продуктов питания – молока, мяса, почек, печени скота с примесью антибиотиков и других химических консервантов, а также яиц, картофеля, масла и пр. , содержащих пестициды).
 Этиология. Наиболее частая причина развития лекарственной болезни – пенициллин (у 25, 8 % больных), анальгин (15, 7 %), новокаин (13, 2%), а также самые различные медикаменты, на долю которых приходится 26, 3 % аллергических реакций. Значительное место в этой группе принадлежит антигистаминным препаратам, витаминам группы В и кортикостероидным препаратам. Лекарственная болезнь развивается после приема медикаментов внутрь (у – 64, 2 % больных), при парентеральном их введении (у 30, 1 %), а также после наружного применения лекарств (у – 3, 7 %), в том числе кортикостероидных мазей. Клиника лекарственной болезни характеризуется большим полиморфизмом и зависит в большей степени от иммунобиологических особенностей организма больных, чем от физико химических свойств лекарственных препаратов. Лекарственная болезнь может скрываться под заболеваниями легких, сердца, пищеварительного тракта, печени, почек, проявляться клиникой коллагенозов, сепсиса и т. д.
Этиология. Наиболее частая причина развития лекарственной болезни – пенициллин (у 25, 8 % больных), анальгин (15, 7 %), новокаин (13, 2%), а также самые различные медикаменты, на долю которых приходится 26, 3 % аллергических реакций. Значительное место в этой группе принадлежит антигистаминным препаратам, витаминам группы В и кортикостероидным препаратам. Лекарственная болезнь развивается после приема медикаментов внутрь (у – 64, 2 % больных), при парентеральном их введении (у 30, 1 %), а также после наружного применения лекарств (у – 3, 7 %), в том числе кортикостероидных мазей. Клиника лекарственной болезни характеризуется большим полиморфизмом и зависит в большей степени от иммунобиологических особенностей организма больных, чем от физико химических свойств лекарственных препаратов. Лекарственная болезнь может скрываться под заболеваниями легких, сердца, пищеварительного тракта, печени, почек, проявляться клиникой коллагенозов, сепсиса и т. д.
 Клиническая классификация аллергических реакций на лекарственные средства: 1. ГЕНРАЛИЗОВАННЫЕ ПОРАЖЕНИЯ (анафилактический шок, сывороточная болезнь, лимфаденопатии, лекарственная лихорадка); 2. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ КОЖИ Часто встречающиеся по типу: Крапивницы и отека Квинке; Кореподобных высыпаний; Скарлатиноподобных высыпаний; Розового лишая Жибера; Аллергического контактного дерматита; Менее часто встречающиеся по типу: Многоформной экссудативной эритемы; Фиксированных эритем; Экземоподобных высыпаний; Пузырных высыпаний; Фотоаллергических реакций;
Клиническая классификация аллергических реакций на лекарственные средства: 1. ГЕНРАЛИЗОВАННЫЕ ПОРАЖЕНИЯ (анафилактический шок, сывороточная болезнь, лимфаденопатии, лекарственная лихорадка); 2. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ КОЖИ Часто встречающиеся по типу: Крапивницы и отека Квинке; Кореподобных высыпаний; Скарлатиноподобных высыпаний; Розового лишая Жибера; Аллергического контактного дерматита; Менее часто встречающиеся по типу: Многоформной экссудативной эритемы; Фиксированных эритем; Экземоподобных высыпаний; Пузырных высыпаний; Фотоаллергических реакций;
 Васкулита; Дерматомиозита; Эритродермии; Редко встречающиеся: Синдром Лайелла; Синдром Стивенса Джонсона; Ретикулоподобные высыпания; Волчаночноподобные высыпания; Бромодермы; 3. С ПРЕИМУЩЕСТВЕННЫМ ОТДЕЛЬНЫХ ОРГАНОВ: легких; сердца; печени; почек; желудочно кишечного тракта; ПОРАЖЕНИЕМ
Васкулита; Дерматомиозита; Эритродермии; Редко встречающиеся: Синдром Лайелла; Синдром Стивенса Джонсона; Ретикулоподобные высыпания; Волчаночноподобные высыпания; Бромодермы; 3. С ПРЕИМУЩЕСТВЕННЫМ ОТДЕЛЬНЫХ ОРГАНОВ: легких; сердца; печени; почек; желудочно кишечного тракта; ПОРАЖЕНИЕМ
 4. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ КРОВЕТВОРНЫХ ОРГАНОВ (тромбоцитопения, эозинофилия, анемия, агранулоцитоз); 5. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ НЕРВНОЙ СИСТЕМЫ (энцефаломиелит, периферический неврит).
4. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ КРОВЕТВОРНЫХ ОРГАНОВ (тромбоцитопения, эозинофилия, анемия, агранулоцитоз); 5. С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ НЕРВНОЙ СИСТЕМЫ (энцефаломиелит, периферический неврит).
 При СИНДРОМЕ СТИВЕНСА ДЖОНСОНА начальные симптомы соответствуют острой респираторной инфекции, которые у больных синдромом Лайелла может отсутствовать. Для синдрома Стивенса – Джонсона характерно внезапное начало, резкое повышение температуры, сопровождающееся болями в суставах, головной болью, ознобом. Поражение кожи возникает спустя 4– 6 дней от начала лихорадочного состояния. Поражаются преимущественно слизистые оболочки естественных выходных отверстий (диагностическая триада – поражение слизистой оболочки полости рта, конъюнктивы и половых органов), кожа конечностей, особенно тыльная поверхность кистей и стоп. Характерен полиморфизм высыпаний, как и при МЭЭ. Пузыри характеризуются групповым расположением, различной величиной (от мелких до крупных), с напряженной покрышкой, симптом Никольского отрицательный. Коэффициент поражений поверхности по отношению ко всему кожному покрову обычно не превышает 30– 40 %.
При СИНДРОМЕ СТИВЕНСА ДЖОНСОНА начальные симптомы соответствуют острой респираторной инфекции, которые у больных синдромом Лайелла может отсутствовать. Для синдрома Стивенса – Джонсона характерно внезапное начало, резкое повышение температуры, сопровождающееся болями в суставах, головной болью, ознобом. Поражение кожи возникает спустя 4– 6 дней от начала лихорадочного состояния. Поражаются преимущественно слизистые оболочки естественных выходных отверстий (диагностическая триада – поражение слизистой оболочки полости рта, конъюнктивы и половых органов), кожа конечностей, особенно тыльная поверхность кистей и стоп. Характерен полиморфизм высыпаний, как и при МЭЭ. Пузыри характеризуются групповым расположением, различной величиной (от мелких до крупных), с напряженной покрышкой, симптом Никольского отрицательный. Коэффициент поражений поверхности по отношению ко всему кожному покрову обычно не превышает 30– 40 %.
 При СИНДРОМЕ ЛАЙЕЛЛА высыпания, как правило, начинаются с лица, постепенно распространяясь вниз – на грудь, спину и конечности, нередко напоминая коревую сыпь. Вначале появляются эритематозно папулезные высыпания, затем образуются крупные пузыри с дряблой морщинистой поверхностью и тонкими стенками, которые легко вскрываются, а обнаженные поверхности при этом напоминают "обваренную кипятком" кожу. Характерно слияние элементов в большие площади. Симптом Никольского резко положительный. Пораженная поверхность кожи составляет 80– 90 %. У больных с синдромом Лайелла в анамнезе нередко аллергические и инфекционно аллергические заболевания (экзема, бронхиальная астма, ревматизм), а также аллергические реакции на медикаменты.
При СИНДРОМЕ ЛАЙЕЛЛА высыпания, как правило, начинаются с лица, постепенно распространяясь вниз – на грудь, спину и конечности, нередко напоминая коревую сыпь. Вначале появляются эритематозно папулезные высыпания, затем образуются крупные пузыри с дряблой морщинистой поверхностью и тонкими стенками, которые легко вскрываются, а обнаженные поверхности при этом напоминают "обваренную кипятком" кожу. Характерно слияние элементов в большие площади. Симптом Никольского резко положительный. Пораженная поверхность кожи составляет 80– 90 %. У больных с синдромом Лайелла в анамнезе нередко аллергические и инфекционно аллергические заболевания (экзема, бронхиальная астма, ревматизм), а также аллергические реакции на медикаменты.
 До сих пор не установлено, являются ли синдромы Стивенса. Джонсона и Лайелла самостоятельной нозологической единицей, либо проявлением МЭЭ, либо одним из видов токсикоаллергической реакции на применение лекарственных препаратов.
До сих пор не установлено, являются ли синдромы Стивенса. Джонсона и Лайелла самостоятельной нозологической единицей, либо проявлением МЭЭ, либо одним из видов токсикоаллергической реакции на применение лекарственных препаратов.
 ДИАГНОСТИКА. Диагноз устанавливают на основании полиморфизма элементов; центрального западения папул и бляшек, которые по периферии имеют фиолетово синюшный цвет; наличие общих продромальных явлений; сезонности течения дерматозов. Наиболее тяжелым проявлением лекарственной болезни является анафилактический шок, клинические варианты которого могут протекать с преобладанием определенных синдромов в зависимости от преимущественного включения тех или иных патогенетических механизмов. Различают: 1. Гемодинамический вариант анафилактического шока (на первый план выступают симптомы нарушения деятельности сердечно сосудистой системы, понижения артериального давления); 2. Асфиктический вариант (проявляется острой дыхательной недостаточностью);
ДИАГНОСТИКА. Диагноз устанавливают на основании полиморфизма элементов; центрального западения папул и бляшек, которые по периферии имеют фиолетово синюшный цвет; наличие общих продромальных явлений; сезонности течения дерматозов. Наиболее тяжелым проявлением лекарственной болезни является анафилактический шок, клинические варианты которого могут протекать с преобладанием определенных синдромов в зависимости от преимущественного включения тех или иных патогенетических механизмов. Различают: 1. Гемодинамический вариант анафилактического шока (на первый план выступают симптомы нарушения деятельности сердечно сосудистой системы, понижения артериального давления); 2. Асфиктический вариант (проявляется острой дыхательной недостаточностью);
 3. Церебральный вариант (преобладают изменения деятельности центральной нервной системы); 4. Абдоминальный вариант (проявляется резкой болью в животе, симптомами раздражения брюшин
3. Церебральный вариант (преобладают изменения деятельности центральной нервной системы); 4. Абдоминальный вариант (проявляется резкой болью в животе, симптомами раздражения брюшин
 Дифференциальная диагностика лекарственной болезни. Дифференцировать кожные проявления лекарственной болезни необходимо, прежде всего, от всех кожных заболеваний, в том числе от рецидива кожного заболевания, что представляет определенные трудности. В проведении дифференциальной диагностики помогают данные аллергологического анамнеза, особенно, если имеется четкая взаимосвязь между приемом лекарственного препарата и появлением обильных кожных высыпаний. В постановке этиологического диагноза помогают данные специфических иммунологических тестов, с помощью которых удается выявить причинный фактор лекарственной болезни. Не менее трудно дифференцировать кожные проявления лекарственной болезни от некоторых инфекционных заболеваний. Существенную помощь в постановке диагноза лекарственной болезни и в данном случае оказывают данные аллергологического анамнеза, динамика течения заболевания и рузультаты специфических иммунологических тестов.
Дифференциальная диагностика лекарственной болезни. Дифференцировать кожные проявления лекарственной болезни необходимо, прежде всего, от всех кожных заболеваний, в том числе от рецидива кожного заболевания, что представляет определенные трудности. В проведении дифференциальной диагностики помогают данные аллергологического анамнеза, особенно, если имеется четкая взаимосвязь между приемом лекарственного препарата и появлением обильных кожных высыпаний. В постановке этиологического диагноза помогают данные специфических иммунологических тестов, с помощью которых удается выявить причинный фактор лекарственной болезни. Не менее трудно дифференцировать кожные проявления лекарственной болезни от некоторых инфекционных заболеваний. Существенную помощь в постановке диагноза лекарственной болезни и в данном случае оказывают данные аллергологического анамнеза, динамика течения заболевания и рузультаты специфических иммунологических тестов.
 Не меньшие сложности имеются в проведении дифференциальной диагностики между истинной лекарственной болезнью и ложноаллергическими или псевдоаллергическими реакциями, а также между истинной и ложной поливалентностью при лекарственной болезни. Так, известно что псевдоаллергические реакции редко развиваются у лиц с отягощенной аллергической наследственностью, в этих лиц в анамнезе нет указаний на аллергические заболевания в прошлом и настоящем. При псевдоаллергических реакциях, как правило, не удается установить наличие периода сенсибилизации, а также возможность повторных реакций вследствие применения сходных в химическом или антигенном отношении препаратов. Продолжительность псевдоаллергических реакций обычно кратковременна, а результаты пробирочных специфических иммунологических тестов отрицательны.
Не меньшие сложности имеются в проведении дифференциальной диагностики между истинной лекарственной болезнью и ложноаллергическими или псевдоаллергическими реакциями, а также между истинной и ложной поливалентностью при лекарственной болезни. Так, известно что псевдоаллергические реакции редко развиваются у лиц с отягощенной аллергической наследственностью, в этих лиц в анамнезе нет указаний на аллергические заболевания в прошлом и настоящем. При псевдоаллергических реакциях, как правило, не удается установить наличие периода сенсибилизации, а также возможность повторных реакций вследствие применения сходных в химическом или антигенном отношении препаратов. Продолжительность псевдоаллергических реакций обычно кратковременна, а результаты пробирочных специфических иммунологических тестов отрицательны.
 Ложная поливалентная лекарственная аллергия развивается, как проавило, у лиц с диэнцефальным синдромом, повышенной нервной возбудимостью. Период сенсибилизации к лекарственным препаратам у них, как правило, отсутствует, аллергологический анамнез не отягощен, лабораторная идентификация лекарственного аллергена не возможна, хороший эффект оказывает седативная гипносуггестивная терапия.
Ложная поливалентная лекарственная аллергия развивается, как проавило, у лиц с диэнцефальным синдромом, повышенной нервной возбудимостью. Период сенсибилизации к лекарственным препаратам у них, как правило, отсутствует, аллергологический анамнез не отягощен, лабораторная идентификация лекарственного аллергена не возможна, хороший эффект оказывает седативная гипносуггестивная терапия.
 ЛАБОРАТОРНАЯ ЭТИОЛОГИЧЕСКАЯ СПЕЦИФИЧЕСКАЯ ДИАГНОСТИКА ЛЕКАРСТВЕННОЙ БОЛЕЗНИ. Диагностика лекарственной болезни при характерном аллергологическом анамнезе и типичных ее клиноческих признаков обычно не вызывает затруднений, так как подтверждением диагноза служит циклическое течение заболевания и довольно быстрое его прекращение после отмены плохо переносимого лекарства. Именно поэтому ведущая роль в постановке диагноза отводится тщательно собранному аллергологическому анамнезу. В то же время имеются большие трудности в этиологической диагностике лекарственной болезни, когда встает вопрос об идентификации из множества применявшихся медикаментов того лекарственного аллергена, который виновен в развитиии лекарственной болезни.
ЛАБОРАТОРНАЯ ЭТИОЛОГИЧЕСКАЯ СПЕЦИФИЧЕСКАЯ ДИАГНОСТИКА ЛЕКАРСТВЕННОЙ БОЛЕЗНИ. Диагностика лекарственной болезни при характерном аллергологическом анамнезе и типичных ее клиноческих признаков обычно не вызывает затруднений, так как подтверждением диагноза служит циклическое течение заболевания и довольно быстрое его прекращение после отмены плохо переносимого лекарства. Именно поэтому ведущая роль в постановке диагноза отводится тщательно собранному аллергологическому анамнезу. В то же время имеются большие трудности в этиологической диагностике лекарственной болезни, когда встает вопрос об идентификации из множества применявшихся медикаментов того лекарственного аллергена, который виновен в развитиии лекарственной болезни.
 Кожные пробы с лекарственными аллергенами с целью этиологической диагностики в последние годы не применяются из за их опасности для жизни больных, а также из за возможности получения ложноположительных и ложноотрицательных результатов. Существенную помощь в постановке этиологического диагноза оказывает специфическая лабораторная диагностика, основу которой составляют иммунологические тесты. Отношение к последним, как и к кожным пробам, весьма противоречиво. Одни исследователи считают, что иммунологические методы представляют только академический интерес (например, реакции дегрануляции базофилов и лимфобластической трансформации), поскольку они имеют значение больше для изучения аллергической альтерации клеток или их лимфобластической трансформации, нежели для диагностики лекарственной болезни в клинической практике.
Кожные пробы с лекарственными аллергенами с целью этиологической диагностики в последние годы не применяются из за их опасности для жизни больных, а также из за возможности получения ложноположительных и ложноотрицательных результатов. Существенную помощь в постановке этиологического диагноза оказывает специфическая лабораторная диагностика, основу которой составляют иммунологические тесты. Отношение к последним, как и к кожным пробам, весьма противоречиво. Одни исследователи считают, что иммунологические методы представляют только академический интерес (например, реакции дегрануляции базофилов и лимфобластической трансформации), поскольку они имеют значение больше для изучения аллергической альтерации клеток или их лимфобластической трансформации, нежели для диагностики лекарственной болезни в клинической практике.
 Другие авторы, наоборот, этим и другим иммунологическим тестам придают важное значение в лабораторной специфической диагностике лекарственной болезни, а тем более в выявлении скрытой и латентной аллергии к лекарственным препаратам. Как правило, используют для этиологической диагностики одновременно не менее двух трех иммунологических тестов. Наряду с иммунологическими специфическими тестами в настоящее время применяют биофизические методы исследования такие как: термистометрия, спонтанная и индуцированная биохемилюминесценция сыворотки крови.
Другие авторы, наоборот, этим и другим иммунологическим тестам придают важное значение в лабораторной специфической диагностике лекарственной болезни, а тем более в выявлении скрытой и латентной аллергии к лекарственным препаратам. Как правило, используют для этиологической диагностики одновременно не менее двух трех иммунологических тестов. Наряду с иммунологическими специфическими тестами в настоящее время применяют биофизические методы исследования такие как: термистометрия, спонтанная и индуцированная биохемилюминесценция сыворотки крови.
 При постановке специфических иммунологических и биофизических тестов существуют сложности, обусловленные тем, что до настоящего времени отсутствуют стандартизированные лекарственные аллергены в связи с чем приходиться работать с лекарственными аллергенами, характеризующимися различными физико химическими параметрами, для которых не всегда возможно подобрать оптимальные концентрации и их растворители, что затрудняет подбор оптимальных условий для проведения реакций, а также дальнейшую интерпритацию их результатов. Все выше сказанное позволяет расценивать лабораторные методы этиологической диагностики как вспомагательные, а ведущими все же считать клинические проявления лекарственной болезни и аллергологический анамнез.
При постановке специфических иммунологических и биофизических тестов существуют сложности, обусловленные тем, что до настоящего времени отсутствуют стандартизированные лекарственные аллергены в связи с чем приходиться работать с лекарственными аллергенами, характеризующимися различными физико химическими параметрами, для которых не всегда возможно подобрать оптимальные концентрации и их растворители, что затрудняет подбор оптимальных условий для проведения реакций, а также дальнейшую интерпритацию их результатов. Все выше сказанное позволяет расценивать лабораторные методы этиологической диагностики как вспомагательные, а ведущими все же считать клинические проявления лекарственной болезни и аллергологический анамнез.
 ПРОФЕССИОНАЛЬНО ОБУСЛОВЛЕННЫЕ ДЕРМАТОЗЫ Профессионально обусловленными дерматозами называют заболевания кожи, вызываемые исключительно или преимущественно профессиональными вредностями разнообразными неблагоприятно действующими на организм факторами производственной среды. Несмотря на то, что среди всех заболеваний кожи профессиональные дерматозы составляют небольшой удельный вес, вариирующий по данным разных авторов от 2 до 4%, тем не менее они имеют большое народнохозяйственное значение, т. к. на их долю приходится половина всех регистрируемых случаев профессиональных заболеваний.
ПРОФЕССИОНАЛЬНО ОБУСЛОВЛЕННЫЕ ДЕРМАТОЗЫ Профессионально обусловленными дерматозами называют заболевания кожи, вызываемые исключительно или преимущественно профессиональными вредностями разнообразными неблагоприятно действующими на организм факторами производственной среды. Несмотря на то, что среди всех заболеваний кожи профессиональные дерматозы составляют небольшой удельный вес, вариирующий по данным разных авторов от 2 до 4%, тем не менее они имеют большое народнохозяйственное значение, т. к. на их долю приходится половина всех регистрируемых случаев профессиональных заболеваний.
 Этиология и патогенез. В зависимости от этиологического фактора различают: 1. Профессиональные дерматозы, вызываемые химическими веществами; 2. Профессиональные дерматозы, вызываемые физическими факторами; 3. Профессиональные дерматозы, вызываемые инфекционными и паразитарными факторами. Наиболее многочисленную группу составляют дерматозы химической этиологии.
Этиология и патогенез. В зависимости от этиологического фактора различают: 1. Профессиональные дерматозы, вызываемые химическими веществами; 2. Профессиональные дерматозы, вызываемые физическими факторами; 3. Профессиональные дерматозы, вызываемые инфекционными и паразитарными факторами. Наиболее многочисленную группу составляют дерматозы химической этиологии.
 Патогенез профессиональных дерматозов сложен, и далеко не всегда можно установить прямую причинную связь между конкретным фактором профессиональных вредностей и вызываемым им заболеванием. Подавляющее большинство профессиональных заболеваний кожи вызывается факультативными профессиональными вредностями, и в их патогенезе значительную роль играют предрасполагающие факторы как производственной среды, так и особенно самого организма. В патогенезе профессиональных заболеваний кожи химической этиологии решающее значение отводится защитной функции кожи, которая обеспечивается кислым РН эпидермиса, секретом потовых и сальных желез. Обладая особыми морфологическими, биохимическими и электрическими свойствами, ороговевшая часть эпидермиса препятствует поступлению многих химических веществ в глубокие слои кожи.
Патогенез профессиональных дерматозов сложен, и далеко не всегда можно установить прямую причинную связь между конкретным фактором профессиональных вредностей и вызываемым им заболеванием. Подавляющее большинство профессиональных заболеваний кожи вызывается факультативными профессиональными вредностями, и в их патогенезе значительную роль играют предрасполагающие факторы как производственной среды, так и особенно самого организма. В патогенезе профессиональных заболеваний кожи химической этиологии решающее значение отводится защитной функции кожи, которая обеспечивается кислым РН эпидермиса, секретом потовых и сальных желез. Обладая особыми морфологическими, биохимическими и электрическими свойствами, ороговевшая часть эпидермиса препятствует поступлению многих химических веществ в глубокие слои кожи.
 Этому способствует поверхностная пленка, состоящая из продуктов жизнедеятельности потовых и сальных желез, отторгнувшихся клеток рогового слоя эпидермиса. В результате воздействия экзогенных аллергенов, механических повреждений и различных физических факторов функциональное состояние кожи может значительно меняться. При этом существенно может нарушаться проницаемость кожи – способность клеток пропускать газы, воду и растворимые в ней вещества. Степень проникновения химического вещества в кожу зависит не только от защитных свойств кожи, но и от особенностей физических свойств проникающего вещества. Химические вещества, растворимые в липидах кожи, поступают в глубжележащие слои эпидермиса через роговой слой, а водорастворимые – преимущественно через фолликулы волос.
Этому способствует поверхностная пленка, состоящая из продуктов жизнедеятельности потовых и сальных желез, отторгнувшихся клеток рогового слоя эпидермиса. В результате воздействия экзогенных аллергенов, механических повреждений и различных физических факторов функциональное состояние кожи может значительно меняться. При этом существенно может нарушаться проницаемость кожи – способность клеток пропускать газы, воду и растворимые в ней вещества. Степень проникновения химического вещества в кожу зависит не только от защитных свойств кожи, но и от особенностей физических свойств проникающего вещества. Химические вещества, растворимые в липидах кожи, поступают в глубжележащие слои эпидермиса через роговой слой, а водорастворимые – преимущественно через фолликулы волос.
 Попавшие на кожу кислоты, щелочи, растворители создают благоприятные условия для проникновения в нее химических аллергенов за счет разрыхления рогового слоя. Среди факторов, повышающих проницаемость кожи для химических веществ, следует отметить концентрацию вещества в растворителе, размеры молекул, степень растворимости вещества, характер растворителя, температуру, повреждения ороговевшей части эпидермиса и функциональное состояние кожи, которое варьирует в зависимости от различных физических раздражителей (экзогенных аллергенов, органических растворителей, механических воздействий и пр. ). Ряд химических веществ может проникать и через неповрежденный эпидермис, попадая при этом в глубжележащие ткани либо через однородные участки рогового слоя, волосяные фолликулы и сальные железы, либо только через выводные протоки сальных желез.
Попавшие на кожу кислоты, щелочи, растворители создают благоприятные условия для проникновения в нее химических аллергенов за счет разрыхления рогового слоя. Среди факторов, повышающих проницаемость кожи для химических веществ, следует отметить концентрацию вещества в растворителе, размеры молекул, степень растворимости вещества, характер растворителя, температуру, повреждения ороговевшей части эпидермиса и функциональное состояние кожи, которое варьирует в зависимости от различных физических раздражителей (экзогенных аллергенов, органических растворителей, механических воздействий и пр. ). Ряд химических веществ может проникать и через неповрежденный эпидермис, попадая при этом в глубжележащие ткани либо через однородные участки рогового слоя, волосяные фолликулы и сальные железы, либо только через выводные протоки сальных желез.
 Показатель р. Н кожи изменяется в зависимости от р. Н воздействующих на нее химических агентов, что обуславливает сдвиги в функциональном состоянии кожных покровов. В нормальных условиях кожа достаточно резистентна к воздействию повреждающих факторов, однако в профессиональных усовиях защитная функция ее может понижаться за счет даже небольших механических повреждений или повышения концентрации химических веществ. Аллергическая реакция развивается в результате предварительного влияния на организм профессиональных факторов. Клинические признаки ее появляются после воздействия разрешающего фактора, вскрывающего повышенную реактивность организма к определенным раздражителям. Если разрешающий фактор – аллерген, который обусловил состояние сенсибилизации, то аллергия имеет специфический характер. Скрытый период сенсибилизации вызывает качественные изменения в связи с понижением приспособительных возможностей организма.
Показатель р. Н кожи изменяется в зависимости от р. Н воздействующих на нее химических агентов, что обуславливает сдвиги в функциональном состоянии кожных покровов. В нормальных условиях кожа достаточно резистентна к воздействию повреждающих факторов, однако в профессиональных усовиях защитная функция ее может понижаться за счет даже небольших механических повреждений или повышения концентрации химических веществ. Аллергическая реакция развивается в результате предварительного влияния на организм профессиональных факторов. Клинические признаки ее появляются после воздействия разрешающего фактора, вскрывающего повышенную реактивность организма к определенным раздражителям. Если разрешающий фактор – аллерген, который обусловил состояние сенсибилизации, то аллергия имеет специфический характер. Скрытый период сенсибилизации вызывает качественные изменения в связи с понижением приспособительных возможностей организма.
 При контакте с потенциальным аллергеном в условиях производства можно отметить период устойчивости к сенсибилизации. У человека может не быть сенсибилизации в течение всей жизни, что зависит от интенсивности и длительности вооздействия раздражителя. В отдельных случаях за периодом устойчивости следует период инкубации, то есть время от начала аллергизации до ее клинического проявления. Дальнейшее течение болезни характеризуется чередованием процессов сенсибилизации и гипосенсибилизации, клинических проявлений и выздоровления, зависящих от состояния центральной нервной системы, эндокринной системы и др. В ответ на воздействие любого аллергена организм вырабатывает антитела, в число которых входят преципитины, агглютинины и прочие, разделяющиеся на две большие группы по отношению к клеткам организма. К первой группе относятся гуморальные антитела, к другой – тканевые антитела, фиксированные на клетке.
При контакте с потенциальным аллергеном в условиях производства можно отметить период устойчивости к сенсибилизации. У человека может не быть сенсибилизации в течение всей жизни, что зависит от интенсивности и длительности вооздействия раздражителя. В отдельных случаях за периодом устойчивости следует период инкубации, то есть время от начала аллергизации до ее клинического проявления. Дальнейшее течение болезни характеризуется чередованием процессов сенсибилизации и гипосенсибилизации, клинических проявлений и выздоровления, зависящих от состояния центральной нервной системы, эндокринной системы и др. В ответ на воздействие любого аллергена организм вырабатывает антитела, в число которых входят преципитины, агглютинины и прочие, разделяющиеся на две большие группы по отношению к клеткам организма. К первой группе относятся гуморальные антитела, к другой – тканевые антитела, фиксированные на клетке.
 Из всех видов антител наиболее важными считаются реагины, количество которых зависит от интенсивности аллергического процесса. Развитие аллергического процесса по немедленному и замедленному типам с характерной клинической картиной болезни зависит не только от свойств аллергенов, но и путей их поступления в организм человека. Профессиональные аллергические дерматозы протекают по смешанному типу аллергических реакций с преобладанием того или иного вида аллергии.
Из всех видов антител наиболее важными считаются реагины, количество которых зависит от интенсивности аллергического процесса. Развитие аллергического процесса по немедленному и замедленному типам с характерной клинической картиной болезни зависит не только от свойств аллергенов, но и путей их поступления в организм человека. Профессиональные аллергические дерматозы протекают по смешанному типу аллергических реакций с преобладанием того или иного вида аллергии.
 Клиника. Клиническая картина профессиональных дерматозов обусловлена этиологическими факторами производственной среды. Различают следующие основные варианты проявлений профессиональных заболеваний кожи, вызванных химическими раздражителями: 1) поражения фолликулярного аппарата кожи; 2) фотодерматиты; 3) токсическую меланодермию; 4) профессиональные изъязвления; 5) ограниченные кератозы и бородавчатые разрастания; 6) эпидермиты; 7) аллергические профессиональные дерматозы. У одного и того же больного эти проявления могут быть комбинированными.
Клиника. Клиническая картина профессиональных дерматозов обусловлена этиологическими факторами производственной среды. Различают следующие основные варианты проявлений профессиональных заболеваний кожи, вызванных химическими раздражителями: 1) поражения фолликулярного аппарата кожи; 2) фотодерматиты; 3) токсическую меланодермию; 4) профессиональные изъязвления; 5) ограниченные кератозы и бородавчатые разрастания; 6) эпидермиты; 7) аллергические профессиональные дерматозы. У одного и того же больного эти проявления могут быть комбинированными.
 ПОРАЖЕНИЯ ФОЛЛИКУЛЯРНОГО АППАРАТА проявляются множественными фолликулярными комедонами и акне, локализующимися в основном на участках кожного покрова с развитым фолликулярным аппаратом (разгибательные поверхности предплечий, бедра, реже голени, живот, ягодицы), наиболее часто контактирующих с минеральными маслами. Подобные поражения называются масляными фолликулитами (или масляными угрями). Чаще они наблюдаются у мужчин с развитым волосяным покровом. На начальной стадии заболевания скопления масла, пыли и роговых чешуек в волосяных фолликулах имеют вид черных точек, затем в области отдельных фолликулов формируются воспалительные узелки размером с чечевицу, сходные с обычной угревой сыпью. После устранения химического раздражителя высыпания подвергаются инволюции, что является дифференциально диагностическим признаком и позволяет отличить профессиональные угревые сыпи от непрофессиональных.
ПОРАЖЕНИЯ ФОЛЛИКУЛЯРНОГО АППАРАТА проявляются множественными фолликулярными комедонами и акне, локализующимися в основном на участках кожного покрова с развитым фолликулярным аппаратом (разгибательные поверхности предплечий, бедра, реже голени, живот, ягодицы), наиболее часто контактирующих с минеральными маслами. Подобные поражения называются масляными фолликулитами (или масляными угрями). Чаще они наблюдаются у мужчин с развитым волосяным покровом. На начальной стадии заболевания скопления масла, пыли и роговых чешуек в волосяных фолликулах имеют вид черных точек, затем в области отдельных фолликулов формируются воспалительные узелки размером с чечевицу, сходные с обычной угревой сыпью. После устранения химического раздражителя высыпания подвергаются инволюции, что является дифференциально диагностическим признаком и позволяет отличить профессиональные угревые сыпи от непрофессиональных.
 Кроме того, наличие, помимо узелков, черных точек в устьях фолликулов дает возможность дифференцировать масляные фолликулиты от папулонекротического туберкулеза. При отсутствии вторичной инфекции отмечается вялое течение дерматоза, без субъективных ощущений. В противном случае возникают глубокие пиодермии, абсцессы, флегмоны и пр. Так, при инфицировании стафилококками масляные фолликулиты могут трансформироваться в фурункулы.
Кроме того, наличие, помимо узелков, черных точек в устьях фолликулов дает возможность дифференцировать масляные фолликулиты от папулонекротического туберкулеза. При отсутствии вторичной инфекции отмечается вялое течение дерматоза, без субъективных ощущений. В противном случае возникают глубокие пиодермии, абсцессы, флегмоны и пр. Так, при инфицировании стафилококками масляные фолликулиты могут трансформироваться в фурункулы.
 ФОТОДЕРМАТИТЫ локализуются, как правило, на лице и кистях и развиваются в основном в весенне летнее время. Химическими агентами, вызывающими данный тип поражений, являются минеральные масла (особенно средние и тяжелые), нефтяные и каменноугольные смолы, обладающие выраженным фотосенсибилизирующим действием по отношению солнечным лучам. При продолжительном воздействии фотодерматит имеет склонность к рецидивам, приводящим к темно бурой пигментации кожи. Его клиническими проявлениями являются островоспалительная гиперемия, отечность, развитие крупных поверхностных пузырей и пузырьков с последующим возникновением эрозий, корок, шелушения.
ФОТОДЕРМАТИТЫ локализуются, как правило, на лице и кистях и развиваются в основном в весенне летнее время. Химическими агентами, вызывающими данный тип поражений, являются минеральные масла (особенно средние и тяжелые), нефтяные и каменноугольные смолы, обладающие выраженным фотосенсибилизирующим действием по отношению солнечным лучам. При продолжительном воздействии фотодерматит имеет склонность к рецидивам, приводящим к темно бурой пигментации кожи. Его клиническими проявлениями являются островоспалительная гиперемия, отечность, развитие крупных поверхностных пузырей и пузырьков с последующим возникновением эрозий, корок, шелушения.
 ТОКСИЧЕСКИЕ МЕЛАНОДЕРМИИ развиваются у лиц, длительно контактирующих с продуктами переработки каменного угля и нефти. Имеют место как общая интоксикация организма, так и кожные проявления в виде эритемы, пигментаций, фолликулярного гиперкератоза, телеангиэктазий. Поражения располагаются обычно на лице, шее, верхних конечностях, реже – на животе, в подкрыльцовых впадинах и на нижних конечностях. Кожа пораженных участков делается шероховатой и со временем истончается. Заболевание трудно поддается лечению.
ТОКСИЧЕСКИЕ МЕЛАНОДЕРМИИ развиваются у лиц, длительно контактирующих с продуктами переработки каменного угля и нефти. Имеют место как общая интоксикация организма, так и кожные проявления в виде эритемы, пигментаций, фолликулярного гиперкератоза, телеангиэктазий. Поражения располагаются обычно на лице, шее, верхних конечностях, реже – на животе, в подкрыльцовых впадинах и на нижних конечностях. Кожа пораженных участков делается шероховатой и со временем истончается. Заболевание трудно поддается лечению.
 ПРОФЕССИОНАЛЬНЫЕ ИЗЪЯЗВЛЕНИЯ представляют собой относительно малоболезненные язвочки, локализующиеся на поверхности, правильно округлой или овальной формы, с кровянистой корочкой на дне, приподнятым валиком и воспалительным венчиком в окружности. Они образуются в результате взаимодействия ранее травмированных участков кожи с раздражающими веществами. За характерный внешний вид эти поражения получили название "прижоги" и "птичьи глазки". Профессиональные изъязвления располагаются на пальцах рук, кистях, предплечьях, реже на бедрах и голенях. После их заживления остаются беловатые вдавленные рубчики. Язвы, образовавшиеся в результате воздействия хрома, отличаются более тяжелым течением и располагаются, помимо кожных покровов, на слизистых оболочках носа, носоглотки, полости рта.
ПРОФЕССИОНАЛЬНЫЕ ИЗЪЯЗВЛЕНИЯ представляют собой относительно малоболезненные язвочки, локализующиеся на поверхности, правильно округлой или овальной формы, с кровянистой корочкой на дне, приподнятым валиком и воспалительным венчиком в окружности. Они образуются в результате взаимодействия ранее травмированных участков кожи с раздражающими веществами. За характерный внешний вид эти поражения получили название "прижоги" и "птичьи глазки". Профессиональные изъязвления располагаются на пальцах рук, кистях, предплечьях, реже на бедрах и голенях. После их заживления остаются беловатые вдавленные рубчики. Язвы, образовавшиеся в результате воздействия хрома, отличаются более тяжелым течением и располагаются, помимо кожных покровов, на слизистых оболочках носа, носоглотки, полости рта.
 ОГРАНИЧЕННЫЕ КЕРАТОЗЫ И БОРОДАВЧАТЫЕ РАЗРАСТАНИЯ возникают при воздействии на кожу продуктов нефтепереработки – тяжелых нефтяных и каменноугольных смол и их производных. Они могут локализоваться на любом участке кожного покрова и напоминают обыкновенные бородавки и папилломы. Возможно их перерождение в рак кожи, поскольку в состав химических раздражителей, вызывающих эти поражения, входят канцерогены. Как правило, озлокачествляются ограниченные гиперкератотические высыпания, перерождаясь в базальноклеточную эпителиому, гораздо реже – в спино целлюлярную.
ОГРАНИЧЕННЫЕ КЕРАТОЗЫ И БОРОДАВЧАТЫЕ РАЗРАСТАНИЯ возникают при воздействии на кожу продуктов нефтепереработки – тяжелых нефтяных и каменноугольных смол и их производных. Они могут локализоваться на любом участке кожного покрова и напоминают обыкновенные бородавки и папилломы. Возможно их перерождение в рак кожи, поскольку в состав химических раздражителей, вызывающих эти поражения, входят канцерогены. Как правило, озлокачествляются ограниченные гиперкератотические высыпания, перерождаясь в базальноклеточную эпителиому, гораздо реже – в спино целлюлярную.
 ЭПИДЕРМИТЫ проявляются резкой сухостью кожи, шелушением, болезненностью, иногда глубокими трещинами без выраженных воспалительных явлений и уплотнения кожи. Они возникают, как правило, на кистях в результате длительного воздействия на кожу органических растворителей, охлаждающих эмульсий и других обезжиривающих веществ. Эпидермиты редко приводят к потере трудоспособности и проходят после прекращения воздействия раздражителя, однако они вновь развиваются при возвращении к прежней работе.
ЭПИДЕРМИТЫ проявляются резкой сухостью кожи, шелушением, болезненностью, иногда глубокими трещинами без выраженных воспалительных явлений и уплотнения кожи. Они возникают, как правило, на кистях в результате длительного воздействия на кожу органических растворителей, охлаждающих эмульсий и других обезжиривающих веществ. Эпидермиты редко приводят к потере трудоспособности и проходят после прекращения воздействия раздражителя, однако они вновь развиваются при возвращении к прежней работе.
 АЛЛЕРГИЧЕСКИЕ ПРОФЕССИОНАЛЬНЫЕ ДЕРМАТОЗЫ включают аллергический профессиональный дерматит и профессиональную экзему. Аллергический дерматит возникает в результате повторных контактов с производственными аллергенами, способными сенсибилизировать организм человека. Кожные пробы с веществом, вызвавшим данное заболевание, являются положительными, а с другими аллергенами – отрицательными. Клинически аллергический дерматит напоминает контактный неаллергический дерматит, однако, в отличие от последнего, высыпания не имеют четких границ и не ограничиваются местом соприкосновения с химическим раздражителем. При устранении аллергена заболевание быстро разрешается, но рецидивирует при возобновлении воздействия аллергена.
АЛЛЕРГИЧЕСКИЕ ПРОФЕССИОНАЛЬНЫЕ ДЕРМАТОЗЫ включают аллергический профессиональный дерматит и профессиональную экзему. Аллергический дерматит возникает в результате повторных контактов с производственными аллергенами, способными сенсибилизировать организм человека. Кожные пробы с веществом, вызвавшим данное заболевание, являются положительными, а с другими аллергенами – отрицательными. Клинически аллергический дерматит напоминает контактный неаллергический дерматит, однако, в отличие от последнего, высыпания не имеют четких границ и не ограничиваются местом соприкосновения с химическим раздражителем. При устранении аллергена заболевание быстро разрешается, но рецидивирует при возобновлении воздействия аллергена.
 Профессиональная экзема возникает на фоне ухудшения общего состояния организма, создающего предрасположение к аллергизации. При этом, как правило, отмечается поливалентная сенсибилизация. Заболевание протекает длительно, хронически, с частыми рецидивами под влиянием не только производственных, но и бытовых раздражителей. Если в начале заболевания профессиональная экзема локализуется на участках кожи, соприкасающихся с аллергеном, то впоследствии высыпания распространяются и на другие, отдаленные участки кожи. Постепенно пораженные экземой участки кожи утолщаются, грубеют, наступает лихенификация, появляются трещины. Периодические рецидивы сопровождаются обострением процесса, усилением воспаления, появлением отека, мокнутия, усилением зуда.
Профессиональная экзема возникает на фоне ухудшения общего состояния организма, создающего предрасположение к аллергизации. При этом, как правило, отмечается поливалентная сенсибилизация. Заболевание протекает длительно, хронически, с частыми рецидивами под влиянием не только производственных, но и бытовых раздражителей. Если в начале заболевания профессиональная экзема локализуется на участках кожи, соприкасающихся с аллергеном, то впоследствии высыпания распространяются и на другие, отдаленные участки кожи. Постепенно пораженные экземой участки кожи утолщаются, грубеют, наступает лихенификация, появляются трещины. Периодические рецидивы сопровождаются обострением процесса, усилением воспаления, появлением отека, мокнутия, усилением зуда.
 Профессиональная экзема локализуется преимущественно на открытых участках кожного покрова, подвергающихся воздействию профессиональных раздражителей, развивается, как правило, у больных профессиональным аллергическим дерматитом и проявляется эритемой, везикуляцией, папулезными высыпаниями, мокнутием и зудом. Прекращение контакта кожи с аллергеном не приводит к быстрому излечению, как при дерматите, а кожные пробы показывают, что у этих больных в большинстве случаев имеется поливалентная сенсибилизация вместо бывшей ранее моновалентной. Кожные пробы с профессиональными аллергенами иммуноаллергические, которые ставят in vitro, могут быть положительными в течениональная экзема.
Профессиональная экзема локализуется преимущественно на открытых участках кожного покрова, подвергающихся воздействию профессиональных раздражителей, развивается, как правило, у больных профессиональным аллергическим дерматитом и проявляется эритемой, везикуляцией, папулезными высыпаниями, мокнутием и зудом. Прекращение контакта кожи с аллергеном не приводит к быстрому излечению, как при дерматите, а кожные пробы показывают, что у этих больных в большинстве случаев имеется поливалентная сенсибилизация вместо бывшей ранее моновалентной. Кожные пробы с профессиональными аллергенами иммуноаллергические, которые ставят in vitro, могут быть положительными в течениональная экзема.


