f1aa8a1d91c0060afa508b5179038564.ppt
- Количество слайдов: 41
 ДЕКОМПРЕССИОННАЯ КРАНИОТОМИЯ КАК МЕТОД ЛЕЧЕНИЯ ЖИЗНЕУГРОЖАЮЩЕГО ОТЁКА У БОЛЬНЫХ С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ Докладчик: Курносов Д. А. Красноярск, 2014
ДЕКОМПРЕССИОННАЯ КРАНИОТОМИЯ КАК МЕТОД ЛЕЧЕНИЯ ЖИЗНЕУГРОЖАЮЩЕГО ОТЁКА У БОЛЬНЫХ С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ Докладчик: Курносов Д. А. Красноярск, 2014
 • Распространенность ишемического инсульта (ИИ) в Российской Федерации составляет 350 на 100 тыс. в год. • В структуре ИИ отдельно выделяют так называемый массивный (полушарный) ишемический инсульт (МИИ), к которому относят инфаркт головного мозга на территории от 50% бассейна кровоснабжения средней мозговой артерии (СМА).
• Распространенность ишемического инсульта (ИИ) в Российской Федерации составляет 350 на 100 тыс. в год. • В структуре ИИ отдельно выделяют так называемый массивный (полушарный) ишемический инсульт (МИИ), к которому относят инфаркт головного мозга на территории от 50% бассейна кровоснабжения средней мозговой артерии (СМА).
 • Помимо деструкции обширной области головного мозга полушарный ишемический инсульт может вызывать выраженный отек, сопровождающийся масс-эффектом, подъемом внутричерепного давления (ВЧД) и приводить к смещению головного мозга с развитием транстенториального вклинения. !!! ТАКОЕ ОСЛОЖНЕННОЕ ТЕЧЕНИЕ МИИ ЯВЛЯЕТСЯ ЗЛОКАЧЕСТВЕННЫМ И ОТМЕЧАЕТСЯ ПРИ КАЖДОМ ВТОРОМ ПОЛУШАРНОМ ИНСУЛЬТЕ
• Помимо деструкции обширной области головного мозга полушарный ишемический инсульт может вызывать выраженный отек, сопровождающийся масс-эффектом, подъемом внутричерепного давления (ВЧД) и приводить к смещению головного мозга с развитием транстенториального вклинения. !!! ТАКОЕ ОСЛОЖНЕННОЕ ТЕЧЕНИЕ МИИ ЯВЛЯЕТСЯ ЗЛОКАЧЕСТВЕННЫМ И ОТМЕЧАЕТСЯ ПРИ КАЖДОМ ВТОРОМ ПОЛУШАРНОМ ИНСУЛЬТЕ
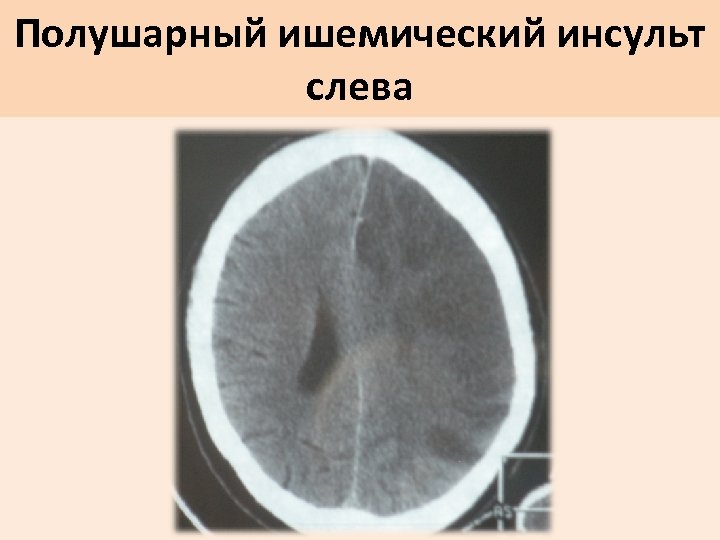 Полушарный ишемический инсульт слева
Полушарный ишемический инсульт слева
 • Вследствие обширного поражения головного мозга данный вид ИИ характеризуется высокой летальностью (до 80%!) и грубой инвалидизацией выживших (до 80%). • Из 500 тыс. ежегодно заболевающих ИИ в РФ, злокачественное течение наблюдается у 25 тыс. пациентов (5%). Учитывая высокие показатели летальности, грубой инвалидизации, а также высокую социальноэкономическую значимость ИИ, проблема эффективности лечения данной группы больных остается актуальной
• Вследствие обширного поражения головного мозга данный вид ИИ характеризуется высокой летальностью (до 80%!) и грубой инвалидизацией выживших (до 80%). • Из 500 тыс. ежегодно заболевающих ИИ в РФ, злокачественное течение наблюдается у 25 тыс. пациентов (5%). Учитывая высокие показатели летальности, грубой инвалидизации, а также высокую социальноэкономическую значимость ИИ, проблема эффективности лечения данной группы больных остается актуальной
 • Клиническая картина при злокачественном инсульте характеризуется грубой очаговой полушарной симптоматикой по гемитипу. • Через 2 -4 суток с момента начала заболевания развивается полушарный отек. В клинической картине начинает превалировать дислокационный синдром в виде прогредиентного угнетения уровня бодрствования, появления анизокории с нарушением функций дыхания и системной гемодинамики
• Клиническая картина при злокачественном инсульте характеризуется грубой очаговой полушарной симптоматикой по гемитипу. • Через 2 -4 суток с момента начала заболевания развивается полушарный отек. В клинической картине начинает превалировать дислокационный синдром в виде прогредиентного угнетения уровня бодрствования, появления анизокории с нарушением функций дыхания и системной гемодинамики
 • Основным инструментальным методом диагностики является нейровизуализация. • Следует однако учитывать ограниченные возможности нативной КТ и МРТ в ранней диагностике МИИ. • Диагноз на основании КТ в острейшем периоде ИИ (до 8 часов) может быть поставлен только по косвенным признакам. Отсутствие субарахноидальных щелей на стороне поражения, повышению плотности ствола средней мозговой артерии, размытости границ лентиформного ядра, стушеванности границ между серым и белом веществом
• Основным инструментальным методом диагностики является нейровизуализация. • Следует однако учитывать ограниченные возможности нативной КТ и МРТ в ранней диагностике МИИ. • Диагноз на основании КТ в острейшем периоде ИИ (до 8 часов) может быть поставлен только по косвенным признакам. Отсутствие субарахноидальных щелей на стороне поражения, повышению плотности ствола средней мозговой артерии, размытости границ лентиформного ядра, стушеванности границ между серым и белом веществом
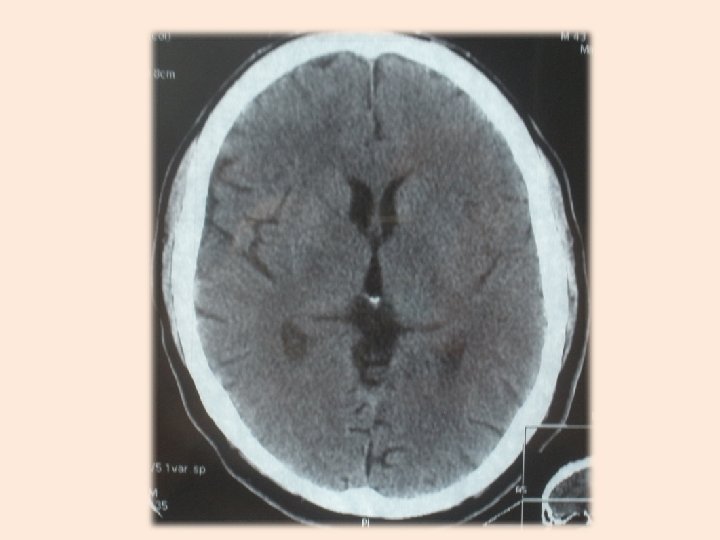
 • Спустя 8 часов от начала заболевания на нативных КТ и МРТ можно определить зоны инфаркта, границы которого визуализируются к концу первых суток. • По мере нарастания отека на томограммах появляется картина масс-эффекта пораженного полушария: деформация желудочковой системы, смещение срединных структур, сдавление ипсилатерального крыла охватывающей цистерны.
• Спустя 8 часов от начала заболевания на нативных КТ и МРТ можно определить зоны инфаркта, границы которого визуализируются к концу первых суток. • По мере нарастания отека на томограммах появляется картина масс-эффекта пораженного полушария: деформация желудочковой системы, смещение срединных структур, сдавление ипсилатерального крыла охватывающей цистерны.
 • P. A. Barber и соавт. в 2003 г. провели исследование по выявлению прогностически неблагоприятных факторов по КТ-картине у пациентов со злокачественным МИИ. Установлено, что предикторами летального исхода являлись смещение срединных структур головного мозга более 5 мм на уровне прозрачной перегородки и более 2 мм на уровне шишковидного тела, инфаркт височной доли, а также, дислокационная асимметричная гидроцефалия.
• P. A. Barber и соавт. в 2003 г. провели исследование по выявлению прогностически неблагоприятных факторов по КТ-картине у пациентов со злокачественным МИИ. Установлено, что предикторами летального исхода являлись смещение срединных структур головного мозга более 5 мм на уровне прозрачной перегородки и более 2 мм на уровне шишковидного тела, инфаркт височной доли, а также, дислокационная асимметричная гидроцефалия.
 • Одним из перспективных методов лечения злокачественного МИИ является ДКТ, поскольку она направлена на устранение компремирующего влияния отекшего ишемизированного полушария на стволовые структуры головного мозга и обратное развитие дислокационного синдрома. Декомпрессивная трепанация достоверно вызывает снижение ВЧД, улучшая кровоснабжение зоны пенумбры и коллатеральный кровоток через лептоменингеальные анастомозы
• Одним из перспективных методов лечения злокачественного МИИ является ДКТ, поскольку она направлена на устранение компремирующего влияния отекшего ишемизированного полушария на стволовые структуры головного мозга и обратное развитие дислокационного синдрома. Декомпрессивная трепанация достоверно вызывает снижение ВЧД, улучшая кровоснабжение зоны пенумбры и коллатеральный кровоток через лептоменингеальные анастомозы
 Факторы плохого исхода 1. Смещение срединных структур головного мозга более 10 мм. 2. Возраст старше 60 лет. 3. Анизокория 4. Нарушение уровня сознания до комы. 5. В ряде случаев фактором плохого исхода являлся инфаркт на всей территории кровоснабжения сонной артерии • С. Kilincer и соавт
Факторы плохого исхода 1. Смещение срединных структур головного мозга более 10 мм. 2. Возраст старше 60 лет. 3. Анизокория 4. Нарушение уровня сознания до комы. 5. В ряде случаев фактором плохого исхода являлся инфаркт на всей территории кровоснабжения сонной артерии • С. Kilincer и соавт
 • В современной литературе нет единого мнения по поводу технического исполнения резекционной краниотомии. Большинство авторов считает, что трепанационное окно должно быть не менее 10 х12 см, с устранением латеральной стенки средней черепной ямки, однако есть публикации о возможности значимо меньшей резекции кости без снижения декомпрессивного эффекта.
• В современной литературе нет единого мнения по поводу технического исполнения резекционной краниотомии. Большинство авторов считает, что трепанационное окно должно быть не менее 10 х12 см, с устранением латеральной стенки средней черепной ямки, однако есть публикации о возможности значимо меньшей резекции кости без снижения декомпрессивного эффекта.
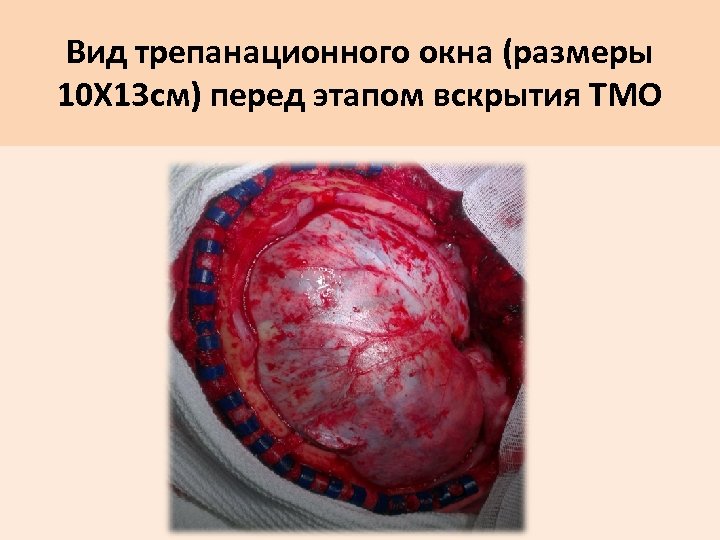 Вид трепанационного окна (размеры 10 Х 13 см) перед этапом вскрытия ТМО
Вид трепанационного окна (размеры 10 Х 13 см) перед этапом вскрытия ТМО
 • В 2004 г. R. Gupta и соавт. ретроспективно проанализировали 12 публикаций, включающих 138 пациентов, в возрасте от 11 до 76 лет (средний возраст - 50 лет), время проведения операции от начала заболевания в среднем составило 59 часов ( 8 -456 часов). Симптомы вклинения перед операцией были у 63 (48%) пациентов. У 42% пациентов наблюдали хороший исход, у 58% - плохой, общая летальность достигала 24%. В рассматриваемой работе ключевым фактором неблагоприятного исхода являлся возраст больных старше 50 лет. Летальность в данной группе больных составила 32%, а у пациентов моложе 50 лет - 14%.
• В 2004 г. R. Gupta и соавт. ретроспективно проанализировали 12 публикаций, включающих 138 пациентов, в возрасте от 11 до 76 лет (средний возраст - 50 лет), время проведения операции от начала заболевания в среднем составило 59 часов ( 8 -456 часов). Симптомы вклинения перед операцией были у 63 (48%) пациентов. У 42% пациентов наблюдали хороший исход, у 58% - плохой, общая летальность достигала 24%. В рассматриваемой работе ключевым фактором неблагоприятного исхода являлся возраст больных старше 50 лет. Летальность в данной группе больных составила 32%, а у пациентов моложе 50 лет - 14%.
 В исследовании DECIMAL (Dеcompressive Craniectomy In MALignant Middle Cerebral Artery Infarcts), основанном на анализе результатов лечения 20 оперированных из 38 больных со злокачественным течением ИИ в бассейне СМА и объемом ишемии более 145 см 3, захватывающим более 50% бассейна СМА, летальность составила 47%. В группе неоперированных больных летальность была 78%.
В исследовании DECIMAL (Dеcompressive Craniectomy In MALignant Middle Cerebral Artery Infarcts), основанном на анализе результатов лечения 20 оперированных из 38 больных со злокачественным течением ИИ в бассейне СМА и объемом ишемии более 145 см 3, захватывающим более 50% бассейна СМА, летальность составила 47%. В группе неоперированных больных летальность была 78%.
 Пациенты в исследовании DESTINY (Decompressive Surgery for the Treatment of Malignant Infarction of the Middle Cerebral Artery) имели злокачественный ишемический инсульт, занимающий как минимум 2/3 бассейна СМА. Возрастная группа больных составила 18 -60 лет. В исследование были включены 32 пациента, из которых оперированы 17. Летальность в хирургической группе составила 18%, в консервативной - 53%.
Пациенты в исследовании DESTINY (Decompressive Surgery for the Treatment of Malignant Infarction of the Middle Cerebral Artery) имели злокачественный ишемический инсульт, занимающий как минимум 2/3 бассейна СМА. Возрастная группа больных составила 18 -60 лет. В исследование были включены 32 пациента, из которых оперированы 17. Летальность в хирургической группе составила 18%, в консервативной - 53%.
 В исследование HAMLET (Hemicraniectomy After MCA infarction with Life-threatening Edema Trial) было включено 64 пациента, из них оперировано 32. В группе пациентов, оперированных в первые 48 часов благоприятный функциональный исход также встречался в 2 раза чаще, чем в группе пациентов, которым проводили консервативное лечение. Летальность в группе пациентов, которым проводилось хирургическое лечение составила 22%, в консервативной группе летальность была 71%.
В исследование HAMLET (Hemicraniectomy After MCA infarction with Life-threatening Edema Trial) было включено 64 пациента, из них оперировано 32. В группе пациентов, оперированных в первые 48 часов благоприятный функциональный исход также встречался в 2 раза чаще, чем в группе пациентов, которым проводили консервативное лечение. Летальность в группе пациентов, которым проводилось хирургическое лечение составила 22%, в консервативной группе летальность была 71%.
 Североамериканское исследование He. ADDFIRST (Hemicraniectomy and Durotomy for Deterioration From Infarction Relating Swelling Trial) основано на исследовании 26 пациентов. На 21 -й день летальность в группе оперированных больных составила 23%, в группе пациентов, которых не оперировали - 40%.
Североамериканское исследование He. ADDFIRST (Hemicraniectomy and Durotomy for Deterioration From Infarction Relating Swelling Trial) основано на исследовании 26 пациентов. На 21 -й день летальность в группе оперированных больных составила 23%, в группе пациентов, которых не оперировали - 40%.
 В 2007 г. К. Vahedi и соавт. провели объединенный анализ результатов 3 европейских рандомизированных исследований. На основании проведенной работы было установлено, что ДЕКОМПРЕССИВНАЯ КРАНИОТОМИЯ УВЕЛИЧИВАЕТ БЛАГОПРИЯТНЫЙ ИСХОД ДО 75%, ПО СРАВНЕНИЮ С 24% В КОНТРОЛЬНОЙ ГРУППЕ.
В 2007 г. К. Vahedi и соавт. провели объединенный анализ результатов 3 европейских рандомизированных исследований. На основании проведенной работы было установлено, что ДЕКОМПРЕССИВНАЯ КРАНИОТОМИЯ УВЕЛИЧИВАЕТ БЛАГОПРИЯТНЫЙ ИСХОД ДО 75%, ПО СРАВНЕНИЮ С 24% В КОНТРОЛЬНОЙ ГРУППЕ.
 Рекомендательный протокол 1. Возраст 18 -60 лет. 2. Признаки инфаркта СМА на КТ 50% или более, или >145 см 3 по диффузно взвешенным изображениям МРТ (ДВИ). 3. Неврологический статус по шкале NIHSS >15 баллов. 4. Угнетение уровня сознания на 1 балл и выше по пункту 1 а по NIHSS (соответствует оглушению и глубже). 5. Проведение операции не позднее 48 часов от начала заболевания.
Рекомендательный протокол 1. Возраст 18 -60 лет. 2. Признаки инфаркта СМА на КТ 50% или более, или >145 см 3 по диффузно взвешенным изображениям МРТ (ДВИ). 3. Неврологический статус по шкале NIHSS >15 баллов. 4. Угнетение уровня сознания на 1 балл и выше по пункту 1 а по NIHSS (соответствует оглушению и глубже). 5. Проведение операции не позднее 48 часов от начала заболевания.
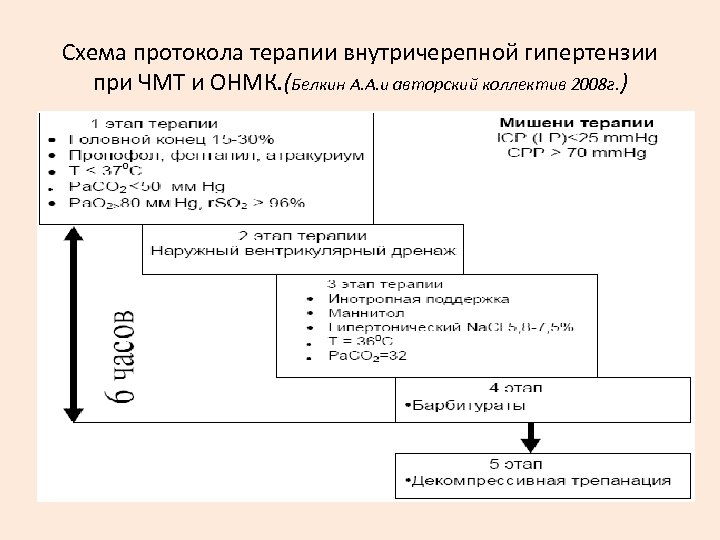 Схема протокола терапии внутричерепной гипертензии при ЧМТ и ОНМК. (Белкин А. А. и авторский коллектив 2008 г. )
Схема протокола терапии внутричерепной гипертензии при ЧМТ и ОНМК. (Белкин А. А. и авторский коллектив 2008 г. )
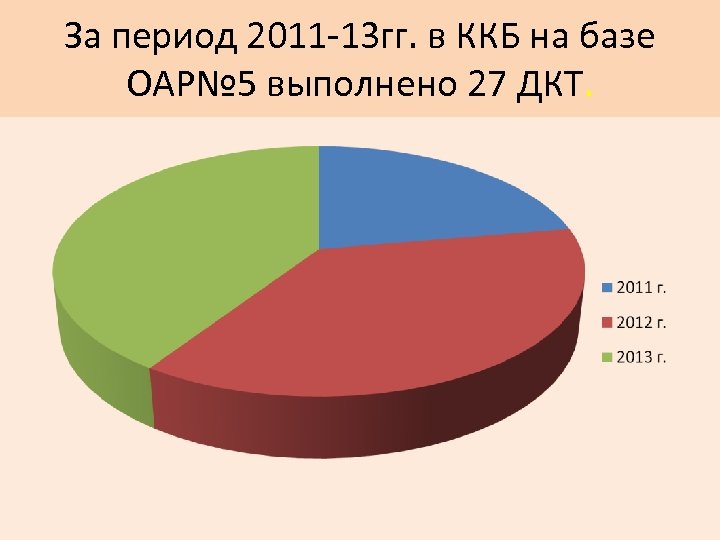 За период 2011 -13 гг. в ККБ на базе ОАР№ 5 выполнено 27 ДКТ.
За период 2011 -13 гг. в ККБ на базе ОАР№ 5 выполнено 27 ДКТ.
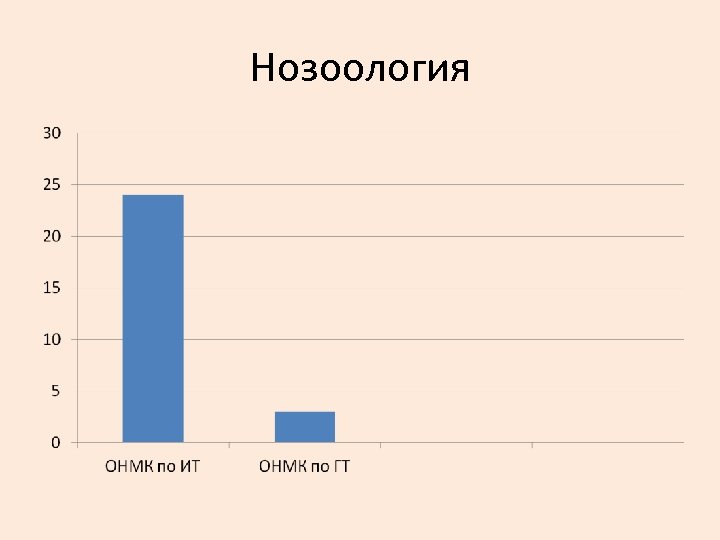 Нозоология
Нозоология
 Половой и возрастной состав прооперированных Средний возраст пациентов составил 47, 8 лет(мин. 25, макс. 64). 11 пациентов мужчины, 16 пациентов женщины.
Половой и возрастной состав прооперированных Средний возраст пациентов составил 47, 8 лет(мин. 25, макс. 64). 11 пациентов мужчины, 16 пациентов женщины.
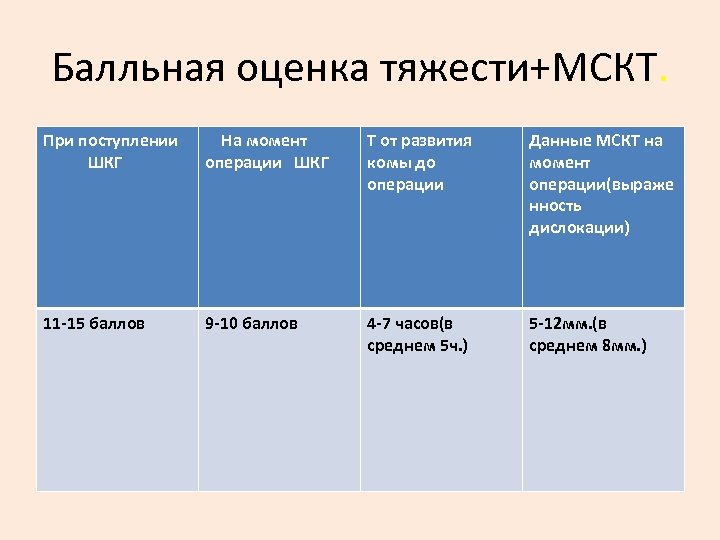 Балльная оценка тяжести+МСКТ. При поступлении ШКГ На момент операции ШКГ T от развития комы до операции Данные МСКТ на момент операции(выраже нность дислокации) 11 -15 баллов 9 -10 баллов 4 -7 часов(в среднем 5 ч. ) 5 -12 мм. (в среднем 8 мм. )
Балльная оценка тяжести+МСКТ. При поступлении ШКГ На момент операции ШКГ T от развития комы до операции Данные МСКТ на момент операции(выраже нность дислокации) 11 -15 баллов 9 -10 баллов 4 -7 часов(в среднем 5 ч. ) 5 -12 мм. (в среднем 8 мм. )
 Длительность ИВЛ Длительность нахождения в отделении реанимации. 13 суток(мин. 6, макс. 37) 21 день(мин. 11, макс 40)
Длительность ИВЛ Длительность нахождения в отделении реанимации. 13 суток(мин. 6, макс. 37) 21 день(мин. 11, макс 40)
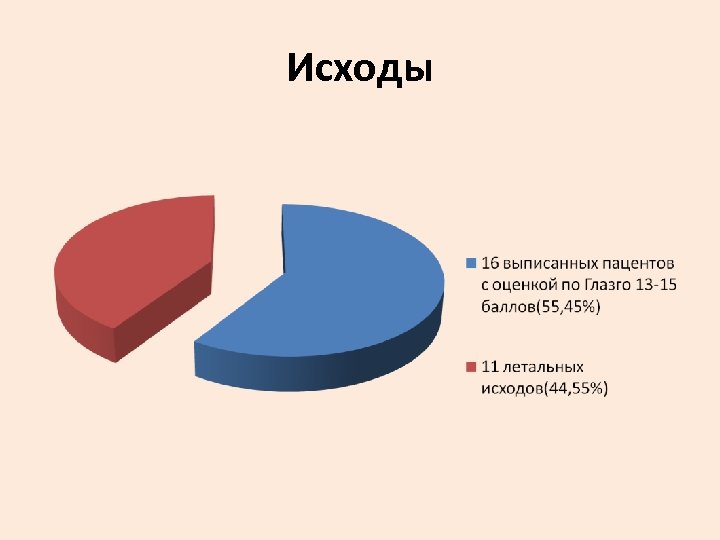 Исходы
Исходы
 Клиническое наблюдение: • Больной С. 1968 г. р. поступил в ККБ 12. 05. 2012 г. с DS: ОНМК по ИТ в БПСМА с сенсомоторной афазией, левосторонней гемиплегией. ГБ 3 ст. • Уровень сознания по ШКГ 14 б. • NIHSS 24 б. • АД 170/100 мм. рт. ст. ЧСС 74 в мин.
Клиническое наблюдение: • Больной С. 1968 г. р. поступил в ККБ 12. 05. 2012 г. с DS: ОНМК по ИТ в БПСМА с сенсомоторной афазией, левосторонней гемиплегией. ГБ 3 ст. • Уровень сознания по ШКГ 14 б. • NIHSS 24 б. • АД 170/100 мм. рт. ст. ЧСС 74 в мин.
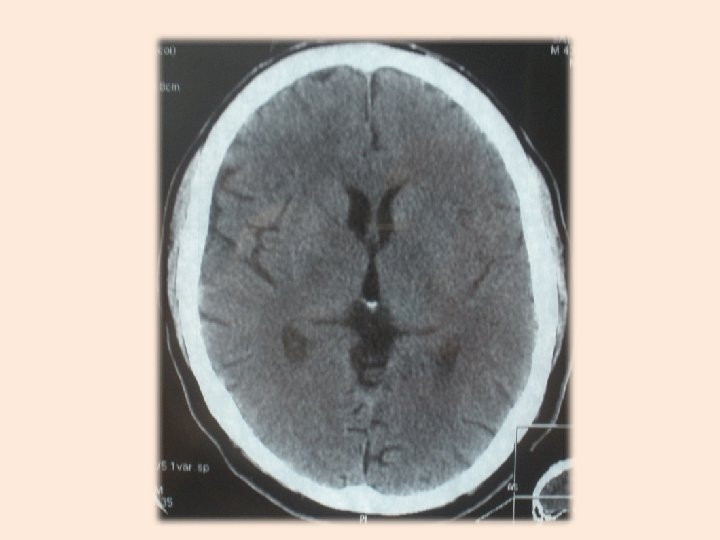
 • При динамике МСКТ 14. 05. 2012 г. отмечается картина полушарного ИИ с боковой дислокацией до 5 -6 мм. • Уровень сознания снизился до 10 б. по ШКГ. • Перевод на ИВЛ. • Консультация нейрохирурга. • Коллегиальное решение о декомпрессионной краниотомии.
• При динамике МСКТ 14. 05. 2012 г. отмечается картина полушарного ИИ с боковой дислокацией до 5 -6 мм. • Уровень сознания снизился до 10 б. по ШКГ. • Перевод на ИВЛ. • Консультация нейрохирурга. • Коллегиальное решение о декомпрессионной краниотомии.
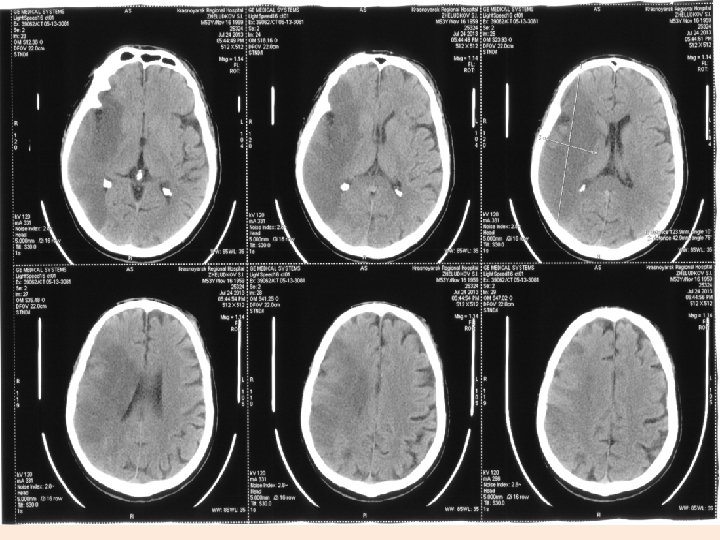
 • 14. 05. 2012 г. (через 4 часа от перевода на ИВЛ)-декомпрессионная трепанация черепа в правой лобно-теменно-височной области. Установка паренхиматозного датчика ВЧД «Codman» . (ICP 15 мм. рт. ст. )
• 14. 05. 2012 г. (через 4 часа от перевода на ИВЛ)-декомпрессионная трепанация черепа в правой лобно-теменно-височной области. Установка паренхиматозного датчика ВЧД «Codman» . (ICP 15 мм. рт. ст. )
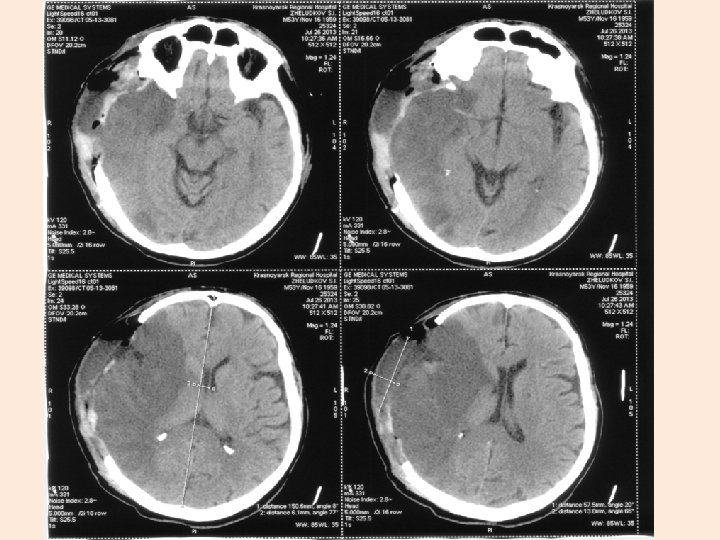
 • 16. 05. 2012 г. Трахеотомия. • 18. 05. 2012 г. Повышение уровня сознания до оглушения(12 б. ШКГ). • 19. 05. 2012 г. положительная динамика по МСКТ, боковая дислокация до 2 мм. • 22. 05. 2012 г. прекращена ИВЛ. • 28. 05. 2012 г. перевод в отделение неврологии(15 б. по ШКГ, дизартрия, глубокий левосторонний гемипарез до 2, 5 баллов)
• 16. 05. 2012 г. Трахеотомия. • 18. 05. 2012 г. Повышение уровня сознания до оглушения(12 б. ШКГ). • 19. 05. 2012 г. положительная динамика по МСКТ, боковая дислокация до 2 мм. • 22. 05. 2012 г. прекращена ИВЛ. • 28. 05. 2012 г. перевод в отделение неврологии(15 б. по ШКГ, дизартрия, глубокий левосторонний гемипарез до 2, 5 баллов)
 Принципы декомпрессионной краниотомии 1) Размер удалённой кости не менее 10 Х 12 см (в лобнотеменно-височной области). 2) Обязательное удаление латеральной стенки средней черепной ямки (оставленный «козырёк» даже небольших размеров будет удерживать отёчную височную долю). 3) Пластика твёрдой мозговой оболочки (фрагментом широкой фасции бедра, апоневротическим шлемом, надкостницей).
Принципы декомпрессионной краниотомии 1) Размер удалённой кости не менее 10 Х 12 см (в лобнотеменно-височной области). 2) Обязательное удаление латеральной стенки средней черепной ямки (оставленный «козырёк» даже небольших размеров будет удерживать отёчную височную долю). 3) Пластика твёрдой мозговой оболочки (фрагментом широкой фасции бедра, апоневротическим шлемом, надкостницей).
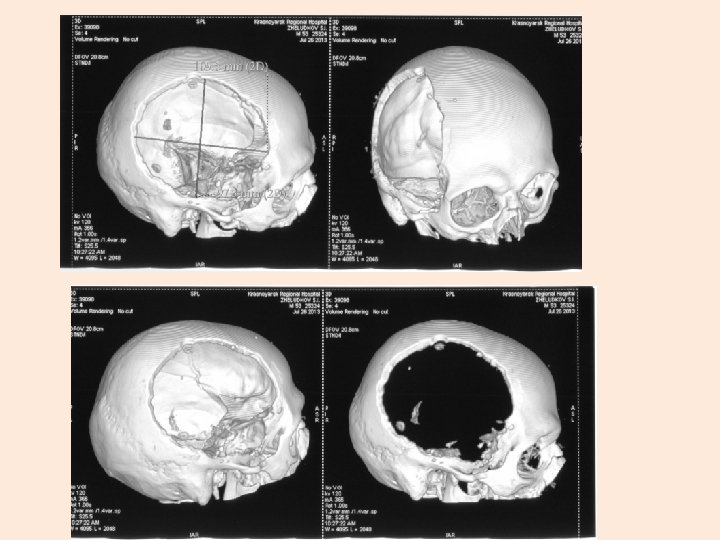
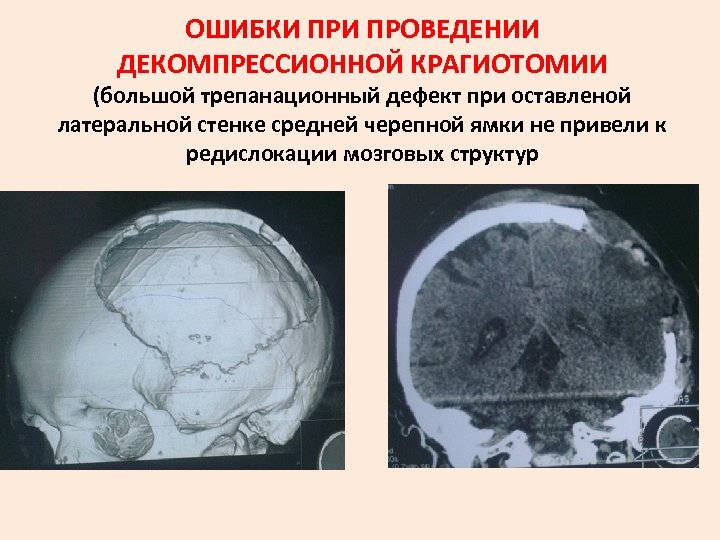 ОШИБКИ ПРОВЕДЕНИИ ДЕКОМПРЕССИОННОЙ КРАГИОТОМИИ (большой трепанационный дефект при оставленой латеральной стенке средней черепной ямки не привели к редислокации мозговых структур
ОШИБКИ ПРОВЕДЕНИИ ДЕКОМПРЕССИОННОЙ КРАГИОТОМИИ (большой трепанационный дефект при оставленой латеральной стенке средней черепной ямки не привели к редислокации мозговых структур
 ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ДЕКОМПРЕССИОННОЙ КРАНИОТОМИИ У БОЛЬНОГО С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ 1. Возраст больного от 18 до 60 лет; 2. Тяжелый инсульт в бассейне СМА с неврологическим дефицитом менее 15 балов по NIHSS; 3. Снижение уровня сознания до 9 баллов (Больных в коме не оперировать!) по Шкале Ком Глазго или снижение на 1 или более балов по пункту 1 а NIHSS; 4. Признаки инфаркта головного мозга занимающего более 50% бассейна СМА или объем зоны инфаркта более >145 cm 3 5. Проведение декомпрессии головного мозга в сроки не позднее 48 часов от момента развития ишемического инсульта.
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ДЕКОМПРЕССИОННОЙ КРАНИОТОМИИ У БОЛЬНОГО С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ 1. Возраст больного от 18 до 60 лет; 2. Тяжелый инсульт в бассейне СМА с неврологическим дефицитом менее 15 балов по NIHSS; 3. Снижение уровня сознания до 9 баллов (Больных в коме не оперировать!) по Шкале Ком Глазго или снижение на 1 или более балов по пункту 1 а NIHSS; 4. Признаки инфаркта головного мозга занимающего более 50% бассейна СМА или объем зоны инфаркта более >145 cm 3 5. Проведение декомпрессии головного мозга в сроки не позднее 48 часов от момента развития ишемического инсульта.
 • В то же время у больного нет ни одного из данных противопоказаний (на основании рандомизированных исследований (DESTINY, DECIMAL, HAMLET). • 1. m. RS≥ 2 • 2. BI ≤ 95 • 3. GCS ≤ 8 • 4. 2 -х сторонний мидриаз • 5. другие поражения головного мозга; наличие инфаркта в контрлатеральном бассейне; инфаркты в нескольких бассейнах • 6. геморрагическая трансформация клинически значимая или занимающая более 50% от объема инфаркта головного мозга • 7. коагулопатия; проведение тромболитической терапии в предыдущие 12 часов • 8. наличие сопутствующих заболеваний с ограничением прогнозируемой длительности жизни.
• В то же время у больного нет ни одного из данных противопоказаний (на основании рандомизированных исследований (DESTINY, DECIMAL, HAMLET). • 1. m. RS≥ 2 • 2. BI ≤ 95 • 3. GCS ≤ 8 • 4. 2 -х сторонний мидриаз • 5. другие поражения головного мозга; наличие инфаркта в контрлатеральном бассейне; инфаркты в нескольких бассейнах • 6. геморрагическая трансформация клинически значимая или занимающая более 50% от объема инфаркта головного мозга • 7. коагулопатия; проведение тромболитической терапии в предыдущие 12 часов • 8. наличие сопутствующих заболеваний с ограничением прогнозируемой длительности жизни.
 СПАСИБО ЗА ВНИМАНИЕ!!! Докладчик: Курносов Д. А. Красноярск, 2014
СПАСИБО ЗА ВНИМАНИЕ!!! Докладчик: Курносов Д. А. Красноярск, 2014


