ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ.ppt
- Количество слайдов: 47
 ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ
ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ
 Деформирующий остеоартроз (ДОА) – хроническое дегенеративное заболевание суставов, в основе которых лежит первичная дегенерация суставного хряща с последующим образованием остеофитов, что влечет за собой деформацию сустава.
Деформирующий остеоартроз (ДОА) – хроническое дегенеративное заболевание суставов, в основе которых лежит первичная дегенерация суставного хряща с последующим образованием остеофитов, что влечет за собой деформацию сустава.
 Артрозы разделяют на первичные и вторичные. Первичный (генуинный) артроз развивается на здоровом до этого хряще под влиянием его чрезмерной нагрузки. При вторичном артрозе происходит дегенерация уже предварительно измененного суставного хряща в результате влияния каких либо внешних или внутренних факторов, изменяющих физико-химические свойства хряща или нарушающих нормальное соотношение (конгруэнтность) суставных поверхностей, а следовательно, и правильное распределение нагрузки на них.
Артрозы разделяют на первичные и вторичные. Первичный (генуинный) артроз развивается на здоровом до этого хряще под влиянием его чрезмерной нагрузки. При вторичном артрозе происходит дегенерация уже предварительно измененного суставного хряща в результате влияния каких либо внешних или внутренних факторов, изменяющих физико-химические свойства хряща или нарушающих нормальное соотношение (конгруэнтность) суставных поверхностей, а следовательно, и правильное распределение нагрузки на них.
 Причины ДОА 1. Чрезмерная механическая и функциональная перегрузка здорового хряща; 2. Снижение резистентности хряща к обычной физиологической нагрузке, т. е. несоответствие между нагрузкой, падающей на хрящ, и его возможностями сопротивляться этой нагрузке.
Причины ДОА 1. Чрезмерная механическая и функциональная перегрузка здорового хряща; 2. Снижение резистентности хряща к обычной физиологической нагрузке, т. е. несоответствие между нагрузкой, падающей на хрящ, и его возможностями сопротивляться этой нагрузке.
 ЭТИОЛОГИЯ. 1) Функциональная перегрузка с постоянной микротравматизацией суставного хряща. 2) Дисплазия и нарушения статики, ведущие к изменениям конгруентности суставных поверхностей. 3) Травмы сустава. 4) Артриты.
ЭТИОЛОГИЯ. 1) Функциональная перегрузка с постоянной микротравматизацией суставного хряща. 2) Дисплазия и нарушения статики, ведущие к изменениям конгруентности суставных поверхностей. 3) Травмы сустава. 4) Артриты.
 5) Метаболические заболевания. 6) Хронический гемартроз. 7) Ишемия кости и остеонекроз. 8) Нервные нарушения с потерей чувствительности. 9) Эндокринные нарушения. 10) Наследственный фактор. 11) Ожирение
5) Метаболические заболевания. 6) Хронический гемартроз. 7) Ишемия кости и остеонекроз. 8) Нервные нарушения с потерей чувствительности. 9) Эндокринные нарушения. 10) Наследственный фактор. 11) Ожирение
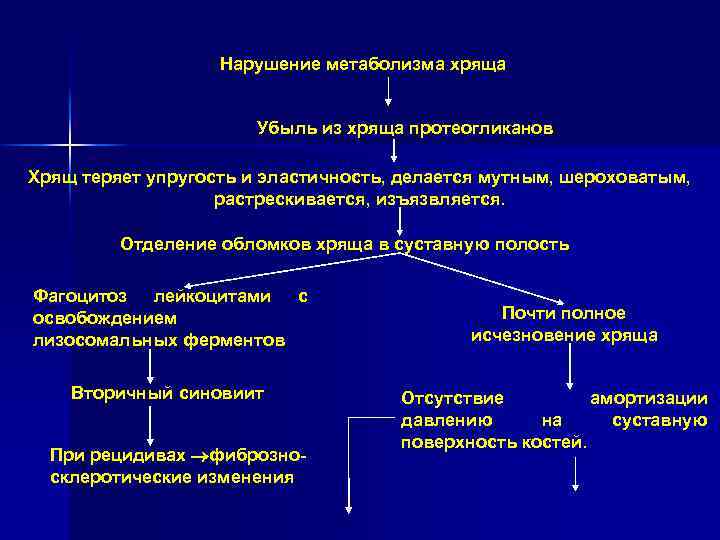 Нарушение метаболизма хряща Убыль из хряща протеогликанов Хрящ теряет упругость и эластичность, делается мутным, шероховатым, растрескивается, изъязвляется. Отделение обломков хряща в суставную полость Фагоцитоз лейкоцитами с освобождением лизосомальных ферментов Вторичный синовиит При рецидивах фиброзносклеротические изменения Почти полное исчезновение хряща Отсутствие амортизации давлению на суставную поверхность костей.
Нарушение метаболизма хряща Убыль из хряща протеогликанов Хрящ теряет упругость и эластичность, делается мутным, шероховатым, растрескивается, изъязвляется. Отделение обломков хряща в суставную полость Фагоцитоз лейкоцитами с освобождением лизосомальных ферментов Вторичный синовиит При рецидивах фиброзносклеротические изменения Почти полное исчезновение хряща Отсутствие амортизации давлению на суставную поверхность костей.
 Субхондральный остеосклероз с участками ишемии и склероза (образование кист). Комплексное разрастание хряща по краям суставной поверхности эпифизов с последующим его окостенением (краевые остеофиты).
Субхондральный остеосклероз с участками ишемии и склероза (образование кист). Комплексное разрастание хряща по краям суставной поверхности эпифизов с последующим его окостенением (краевые остеофиты).
 КЛАССИФИКАЦИЯ ДОА. I. Первичный 1)причинный фактор не выяснен; 2)генетически обусловленный. II. Вторичный 1)генерализованная форма (нарушение метаболических процессов в организме). 2)локальный (дисплазия, воспаление, интоксикация, травма, статические нарушения и др. ) III. Спондилез, спондилоартроз.
КЛАССИФИКАЦИЯ ДОА. I. Первичный 1)причинный фактор не выяснен; 2)генетически обусловленный. II. Вторичный 1)генерализованная форма (нарушение метаболических процессов в организме). 2)локальный (дисплазия, воспаление, интоксикация, травма, статические нарушения и др. ) III. Спондилез, спондилоартроз.
 Формы: I. Локальная (моно-, олигоартроз) II. Генерализованная (полиостеоартроз) узелковый ПОА с поражением суставов (межфаланговых) кистей; безузелковый ПОА с поражением только крупных и средних суставов; редко деструктивная форма артроза, ее можно отнести к узелковому ДОА. Варианты течения: 1)без заметной прогрессии; 2)медленно прогрессирующее; 3)быстро прогрессирующее
Формы: I. Локальная (моно-, олигоартроз) II. Генерализованная (полиостеоартроз) узелковый ПОА с поражением суставов (межфаланговых) кистей; безузелковый ПОА с поражением только крупных и средних суставов; редко деструктивная форма артроза, ее можно отнести к узелковому ДОА. Варианты течения: 1)без заметной прогрессии; 2)медленно прогрессирующее; 3)быстро прогрессирующее
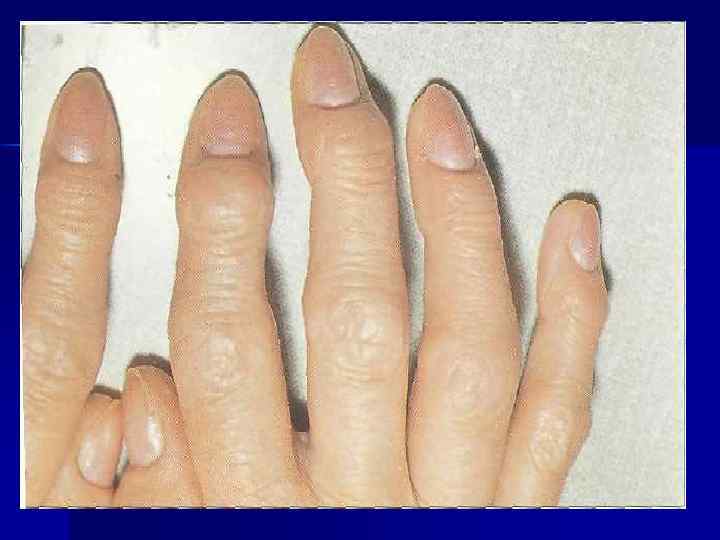
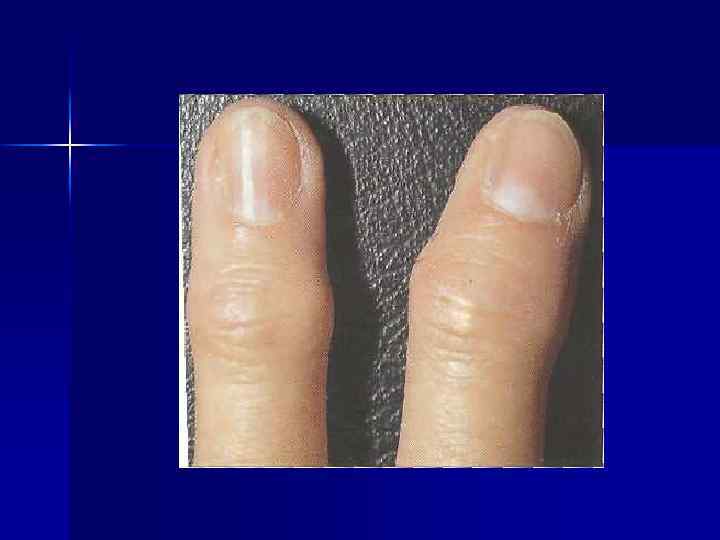
 3 КЛИНИКО-R-ЛОГИЧЕСКИЕ СТАДИИ ДОА. I стадия - Незначительное ограничение движений, незначительное сужение суставной щели и начальные остеофиты. II стадия - Ограничение подвижности в суставе, грубый хруст при движении, умеренная амиотрофия. На R-грамме – выраженное сужение суставной щели, значительные остеофиты. Субхондральный склероз и кисты.
3 КЛИНИКО-R-ЛОГИЧЕСКИЕ СТАДИИ ДОА. I стадия - Незначительное ограничение движений, незначительное сужение суставной щели и начальные остеофиты. II стадия - Ограничение подвижности в суставе, грубый хруст при движении, умеренная амиотрофия. На R-грамме – выраженное сужение суставной щели, значительные остеофиты. Субхондральный склероз и кисты.
 III стадия - Деформация сустава, ограничение его подвижности. На Rграмме почти полное отсутствие суставной щели. Деформация и уплотнение суставных поверхностей эпифизов, обширные краевые остеофиты. Могут быть «суставные мыши» и окостеневшие участки капсулы. Субхондральные кисты.
III стадия - Деформация сустава, ограничение его подвижности. На Rграмме почти полное отсутствие суставной щели. Деформация и уплотнение суставных поверхностей эпифизов, обширные краевые остеофиты. Могут быть «суставные мыши» и окостеневшие участки капсулы. Субхондральные кисты.
 КРИТЕРИИ ДИАГНОЗА ДОА 1. Боли «механического» типа. 2. Периодическое заклинивание ( «блокада» ) сустава. 3. В анамнезе: механическая нагрузка сустава, травма, воспалительные или метаболические заболевания суставов. 4. Наличие нарушений статики, нейроэндокринных заболеваний, нарушений местного кровообращения, артроза у родителей.
КРИТЕРИИ ДИАГНОЗА ДОА 1. Боли «механического» типа. 2. Периодическое заклинивание ( «блокада» ) сустава. 3. В анамнезе: механическая нагрузка сустава, травма, воспалительные или метаболические заболевания суставов. 4. Наличие нарушений статики, нейроэндокринных заболеваний, нарушений местного кровообращения, артроза у родителей.
 5. Медленное развитие болезни без видимой причины. 6. Локализация (суставы ног, дистальные межфаланговые суставы). 7. Стойкая деформация суставов (костные изменения). 8. Сравнительно небольшое ограничение подвижности. 9. Характерные R-логические данные. 10. Нормальные показатели при ОАК.
5. Медленное развитие болезни без видимой причины. 6. Локализация (суставы ног, дистальные межфаланговые суставы). 7. Стойкая деформация суставов (костные изменения). 8. Сравнительно небольшое ограничение подвижности. 9. Характерные R-логические данные. 10. Нормальные показатели при ОАК.
 ЛЕЧЕНИЕ ДОА. I. 1. Разгрузка пораженного сустава. I. 2. Нормализация массы тела. I. 3. Улучшение метаболизма хряща и микроциркуляции в костной ткани.
ЛЕЧЕНИЕ ДОА. I. 1. Разгрузка пораженного сустава. I. 2. Нормализация массы тела. I. 3. Улучшение метаболизма хряща и микроциркуляции в костной ткани.
 I. 3. 1. Лечение хондропротекторами: n Румалон в/м ч/день по 1, 0 № 25 2 раза в год; n Артрон в/м ч/день по 1, 0 № 25 2 раза в год; n Артепарон в/м 1, 0 2 раза в неделю, затем 2 раза в месяц в течение 4 месяцев. Курс 2530 инъекций; Per os 1 таб 3 раза в течение 6 -8 недель; n Мукартрин – 2, 0 в/м ч/день № 10, затем 2 раза в неделю в течение 4 недель и 1 раз в неделю в течение 4 недель. № 25 -30 2 раза в год;
I. 3. 1. Лечение хондропротекторами: n Румалон в/м ч/день по 1, 0 № 25 2 раза в год; n Артрон в/м ч/день по 1, 0 № 25 2 раза в год; n Артепарон в/м 1, 0 2 раза в неделю, затем 2 раза в месяц в течение 4 месяцев. Курс 2530 инъекций; Per os 1 таб 3 раза в течение 6 -8 недель; n Мукартрин – 2, 0 в/м ч/день № 10, затем 2 раза в неделю в течение 4 недель и 1 раз в неделю в течение 4 недель. № 25 -30 2 раза в год;
 I. 3. 2. Внутрисуставное введение ингибиторов протеолитических ферментов: Трасилол (контрикал) или гордокс в/сустава 25000 ЕД № 2 -5 с интервалом 2 -3 дня 2 раза в год. I. 3. 3. Применение искусственной синовиальной жидкости ( «смазки» ): вводят в крупные суставы по 5 мл 15% раствора 1 раз в неделю вместе с 1 мл гидрокортизона ацетата. № 4 -6.
I. 3. 2. Внутрисуставное введение ингибиторов протеолитических ферментов: Трасилол (контрикал) или гордокс в/сустава 25000 ЕД № 2 -5 с интервалом 2 -3 дня 2 раза в год. I. 3. 3. Применение искусственной синовиальной жидкости ( «смазки» ): вводят в крупные суставы по 5 мл 15% раствора 1 раз в неделю вместе с 1 мл гидрокортизона ацетата. № 4 -6.
 I. 3. 4. Метаболическая терапия: • Рибоксин 0, 4 3 раза – 1 месяц; или в/в 10, 0 2% раствора в 10 мл Na. CL, медленно, или 10 мл рибоксина в 250 мл 5% раствора глюкозы или изотонического раствора Na. CL в/в капельно; • АТФ в/м 1, 0 1% раствора ежедневно № 20 -25; • Фосфаден per os 0, 05 3 раза в течение 3 -4 недель или в/м 2 -4 мл 2% раствора 2 -3 - раза в день в течение 2 -4 недел ь; • Пиридоксальфосфат per os по 0, 02 -0, 04 3 раза в день в течение 3 -4 недель, или в/м по 0, 01 3 раза в день; • Калия оротат 0, 5 3 раза в день за 1 час до еды. • Анаболические стероидные препараты: ретаболил в/м 1 раз в 2 недели № 2 -3 или нероболил 0, 005 2 -3 раза в день – 1 месяц.
I. 3. 4. Метаболическая терапия: • Рибоксин 0, 4 3 раза – 1 месяц; или в/в 10, 0 2% раствора в 10 мл Na. CL, медленно, или 10 мл рибоксина в 250 мл 5% раствора глюкозы или изотонического раствора Na. CL в/в капельно; • АТФ в/м 1, 0 1% раствора ежедневно № 20 -25; • Фосфаден per os 0, 05 3 раза в течение 3 -4 недель или в/м 2 -4 мл 2% раствора 2 -3 - раза в день в течение 2 -4 недел ь; • Пиридоксальфосфат per os по 0, 02 -0, 04 3 раза в день в течение 3 -4 недель, или в/м по 0, 01 3 раза в день; • Калия оротат 0, 5 3 раза в день за 1 час до еды. • Анаболические стероидные препараты: ретаболил в/м 1 раз в 2 недели № 2 -3 или нероболил 0, 005 2 -3 раза в день – 1 месяц.
 I. 3. 5. Улучшающие микроциркуляцию в субхондральных отделах костей и синовии: • Курантил 0, 025, по 2 таб. 3 раза в день – 1 -2 месяца; • Трентал (агапурин) 0, 1 3 раза в день – 1 месяц; • Теоникол 0, 15 -0, 3 2 -3 раза в день – 2 месяца (после еды). I. 3. 6. Антиоксидантная терапия: • Витамин Е – 0, 2 мл 50% раствора или 1 -2 капсулы в день – 1 месяц, или в/м 1 -2 мл 10% раствора 1 раз в день – 20 дней; • Орготеин в/сустава 0, 004 1 раз в неделю № 6.
I. 3. 5. Улучшающие микроциркуляцию в субхондральных отделах костей и синовии: • Курантил 0, 025, по 2 таб. 3 раза в день – 1 -2 месяца; • Трентал (агапурин) 0, 1 3 раза в день – 1 месяц; • Теоникол 0, 15 -0, 3 2 -3 раза в день – 2 месяца (после еды). I. 3. 6. Антиоксидантная терапия: • Витамин Е – 0, 2 мл 50% раствора или 1 -2 капсулы в день – 1 месяц, или в/м 1 -2 мл 10% раствора 1 раз в день – 20 дней; • Орготеин в/сустава 0, 004 1 раз в неделю № 6.
 I. 4. Физиотерапевтическое лечение: • Индуктотермия; • Микроволновая терапия; • Ультразвуковая терапия; • СМТ и диадинамические токи Бернара; • Электрофорез аналгина, Na салицилата, новокаина; • Лазерная терапия; • Магнитотерапия; • Аппликации теплоносителей; • Ультрафонофорез половых гормонов; • Локальная баротерапия; • Лечение бишофитом; • Бальнеотерапия.
I. 4. Физиотерапевтическое лечение: • Индуктотермия; • Микроволновая терапия; • Ультразвуковая терапия; • СМТ и диадинамические токи Бернара; • Электрофорез аналгина, Na салицилата, новокаина; • Лазерная терапия; • Магнитотерапия; • Аппликации теплоносителей; • Ультрафонофорез половых гормонов; • Локальная баротерапия; • Лечение бишофитом; • Бальнеотерапия.
 II. Уменьшение боли в суставах и лечение реактивного синовиита: II. 1. Применение НПВС: • Индометоцин 0, 025 3 раза; • Метиндол-ретард 0, 075 1 -2 раза в день; • Ибупрофен 0, 2 -0, 4 2 -3 раза в день; • Флугин 0, 025 2 -3 раза в день; • Сургам 0, 3 2 раза в день; • Напроксен 0, 25 2 -3 раза в день; • Перклюзон (клофезон) 0, 2 2 -3 раза в день; • Вольтарен 0, 025 3 раза в день; • Вольтарен-ретард 0, 1 1 раз в день; • Пироксикам 0, 01 2 раза в день.
II. Уменьшение боли в суставах и лечение реактивного синовиита: II. 1. Применение НПВС: • Индометоцин 0, 025 3 раза; • Метиндол-ретард 0, 075 1 -2 раза в день; • Ибупрофен 0, 2 -0, 4 2 -3 раза в день; • Флугин 0, 025 2 -3 раза в день; • Сургам 0, 3 2 раза в день; • Напроксен 0, 25 2 -3 раза в день; • Перклюзон (клофезон) 0, 2 2 -3 раза в день; • Вольтарен 0, 025 3 раза в день; • Вольтарен-ретард 0, 1 1 раз в день; • Пироксикам 0, 01 2 раза в день.
 II. 2. Внутрисуставное введение препаратов: …. . II. 3. Физиотерапевтические процедуры для купирования синовиита: • УФО сустава; • УВЧ; • ДМВ; • Магнитотераппия; • Фонофорез гидрокортизона. II. 4. Физиотерапевтические процедуры для купирования болей: • Электрофорез новокаина, аналгина с димедролом, ; • СМТ; • Ультразвук.
II. 2. Внутрисуставное введение препаратов: …. . II. 3. Физиотерапевтические процедуры для купирования синовиита: • УФО сустава; • УВЧ; • ДМВ; • Магнитотераппия; • Фонофорез гидрокортизона. II. 4. Физиотерапевтические процедуры для купирования болей: • Электрофорез новокаина, аналгина с димедролом, ; • СМТ; • Ультразвук.
 II. 5. Аппликации на суставы болеутоляющих и противовоспалительных мазей. II. 6. Рефлексотерапия воздействием электромгнитного поля СВЧ. II. 7. Транскраниальное электрообезболивание. III. Улучшение функций суставов: III. 1. ЛФК и массаж. III. 2. Санаторно-курортное лечение. III. 3. Ортопедическое лечение.
II. 5. Аппликации на суставы болеутоляющих и противовоспалительных мазей. II. 6. Рефлексотерапия воздействием электромгнитного поля СВЧ. II. 7. Транскраниальное электрообезболивание. III. Улучшение функций суставов: III. 1. ЛФК и массаж. III. 2. Санаторно-курортное лечение. III. 3. Ортопедическое лечение.
 ДИСПАНСЕРИЗАЦИЯ ДОА. Подлежат диспансерному осмотру больные работоспособного возраста с поражением крупных суставов, в основном коленных и тазобедренных, начиная с ранней стадии.
ДИСПАНСЕРИЗАЦИЯ ДОА. Подлежат диспансерному осмотру больные работоспособного возраста с поражением крупных суставов, в основном коленных и тазобедренных, начиная с ранней стадии.
 Диспансерные больные распределяются на 4 группы: I – Больные с компенсированным артрозом коленных суставов (без признаков синовиита или полиартрита) – плановые осмотры 2 раза в год. II – Больные с декомпенсированным артрозом коленных суставов (с явлениями рецидивирующего синовиита или периартрита) – плановые осмотры 3 раза в год. III – Больные с компенсированным и декомпенсированным коксартрозом – плановые осмотры 4 раза в год.
Диспансерные больные распределяются на 4 группы: I – Больные с компенсированным артрозом коленных суставов (без признаков синовиита или полиартрита) – плановые осмотры 2 раза в год. II – Больные с декомпенсированным артрозом коленных суставов (с явлениями рецидивирующего синовиита или периартрита) – плановые осмотры 3 раза в год. III – Больные с компенсированным и декомпенсированным коксартрозом – плановые осмотры 4 раза в год.
 IV – Больные с коксартрозом и гонартрозом при наличии сопутствующих заболеваний (мастопатии, фибромиомы, выраженные изменения сердечнососудистой системы и др) – плановые осмотры 4 -5 раз в год. Обследования: R-графия суставов, ОАК.
IV – Больные с коксартрозом и гонартрозом при наличии сопутствующих заболеваний (мастопатии, фибромиомы, выраженные изменения сердечнососудистой системы и др) – плановые осмотры 4 -5 раз в год. Обследования: R-графия суставов, ОАК.
 ПОДАГРА
ПОДАГРА
 Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся гиперурикемией, отложением кристаллов уратов в суставах, приводящим к развитию приступов артрита.
Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся гиперурикемией, отложением кристаллов уратов в суставах, приводящим к развитию приступов артрита.
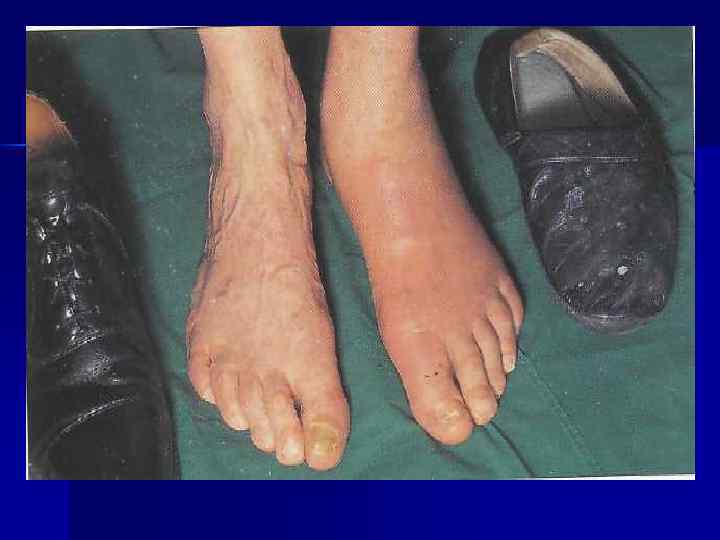
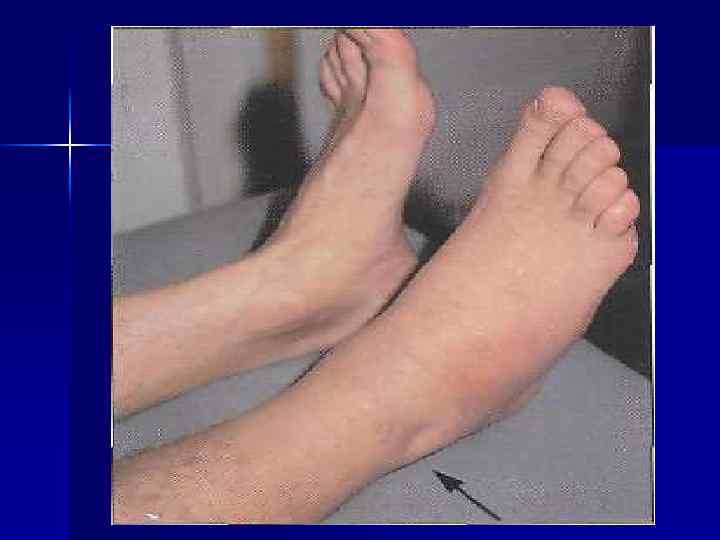
 Клиника n 1. О. артрит 1 -го плюснефалангового сустава (75%), реже стоп, голеностопных и коленных суставов. У большинства больных во время каждой атаки поражается один сустав. Продромальный период: повышенная раздражительность. Артрит развивается остро (наиболее часто в утренние часы). Атаки нередко провоцируются перееданием, голоданием, приёмом алкоголя или лекарственных препаратов (салицилаты, мочегонные), хирургическими вмешательствами. При осмотре – покраснение кожи над суставами, отёк, кожная гипертермия, резкая болезненность при малейшем движении. Развитие приступов может сопровождаться лихорадкой.
Клиника n 1. О. артрит 1 -го плюснефалангового сустава (75%), реже стоп, голеностопных и коленных суставов. У большинства больных во время каждой атаки поражается один сустав. Продромальный период: повышенная раздражительность. Артрит развивается остро (наиболее часто в утренние часы). Атаки нередко провоцируются перееданием, голоданием, приёмом алкоголя или лекарственных препаратов (салицилаты, мочегонные), хирургическими вмешательствами. При осмотре – покраснение кожи над суставами, отёк, кожная гипертермия, резкая болезненность при малейшем движении. Развитие приступов может сопровождаться лихорадкой.
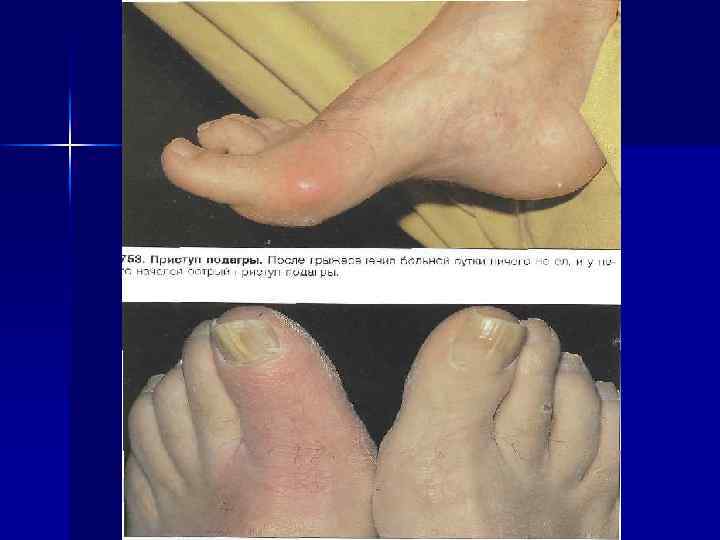
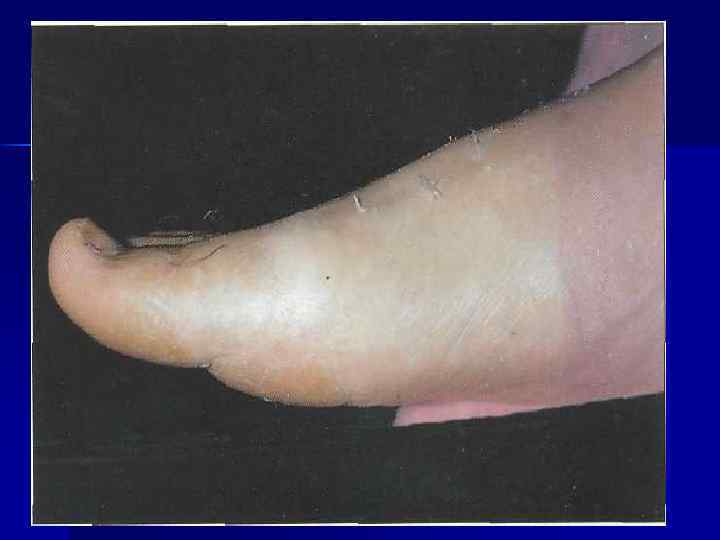
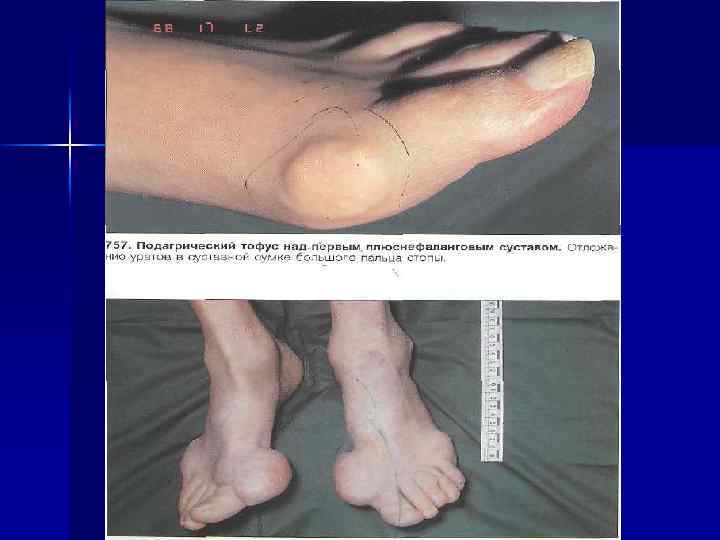
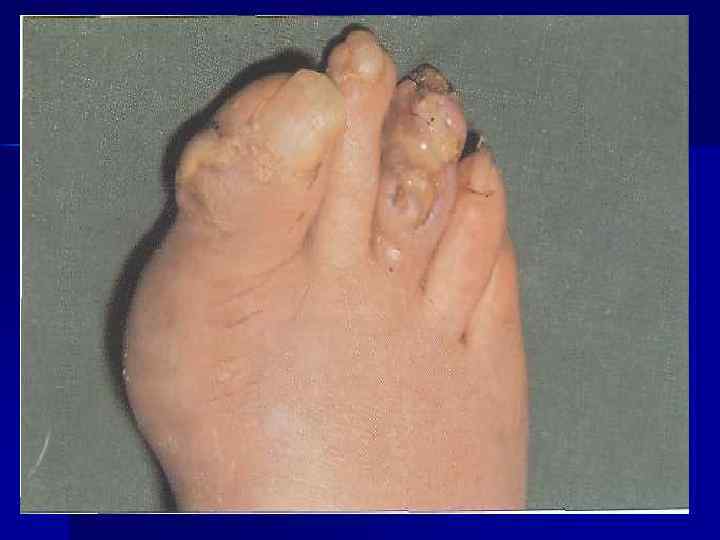
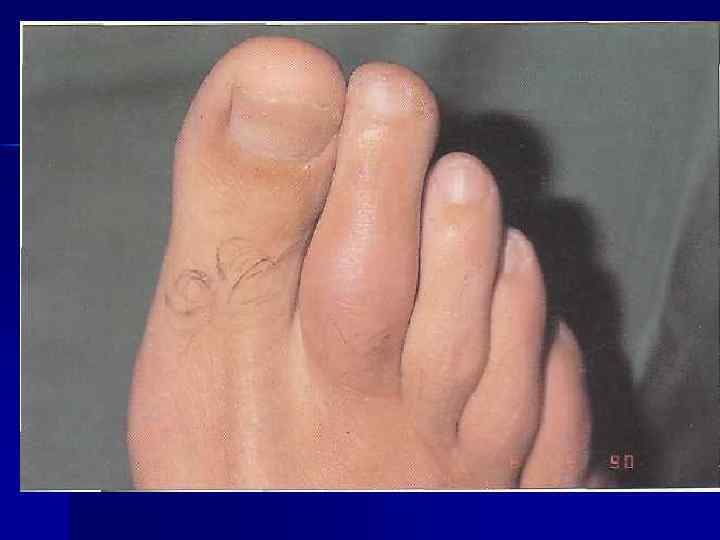
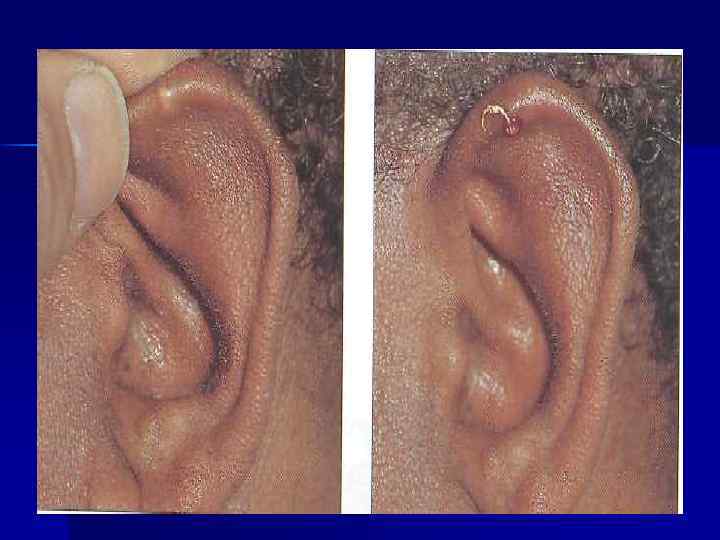
 n n n Атипичные признаки: t, L, психические нарушения, полиартикулярное поражение суставов (чаще у пожилых больных). У 20% больных – тофусы, чаще в области ушной раковины и над суставами. В отсутствии лечения продолжительность атаки от нескольких дней до нескольких месяцев, повторяются через нерегулярные промежутки времени. Позднее артрит приобретает хроническое течение, сопровождается отложением тофусов и развитием деформации суставов. Избыточный вес, АГ, др. формы сосудистой патологии. Осложнения: МКБ, интерстициальный нефрит (подагрическая почка).
n n n Атипичные признаки: t, L, психические нарушения, полиартикулярное поражение суставов (чаще у пожилых больных). У 20% больных – тофусы, чаще в области ушной раковины и над суставами. В отсутствии лечения продолжительность атаки от нескольких дней до нескольких месяцев, повторяются через нерегулярные промежутки времени. Позднее артрит приобретает хроническое течение, сопровождается отложением тофусов и развитием деформации суставов. Избыточный вес, АГ, др. формы сосудистой патологии. Осложнения: МКБ, интерстициальный нефрит (подагрическая почка).
 ДИАГНОСТИКА n n n R – логическое исследование: в ранний период изменения отсутствуют; в поздний период выявляются округлые эрозии в поражённых суставах (с-м «пробойника» ) мочевой кислоты в б/х анализе крови. Наличие характерных кристаллических уратов в суставной жидкости
ДИАГНОСТИКА n n n R – логическое исследование: в ранний период изменения отсутствуют; в поздний период выявляются округлые эрозии в поражённых суставах (с-м «пробойника» ) мочевой кислоты в б/х анализе крови. Наличие характерных кристаллических уратов в суставной жидкости
 Критерии классического о. подагрического артрита. n А. Наличие характерных кристаллических уратов в суставной жидкости. n Б. Тофусов (доказанных), содержащих кристаллические ураты, подтверждённые химически и поляризационной микроскопией.
Критерии классического о. подагрического артрита. n А. Наличие характерных кристаллических уратов в суставной жидкости. n Б. Тофусов (доказанных), содержащих кристаллические ураты, подтверждённые химически и поляризационной микроскопией.
 n В. Наличие 6 из 12 ниже перечисленных признаков: n Более 1 атаки о. артрита в анамнезе у больного. n Воспаление сустава достигает максимума в 1 -й день болезни. n Моноартикулярный характер артрита. n Гиперемия кожи над поражённым суставом. n Припухание и боль в 1 -м плюснефаланговом суставе.
n В. Наличие 6 из 12 ниже перечисленных признаков: n Более 1 атаки о. артрита в анамнезе у больного. n Воспаление сустава достигает максимума в 1 -й день болезни. n Моноартикулярный характер артрита. n Гиперемия кожи над поражённым суставом. n Припухание и боль в 1 -м плюснефаланговом суставе.
 n n n n Одностороннее поражение 1 -го плюснефалангового сустава. Одностороннее поражение суставов стопы. Подозрение на тофусы. Гиперурикемия. Ассиметричный отёк суставов. Субкортикальные кисты без эрозии (Rграфия). (-) результаты после посева синовиальной жидкости.
n n n n Одностороннее поражение 1 -го плюснефалангового сустава. Одностороннее поражение суставов стопы. Подозрение на тофусы. Гиперурикемия. Ассиметричный отёк суставов. Субкортикальные кисты без эрозии (Rграфия). (-) результаты после посева синовиальной жидкости.
 Лечение n А. О. приступ: индометацин 50 – 100 мг в начале, затем по 25 – 50 мг 3 раза в день (вольтарен и пироксикам оказывают сходный эффект); колхицин 1 мг в начале, затем по 0, 5 мг каждый час до 8 мг или развития диареи. n Б. Длительное лечение: n мочевой кислоты (диета, отказ от приёма алкоголя, адекватный приём жидкости, избегать приёма диуретиков и салицилатов).
Лечение n А. О. приступ: индометацин 50 – 100 мг в начале, затем по 25 – 50 мг 3 раза в день (вольтарен и пироксикам оказывают сходный эффект); колхицин 1 мг в начале, затем по 0, 5 мг каждый час до 8 мг или развития диареи. n Б. Длительное лечение: n мочевой кислоты (диета, отказ от приёма алкоголя, адекватный приём жидкости, избегать приёма диуретиков и салицилатов).
 n Аллопуринол (частые атаки, выраженная гиперурикурия (> 9 мг%), наличие тофусов и МКБ): лечение аллопуринолом следует начинать с дозы 100 мг/день с постепенным в течение месяца до 300 мг/день; при почечной недостаточности не > 100 мг/день; лечение аллопуринолом целесообразно сочетать с назначением колхицина в дозе 0, 5 мг 2 раза в день в течение первых 3 -х месяцев; не следует начинать лечение аллопуринолом ранее, чем через 3 недели последней атаки; в ряде случаев показано сочетание аллопуринола с урикозурическими препаратами (антуран и т. д. ).
n Аллопуринол (частые атаки, выраженная гиперурикурия (> 9 мг%), наличие тофусов и МКБ): лечение аллопуринолом следует начинать с дозы 100 мг/день с постепенным в течение месяца до 300 мг/день; при почечной недостаточности не > 100 мг/день; лечение аллопуринолом целесообразно сочетать с назначением колхицина в дозе 0, 5 мг 2 раза в день в течение первых 3 -х месяцев; не следует начинать лечение аллопуринолом ранее, чем через 3 недели последней атаки; в ряде случаев показано сочетание аллопуринола с урикозурическими препаратами (антуран и т. д. ).


