2016 ПС.ppt
- Количество слайдов: 158

Деформации стоп
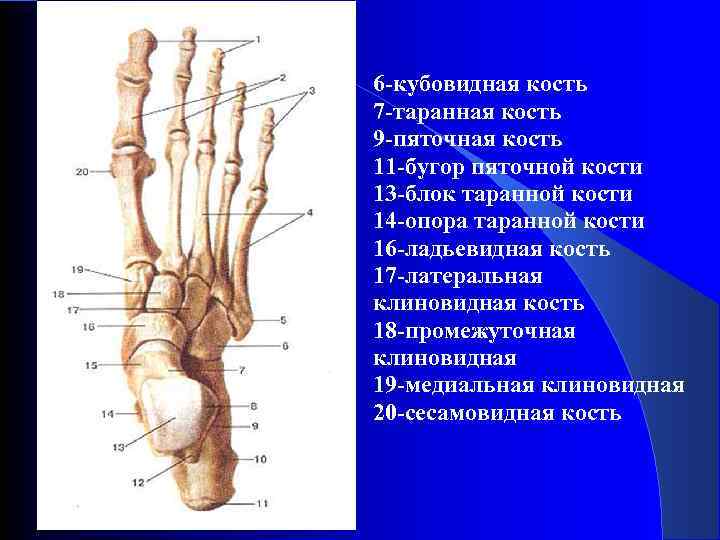
6 -кубовидная кость 7 -таранная кость 9 -пяточная кость 11 -бугор пяточной кости 13 -блок таранной кости 14 -опора таранной кости 16 -ладьевидная кость 17 -латеральная клиновидная кость 18 -промежуточная клиновидная 19 -медиальная клиновидная 20 -сесамовидная кость

Суставы стопы Шопаров сустав (таранно-ладьевидный и пяточно-кубовидный) Лисфранков сустав (образован проксимальными отделами всех плюсневых костей и дистальными отделами клиновидных и кубовидной костей


1. calcaneo-naviculare plantare 2. plantare longum 3. aponeurosis plantaris


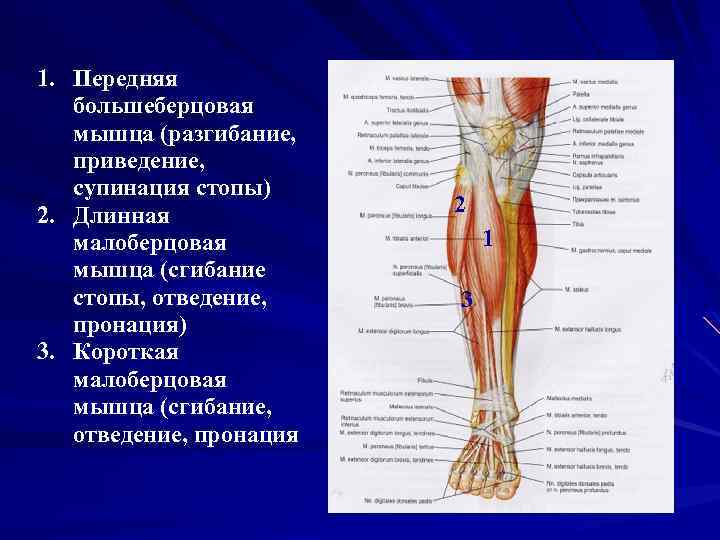
1. Передняя большеберцовая мышца (разгибание, приведение, супинация стопы) 2. Длинная малоберцовая мышца (сгибание стопы, отведение, пронация) 3. Короткая малоберцовая мышца (сгибание, отведение, пронация 2 1 3


1. Задняя большеберцовая мышца 2. Длинный сгибатель большого пальца 3. Длинный сгибатель пальцев стопы 1 3 2



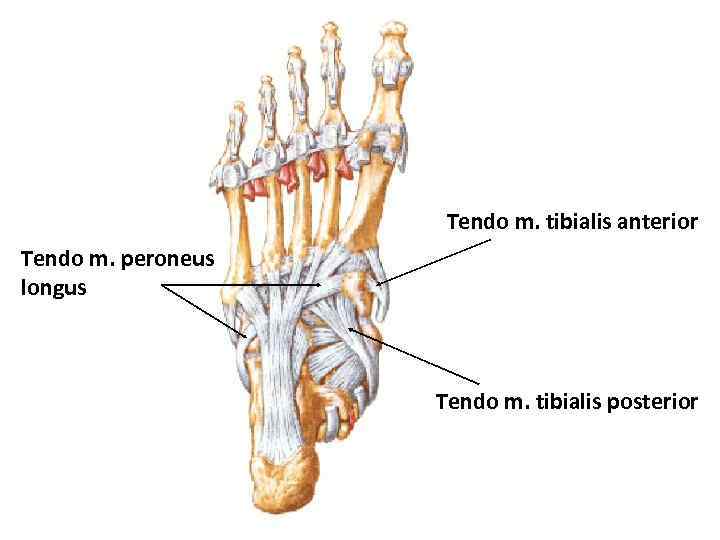
Tendo m. tibialis anterior Tendo m. peroneus longus Tendo m. tibialis posterior
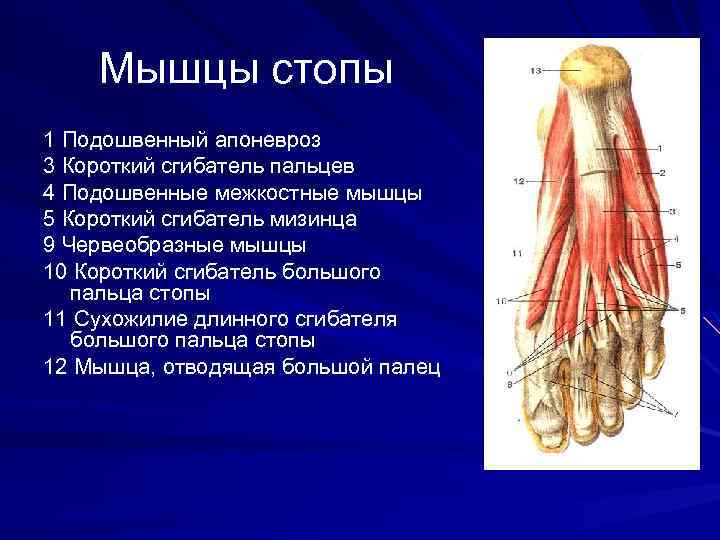
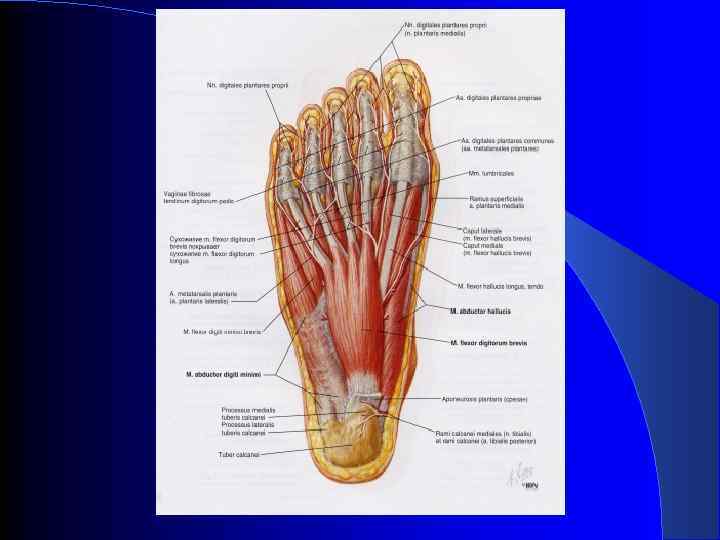
Мышцы стопы 1 Подошвенный апоневроз 3 Короткий сгибатель пальцев 4 Подошвенные межкостные мышцы 5 Короткий сгибатель мизинца 9 Червеобразные мышцы 10 Короткий сгибатель большого пальца стопы 11 Сухожилие длинного сгибателя большого пальца стопы 12 Мышца, отводящая большой палец



Функции стопы 1. Опорная-толчковая 2. Рессорная 3. Балансировочная

Опорная -толчковая Способность стопы противостоять реакции площади опоры при вертикальной нагрузке от массы тела и сообщать ускорение общему центру тяжести при движении

Рессорная функция Способность стопы к упругому распластыванию и возвращению к исходному строению под воздействием резко изменяющихся вертикальных нагрузок

Балансировочная функция Проявляется в регуляции позной активности при стоянии и ходьбе

Балансировочная функция Доминирующий вклад проприорецепции нижних конечностей в поддержании осанки
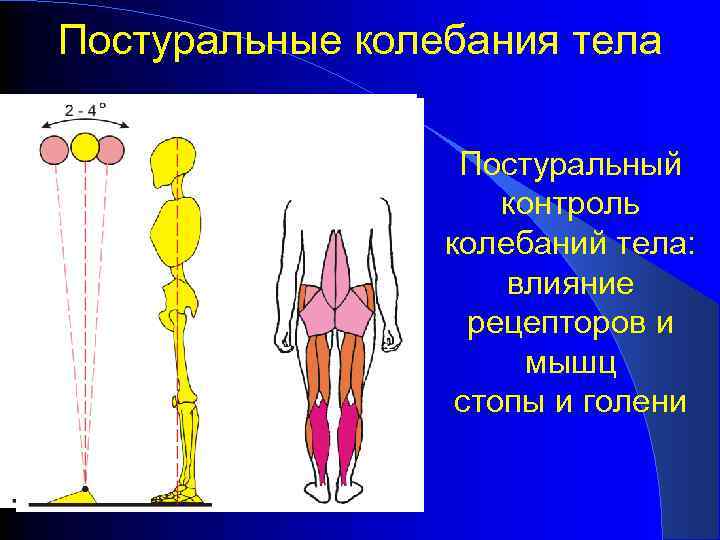
Постуральные колебания тела Постуральный контроль колебаний тела: влияние рецепторов и мышц стопы и голени

Функциональное разделение ноги • • • anterior-posterior задняя часть: пяточная, таранная - контакт с землей / нагрузкa центральная часть: клиновиные, кубовидная, ладьевидная перенос нагрузки передная часть: плюсневые кости и пальцевые кости двигательная функция medial-lateral наружная: пяточная, кубовидная, плюсневые кости и фаланги пальцев контакт с землей / нагрузкa внутренняя: таран, ладьевидная, клиновидные, плюсневые кости и фаланги пальцев функция двигательная
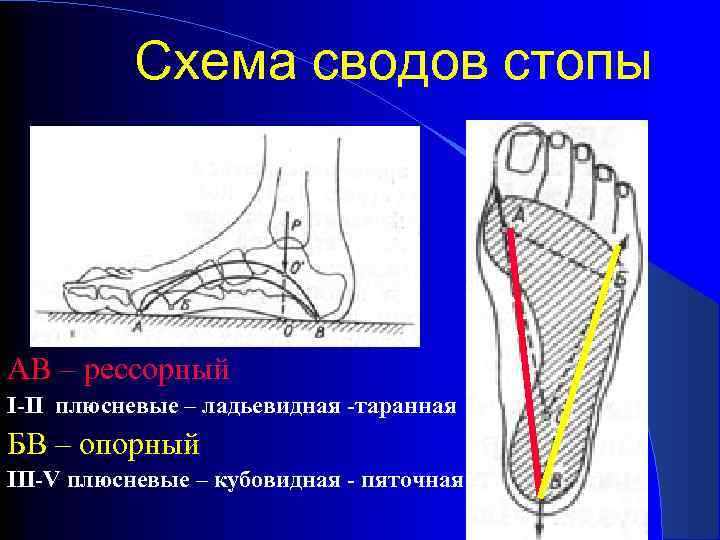
Схема сводов стопы АВ – рессорный I-II плюсневые – ладьевидная -таранная БВ – опорный III-V плюсневые – кубовидная - пяточная

Самый высокий свод – первый продольный (внутренний или медиальный) Вершина – бугристость ладьевидной кости Рессорная функция Самый прочный свод – пятый продольный свод (вершина– кубовидная кость) Опорная функция Точки опоры поперечного свода – головки первой и пятой плюсневых костей Вершина– головки 3 -4 плюсневых костей Рессорная функция

Полая стопа Плоская стопа
Поперечное плоскостопие

Особенности детской стопы Кожа имеет ячеистое строение Хорошо развита подкожножировая клетчатка Широкие суставные щели Кости стопы функционально неполноценны (нет силовых линий) В связках мало эластичных волокон Кости стопы интенсивно увеличиваются в длине и оссифицируются

Методы исследования стопы Клинический осмотр Подоскопия Подометрия Плантография Стабилография Подография Рентгенография

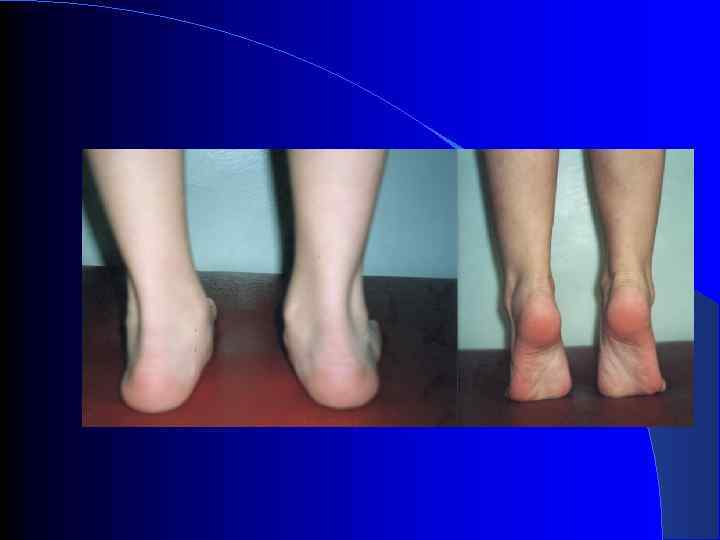
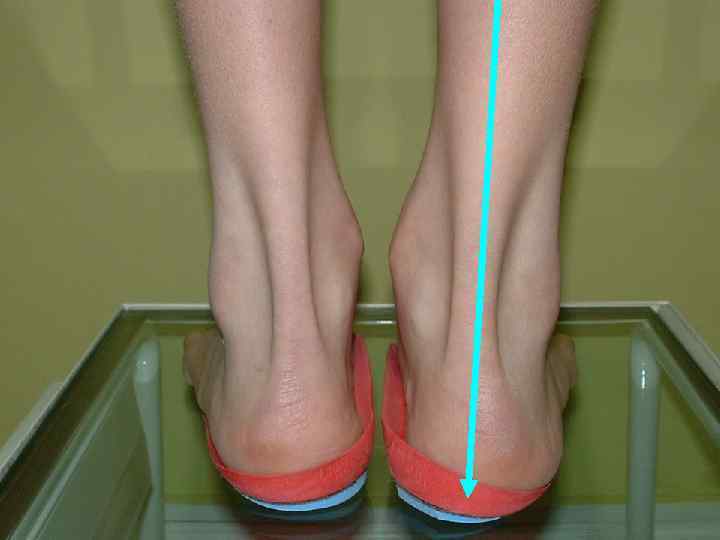
Положение пяточного отдела стопы


Ось нижней конечности проходит через: - Середину пупартовой связки Середину надколенника Середину межлодыжечной линии Середину 2 межпальцевого промежутка

Положение переднего отдела стопы отведение приведение
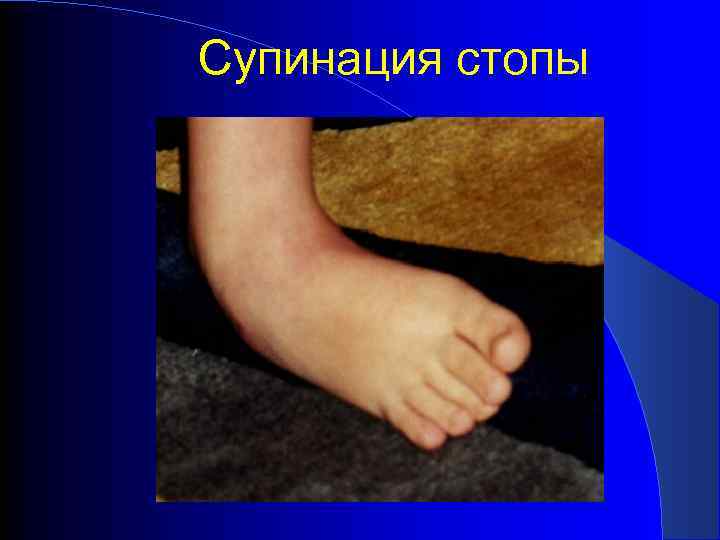
Супинация стопы
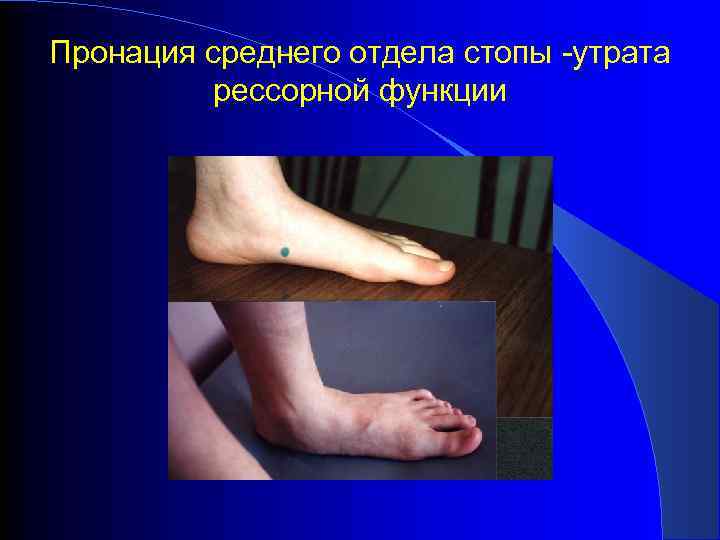
Пронация среднего отдела стопы -утрата рессорной функции

Вальгусная деформация
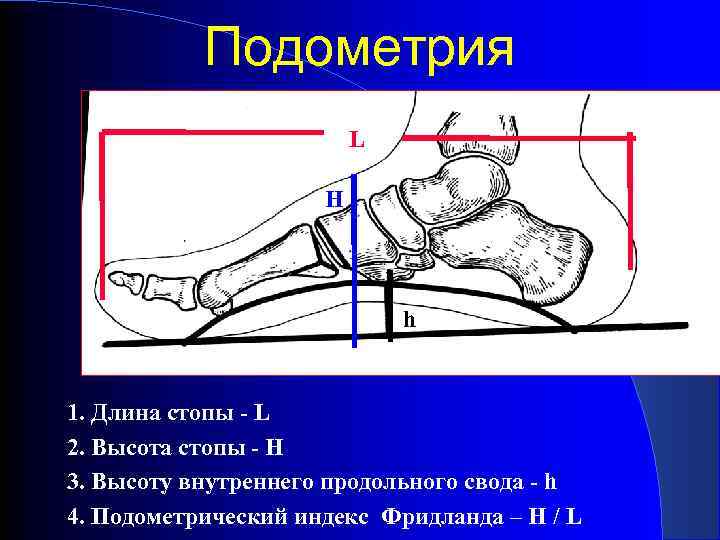
Подометрия L H h 1. Длина стопы - L 2. Высота стопы - H 3. Высоту внутреннего продольного свода - h 4. Подометрический индекс Фридланда – H / L

Высота внутреннего продольного свода стопы у детей (возрастная норма) Возраст в годах 2 -3 года Высота свода (мм) мальчики 18 -20 Высота свода (мм) Девочки 16 -20 4 -5 лет 24 -25 24 -27 6 -8 лет 26 -28 28 -29 9 -10 лет 29 -30 11 -13 лет 31 -32 31 13 -15 лет 33 -34 32 -33 Подростки 34 -37 34 -35

Подоскопия Определяется ширина нагружаемого и ненагружаемого подсводного пространства

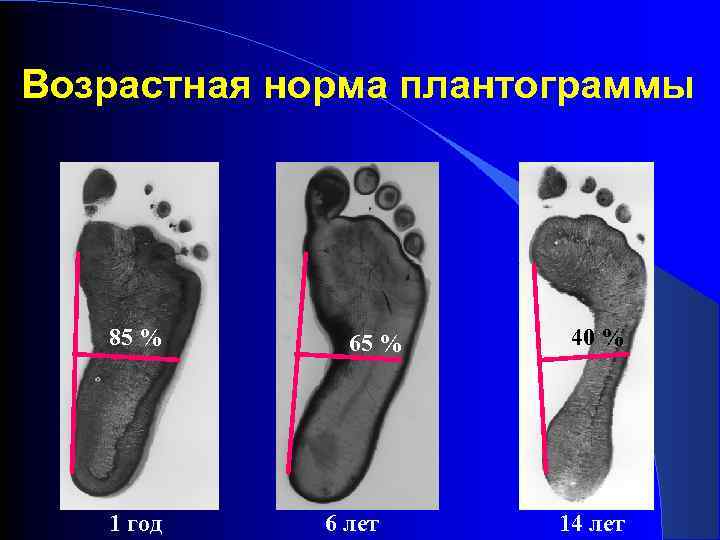
Возрастная норма плантограммы 85 % 1 год 65 % 6 лет 40 % 14 лет

Схема расчета плантограммы по Годунову а б в а) норма б) плоскостопие средней степени тяжести в) тяжелая степень плоскостопия

Расчет плантограммы по Штриттеру Длина закрашенного подсводного пространства (АА 1) Коэффициент Штриттера (КШ) == ------------------------------------- Х 100% Длина всего подсводного пространства (DD 1)


Возрастные угловые величины плантограмм Коэффициент Штриттера (%) 1– 3 года 4 -6 лет 7 -10 лет 70 -75 55 -69 45 -54 11 -14 лет 40 -44 При сформированной стопе КШ равен: от 0 до 40% - полая стопа от 40% до 45% - норма от 45% до 100% - плоскостопие различной степени.
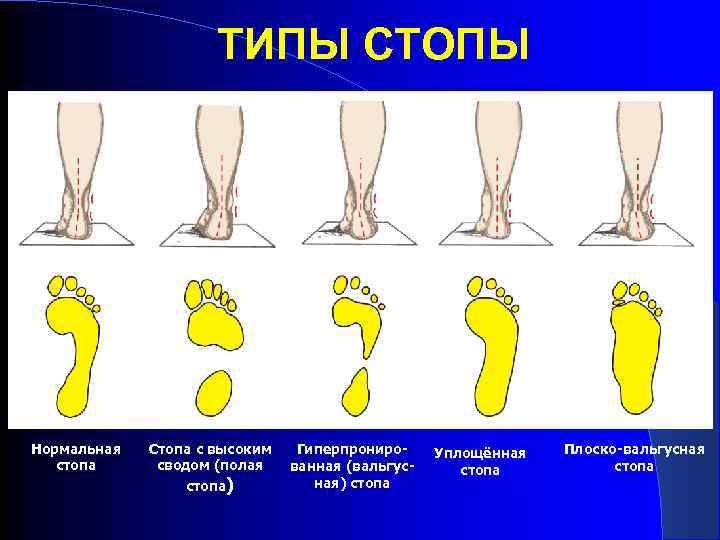
ТИПЫ СТОПЫ Нормальная стопа Стопа с высоким сводом (полая стопа) Гиперпронированная (вальгусная) стопа Уплощённая стопа Плоско-вальгусная стопа

Биомеханическое обследование стоп Стабилография - использование тензометрических платформ Подография – оценка параметров шага

Коэффициент опорности Соотношение нагрузки на левую и правую стопу P лев / P прав =0, 95 -1, 05

Опорная функция стопы Проекция центра приложения сил на каждой стопе в норме находится в точке пересечения проекции линии Шопарова сустава и осевой линии стопы (центр пятки – второй межпальцевой промежуток) Смещение центра тяжести кнутри – вальгусное отклонение стопы, смещение центра тяжести кнаружи – варусная установка стопы
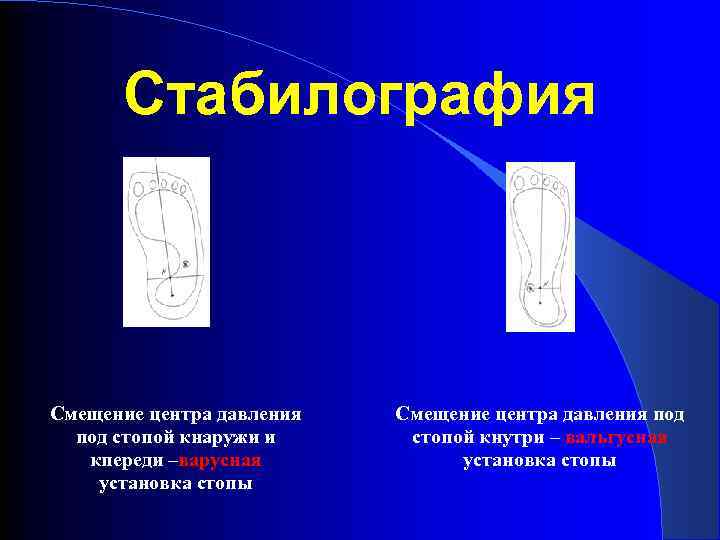
Стабилография Смещение центра давления под стопой кнаружи и кпереди –варусная установка стопы Смещение центра давления под стопой кнутри – вальгусная установка стопы

Соотношение нагрузки на передний и задний отделы стоп P пер / P зад

Распределение нагрузки на передние и задние отделы стоп (в норме) в положении «стоя» без обуви при сформированной правильной активной осанке. Возраст ребенка (в годах) 2 -3 4 -6 7 -10 11 -14 Нагрузка на передние отдела стопы Нагрузка на задние отделы стопы 15% 25% 35% 40% 85% 75% 60%

Смещение центра давления под стопой

Стабилотензометрия
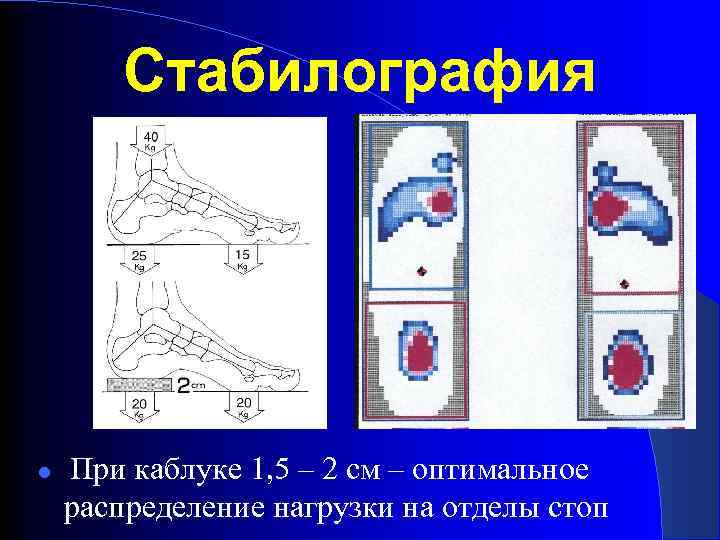
Стабилография При каблуке 1, 5 – 2 см – оптимальное распределение нагрузки на отделы стоп

Подография – оценка параметров шага Фазы шага Фаза опоры на пятку (передний толчок) Фаза опоры на всю стопу Фаза опоры на передний отдел (задний толчок) Фаза переноса стопы Время, за которое стопа совершает этот цикл, называется временем шага

Время шага левой ногой КРХ = ------------------- = 0, 98 – 1, 0 Время шага правой ногой

Показатели подографии в норме В % от общего времени шага ноги (время шага ноги - 100%) До 5 лет Старше 5 лет Время переката через пятку 10% Время опоры на всю стопу 45% 35% Время переката через передний отдел 10% 15% Время опоры на всю стопу (1+2+3) 65% 60% Время переноса стопы 35% 40% 100% 0, 98 -1, 0 <5% Время шага одной ногой Коэффициент ходьбы ритмичности Параметр асимметрии

Походка Нормальная 2. Нарушенная: хромота на какую-либо ногу спастическая паралитическая атаксическая неуклюжая 1.

ПЛОСКОВАЛЬГУСНАЯ ДЕФОРМАЦИЯ СТОП

Плоскостопие – это деформация, сопровождающаяся уплощением продольного свода стопы, сочетающаяся с вальгусным положением заднего отдела и абдукционнопронационным положением переднего отдела

Предрасполагающие факторы: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Ожирение Гиподинамия Дисплазия соединительной ткани Искривления позвоночника Разновеликие ноги Нерациональная обувь Заболевания ЦНС Частые простудные заболевания Контрактуры в суставах нижних конечностей Наследственно-конституциональная предрасположенность Гормональные нарушения

.

Причины функциональной недостаточности стоп у детей 1. Недостаточность мышц и связочного аппарата стопы 2. Перенесенные соматические заболевания 3. Несостоятельность других сегментов ОДА 4. Чрезмерные статические нагрузки 5. Нерациональная обувь

ЖАЛОБЫ Усталость и боли в ногах, усиливающиеся после длительной ходьбы и статических нагрузок Болевые точки: o На подошве, в центре внутреннего продольного свода o На тыльной поверхности стопы между ладьевидной и таранной костями o Под лодыжками o В мышцах голени o В коленных и тазобедренных суставах o В поясничном отделе позвоночника o

ДИНАМИЧЕСКИЕ ПОСЛЕДСТВИЯ ГИПЕРПРОНАЦИИ Каскад «болей перегрузки»

В норме высота продольного с вершиной в области ладьевидной кости при угле 125° составляет до 39 мм; угол наклона пяточной кости к плоскости опоры 25°, вальгусное положение заднего отдела до 5 -7° Степени плоскостопия: 1 степень: 131 -140 2 степень 141 -155 3 степень: более 156

q q q Легкая степень: Снижение продольного свода до 15 -20 мм Угол, проведенный по нижнему контуру пяточной кости и 1 плюсневой кости с вершиной в области ладьевидной кости до 140° Угол наклона пяточной кости до 15° Вальгусная деформация заднего отдела до 10° Отведение переднего отдела 8 -10°

- - Средняя степень тяжести: Уменьшение продольного свода до 10 мм Угол, проведенный по нижнему контуру пяточной кости и 1 плюсневой кости с вершиной в области ладьевидной кости 150160° Угол наклона пяточной кости до 10° Вальгусная деформация заднего отдела до 15° Отведение переднего отдела 10 -15°

Тяжелая степень: - - Уменьшение продольного свода до 0° Угол, проведенный по нижнему контуру пяточной кости и 1 плюсневой кости с вершиной в области ладьевидной кости 160180° Угол наклона пяточной кости 0 -5° Вальгусная деформация заднего отдела более 20° Отведение переднего отдела более 20°

Пронация стопы

.

ЛЕЧЕНИЕ Задачи: - Снять болевой синдром - Приостановить прогрессирование - Профилактика артрозов

Ортопедическая коррекция: q Ортопедическая обувь q Ортопедические стельки ФТЛ q Электростимуляция мышц (передняя большеберцовая, медиальная головка икроножной мышцы) q Тепловые процедуры (наружная поверхность голени) q Фотохромотерапия q Электрофорез (трентал, эуфиллин) на поясничный отдел позвоночника q Солевые ванны q Контрастные ножные ванны БОС ЛФК Плавание

Ортопедическая обувь (при вальгусной деформации больше 10 -15°) - Супинатор под задний отдел позвоночника - Выкладка сводов (или ½) - Наружный бочок - Вынос каблука кнутри - Высокий жесткий задник - В тяжелых случаях двухсторонний жесткий берц или планшетки



МАССАЖ Стимулирующие приемы: q медиальная головка икроножной мышцы q передняя большеберцовая мышца q поясничный отдел позвоночника q ягодичная область q подошвенная поверхность стопы q медиальная поверхность стопы

Расслабляющие приемы: на наружной поверхности: q малоберцовые мышцы q латеральная головка икроножной мышцы q латеральная поверхность стопы

q Растирание мест прикрепления мышц q Стопы при массаже находятся в корригирующем положении (легкая супинация) q После массажа: пассивные корригирующие упражнения

Вибромассаж стоп

Упражнения в положении «сидя» «Лодочка» - подошвы друг к другу Захват и подъем предмета Поглаживание подошвой по наружной поверхности голени другой ноги Катание мячика Вставание из позы «сидя по-турецки»

. Захват и подъем предмета стопами

.

. Захват предметов стопами
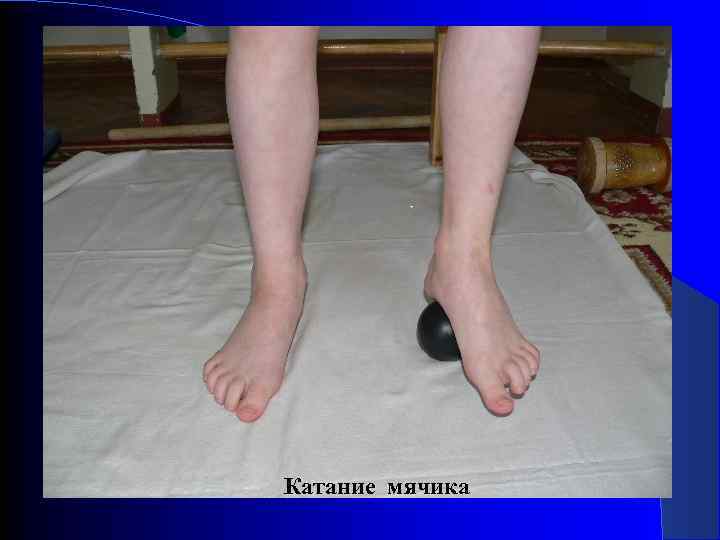
. Катание мячика

.

Упражнения в положении «стоя» Приседание со скрещенными ногами Стояние на медицинболе Стояние на качалке Перекат «пятка-носок» Приседание с широким разведением коленей

. Вставание из позы «сидя по-турецки»

. Перекат «пятка-носок»
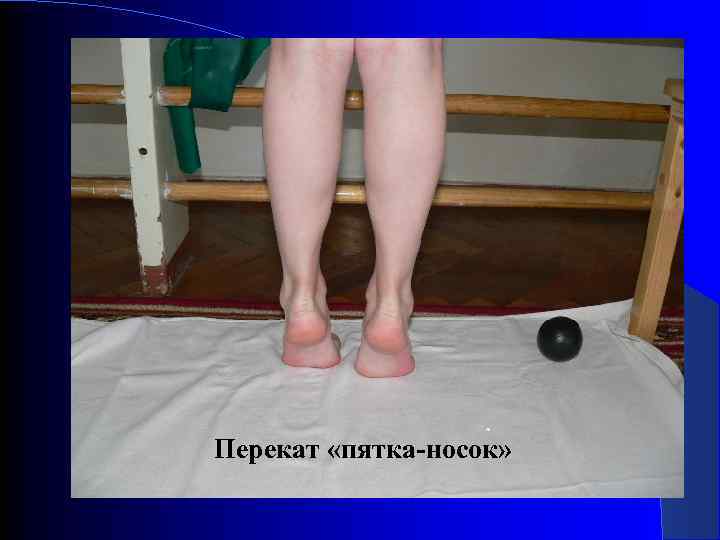
. Перекат «пятка-носок»

. Приседание с широким разведением коленей

Упражнения в ходьбе Ходьба на носках с поворотом пяток внутрь Ходьба на наружных отделах стоп Ходьба по палке или канату Ходьба по наклонной плоскости Ходьба по следовой дорожке

.
.

.

.

.

.

. Тренажерная гимнастика

.

. .

.

.

.

.

.

ПРОФИЛАКТИКА Оптимальный двигательный режим 2. Профилактика соматических заболеваний, ожирения 3. Рациональная обувь 4. Формирование правильного стереотипа ходьбы 5. Укрепление мышц 6. Максимальное использование факторов внешней среды 7. Гигиена стоп 8. Закаливание Виды физической активности: плавание, велосипед, лазание по шведской стенке, батуты 1.

ОБУВЬ ДЛЯ ДЕТЕЙ высокий и широкий носок гнущаяся подошва прочная фиксация на ноге жесткий задник каблук 1, 5 – 2 см

Vibram

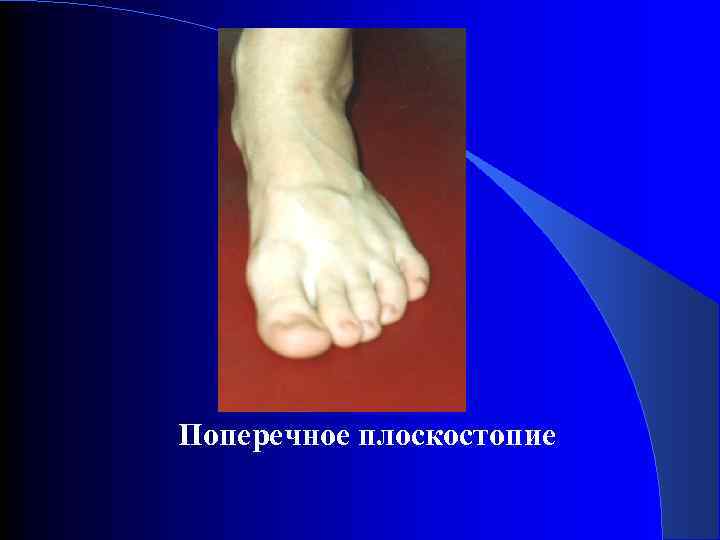
Поперечное плоскостопие

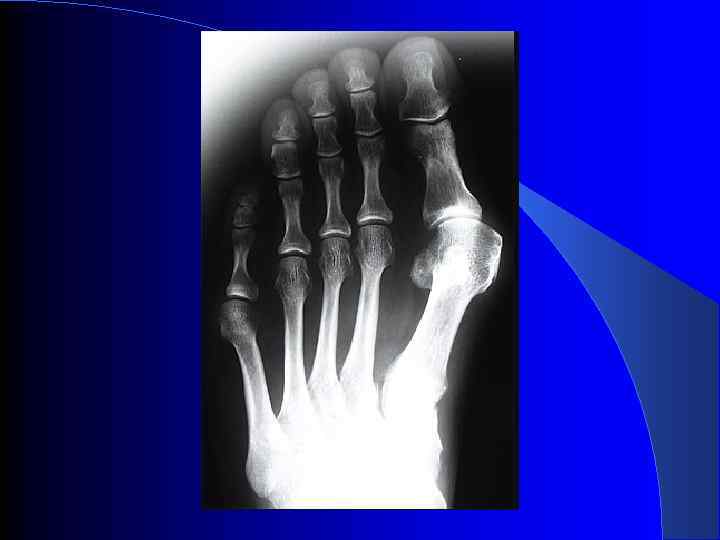

КЛИНИКА q q q q Веерообразное расхождение пальцев Распластанность переднего отдела стоп (увеличение поперечного размера стоп) Halux valgus (отклонение большого пальца кнаружи) Деформации других пальцев (молоткообразные) Натоптыши и припухлость на подошве в области головок 2 -3 плюсневых костей Болевые точки между головками плюсневых костей (особенно у основания 2 -3 пальцев) Боли в области большого пальца, болезненность при движениях в области большого пальца Боли в мышцах голеней, бедер


Степени поперечного плоскостопия: 1 степень: 20 -35° 2 степень: 35 -50° 3 степень: больше 50°

КОЭФФИЦИЕНТ РАСПЛАСТАННОСТИ ПЕРЕДНЕГО ОТДЕЛА СТОП КР ПОС = АА 1 / Д Д – длина стопы АА 1 - самое широкое место на стопе в области головок плюсневых костей Норма: 0, 3 – 0, 35 Легкая степень: 0, 35 -0, 4 Средней тяжести: 0, 4 -0, 45 Тяжелая: более 0, 45

ЛЕЧЕНИЕ Ортопедическая коррекция: q шина, отводящая первый палец q межпальцевые вкладыши q стельки (выкладка поперечного свода – валик Зейца) q ортопедическая обувь Ванны: солевые, соляно-хвойные, с маслом чайного дерева Массаж мышц стопы (акцент на мышцу, отводящую большой палец, массаж точек прикрепления мышцы, отводящей большой палец) ЛФК Оперативное лечение



Вальгусная деформация нижних конечностей

Допустимая величина вальгусной деформации 15° до 3 -6 лет (расстояние между наружными лодыжками при сведенных коленях не больше 4 см) Со школьного возраста - 5° До 15° консервативное лечение Свыше 15° - показание для оперативного лечения.

.

ЛЕЧЕНИЕ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ НИЖНИХ КОНЕЧНОСТЕЙ Ортопедическая коррекция Обувь: Ø высокий жесткий задник Ø сквозной супинатор Ø вынос каблука кнутри Ø жесткий берц (планшетки) Тутора (при выраженной деформации)

МАССАЖ Стимуляция: Ø Поясничная область Ø Медиальная головка икроножной мышцы Ø Задняя группа мышц бедра, особенно медиальные экстензоры Ø Нежная мышца Ø Портняжная мышца Ø Растирание ахиллова сухожилия Расслабление: наружная поверхность бедра и голени

Массаж мест прикрепления ослабленных мышц q Поглаживание и растирание боковых поверхностей коленного сустава (снаружи) q Надавливание на внутренний мыщелок бедра (другой рукой при этом удерживать голень в нижней трети и приводить её к средней линии) q

ФТЛ q Электрофорез с эуфиллином, тренталом на поясничный отдел позвоночника q Фотохромотерапия q Солевые ванны q Тепловые процедуры

ЛЕЧЕБНАЯ ГИМНАСТИКА q q q q q Поза «сидя по-турецки» Вставание из позы «сидя по-турецки» (меняя ноги) Приседание с разведением колен Сидеть на мячах, больших игрушках Подъемы на носочки Ходьба на наружных краях стоп Ходьба по двускатной ребристой доске, ходьба по узкой дорожке Сидя: захват и подъем мячика подошвами Сидя: сжимание мячика коленями

ВАРУСНАЯ ДЕФОРМАЦИЯ НИЖНИХ КОНЕЧНОСТЕЙ

ПРИЧИНЫ 1. Физиологическая деформация 2. Рахит, рахитоподобные заболевания 3. Болезнь Блаунта 4. Системные заболевания скелета 5. Последствия травм 6. Последствия остеомиелита, опухолей, туберкулеза

ФИЗИОЛОГИЧЕСКАЯ ВАРУСНАЯ ДЕФОРМАЦИЯ q q q У детей имеет место с рождения Может усиливаться с началом ходьбы По мере укрепления костей проходит практически без лечения Физиологической считается деформация до 2 лет и не более 10 -12 ° Рентгенологических особенностей нет

РАХИТИЧЕСКАЯ ДЕФОРМАЦИЯ Рахит – это заболевание, при котором имеет место неспособность нормального по свойствам и количеству костного матрикса кальцинироваться с нормальной скоростью.

КЛИНИКА РАХИТА Изменения со стороны ЦНС • беспокойство • задержка психомоторного развития • гиперэстезия Изменения со стороны мышечной системы • гипотония мышц Изменения со стороны костной системы • краниотабес • остеоидная гиперплазия • деформации бедер и голеней • кифоз

НАРУШЕНИЯ МИНЕРАЛЬНОГО ОБМЕНА ПРИ РАХИТЕ q Снижение количества неорганического фосфора (норма - 1, 3– 2, 3 ммоль/л) q Снижение количества кальция (норма 2, 3– 2, 8 ммоль/л ) q Увеличение щелочной фосфатазы q Ацидоз

РЕНТГЕНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ q расширение и неровность контуров всех ростковых зон q сужение, неоднородность или отсутствие зон препараторного (предварительного) обызвествления q малые размеры ядер окостенения эпифизов q деформации локализуются в области метадиафизов

РАХИТОПОДОБНЫЕ ЗАБОЛЕВАНИЯ витамин Д резистентный рахит (7 типов) 2. витамин Д зависимый рахит (3 типа) 3. тубулопатии Клинически – более выраженная деформация Достоверно – лабораторное исследование 1.

ВИТАМИН Д - РЕЗИСТЕНТНЫЙ РАХИТ Кальций крови в норме (2, 32, 75) q Снижение фосфора в крови q Гиперфосфатурия более 20 ммоль/сут q Увеличение ЩФ q

ВИТАМИН Д ЗАВИСИМЫЙ РАХИТ q Кальций крови снижен (1, 4 -1, 7) Фосфор крови в норме q Гипокальциурия q Увеличение ЩФ q Выраженная гипераминоацидурия q

БОЛЕЗНЬ ЭРЛАХЕРА-БЛАУНТА Относится к группе локальных дисплазий с локализацией очага патологии в медиальном отделе проксимальной ростковой зоны большеберцовой кости (остеохондропатия) В структуре деформаций нижних конечностей заболевание занимает 2 место после рахитических Q 68. 4 Врожденное искривление большеберцовой и малоберцовой костей

В результате диспластического процесса в ростковой зоне развивается и прогрессирует деформация внутреннего мыщелка большеберцовой кости, проявляющаяся варусной девиацией проксимального отдела голени с внутренней торсией среднего и дистального отделов голени

2 формы: 1. Детская (2 -3 года) 2. Подростковая (ювенильная) (старше 6 лет)

КЛИНИКА q чаще асимметричная деформация (слева более выраженная) q возраст старше 2 лет q характерная рентгенологическая картина q полное отсутствие специфических лабораторных изменений До 2 лет эти изменения не встречаются и поэтому до 2 лет диагноз не ставится Отчетливо к 3 годам.

РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА q q q неравномерность проксимальной зоны роста большеберцовой кости расширение медиальной части зоны препараторного обызвествления деформация и уплотнение медиального выступа большеберцовой кости нормальная дистальная зона роста бедренной кости наличие клюва (признак остеоидной гиперплазии) может быть бахромчатость контура и более выраженный склероз

СТАДИИ ЗАБОЛЕВАНИЯ Связаны с эволюцией медиальной части эпифиза 1. Начальная 2. Некроза 3. Фрагментации 4. Исхода (синостоз медиальной половины проксимальной части бедренной кости )

ЛЕЧЕНИЕ ВАРУСНЫХ ДЕФОРМАЦИЙ Физиологическая варусная деформация q Лечения не требует Рахит: q Витамин Д в лечебной дозе (вигантол, аквадетрим) q Препараты кальция q Коррекция рациона: молочные продукты, рыба, мясо

ВИТАМИН Д РЕЗИСТЕНТНЫЙ РАХИТ: Препараты метаболитов витамина Д (регулируют фосфорнокальциевый обмен): q оксидевит q рокальтрол q альфа Д 3 тева

Болезнь Блаунта q При начальной степени и до 3 лет консервативное лечение ортезами позволяет устранить заболевание q Старше 3 лет или у детей до 3 лет от 3 степени консервативное лечение неэффективно, показано хирургическое лечение.

ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ВАРУСНОЙ ДЕФОРМАЦИИ

ОРТОПЕДИЧЕСКАЯ КОРРЕКЦИЯ Цель: перераспределить нагрузку при ходьбе и стоянии 1. Обувь: • без супинатора • без выкладки сводов • при тяжелых деформациях: сквозной пронатор, обувь с высоким берцем • вынос подошвы кнаружи 2. Тутора при торпидном течении на время сна 3. Функциональное ортезирование – специальные ортезы для ходьбы для детей 2 -го года жизни

МАССАЖ Стимуляция: q поясничный отдел позвоночника q мышца-напрягатель широкой фасции, q приводящие мышцы q латеральная головка икроножной мышцы q малоберцовые мышцы Расслабление: Медиальная головка икроножной мышцы Задняя группа мышц бедра Передняя большеберцовая мышца Область коленного сустава: поглаживание и растирание боковых поверхностей сустава, растирание, надавливание на наружную поверхность - наружный мыщелок бедра)

ЛФК 1. 2. 3. 4. 5. • • «Велосипед» «Лягушка» Упражнения для отводящих мышц бедра Упражнения для формирования сводов стоп Упражнения, используемые при варусной деформации стоп Отведение переднего отдела стопы кнаружи с одновременным подниманием наружного края стопы (отведение с пронацией) Вращение стопы кнаружи

ФТЛ 1. Тепловые процедуры (парафин, озокерит, солевые грелки) 2. Электрофорез с кальцием, фосфором , серой на область деформации 3. Электрофорез с тренталом, эуфиллином, никотиновой кислотой на поясничный отдел позвоночника 4. Фотохромотерапия

Благодарю за внимани
2016 ПС.ppt