геморрагические диатезы лекция.ppt
- Количество слайдов: 113

 Дать представление о геморрагических диатезах в детском возрасте, алгоритмах диагностики, клинике и лечении.
Дать представление о геморрагических диатезах в детском возрасте, алгоритмах диагностики, клинике и лечении.
 Геморрагические диатезы - состояния повышенной кровоточивости, объединяют группу заболеваний по их ведущему симптому.
Геморрагические диатезы - состояния повышенной кровоточивости, объединяют группу заболеваний по их ведущему симптому.
 Основными причинами повышенной кровоточивости являются: 1. Нарушения в системе свертывания кро 2. Снижение количества или нарушение функции тромбоцитов. 3. Повреждение сосудистой стенки. 4. Сочетание перечисленных факторов.
Основными причинами повышенной кровоточивости являются: 1. Нарушения в системе свертывания кро 2. Снижение количества или нарушение функции тромбоцитов. 3. Повреждение сосудистой стенки. 4. Сочетание перечисленных факторов.
 I. Геморрагические диатезы, обусловленные нарушением плазменного звена гемостаза. 1. Нарушение образования тромбопластина: а) гемофилия А; б) гемофилия В; в) гемофилия С;
I. Геморрагические диатезы, обусловленные нарушением плазменного звена гемостаза. 1. Нарушение образования тромбопластина: а) гемофилия А; б) гемофилия В; в) гемофилия С;
 2. Нарушение образования тромбина: а) гипоконвертинемия; б) недостаток фактора Х; в) нарушение образования фибрина; г) недостаток фактора ХIII.
2. Нарушение образования тромбина: а) гипоконвертинемия; б) недостаток фактора Х; в) нарушение образования фибрина; г) недостаток фактора ХIII.
 II. Геморрагические диатезы, обусловленныенарушением мегакарио цитарно-тромбоцитарной системы: а) аутоиммунная тромбоцитопеническая пурпура; б) тромбастения; в) гипо- и апластическая анемии; г) дополнительно: тромбоцитопения при лучевой болезни, тромбоцитопения при лейкозах.
II. Геморрагические диатезы, обусловленныенарушением мегакарио цитарно-тромбоцитарной системы: а) аутоиммунная тромбоцитопеническая пурпура; б) тромбастения; в) гипо- и апластическая анемии; г) дополнительно: тромбоцитопения при лучевой болезни, тромбоцитопения при лейкозах.
 III. Геморрагические диатезы, обусловленные нарушениемсосудис-той системы: а) геморрагический васкулит; б) болезнь Рандю-Ослера; в) скорбут; г) геморрагическая лихорадка; д) геморрагический васкулит при инфекционном эндокардите, тифах.
III. Геморрагические диатезы, обусловленные нарушениемсосудис-той системы: а) геморрагический васкулит; б) болезнь Рандю-Ослера; в) скорбут; г) геморрагическая лихорадка; д) геморрагический васкулит при инфекционном эндокардите, тифах.
 IV. Геморрагические диатезы, обусловленные спонтанными нарушениями: а) болезнь Виллебранда.
IV. Геморрагические диатезы, обусловленные спонтанными нарушениями: а) болезнь Виллебранда.
 Различают 5 типов кровоточивости : 1. Гематомный характеризуется глубокими, напряженными и болезненными кровоизлияниями в подкожную клетчатку, мышцы, под апоневроз, полости - брюшную, грудную клетчатку, кровоизлияния в мозг. Характерен для гемофилии А и В.
Различают 5 типов кровоточивости : 1. Гематомный характеризуется глубокими, напряженными и болезненными кровоизлияниями в подкожную клетчатку, мышцы, под апоневроз, полости - брюшную, грудную клетчатку, кровоизлияния в мозг. Характерен для гемофилии А и В.
 2. Микроциркуляторный (петехиальнопятнистый) характеризуется мелкоточечной петехиальной сыпью, экхимозами или синяками, кровотечениями из слизистых оболочек носовыми, десневыми кровотечениями, у девочек подростков - маточными. Микроциркуляторный тип характерен: 1) тромбоцитопений, 2) тромбоцитопатий, 3) гипо- и дисфибриногенемий, 4) дефицита факторов II, Х.
2. Микроциркуляторный (петехиальнопятнистый) характеризуется мелкоточечной петехиальной сыпью, экхимозами или синяками, кровотечениями из слизистых оболочек носовыми, десневыми кровотечениями, у девочек подростков - маточными. Микроциркуляторный тип характерен: 1) тромбоцитопений, 2) тромбоцитопатий, 3) гипо- и дисфибриногенемий, 4) дефицита факторов II, Х.
 3. Смешанный микроциркуляторно, макроциркуляторный характеризуется появлением на коже петехиально- экхимозной геморрагической сыпи, на фоне которой возникают напряженные болезненные гематомы в коже и подкожной клетчатке, иногда забрюшинные. Наблюдается при тяжелой болезни Виллебранда, дефиците факторов V, VII, XIII, появлении в циркуляции ингибиторов, ДВС, при дефиците факторов протромбинового комплекса, геморрагической болезни н/р, при тяжелых гепатитах, циррозе печени, передозировке антикоагулянтов непрямого действия.
3. Смешанный микроциркуляторно, макроциркуляторный характеризуется появлением на коже петехиально- экхимозной геморрагической сыпи, на фоне которой возникают напряженные болезненные гематомы в коже и подкожной клетчатке, иногда забрюшинные. Наблюдается при тяжелой болезни Виллебранда, дефиците факторов V, VII, XIII, появлении в циркуляции ингибиторов, ДВС, при дефиците факторов протромбинового комплекса, геморрагической болезни н/р, при тяжелых гепатитах, циррозе печени, передозировке антикоагулянтов непрямого действия.
 4. Васкулитно-пурпурный характеризуется воспалительногеморрагическими высыпаниями на коже, в основном на ногах и вокруг крупных суставов. Встречается при заболеваниях, протекающих с системным микротромбоваскулитом геморрагический васкулит. 5. Микроангиоматозный - характеризуется телеангиоэктазиями.
4. Васкулитно-пурпурный характеризуется воспалительногеморрагическими высыпаниями на коже, в основном на ногах и вокруг крупных суставов. Встречается при заболеваниях, протекающих с системным микротромбоваскулитом геморрагический васкулит. 5. Микроангиоматозный - характеризуется телеангиоэктазиями.
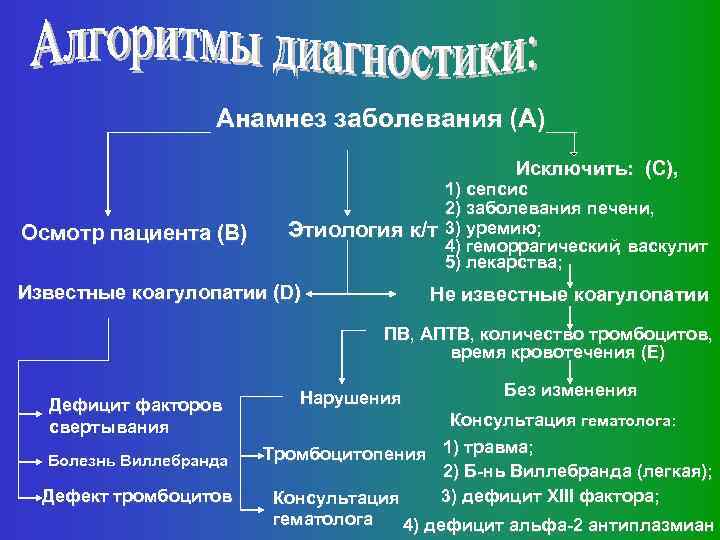 Анамнез заболевания (А) Исключить: (С), Осмотр пациента (В) Этиология к/т Известные коагулопатии (D) 1) сепсис 2) заболевания печени, 3) уремию; 4) геморрагический; васкулит 5) лекарства; Не известные коагулопатии ПВ, АПТВ, количество тромбоцитов, время кровотечения (E) Дефицит факторов свертывания Болезнь Виллебранда Дефект тромбоцитов Нарушения Без изменения Консультация гематолога: Тромбоцитопения 1) травма; 2) Б-нь Виллебранда (легкая); 3) дефицит XIII фактора; Консультация гематолога 4) дефицит альфа-2 антиплазмиан
Анамнез заболевания (А) Исключить: (С), Осмотр пациента (В) Этиология к/т Известные коагулопатии (D) 1) сепсис 2) заболевания печени, 3) уремию; 4) геморрагический; васкулит 5) лекарства; Не известные коагулопатии ПВ, АПТВ, количество тромбоцитов, время кровотечения (E) Дефицит факторов свертывания Болезнь Виллебранда Дефект тромбоцитов Нарушения Без изменения Консультация гематолога: Тромбоцитопения 1) травма; 2) Б-нь Виллебранда (легкая); 3) дефицит XIII фактора; Консультация гематолога 4) дефицит альфа-2 антиплазмиан
 • Время свертывания венозной крови по Ли-Уайту. • Время рекальцификации плазмы. • Активированное парциальное тромбопластиновое время (АПТВ). • Протромбиновое время (ПВ). • Тромбиновое время (ТВ).
• Время свертывания венозной крови по Ли-Уайту. • Время рекальцификации плазмы. • Активированное парциальное тромбопластиновое время (АПТВ). • Протромбиновое время (ПВ). • Тромбиновое время (ТВ).
 • Концентрация фибриногена. • Тест растворимости фибринового сгустка в мочевине (активность фактора XIII).
• Концентрация фибриногена. • Тест растворимости фибринового сгустка в мочевине (активность фактора XIII).
 • Резистентность сосудистой стенки. • Число тромбоцитов. • Длительность кровотечения.
• Резистентность сосудистой стенки. • Число тромбоцитов. • Длительность кровотечения.
 ÑГемофилия А – 70 %. ÑБолезнь Виллебранда – 9 – 18 %. ÑГемофилия В – 6 - 13 %. ÑДефицит VII, V – 0, 5 % - 1, 5 %. ÑДефицит X – 0, 3 % - 0, 5 %. ÑГемофилия С – 1 % - 3 %. (Л. З. Баркаган, 1993).
ÑГемофилия А – 70 %. ÑБолезнь Виллебранда – 9 – 18 %. ÑГемофилия В – 6 - 13 %. ÑДефицит VII, V – 0, 5 % - 1, 5 %. ÑДефицит X – 0, 3 % - 0, 5 %. ÑГемофилия С – 1 % - 3 %. (Л. З. Баркаган, 1993).
 Термин гемофилия обозначает заболевания, при которых дефицит факторов свертывания (чаще VIII, IX) приводит к появлению геморрагического синдрома. Приобретенная гемофилия встречается у больных с аутоиммунными и миелопролиферативными заболеваниями при появлении антител к факторам свертывания.
Термин гемофилия обозначает заболевания, при которых дефицит факторов свертывания (чаще VIII, IX) приводит к появлению геморрагического синдрома. Приобретенная гемофилия встречается у больных с аутоиммунными и миелопролиферативными заболеваниями при появлении антител к факторам свертывания.
 Распространенность гемофилии - 1314 больных (в США до 25) на 10. 000 мужчин. Соотношение ГА к ГВ - 4: 1. Заболевание носит наследственный характер у 70 -90% б-х и у 10 -30% спорадический.
Распространенность гемофилии - 1314 больных (в США до 25) на 10. 000 мужчин. Соотношение ГА к ГВ - 4: 1. Заболевание носит наследственный характер у 70 -90% б-х и у 10 -30% спорадический.
 Гемофилию могут вызывать различные мутации генов, ответственные за синтез факторов VIII и IX: точечные, затрагивающие один единственный нуклеотид, делении частей гена и мутации, нарушающие регуляцию активности генов.
Гемофилию могут вызывать различные мутации генов, ответственные за синтез факторов VIII и IX: точечные, затрагивающие один единственный нуклеотид, делении частей гена и мутации, нарушающие регуляцию активности генов.
 Дефицит VIII фактора – Х – сцепленное рецессивное заболевание. VIII фактор диссоциирует на высокомолекулярный и низкомолекулярный фрагменты.
Дефицит VIII фактора – Х – сцепленное рецессивное заболевание. VIII фактор диссоциирует на высокомолекулярный и низкомолекулярный фрагменты.
 Низкомолекулярный фрагмент обладает прокоагулянтной активностью и необходим для образования активного тромбопластина в первой фазе свертывания крови. Синтез прокоагулянтого фактора (FVIII: C) контролируется геном Х-хромосомы.
Низкомолекулярный фрагмент обладает прокоагулянтной активностью и необходим для образования активного тромбопластина в первой фазе свертывания крови. Синтез прокоагулянтого фактора (FVIII: C) контролируется геном Х-хромосомы.
 Высокомолекулярный фрагмент фактор Виллебранда выполняет функцию белка-носителя FVIII: C и обладает своей специализированной функцией - регулирует взаимодействие между тромбоцитами и сосудистой стенкой при осуществлении первичного гемостаза.
Высокомолекулярный фрагмент фактор Виллебранда выполняет функцию белка-носителя FVIII: C и обладает своей специализированной функцией - регулирует взаимодействие между тромбоцитами и сосудистой стенкой при осуществлении первичного гемостаза.
 Дефицит IX фактора - Х – сцепленное рецессивное заболевание. Тяжесть заболевания и выраженность кровоточивости у больных гемофилией находится в прямой зависимости от уровня атигемофильных глобулинов. Более тяжело протекает при факторе < 3%.
Дефицит IX фактора - Х – сцепленное рецессивное заболевание. Тяжесть заболевания и выраженность кровоточивости у больных гемофилией находится в прямой зависимости от уровня атигемофильных глобулинов. Более тяжело протекает при факторе < 3%.
 Клинически ГА и ГВ идентичны, тип гемофилии распознается только при лабораторном обследовании и количественном определении факторов. Больные, у которых активность фактора менее 1%, предрасположены к тяжелым спонтанным и посттравматическим кровотечениям в течение всей жизни.
Клинически ГА и ГВ идентичны, тип гемофилии распознается только при лабораторном обследовании и количественном определении факторов. Больные, у которых активность фактора менее 1%, предрасположены к тяжелым спонтанным и посттравматическим кровотечениям в течение всей жизни.
 Кровотечения возникают через несколько часов после травмы, если не купируется, то может продолжаться в течение нескольких дней или недель. Скопления крови вызывают некроз мышц, окклюзию сосудов (псевдофлебит) или ишемическое повреждение нервных волокон.
Кровотечения возникают через несколько часов после травмы, если не купируется, то может продолжаться в течение нескольких дней или недель. Скопления крови вызывают некроз мышц, окклюзию сосудов (псевдофлебит) или ишемическое повреждение нервных волокон.
 Иногда свернувшаяся кровь может кальцинироваться и ошибочно принимается за саркому мягких тканей. Псевдопухоль длинных костей, костей таза и пальцев рук является результатом рецидивирующих суперостальных кровоизлияний.
Иногда свернувшаяся кровь может кальцинироваться и ошибочно принимается за саркому мягких тканей. Псевдопухоль длинных костей, костей таза и пальцев рук является результатом рецидивирующих суперостальных кровоизлияний.
 При рождении ребенка с гемофилией клиника проявляется кефалогематомой, кровоизлиянием в области ягодиц при ягодичном прилежании, кровотечением из пупочного канатика. Затем кровотечения появляются при прорезывании зубов, гематомой в местах ушибов и внутримышечных инъекций, кровотечением при обрезании крайней плоти.
При рождении ребенка с гемофилией клиника проявляется кефалогематомой, кровоизлиянием в области ягодиц при ягодичном прилежании, кровотечением из пупочного канатика. Затем кровотечения появляются при прорезывании зубов, гематомой в местах ушибов и внутримышечных инъекций, кровотечением при обрезании крайней плоти.
 С момента хождения ведущими симптомами являются межмышечные гематомы и кровоизлияния в суставы. Поражаются в основном крупные суставы: коленные, голеностопные и локтевые. Больные испытывают боль в суставе, сустав увеличивается в объеме, кожа над ним гиперемирована и горячая на ощупь.
С момента хождения ведущими симптомами являются межмышечные гематомы и кровоизлияния в суставы. Поражаются в основном крупные суставы: коленные, голеностопные и локтевые. Больные испытывают боль в суставе, сустав увеличивается в объеме, кожа над ним гиперемирована и горячая на ощупь.
 Повторные кровоизлияния приводят к разрушению суставного хряща, развитию остеартроза, фиброза и анкилоза сустава с последующей атрофией мышц. У больных нарушается фосфорно-кальциевый баланс.
Повторные кровоизлияния приводят к разрушению суставного хряща, развитию остеартроза, фиброза и анкилоза сустава с последующей атрофией мышц. У больных нарушается фосфорно-кальциевый баланс.
 У детей с гемофилией возникают кровоизлияния в подвздошнопояничную мышцу, гематурия, желудочно-кишечные кровотечения, особенно при наличии эрозий, язв, полипов, воспалительного процесса, а также кровоизлияния в ЦНС.
У детей с гемофилией возникают кровоизлияния в подвздошнопояничную мышцу, гематурия, желудочно-кишечные кровотечения, особенно при наличии эрозий, язв, полипов, воспалительного процесса, а также кровоизлияния в ЦНС.
 Включает: Семейный анамнез. Клиника: гематомный тип кровотечения.
Включает: Семейный анамнез. Клиника: гематомный тип кровотечения.
 1 этап лабораторной диагностики – ориентирующий: определение количества тромбоцитов, времени кровотечения и показателей вторичного гемостаза: АПТВ, ПВ. 2 этап – дифференцирующий: определение вида гемофилиии. 3 этап – определение уровня фактора в крови.
1 этап лабораторной диагностики – ориентирующий: определение количества тромбоцитов, времени кровотечения и показателей вторичного гемостаза: АПТВ, ПВ. 2 этап – дифференцирующий: определение вида гемофилиии. 3 этап – определение уровня фактора в крови.
 от 0 до 0, 99 % - крайне тяжелая форма; 1 – 2, 99 % - тяжелая; 3 – 4% - средней тяжести; 5 - 12% - легкая; 13 - 50 % - стертая.
от 0 до 0, 99 % - крайне тяжелая форма; 1 – 2, 99 % - тяжелая; 3 – 4% - средней тяжести; 5 - 12% - легкая; 13 - 50 % - стертая.
 Используются следующие препараты: - очищенный концентрат фактора VIII, IX – самые безопасные и распространенные средства заместительной терапии; - криопреципитат; - СЗП.
Используются следующие препараты: - очищенный концентрат фактора VIII, IX – самые безопасные и распространенные средства заместительной терапии; - криопреципитат; - СЗП.
 3 метода лечения: 1. Профилактический. 2. Лечение на дому. 3. Лечение по факту возникновения кровотечения. Наиболее прогрессивным является профилактический.
3 метода лечения: 1. Профилактический. 2. Лечение на дому. 3. Лечение по факту возникновения кровотечения. Наиболее прогрессивным является профилактический.
 Целью его является поддержание активности дефицитного фактора на уровне около 5% от нормы, что позволяет избегать кровоизлияний в суставы. Профилактическое лечение начинают обычно в возрасте от 1 до 2 лет до или сразу после возникновения первого гемартроза.
Целью его является поддержание активности дефицитного фактора на уровне около 5% от нормы, что позволяет избегать кровоизлияний в суставы. Профилактическое лечение начинают обычно в возрасте от 1 до 2 лет до или сразу после возникновения первого гемартроза.
 Используют высокоочищенные факторы, при ГА - 3 раза в неделю, при ГВ - 2 раза в неделю из расчета 25 -40 МЕ/кг веса больного. Лечение на дому рекомендуется больным с менее выраженным геморрагическим синдромом. При этом препарат вводится сразу после травмы или при малейших признаках начинающегося кровоизлияния.
Используют высокоочищенные факторы, при ГА - 3 раза в неделю, при ГВ - 2 раза в неделю из расчета 25 -40 МЕ/кг веса больного. Лечение на дому рекомендуется больным с менее выраженным геморрагическим синдромом. При этом препарат вводится сразу после травмы или при малейших признаках начинающегося кровоизлияния.
 Лечение по факту возникновения кровотечения остается, к сожалению, наиболее распространенным для лечения больных гемофилией.
Лечение по факту возникновения кровотечения остается, к сожалению, наиболее распространенным для лечения больных гемофилией.
 Дозы: введение 1 Ед/кг концентрата фактора VIII повышает его активность в плазме на 2 %, период полувыведения составляет 8 – 12 часов. Доза зависит от тяжести кровотечения; эффективность терапии оценивается по максимальной и минимальной активности фактора VIII, по клинической картине. АПТВ нормализуется, когда активность фактора VIII превышает 40 %.
Дозы: введение 1 Ед/кг концентрата фактора VIII повышает его активность в плазме на 2 %, период полувыведения составляет 8 – 12 часов. Доза зависит от тяжести кровотечения; эффективность терапии оценивается по максимальной и минимальной активности фактора VIII, по клинической картине. АПТВ нормализуется, когда активность фактора VIII превышает 40 %.
 При массивных кровотечениях: активность фактора VIII восстанавливаем до 100 %, минимальный уровень не должен опускаться ниже 50 % насыщающая доза составляет 50 Ед/кг, затем каждые 12 часов 25 Ед/кг, дозу корректируют в зависимости от уровня фактора (уровень фактора определяют каждый час).
При массивных кровотечениях: активность фактора VIII восстанавливаем до 100 %, минимальный уровень не должен опускаться ниже 50 % насыщающая доза составляет 50 Ед/кг, затем каждые 12 часов 25 Ед/кг, дозу корректируют в зависимости от уровня фактора (уровень фактора определяют каждый час).
 При небольших кровотечениях: активность фактора VIII восстанавливаем до уровня 30 – 50 % нормы, сначала вводим 25 Ед/кг, затем – по 10 – 15 Ед/кг каждые 12 часов.
При небольших кровотечениях: активность фактора VIII восстанавливаем до уровня 30 – 50 % нормы, сначала вводим 25 Ед/кг, затем – по 10 – 15 Ед/кг каждые 12 часов.
 Гемартрозы: - при легкой травме без клинических проявлений концентрат фактора VIII 15 – 20 Ед/кг однократно; - при остром гемартрозе (при наличии припухлости и болезненности сустава) – доза фактора VIII составляет 30 – 50% в течение нескольких суток до прекращения кровотечения.
Гемартрозы: - при легкой травме без клинических проявлений концентрат фактора VIII 15 – 20 Ед/кг однократно; - при остром гемартрозе (при наличии припухлости и болезненности сустава) – доза фактора VIII составляет 30 – 50% в течение нескольких суток до прекращения кровотечения.
 Кровоизлияния в мягкие ткани. Фактор VIII вводится в течение 7 – 10 суток, поддерживая его на уровне 50 – 100 %. Перед хирургическим вмешательством. Активность фактора VIII поднимают до уровня 100 % нормы и поддерживают на уровне в течение 5 – 7 суток.
Кровоизлияния в мягкие ткани. Фактор VIII вводится в течение 7 – 10 суток, поддерживая его на уровне 50 – 100 %. Перед хирургическим вмешательством. Активность фактора VIII поднимают до уровня 100 % нормы и поддерживают на уровне в течение 5 – 7 суток.
 При значительном кровотечении вводится eаминокапроновая кислота в дозе насыщения 200 мг/кг (максимум – 5 гр) внутрь, затем по 100 мг/кг каждые 6 часов в течение 1 недели (максимум – 24 г/сутки). При черепно-мозговой травме. Активность фактора VIII поддерживают на уровне 100 % не менее 48 часов, при подтвержденном кровоизлиянии поддерживают на уровне 100 % нормы не менее 2 недель.
При значительном кровотечении вводится eаминокапроновая кислота в дозе насыщения 200 мг/кг (максимум – 5 гр) внутрь, затем по 100 мг/кг каждые 6 часов в течение 1 недели (максимум – 24 г/сутки). При черепно-мозговой травме. Активность фактора VIII поддерживают на уровне 100 % не менее 48 часов, при подтвержденном кровоизлиянии поддерживают на уровне 100 % нормы не менее 2 недель.
 Гематурия. Соблюдение постельного режима. Фактор VIII поддерживают на уровне 50 Ед/кг каждые 12 часов, вводят в течение 3 – 5 дней.
Гематурия. Соблюдение постельного режима. Фактор VIII поддерживают на уровне 50 Ед/кг каждые 12 часов, вводят в течение 3 – 5 дней.
 Иногда назначение преднизолона в дозе 2 мг/кг в течение 2 – 3 суток.
Иногда назначение преднизолона в дозе 2 мг/кг в течение 2 – 3 суток.
 Ингибиторная форма гемофилии А. Наблюдается у 15 -40% ГА (у 5% - ГВ). Ингибиторные антитела принадлежат к Ig. G 4. Показано, что большинство ингибиторов направлено против эпитопов, локализованных на А 2 - или С 2 - доменах FVIII.
Ингибиторная форма гемофилии А. Наблюдается у 15 -40% ГА (у 5% - ГВ). Ингибиторные антитела принадлежат к Ig. G 4. Показано, что большинство ингибиторов направлено против эпитопов, локализованных на А 2 - или С 2 - доменах FVIII.
 Они влияют на взаимодействие с фактором Виллебранда. В настоящее время доказано наличие генетической предрасположенности к развитию у больных гемофилией ингибиторов.
Они влияют на взаимодействие с фактором Виллебранда. В настоящее время доказано наличие генетической предрасположенности к развитию у больных гемофилией ингибиторов.
 Согласно данным, проведенным в США и Канаде, ингибиторы были обнаружены в подавляющем большинстве случаев у больных с тяжелой формой гемофилии А.
Согласно данным, проведенным в США и Канаде, ингибиторы были обнаружены в подавляющем большинстве случаев у больных с тяжелой формой гемофилии А.
 По данным литературы хроническая ВИЧ-инфекция ассоциировалась со «спонтанным» исчезновением антител у больных как с высоким, так и с низким титром ингибиторов.
По данным литературы хроническая ВИЧ-инфекция ассоциировалась со «спонтанным» исчезновением антител у больных как с высоким, так и с низким титром ингибиторов.
 Для лечения используют: 1. Концентраты активированного и неактивированного протромбинового комплекса (для обхождения блока); 2. Концентраты активированного VII фактора (для запуска внешнего пути )
Для лечения используют: 1. Концентраты активированного и неактивированного протромбинового комплекса (для обхождения блока); 2. Концентраты активированного VII фактора (для запуска внешнего пути )
 3. Свинной VIII фактор (имеет низкую перекрестную реактивность с человеческим VIII фактором). 4. В неотложных ситуациях большие дозы VIII фактора, иногда после плазмафереза, проводимого для снижения содержания ингибиторов.
3. Свинной VIII фактор (имеет низкую перекрестную реактивность с человеческим VIII фактором). 4. В неотложных ситуациях большие дозы VIII фактора, иногда после плазмафереза, проводимого для снижения содержания ингибиторов.
 Патофизиологическая классификация: I. Повышенное разрушение тромбоцитов (нормальное или повышено количество мегакариоцитов в костном мозге). II. Нарушение распределения тромбоцитов. III. Снижение продукция тромбоцитов: дефицит тромбоцитопоэза (снижение или отсутствие мегакараиоцитов в к/м. )
Патофизиологическая классификация: I. Повышенное разрушение тромбоцитов (нормальное или повышено количество мегакариоцитов в костном мозге). II. Нарушение распределения тромбоцитов. III. Снижение продукция тромбоцитов: дефицит тромбоцитопоэза (снижение или отсутствие мегакараиоцитов в к/м. )
 ИТП характеризуется: х • тромбоцитопенией - менее 100. 000 /мм 3; • снижением продолжительности жизни тромбоцитов; • наличием антитромбоцитарных антител в плазме;
ИТП характеризуется: х • тромбоцитопенией - менее 100. 000 /мм 3; • снижением продолжительности жизни тромбоцитов; • наличием антитромбоцитарных антител в плазме;
 • повышение мегакариоцитов в костном мозге; • острая форма - уровень тромбоцитов нормализуется к 6 месяцам от начала заболевания и обострение возникает редко;
• повышение мегакариоцитов в костном мозге; • острая форма - уровень тромбоцитов нормализуется к 6 месяцам от начала заболевания и обострение возникает редко;
 • хроническая форма - уровень тромбоци- тов снижен свыше 6 месяцев от начала заболевания; • рецедивирующая форма - уровень тром-боцитов снижается, после достижения нормального уровня.
• хроническая форма - уровень тромбоци- тов снижен свыше 6 месяцев от начала заболевания; • рецедивирующая форма - уровень тром-боцитов снижается, после достижения нормального уровня.
 • неизвестна, так как заболевание часто транзиторное; • однако предположительно 1 на 10. 000 детского населения в год.
• неизвестна, так как заболевание часто транзиторное; • однако предположительно 1 на 10. 000 детского населения в год.
 1. Возраст: часто ИТП возникает от 2 лет до 8. Дети с возрастом менее 2 лет имеют следующие клинические признаки: – более резкое начало заболевания; – более тяжелое клиническое течение; – уровень тромбоцитов менее 20. 000/мм 3; – плохой ответ на лечение; – высокая частота хронизации процесса до 30 %.
1. Возраст: часто ИТП возникает от 2 лет до 8. Дети с возрастом менее 2 лет имеют следующие клинические признаки: – более резкое начало заболевания; – более тяжелое клиническое течение; – уровень тромбоцитов менее 20. 000/мм 3; – плохой ответ на лечение; – высокая частота хронизации процесса до 30 %.
 2. Пол : равномерное распределение. 3. Предрасполагающие факторы: • инфекции за 3 недели до первых проявлений у 50 - 80 % больных. 4. Симптомы: петехии, пурпура и экхимозы (петехиально - пятнистый типкровоточивости).
2. Пол : равномерное распределение. 3. Предрасполагающие факторы: • инфекции за 3 недели до первых проявлений у 50 - 80 % больных. 4. Симптомы: петехии, пурпура и экхимозы (петехиально - пятнистый типкровоточивости).
 5. Кожа: сыпь появляется на передней поверхности : ребра, плечи, ноги и руки. Петехии могут возникать в области конъюктивы, на слизистой щек, мягком небе. Могут возникать кровотечения из носа, десен, жкт и почек (редко).
5. Кожа: сыпь появляется на передней поверхности : ребра, плечи, ноги и руки. Петехии могут возникать в области конъюктивы, на слизистой щек, мягком небе. Могут возникать кровотечения из носа, десен, жкт и почек (редко).
 Могут быть обильные маточные кровотечения. Редко мелена. а) ЦНС: серьезное осложнение и проявляется головной болью и головокружением и острым кровотечением в другом месте;
Могут быть обильные маточные кровотечения. Редко мелена. а) ЦНС: серьезное осложнение и проявляется головной болью и головокружением и острым кровотечением в другом месте;
 • кровоизлиянием в склеры; • в среднее ухо нечасто, приводит к нарушению слуха. • Селезенка пальпируется редко, приблизительно у 10 % больных. • ЛАП нехарактерна (шейная вирусные инфекции).
• кровоизлиянием в склеры; • в среднее ухо нечасто, приводит к нарушению слуха. • Селезенка пальпируется редко, приблизительно у 10 % больных. • ЛАП нехарактерна (шейная вирусные инфекции).
 1. Уровень тромбоцитов: всегда менее 100. 000 / мм 3 и часто менее 20. 000 / мм 3 у пациентов с тяжелыми генерализованнымигеморрагическими проявлениями. 2. Средний объем тромбоцитов повышен ( в норме 8, 9 мкм).
1. Уровень тромбоцитов: всегда менее 100. 000 / мм 3 и часто менее 20. 000 / мм 3 у пациентов с тяжелыми генерализованнымигеморрагическими проявлениями. 2. Средний объем тромбоцитов повышен ( в норме 8, 9 мкм).
 3. Формула крови - без изменений. При наличии активной инфекции нейтрофиллез, лимфоцитоз. У 25 % умеренная эозинофилия, анемия выявляется только при тяжелых кровотечениях. Костный мозг: повышено количество мегакариоцитов, часто за счет незрелых и отсутствием отшнуровки тромбоцитов.
3. Формула крови - без изменений. При наличии активной инфекции нейтрофиллез, лимфоцитоз. У 25 % умеренная эозинофилия, анемия выявляется только при тяжелых кровотечениях. Костный мозг: повышено количество мегакариоцитов, часто за счет незрелых и отсутствием отшнуровки тромбоцитов.
 Нормальный эритроидный и миелоидный ростки. Может быть повышено количество эозинофилов. Эритроидная гиперплазия возникает при кровотечениях.
Нормальный эритроидный и миелоидный ростки. Может быть повышено количество эозинофилов. Эритроидная гиперплазия возникает при кровотечениях.
 Коагулограмма: время кровотечения обычно нарушено. Ретракция кровяного сгустка нарушена. Со стороны вторичного гемостаза изменений нет.
Коагулограмма: время кровотечения обычно нарушено. Ретракция кровяного сгустка нарушена. Со стороны вторичного гемостаза изменений нет.
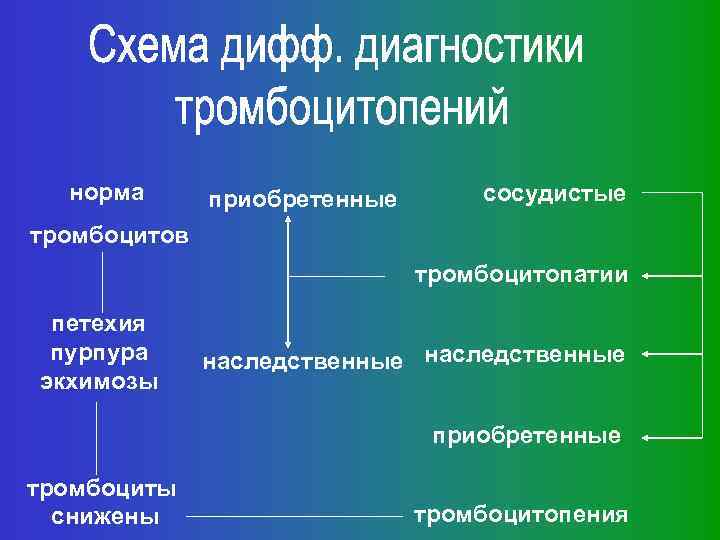 норма приобретенные сосудистые тромбоцитов тромбоцитопатии петехия пурпура экхимозы наследственные приобретенные тромбоциты снижены тромбоцитопения
норма приобретенные сосудистые тромбоцитов тромбоцитопатии петехия пурпура экхимозы наследственные приобретенные тромбоциты снижены тромбоцитопения
 • ОАК + формула + количество тромбоцитов; • костно - мозговая пункция; • антинуклеарный фактор. С 3, С 4, antii. DNA; • реакция Кумбса; • коагулограмма: ПВ, АПТВ, ФА;
• ОАК + формула + количество тромбоцитов; • костно - мозговая пункция; • антинуклеарный фактор. С 3, С 4, antii. DNA; • реакция Кумбса; • коагулограмма: ПВ, АПТВ, ФА;
 • тесты на функцию печени с определением уровня мочевины и креатинина; • серология на ВЭБ, ВИЧ, ЦМВ, ПВГ и др. инфекции. Исключить все вторичные причины тромбоцитопений.
• тесты на функцию печени с определением уровня мочевины и креатинина; • серология на ВЭБ, ВИЧ, ЦМВ, ПВГ и др. инфекции. Исключить все вторичные причины тромбоцитопений.
 • Макротромбоциты: ИТП, ДВС, синдром Бернара - Сулье, аномалия Мея - Хегглина, синдром Альпорта. Различные мукополисахаридозы, синдром серых тромбоцитов. • Нормальный размер: при гипоцеллюлярном костном мозге и при злокачественном поражении.
• Макротромбоциты: ИТП, ДВС, синдром Бернара - Сулье, аномалия Мея - Хегглина, синдром Альпорта. Различные мукополисахаридозы, синдром серых тромбоцитов. • Нормальный размер: при гипоцеллюлярном костном мозге и при злокачественном поражении.
 – Микротромбоциты: синдром Вискотта – Олдрича, ТАР - синдром, ЖДА и болезни накопления.
– Микротромбоциты: синдром Вискотта – Олдрича, ТАР - синдром, ЖДА и болезни накопления.
 Не показано лечение ИТП, если уровень тромбоцитов 35. 000 и более. Для предупреждения меноррагий у девочек используются прогестероны. Стероидная терапия. Действие: а) ингибирует фагоцитоз антителсвязанных тромбоцитов в селезенке и увеличивает длительность жизни тромбоцитов.
Не показано лечение ИТП, если уровень тромбоцитов 35. 000 и более. Для предупреждения меноррагий у девочек используются прогестероны. Стероидная терапия. Действие: а) ингибирует фагоцитоз антителсвязанных тромбоцитов в селезенке и увеличивает длительность жизни тромбоцитов.
 Стероидная терапия: б) улучшает резистентность капиляров; в) ингибирует продукцию АТ к тромбоцитам. Показания: • кровотечения из слизистых; • экстенсивная пурпура в виде синяков на голове и шее; • прогрессирование пурпуры;
Стероидная терапия: б) улучшает резистентность капиляров; в) ингибирует продукцию АТ к тромбоцитам. Показания: • кровотечения из слизистых; • экстенсивная пурпура в виде синяков на голове и шее; • прогрессирование пурпуры;
 • • Стероидная терапия: персистирующая тромбоцитопения (свыше 3 недель); рецидив тромбоцитопении; уровень тромбоцитов менее 30. 000 / мм 3. Доза и длительность: а) преднизолон в дозе 1 -2 мг/кг/сутки.
• • Стероидная терапия: персистирующая тромбоцитопения (свыше 3 недель); рецидив тромбоцитопении; уровень тромбоцитов менее 30. 000 / мм 3. Доза и длительность: а) преднизолон в дозе 1 -2 мг/кг/сутки.
 Стероидная терапия: Доза и длительность: а) - 3 недели независимо от уровня тромбоцитов и отменяется не считаясь с ответом в течение 1 недели. б) в тяжелых случаях солу-медрол 500 мг/ м 2/день 5 дней, приводит к быстрому ответу, чем обычные дозы ГКС.
Стероидная терапия: Доза и длительность: а) - 3 недели независимо от уровня тромбоцитов и отменяется не считаясь с ответом в течение 1 недели. б) в тяжелых случаях солу-медрол 500 мг/ м 2/день 5 дней, приводит к быстрому ответу, чем обычные дозы ГКС.
 Доза и длительность: в) если нет ответа на ГКС или ответ непродолжительный, после отмены ГКС, можно рекомендовать повторный курс через 4 недели, после окончания; г) пролонгированная терапия ГКС не показана, т. к. большие дозы ГКС или пролонгированная терапия могут вызывать депрессию продукции тромбоцитов.
Доза и длительность: в) если нет ответа на ГКС или ответ непродолжительный, после отмены ГКС, можно рекомендовать повторный курс через 4 недели, после окончания; г) пролонгированная терапия ГКС не показана, т. к. большие дозы ГКС или пролонгированная терапия могут вызывать депрессию продукции тромбоцитов.
 В/в высокодозное введение иммуноглобулина гамма. Действие: 1. Блокада Fc рецепторов ретикулоэндотелиальной системы. 2. Снижает синтез аутоантител. 3. Защищает тромбоциты и/или мегакариоциты от АТ. 4. Снижает клиренс вирусных инфекций путем инфузии специфических АТ.
В/в высокодозное введение иммуноглобулина гамма. Действие: 1. Блокада Fc рецепторов ретикулоэндотелиальной системы. 2. Снижает синтез аутоантител. 3. Защищает тромбоциты и/или мегакариоциты от АТ. 4. Снижает клиренс вирусных инфекций путем инфузии специфических АТ.
 Показания при острой ИТП: а) детям с неонатальной симптоматической пурпурой и до 2 - х лет, у которых отмечается резистентность к стероидной терапии; б) как альтернатива ГКС терапии.
Показания при острой ИТП: а) детям с неонатальной симптоматической пурпурой и до 2 - х лет, у которых отмечается резистентность к стероидной терапии; б) как альтернатива ГКС терапии.
 Дозы: а) острая ИТП: общая доза 2 гр/кг тела в день в следующих режимах: 0, 4 гр/кг в день - 5 дней или 1 гр/кг в день 2 дня. Детям до 2 - х лет рекомендуется лучше проводить терапию по 0, 4 гр/кг в день в связи с лучшей переносимостью.
Дозы: а) острая ИТП: общая доза 2 гр/кг тела в день в следующих режимах: 0, 4 гр/кг в день - 5 дней или 1 гр/кг в день 2 дня. Детям до 2 - х лет рекомендуется лучше проводить терапию по 0, 4 гр/кг в день в связи с лучшей переносимостью.
 б) хроническая ИТП: 1 гр/кг в день 2 дня или 0, 4 гр/кг в день в зависимости от ответа (минимальный уровень тромбоцитов более 30 000 /мм 3). Дозы: хроническая ИТП: применение ГКС - альтернативное лечение. Ответ: 80 % острой ИТП отвечает изначально.
б) хроническая ИТП: 1 гр/кг в день 2 дня или 0, 4 гр/кг в день в зависимости от ответа (минимальный уровень тромбоцитов более 30 000 /мм 3). Дозы: хроническая ИТП: применение ГКС - альтернативное лечение. Ответ: 80 % острой ИТП отвечает изначально.
 Токсические эффекты: а) анафилаксическая реакция связана на введение Ig. A, который в незначительном количестве присутствует; б) головная боль возникает у 20 % больных (в тяжелых случаях дексаметазон 0, 15 - 0, 3 мг/кг в/в);
Токсические эффекты: а) анафилаксическая реакция связана на введение Ig. A, который в незначительном количестве присутствует; б) головная боль возникает у 20 % больных (в тяжелых случаях дексаметазон 0, 15 - 0, 3 мг/кг в/в);
 в) температурная реакция у 1 - 3 % больных, профилактика ацетаменофен в дозе 10 - 15 мг/кг каждые 4 часа; д) ВИЧ, инфицирование посттрансфузионными гепатитами; е) Кумбс - позитивная гемолитическая анемия.
в) температурная реакция у 1 - 3 % больных, профилактика ацетаменофен в дозе 10 - 15 мг/кг каждые 4 часа; д) ВИЧ, инфицирование посттрансфузионными гепатитами; е) Кумбс - позитивная гемолитическая анемия.
 Комбинированная терапия ГКС и в/в иммуноглобулином. Показана пациентам с уровнем тромбоцитов менее 30. 000/мм 3 с кровоточивостью из слизистых, экстенсивными петехиями.
Комбинированная терапия ГКС и в/в иммуноглобулином. Показана пациентам с уровнем тромбоцитов менее 30. 000/мм 3 с кровоточивостью из слизистых, экстенсивными петехиями.
 Пурпурой и экхимозами на коже; с симптомами или признаками внутричерепного кровоизлияния или внутреннего кровотечения. Высокодозная терапия солу-медролом может быть использована в экстеренных случаях 500 мг/м 2.
Пурпурой и экхимозами на коже; с симптомами или признаками внутричерепного кровоизлияния или внутреннего кровотечения. Высокодозная терапия солу-медролом может быть использована в экстеренных случаях 500 мг/м 2.
 Анти - резус Д иммуноглобулин действие блокада Fc-рецепторов. Повышает уровень тромбоцитов через 48 часов. Хорошо отвечают пациенты без спленэктомии. Доза 40 - 50 мкгр/кг в/в 3 -5 минут , повторять через каждые 3 - 8 недель до повышения уровня тромбоцитов свыше 30. 000 / мм 3.
Анти - резус Д иммуноглобулин действие блокада Fc-рецепторов. Повышает уровень тромбоцитов через 48 часов. Хорошо отвечают пациенты без спленэктомии. Доза 40 - 50 мкгр/кг в/в 3 -5 минут , повторять через каждые 3 - 8 недель до повышения уровня тромбоцитов свыше 30. 000 / мм 3.
 Побочные эффекты: – температура; – озноб; – головная боль; – снижение гемоглобина и гематокрита, что связано гемолизом.
Побочные эффекты: – температура; – озноб; – головная боль; – снижение гемоглобина и гематокрита, что связано гемолизом.
 Спленэктомия показана при: а) сверх-тяжелой острой форме ИТП не отвечающей на медикаментозную терапию; б) при хронической форме с симптомами кровоточивости или перстистирующем снижении тромбоцитов ниже 30 000 / мм 3 и не ответе на медикаментозную терапию в течение нескольких лет.
Спленэктомия показана при: а) сверх-тяжелой острой форме ИТП не отвечающей на медикаментозную терапию; б) при хронической форме с симптомами кровоточивости или перстистирующем снижении тромбоцитов ниже 30 000 / мм 3 и не ответе на медикаментозную терапию в течение нескольких лет.
 Прогноз: 50 % больных имеют длительную ремиссию. Иммуносупрессивная терапия (азатиоприм, 6 -меркаптопурин, циклофосфамид, винкристин). Даназол 300 - 400 мг/м 2 в день 2 - 3 месяца. Плазмаферез. Интрон. Циклоспорин.
Прогноз: 50 % больных имеют длительную ремиссию. Иммуносупрессивная терапия (азатиоприм, 6 -меркаптопурин, циклофосфамид, винкристин). Даназол 300 - 400 мг/м 2 в день 2 - 3 месяца. Плазмаферез. Интрон. Циклоспорин.
 Лечение больных с кровоизлиянием в мозг: – трансфузия тромбоцитов; – солу-медрол 500 мг/м 2 в/в в 3 эквивалентные дозы; – в/в иммуноглобулин 2 гр/кг и немедленная спленэктомия. Прогноз: благоприятный : 70 - 80 % повышают тромбоциты в пределах 6 месяцев и 50 % из них через 1 месяц.
Лечение больных с кровоизлиянием в мозг: – трансфузия тромбоцитов; – солу-медрол 500 мг/м 2 в/в в 3 эквивалентные дозы; – в/в иммуноглобулин 2 гр/кг и немедленная спленэктомия. Прогноз: благоприятный : 70 - 80 % повышают тромбоциты в пределах 6 месяцев и 50 % из них через 1 месяц.
 Распространенное в детском возрасте заболевание, в основе которого лежит множественный системный микротромбоваскулит иммунокомплексного генеза: поражаются сосуды кожи, суставов, брыжейки, слизистой оболочки кишечника, почек. Частота - от 2, 3 до 2, 6 на 10. 000 детского населения.
Распространенное в детском возрасте заболевание, в основе которого лежит множественный системный микротромбоваскулит иммунокомплексного генеза: поражаются сосуды кожи, суставов, брыжейки, слизистой оболочки кишечника, почек. Частота - от 2, 3 до 2, 6 на 10. 000 детского населения.
 ГВ относится к классическим иммунокомплексным заболеваниям - в его основе лежит 3 ий тип иммунопатологических реакций. Образуются низкомолекулярные ЦИК, которые не подвергаются фагоцитозу, активирую комплемент по альтернативному пути, дезорганизуют сосудистую стенку, ведут к развитию микротромбоваскулита.
ГВ относится к классическим иммунокомплексным заболеваниям - в его основе лежит 3 ий тип иммунопатологических реакций. Образуются низкомолекулярные ЦИК, которые не подвергаются фагоцитозу, активирую комплемент по альтернативному пути, дезорганизуют сосудистую стенку, ведут к развитию микротромбоваскулита.
 • • Провоцирующие факторы: вирусные; бактериальные инфекции; ожоги; прививки.
• • Провоцирующие факторы: вирусные; бактериальные инфекции; ожоги; прививки.
 80 % ИК маркируются как Ig. A. 20 % Ig. G (ГВ протекает более тяжело, имеет худший прогноз из - за более тяжелого поражения почек).
80 % ИК маркируются как Ig. A. 20 % Ig. G (ГВ протекает более тяжело, имеет худший прогноз из - за более тяжелого поражения почек).
 Изменения в гемостазе: 1. Активация тромбоцитов, повышение их агрегационной функции. 2. Выраженная гиперкоагуляция, в тяжелых случаях снижение АТ III, что приводит к вторичному тромбофилитическому состоянию, гепаринорезистентности, повышению в крови белков острой фазы.
Изменения в гемостазе: 1. Активация тромбоцитов, повышение их агрегационной функции. 2. Выраженная гиперкоагуляция, в тяжелых случаях снижение АТ III, что приводит к вторичному тромбофилитическому состоянию, гепаринорезистентности, повышению в крови белков острой фазы.
 3. Тромбинемия, которая подтверждается этаноловым, протаминсульфатным тестом, ортофенантролиновым. 4. Повышение уровня фактора Виллебранда, отражающего тяжесть и распространенность поражения эндотелия сосудов.
3. Тромбинемия, которая подтверждается этаноловым, протаминсульфатным тестом, ортофенантролиновым. 4. Повышение уровня фактора Виллебранда, отражающего тяжесть и распространенность поражения эндотелия сосудов.
 5. Депрессия фибринолиза. 6. Кишечное кровотечение, гематурия являются следствием некротических изменений, дезорганизации сосудистой стенки.
5. Депрессия фибринолиза. 6. Кишечное кровотечение, гематурия являются следствием некротических изменений, дезорганизации сосудистой стенки.
 • • • кожный; суставной; абдоминальный; почечный синдромы; смешанный.
• • • кожный; суставной; абдоминальный; почечный синдромы; смешанный.
 Кожный: множественной симметрично расположенной папулезно - геморрагической сыпью на передней поверхности голеней, вокруг голеностопных и коленных суставов. Не исчезает при надавливании, оставляет пигментные пятна.
Кожный: множественной симметрично расположенной папулезно - геморрагической сыпью на передней поверхности голеней, вокруг голеностопных и коленных суставов. Не исчезает при надавливании, оставляет пигментные пятна.
 Суставной (второй по частоте): • летучие боли разной интенсивности в крупных суставах; чаще поражаются голеностопные суставы, коленные и локтевые, редко - суставы кисти и позвоночника; • может возникать припухлость, сглаженность; • купируется за 3 - 6 дней.
Суставной (второй по частоте): • летучие боли разной интенсивности в крупных суставах; чаще поражаются голеностопные суставы, коленные и локтевые, редко - суставы кисти и позвоночника; • может возникать припухлость, сглаженность; • купируется за 3 - 6 дней.
 Абдоминальный (50 - 70 % детей): • сильные, схваткообразные локализованные боли в животе; • тошнота, рвота, кишечное кровотечение, обусловленное тромбозами микрососудов и некротическими изменениями слизистой оболочки кишечника.
Абдоминальный (50 - 70 % детей): • сильные, схваткообразные локализованные боли в животе; • тошнота, рвота, кишечное кровотечение, обусловленное тромбозами микрососудов и некротическими изменениями слизистой оболочки кишечника.
 Диспепсическим синдромом: тошнотой, рвотой, задержкой стула. Почечный синдром - встречается у 1/4 1/2 больных. ХПН составляет 20 - 30 %. По клиническим проявлениям выделяют: гематурический, нефротический, смешанный и быстропрогрессирующий варианты нефрита.
Диспепсическим синдромом: тошнотой, рвотой, задержкой стула. Почечный синдром - встречается у 1/4 1/2 больных. ХПН составляет 20 - 30 %. По клиническим проявлениям выделяют: гематурический, нефротический, смешанный и быстропрогрессирующий варианты нефрита.
 Наиболее чаще встречается гематурическая форма, которая характеризуется макро- и микрогематурией без нарушения функции почек. Чаще появляется на 2 - 3 неделе с момента начала заболевания. Другие варианты нефрита проявляются протеинурией, цилиндрурией, гипопротеринемией, гипоальбуминемией, гиперхолесте-ринемией. Повышение артериального давления встречается крайне редко.
Наиболее чаще встречается гематурическая форма, которая характеризуется макро- и микрогематурией без нарушения функции почек. Чаще появляется на 2 - 3 неделе с момента начала заболевания. Другие варианты нефрита проявляются протеинурией, цилиндрурией, гипопротеринемией, гипоальбуминемией, гиперхолесте-ринемией. Повышение артериального давления встречается крайне редко.
 Клиника: - ОАК обычно в пределах нормы, однако при абдоминальном синдроме нейтрофильный лейкоцитоз со сдвигом формулы влево, при кровотечении постгеморрагическая анемия; - общий анализ мочи для исключения поражения почек; - б/х анализ крови с определением креатинина, мочевины, белка и др.
Клиника: - ОАК обычно в пределах нормы, однако при абдоминальном синдроме нейтрофильный лейкоцитоз со сдвигом формулы влево, при кровотечении постгеморрагическая анемия; - общий анализ мочи для исключения поражения почек; - б/х анализ крови с определением креатинина, мочевины, белка и др.
 Гемостазиограмма (коагулограмма): АПТВ, этаноловый, протамисульфатный тест, ортофенантролиновый, ПДФ, РФМК, ФА, АТ III, фактор Виллебранда, адгезивноагрегационная функция тромбоцитов.
Гемостазиограмма (коагулограмма): АПТВ, этаноловый, протамисульфатный тест, ортофенантролиновый, ПДФ, РФМК, ФА, АТ III, фактор Виллебранда, адгезивноагрегационная функция тромбоцитов.
 Госпитализация в стационар. Диета: исключить кофе, какао, шоколад, цитрусовые. Избегать назначения: сульфаниамидов и АБ, если нет очагов инфекции. Не оправдано применение рутина, викасола, хлорида кальция, антигистаминных препаратов.
Госпитализация в стационар. Диета: исключить кофе, какао, шоколад, цитрусовые. Избегать назначения: сульфаниамидов и АБ, если нет очагов инфекции. Не оправдано применение рутина, викасола, хлорида кальция, антигистаминных препаратов.
 ГКС усиливают гиперкоагуляцию, вызывают депрессию фибринолиза. Показаны при молнеиносных формах в дозе 15 - 20 мг/кг/сутки в/в и нефротическом синдроме. Дезагреганты: курантил, трентал и нестероидные противовоспалительные препараты.
ГКС усиливают гиперкоагуляцию, вызывают депрессию фибринолиза. Показаны при молнеиносных формах в дозе 15 - 20 мг/кг/сутки в/в и нефротическом синдроме. Дезагреганты: курантил, трентал и нестероидные противовоспалительные препараты.
 Курантил в дозе 2 - 4 мг/кг/сутки подавляет первую волну агрегации тромбоцитов, индуцированную АДФ, коллагеном и адреналином. Трентал ингибирует флсфодиэстеразу в тромбоцитах и эритроцитах, ослабляет агрегацию эритроцитов, расширяет микрососуды, улучшает микроциркуляцию, снабжение тканей кислородом. Доза 2 - 3 мг/кг/сутки.
Курантил в дозе 2 - 4 мг/кг/сутки подавляет первую волну агрегации тромбоцитов, индуцированную АДФ, коллагеном и адреналином. Трентал ингибирует флсфодиэстеразу в тромбоцитах и эритроцитах, ослабляет агрегацию эритроцитов, расширяет микрососуды, улучшает микроциркуляцию, снабжение тканей кислородом. Доза 2 - 3 мг/кг/сутки.
 Индометацин блокирует циклооксигеназу тромбоцитов и снижает выработку тромбоксана А 2 - мощного индуктора агрегации. Доза 2 - 4 мг/кг/сутки. Длительность 10 - 14 дней. Лучший эффект наблюдается при сочетанном применении препаратов: курантил + трентал, курантил + индометацин. Хороший дезагрегационный эффект наблюдается при назначении тиклида в дозе 200 мг/сутки.
Индометацин блокирует циклооксигеназу тромбоцитов и снижает выработку тромбоксана А 2 - мощного индуктора агрегации. Доза 2 - 4 мг/кг/сутки. Длительность 10 - 14 дней. Лучший эффект наблюдается при сочетанном применении препаратов: курантил + трентал, курантил + индометацин. Хороший дезагрегационный эффект наблюдается при назначении тиклида в дозе 200 мг/сутки.
 Гепарин показания: 1) наличие рецидивирующей сливной сыпи, абдоминального и почечного синдромов; 2) наличие гиперкоагуляционного синдрома; 3) положительные паракоагуляционные тесты.
Гепарин показания: 1) наличие рецидивирующей сливной сыпи, абдоминального и почечного синдромов; 2) наличие гиперкоагуляционного синдрома; 3) положительные паракоагуляционные тесты.
 Стартовая доза гепарина - 400 Ед/кг/сутки, при отсутствии эффекта дозу повышают ступенеобразно по 100 Ед/сутки до 700 - 800 Ед/сутки. Оценивают эффективность: а) улучшение клинического состояния; б) по коагулограмме: гипокоагуляция.
Стартовая доза гепарина - 400 Ед/кг/сутки, при отсутствии эффекта дозу повышают ступенеобразно по 100 Ед/сутки до 700 - 800 Ед/сутки. Оценивают эффективность: а) улучшение клинического состояния; б) по коагулограмме: гипокоагуляция.
 При неэффективности гепарина плазмаферез, трансфузии СЗП + гепарин (1 Ед гепарина на 1 мл СЗП) 10 - 15 мл/кг/сутки. Никотиновую кислоту и ее производные.
При неэффективности гепарина плазмаферез, трансфузии СЗП + гепарин (1 Ед гепарина на 1 мл СЗП) 10 - 15 мл/кг/сутки. Никотиновую кислоту и ее производные.


