Менингиты и энцефалиты.ppt
- Количество слайдов: 70
 д. м. н. Евзельман М. А.
д. м. н. Евзельман М. А.
 Вопросы: 1. Классификация менингитов? 2. Клиника менингитов? 3. Показатели ликвора при менингитах?
Вопросы: 1. Классификация менингитов? 2. Клиника менингитов? 3. Показатели ликвора при менингитах?
 В структуре общей патологии нервной системы удельный вес инфекций составляет около 40%. При этом менингиты и менингоэнцефалиты являются наиболее частыми клиническими формами нейроинфекционных заболеваний. Помимо этого актуальность проблемы определяется: частым тяжелым и осложненным течением заболеваний; высокими показателями летальности при некоторых нозологических формах; расширением спектра этиопатогенов, вызывающих менингиты и энцефалиты; ростом резистентности основных возбудителей бактериальных менингитов к наиболее распространенным антибиотикам.
В структуре общей патологии нервной системы удельный вес инфекций составляет около 40%. При этом менингиты и менингоэнцефалиты являются наиболее частыми клиническими формами нейроинфекционных заболеваний. Помимо этого актуальность проблемы определяется: частым тяжелым и осложненным течением заболеваний; высокими показателями летальности при некоторых нозологических формах; расширением спектра этиопатогенов, вызывающих менингиты и энцефалиты; ростом резистентности основных возбудителей бактериальных менингитов к наиболее распространенным антибиотикам.
 Менингит - полиэтиологическое инфекционное заболевание, характеризующееся воспалением мягкой мозговой оболочки и сопровождающееся общей инфекционной интоксикацией, синдромом повышенного внутричерепного давления (ВЧД), менингиальным синдромом, а также воспалительными изменениями ликвора (ЦСЖ).
Менингит - полиэтиологическое инфекционное заболевание, характеризующееся воспалением мягкой мозговой оболочки и сопровождающееся общей инфекционной интоксикацией, синдромом повышенного внутричерепного давления (ВЧД), менингиальным синдромом, а также воспалительными изменениями ликвора (ЦСЖ).
 Классификация 1. Первичные менингиты и вторичные менингиты. 2. Гнойные менингиты и серозные менингиты. 3. По расшифрованной этиологии: v менигококковый v пневмококковый v вызванный протеем v кишечной палочкой v синегнойной палочкой и др.
Классификация 1. Первичные менингиты и вторичные менингиты. 2. Гнойные менингиты и серозные менингиты. 3. По расшифрованной этиологии: v менигококковый v пневмококковый v вызванный протеем v кишечной палочкой v синегнойной палочкой и др.
 Клиническая картина Воспаления мягких мозговых оболочек включает три группы симптомов: 1) общеинфекционный 2) менингеальный 3) общемозговой синдром.
Клиническая картина Воспаления мягких мозговых оболочек включает три группы симптомов: 1) общеинфекционный 2) менингеальный 3) общемозговой синдром.
 Общеинфекционный синдром 1) Лихорадка 2) Слабость 3) Недомогание 4) Ознобление 5) Гиперемия 6) Тахикардия 7) Воспалительная картина крови
Общеинфекционный синдром 1) Лихорадка 2) Слабость 3) Недомогание 4) Ознобление 5) Гиперемия 6) Тахикардия 7) Воспалительная картина крови
 Менингеальный синдром § § § головная боль общая гиперестезия менингеальная поза «легавой собаки» ригидность затылочных мышц специфические симптомы
Менингеальный синдром § § § головная боль общая гиперестезия менингеальная поза «легавой собаки» ригидность затылочных мышц специфические симптомы
 Специфические симптомы Брудзинского верхний — сгибание ног в коленных и тазобедренных суставах при пассивном наклоне головы к груди; Брудзинского средний — то же сгибание в коленях при надавливании на лонное сочленение; Брудзинского нижний — сгибание ноги при попытке пассивного приведения к животу согнутой в колене другой ноги; Кернига — невозможность разогнуть ногу в коленном суставе у больного, лежащего на спине с согнутыми под прямым углом ногами в коленных и тазобедренных суставах; Бехтерева — при вызывании симптома Кернига отмечается сгибание второй ноги (перекрестный симптом); Гийена — сдавление четырехглавой мышцы бедра приводит к сгибанию другой ноги.
Специфические симптомы Брудзинского верхний — сгибание ног в коленных и тазобедренных суставах при пассивном наклоне головы к груди; Брудзинского средний — то же сгибание в коленях при надавливании на лонное сочленение; Брудзинского нижний — сгибание ноги при попытке пассивного приведения к животу согнутой в колене другой ноги; Кернига — невозможность разогнуть ногу в коленном суставе у больного, лежащего на спине с согнутыми под прямым углом ногами в коленных и тазобедренных суставах; Бехтерева — при вызывании симптома Кернига отмечается сгибание второй ноги (перекрестный симптом); Гийена — сдавление четырехглавой мышцы бедра приводит к сгибанию другой ноги.
 Малый менингеальный синдром Светобоязнь § Болезненность при надавливании на глазные яблоки и верхние тригеминальные точки § Гиперестезия участков кожи головы и лица § Усиление вегетативно-сосудистых рефлексов § Угасание корнеальных рефлексов § Расширение сосудов склер § Болезненность в области перкуссии §
Малый менингеальный синдром Светобоязнь § Болезненность при надавливании на глазные яблоки и верхние тригеминальные точки § Гиперестезия участков кожи головы и лица § Усиление вегетативно-сосудистых рефлексов § Угасание корнеальных рефлексов § Расширение сосудов склер § Болезненность в области перкуссии §
 Общемозговой синдром v v Головная боль, головокружение Угнетение сознания Тошнота, рвота Психомоторное возбуждение
Общемозговой синдром v v Головная боль, головокружение Угнетение сознания Тошнота, рвота Психомоторное возбуждение
 Симптомы локального раздражения 1) гипер-, а затем гипорефлексия 2) появление пирамидной недостаточности 3) угнетение брюшных рефлексов 4) иногда поражение отдельных корешков черепно-мозговых нервов.
Симптомы локального раздражения 1) гипер-, а затем гипорефлексия 2) появление пирамидной недостаточности 3) угнетение брюшных рефлексов 4) иногда поражение отдельных корешков черепно-мозговых нервов.
 Переход воспалительного процесса на эпендиму желудочков мозга являет собой новое патологическое состояние — гнойный эпендиматит, клиника которого связана с резким ухудшением состояния больного, углублением расстройства сознания, нарушением позных рефлексов, развитием судорожного синдрома.
Переход воспалительного процесса на эпендиму желудочков мозга являет собой новое патологическое состояние — гнойный эпендиматит, клиника которого связана с резким ухудшением состояния больного, углублением расстройства сознания, нарушением позных рефлексов, развитием судорожного синдрома.
 Менингит может быть диагностирован клинически, но подтвержден с помощью люмбальной пункции, которую следует выполнять после исключения внутричерепной гипертензии (по застою на глазном дне).
Менингит может быть диагностирован клинически, но подтвержден с помощью люмбальной пункции, которую следует выполнять после исключения внутричерепной гипертензии (по застою на глазном дне).
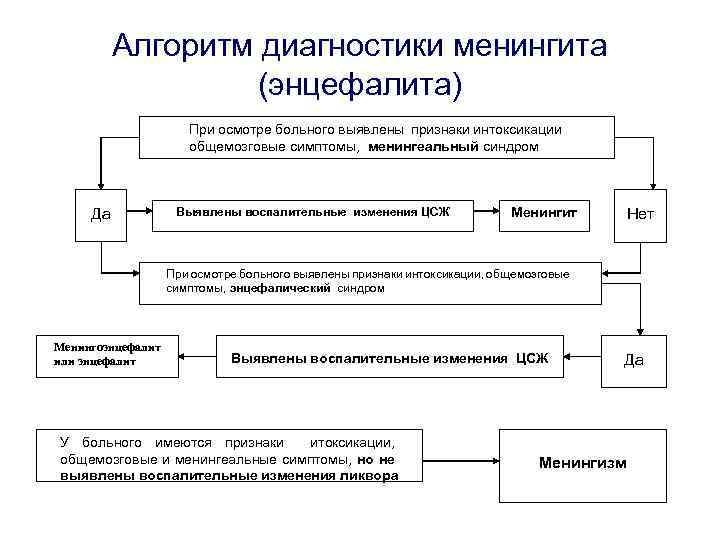 Алгоритм диагностики менингита (энцефалита) При осмотре больного выявлены признаки интоксикации общемозговые симптомы, менингеальный синдром Да Выявлены воспалительные изменения ЦСЖ Нет Менингит При осмотре больного выявлены признаки интоксикации, общемозговые симптомы, энцефалический синдром Менингоэнцефалит или энцефалит Выявлены воспалительные изменения ЦСЖ У больного имеются признаки итоксикации, общемозговые и менингеальные симптомы, но не выявлены воспалительные изменения ликвора Да Менингизм
Алгоритм диагностики менингита (энцефалита) При осмотре больного выявлены признаки интоксикации общемозговые симптомы, менингеальный синдром Да Выявлены воспалительные изменения ЦСЖ Нет Менингит При осмотре больного выявлены признаки интоксикации, общемозговые симптомы, энцефалический синдром Менингоэнцефалит или энцефалит Выявлены воспалительные изменения ЦСЖ У больного имеются признаки итоксикации, общемозговые и менингеальные симптомы, но не выявлены воспалительные изменения ликвора Да Менингизм
 Основные синдромы клинической картины менингита: Синдром общей интоксикации. Синдром повышенного внутри черепного давления. Синдром отека и набухания головного мозга. Менингиальный синдром. Энцефалический синдром. Синдром воспалительных изменений ЦСЖ.
Основные синдромы клинической картины менингита: Синдром общей интоксикации. Синдром повышенного внутри черепного давления. Синдром отека и набухания головного мозга. Менингиальный синдром. Энцефалический синдром. Синдром воспалительных изменений ЦСЖ.
 Этиология и патофизиология Инфицирование чаще происходит гематогенным путем, источником служат слизистые оболочки(носоглотки, дыхательных путей, ЖКТ, половых органов), возможно также контактное распространение инфекции(при среднем отите, переломе костей черепа).
Этиология и патофизиология Инфицирование чаще происходит гематогенным путем, источником служат слизистые оболочки(носоглотки, дыхательных путей, ЖКТ, половых органов), возможно также контактное распространение инфекции(при среднем отите, переломе костей черепа).
 Показатели и параметры ЦСЖ в норме Показатели и параметры ЦСЖ Цвет, прозрачность Давление ЦСЖ в положении Норма Бесцветная, прозрачные «лежа» 100 – 200 мм вод. ст. «сидя» 200 – 300 мм. вод. ст. Цитоз (количество клеток) 0 -3 -6 в 1 мкл или 0 -3 -6* 106 / л Клеточный состав (плеоцитоз) Лимфоциты Содержание белка 0, 10 – 0, 33 г/ Содержание глюкозы 2 – 3 ммоль / л (1/2 содержания в крови) Содержание хлоридов 169, 2 - 225, 6 ммоль/л
Показатели и параметры ЦСЖ в норме Показатели и параметры ЦСЖ Цвет, прозрачность Давление ЦСЖ в положении Норма Бесцветная, прозрачные «лежа» 100 – 200 мм вод. ст. «сидя» 200 – 300 мм. вод. ст. Цитоз (количество клеток) 0 -3 -6 в 1 мкл или 0 -3 -6* 106 / л Клеточный состав (плеоцитоз) Лимфоциты Содержание белка 0, 10 – 0, 33 г/ Содержание глюкозы 2 – 3 ммоль / л (1/2 содержания в крови) Содержание хлоридов 169, 2 - 225, 6 ммоль/л
 Острые церебральные осложнения 1) 2) 3) 4) 5) 6) Отек и набухание головного мозга Церебральный инфаркт Субдуральный выпад с исходным в эмпиему Окклюзия a. carotis interna Ветрикулит Синдром неадекватной экскреции АДГ
Острые церебральные осложнения 1) 2) 3) 4) 5) 6) Отек и набухание головного мозга Церебральный инфаркт Субдуральный выпад с исходным в эмпиему Окклюзия a. carotis interna Ветрикулит Синдром неадекватной экскреции АДГ
 Острые экстрацеребральные осложнения: Шок ДВС-синдром. Геморрагический синдром. Дегидротация. Гипогликемия. Органные поражения(пневмония, перикардит и др. ) Стресс-поражения ЖКТ(острые язвы желудка, геморрагический гастрит)
Острые экстрацеребральные осложнения: Шок ДВС-синдром. Геморрагический синдром. Дегидротация. Гипогликемия. Органные поражения(пневмония, перикардит и др. ) Стресс-поражения ЖКТ(острые язвы желудка, геморрагический гастрит)
 Бактериальные менингиты Менингококковый менингит Пневмококковый менингит Стафилококковый менингит Стрептококковый менингит Менингит, вызванный синегнойной палочкой Менингит, вызванный бактериями семейства Enterobacteriaceae Листериозный менингит
Бактериальные менингиты Менингококковый менингит Пневмококковый менингит Стафилококковый менингит Стрептококковый менингит Менингит, вызванный синегнойной палочкой Менингит, вызванный бактериями семейства Enterobacteriaceae Листериозный менингит
 Диагностический признак бактериального гнойного менингита 1. 2. 3. 4. 5. Начало. Интоксикация. Головная боль. 1. Менингиальный синдром. Патологическая очаговая симптоматика. 4. 2. 3. 5. Острое. Ярко выражена. Разлитая, сильная, нарастающая по интенсивности. Ярко выражен. Возможна в остром периоде, регрессирует на фоне терапии.
Диагностический признак бактериального гнойного менингита 1. 2. 3. 4. 5. Начало. Интоксикация. Головная боль. 1. Менингиальный синдром. Патологическая очаговая симптоматика. 4. 2. 3. 5. Острое. Ярко выражена. Разлитая, сильная, нарастающая по интенсивности. Ярко выражен. Возможна в остром периоде, регрессирует на фоне терапии.
 6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Норма. 7. Высокое 8. Тысячи клеток в 1 мкл, нейтрофильный 9. Повышен 10. Клеточно-белковый или отсутствует 11. Без смещения 12. КТ (МРТ) признаки внутричерепной гипертензии.
6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Норма. 7. Высокое 8. Тысячи клеток в 1 мкл, нейтрофильный 9. Повышен 10. Клеточно-белковый или отсутствует 11. Без смещения 12. КТ (МРТ) признаки внутричерепной гипертензии.
 Серозные (вирусные) бактериальные менингиты Возбудители серозного менингита: 1) энтеровирусы 2) вирус эпидемического паротита 3) вирус лимфоцитарного хориоменингита 4) вирус простого герпеса 5) вирус клещевого энцефалита
Серозные (вирусные) бактериальные менингиты Возбудители серозного менингита: 1) энтеровирусы 2) вирус эпидемического паротита 3) вирус лимфоцитарного хориоменингита 4) вирус простого герпеса 5) вирус клещевого энцефалита
 Симптоматика Клиническая картина отличается от бактериального менингита меньшей выраженностью симптомов и отсутствием признаков дисфункции головного мозга. Головная боль. Менингизм. Лихорадка(часто субфебрильная). Тошнота/рвота. Фотофобия. Слабость. Миалгия.
Симптоматика Клиническая картина отличается от бактериального менингита меньшей выраженностью симптомов и отсутствием признаков дисфункции головного мозга. Головная боль. Менингизм. Лихорадка(часто субфебрильная). Тошнота/рвота. Фотофобия. Слабость. Миалгия.
 Поздние осложнения и резидуальные явления: Гидроцефалия. Кистозно-слипчивый арахноидит. Эпиприпадки. Глухота. Атаксия. Кортикальная слепота. Атрофия зрительного нерва. Дисфункция передней доли гипофиза. Абсцесс головного мозга. Неврологический дефицит. Психический дефицит. Несахарный диабет. Нозокомиальные органные поражения.
Поздние осложнения и резидуальные явления: Гидроцефалия. Кистозно-слипчивый арахноидит. Эпиприпадки. Глухота. Атаксия. Кортикальная слепота. Атрофия зрительного нерва. Дисфункция передней доли гипофиза. Абсцесс головного мозга. Неврологический дефицит. Психический дефицит. Несахарный диабет. Нозокомиальные органные поражения.









 Клинико-инструментальное обследование 1. Рентгенография органов грудной полости, черепа и околоносовых пазух (синусов). 2. Осмотр ЛОР-органов и выполнение диагностических назначений ЛОР-врача. 3. Осмотр глазного дна и выполнение диагностических назначений окулиста. 4. Осмотр невропатолога и выполнение его диагностических назначений. 5. ЭХО-исследование головного мозга, при наличии показаний — осмотр нейрохирурга и выполнение его диагностических назначений. 6. ЭКГ-исследование. 7. Анализ спинномозговой жидкости.
Клинико-инструментальное обследование 1. Рентгенография органов грудной полости, черепа и околоносовых пазух (синусов). 2. Осмотр ЛОР-органов и выполнение диагностических назначений ЛОР-врача. 3. Осмотр глазного дна и выполнение диагностических назначений окулиста. 4. Осмотр невропатолога и выполнение его диагностических назначений. 5. ЭХО-исследование головного мозга, при наличии показаний — осмотр нейрохирурга и выполнение его диагностических назначений. 6. ЭКГ-исследование. 7. Анализ спинномозговой жидкости.
 Дифференциальная диагностика Бактериальный эндокардит. Гнойный синусит. Ангиогенный сепсис. Субарахноидальное кровоизлияние. ОНМК. Внутричерепная гематома. Абсцесс головного мозга. Остеомиелит позвонков. Опухоли головного мозга и мозговых оболочек. Хроническая прогрессирующая ДЭП.
Дифференциальная диагностика Бактериальный эндокардит. Гнойный синусит. Ангиогенный сепсис. Субарахноидальное кровоизлияние. ОНМК. Внутричерепная гематома. Абсцесс головного мозга. Остеомиелит позвонков. Опухоли головного мозга и мозговых оболочек. Хроническая прогрессирующая ДЭП.
 Диагностический признак абсцесса головного мозга 2. Начало. Интоксикация. 3. Головная боль. 1. 2. 3. 4. 4. 5. Менингиальный синдром. Патологическая очаговая симптоматика. 5. Постепенное. Умеренная, характерно снижение аппетита. Локализованная, умеренная, периоди-ческая. Умеренный. Типична, прогрессирует на фоне лечения.
Диагностический признак абсцесса головного мозга 2. Начало. Интоксикация. 3. Головная боль. 1. 2. 3. 4. 4. 5. Менингиальный синдром. Патологическая очаговая симптоматика. 5. Постепенное. Умеренная, характерно снижение аппетита. Локализованная, умеренная, периоди-ческая. Умеренный. Типична, прогрессирует на фоне лечения.
 6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Отек на стороне абсцесса. 7. Норма или повышено незначительно. 8. 10 -200 клеток в 1 мкл, смешенный. 9. Значительно повышен. 10. Белково-клеточная, нарастает в динамике. 11. Возможно смещение срединных структур. 12. Очаговые изменения, часто- капсульное образование
6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Отек на стороне абсцесса. 7. Норма или повышено незначительно. 8. 10 -200 клеток в 1 мкл, смешенный. 9. Значительно повышен. 10. Белково-клеточная, нарастает в динамике. 11. Возможно смещение срединных структур. 12. Очаговые изменения, часто- капсульное образование
 Диагностический признак внутричерепной гематомы 1. 2. 3. 4. 5. Черепно-мозговая травма в анмнезе. Интоксикация. Головная боль. Менингиальный синдром. Патологическая очаговая симптоматика. 1. Часто. 2. Отсутствует, возможны общемозговые фенонемы. Умеренная в начале, в динамике- нарастает. Умеренный. 3. 4. 5. Типична, торпидна к проводимой тервапии.
Диагностический признак внутричерепной гематомы 1. 2. 3. 4. 5. Черепно-мозговая травма в анмнезе. Интоксикация. Головная боль. Менингиальный синдром. Патологическая очаговая симптоматика. 1. Часто. 2. Отсутствует, возможны общемозговые фенонемы. Умеренная в начале, в динамике- нарастает. Умеренный. 3. 4. 5. Типична, торпидна к проводимой тервапии.
 6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Возможен отек на стороне гематомы. 7. Норма или незначительно повышено. 8. 10 -200 клеток в 1 мкл, смешенный, эритроциты. ЦСЖ кровянистая или желтая. 9. Повышен или норма. 10. отсутствует. 11. Смещение срединных структур. 12. Очаговые изменения- наличие участков ишемии или гематомы.
6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Возможен отек на стороне гематомы. 7. Норма или незначительно повышено. 8. 10 -200 клеток в 1 мкл, смешенный, эритроциты. ЦСЖ кровянистая или желтая. 9. Повышен или норма. 10. отсутствует. 11. Смещение срединных структур. 12. Очаговые изменения- наличие участков ишемии или гематомы.
 Диагностический признак опухоли головного мозга. 1. Ближайший анамнез. 1. 2. Интоксикация. 2. 3. Головная боль. 3. 4. Менингиальный синдром. Патологическая очаговая симптоматика. 4. 5. Чаще не изменен или онкологический. Отсутствует, возможны общемозговые феномены и «лобные» симптомы. Умеренная в начале, затем нарастает. Часто отсутствует. Типична, торпидна к проводимой терапии, нарастает, возможен судорожный синдром.
Диагностический признак опухоли головного мозга. 1. Ближайший анамнез. 1. 2. Интоксикация. 2. 3. Головная боль. 3. 4. Менингиальный синдром. Патологическая очаговая симптоматика. 4. 5. Чаще не изменен или онкологический. Отсутствует, возможны общемозговые феномены и «лобные» симптомы. Умеренная в начале, затем нарастает. Часто отсутствует. Типична, торпидна к проводимой терапии, нарастает, возможен судорожный синдром.
 6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Возможен отек и застой на стороне опухоли. 7. Норма или незначительно повышено. 8. Нормальный цитоз, возможно обнаружение эритроцитов, атипичных клеток. ЦСЖ бесцветная, при распаде опухоли- кровянистая. 9. повышен. 10. Отсутствует на ранних сроках, затем белково-клеточная диссоциация. 11. Часто без смещения. 12. Признаки объемного образования.
6. Глазное дно. 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. Воспалительная диссоциация ЦСЖ. 11. ЭХО-графия ГМ. 12. КТ и МРТ головного мозга. 6. Возможен отек и застой на стороне опухоли. 7. Норма или незначительно повышено. 8. Нормальный цитоз, возможно обнаружение эритроцитов, атипичных клеток. ЦСЖ бесцветная, при распаде опухоли- кровянистая. 9. повышен. 10. Отсутствует на ранних сроках, затем белково-клеточная диссоциация. 11. Часто без смещения. 12. Признаки объемного образования.
 Диагностический признак ОНМК 1. 2. 3. 4. 5. 6. Возраст. Предшествующие заболевания. Предвестники. Интоксикационный синдром. Головная боль. Сроки развития заболевания. 1. 2. 3. 4. 5. 6. Чаще старше 50 лет. ИБС, артериальная гипертензия, стрессы, физическое перенапряжение Головная боль, подъем АД. Общий дискомфорт. Отсутствует. Непостоянная. Минуты или часы.
Диагностический признак ОНМК 1. 2. 3. 4. 5. 6. Возраст. Предшествующие заболевания. Предвестники. Интоксикационный синдром. Головная боль. Сроки развития заболевания. 1. 2. 3. 4. 5. 6. Чаще старше 50 лет. ИБС, артериальная гипертензия, стрессы, физическое перенапряжение Головная боль, подъем АД. Общий дискомфорт. Отсутствует. Непостоянная. Минуты или часы.
 7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. ЭХО-графия ГМ. 11. КТ и МРТ головного мозга 7. нормальное, иногда повышено. 8. лимфоцитарный, реже смешенный, возможен эритроцитарный. Вид ликвора прозрачный или «клюквенный морс» . 9. Чаще норма. 10. При геморрагическом возможно смещение. 11. Характерно наличие очаговых измененийучастков ишемии или гематомы.
7. Давление ЦСЖ. 8. Плеоцитоз ЦСЖ, цвет ЦСЖ. 9. Белок ЦСЖ. 10. ЭХО-графия ГМ. 11. КТ и МРТ головного мозга 7. нормальное, иногда повышено. 8. лимфоцитарный, реже смешенный, возможен эритроцитарный. Вид ликвора прозрачный или «клюквенный морс» . 9. Чаще норма. 10. При геморрагическом возможно смещение. 11. Характерно наличие очаговых измененийучастков ишемии или гематомы.
 Энцефалит - полиэтиологическое инфекционное заболевание, преимущественно вирусной этиологии, характеризующееся поражением вещества головного и (или) спинного мозга (миелит) и сопровождающееся синдромом общей инфекционной интоксикации, повышением ВЧД, энцефалическим синдромом и, как правило, синдромом воспалительных изменений ликвора.
Энцефалит - полиэтиологическое инфекционное заболевание, преимущественно вирусной этиологии, характеризующееся поражением вещества головного и (или) спинного мозга (миелит) и сопровождающееся синдромом общей инфекционной интоксикации, повышением ВЧД, энцефалическим синдромом и, как правило, синдромом воспалительных изменений ликвора.







 ЛЕЧЕНИЕ МЕНИНГИТОВ И ЭНЦЕФАЛИТОВ своевременная и полная диагностика как заболевания, так и состояния больного на момент поступления и в динамике; проведение соответствующих и адекватных лечебных мероприятий при постановке диагноза «менингит» ; индивидуальный подход к терапии с учетом диагноза основного заболевания, его тяжести и сопутствующей патологии; комплексность при проведении этиотропной и патогенетической терапии, симптоматической и восстановительной терапии, а также реабилитационных мероприятий; при вторичных бактериальных менингитах — полная санация первичного гнойного очага.
ЛЕЧЕНИЕ МЕНИНГИТОВ И ЭНЦЕФАЛИТОВ своевременная и полная диагностика как заболевания, так и состояния больного на момент поступления и в динамике; проведение соответствующих и адекватных лечебных мероприятий при постановке диагноза «менингит» ; индивидуальный подход к терапии с учетом диагноза основного заболевания, его тяжести и сопутствующей патологии; комплексность при проведении этиотропной и патогенетической терапии, симптоматической и восстановительной терапии, а также реабилитационных мероприятий; при вторичных бактериальных менингитах — полная санация первичного гнойного очага.
 Рациональная схема антибиотикотерапии предполагает использование комбинированных путей введения препаратов. 1)парентеральный - внутривенный, внутримышечный 2) введение в ликвор - интратекальный (эндолюмбальный, интравентрикулярный, введение в дренаж, субокципитальный) 3)регионарное введение: а) длительная внутриартериальная (интракаротидная) инфузия при дренировании поверхностной височной артерии до уровня бифуркации общей сонной артерии и введение препаратов при помощи инфузомата.
Рациональная схема антибиотикотерапии предполагает использование комбинированных путей введения препаратов. 1)парентеральный - внутривенный, внутримышечный 2) введение в ликвор - интратекальный (эндолюмбальный, интравентрикулярный, введение в дренаж, субокципитальный) 3)регионарное введение: а) длительная внутриартериальная (интракаротидная) инфузия при дренировании поверхностной височной артерии до уровня бифуркации общей сонной артерии и введение препаратов при помощи инфузомата.
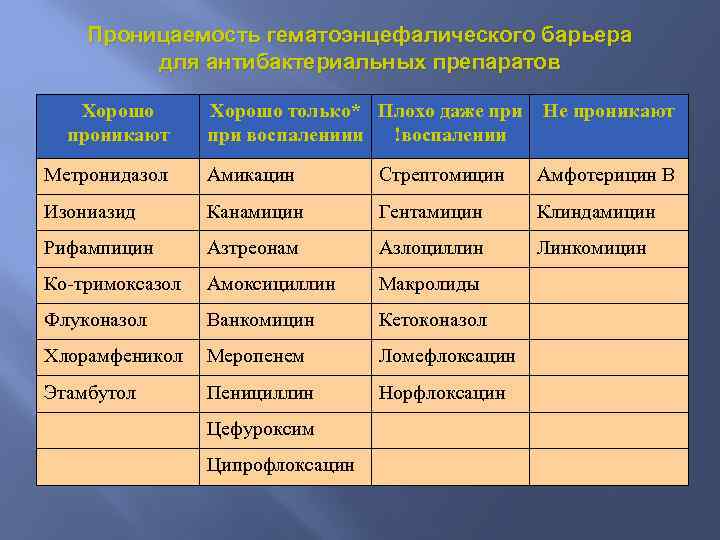 Проницаемость гематоэнцефалического барьера для антибактериальных препаратов Хорошо проникают Хорошо только* Плохо даже при воспалениии !воспалении Не проникают Метронидазол Амикацин Стрептомицин Амфотерицин В Изониазид Канамицин Гентамицин Клиндамицин Рифампицин Азтреонам Азлоциллин Линкомицин Ко-тримоксазол Амоксициллин Макролиды Флуконазол Ванкомицин Кетоконазол Хлорамфеникол Меропенем Ломефлоксацин Этамбутол Пенициллин Норфлоксацин Цефуроксим Ципрофлоксацин
Проницаемость гематоэнцефалического барьера для антибактериальных препаратов Хорошо проникают Хорошо только* Плохо даже при воспалениии !воспалении Не проникают Метронидазол Амикацин Стрептомицин Амфотерицин В Изониазид Канамицин Гентамицин Клиндамицин Рифампицин Азтреонам Азлоциллин Линкомицин Ко-тримоксазол Амоксициллин Макролиды Флуконазол Ванкомицин Кетоконазол Хлорамфеникол Меропенем Ломефлоксацин Этамбутол Пенициллин Норфлоксацин Цефуроксим Ципрофлоксацин
 Цефалоспорины III поколения - цефотаксим, цефтриаксон, цефтазидим. Цефотаксим (клафоран) по 2 г в/м (каждые 6 -8 ч) Цефтриаксон (роцефин, лонгацеф) по 2 г в/м (каждые 8 -12 ч) Цефтазидим (фортум, кефадим) 2 г в/м (каждые 8 ч) Схема комбинированной антибиотикотерапии при менингитах: ЦФ III + аминогликозид или ЦФ III + рифампицин ± ванкомицин
Цефалоспорины III поколения - цефотаксим, цефтриаксон, цефтазидим. Цефотаксим (клафоран) по 2 г в/м (каждые 6 -8 ч) Цефтриаксон (роцефин, лонгацеф) по 2 г в/м (каждые 8 -12 ч) Цефтазидим (фортум, кефадим) 2 г в/м (каждые 8 ч) Схема комбинированной антибиотикотерапии при менингитах: ЦФ III + аминогликозид или ЦФ III + рифампицин ± ванкомицин
 Карбапенемы: тиенам (имипенем + циластатин) и меропенем. Рекомендуемые дозы карбапенемов: взрослым: имипенем - по 1, 0 г 4 раза в сутки (до 4 г/сутки), меропенем - по 1, 0 -2, 0 г 3 раза в сутки (до 6 г/сутки). детям в возрасте от 3 мес до 12 лет: меропенем - по 40 мг/кг 3 раза в сутки.
Карбапенемы: тиенам (имипенем + циластатин) и меропенем. Рекомендуемые дозы карбапенемов: взрослым: имипенем - по 1, 0 г 4 раза в сутки (до 4 г/сутки), меропенем - по 1, 0 -2, 0 г 3 раза в сутки (до 6 г/сутки). детям в возрасте от 3 мес до 12 лет: меропенем - по 40 мг/кг 3 раза в сутки.
 Диоксидин Рекомендуемые дозы диоксидина при внутривенном введении (эмпирическая терапия): взрослым - 0, 5% раствор 0, 6 -0, 9 г в 2 -3 приема ; детям по жизненным показаниям при менингите, сепсисе суточная доза - не более 10 мк/кг внутривенно капельно в 2 приема + бемитил в суточной дозе 20 мг/кг в 2 приема внутрь [35].
Диоксидин Рекомендуемые дозы диоксидина при внутривенном введении (эмпирическая терапия): взрослым - 0, 5% раствор 0, 6 -0, 9 г в 2 -3 приема ; детям по жизненным показаниям при менингите, сепсисе суточная доза - не более 10 мк/кг внутривенно капельно в 2 приема + бемитил в суточной дозе 20 мг/кг в 2 приема внутрь [35].
 Фторхинолоны - ципрофлоксацин, пефлоксацин. Ципрофлоксацин в режиме монотерапии (400 мг 3 раза или 800 мг 2 раза в сутки) или комбинированной антибиотикотерапии парентеральное введение ципрофлоксацина дополняют интратекальным введением 20 мг амикацина в день. Офлоксацин в дозе 400 мг 2 раза в сутки Пефлоксацин в дозе 400 мг 2 -3 раза в сутки или 800 мг 2 раза в сутки
Фторхинолоны - ципрофлоксацин, пефлоксацин. Ципрофлоксацин в режиме монотерапии (400 мг 3 раза или 800 мг 2 раза в сутки) или комбинированной антибиотикотерапии парентеральное введение ципрофлоксацина дополняют интратекальным введением 20 мг амикацина в день. Офлоксацин в дозе 400 мг 2 раза в сутки Пефлоксацин в дозе 400 мг 2 -3 раза в сутки или 800 мг 2 раза в сутки
 Метронидазол Рекомендуемые дозы метронидазола: взрослым - по 500 мг (7, 5 мг/кг) внутривенно 4 раза в сутки (до 4 г в сутки). детям - внутривенно по 15 -35 мг/кг в сутки, разделенная на 2 -3 приема.
Метронидазол Рекомендуемые дозы метронидазола: взрослым - по 500 мг (7, 5 мг/кг) внутривенно 4 раза в сутки (до 4 г в сутки). детям - внутривенно по 15 -35 мг/кг в сутки, разделенная на 2 -3 приема.
 Ванкомицин Рекомендуемые дозы ванкомицина для парентерального введения: взрослым - по 1 г внутривенно каждые 6 -12 ч. детям старше 28 дней - по 15 мг/кг 4 раза в сутки внутривенно
Ванкомицин Рекомендуемые дозы ванкомицина для парентерального введения: взрослым - по 1 г внутривенно каждые 6 -12 ч. детям старше 28 дней - по 15 мг/кг 4 раза в сутки внутривенно
 Рациональный выбор препаратов для введения в ликвор - интратекально Интратекально вводят только определенные антимикробные препараты, оказывающие местное действие: аминогликозиды ванкомицин полимиксин В пенициллина натриевую соль диоксидин Введение антибиотиков в "обход" ГЭБ является высокоэффективным дополнением парентерального применения препаратов и возможностью достижения синергидного взаимодействия оптимальных сочетаний антибиотиков, вводимых комбинированными путями.
Рациональный выбор препаратов для введения в ликвор - интратекально Интратекально вводят только определенные антимикробные препараты, оказывающие местное действие: аминогликозиды ванкомицин полимиксин В пенициллина натриевую соль диоксидин Введение антибиотиков в "обход" ГЭБ является высокоэффективным дополнением парентерального применения препаратов и возможностью достижения синергидного взаимодействия оптимальных сочетаний антибиотиков, вводимых комбинированными путями.
 Аминогликозиды Рекомендуемые дозы при интратекальном введении: гентамицин - по 5 -10 мг/день взрослым. амикацин - по 20 -30 мг/день. нетилмицин - по 15 -20 мг 1 раз в день. стрептомицина хлоркальциевый комплекс - в случае лабораторного подтверждения чувствительности выделенной микрофлоры эндолюмбально вводят 0, 075 -0, 15 г взрослым.
Аминогликозиды Рекомендуемые дозы при интратекальном введении: гентамицин - по 5 -10 мг/день взрослым. амикацин - по 20 -30 мг/день. нетилмицин - по 15 -20 мг 1 раз в день. стрептомицина хлоркальциевый комплекс - в случае лабораторного подтверждения чувствительности выделенной микрофлоры эндолюмбально вводят 0, 075 -0, 15 г взрослым.
 Интратекальное введение: Диоксидин вводят эндолюмбально до 10 мл 0, 5% раствора или 2 -3 мл 1% раствора. Ванкомицин вводят интратекально: взрослым - по 10 -20 мг каждый день или 5 -10 мг через 48 -72 ч. Полимиксин В сульфат вводят в спинномозговой канал только с маркировкой "препарат для инъекций", разведенный в изотоническом растворе натрия хлорида: взрослым - по 5 мг (50 000 ЕД/сутки в объеме 1 -2 мл. 5. Бензилпенициллина натриевую соль вводят эндолюмбально по 50 000 -200 000 ЕД в 5 мл изотонического раствора натрия хлорида.
Интратекальное введение: Диоксидин вводят эндолюмбально до 10 мл 0, 5% раствора или 2 -3 мл 1% раствора. Ванкомицин вводят интратекально: взрослым - по 10 -20 мг каждый день или 5 -10 мг через 48 -72 ч. Полимиксин В сульфат вводят в спинномозговой канал только с маркировкой "препарат для инъекций", разведенный в изотоническом растворе натрия хлорида: взрослым - по 5 мг (50 000 ЕД/сутки в объеме 1 -2 мл. 5. Бензилпенициллина натриевую соль вводят эндолюмбально по 50 000 -200 000 ЕД в 5 мл изотонического раствора натрия хлорида.
 Синдромальное лечение включает: борьбу с гипоксией (в том числе ИВЛ); противошоковую терапию; дезинтоксикационную терапию; дегидратационную и противоотечную терапию; метаболическую и нейровегетативную защиту головного мозга; восполнение энерготрат организма.
Синдромальное лечение включает: борьбу с гипоксией (в том числе ИВЛ); противошоковую терапию; дезинтоксикационную терапию; дегидратационную и противоотечную терапию; метаболическую и нейровегетативную защиту головного мозга; восполнение энерготрат организма.
 Выписка больного из инфекционного стационара на амбулаторное лечение по месту жительства, а также перевод больного по показаниям в другой стационар (в том числе и реабилитационного профиля) возможны при условии определившегося исхода заболевания, нормализации ликворологических параметров, а в случае менингококковой инфекции — 1 -кратном отрицательном результате бактериологического исследования слизи носоглотки на менингококк при условии забора материала не ранее 3 -х суток после окончания антибиотикотерапии.
Выписка больного из инфекционного стационара на амбулаторное лечение по месту жительства, а также перевод больного по показаниям в другой стационар (в том числе и реабилитационного профиля) возможны при условии определившегося исхода заболевания, нормализации ликворологических параметров, а в случае менингококковой инфекции — 1 -кратном отрицательном результате бактериологического исследования слизи носоглотки на менингококк при условии забора материала не ранее 3 -х суток после окончания антибиотикотерапии.
 Необходимым условием максимально полного выздоровления после перенесенного менингита (энцефалита) является проведение комплекса реабилитационных мероприятий и дальнейшее динамическое диспансерное наблюдение за больным. Основными общими принципами реабилитации являются:
Необходимым условием максимально полного выздоровления после перенесенного менингита (энцефалита) является проведение комплекса реабилитационных мероприятий и дальнейшее динамическое диспансерное наблюдение за больным. Основными общими принципами реабилитации являются:
 Начало восстановительной терапии уже в периоде ранней реконвалесценции, после купирования жизнеугрожающих синдромов. Преемственность и строгая последовательность мероприятий на различных этапах реабилитации. Сочетание различных методов с участием различных специалистов. Адекватность реабилитационных мероприятий состоянию больного и его резервным возможностям, постепенность возрастания нагрузок, дифференцируемый подход к используемым реабилитационным методикам. Постоянный динамический контроль состояния реконвалесцента и эффективности используемых реабилитационных методов.
Начало восстановительной терапии уже в периоде ранней реконвалесценции, после купирования жизнеугрожающих синдромов. Преемственность и строгая последовательность мероприятий на различных этапах реабилитации. Сочетание различных методов с участием различных специалистов. Адекватность реабилитационных мероприятий состоянию больного и его резервным возможностям, постепенность возрастания нагрузок, дифференцируемый подход к используемым реабилитационным методикам. Постоянный динамический контроль состояния реконвалесцента и эффективности используемых реабилитационных методов.
 Вопросы: 1. Классификация менингитов? 2. Клиника менингитов? 3. Показатели ликвора при менингитах?
Вопросы: 1. Классификация менингитов? 2. Клиника менингитов? 3. Показатели ликвора при менингитах?


