А. УЗД В 11-14 нед.pptx
- Количество слайдов: 83
 д. м. н. Эсетов Мурад Азединович Ультразвуковая диагностика в 11 – 13, 6 нед беременности ДГМА кафедра лучевой диагностики и лучевой терапии кабинет ультразвуковой диагностики «СОНО» , Махачкала, Россия
д. м. н. Эсетов Мурад Азединович Ультразвуковая диагностика в 11 – 13, 6 нед беременности ДГМА кафедра лучевой диагностики и лучевой терапии кабинет ультразвуковой диагностики «СОНО» , Махачкала, Россия
 Частота врожденных пороков и наследственных заболеваний Среди новорожденных составляет 4 – 6% (ВОЗ). Пороки развития - 20 – 25/1000 (2 – 2, 5%) новорожденных, Хромосомные аномалии (7 – 8/1000) (с. Дауна 1/600 -700 новорожденных) 40% младенческой смертности в той или иной степени обусловлено этой патологией.
Частота врожденных пороков и наследственных заболеваний Среди новорожденных составляет 4 – 6% (ВОЗ). Пороки развития - 20 – 25/1000 (2 – 2, 5%) новорожденных, Хромосомные аномалии (7 – 8/1000) (с. Дауна 1/600 -700 новорожденных) 40% младенческой смертности в той или иной степени обусловлено этой патологией.
 Частота врожденных пороков и наследственных заболеваний По законам эволюционного развития из взятых 500 плодов с ВПР и НЗ живыми родятся только 175. Такое кол-во регистрируется в регионе, где ежегодно происходит около 5000 родов. У нас на 50 тыс родов теоретически должно быть примерно 1750 новорожденных с ВПР и НЗ. По данным отчетов в нашей республике эта цифра составляет 1770.
Частота врожденных пороков и наследственных заболеваний По законам эволюционного развития из взятых 500 плодов с ВПР и НЗ живыми родятся только 175. Такое кол-во регистрируется в регионе, где ежегодно происходит около 5000 родов. У нас на 50 тыс родов теоретически должно быть примерно 1750 новорожденных с ВПР и НЗ. По данным отчетов в нашей республике эта цифра составляет 1770.
 Основная цель ПД борьба с тяжелыми врожденными и наследственными заболеваниями которые в конечном итоге приводят либо к гибели ребенка, либо к его тяжелой инвалидности.
Основная цель ПД борьба с тяжелыми врожденными и наследственными заболеваниями которые в конечном итоге приводят либо к гибели ребенка, либо к его тяжелой инвалидности.
 Организация УЗ скрининга Два главных составляющих: Безвыборочный скрининг в популяции Массовый скрининг – исследование не менее 80% беременных региона (не 80% исследованных беременных, а именно на каждом этапе не менее, чем 80% беременных в регионе ) • профессионализм специалистов УЗД – знание эхографической картины нормальной анатомии плода и ВПР, в зависимости от их нозологической формы и акушерской патологии является обязательным фактором позволяющим повысить эффективность УЗИ.
Организация УЗ скрининга Два главных составляющих: Безвыборочный скрининг в популяции Массовый скрининг – исследование не менее 80% беременных региона (не 80% исследованных беременных, а именно на каждом этапе не менее, чем 80% беременных в регионе ) • профессионализм специалистов УЗД – знание эхографической картины нормальной анатомии плода и ВПР, в зависимости от их нозологической формы и акушерской патологии является обязательным фактором позволяющим повысить эффективность УЗИ.
 ПРИКАЗ МЗ РФ № 457 от 28 декабря 2000 г. О СОВЕРШЕНСТВОВАНИИ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ В ПРОФИЛАКТИКЕ НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ ПРИКАЗ МЗ РД № 9 -Р от 17. 01. 2002 г. О реализации приказа минздрава россии № 457…. № 481 МЗ РД от 19. 07. 10 г «О дальнейшем развитии службы пренатальной диагностики Республики Дагестан» № 375 -Р МЗ РД от 13. 07. 10 г «Об утверждении порядка работы Перинатального консилиума»
ПРИКАЗ МЗ РФ № 457 от 28 декабря 2000 г. О СОВЕРШЕНСТВОВАНИИ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ В ПРОФИЛАКТИКЕ НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ ПРИКАЗ МЗ РД № 9 -Р от 17. 01. 2002 г. О реализации приказа минздрава россии № 457…. № 481 МЗ РД от 19. 07. 10 г «О дальнейшем развитии службы пренатальной диагностики Республики Дагестан» № 375 -Р МЗ РД от 13. 07. 10 г «Об утверждении порядка работы Перинатального консилиума»
 Схема УЗ скрининга ДВА УРОВНЯ ИССЛЕДОВАНИЯ 1 уровень –учреждения, осуществляющие непосредственное наблюдение за беременными женщинами 2 уровень – Роддом РКБ ТРИ ЭТАПА УЗИ 10 -14 нед 20 -22 нед 32 -34 нед
Схема УЗ скрининга ДВА УРОВНЯ ИССЛЕДОВАНИЯ 1 уровень –учреждения, осуществляющие непосредственное наблюдение за беременными женщинами 2 уровень – Роддом РКБ ТРИ ЭТАПА УЗИ 10 -14 нед 20 -22 нед 32 -34 нед
 Организация раннего УЗ скрининга Сроки исследования 12 – 14 нед • «Приказ № 457» - 10– 14 нед беременности • На 14 -м Всемирном конгрессе врачей УЗД в акушерстве и гинекологии в Стокгольме в 2004 г. наиболее оптимальными сроками для скринингового исследования на первом этапе приняты 12 -14 нед беременности • FMF – для программ скрининга хромосомных аномалий требуется 11 - 13+6 дн (КТР 45 -84 мм) В 12 – 13 нед становится доступным визуализация большинства органов плода и можно оптимально оценить ТВП, кость носа и т. д.
Организация раннего УЗ скрининга Сроки исследования 12 – 14 нед • «Приказ № 457» - 10– 14 нед беременности • На 14 -м Всемирном конгрессе врачей УЗД в акушерстве и гинекологии в Стокгольме в 2004 г. наиболее оптимальными сроками для скринингового исследования на первом этапе приняты 12 -14 нед беременности • FMF – для программ скрининга хромосомных аномалий требуется 11 - 13+6 дн (КТР 45 -84 мм) В 12 – 13 нед становится доступным визуализация большинства органов плода и можно оптимально оценить ТВП, кость носа и т. д.
 1 Уровень Проведение массового обследования всех беременных женщин с применением доступных современных методов, позволяющих с высокой вероятностью формировать группы риска по внутриутробному поражению плода. Задача специалистов первого уровня состоит, в первую очередь, не столько в установлении окончательного диагноза нозологической формы порока, сколько в исключении патологических изменений оцениваемых структур.
1 Уровень Проведение массового обследования всех беременных женщин с применением доступных современных методов, позволяющих с высокой вероятностью формировать группы риска по внутриутробному поражению плода. Задача специалистов первого уровня состоит, в первую очередь, не столько в установлении окончательного диагноза нозологической формы порока, сколько в исключении патологических изменений оцениваемых структур.
 2 Уровень Диагностика конкретных форм поражения плода оценка тяжести болезни прогноз состояния здоровья ребенка решение вопросов о прерывании беременности в случаях тяжелого, не поддающегося лечению заболевания у плода. Перинатальный консилиум
2 Уровень Диагностика конкретных форм поражения плода оценка тяжести болезни прогноз состояния здоровья ребенка решение вопросов о прерывании беременности в случаях тяжелого, не поддающегося лечению заболевания у плода. Перинатальный консилиум
 Приказ № 572 от 12 ноября 2012 Скрининг трехкратный • 11 – 14 нед «направляется в мед организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной дородовой диагностики нарушений развития ребенка, включающей УЗИ врачами – специалистами, прошедшими спец. Подготовку и имеющими допуск на проведение УЗ скрининга в 1 трим, и. . . • 18 – 21 нед «направляется в мед. организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ…. • 30 – 34 нед «проводится по месту наблюдения беременной»
Приказ № 572 от 12 ноября 2012 Скрининг трехкратный • 11 – 14 нед «направляется в мед организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной дородовой диагностики нарушений развития ребенка, включающей УЗИ врачами – специалистами, прошедшими спец. Подготовку и имеющими допуск на проведение УЗ скрининга в 1 трим, и. . . • 18 – 21 нед «направляется в мед. организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ…. • 30 – 34 нед «проводится по месту наблюдения беременной»
 Цель проведения УЗИ в 11 -13 (+6 дн) недель беременности • оценка наличия маркеров генетических заболеваний (например, с. Дауна); • выявление широкого ряда грубых пороков развития плода. • установление сроков (± 5 -7 дней) беременности, • диагностика патологии половых органов беременной
Цель проведения УЗИ в 11 -13 (+6 дн) недель беременности • оценка наличия маркеров генетических заболеваний (например, с. Дауна); • выявление широкого ряда грубых пороков развития плода. • установление сроков (± 5 -7 дней) беременности, • диагностика патологии половых органов беременной
 Объем УЗ оценки анатомии плода Оценка параметров фетометрии - КТР, БПР, ДБ Оценка анатомии плода - кости черепа (целостность, форма) - структуры мозга (симметричность и форма «бабочки» ) - воротниковое пространство (толщина) - орбиты, профиль, фронтомаксилярный угол, кость носа (оценка наличия), - сердце (ориентация) - позвоночник (в продольном и поперечном сечениях) - брюшная стенка, область прикрепления пуповины - желудок (наличие) и картина кишечника (дополнительные образования) - мочевой пузырь (наличие и размер) - конечности (симметричность, сформированность, подвижность) с оценкой наличия и установки кист и стоп
Объем УЗ оценки анатомии плода Оценка параметров фетометрии - КТР, БПР, ДБ Оценка анатомии плода - кости черепа (целостность, форма) - структуры мозга (симметричность и форма «бабочки» ) - воротниковое пространство (толщина) - орбиты, профиль, фронтомаксилярный угол, кость носа (оценка наличия), - сердце (ориентация) - позвоночник (в продольном и поперечном сечениях) - брюшная стенка, область прикрепления пуповины - желудок (наличие) и картина кишечника (дополнительные образования) - мочевой пузырь (наличие и размер) - конечности (симметричность, сформированность, подвижность) с оценкой наличия и установки кист и стоп

 Копчико – теменной размер (КТР) • Максимальное увеличение при условии четкой визуализации эмбрионаплода от головы до тазового конца • Расположение строго горизонтальное спинкой назад • Линия измерения должна быть параллельна плоскости сканирования • Максимально точное сагиттальное сечение плода на всем протяжении • Нейтральное положение – затылочная кость на одной линии с позвоночником. Расстояние между нижней челюстью и грудиной 2 -4 мм • Калиперы только прямые «+» , располагаем на границе кожи наиболее удаленных точек головы и тазового конца
Копчико – теменной размер (КТР) • Максимальное увеличение при условии четкой визуализации эмбрионаплода от головы до тазового конца • Расположение строго горизонтальное спинкой назад • Линия измерения должна быть параллельна плоскости сканирования • Максимально точное сагиттальное сечение плода на всем протяжении • Нейтральное положение – затылочная кость на одной линии с позвоночником. Расстояние между нижней челюстью и грудиной 2 -4 мм • Калиперы только прямые «+» , располагаем на границе кожи наиболее удаленных точек головы и тазового конца
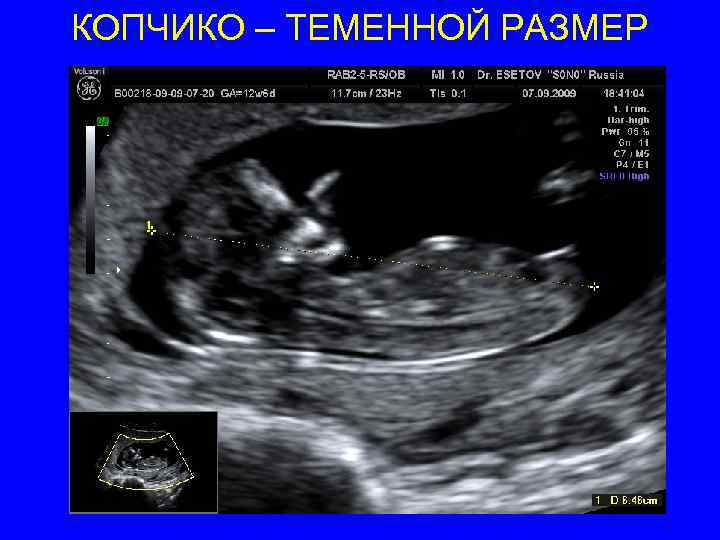 КОПЧИКО – ТЕМЕННОЙ РАЗМЕР
КОПЧИКО – ТЕМЕННОЙ РАЗМЕР
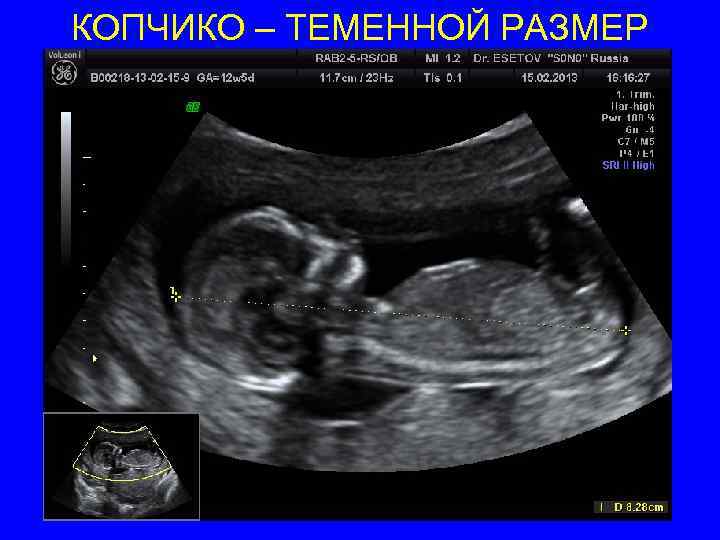 КОПЧИКО – ТЕМЕННОЙ РАЗМЕР
КОПЧИКО – ТЕМЕННОЙ РАЗМЕР
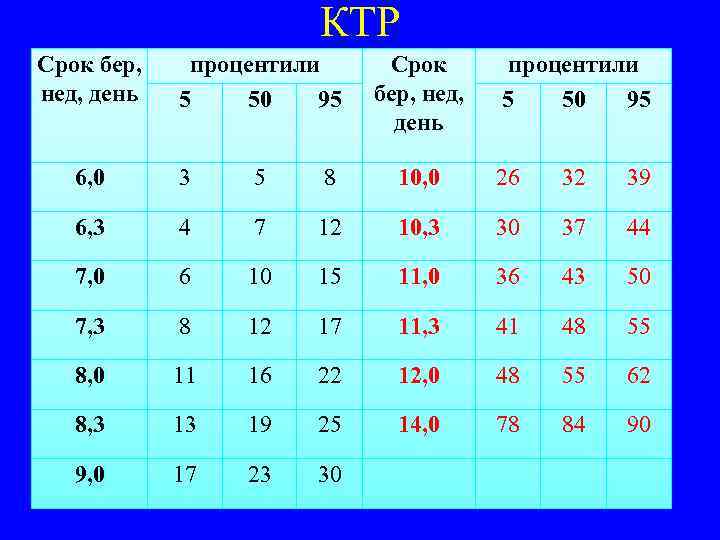 КТР Срок бер, нед, день процентили 5 50 95 6, 0 3 5 8 10, 0 26 32 39 6, 3 4 7 12 10, 3 30 37 44 7, 0 6 10 15 11, 0 36 43 50 7, 3 8 12 17 11, 3 41 48 55 8, 0 11 16 22 12, 0 48 55 62 8, 3 13 19 25 14, 0 78 84 90 9, 0 17 23 30
КТР Срок бер, нед, день процентили 5 50 95 6, 0 3 5 8 10, 0 26 32 39 6, 3 4 7 12 10, 3 30 37 44 7, 0 6 10 15 11, 0 36 43 50 7, 3 8 12 17 11, 3 41 48 55 8, 0 11 16 22 12, 0 48 55 62 8, 3 13 19 25 14, 0 78 84 90 9, 0 17 23 30
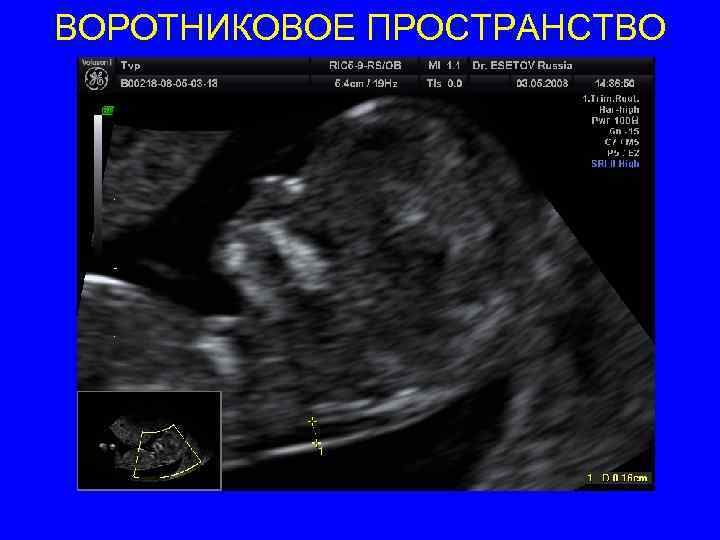
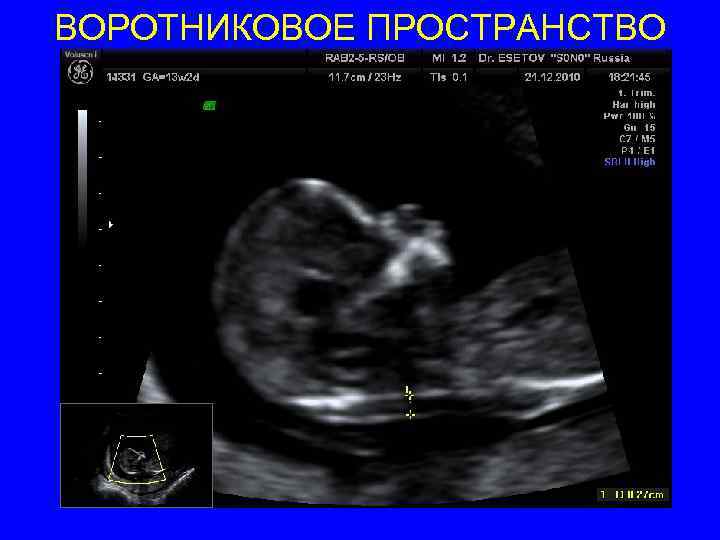
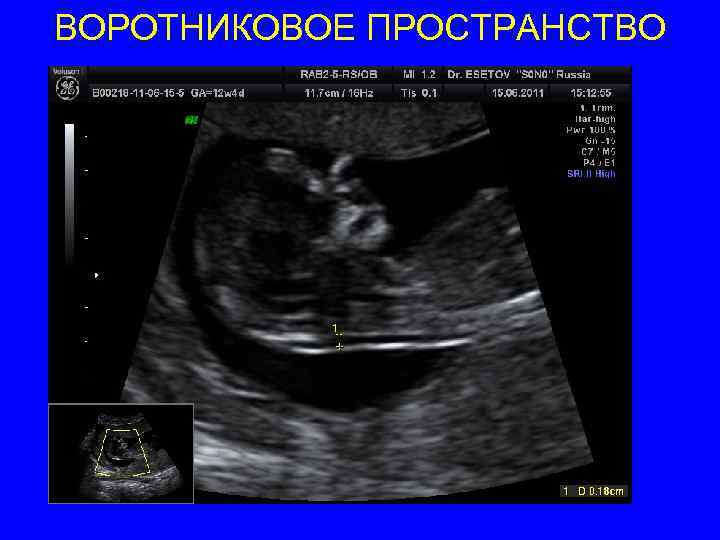
 ВОРОТНИКОВОЕ ПРОСТРАНСТВО • Срок 11 нед 0 дней – 13 нед 6 дней • КТР должен быть между 45 и 84 мм • горизонтальном положении позвоночником назад, параллельно плоскости сканирования • Правильный сагиттальный срез плода, с корректным изображением кончика носа, верхней челюсти, таламуса, среднего и продолговатого мозга, 4 желудочка • нейтральное положение плода, голова и позвоночник на одной линии (не согнута и не разогнута) , затылочная кость продолжение позвоночника между подбородком и гр клеткой 2 -4 мм • Адекватное увеличение – только голова плода и верхняя часть его грудной клетки должны быть изображены. Увеличение должно быть настолько, сколько возможно, и всегда так, чтобы каждый шаг каллипера был на 0, 1 мм. • Максимальное снижение усиления, линии должны быть четкими и тонкими
ВОРОТНИКОВОЕ ПРОСТРАНСТВО • Срок 11 нед 0 дней – 13 нед 6 дней • КТР должен быть между 45 и 84 мм • горизонтальном положении позвоночником назад, параллельно плоскости сканирования • Правильный сагиттальный срез плода, с корректным изображением кончика носа, верхней челюсти, таламуса, среднего и продолговатого мозга, 4 желудочка • нейтральное положение плода, голова и позвоночник на одной линии (не согнута и не разогнута) , затылочная кость продолжение позвоночника между подбородком и гр клеткой 2 -4 мм • Адекватное увеличение – только голова плода и верхняя часть его грудной клетки должны быть изображены. Увеличение должно быть настолько, сколько возможно, и всегда так, чтобы каждый шаг каллипера был на 0, 1 мм. • Максимальное снижение усиления, линии должны быть четкими и тонкими
 ВОРОТНИКОВОЕ ПРОСТРАНСТВО • Помимо линий, ограничивающих ВП, должна быть видна амниоическая оболочка • Наиболее широкое место ВП должно быть измерено. • В течение просмотра должно быть проведено несколько измерений и самое максимальное должно быть зарегистрировано в базе данных. • Калиперы только прямые «+» Измерения по внутренней границе, так чтобы горизонт линия каллипера находилась на линии границы, которая определяет толщину ВП перекладина calliperа должна сливаться с белой линией границы ВП, а не быть в полости воротникового пр-ва.
ВОРОТНИКОВОЕ ПРОСТРАНСТВО • Помимо линий, ограничивающих ВП, должна быть видна амниоическая оболочка • Наиболее широкое место ВП должно быть измерено. • В течение просмотра должно быть проведено несколько измерений и самое максимальное должно быть зарегистрировано в базе данных. • Калиперы только прямые «+» Измерения по внутренней границе, так чтобы горизонт линия каллипера находилась на линии границы, которая определяет толщину ВП перекладина calliperа должна сливаться с белой линией границы ВП, а не быть в полости воротникового пр-ва.
 ВОРОТНИКОВОЕ ПРОСТРАНСТВО
ВОРОТНИКОВОЕ ПРОСТРАНСТВО
 ВОРОТНИКОВОЕ ПРОСТРАНСТВО
ВОРОТНИКОВОЕ ПРОСТРАНСТВО
 ВОРОТНИКОВОЕ ПРОСТРАНСТВО
ВОРОТНИКОВОЕ ПРОСТРАНСТВО
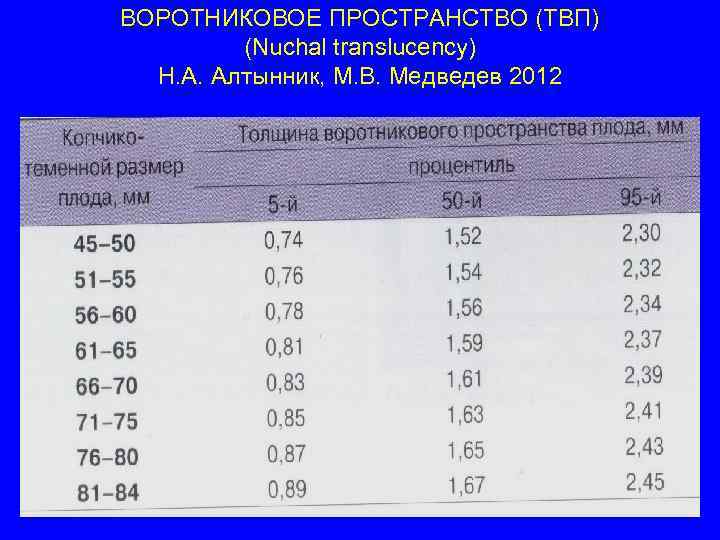 ВОРОТНИКОВОЕ ПРОСТРАНСТВО (ТВП) (Nuchal translucency) Н. А. Алтынник, М. В. Медведев 2012
ВОРОТНИКОВОЕ ПРОСТРАНСТВО (ТВП) (Nuchal translucency) Н. А. Алтынник, М. В. Медведев 2012
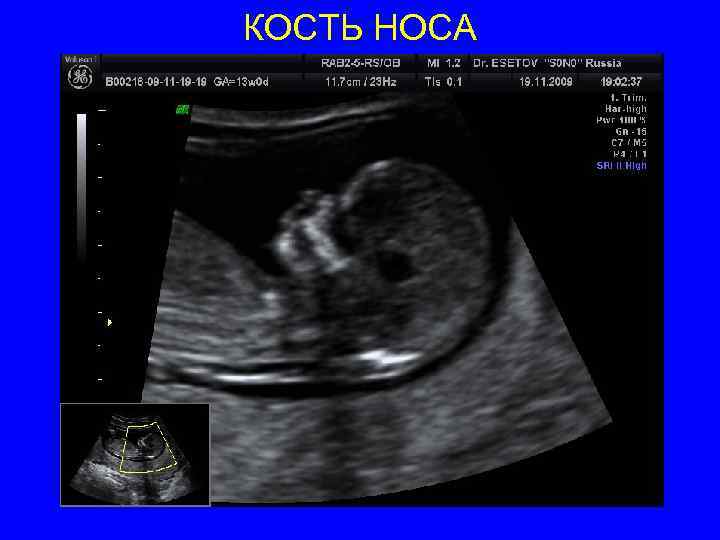 КОСТЬ НОСА
КОСТЬ НОСА
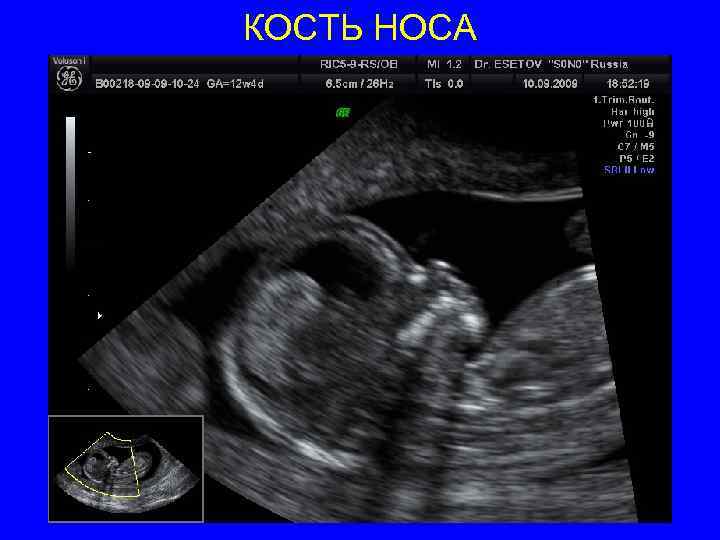 КОСТЬ НОСА
КОСТЬ НОСА
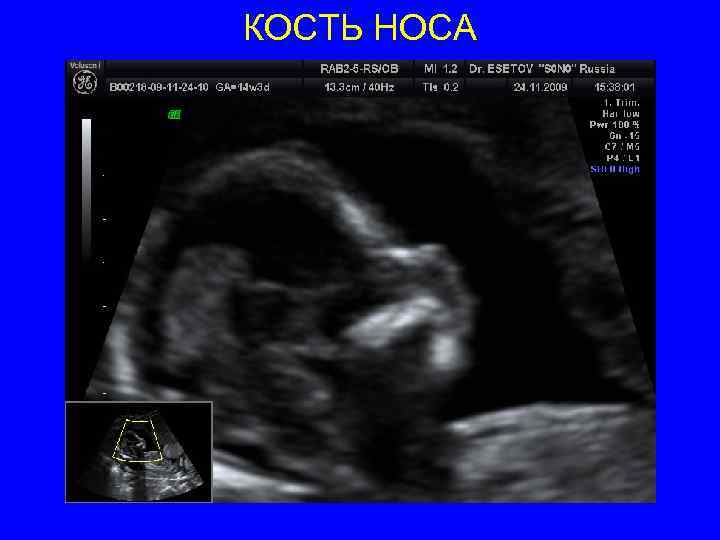 КОСТЬ НОСА
КОСТЬ НОСА
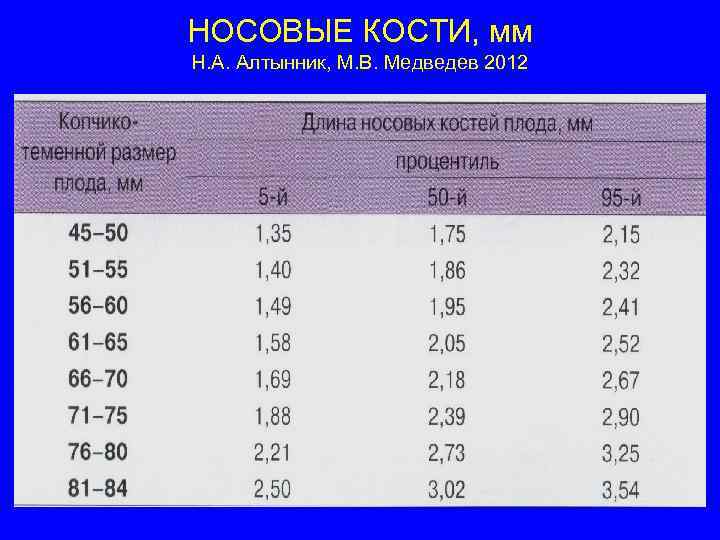 НОСОВЫЕ КОСТИ, мм Н. А. Алтынник, М. В. Медведев 2012
НОСОВЫЕ КОСТИ, мм Н. А. Алтынник, М. В. Медведев 2012
 Сертификация FMF 1. Зарегистрироваться в сайте WWW. FETALMEDICINE. COM 2. Прослушать теоретический курс 3. Отправить 3 снимка измерения ТВП
Сертификация FMF 1. Зарегистрироваться в сайте WWW. FETALMEDICINE. COM 2. Прослушать теоретический курс 3. Отправить 3 снимка измерения ТВП
 Донецк 2006 г
Донецк 2006 г
 Главное меню акушерского модуля программы ASTRAIA
Главное меню акушерского модуля программы ASTRAIA
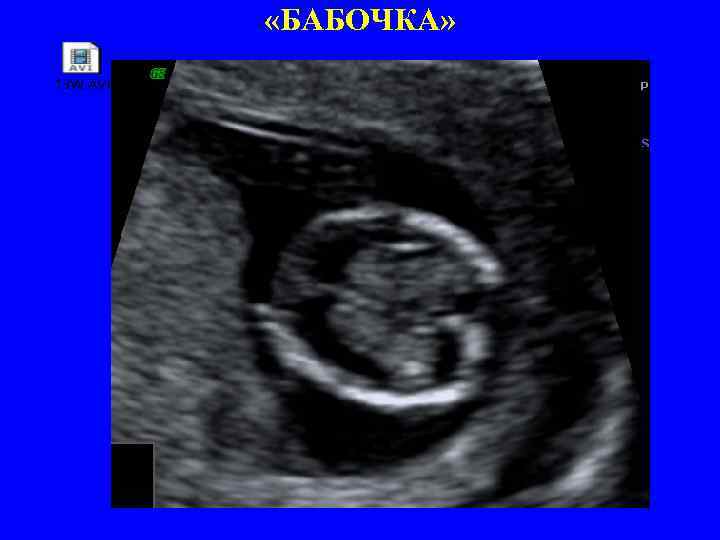 «БАБОЧКА»
«БАБОЧКА»
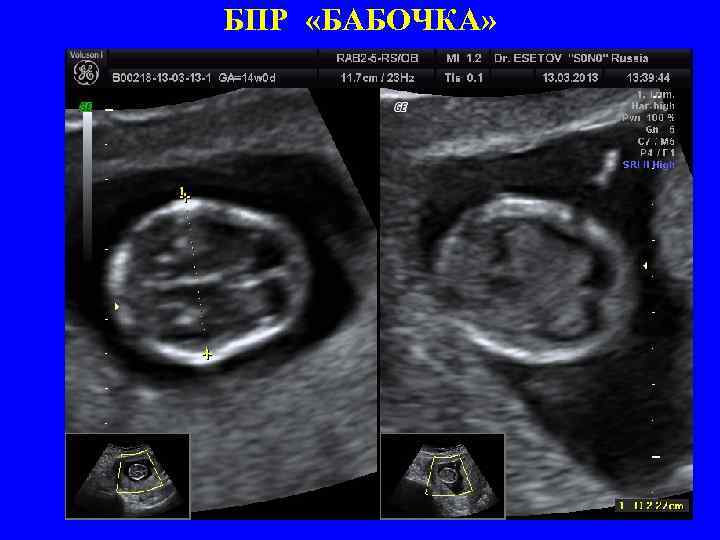 БПР «БАБОЧКА»
БПР «БАБОЧКА»




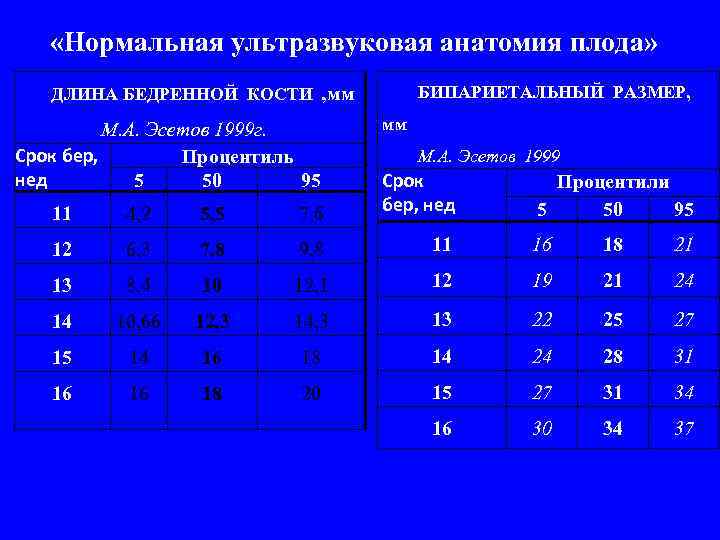 «Нормальная ультразвуковая анатомия плода» БИПАРИЕТАЛЬНЫЙ РАЗМЕР, ДЛИНА БЕДРЕННОЙ КОСТИ , мм М. А. Эсетов 1999 г. Срок бер, Процентиль нед 5 50 95 мм М. А. Эсетов 1999 11 4, 2 5, 5 7, 6 Срок бер, нед 12 6, 3 7, 8 9, 8 11 16 18 21 13 8, 4 10 12, 1 12 19 21 24 14 10, 66 12, 3 14, 3 13 22 25 27 15 14 16 18 14 24 28 31 16 16 18 20 15 27 31 34 16 30 34 37 Процентили 5 50 95
«Нормальная ультразвуковая анатомия плода» БИПАРИЕТАЛЬНЫЙ РАЗМЕР, ДЛИНА БЕДРЕННОЙ КОСТИ , мм М. А. Эсетов 1999 г. Срок бер, Процентиль нед 5 50 95 мм М. А. Эсетов 1999 11 4, 2 5, 5 7, 6 Срок бер, нед 12 6, 3 7, 8 9, 8 11 16 18 21 13 8, 4 10 12, 1 12 19 21 24 14 10, 66 12, 3 14, 3 13 22 25 27 15 14 16 18 14 24 28 31 16 16 18 20 15 27 31 34 16 30 34 37 Процентили 5 50 95
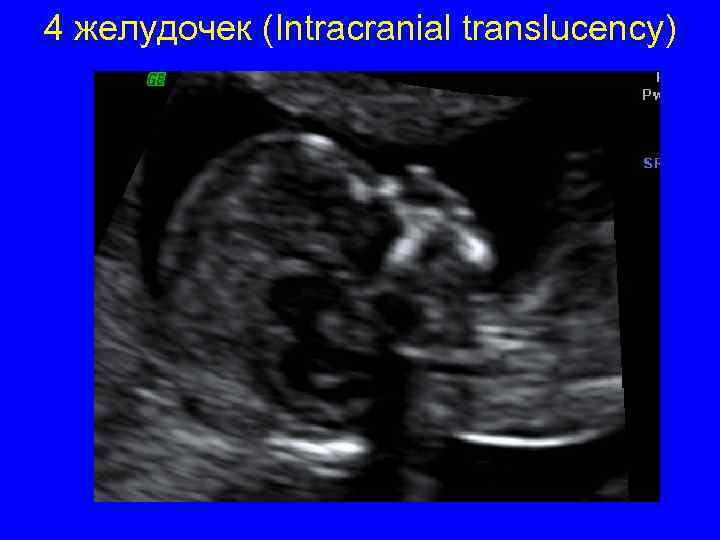 4 желудочек (Intracranial translucency)
4 желудочек (Intracranial translucency)
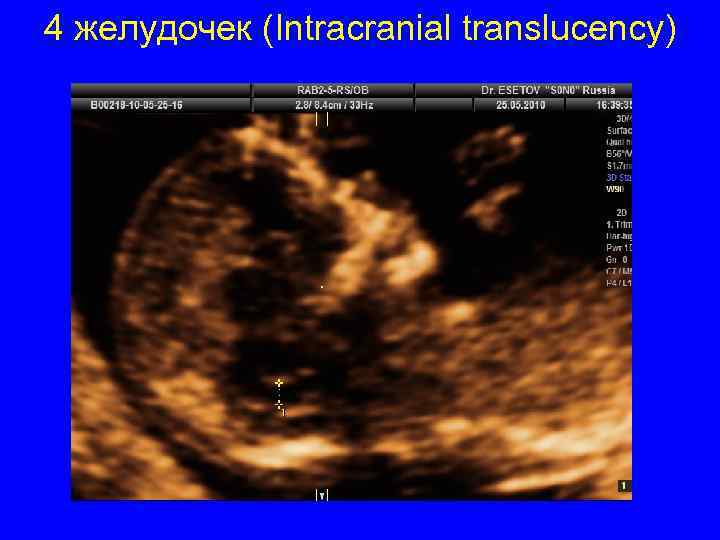 4 желудочек (Intracranial translucency)
4 желудочек (Intracranial translucency)
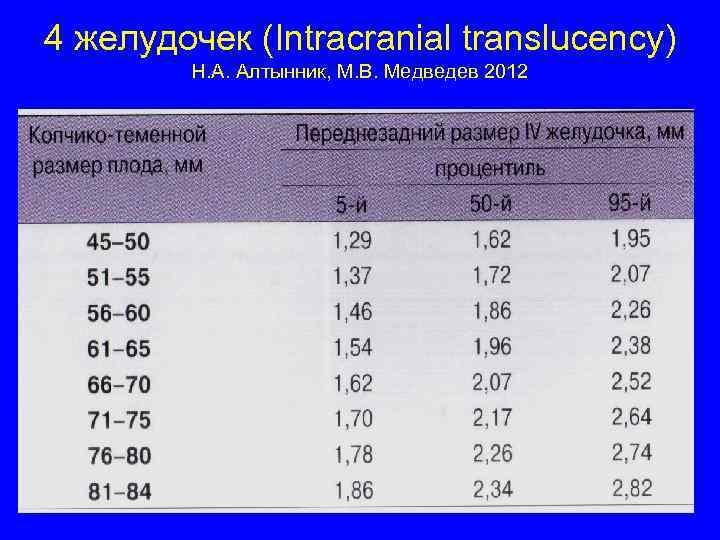 4 желудочек (Intracranial translucency) Н. А. Алтынник, М. В. Медведев 2012
4 желудочек (Intracranial translucency) Н. А. Алтынник, М. В. Медведев 2012
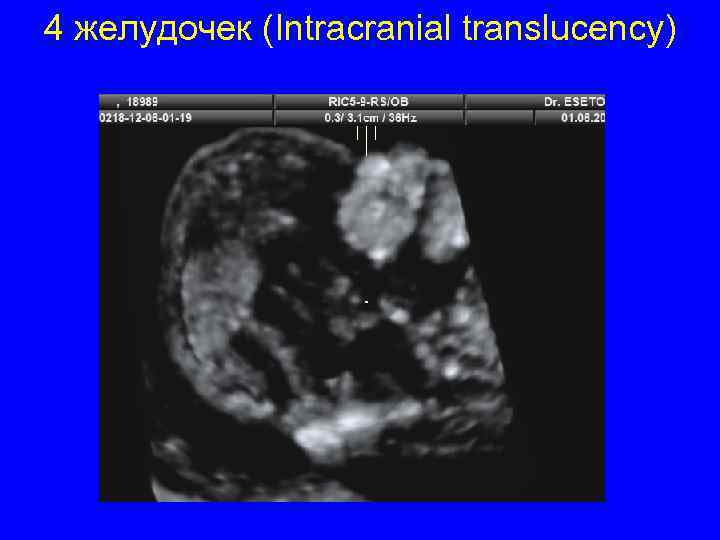 4 желудочек (Intracranial translucency)
4 желудочек (Intracranial translucency)
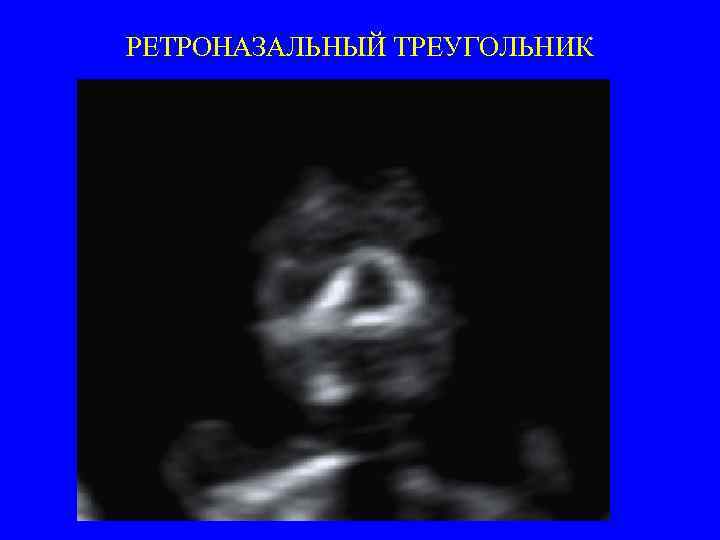 РЕТРОНАЗАЛЬНЫЙ ТРЕУГОЛЬНИК
РЕТРОНАЗАЛЬНЫЙ ТРЕУГОЛЬНИК
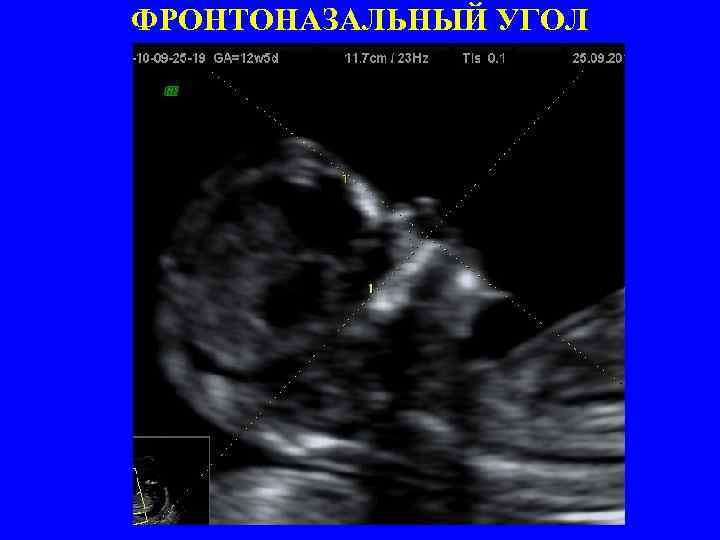 ФРОНТОНАЗАЛЬНЫЙ УГОЛ
ФРОНТОНАЗАЛЬНЫЙ УГОЛ
 Можно ли при УЗИ диагностировать с. Дауна? Нет. С. Дауна устанавливается только при цитогенетическом анализе материала плаценты, вод или крови плода. УЗИ позволяет выявить только наличие маркеров с. Дауна. Это ТВП плода, отсутствие или гипоплазия костей носа плода, увеличенный лицевой угол и ряд других. Так, например, ТВП в 60 – 70% случаях сочетается с тяжелыми наследственными заболеваниями. Маркер это не признак болезни, это только вероятность наличия болезни с той или иной степенью риска. При этом процент этого риска определяется индивидуально для каждой беременной Риск заболевания 1100 и выше считается высоким и требует проведения цитогенетического исследования.
Можно ли при УЗИ диагностировать с. Дауна? Нет. С. Дауна устанавливается только при цитогенетическом анализе материала плаценты, вод или крови плода. УЗИ позволяет выявить только наличие маркеров с. Дауна. Это ТВП плода, отсутствие или гипоплазия костей носа плода, увеличенный лицевой угол и ряд других. Так, например, ТВП в 60 – 70% случаях сочетается с тяжелыми наследственными заболеваниями. Маркер это не признак болезни, это только вероятность наличия болезни с той или иной степенью риска. При этом процент этого риска определяется индивидуально для каждой беременной Риск заболевания 1100 и выше считается высоким и требует проведения цитогенетического исследования.
 Соотношение ВПР плода, выявленных в 1 триместре (n=156)
Соотношение ВПР плода, выявленных в 1 триместре (n=156)
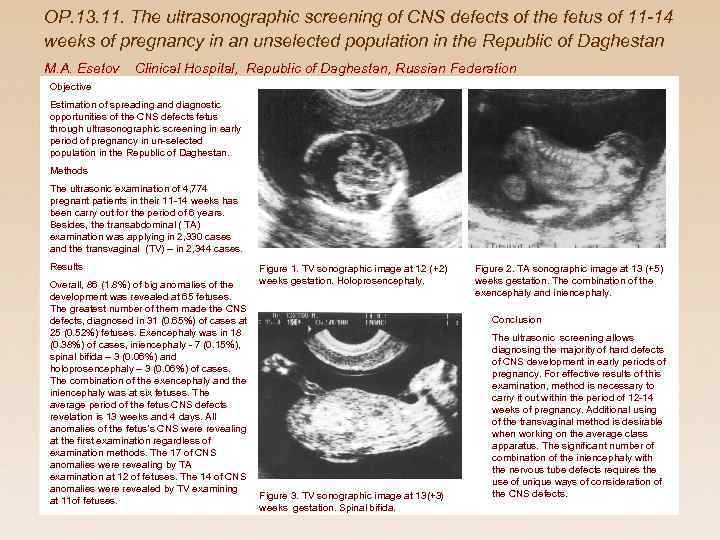 OP. 13. 11. The ultrasonographic screening of CNS defects of the fetus of 11 -14 weeks of pregnancy in an unselected population in the Republic of Daghestan M. A. Esetov Clinical Hospital, Republic of Daghestan, Russian Federation Objective Estimation of spreading and diagnostic opportunities of the CNS defects fetus through ultrasonographic screening in early period of pregnancy in un-selected population in the Republic of Daghestan. Methods The ultrasonic examination of 4, 774 pregnant patients in their 11 -14 weeks has been carry out for the period of 6 years. Besides, the transabdominal ( TA) examination was applying in 2, 330 cases and the transvaginal (TV) – in 2, 344 cases. Results Overall, 86 (1. 8%) of big anomalies of the development was revealed at 65 fetuses. The greatest number of them made the CNS defects, diagnosed in 31 (0. 65%) of cases at 25 (0. 52%) fetuses. Exencephaly was in 18 (0. 38%) of cases, iniencephaly - 7 (0. 15%), spinal bifida – 3 (0. 06%) and holoprosencephaly – 3 (0. 06%) of cases. The combination of the exencephaly and the iniencephaly was at six fetuses. The average period of the fetus CNS defects revelation is 13 weeks and 4 days. All anomalies of the fetus’s CNS were revealing at the first examination regardless of examination methods. The 17 of CNS anomalies were revealing by TA examination at 12 of fetuses. The 14 of CNS anomalies were revealed by TV examining at 11 of fetuses. Figure 1. TV sonographic image at 12 (+2) weeks gestation. Holoprosencephaly. Figure 2. TA sonographic image at 13 (+5) weeks gestation. The combination of the exencephaly and iniencephaly. Conclusion Figure 3. TV sonographic image at 13(+3) weeks gestation. Spinal bifida. The ultrasonic screening allows diagnosing the majority of hard defects of CNS development in early periods of pregnancy. For effective results of this examination, method is necessary to carry it out within the period of 12 -14 weeks of pregnancy. Additional using of the transvaginal method is desirable when working on the average class apparatus. The significant number of combination of the iniencephaly with the nervous tube defects requires the use of unique ways of consideration of the CNS defects.
OP. 13. 11. The ultrasonographic screening of CNS defects of the fetus of 11 -14 weeks of pregnancy in an unselected population in the Republic of Daghestan M. A. Esetov Clinical Hospital, Republic of Daghestan, Russian Federation Objective Estimation of spreading and diagnostic opportunities of the CNS defects fetus through ultrasonographic screening in early period of pregnancy in un-selected population in the Republic of Daghestan. Methods The ultrasonic examination of 4, 774 pregnant patients in their 11 -14 weeks has been carry out for the period of 6 years. Besides, the transabdominal ( TA) examination was applying in 2, 330 cases and the transvaginal (TV) – in 2, 344 cases. Results Overall, 86 (1. 8%) of big anomalies of the development was revealed at 65 fetuses. The greatest number of them made the CNS defects, diagnosed in 31 (0. 65%) of cases at 25 (0. 52%) fetuses. Exencephaly was in 18 (0. 38%) of cases, iniencephaly - 7 (0. 15%), spinal bifida – 3 (0. 06%) and holoprosencephaly – 3 (0. 06%) of cases. The combination of the exencephaly and the iniencephaly was at six fetuses. The average period of the fetus CNS defects revelation is 13 weeks and 4 days. All anomalies of the fetus’s CNS were revealing at the first examination regardless of examination methods. The 17 of CNS anomalies were revealing by TA examination at 12 of fetuses. The 14 of CNS anomalies were revealed by TV examining at 11 of fetuses. Figure 1. TV sonographic image at 12 (+2) weeks gestation. Holoprosencephaly. Figure 2. TA sonographic image at 13 (+5) weeks gestation. The combination of the exencephaly and iniencephaly. Conclusion Figure 3. TV sonographic image at 13(+3) weeks gestation. Spinal bifida. The ultrasonic screening allows diagnosing the majority of hard defects of CNS development in early periods of pregnancy. For effective results of this examination, method is necessary to carry it out within the period of 12 -14 weeks of pregnancy. Additional using of the transvaginal method is desirable when working on the average class apparatus. The significant number of combination of the iniencephaly with the nervous tube defects requires the use of unique ways of consideration of the CNS defects.

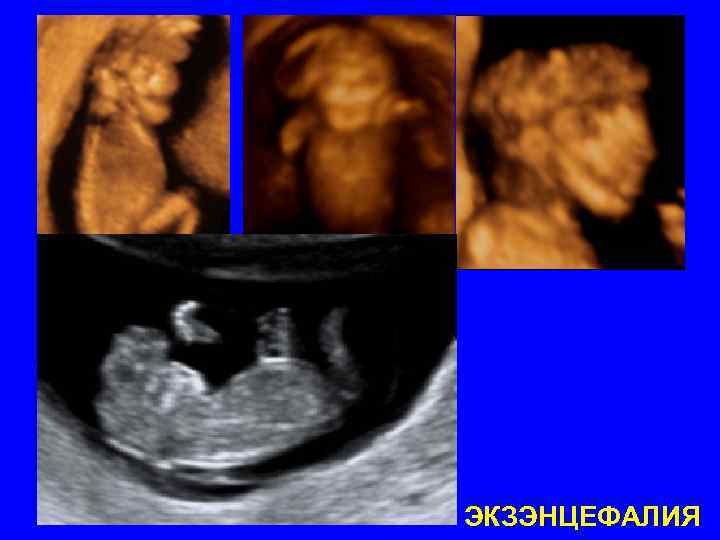 ЭКЗЭНЦЕФАЛИЯ
ЭКЗЭНЦЕФАЛИЯ
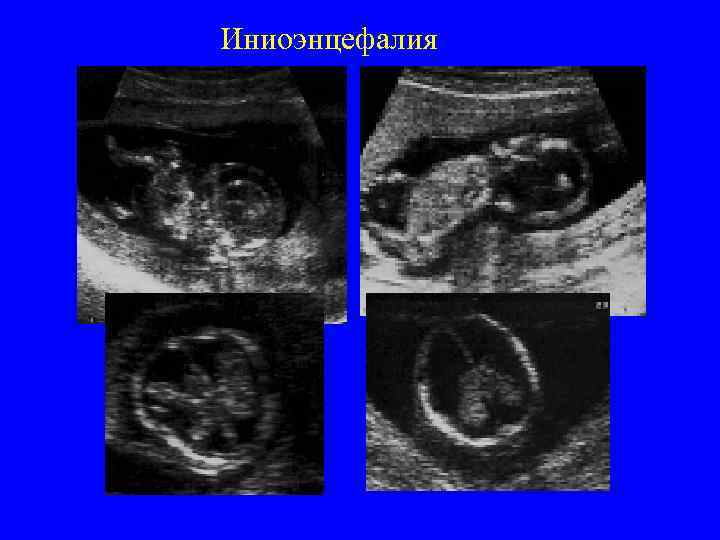 Иниоэнцефалия
Иниоэнцефалия

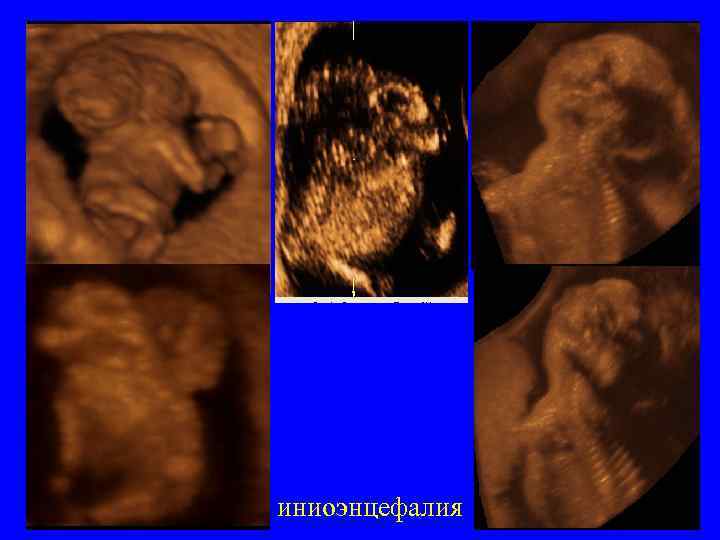 иниоэнцефалия
иниоэнцефалия
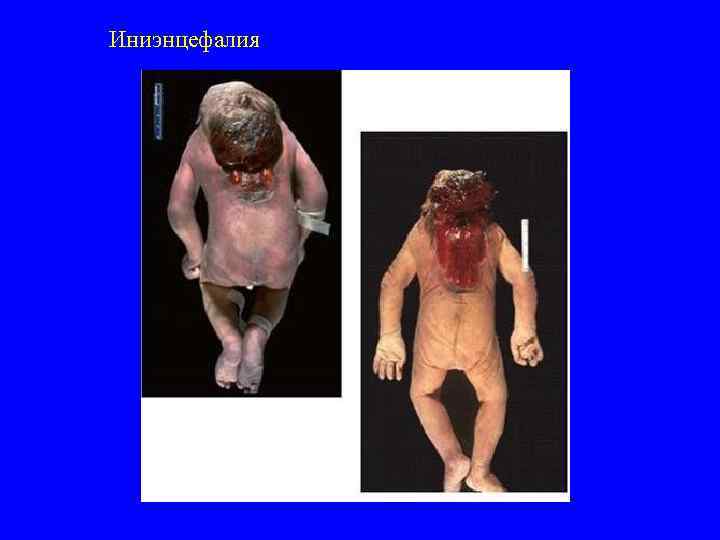 Иниэнцефалия
Иниэнцефалия




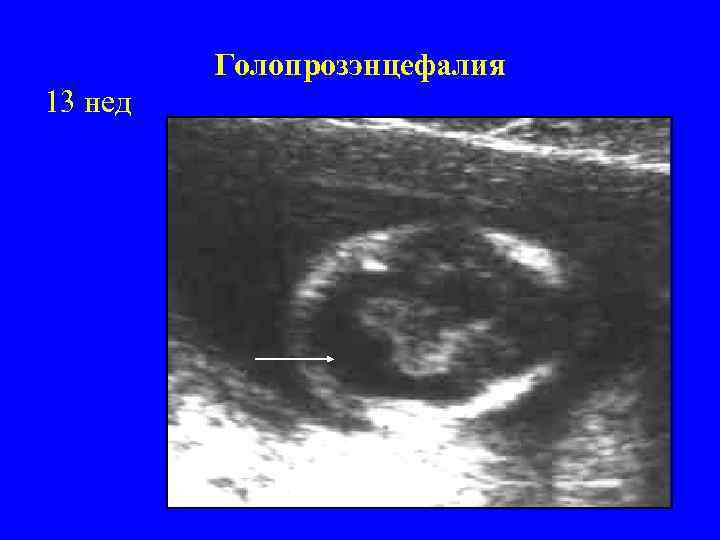 Голопрозэнцефалия 13 нед
Голопрозэнцефалия 13 нед
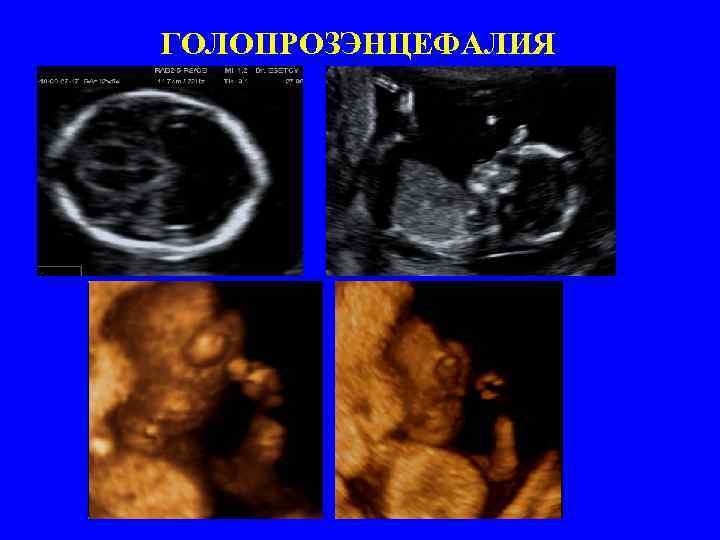 ГОЛОПРОЗЭНЦЕФАЛИЯ
ГОЛОПРОЗЭНЦЕФАЛИЯ
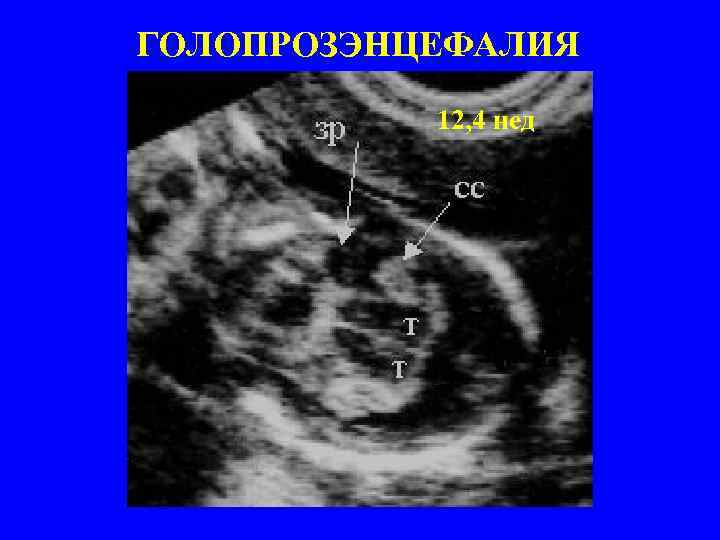 ГОЛОПРОЗЭНЦЕФАЛИЯ 12, 4 нед
ГОЛОПРОЗЭНЦЕФАЛИЯ 12, 4 нед
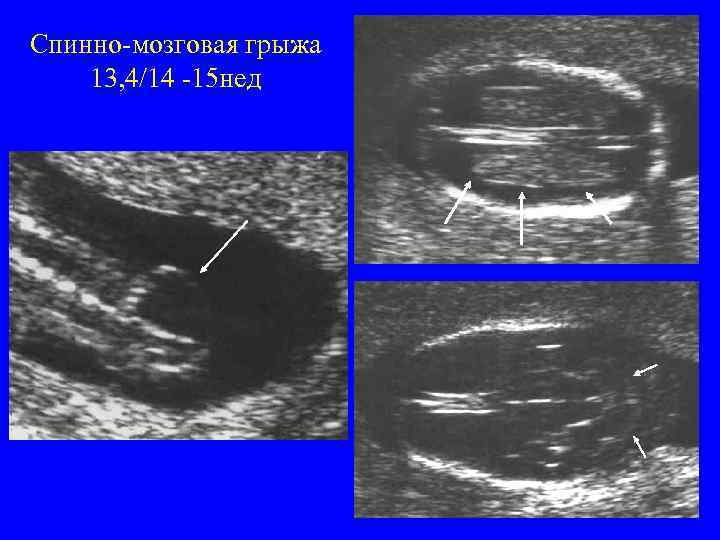 Спинно-мозговая грыжа 13, 4/14 -15 нед
Спинно-мозговая грыжа 13, 4/14 -15 нед
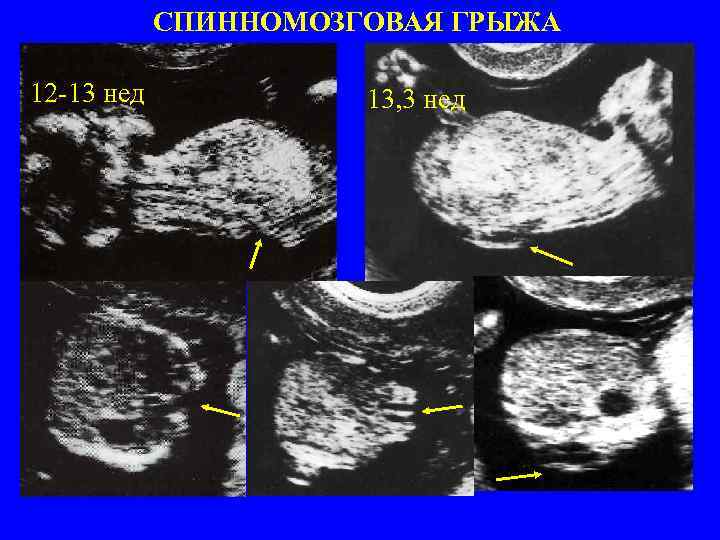 СПИННОМОЗГОВАЯ ГРЫЖА 12 -13 нед 13, 3 нед
СПИННОМОЗГОВАЯ ГРЫЖА 12 -13 нед 13, 3 нед
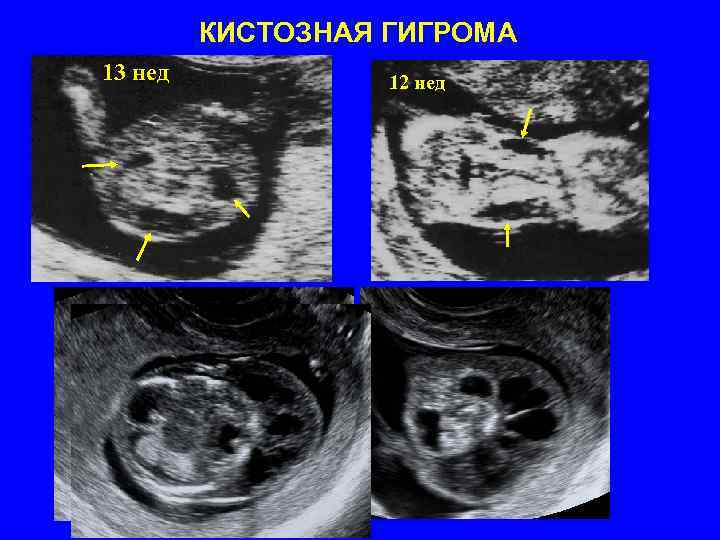 КИСТОЗНАЯ ГИГРОМА 13 нед 12 нед
КИСТОЗНАЯ ГИГРОМА 13 нед 12 нед
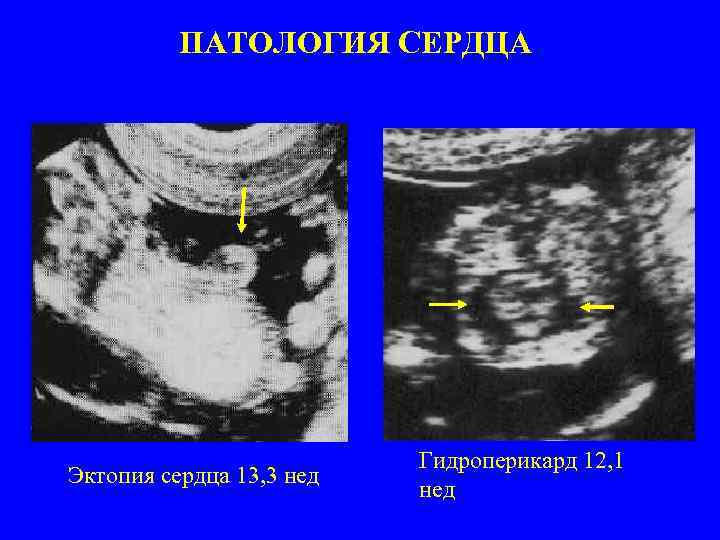 ПАТОЛОГИЯ СЕРДЦА Эктопия сердца 13, 3 нед Гидроперикард 12, 1 нед
ПАТОЛОГИЯ СЕРДЦА Эктопия сердца 13, 3 нед Гидроперикард 12, 1 нед
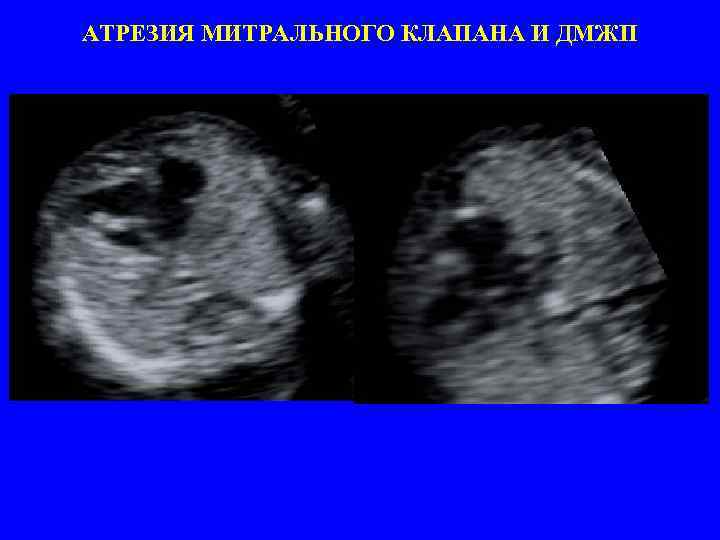 АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
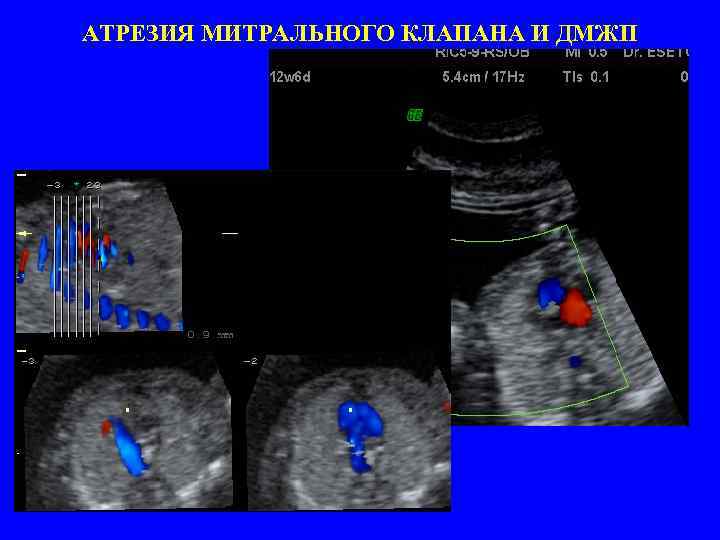 АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
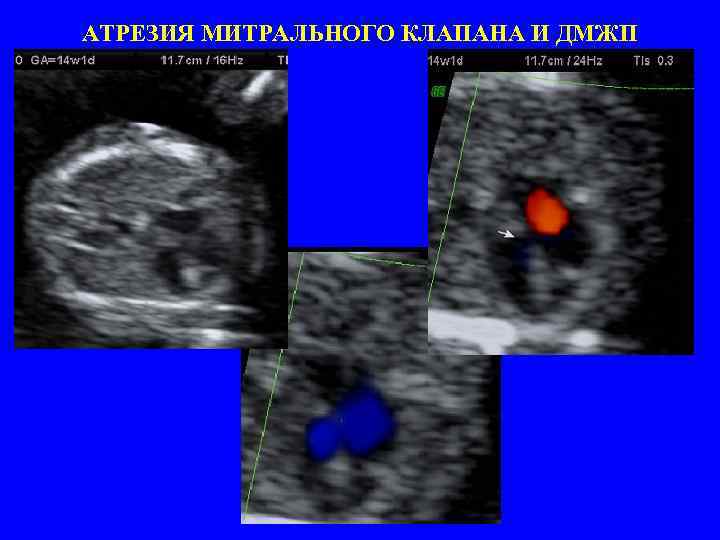 АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
АТРЕЗИЯ МИТРАЛЬНОГО КЛАПАНА И ДМЖП
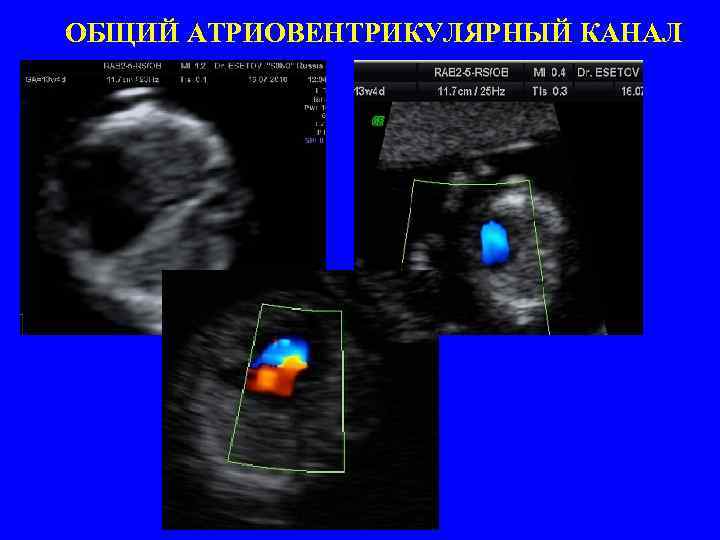 ОБЩИЙ АТРИОВЕНТРИКУЛЯРНЫЙ КАНАЛ
ОБЩИЙ АТРИОВЕНТРИКУЛЯРНЫЙ КАНАЛ
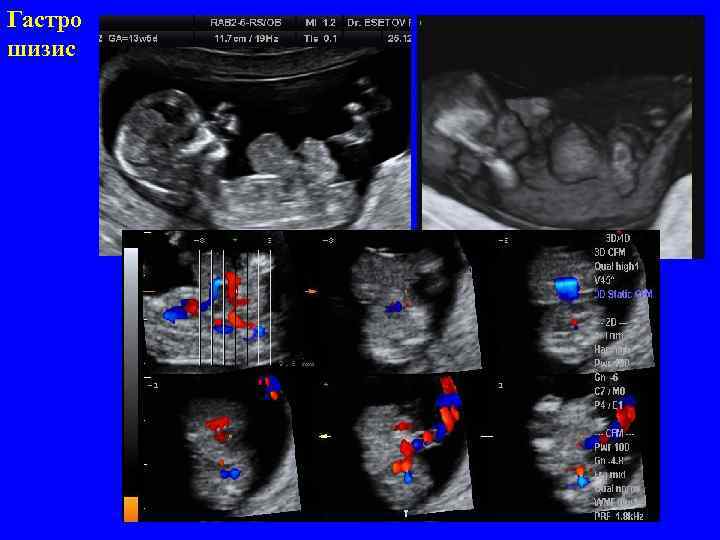 Гастро шизис
Гастро шизис
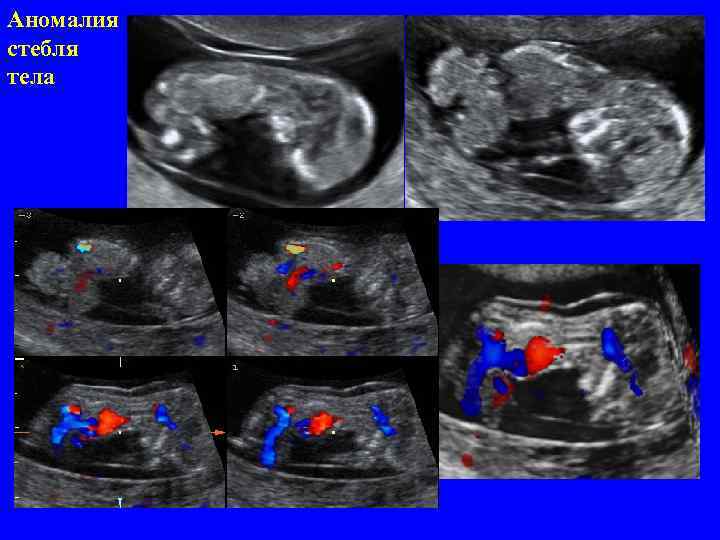 Аномалия стебля тела
Аномалия стебля тела
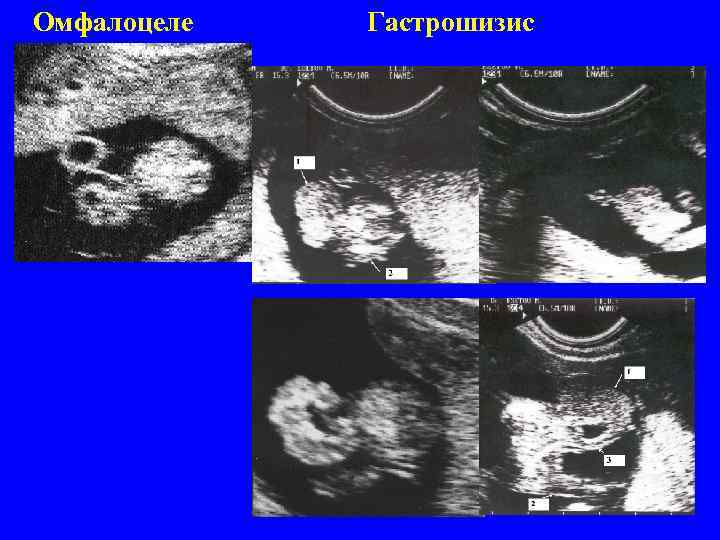 Омфалоцеле Гастрошизис
Омфалоцеле Гастрошизис
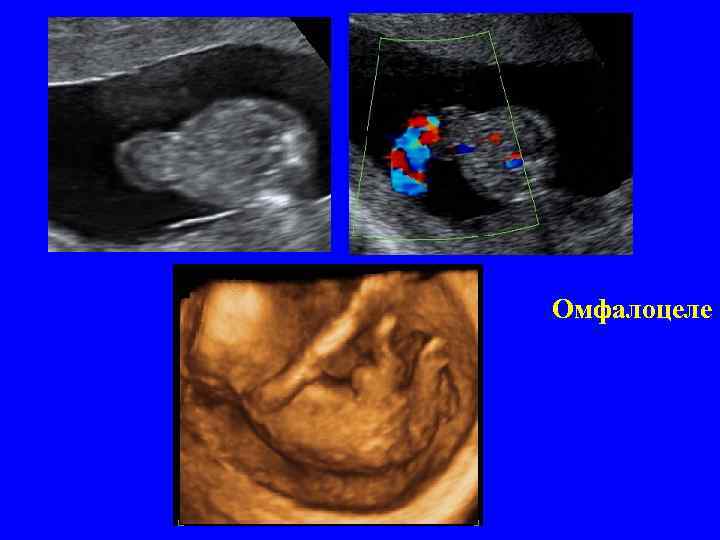 Омфалоцеле
Омфалоцеле
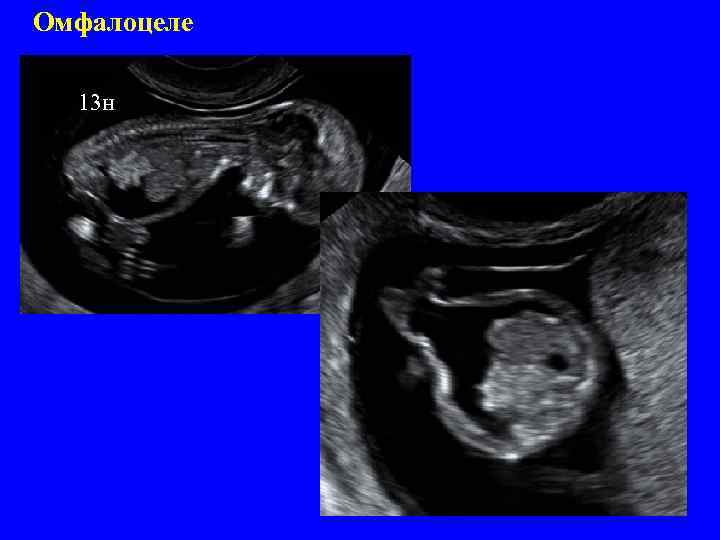 Омфалоцеле 13 н
Омфалоцеле 13 н
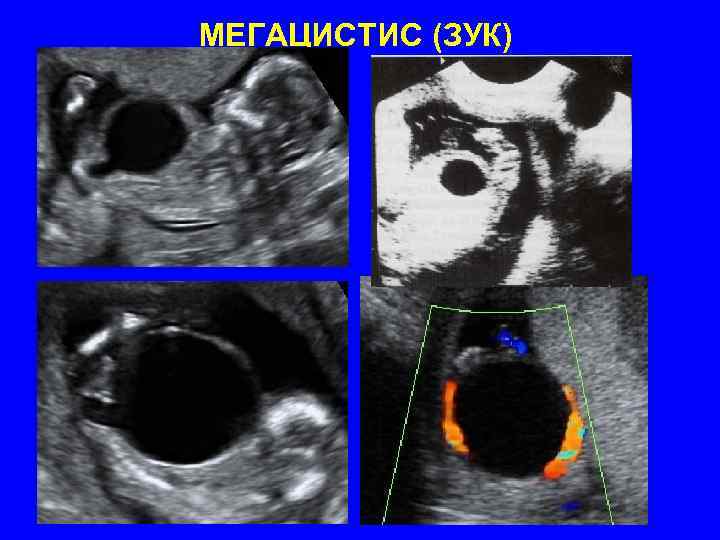 МЕГАЦИСТИС (ЗУК)
МЕГАЦИСТИС (ЗУК)


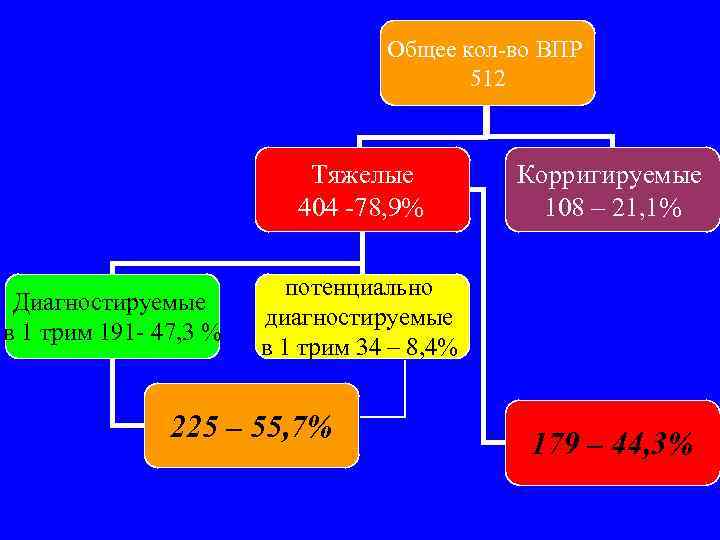 Общее кол-во ВПР 512 Тяжелые 404 -78, 9% Диагностируемые в 1 трим 191 - 47, 3 % Корригируемые 108 – 21, 1% потенциально диагностируемые в 1 трим 34 – 8, 4% 225 – 55, 7% 179 – 44, 3%
Общее кол-во ВПР 512 Тяжелые 404 -78, 9% Диагностируемые в 1 трим 191 - 47, 3 % Корригируемые 108 – 21, 1% потенциально диагностируемые в 1 трим 34 – 8, 4% 225 – 55, 7% 179 – 44, 3%
 Организация раннего УЗ скрининга Частота выявляемости в поздние сроки беременности таких аномалий плода как анэнцефалия экзэнцефалия дефекты передней брюшной стенки мегацистис может служить доступным и достоверным критерием правильной организации раннего ультразвукового скрининга в регионе
Организация раннего УЗ скрининга Частота выявляемости в поздние сроки беременности таких аномалий плода как анэнцефалия экзэнцефалия дефекты передней брюшной стенки мегацистис может служить доступным и достоверным критерием правильной организации раннего ультразвукового скрининга в регионе
 Пути повышения эффективности пренатальной диагностики • Внедрение принципов пренатальной диагностики, согласно федеральному и республиканскому приказов; • повышение профессиональной подготовки врачей УЗД (обязать организаторов оплачивать специализацию раз в 5 лет в центральных учреждениях, отменить первичную специализацию на рабочем месте; проведение регулярных семинаров) • Организация курсов пренатальной диагностики; • Организация центра пренатальной диагностики • взвешенная политика в отношении обновления парка приборов УЗД; • при анализе работы использовать принципы доказательной медицины (не вводить в статистический анализ ПС не верифицированные диагнозы ВПР; при оценке скрининга ориентироваться на статистику результата ( сколько выявлено ВПР и в какие сроки), а не на количественные данные охвата УЗИ беременных (статистика действия);
Пути повышения эффективности пренатальной диагностики • Внедрение принципов пренатальной диагностики, согласно федеральному и республиканскому приказов; • повышение профессиональной подготовки врачей УЗД (обязать организаторов оплачивать специализацию раз в 5 лет в центральных учреждениях, отменить первичную специализацию на рабочем месте; проведение регулярных семинаров) • Организация курсов пренатальной диагностики; • Организация центра пренатальной диагностики • взвешенная политика в отношении обновления парка приборов УЗД; • при анализе работы использовать принципы доказательной медицины (не вводить в статистический анализ ПС не верифицированные диагнозы ВПР; при оценке скрининга ориентироваться на статистику результата ( сколько выявлено ВПР и в какие сроки), а не на количественные данные охвата УЗИ беременных (статистика действия);

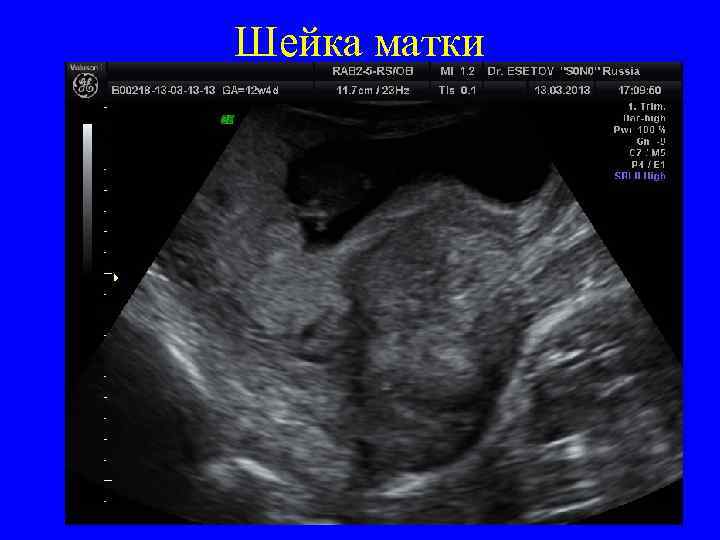 Шейка матки
Шейка матки
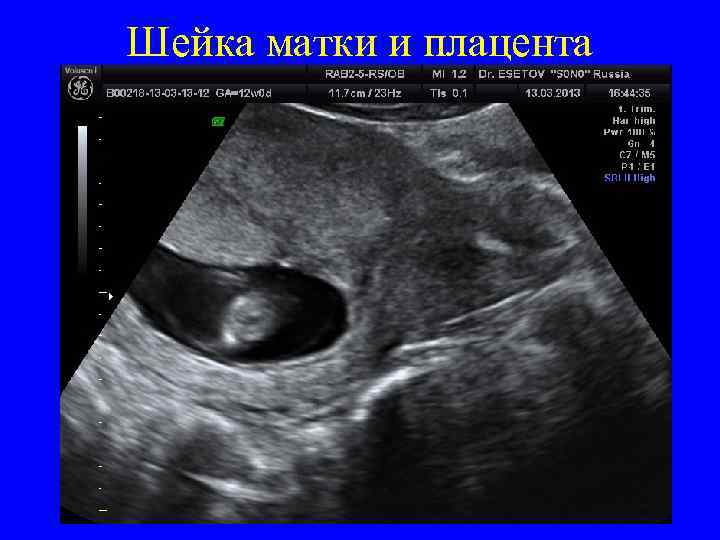 Шейка матки и плацента
Шейка матки и плацента
 СПАСИБО
СПАСИБО


