Микробиологический мониторинг.pptx
- Количество слайдов: 26

Cтруктура и антибиотикорезистентность возбудителей ИМВП в УЗ г. Минска (2007 – 2011 г. г. ) Кафедра урологии БГМУ. ГУ «Минский городской центр гигиены и эпидемиологии»

Согласно данным European Study Group on Nosocomial Infection (ESGNI) среди возбудителей инфекционных процессов мочевыводящих путей на первое место выходят энтеробактерии, среди которых наибольший удельный вес составляет E. Сoli

Этиология ИМВП Спектр возбудителей неосложненных инфекций верхних и нижних отделов МВП сходен, при этом E. coli является причинным патогеном в 70– 95%, а Staphylococcus saprophyticus – в 5– 10% случаев. Более редко выделяются другие энтеробактерии, такие как Proteus mirabilis и Klebsiella spp. (Европейская ассоциация урологов, 2012 г. )
В связи с повсеместным ростом устойчивости микроорганизмов огромное значение приобретает мониторинг антибиотикорезистентности, проводимый на локальном уровне и доведение его результатов до сведения лечащих врачей.

Цель исследования. Изучить микробный пейзаж и провести мониторинг антибиотикорезистентности микроорганизмов - возбудителей ИМВП выделенных из мочи взрослых пациентов, находящихся на лечении в урологических стационарах г. Минска.

Материалы и методы • Чувствительность к антибактериальным препаратам определялась дискодиффузионным методом на среде Мюллера. Хинтона. • Учет и интерпретация результатов проводилась согласно «Методическим указаниям по определению чувствительности микроорганизмов к антибактериальным препаратам» (МУК 4. 2. 1890 -04), а также критериям Clinical and Laboratory Standards Institute (CLSI).
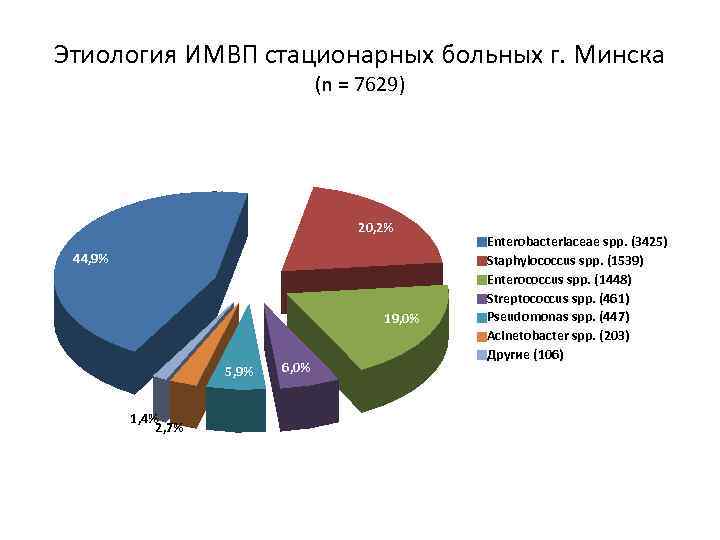
Этиология ИМВП стационарных больных г. Минска (n = 7629) 20, 2% 44, 9% 19, 0% 5, 9% 1, 4% 2, 7% 6, 0% Enterobacteriaceae spp. (3425) Staphylococcus spp. (1539) Enterococcus spp. (1448) Streptococcus spp. (461) Pseudomonas spp. (447) Acinetobacter spp. (203) Другие (106)
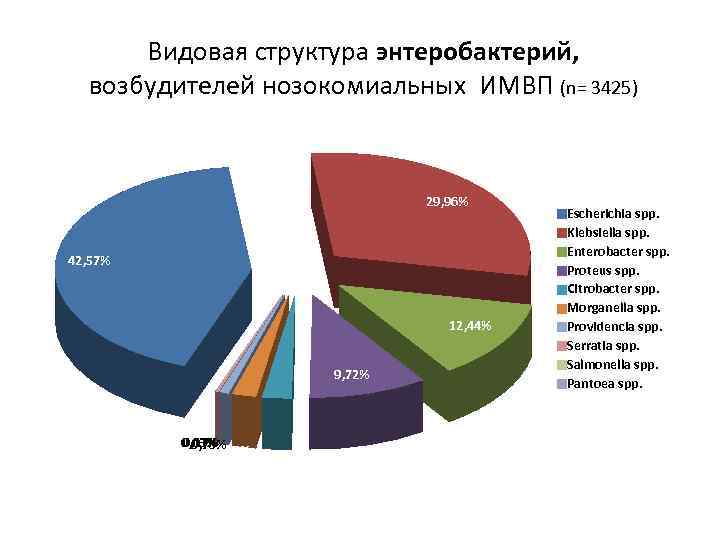
Видовая структура энтеробактерий, возбудителей нозокомиальных ИМВП (n= 3425) 29, 96% 42, 57% 12, 44% 9, 72% 0, 03% 0, 17% 0, 73% 1, 96% 2, 39% Escherichia spp. Klebsiella spp. Enterobacter spp. Proteus spp. Citrobacter spp. Morganella spp. Providencia spp. Serratia spp. Salmonella spp. Pantoea spp.
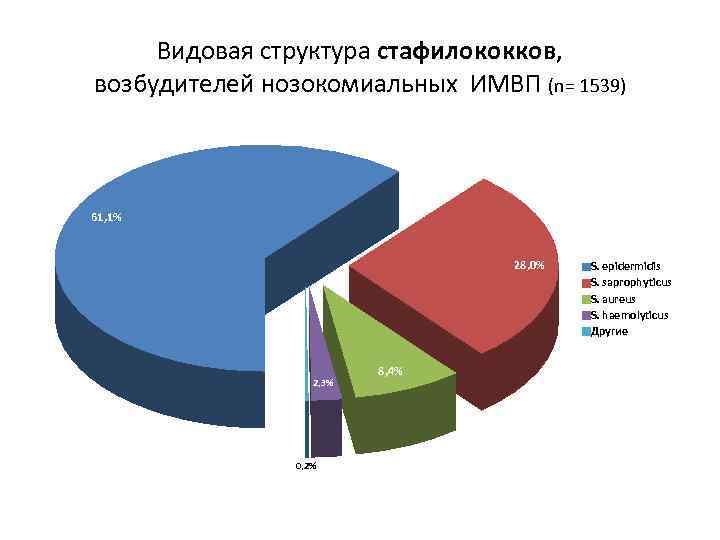
Видовая структура стафилококков, возбудителей нозокомиальных ИМВП (n= 1539) 61, 1% 28, 0% 2, 3% 0, 2% 8, 4% S. epidermidis S. saprophyticus S. aureus S. haemolyticus Другие
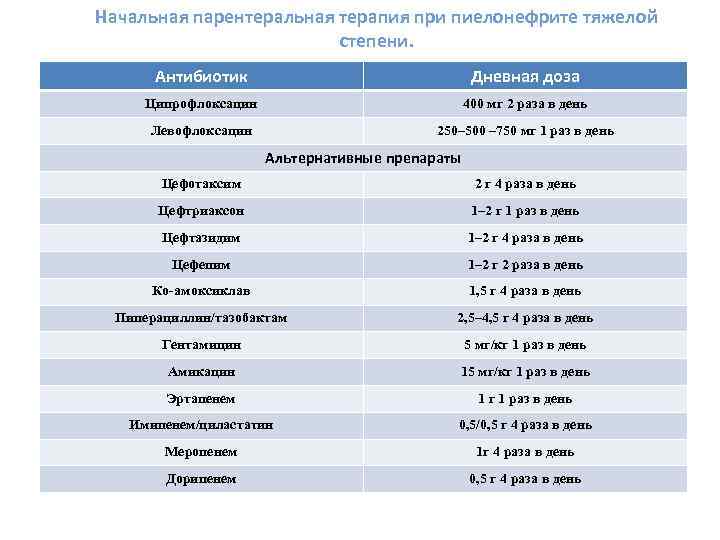
Начальная парентеральная терапия при пиелонефрите тяжелой степени. Антибиотик Дневная доза Ципрофлоксацин 400 мг 2 раза в день Левофлоксацин 250– 500 – 750 мг 1 раз в день Альтернативные препараты Цефотаксим 2 г 4 раза в день Цефтриаксон 1– 2 г 1 раз в день Цефтазидим 1– 2 г 4 раза в день Цефепим 1– 2 г 2 раза в день Ко-амоксиклав 1, 5 г 4 раза в день Пиперациллин/тазобактам 2, 5– 4, 5 г 4 раза в день Гентамицин 5 мг/кг 1 раз в день Амикацин 15 мг/кг 1 раз в день Эртапенем 1 г 1 раз в день Имипенем/циластатин 0, 5/0, 5 г 4 раза в день Меропенем 1 г 4 раза в день Дорипенем 0, 5 г 4 раза в день

0 Meropenem 0 Imipenem 19. 2 Nitrofurantoin 20 Amikacin 20 Gentamicin 35. 9 Ceftriaxone 37. 3 Cefotaxime 39. 7 Ampicillin/Sulbactam 40 Ofloxacin 52. 4 Doxycycline 60 Amoxicillin/Clavulanic acid 71. 4 Cefuroxime 80 Ampicillin 86. 5 Trimethoprim/Sulfamethoxaz. . . 100 Ciprofloxacin Cefepime Ceftazidime Динамика резистентности урокультуры E. Coli 84. 6 83. 3 70. 7 48. 7 35. 2 14. 5 2007 8. 9 2008 0 2009 2010 2011
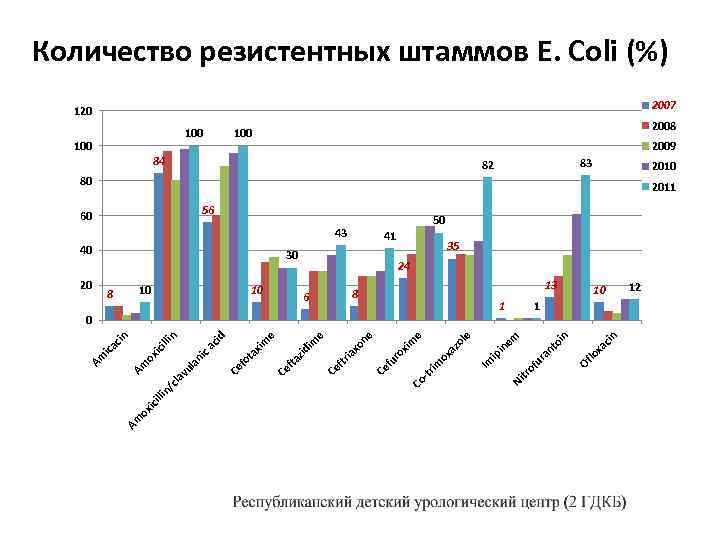
xa cin lo 82 Of oi n 0 1 ra nt em 8 Ni tro fu 41 in 56 ip 84 Im e e ol az im ox -tr xim 30 Co 43 ro fu 6 Ce ia xo ne ftr 10 Ce 40 e im 10 fta zid e 60 Ce 100 fo ta xim 100 Ce cid la ni ca n lli ici ox Am 8 vu la /c in ill ox ic 20 Am cin ica Am Количество резистентных штаммов E. Coli (%) 120 2007 100 2008 2009 83 80 13 2010 2011 50 35 24 10 1 12
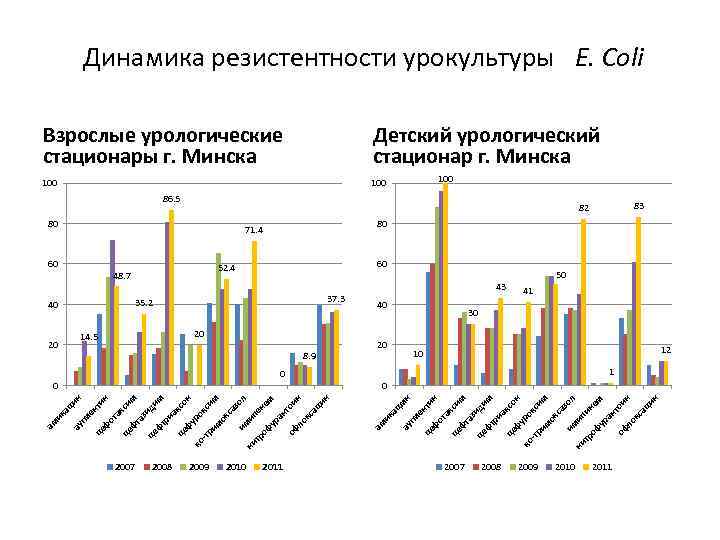
Динамика резистентности урокультуры E. Coli Взрослые урологические стационары г. Минска Детский урологический стационар г. Минска 100 100 86. 5 60 20 14. 5 20 8. 9 0 2007 кс це он фу ро ко кс -тр им им ок са зо им л ни ип тр ен оф ем ур ан оф тои н ло кс ац ин им ри а ид це фт им кс фт аз це фо та ен це ау гм ик ац ин ти н 0 2008 2009 2010 2011 40 20 50 41 30 12 10 1 0 ац м ау н гм ен ти це н фо та кс це им фт аз ид це им фт ри ак це со н фу ро ко кс -тр им им ок са им зол ни ип ин тр оф ем ур ан оф тои н ло кс ац ин 37. 3 35. 2 43 ик 52. 4 48. 7 40 ам 80 71. 4 ам 80 60 83 82 2007 2008 2009 2010 2011
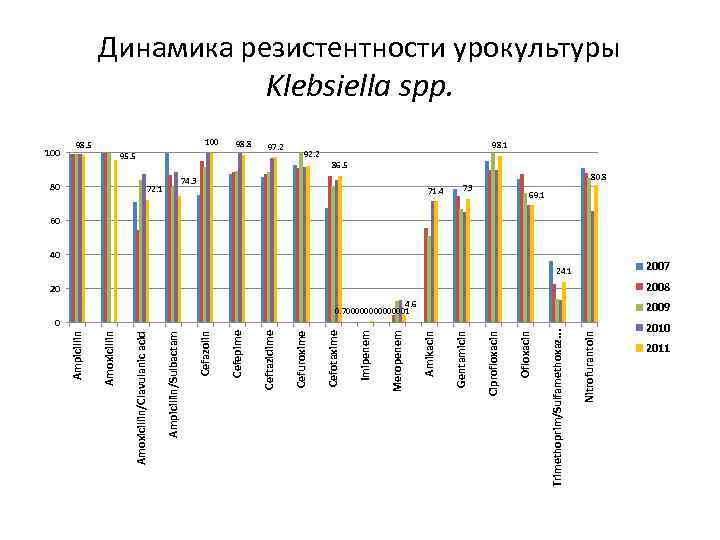
Nitrofurantoin Trimethoprim/Sulfamethoxaz. . . 73 Ofloxacin Ciprofloxacin 71. 4 Gentamicin 74. 3 Amikacin Meropenem 92. 2 Imipenem 97. 2 Cefotaxime 72. 1 98. 8 Cefuroxime 95. 5 Ceftazidime 100 Cefepime 98. 5 Cefazolin Ampicillin/Sulbactam 80 Amoxicillin/Clavulanic acid Amoxicillin 100 Ampicillin Динамика резистентности урокультуры Klebsiella spp. 98. 1 86. 5 80. 8 69. 1 60 40 24. 1 2007 20 2008 4. 6 0. 700000001 2009 0 2011
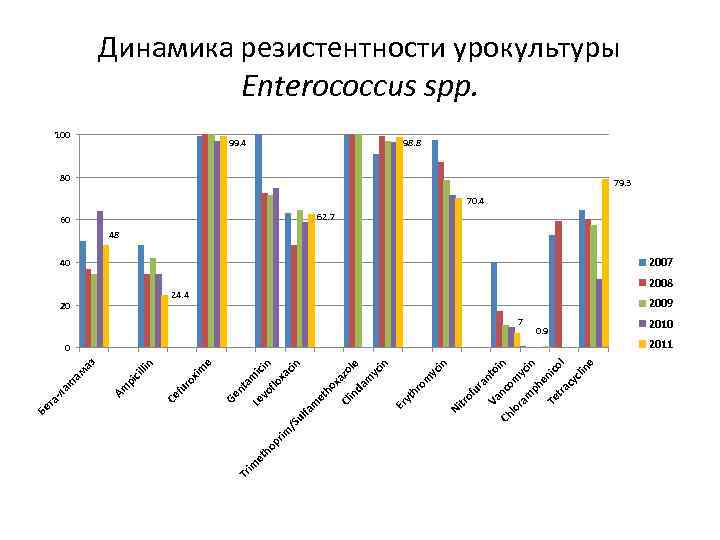
nc oi ra nt in n om ra yc m ph in e Te nic tra ol cy cli ne lo Ch Va fu tro Ni om yc hr yt 99. 4 Er in yc le zo m da in xa ho et 60 Cl am nt vo icin flo xa cin Le m fa ul /S im pr ho im et Ge e xim ro fu 20 Ce lin cil pi Am аз та м ак та -л 100 Tr Бе Динамика резистентности урокультуры Enterococcus spp. 98. 8 80 79. 3 70. 4 62. 7 48 40 2007 24. 4 2008 2009 7 0. 9 0 2011
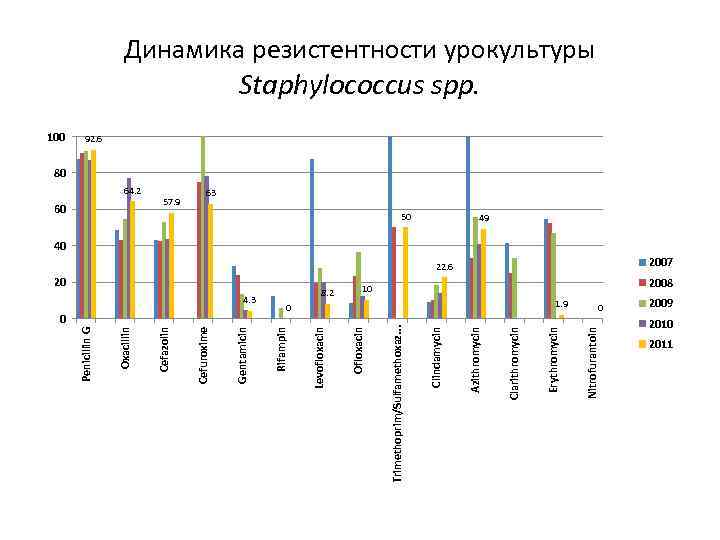
1. 9 Nitrofurantoin 0 Erythromycin Clarithromycin 50 Azithromycin Clindamycin Trimethoprim/Sulfamethoxaz. . . 0 8. 2 Ofloxacin 20 Levofloxacin 4. 3 Rifampin Gentamicin 60 57. 9 Cefuroxime 64. 2 Cefazolin Oxacillin 100 Penicillin G Динамика резистентности урокультуры Staphylococcus spp. 92. 6 80 63 49 40 22. 6 2007 10 2008 0 2009 2010 2011
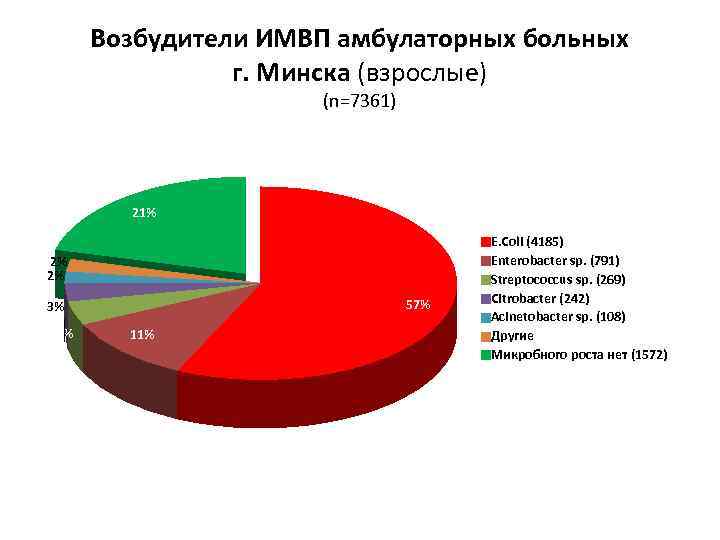
Возбудители ИМВП амбулаторных больных г. Минска (взрослые) (n=7361) 21% 2% 2% 57% 3% 4% 11% E. Coli (4185) Enterobacter sp. (791) Streptococcus sp. (269) Citrobacter (242) Acinetobacter sp. (108) Другие Микробного роста нет (1572)
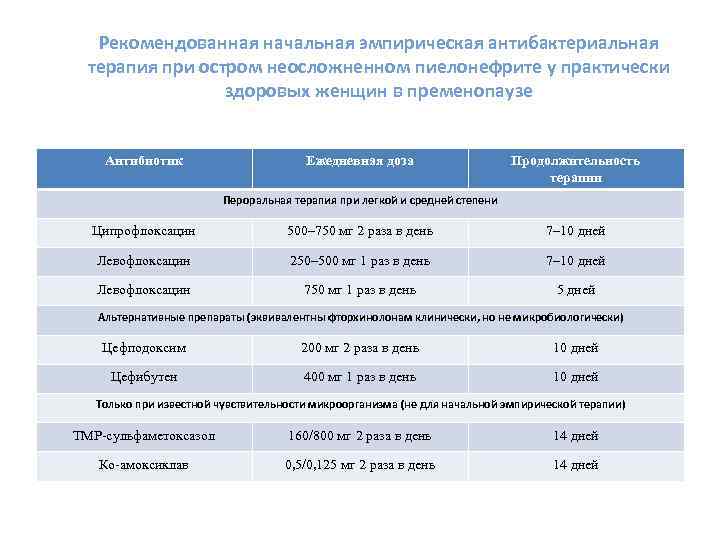
Рекомендованная начальная эмпирическая антибактериальная терапия при остром неосложненном пиелонефрите у практически здоровых женщин в пременопаузе Антибиотик Ежедневная доза Продолжительность терапии Пероральная терапия при легкой и средней степени Ципрофлоксацин 500– 750 мг 2 раза в день 7– 10 дней Левофлоксацин 250– 500 мг 1 раз в день 7– 10 дней Левофлоксацин 750 мг 1 раз в день 5 дней Альтернативные препараты (эквивалентны фторхинолонам клинически, но не микробиологически) Цефподоксим 200 мг 2 раза в день 10 дней Цефибутен 400 мг 1 раз в день 10 дней Только при известной чувствительности микроорганизма (не для начальной эмпирической терапии) TMP-сульфаметоксазол 160/800 мг 2 раза в день 14 дней Ко-амоксиклав 0, 5/0, 125 мг 2 раза в день 14 дней
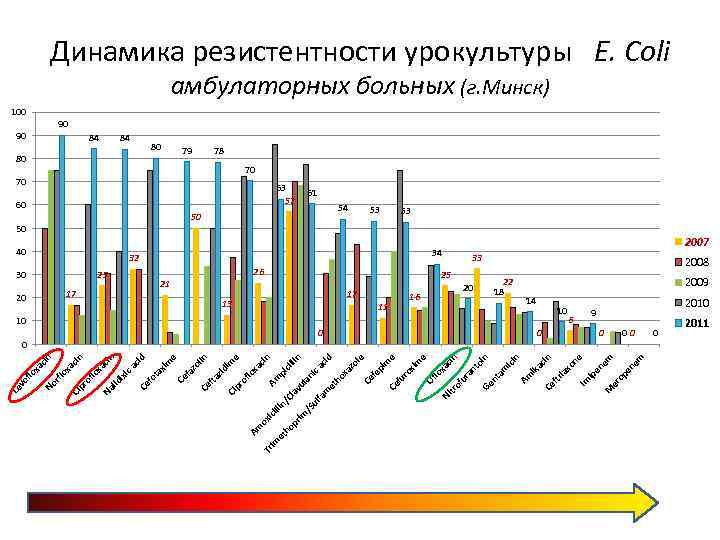
im Am cin lli pi n/ cil Cl op lin av rim ul an /S ic ul fa ac m id et ho xa zo le Ce fe pi m e Ce fu ro xim e Of lo xa Ni cin tro fu ra nt oi n Ge nt am ici n Am ik ac in Ce ftr ia xo ne Im ip en em M er op en em et h ox ici lo xa e im 21 Tr Am pr of 50 zid 17 79 Ci 60 lin 80 fta 25 zo 80 Ce e 84 Ce fa xim ta cid 40 fo ca cin 84 Ce ixi lid 20 lo xa 30 Na cin 90 pr of ox a cin xa 100 Ci rfl No lo Le vo f Динамика резистентности урокультуры E. Coli амбулаторных больных (г. Минск) 90 78 70 70 63 57 10 0 61 50 54 13 0 53 17 11 53 32 34 26 16 2007 33 25 20 2008 22 18 2009 14 10 0 6 9 2010 0 00 0 2011
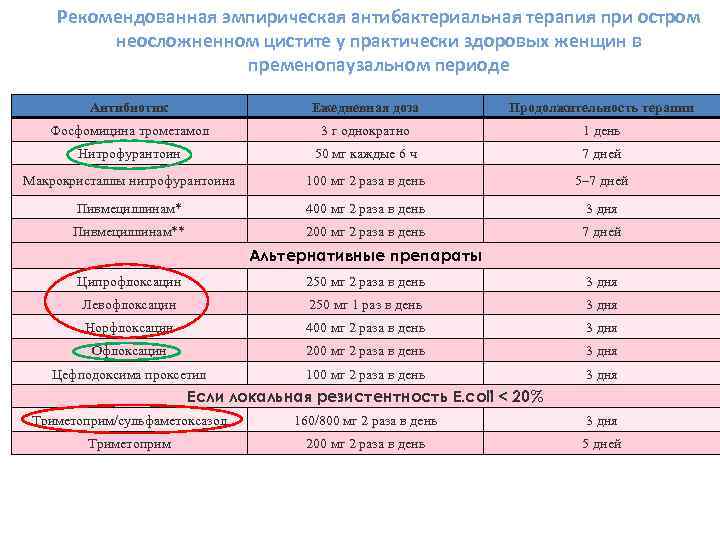
Рекомендованная эмпирическая антибактериальная терапия при остром неосложненном цистите у практически здоровых женщин в пременопаузальном периоде Антибиотик Ежедневная доза Продолжительность терапии Фосфомицина трометамол 3 г однократно 1 день Нитрофурантоин 50 мг каждые 6 ч 7 дней Макрокристаллы нитрофурантоина 100 мг 2 раза в день 5– 7 дней Пивмециллинам* 400 мг 2 раза в день 3 дня Пивмециллинам** 200 мг 2 раза в день 7 дней Альтернативные препараты Ципрофлоксацин 250 мг 2 раза в день 3 дня Левофлоксацин 250 мг 1 раз в день 3 дня Норфлоксацин 400 мг 2 раза в день 3 дня Офлоксацин 200 мг 2 раза в день 3 дня Цефподоксима проксетил 100 мг 2 раза в день 3 дня Если локальная резистентность Е. coli < 20% Tриметоприм/сульфаметоксазол 160/800 мг 2 раза в день 3 дня Tриметоприм 200 мг 2 раза в день 5 дней * Доступен не во всех странах. **Доступен только в скандинавских странах, Голландии, Австрии и Канаде. .
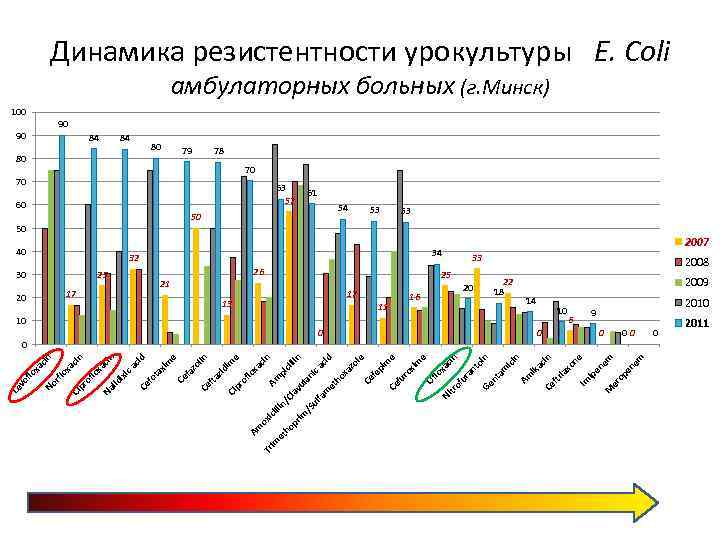
im Am cin lli pi n/ cil Cl op lin av rim ul an /S ic ul fa ac m id et ho xa zo le Ce fe pi m e Ce fu ro xim e Of lo xa Ni cin tro fu ra nt oi n Ge nt am ici n Am ik ac in Ce ftr ia xo ne Im ip en em M er op en em et h ox ici lo xa e im 21 Tr Am pr of 50 zid 17 79 Ci 60 lin 80 fta 25 zo 80 Ce e 84 Ce fa xim ta cid 40 fo ca cin 84 Ce ixi lid 20 lo xa 30 Na cin 90 pr of ox a cin xa 100 Ci rfl No lo Le vo f Динамика резистентности урокультуры E. Coli амбулаторных больных (г. Минск) 90 78 70 70 63 57 10 0 61 50 54 13 0 53 17 11 53 32 34 26 16 2007 33 25 20 2008 22 18 2009 14 10 0 6 9 2010 0 00 0 2011
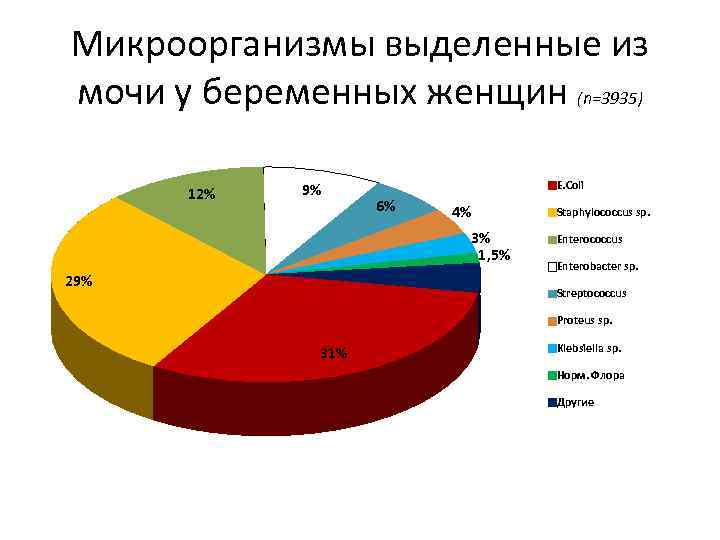
Микроорганизмы выделенные из мочи у беременных женщин (n=3935) 12% 9% E. Coli 6% 4% Staphylococcus sp. 3% 1, 5% 29% 4, 5% Enterococcus Enterobacter sp. Streptococcus Proteus sp. 31% Klebsiella sp. Норм. Флора Другие

Выводы: • На основе проведенного анализа выделенных изолятов уропатогенов выявлена ведущая роль энтеробактерий в этиологии ИМВП, в основном - E. Coli. • Для эмпирического лечения ИМВП колибациллярной этиологии в стационарах возможно применение цефтриаксона либо амикацина. С последующим переводом на пероральный прием нитрофуранов. В качестве резерва применимы карбопенемы. • У пациентов с тяжелым течением ИМВП, обусловленной ростом Klebsiella spp. , на сегодня, препаратами выбора являются карбопенемы. • В качестве стартовой эмпирической терапии стафилококковой инфекции мочевыводящих путей возможно использование аминигликозидов. У пациентов с тяжелым течением ИМВП следует применять фторхинолоны. С последующим переводом на пероральный прием нитрофуранов.

Выводы: • Для эмпирического лечения ИМВП в амбулаторных условиях возможно применение офлоксацина, нитрофуранов. При осложненном течении ИМВП – аминогликозиды, цефтриаксон. Препаратами резерва традиционно остаются карбопенемы.

Выводы: • Учитывая ведущую этиологическую роль E. coli. при ИМВП у детей, нецелесообразно использование эмпирической терапии защищенными пенициллинами, нитрофуранами, ко тримоксазолом. • В качестве стартовой эмпирической терапии возможно использование цефалоспоринов III поколения. • У детей с тяжелым течением ИМВП следует применять аминогликозиды, карбопенемы. • Применение фторхинолонов возможно только в качестве резерва.

Спасибо за внимание!
Микробиологический мониторинг.pptx