Чума.pptx
- Количество слайдов: 44

ЧУМА ГБОУ ВПО Саратовский государственный медицинский университет им. В. И. Разумовского Кафедра инфекционных болезней Выполнили студенты 6 группы 5 кусра Педиатрического факультета Ян А. Д. , Переверзев Р. В. Саратов 2011

Чума (лат. pestis — зараза) — острое природно-очаговое инфекционное заболевание группы карантинных инфекций, протекающее с исключительно тяжёлым общим состоянием, лихорадкой, поражением лимфоузлов, лёгких и других внутренних органов, часто с развитием сепсиса. Заболевание характеризуется высокой летальностью и крайне высокой заразностью. Арнольд Беклин. «Чума» . 1898

В истории человечества нет другой такой инфекционной болезни, которая приводила бы к столь колоссальным опустошениям и смертности среди населения, как чума. Питер Брейгель-старший. «Триумф смерти» фрагмент. XVI в.

В истории человечества опустошительные эпидемии чумы оставили в памяти людей представление об этой болезни как о страшном бедствии, превосходящем по нанесенному ущербу губительные для цивилизаций прошлого последствия малярии или эпидемий сыпного тифа, «косившего» целые армии. Один из самых удивительных фактов в истории эпидемий чумы – это возобновление их на огромных территориях после длительных промежутков (столетий) относительного благополучия. Три самых страшных пандемии чумы разделены периодами в 800 и 500 лет.

Известнейшей является так называемая «Юстинианова чума» (551— 580), которая возникла в Восточной Римской империи и охватила весь Ближний Восток. От этой эпидемии погибло более 20 млн человек. В X веке была большая эпидемия чумы в Европе, в частности, в Польше и в Киевской Руси. В 1090 в Киеве за две недели от чумы погибло свыше 10 000 человек. В XII веке эпидемии чумы несколько раз возникали среди крестоносцев. В XIII веке в Польше и на Руси было несколько взрывов чумы. В XIV веке по Европе прошлась страшная эпидемия «чёрной смерти» , занесённая из Восточного Китая. В 1348 от неё погибло почти 15 млн человек, что составляло четверть всего населения Европы. К 1352 году в Европе умерло 25 млн человек, треть населения. В 1346 чума была занесена в Крым, а в 1351 в Польшу и Русь. В дальнейшем в России отмечались вспышки чумы в 1603, 1654, 1738— 1740 и 1769 годах. Эпидемия бубонной чумы прокатилась по Лондону в 1664 — 1665 годах, унеся жизни более 20 % населения города. Отдельные случаи заражения бубонной чумой фиксируются и в настоящее время.

Этиология Возбудителем является чумная палочка (лат. Yersinia pestis), открытая в 1894 году одновременно двумя учёными: французом Александром Йерсеном и японцем Китазато Сибасабуро. Возбудитель чумы Yersinia pestis является представителем рода Yersinia семейства Enterobacteriaceae — неподвижные грамотрицательные микроорганизмы, чаще имеющие вид коротких палочек с закругленными концами, длина их 1— 3 мкм, ширина — 0, 3— 0, 7 мкм. Александр Йерсен Китазато Сибасабуро
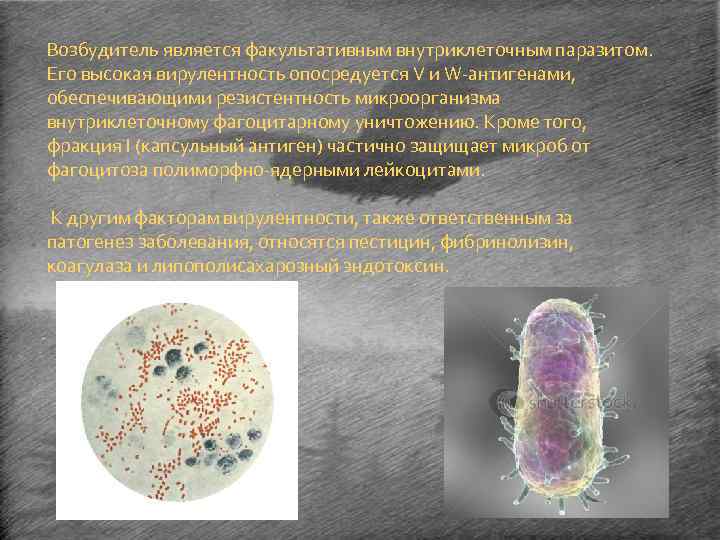
Возбудитель является факультативным внутриклеточным паразитом. Его высокая вирулентность опосредуется V и W-антигенами, обеспечивающими резистентность микроорганизма внутриклеточному фагоцитарному уничтожению. Кроме того, фракция I (капсульный антиген) частично защищает микроб от фагоцитоза полиморфно-ядерными лейкоцитами. К другим факторам вирулентности, также ответственным за патогенез заболевания, относятся пестицин, фибринолизин, коагулаза и липополисахарозный эндотоксин.

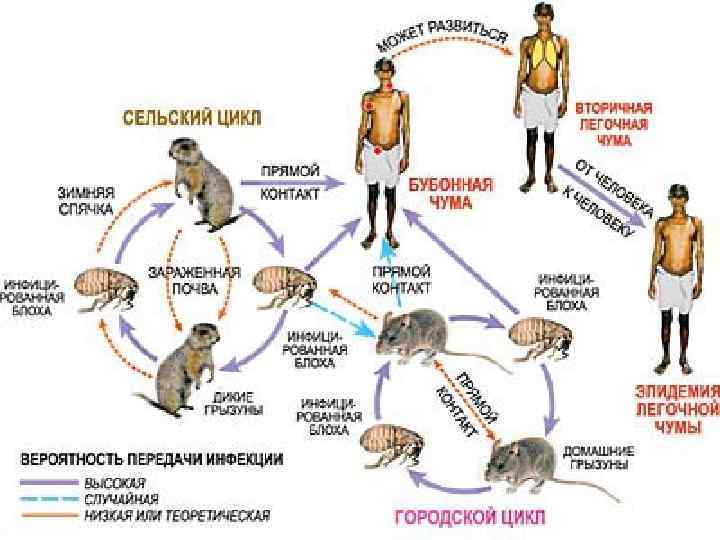
Эпидемиология Возбудитель чумы устойчив к низким температурам, хорошо сохраняется в мокроте, но при температуре 55 °C погибает в течение 10— 15 мин, а при кипячении — практически немедленно. Попадает в организм через кожу (при укусе блохи, как правило, Xenopsylla cheopis), слизистые оболочки дыхательных путей, пищеварительного тракта, конъюнктивы. По основному носителю природные очаги чумы подразделяют на сусликовые, сурочьи, песчаночьи, полевочьи и пищуховые. Помимо диких грызунов, в эпизоотический процесс иногда включаются так называемые синантропные грызуны (в частности, крысы и мышевидные), а также некоторые дикие животные (зайцы, лисы), являющиеся объектом охоты. Из домашних животных чумой болеют верблюды.


В природном очаге заражение обычно происходит через укус блохи, ранее питавшейся на больном грызуне, вероятность заражения значительно возрастает при включении в эпизоотию синантропных грызунов. Заражение происходит также при охоте на грызунов и их дальнейшей обработке. Массовые заболевания людей возникают прирезке больного верблюда, снятии с него шкуры, разделке, переработке. Инфицированный человек в зависимости от формы заболевания в свою очередь может являться передатчиком чумы воздушнокапельным путём или через укус отдельных видов блох. Люка Джиордано. «Мертвые» XVII в.
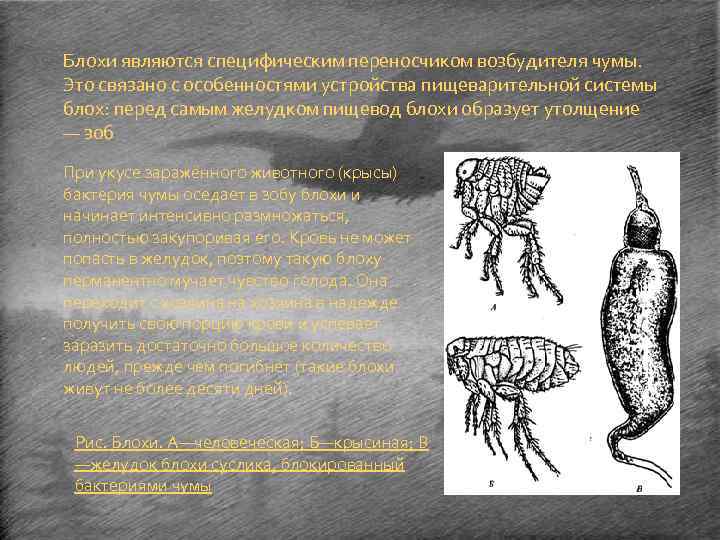
Блохи являются специфическим переносчиком возбудителя чумы. Это связано с особенностями устройства пищеварительной системы блох: перед самым желудком пищевод блохи образует утолщение — зоб При укусе заражённого животного (крысы) бактерия чумы оседает в зобу блохи и начинает интенсивно размножаться, полностью закупоривая его. Кровь не может попасть в желудок, поэтому такую блоху перманентно мучает чувство голода. Она переходит с хозяина на хозяина в надежде получить свою порцию крови и успевает заразить достаточно большое количество людей, прежде чем погибнет (такие блохи живут не более десяти дней). Рис. Блохи. А—человеческая; Б—крысиная; В —желудок блохи суслика, блокированный бактериями чумы
Патогенез Адаптационные механизмы человека практически не приспособлены сопротивляться внедрению и развитию чумной палочки в организме. Это объясняется тем, что чумная палочка очень быстро размножается; бактерии в большом количестве вырабатывают факторы проницаемости (нейраминидаза, фибринолизин, пестицин), антифагины, подавляющие фагоцитоз (F 1, HMWPs, V/W-Ar, РН 6 -Аг), что способствует быстрому и массивному лимфогенному и гематогенному диссеминированию прежде всего в органы мононуклеарно-фагоцитарной системы с её последующей активизацией. Массивная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, ведёт к развитию микроциркуляторных нарушений, ДВСсиндрома с последующим исходом в инфекционнотоксический шок.

Колонии Yersinia pestis

Клиническая картина и течение Инкубационный период обычно длится 3 -6 суток, при легочной форме он сокращается до 1 -2 дней, у привитых может удлиняться до 8 -10 суток. Различают следующие клинические формы чумы (по Г. П. Рудневу): 1. Локализованные формы: кожная, бубонная, кожнобубонная; 2. Генерализованные формы: первично-септическая, вторичносептическая; 3. Внешнедиссеминированные формы: первично-легочная, вторично-легочная, кишечная. Чаще всего наблюдается бубонная форма чумы (70 -80%), реже септическая (15 -20%) и легочная (5 -10%).

Кожная форма. • Встречается редко (3 -4%) и является, как правило, начальной стадией кожно-бубонной. • На коже сначала возникает пятно, затем папула, везикула, пустула и, наконец, язва. Пустула, окруженная зоной красноты, наполнена темнокровянистым содержимым, расположена на твердом основании красно -багрового цвета и отличается значительной болезненностью, резко усиливающейся при надавливании. Когда пустула лопается, образуется язва, дно которой покрыто темным струпом. • Чумные язвы на коже имеют длительное течение, заживают медленно, образуя рубец.
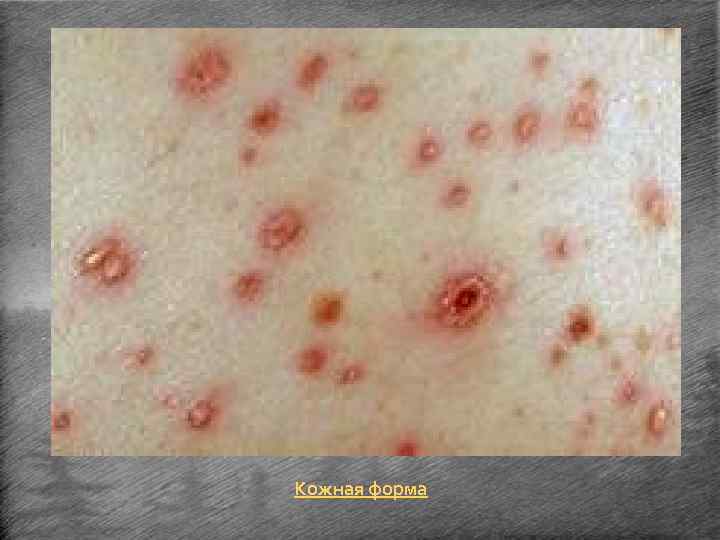
Кожная форма

Бубонная форма. • Наиболее частая форма чумы. • Характерно поражение лимфатических узлов, регионарных по отношению к месту внедрения возбудителя - паховых, реже подмышечных и очень редко шейных. • Обычно бубоны бывают одиночными, реже множественными. • На фоне выраженной интоксикации возникают боли в области будущей локализации бубона. • Через 1 -2 дня можно пропальпировать резко болезненные лимфатические узлы, сначала твёрдой консистенции, а затем размягчающиеся и становящиеся тестообразными. Более чем у половины больных отмечаются боли в области живота, нередко исходящие из пахового бубона и сопровождающиеся анорексией, тошнотой, рвотой и диареей, иногда с кровью. • Узлы сливаются в единый конгломерат, малоподвижный из-за наличия периаденита, флюктуирующий при пальпации. • Длительность разгара заболевания около недели, после чего наступает периодреконвалесценции. • Лимфатические узлы могут самостоятельно рассасываться или изъязвляться и склерозироваться вследствие серозно-геморрагического воспаления и некроза.
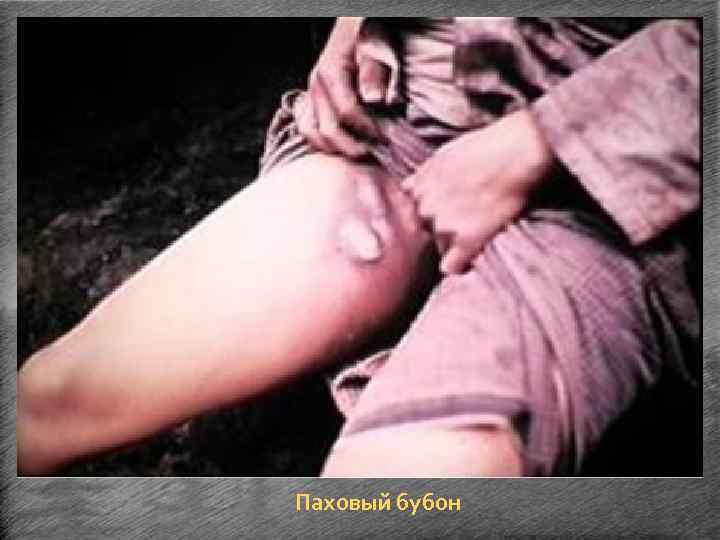
Паховый бубон

Бубонная форма чумы: 1 — больной с бедренными бубонами(см. также рис. 5. 10); 2 — походка больного с паховым и подмышечным бубонами.
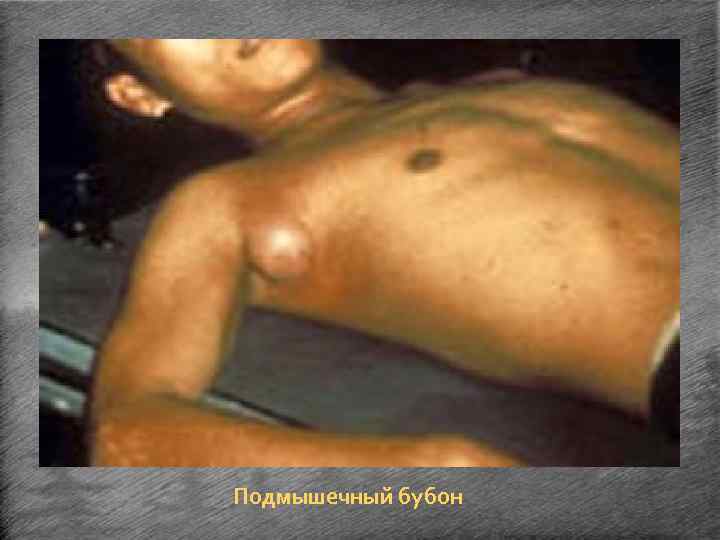
Подмышечный бубон
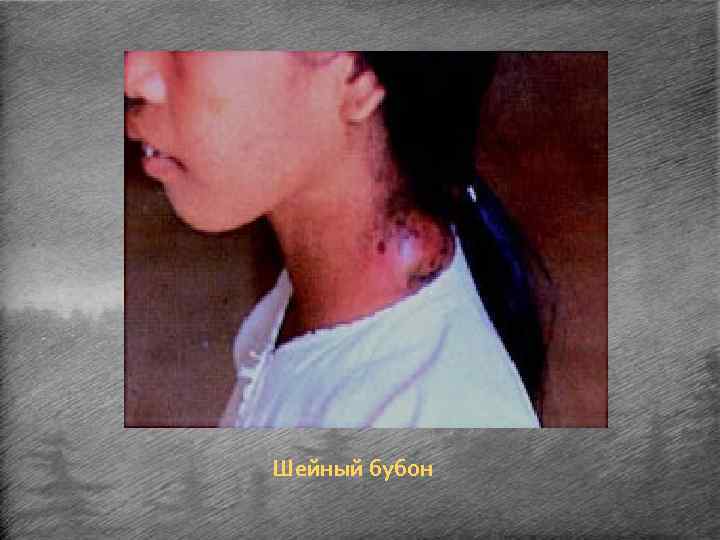
Шейный бубон
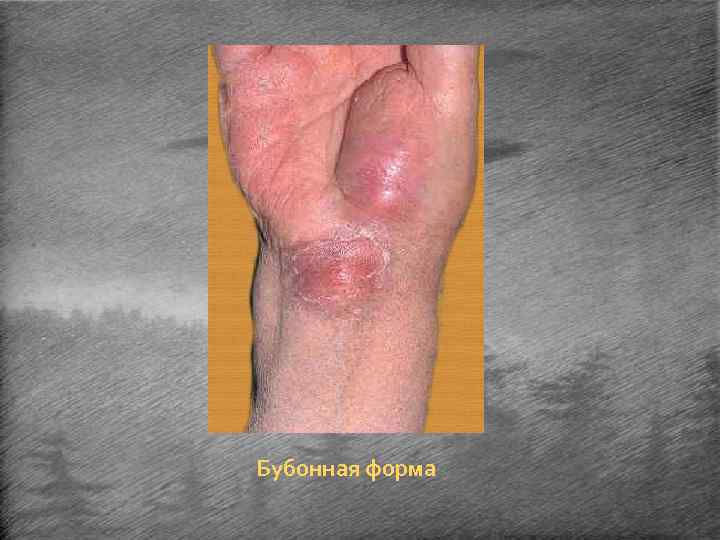
Бубонная форма

Кожно-бубонная форма. • Представляет сочетание кожных поражений и изменений со стороны лимфатических узлов. Эти локальные формы заболевания могут переходить во вторичный чумной сепсис и вторичную пневмонию. Их клиническая характеристика не отличается от первичносептической и первично-лёгочной форм чумы соответственно.

Первично-септическая форма. • Возникает после короткого инкубационного периода в 12 дня и характеризуется молниеносным развитием интоксикации, геморрагическими проявлениями (кровоизлияния в кожу и слизистые оболочки, желудочнокишечные и почечные кровотечения), быстрым формированием клинической картины инфекционнотоксического шока. • На фоне полного здоровья внезапно появляются озноб, сопровождающийся миалгиями и артралгиями, общая слабость, сильная головная боль, тошнота, рвота, исчезает аппетит и повышается до 39 о. С и выше температура тела. • Через несколько часов присоединяются психические нарушения - возбуждение, заторможенность, в ряде случаев - делириозное состояние. • Становится невнятной речь.

• Лицо становится одутловатым, с цианотичным оттенком и запавшими глазами. • Отмечается выраженная тахикардия - пульс очень частый - 120130 уд/мин, дикротичный. Тоны сердца ослаблены и приглушены. Артериальное давление понижено. Дыхание частое. • Увеличиваются печень и селезенка. • У большинства больных через 12 -40 ч с момента заболевания начинают прогрессировать признаки сердечно-сосудистой недостаточности (усиливаются тахикардия и артериальная гипотензия), присоединяются олигурия, а вскоре - и анурия, а также геморрагический синдром, проявляющийся носовыми кровотечениями, примесью крови в рвотных массах, кровоизлияниями в различные участки кожного покрова, в ряде случаев - гематурией и появлением примеси крови в испражнениях.

• При таком молниеносном сепсисе бактериемия настолько сильно выражена, что возбудитель легко обнаруживается при окраске по Граму светлого слоя кровяного сгустка. • Количество лейкоцитов при этой форме чумы необычайно велико и достигает 40 -60 тыс в 1 мл 3. • При отсутствии адекватной медицинской помощи больные погибают в 100% случаев, как правило, в течение 48 ч.
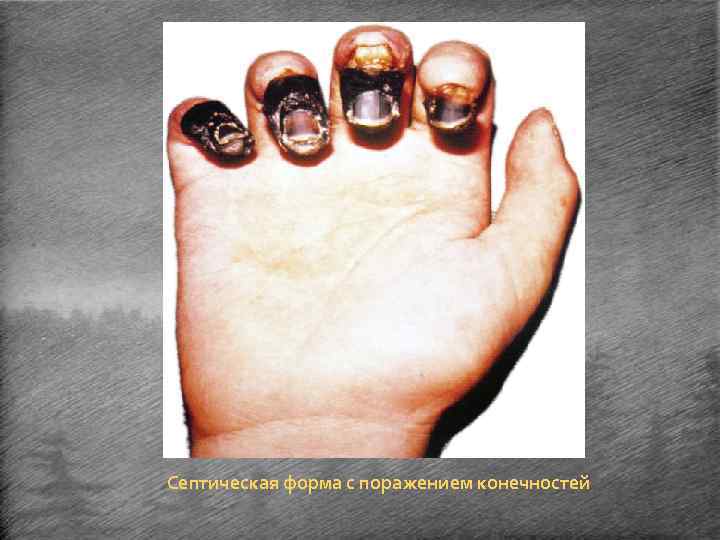
Септическая форма с поражением конечностей

Орас Верне. «Чума в Барселоне» , Эрмитаж.

Первично-легочная форма • Наиболее опасная в клиническом и в эпидемиологическом отношении молниеносная форма заболевания. • Период от первичного контакта с инфекцией и заражения человека воздушно-капельным путем до смертельного исхода составляет от 2 до 6 дней. • Заболевание имеет сверхострое начало. На фоне полного здоровья внезапно появляются сильные ознобы (иногда резкие, повторные), быстрое повышение температуры тела, весьма сильная головная боль, головокружение, часто неоднократная рвота. Нарушается сон, появляется ломота в мышцах и суставах. • При обследовании в первые часы выявляется тахикардия, нарастающая одышка. В последующие часы состояние больных прогрессивно ухудшается, нарастает слабость, повышается температура тела. • Учащенное дыхание становится поверхностным. В акт дыхания включаются вспомогательные мышцы, крылья носа. Дыхание приобретает жесткий оттенок, у отдельных больных выявляются крепитирующие или мелкопузырчатые хрипы, локальное притупление перкуторного звука, иногда безболезненный кашель с жидкой стекловидной прозрачной мокротой.

• В разгар легочной чумы на первый план выступают признаки токсического поражения центральной нервной системы. Нарушается координация движений, появляется тремор, затрудняется артикуляция. Повышаются брюшные и коленные рефлексы, обостряется чувствительность к свету, холоду, недостатку свежего воздуха и т. д. Поражение ЦНС токсинами чумной палочки приводит к развитию инфекционно-токсической энцефалопатии и церебральной гипертензии • Со 2 -3 -го дня температура тела нередко превышает 40 о. С. Тахикардия соответствует выраженности лихорадки. Возможны кратковременное исчезновение пульса или аритмия. Артериальное давление снижается до 95/65 -85/50 мм рт. ст. Развиваются острая почечная недостаточность и геморрагический синдром.
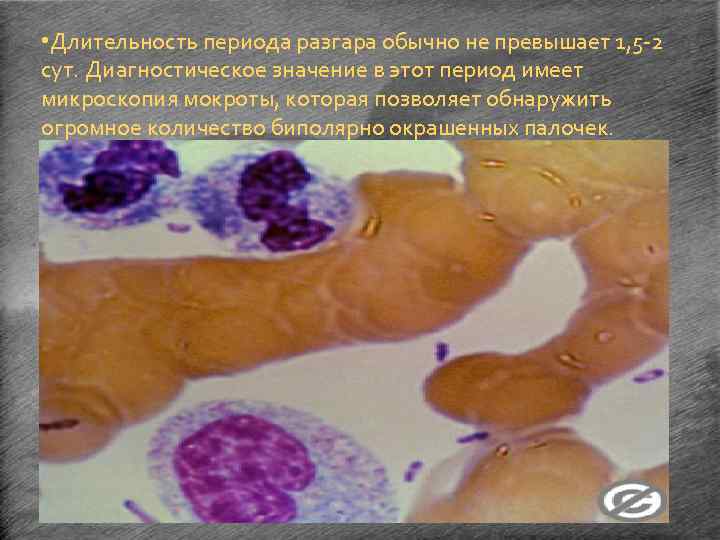
• Длительность периода разгара обычно не превышает 1, 5 -2 сут. Диагностическое значение в этот период имеет микроскопия мокроты, которая позволяет обнаружить огромное количество биполярно окрашенных палочек.

• Если больные с легочной чумой не получают адекватной этиотропной терапии, они погибают на 3 -4 -е сутки от резко выраженной сердечно-сосудистой и дыхательной недостаточности. • Однако возможно так называемое молниеносное течение чумы, когда от начала заболевания до летального исхода проходит не более одних суток.

Лабораторная диагностика Основана на использовании микробиологических, иммуносерологических, биологических и генетических методов. • В гемограмме отмечают лейкоцитоз, нейтрофилию со сдвигом влево, увеличение СОЭ. • Бактериологическому исследованию подвергают материал от больных и умерших: пунктаты из бубонов и карбункулов, отделяемое язв, мокроту и слизь из ротоглотки, кровь. Проводят пассаж на лабораторных животных (морские свинки, белые мыши), погибающих на 5 -7 -е сутки после заражения. • Из серологических методов применяют РНГА, РНАТ, РНАГ и РТПГА, ИФА. • Положительные результаты ПЦР через 5 -6 ч после её постановки свидетельствуют о наличии специфической ДНК чумного микроба и подтверждают предварительный диагноз. Окончательным подтверждением чумной этиологии болезни являются выделение чистой культуры возбудителя и её идентификация.
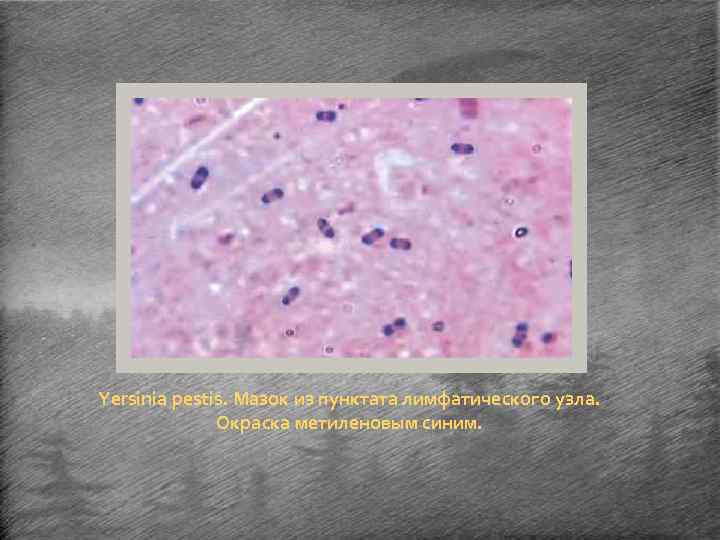
Yersinia pestis. Мазок из пунктата лимфатического узла. Окраска метиленовым синим.

Дифференциальная диагностика Диагностика чумы основывается на характерных для нее клинических данных и эпидемических предпосылках. Особенно трудными для диагноза обычно являются первые случаи чумы. В связи с этим каждый больной, прибывший из эндемичной по чуме страны или из эпизоотического очага этой инфекции, у которого отмечается острое начало болезни с озноба, высокой лихорадки и интоксикации, сопровождающееся поражением кожи (кожная форма болезни), лимфатических узлов (бубонная форма), легких (легочная форма), а также наличие в анамнезе факта охоты на тарбаганов, лис, сайгаков и т. д. , контакта с грызунами, больной кошкой, собакой, употребления верблюжьего мяса и т. п. , должен расцениваться как подозрительный на чуму и подвергаться изоляции и обследованию в условиях инфекционного стационара, переведенного на строгий противоэпидемический режим.

Бубонную форму чумы дифференцируют с туляремией, содоку, болезнью кошачьей царапины, гнойным лимфаденитом, венерическим лимфогранулематозом. • Туляремийный бубон в отличие от бубона при чуме: ü имеет четкие контуры; üне спаян с кожей и соседними лимфатическими узлами, так как явления периаденита отсутствуют; üбубон развивается медленно, достигает больших размеров к концу недели; üнагноение, если оно происходит, выявляется лишь на 3 -й неделе болезни; üобратное развитие происходит медленно; üпри склерозировании бубона увеличение лимфатического узла сохраняется и после выздоровления; üлихорадка и симптомы общей интоксикации при туляремии выражены умеренно.
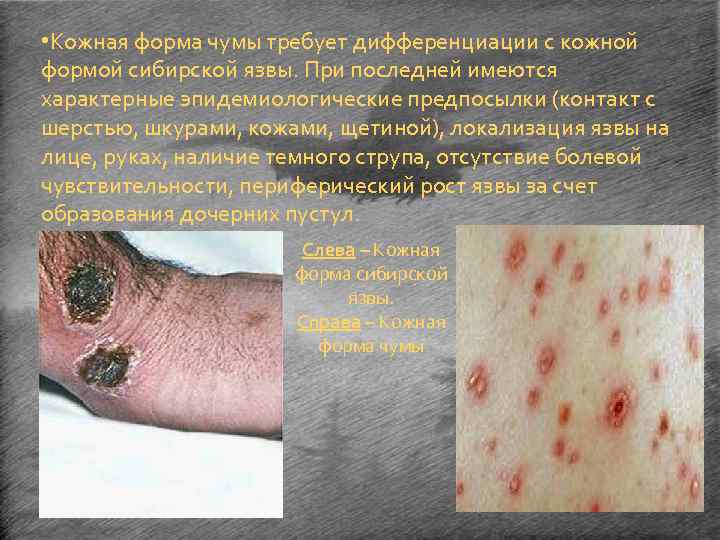
• Кожная форма чумы требует дифференциации с кожной формой сибирской язвы. При последней имеются характерные эпидемиологические предпосылки (контакт с шерстью, шкурами, кожами, щетиной), локализация язвы на лице, руках, наличие темного струпа, отсутствие болевой чувствительности, периферический рост язвы за счет образования дочерних пустул. Слева – Кожная форма сибирской язвы. Справа – Кожная форма чумы

Лечение Чумы Больных чумой лечат только в стационарных условиях. Выбор препаратов для этиотропной терапии, их доз и схем применения определяет форма заболевания. Курс этиотропной терапии при всех формах болезни составляет 710 дней. При этом применяют: • при кожной форме - котримоксазол по 4 таблетки в сутки; • при бубонной форме - левомицетин в дозе 80 мг/кг/сут и одновременно стрептомицин в дозе 50 мг/кг/сут; препараты вводят внутривенно; эффективен также тетрациклин; • при лёгочных и септических формах заболевания комбинацию левомицети-на со стрептомицином дополняют назначением доксициклина в дозе 0, 3 г/сут или тетрациклина по 4 -6 г/сут внутрь.

Одновременно проводят массивную дезинтоксикационную терапию (свежезамороженная плазма, альбумин, реополиглюкин, гемодез, кристаллоидные растворы внутривенно, методы экстракорпоральной детоксикации), назначают препараты для улучшения микроциркуляции и репарации (трентал в сочетании с солкосерилом, пикамилон), форсирования диуреза, а также сердечные гликозиды, сосудистые и дыхательные аналептики, жаропонижающие и симптоматические средства. Успех лечения зависит от своевременности проведения терапии. Этиотропные препараты назначают при первом подозрении на чуму, основываясь на клиникоэпидемиологических

Профилактика Общая профилактика заключается прежде всего в недопущении заноса инфекции на «чистую» территорию, контроле над существующими в природе очагами чумы, а при появлении случаев чумы на прежде свободной от нее территории — в локализации очага и недопущении распространения инфекции. Защита государства от заноса инфекции лежит на санитарно-эпидемиологической службе (санитарный осмотр грузов на границе, особенно в портовых городах, обсервация лиц, прибывших из мест, где регистрируется чума, контроль за соблюдением санитарных правил, в том числе в медицинских учреждениях, и др. ).

Доминико Гаргиуло. «Благодарственный молебен в честь окончания эпидемии Гаргиуло. чумы» 1656 г.

Спасибо за внимание
Чума.pptx