525988.pptx
- Количество слайдов: 53
 ЧЕРЕПОВЕЦКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ ИМЕНИ Н. М. АМОСОВА Тема: Сыпи при инфекционных болезнях Выполнил: Студент 3 курса 1 группы Мирзебалаев Руслан
ЧЕРЕПОВЕЦКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ ИМЕНИ Н. М. АМОСОВА Тема: Сыпи при инфекционных болезнях Выполнил: Студент 3 курса 1 группы Мирзебалаев Руслан
 Цель презентации: Выработка навыков: Уметь выявлять синдром сыпи; Знать заболевания, сопровождающиеся сыпью и уметь проводить дифференциальную диагностику по данному синдрому; Уметь проводить профилактические мероприятия в очаге инфекции
Цель презентации: Выработка навыков: Уметь выявлять синдром сыпи; Знать заболевания, сопровождающиеся сыпью и уметь проводить дифференциальную диагностику по данному синдрому; Уметь проводить профилактические мероприятия в очаге инфекции
 КЛИНИЧЕСКИЙ СЛУЧАЙ Больной И. , 5 лет, поступает в инфекционное отделение Вологодской областной больницы № 2 (ВОБ№ 2) на 4 -й день заболевания с жалобами на повышение температуры до 39 о С, кашель, насморк, снижение аппетита и появление сыпи на лице и верхней половине туловища.
КЛИНИЧЕСКИЙ СЛУЧАЙ Больной И. , 5 лет, поступает в инфекционное отделение Вологодской областной больницы № 2 (ВОБ№ 2) на 4 -й день заболевания с жалобами на повышение температуры до 39 о С, кашель, насморк, снижение аппетита и появление сыпи на лице и верхней половине туловища.
 Больной И. , 5 лет Из анамнеза выяснено, что заболевание началось постепенно, с подъема температуры до субфебрильных цифр, вялости и снижения аппетита. В тот же день одновременно появились и катаральные явления в виде кашля, ринореи и коньюнктивита. Перечисленная симптоматика ежедневно усиливалась и достигла своего апогея на 3 -й день болезни.
Больной И. , 5 лет Из анамнеза выяснено, что заболевание началось постепенно, с подъема температуры до субфебрильных цифр, вялости и снижения аппетита. В тот же день одновременно появились и катаральные явления в виде кашля, ринореи и коньюнктивита. Перечисленная симптоматика ежедневно усиливалась и достигла своего апогея на 3 -й день болезни.
 Справка Катаральный период - период до появления сыпи. Характеризуется появлением сухого кашля, хриплого голоса, насморка. Субфебрильная температура тела – до 38 градусов Цельсия. Ринорея – это обильное выделение носовой слизи. Конъюнктивит — воспаление слизистой оболочки глаза (конъюнктивы), вызванное, чаще всего, аллергической реакцией или инфекцией (вирусной, реже бактериальной).
Справка Катаральный период - период до появления сыпи. Характеризуется появлением сухого кашля, хриплого голоса, насморка. Субфебрильная температура тела – до 38 градусов Цельсия. Ринорея – это обильное выделение носовой слизи. Конъюнктивит — воспаление слизистой оболочки глаза (конъюнктивы), вызванное, чаще всего, аллергической реакцией или инфекцией (вирусной, реже бактериальной).
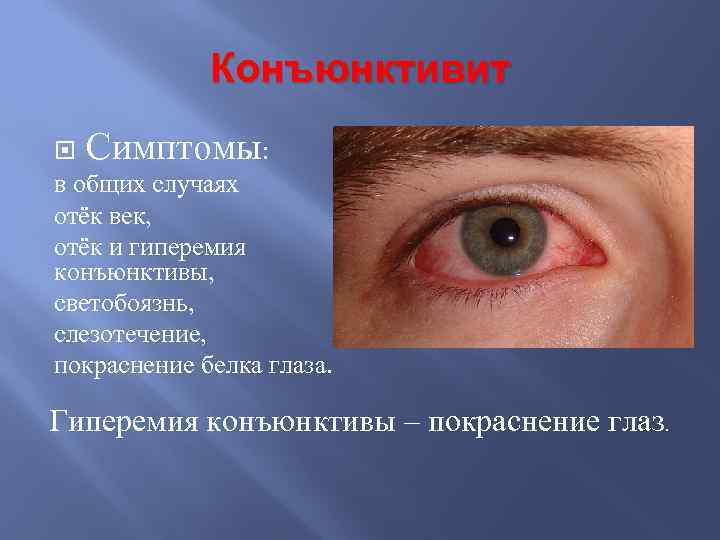 Конъюнктивит Симптомы: в общих случаях отёк век, отёк и гиперемия конъюнктивы, светобоязнь, слезотечение, покраснение белка глаза. Гиперемия конъюнктивы – покраснение глаз.
Конъюнктивит Симптомы: в общих случаях отёк век, отёк и гиперемия конъюнктивы, светобоязнь, слезотечение, покраснение белка глаза. Гиперемия конъюнктивы – покраснение глаз.
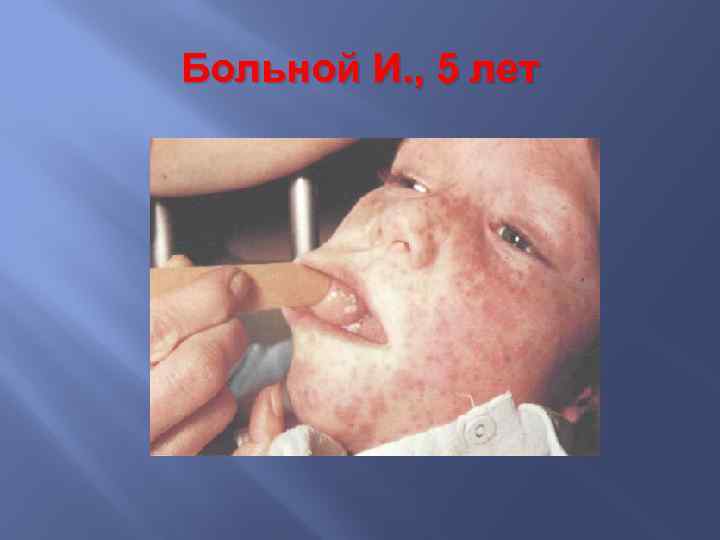
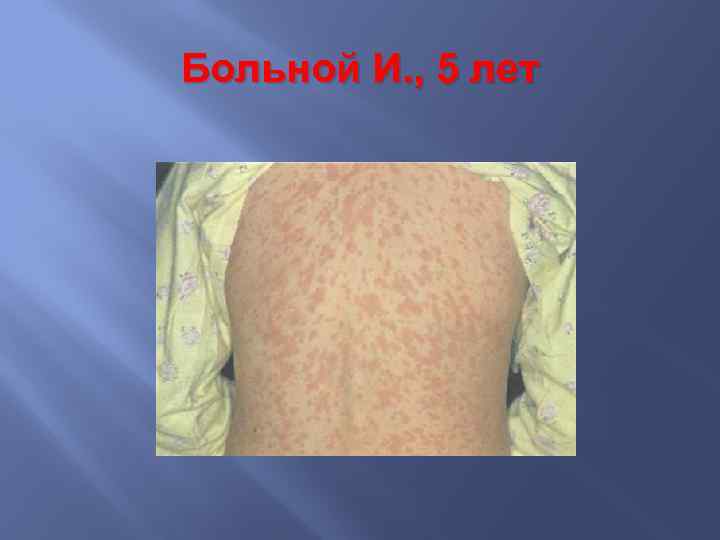
 Больной И. , 5 лет При объективном осмотре на кожных покровах лица и плечевого пояса отмечалась обильная, с тенденцией к слиянию ярко-красная, полиморфная в виде папул, макул и эритем сыпь, конъюнктивит, склерит. На слизистой щек, напротив коренных зубов, отмечались обильные мелкоточечные белого цвета высыпания, не снимающиеся шпателем, на слизистой мягкого и твердого неба – энантема. Зев – разлитая гиперемия, наложений на миндалинах нет.
Больной И. , 5 лет При объективном осмотре на кожных покровах лица и плечевого пояса отмечалась обильная, с тенденцией к слиянию ярко-красная, полиморфная в виде папул, макул и эритем сыпь, конъюнктивит, склерит. На слизистой щек, напротив коренных зубов, отмечались обильные мелкоточечные белого цвета высыпания, не снимающиеся шпателем, на слизистой мягкого и твердого неба – энантема. Зев – разлитая гиперемия, наложений на миндалинах нет.
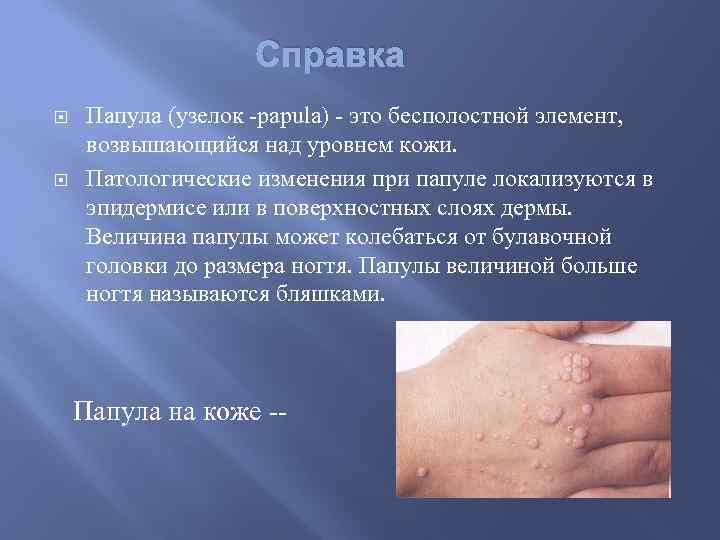 Справка Папула (узелок -papula) - это бесполостной элемент, возвышающийся над уровнем кожи. Патологические изменения при папуле локализуются в эпидермисе или в поверхностных слоях дермы. Величина папулы может колебаться от булавочной головки до размера ногтя. Папулы величиной больше ногтя называются бляшками. Папула на коже --
Справка Папула (узелок -papula) - это бесполостной элемент, возвышающийся над уровнем кожи. Патологические изменения при папуле локализуются в эпидермисе или в поверхностных слоях дермы. Величина папулы может колебаться от булавочной головки до размера ногтя. Папулы величиной больше ногтя называются бляшками. Папула на коже --
 Справка Пятна, или макулы, не выступают над поверхностью, хотя иногда бывают шелушащиеся. На коже могут быть белые, желтые, розовые, синие, фиолетовые и даже черные макулы. Все пятна естественного происхождения на коже можно разделить на врожденные и приобретенные, пигментные и сосудистые. пигментные (дисхромии) гипохромии (лейкодермы) гиперхромии сосудистые гиперемические (розеолы и эритемы) геморрагические
Справка Пятна, или макулы, не выступают над поверхностью, хотя иногда бывают шелушащиеся. На коже могут быть белые, желтые, розовые, синие, фиолетовые и даже черные макулы. Все пятна естественного происхождения на коже можно разделить на врожденные и приобретенные, пигментные и сосудистые. пигментные (дисхромии) гипохромии (лейкодермы) гиперхромии сосудистые гиперемические (розеолы и эритемы) геморрагические
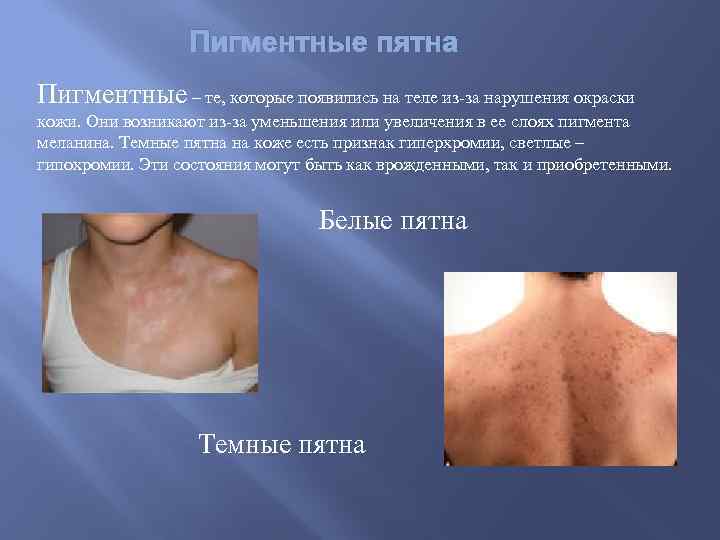 Пигментные пятна Пигментные – те, которые появились на теле из-за нарушения окраски кожи. Они возникают из-за уменьшения или увеличения в ее слоях пигмента меланина. Темные пятна на коже есть признак гиперхромии, светлые – гипохромии. Эти состояния могут быть как врожденными, так и приобретенными. Белые пятна Темные пятна
Пигментные пятна Пигментные – те, которые появились на теле из-за нарушения окраски кожи. Они возникают из-за уменьшения или увеличения в ее слоях пигмента меланина. Темные пятна на коже есть признак гиперхромии, светлые – гипохромии. Эти состояния могут быть как врожденными, так и приобретенными. Белые пятна Темные пятна
 Причины появления светлых пятен на коже Удивительно, но часто причина их появления – злоупотребление солнечным загаром. Так происходит, когда меланоциты кожи не способны вырабатывать меланин в нужном количестве. Ситуации, когда на коже образовались светлые пятна, особенно часты при отдыхе на море. Могут возникнуть на коже светлые макулы из-за грибковых поражений. Они, как правило, сопровождаются очень сильным зудом и могут быть Меланоциты – клетки кожи, даже под мышками. Грибковые вырабатывающие пигмент поражения заразны. Они возможны у меланин, защищающий кожу о чрезмерного воздействия ребенка и у взрослого. ультрафиолетового облучения.
Причины появления светлых пятен на коже Удивительно, но часто причина их появления – злоупотребление солнечным загаром. Так происходит, когда меланоциты кожи не способны вырабатывать меланин в нужном количестве. Ситуации, когда на коже образовались светлые пятна, особенно часты при отдыхе на море. Могут возникнуть на коже светлые макулы из-за грибковых поражений. Они, как правило, сопровождаются очень сильным зудом и могут быть Меланоциты – клетки кожи, даже под мышками. Грибковые вырабатывающие пигмент поражения заразны. Они возможны у меланин, защищающий кожу о чрезмерного воздействия ребенка и у взрослого. ультрафиолетового облучения.
 Причины появления светлых пятен на коже Регуляция образования меланина происходит при участии гормонов гипофиза и симпатической нервной системы, поэтому лейкодермы могут быть «от нервов» и гормональных расстройств. На коже могут образовываться светлые пятна от воздействия некоторых химических веществ. У лиц, работающих с химикатами, их называют профессиональными лейкодермами.
Причины появления светлых пятен на коже Регуляция образования меланина происходит при участии гормонов гипофиза и симпатической нервной системы, поэтому лейкодермы могут быть «от нервов» и гормональных расстройств. На коже могут образовываться светлые пятна от воздействия некоторых химических веществ. У лиц, работающих с химикатами, их называют профессиональными лейкодермами.
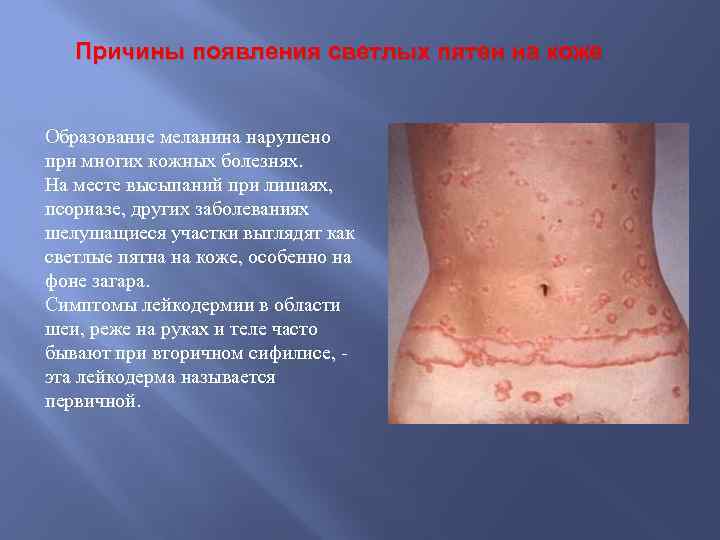 Причины появления светлых пятен на коже Образование меланина нарушено при многих кожных болезнях. На месте высыпаний при лишаях, псориазе, других заболеваниях шелушащиеся участки выглядят как светлые пятна на коже, особенно на фоне загара. Симптомы лейкодермии в области шеи, реже на руках и теле часто бывают при вторичном сифилисе, ‑ эта лейкодерма называется первичной.
Причины появления светлых пятен на коже Образование меланина нарушено при многих кожных болезнях. На месте высыпаний при лишаях, псориазе, других заболеваниях шелушащиеся участки выглядят как светлые пятна на коже, особенно на фоне загара. Симптомы лейкодермии в области шеи, реже на руках и теле часто бывают при вторичном сифилисе, ‑ эта лейкодерма называется первичной.
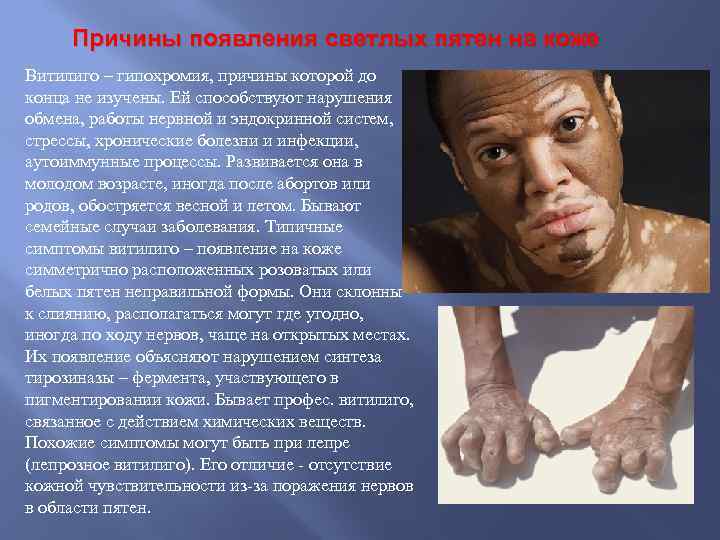 Причины появления светлых пятен на коже Витилиго – гипохромия, причины которой до конца не изучены. Ей способствуют нарушения обмена, работы нервной и эндокринной систем, стрессы, хронические болезни и инфекции, аутоиммунные процессы. Развивается она в молодом возрасте, иногда после абортов или родов, обостряется весной и летом. Бывают семейные случаи заболевания. Типичные симптомы витилиго – появление на коже симметрично расположенных розоватых или белых пятен неправильной формы. Они склонны к слиянию, располагаться могут где угодно, иногда по ходу нервов, чаще на открытых местах. Их появление объясняют нарушением синтеза тирозиназы – фермента, участвующего в пигментировании кожи. Бывает профес. витилиго, связанное с действием химических веществ. Похожие симптомы могут быть при лепре (лепрозное витилиго). Его отличие ‑ отсутствие кожной чувствительности из-за поражения нервов в области пятен.
Причины появления светлых пятен на коже Витилиго – гипохромия, причины которой до конца не изучены. Ей способствуют нарушения обмена, работы нервной и эндокринной систем, стрессы, хронические болезни и инфекции, аутоиммунные процессы. Развивается она в молодом возрасте, иногда после абортов или родов, обостряется весной и летом. Бывают семейные случаи заболевания. Типичные симптомы витилиго – появление на коже симметрично расположенных розоватых или белых пятен неправильной формы. Они склонны к слиянию, располагаться могут где угодно, иногда по ходу нервов, чаще на открытых местах. Их появление объясняют нарушением синтеза тирозиназы – фермента, участвующего в пигментировании кожи. Бывает профес. витилиго, связанное с действием химических веществ. Похожие симптомы могут быть при лепре (лепрозное витилиго). Его отличие ‑ отсутствие кожной чувствительности из-за поражения нервов в области пятен.
 Причины появления светлых пятен на коже Альбинизм – врожденное нарушение пигментации, когда практически вся кожа – одно большое белое пятно. Лишенной меланина оказывается и радужная оболочка, кажущаяся из-за этого красной.
Причины появления светлых пятен на коже Альбинизм – врожденное нарушение пигментации, когда практически вся кожа – одно большое белое пятно. Лишенной меланина оказывается и радужная оболочка, кажущаяся из-за этого красной.
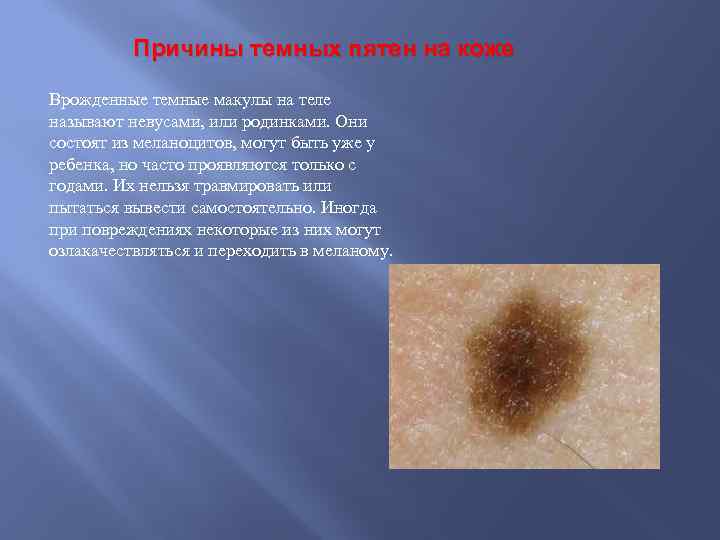 Причины темных пятен на коже Врожденные темные макулы на теле называют невусами, или родинками. Они состоят из меланоцитов, могут быть уже у ребенка, но часто проявляются только с годами. Их нельзя травмировать или пытаться вывести самостоятельно. Иногда при повреждениях некоторые из них могут озлакачествляться и переходить в меланому.
Причины темных пятен на коже Врожденные темные макулы на теле называют невусами, или родинками. Они состоят из меланоцитов, могут быть уже у ребенка, но часто проявляются только с годами. Их нельзя травмировать или пытаться вывести самостоятельно. Иногда при повреждениях некоторые из них могут озлакачествляться и переходить в меланому.
 Причины темных пятен на коже Веснушки, рыжие и даже кофейные пятнышки на коже, появляются в результате воздействия солнечных лучей. Они похожи на так называемые печеночные пятна, но меньше их по размерам. В холодное время года они светлеют и исчезают. Обычно их много у молодых людей, с возрастом количество веснушек уменьшается.
Причины темных пятен на коже Веснушки, рыжие и даже кофейные пятнышки на коже, появляются в результате воздействия солнечных лучей. Они похожи на так называемые печеночные пятна, но меньше их по размерам. В холодное время года они светлеют и исчезают. Обычно их много у молодых людей, с возрастом количество веснушек уменьшается.
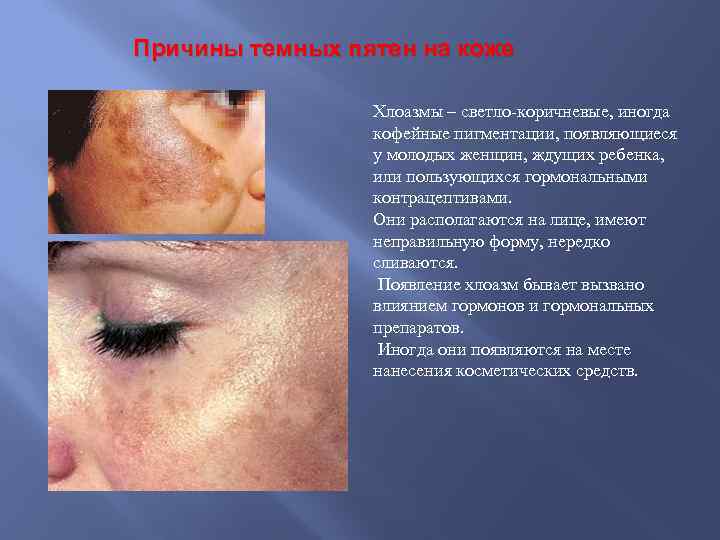 Причины темных пятен на коже Хлоазмы – светло-коричневые, иногда кофейные пигментации, появляющиеся у молодых женщин, ждущих ребенка, или пользующихся гормональными контрацептивами. Они располагаются на лице, имеют неправильную форму, нередко сливаются. Появление хлоазм бывает вызвано влиянием гормонов и гормональных препаратов. Иногда они появляются на месте нанесения косметических средств.
Причины темных пятен на коже Хлоазмы – светло-коричневые, иногда кофейные пигментации, появляющиеся у молодых женщин, ждущих ребенка, или пользующихся гормональными контрацептивами. Они располагаются на лице, имеют неправильную форму, нередко сливаются. Появление хлоазм бывает вызвано влиянием гормонов и гормональных препаратов. Иногда они появляются на месте нанесения косметических средств.
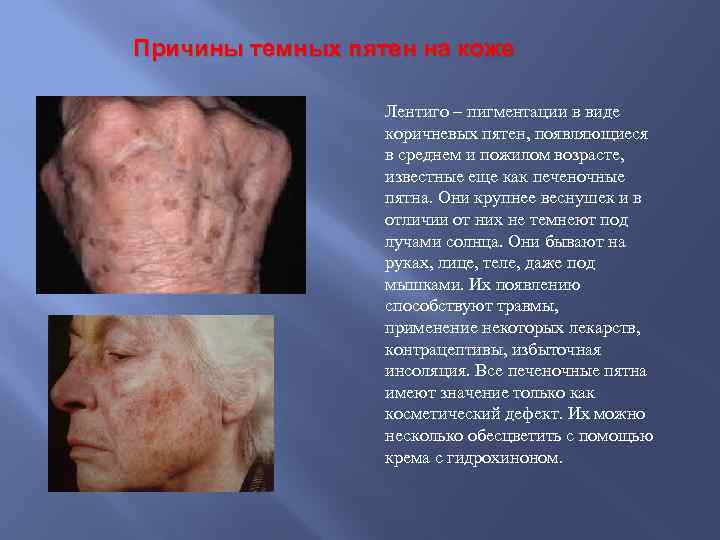 Причины темных пятен на коже Лентиго – пигментации в виде коричневых пятен, появляющиеся в среднем и пожилом возрасте, известные еще как печеночные пятна. Они крупнее веснушек и в отличии от них не темнеют под лучами солнца. Они бывают на руках, лице, теле, даже под мышками. Их появлению способствуют травмы, применение некоторых лекарств, контрацептивы, избыточная инсоляция. Все печеночные пятна имеют значение только как косметический дефект. Их можно несколько обесцветить с помощью крема с гидрохиноном.
Причины темных пятен на коже Лентиго – пигментации в виде коричневых пятен, появляющиеся в среднем и пожилом возрасте, известные еще как печеночные пятна. Они крупнее веснушек и в отличии от них не темнеют под лучами солнца. Они бывают на руках, лице, теле, даже под мышками. Их появлению способствуют травмы, применение некоторых лекарств, контрацептивы, избыточная инсоляция. Все печеночные пятна имеют значение только как косметический дефект. Их можно несколько обесцветить с помощью крема с гидрохиноном.
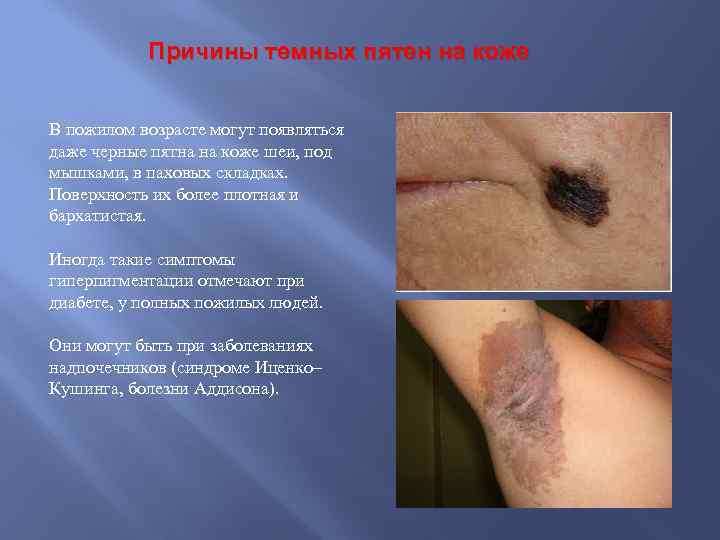 Причины темных пятен на коже В пожилом возрасте могут появляться даже черные пятна на коже шеи, под мышками, в паховых складках. Поверхность их более плотная и бархатистая. Иногда такие симптомы гиперпигментации отмечают при диабете, у полных пожилых людей. Они могут быть при заболеваниях надпочечников (синдроме Иценко– Кушинга, болезни Аддисона).
Причины темных пятен на коже В пожилом возрасте могут появляться даже черные пятна на коже шеи, под мышками, в паховых складках. Поверхность их более плотная и бархатистая. Иногда такие симптомы гиперпигментации отмечают при диабете, у полных пожилых людей. Они могут быть при заболеваниях надпочечников (синдроме Иценко– Кушинга, болезни Аддисона).
 Больной И. , 5 лет Над легкими перкуторно – легочный звук, аускультативно – с обеих сторон масса сухих, свистящих хрипов. По другим внутренним органам – без видимой патологии.
Больной И. , 5 лет Над легкими перкуторно – легочный звук, аускультативно – с обеих сторон масса сухих, свистящих хрипов. По другим внутренним органам – без видимой патологии.
 Как вы думаете, какие синдромы, с учетом вышеперечисленных симптомов, можно выделить в данном случае?
Как вы думаете, какие синдромы, с учетом вышеперечисленных симптомов, можно выделить в данном случае?
 Выявленные синдромы: • Катаральный синдром • Синдром интоксикации • Синдром экзантемы
Выявленные синдромы: • Катаральный синдром • Синдром интоксикации • Синдром экзантемы
 Экзантема – распространенный симптом среди заболеваний инфекционной природы (корь, краснуха, ветряная оспа, скарлатина). Представляет собой сыпь, покраснения, пигментацию кожи с различными специфическими особенностями и локализацией. Клиническая картина экзантем разнообразна, зачастую определяется спецификой инфекции и ее возбудителя. Принято выделять следующие формы экзантемы: внезапная экзантема – характерна для детей до двух лет, сопровождается псевдокраснушными высыпаниями; вирусная экзантема – чаще встречается в младенческом возрасте, сопровождается лихорадкой; детская розеола, экзантема субитум – сопровождается повышением температуры, нарушениями пищеварения; скарлатиновая экзантема – характеризуется многочисленными яркорозовыми розеолами.
Экзантема – распространенный симптом среди заболеваний инфекционной природы (корь, краснуха, ветряная оспа, скарлатина). Представляет собой сыпь, покраснения, пигментацию кожи с различными специфическими особенностями и локализацией. Клиническая картина экзантем разнообразна, зачастую определяется спецификой инфекции и ее возбудителя. Принято выделять следующие формы экзантемы: внезапная экзантема – характерна для детей до двух лет, сопровождается псевдокраснушными высыпаниями; вирусная экзантема – чаще встречается в младенческом возрасте, сопровождается лихорадкой; детская розеола, экзантема субитум – сопровождается повышением температуры, нарушениями пищеварения; скарлатиновая экзантема – характеризуется многочисленными яркорозовыми розеолами.
 Дополнительная информация Общий анализ крови: эритроциты – 3, 8 х 1012 /л; гемоглобин – 108 г/л; ЦП – 0, 8 лейкоциты – 3, 6 х 109/л; эозинофилы – 2; палочкоядерные – 1, сегментоядерные – 70; лимфоциты – 23; моноциты – 4; СОЭ – 3 мм/ч.
Дополнительная информация Общий анализ крови: эритроциты – 3, 8 х 1012 /л; гемоглобин – 108 г/л; ЦП – 0, 8 лейкоциты – 3, 6 х 109/л; эозинофилы – 2; палочкоядерные – 1, сегментоядерные – 70; лимфоциты – 23; моноциты – 4; СОЭ – 3 мм/ч.
 Больной И. , 5 лет
Больной И. , 5 лет
 Больной И. , 5 лет
Больной И. , 5 лет
 О каких заболеваниях можно думать? корь, краснуха, скарлатина, псевдотуберкулез, ветряная оспа.
О каких заболеваниях можно думать? корь, краснуха, скарлатина, псевдотуберкулез, ветряная оспа.
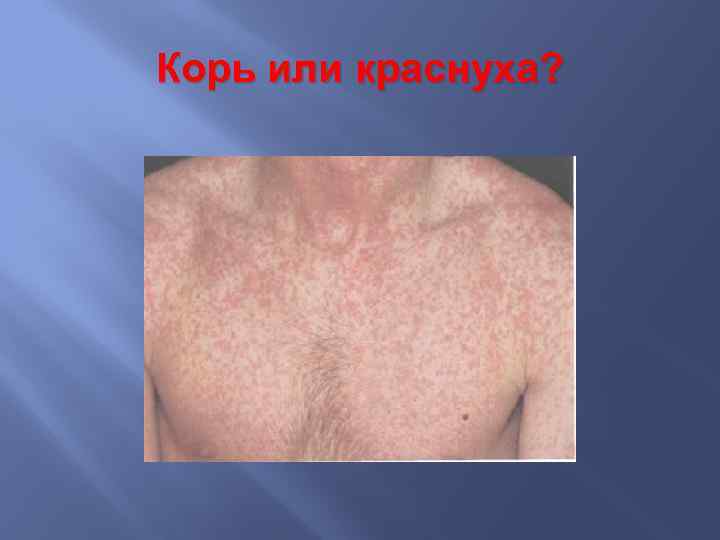 Корь или краснуха?
Корь или краснуха?
 Краснуха невыраженные синдромы интоксикации и катаральных явлений; затылочная лимфоденопатия; в общем анализе крови – лейкопения, лимфоцитоз, большой процент клеток Тюрка (плазматические клетки); сыпь бледно-розовая, без тенденции к слиянию, с преимущественной локализацией на разгибателях
Краснуха невыраженные синдромы интоксикации и катаральных явлений; затылочная лимфоденопатия; в общем анализе крови – лейкопения, лимфоцитоз, большой процент клеток Тюрка (плазматические клетки); сыпь бледно-розовая, без тенденции к слиянию, с преимущественной локализацией на разгибателях
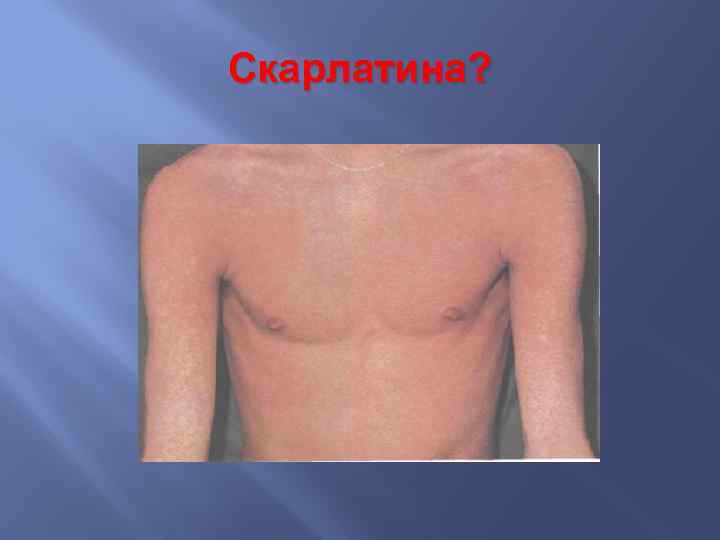 Скарлатина?
Скарлатина?
 Скарлатина Ангина Мелкоточечная сыпь имеющая излюбленные место локализации – естественные складки, боковые поверхности туловища (симптом Пастиа, Филатова) Подчелюстной лимфаденит Малиновый язык В общем анализе крови - лейкоцитоз, нейтрофилез и повышенная СОЭ
Скарлатина Ангина Мелкоточечная сыпь имеющая излюбленные место локализации – естественные складки, боковые поверхности туловища (симптом Пастиа, Филатова) Подчелюстной лимфаденит Малиновый язык В общем анализе крови - лейкоцитоз, нейтрофилез и повышенная СОЭ
 Симптом Филатова при скарлатине - На лице сыпь «не трогает» только носогубный треугольник - он становится бледным. Пастиа симптом: (С. Pastia, румынский врач) темно -красная или буроватая окраска кожных складок (напр. , в области локтевых сгибов) при скарлатине. Лимфаденит – это воспалительный процесс регионарных лимфатических узлов. Инициировать данное воспаление могут различные инфекционные бактерии, проникающие от главного воспалительного очага в лимфоузел по лимфатическим путям.
Симптом Филатова при скарлатине - На лице сыпь «не трогает» только носогубный треугольник - он становится бледным. Пастиа симптом: (С. Pastia, румынский врач) темно -красная или буроватая окраска кожных складок (напр. , в области локтевых сгибов) при скарлатине. Лимфаденит – это воспалительный процесс регионарных лимфатических узлов. Инициировать данное воспаление могут различные инфекционные бактерии, проникающие от главного воспалительного очага в лимфоузел по лимфатическим путям.
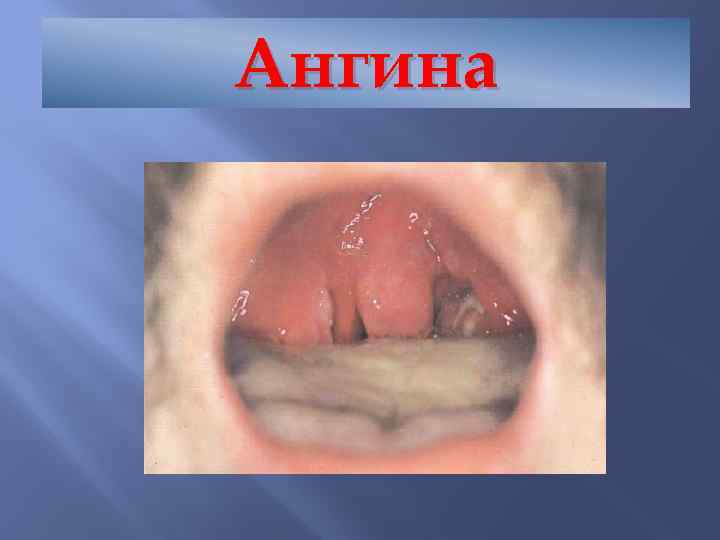 Ангина
Ангина
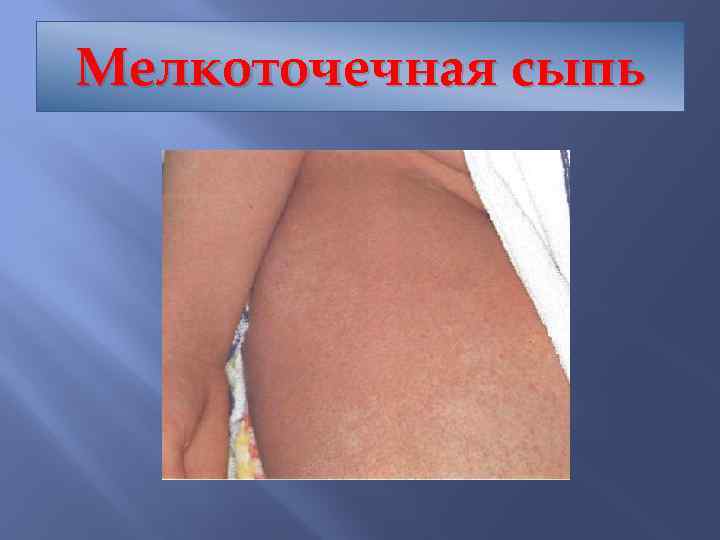 Мелкоточечная сыпь
Мелкоточечная сыпь
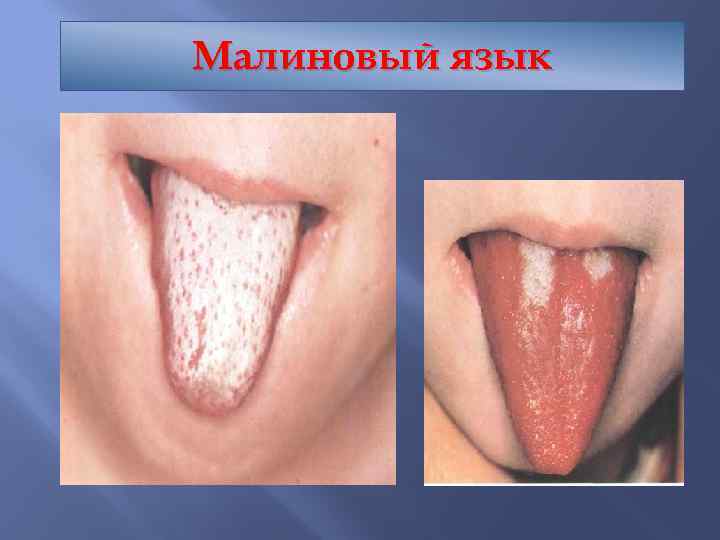 Малиновый язык
Малиновый язык
 Псевдотуберкулез сыпь мелкоточечная, имеются такие симптомы, как «перчаток» , «капюшона» , «носков» . Типичный псевдотуберкулез характеризуется значительным полиморфизмом клинических проявлений и имеет много общего с кишечными инфекциями: диарея, желтуха, гепатоспленомегалия, что взаимно исключает данный диагноз псевдотуберкулез у нашего больного
Псевдотуберкулез сыпь мелкоточечная, имеются такие симптомы, как «перчаток» , «капюшона» , «носков» . Типичный псевдотуберкулез характеризуется значительным полиморфизмом клинических проявлений и имеет много общего с кишечными инфекциями: диарея, желтуха, гепатоспленомегалия, что взаимно исключает данный диагноз псевдотуберкулез у нашего больного
 Ветряная оспа первоначальные элементы сыпи при ветряной оспе носят характер розеол, в дальнейшем эволюция сыпи идет следующим образом - розеола-папула-везикула
Ветряная оспа первоначальные элементы сыпи при ветряной оспе носят характер розеол, в дальнейшем эволюция сыпи идет следующим образом - розеола-папула-везикула
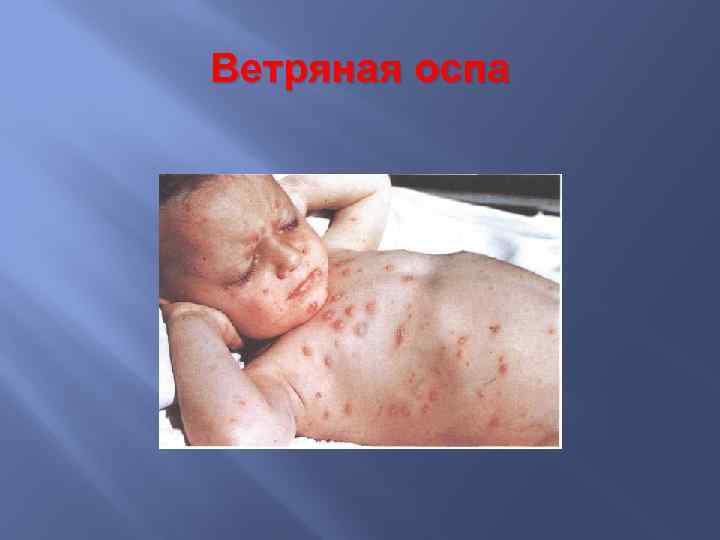 Ветряная оспа
Ветряная оспа
 Клинический диагноз Корь, типичная форма
Клинический диагноз Корь, типичная форма
 Корь Возбудитель кори – вирус, относящийся к семейству Paramyxoviridae, роду Morbillivirus. Источником инфекции является только больной человек. Наиболее заразителен больной в катаральный период и в первый день появления сыпи. С 3 -го дня высыпания контагиозность резко снижается, а после 4 -го дня больной считается незаразным. Передача инфекции при кори происходит воздушно-капельным путем.
Корь Возбудитель кори – вирус, относящийся к семейству Paramyxoviridae, роду Morbillivirus. Источником инфекции является только больной человек. Наиболее заразителен больной в катаральный период и в первый день появления сыпи. С 3 -го дня высыпания контагиозность резко снижается, а после 4 -го дня больной считается незаразным. Передача инфекции при кори происходит воздушно-капельным путем.
 Корь Инкубационный период при кори составляет 9 -17 -21 день. Катаральный период характеризуется повышением температуры тела до 38 -39 С, появлением катара верхних дыхательных путей и конъюнктивита. Патогномичным для этого периода является своеобразные изменения на слизистой оболочке рта. Эти изменения характеризуются появлением на слизистой оболочке щек у коренных зубов или на слизистой губ и десен серовато-беловатых точек величиной с маковое зернышко, окруженных красным венчиком. Называются они – пятна Бельского-Филатова-Коплика.
Корь Инкубационный период при кори составляет 9 -17 -21 день. Катаральный период характеризуется повышением температуры тела до 38 -39 С, появлением катара верхних дыхательных путей и конъюнктивита. Патогномичным для этого периода является своеобразные изменения на слизистой оболочке рта. Эти изменения характеризуются появлением на слизистой оболочке щек у коренных зубов или на слизистой губ и десен серовато-беловатых точек величиной с маковое зернышко, окруженных красным венчиком. Называются они – пятна Бельского-Филатова-Коплика.
 Корь Период высыпаний характеризуется новым подъемом температуры, ухудшением общего состояния и появлением сыпи. Сыпь пятнисто-папулезная, красного цвета, склонная к слиянию Этапность высыпания – очень важный диагностический признак кори. Типичен вид коревого больного в период высыпания: лицо одутловатое, веки, нос и верхняя губа отёчные, глаза красные, гноящиеся, обильные выделения из носа.
Корь Период высыпаний характеризуется новым подъемом температуры, ухудшением общего состояния и появлением сыпи. Сыпь пятнисто-папулезная, красного цвета, склонная к слиянию Этапность высыпания – очень важный диагностический признак кори. Типичен вид коревого больного в период высыпания: лицо одутловатое, веки, нос и верхняя губа отёчные, глаза красные, гноящиеся, обильные выделения из носа.
 Профилактические мероприятия при контагиозность больного составляет 5 дней с момента заболевания, при ветряной оспе – через 5 дней с момента последних высыпаний, при скарлатине, неосложненной форме – 10 дней, при псевдотуберкулезе сроки определяются клиническим выздоровлением, при краснухе – по данным отечественных авторов – 7 дней с момента заболевания. Именно на эти сроки больные подлежат изоляции в условиях стационара или на дому. Для закрепления эффективности противоэпидемических мероприятий необходимо в очаге инфекции проводить дезинфекцию.
Профилактические мероприятия при контагиозность больного составляет 5 дней с момента заболевания, при ветряной оспе – через 5 дней с момента последних высыпаний, при скарлатине, неосложненной форме – 10 дней, при псевдотуберкулезе сроки определяются клиническим выздоровлением, при краснухе – по данным отечественных авторов – 7 дней с момента заболевания. Именно на эти сроки больные подлежат изоляции в условиях стационара или на дому. Для закрепления эффективности противоэпидемических мероприятий необходимо в очаге инфекции проводить дезинфекцию.
 Профилактика Дезинфекция это комплекс мероприятий, направленных на уничтожение возбудителей инфекционных заболеваний и разрушение токсинов на объектах внешней среды профилактическая — проводится постоянно, независимо от эпидемической обстановки: мытьё рук, окружающих предметов с использованием моющих и чистящих средств, содержащих бактерицидные добавки. текущая — проводится у постели больного, в изоляторах медицинских пунктов, лечебных учреждениях с целью предупреждения распространения инфекционных заболеваний за пределы очага. заключительная — проводится после изоляции, госпитализации, выздоровления или смерти больного с целью освобождения эпидемического очага от возбудителей, рассеянных больным.
Профилактика Дезинфекция это комплекс мероприятий, направленных на уничтожение возбудителей инфекционных заболеваний и разрушение токсинов на объектах внешней среды профилактическая — проводится постоянно, независимо от эпидемической обстановки: мытьё рук, окружающих предметов с использованием моющих и чистящих средств, содержащих бактерицидные добавки. текущая — проводится у постели больного, в изоляторах медицинских пунктов, лечебных учреждениях с целью предупреждения распространения инфекционных заболеваний за пределы очага. заключительная — проводится после изоляции, госпитализации, выздоровления или смерти больного с целью освобождения эпидемического очага от возбудителей, рассеянных больным.
 Профилактика Прерывание контакта с больными людьми Для начала ИНФЕКЦИОННОГО ПРОЦЕССА обязательно нужны МАКРООРГАНИЗМ (человек) и МИКРООРГАНИЗМ (вирус), а также их контакт. Нарушив пути передачи вируса человеку мы избегаем инфекционного заражения. Самый простой способ-ношение масок. Медик, игнорирующий простейшие средства защиты, таким образом заявляет о своей полной некомпетентности или безответственности.
Профилактика Прерывание контакта с больными людьми Для начала ИНФЕКЦИОННОГО ПРОЦЕССА обязательно нужны МАКРООРГАНИЗМ (человек) и МИКРООРГАНИЗМ (вирус), а также их контакт. Нарушив пути передачи вируса человеку мы избегаем инфекционного заражения. Самый простой способ-ношение масок. Медик, игнорирующий простейшие средства защиты, таким образом заявляет о своей полной некомпетентности или безответственности.
 Профилактика Химиопрофила ктика (Хм) применение химиотерапевтических средств для воздействия на проникших в организм человека возбудителей инфекционных (инвазионных) болезней в целях пресечения развития болезни, предупреждения генерализации инфекционного процесса, прекращения и снижения интенсивности выделения возбудителя в окружающую среду Хм может быть личной (индивидуальной), т. е. направленной на защиту отдельных лиц, или общественной (эпидемиологической), т. е. направленной на предупреждение распространения инфекций среди населения. Личная Хм осуществляется в отношении лиц, прибывающих в эндемичные районы (в районы с высоким риском заражения инфекционными болезнями). Личная Хм может использоваться также для предупреждения обострений инфекционных болезней
Профилактика Химиопрофила ктика (Хм) применение химиотерапевтических средств для воздействия на проникших в организм человека возбудителей инфекционных (инвазионных) болезней в целях пресечения развития болезни, предупреждения генерализации инфекционного процесса, прекращения и снижения интенсивности выделения возбудителя в окружающую среду Хм может быть личной (индивидуальной), т. е. направленной на защиту отдельных лиц, или общественной (эпидемиологической), т. е. направленной на предупреждение распространения инфекций среди населения. Личная Хм осуществляется в отношении лиц, прибывающих в эндемичные районы (в районы с высоким риском заражения инфекционными болезнями). Личная Хм может использоваться также для предупреждения обострений инфекционных болезней
 Профилактика Серопрофилактика (вакцинация) Вакцина ция (от лат. vaccus – корова) — введение антигенного материала с целью вызвать иммунитет к болезни, который предотвратит заражение или ослабит его негативные последствия. В качестве антигенного материала используют: живые, но ослабленные штаммы микробов; убитые (инактивированные) микробы; очищенный материал, например белки микроорганизмов; также применяются синтетические вакцины.
Профилактика Серопрофилактика (вакцинация) Вакцина ция (от лат. vaccus – корова) — введение антигенного материала с целью вызвать иммунитет к болезни, который предотвратит заражение или ослабит его негативные последствия. В качестве антигенного материала используют: живые, но ослабленные штаммы микробов; убитые (инактивированные) микробы; очищенный материал, например белки микроорганизмов; также применяются синтетические вакцины.
 Профилактика Вакцинация Помимо обязательных прививок, включенных в Календарь, существуют дополнительные прививки, которые проводятся по эпидемиологическим показаниям (во время сезонных заболеваний, в районах эпидемий, опасных инфекций). Детям, которых родители планируют отдать в садик, рекомендуют проведение дополнительных прививок против гепатита А, менингококков и гемофильной палочки. Кроме того, перед началом эпидемии гриппа рекомендуется вакцинация против этой инфекции. Как детям, так и взрослым, планирующим путешествие в экзотические страны, настоятельно рекомендуют провести вакцинацию против инфекционных болезней, распространенных в этих регионах.
Профилактика Вакцинация Помимо обязательных прививок, включенных в Календарь, существуют дополнительные прививки, которые проводятся по эпидемиологическим показаниям (во время сезонных заболеваний, в районах эпидемий, опасных инфекций). Детям, которых родители планируют отдать в садик, рекомендуют проведение дополнительных прививок против гепатита А, менингококков и гемофильной палочки. Кроме того, перед началом эпидемии гриппа рекомендуется вакцинация против этой инфекции. Как детям, так и взрослым, планирующим путешествие в экзотические страны, настоятельно рекомендуют провести вакцинацию против инфекционных болезней, распространенных в этих регионах.
 Профилактика Укрепление иммунитета
Профилактика Укрепление иммунитета
 Профилактика Полноценное питание Прием витаминов Диета
Профилактика Полноценное питание Прием витаминов Диета
 Профилактика Физическая активность
Профилактика Физическая активность
 Профилактика Здоровый образ жизни
Профилактика Здоровый образ жизни


