Лейкози.ppt
- Количество слайдов: 49


ЦЕ ЗАХВОРЮВАННЯ З ГРУПИ ГЕМОБЛАСТОЗІВ, ЗЛОЯКІСНА ПУХЛИНА КРОВОТВОРНОЇ ТКАНИНИ, ЯКА ВИХОДИТЬ З КІСТКОВОГО МОЗКУ, ПАТОМОРФОЛОГІЧНИМ СУБСТРАТОМ ЯКОЇ Є ЛЕЙКОЗНІ БЛАСТНІ КЛІТИНИ, ВІДПОВІДНІ ПОЧАТКОВИМ ЕЛЕМЕНТАМ ОДНОГО З ТИПІВ КРОВОТВОРЕННЯ

ЦЕ ШВИДКОПРОГРЕСУЮЧА ФОРМА ЛЕЙКОЗУ, ЯКА ХАРАКТЕРИЗУЄТЬСЯ ЗАМІЩЕННЯМ НОРМАЛЬНОГО КІСТКОВОГО МОЗКУ НЕЗРІЛИМИ БЛАСТНИМИ ГЕМОПОЕТИЧНИМИ КЛІТИНАМИ БЕЗ ДИФЕРЕНЦІАЦІЇ ЇХ У НОРМАЛЬНІ КЛІТИНИ КРОВІ


І. Мієлоїдні лейкози М 0 – з недифиренційованими бластами М 1 – ГМЛ без ознак дозрівання бластів М 2 – гмл з ознаками дозрівання бластів М 3 - промієлоцитарний лейкоз М 4 – мієломоноцитарний лейкоз М 5 – моноцитарний лейкоз М 6 – гострий еритролейкоз М 7 – гострий мегакаріобластний лейкоз ІІ. Лімфобластні лейкози L 1 – з малими розмірами бластів L 2 – з великими розмірами бластів L 3 – з бластними клітинами типу клітин при лімфомі Беркіта

І стадія – перша атака захворювання – період від перших клінічних ознак захворювання, встановлення діагнозу і початку лікування до одержаного ефекту від проведеного лікування ІІ стадія – ремісія – нормалізація клінічної симптоматики (понад 1 міс. ) крові і кісткового мозку з наявністю у мієлограмі не більше 5% бластів і не більше 30) лімфоцитів ІІІ стадія – рецидив – реверсія лейкозного процесу до попередніх показників IV стадія – виздоровлення – тривала клініко-гематологічна ремісія, яка продовжується 5 і більше років V стадія – термінальна – терапевтичні можливості контролю над лейкозним процесом повністю вичерпані і розвинулось тотальне пригнічення гемопоезу

1. Гострий початок – спостерігається у 50% хворих, трактують як грип, ГРВІ, ревматизм: - висока температура тіла - слабість - інтоксикація - біль у суглобах - біль у животі 2. Початок з геморагічного синдрому – спостерігається у 10% хворих - профузна кровотеча різної локалізації (носова, легенева, шлунково-кишкова) 3. Повільний початок – у 35% хворих - слабість - прогресуюче зниженняпрацездатності - втома - біль у кістках і суглобах - незначне збільшення лімфовузлів - поява геморагій у вигляді “синців” - вирішальну роль у діагностиці має дослідження крові 4. Безсимптомний початок – у 5% хворих - захворювання виявляється при випадковому дослідженні крові

виразково-некротичний лімфоаденопатії гепато-лієнальний гіперпластичний геморагічний анемічний інтоксикаційний імунодефіцитний

КЛІНІКО - ГЕМАТОЛОГІЧНІ КРИТЕРІЇ ГОСТРОГО ЛІМФОБЛАСТНОГО ЛЕЙКОЗУ - важкий, прогресуючий перебіг - декомпенсація розвивається рано - наявнівсі клінічні синдроми - виразково-некротичне ураження шкіри і слизової оболонки порожнини рота (у 35%) - спленомегалія, нерідко гепатомегалія - клінічні ознаки лейкозної інфільтрації різноманітних органів - екстрамедулярні пухлинні розростання - глибоке пригнічення нормального гемопоезу, яке розвивається досить швидко - септичні ускладнення - низька ефективність цитостатичної терапії - повна клініко-гематологічна ремісія досягається у 60 -80% випадків (за даними сучасних цитостатичних програм) - середня тривалість життя 11 -12 місяців, 5 -річна виживаємість – 10 -20% хворих - морфологія – клітини середніх розмірів, ядро невелике з хроматином, цитоплазма оточує ядро нерівномірно, азурофільна зернистість - цитохімія – ШИК-матеріал розміщений дифузно, реакція на судан і пероксидазу позитивні

КЛІНІЧНІ КРИТЕРІЇ ГОСТРОГО ЛІМФОБЛАСТНОГО ЛЕЙКОЗУ помірно прогресуючий розвиток захворювання збільшення лімфатичних вузлів з розвитком синдрому верхньої порожнистої вени збільшення печінки і селезінки геморагічний синдром менш виражений (ніж при мієлобластному) менша частота виразково-некротичних уражень шкіри велика частота оссалгій часте залучення у патологічний процес центральної нервової системи наявність у 80% випадків гіпертермічного синдрому з приєднанням інфекційно-запального процесу ефективність цитостатичної терапії вища, ніж при інших формах гострого лейкозу морфологія – клітини середніх розмірів, округлі, ядерно цитоплазматичне відношення високе, ядро велике, компактне, цитоплазма базофільна, без зернистості цитохімія – ШІК-реакція позитивна, матеріал у вигляді гранул. Реакція на судан і пероксидазу негативні.

- це патологічні зміни у загальному аналізі периферичної крові, схожі з картиною при лейкозах, але вони не є проявом проліферації злоякісних клітин Відмінності лейкемоїдної реакції і гострого лейкозу наявність чіткого зв’язку між бактеріальною або вірусною інфекцією і розвитком лейкемоїдної реакції нормалізація гемограми при усуненні проявів інфекційного запального процесу відсутність тромбоцитопенії і геморагічного синдрому наявність токсичної зернистості нейтрофілів відсутність бластемії у кістковому мозку

Лікування гострої мієлоїдної лейкемії Метою лікування гострої мієлоїдної лейкемії повинно бути повне виліковування, а не тільки тимчасове покращення загального стану хворого, тому у лікування та діагностиці варто використати всі відомі засоби та середники

Лікування гострої мієлоїдної лейкемії складається з наступних етапів: Індукція ремісії. Метою фази індукції ремісії є зменшення пухлинного клону до рівня, що не виявляється у звичайному світловому мікроскопі. При цьому у хворого звичайно є "залишкова хвороба". Оптимальним є застосування антрацикліну 2 -го покоління ідарубіцину (заведоксу), що має вищу протипухлинну активність та здатність до подолання множинної медикаментозної резистентності, меншу кардіотоксичність.

Лікування гострої мієлоїдної лейкемії складається з наступних етапів: Консолідація (інтенсифікація) ремісії. Метою фази консолідації/інтенсифікації ремісії є ліквідація "залишкової хвороби", що досягається застосуванням цих же препаратів. Розпочинається фаза після повної регенерації кісткового мозку (через 4 -6 тижнів від початку фази індукції ремісії). У періоді консолідації ремісії застосовують "високі" або "середні" дози цитозару. Однією з побічних дій при цьому є мієлосупресія.

Лікування гострої мієлоїдної лейкемії складається з наступних етапів: Підтримуюче лікування. Метою підтримуючого лікування є запобігання рецидиву захворювання і полягає у застосуванні стандартних доз цитостатиків або ротаційні курси поліхіміотерапії, щоб запобігти перехрестній резистентності

Лікування гострої мієлоїдної лейкемії складається з наступних етапів: Алотрансплантація кісткового мозку або автотрансплантація периферичних стовбурових клітин. У хворих при наявності донора у період ремісії після індукційної терапії рекомендована алотрансплантація кісткового мозку (ТКМ). При відсутності донора необхідно продовжити поліхіміотерапію (консолідація ремісії). У подальшому можлива автотрансплантація периферичних стовбурових гемопоетичних клітин (ТПСК) або підтримуюча терапія.

F відсутність симптомів інтоксикації F гемоглобін >120 г/л у чоловіків і >110 г/л у жінок F тромбоцити >100· 109 /л F гранулоцити >1, 8· 109 /л F відсутність бластів у периферичній крові F бласти у кістковому мозку <5% F клітинність кісткового мозку >20%

Програма лікування ГМЛ (модифікований протокол PALG) 1 -й курс У хворих віком від 30 до 60 років даунорубіцин - 45 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -3 день цитозар - 100 мг/м 2 на добу у тривалій в/в інфузії або підшкірно у 1 -7 день

Супроводжуюча терапія - алопуринол 10 -12 мг/кг маси/добу per os у три прийоми - трансфузії концентрату еритроцитів при рівні Hb<70 г/л - трансфузії концентрату тромбоцитів при числі тромбоцитів <50, 0· 109/л - антиеметична та седативна терапія - тропісетрон (навобан) або ондансетрон (осетрон) - у разі розвитку інфекційних ускладнень застосовуються комбінації антибіотиків з включенням таких препаратів, як меропенем (меронем), та протигрибкових засобів: флуконазолу (дифлюкану) та ітраконазолу ( орунгалу) - дезінтоксикаційна та інфузійна терапія - проводиться кристалоїдами та розчином 5% глюкози до 2 -4 літрів на добу, а також гіперосмолярними препаратами Реосорбілакт та сорбілакт (чергувати по 200, 0 мл в/в щодня або через день під контролем добового діурезу до 3 -4 введень.

Контроль мієлограми проводиться: • на 15 -й день від початку індукції ремісії • на 21 -й день від початку індукції ремісії Для оцінки відповіді на лікування у хворих проводиться визначення клітинності кісткового мозку та підраховується відсоток бластів. Якщо кількість бласстів у кістковому мозку <5%, то це повна клініко-гематологічна ремісія. Якщо кількість бластів у кістковому мозку на 15 та/або 21 день >5%, то це резистентність до лікування.

2 курс Починається на 21 -й або 28 -й день від початку індукції ремісії при задовільній регенерації кісткового мозку. При цьому рівень лейкоцитів > 2, 0· 109/л, а нейтрофілів >1, 5· 109/л. А. У хворих з позитивною відповіддю на лікування (кількість бластів у кістковому мозку <5% на 15 -й та/або 21 -й день індукції ремісії) У хворих віком до 30 років даунорубіцин - 45 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -3 день цитозар - 100 мг/м 2 на добу у тривалій в/в інфузії або підшкірно у 1 -7 день

Починається на 21 -й або 28 -й день від початку індукції ремісії при задовільній регенерації кісткового мозку. При цьому рівень лейкоцитів > 2, 0· 109/л, а нейтрофілів >1, 5· 109/л. А. У хворих з позитивною відповіддю на лікування (кількість бластів у кістковому мозку <5% на 15 -й та/або 21 -й день індукції ремісії) У хворих віком до 30 років даунорубіцин - 45 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -3 день цитозар - 100 мг/м 2 на добу у тривалій в/в інфузії або підшкірно у 1 -7 день

У хворих віком до 30 років з доброю регенерацією кісткового мозку даунорубіцин - 60 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -2 день цитозар - 1500 мг/м 2 на добу в/в 90 -хвилинною інфузією що 12 годин 2 рази на добу з 1 -го по 5 -й день (всього 10 введень)
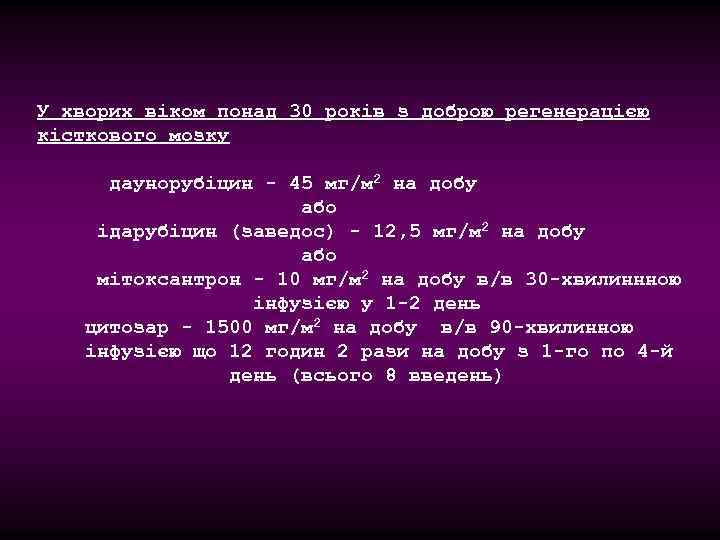
У хворих віком понад 30 років з доброю регенерацією кісткового мозку даунорубіцин - 45 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -2 день цитозар - 1500 мг/м 2 на добу в/в 90 -хвилинною інфузією що 12 годин 2 рази на добу з 1 -го по 4 -й день (всього 8 введень)

У хворих віком до 30 років з незадовільною регенерацією кісткового мозку даунорубіцин - 45 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -2 день цитозар - 100 мг п/ш що 12 годин у 1 -й і 2 -й день, пізніше 1500 мг/м 2 на добу в/в 90 -хвилинною інфузією що 12 годин 2 рази на добу у 3 -й і 4 -й дні (всього 4 введення)

У хворих віком понад 30 років з незадовільною регенерацією кісткового мозку даунорубіцин - 30 мг/м 2 на добу або ідарубіцин (заведос) - 12, 5 мг/м 2 на добу або мітоксантрон - 10 мг/м 2 на добу в/в 30 -хвилиннною інфузією у 1 -2 день цитозар - 100 мг п/ш що 12 годин у 1 -й і 2 -й день, пізніше 1500 мг/м 2 на добу в/в 90 хвилинною інфузією що 12 годин 2 рази на добу на 4 -й день (всього 2 введення).

Контрольна стернальна пункція проводиться на 15 -й і 21 -й день від початку другої індукції. Подальший контроль кісткового мозку проводиться перед початком інтенсифікації (1 -й курс консолідації), перед початком підтримуючої терапії та по її завершенні.

Інфузійне забезпеченнея при застосуванні високих доз цитозару (HD-Ara-C) Паралельна інфузія: 5% розчин глюкози та 0, 9% розчин Na. Cl у співвідношенні 1: 1 3000 мл/м 2 на добу + 20 мл 7, 5% KCl на 1000 мл суміщеного розчину. Контроль дефіциту діурезу, гемостазу, електролітів, ферментів. При дефіциті діурезу менше, ніж 200 мл/м 2 вводиться фуросемід до 1 мг на кг маси тіла. У паралельну інфузію не додається сода.

Контроль! - неврологічний статус під час інфузії HD-Ara-C : поява ністагму, атаксії, судом, затьмарення свідомості є сигналом для негайного припинення інфузії щонайменше на годину до зникнення цих явищ; повторна їх поява при відновленні інфузії є абсолютним протипоказанням для подальшого застосування Ara-C у високих дозах! Супроводжуюча терапія: - вітамін В 6 - 150 мг/м 2 в/в безпосередньо перед кожним введенням цитозару (профілактика ЦНС-токсичності HD-Ara-C) - розчин дексаметазону (0, 4%) по краплі у кожне око що 4 -6 годин, починаючи за 6 годин до першого і закінчуючи через 12 годин після останнього введення цитозару (профілактика HD-Ara-C-конюнктивіту) - антиеметична та седативна терапія

Консолідація ремісії Починається курс через 21 -28 днів після завершення індукційного лікування при умові повної регенерації кісткового мозку, коли рівень нейтрофілів >1, 5· 109/л. Цикли проводяться з інтервалом 6 -8 тижнів у залежності від регенерації кісткового мозку. У хворих до 30 років 1 -й цикл - етопозид (ластет) 65 мг/м 2/добу в/в 60 хвилинною інфузією на 1 -4 -й день - циклофосфамід 200 мг/добу в/в на 1 -4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією що 12 годин 2 рази на добу на 5 -6 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день

2 -й цикл - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією що 12 годин 2 рази на добу на 5 -6 -й день - тіогуанін 100 мг/м 2 per os що 12 годин 2 рази на добу з 1 -го по 6 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день 3 -й цикл - даунорубіцин 50 мг/м 2/добу в/в хвилинною інфузією у 1 -2 -й день - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією що 12 годин 2 рази на добу на 5 -6 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день

У хворих понад 30 років 1 -й цикл - етопозид (ластет) 65 мг/м 2/добу в/в 60 хвилинною інфузією на 1 -4 -й день - циклофосфамід 200 мг/добу в/в на 1 -4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією по 12 годин 2 рази на добу на 5 -й день - вінкристин 2, 0 мг/добу в/в струминно на 8 -й день 2 -й цикл - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією що 12 годин 2 рази на добу на 5 -й день - тіогуанін 100 мг/м 2 per os що 12 годин 2 рази на добу з 1 -го по 6 -й день - вінкристин 2, 0 мг/добу в/в струминно на 8 -й день

3 -й цикл - даунорубіцин 50 мг/м 2/добу в/в хвилинною інфузією у 1 -2 -й день - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 4 -й день - цитозар 1500 -3000 мг/м 2 в/в 3 -х годинною інфузією що 12 годин 2 рази на добу на 5 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день УВАГА! У хворих віком понад 60 років проводиться 5 -денний курс лікування 50% дозами препаратів

Підтримання ремісії Проводяться ротаційні курси з інтервалом 4 -6 тижнів протягом 2 -х років 1 -й курс - даунорубіцин 45 мг/м 2/добу в/в хвилинною інфузією у 1 -2 -й день - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 5 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день 2 -й курс - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 5 -й день - тіогуанін 100 мг/м 2 per os що 12 годин 2 рази на добу з 1 -го по 5 -й день 3 -й курс - цитозар 100 мг/м 2 підшкірно що 12 годин 2 рази на добу з 1 -го по 5 -й день - вінкристин 2, 0 мг/добу в/в струминно на 9 -й день - преднізолон 40 мг/м 2/добу per os з 1 -го по 5 -й день

ГОСТРА ЛІМФОБЛАСТНА ЛЕЙКЕМІЯ - це пухлинний процес з первинною локалізацією у кістковому мозку, що характеризується проліферацією і акумуляцією недозрілих (бластних) клітин, які походять з лейкемічно трансформованих клітин попередників. Гострі лімфобластні лейкемії складають біля 20% гострих лейкемій у дорослих.

Метою лікування гострої лімфобластної лейкемії повинно бути повне виліковування, а не тільки тимчасове покращення загального стану хворого, тому у лікування та діагностиці варто використати всі відомі засоби та середники Лікування гострої лімфобластної лейкемії складається з наступних етапів:

Індукція ремісії. Метою фази індукції ремісії є редукція пулу лейкемічних клітин до рівня, коли вони не виявляються у звичайному світловому мікроскопі при дослідженні кісткового мозку. Все це досягається поєднанням введення вінкристину, антибіотиків антрациклінового ряду, L-аспарагінази, преднізолону. У другій фазі індукції ремісії використовуються препарати, що не мають перехрестної резистентності (циклофосфамід, цитозар, 6 -меркаптопурин та ін. ). При цьому у хворого звичайно є "залишкова хвороба”

Консолідація / інтенсифікація ремісії. Метою фази консолідації/інтенсифікації ремісії є ліквідація "залишкової хвороби", що досягається застосуванням високих джоз цитостатиків (цитозару та метотрексату) а також поєднання циклофосфану з середніми дозами цитозару або етопозиду з цитозаром. Найвагомішою побічною дією при цьому є мієлосупресія.

Підтримуюче лікування. Метою підтримуючого лікування є запобігання рецидиву захворювання і полягає у тривалому застосуванні "легкої" хіміотерапії без вираженої мієлосупресії або поєднання її з ротаційними курсами поліхіміотерапії з високими дозами цитостатиків.

Хворим з високої групи ризику та хворим з рецидивом захворювання у період ремісії після консолідації ремісії показана мієлотрансплантація. Позитивним результатом лікування хворих на гострий лімфобластний лейкоз є повна ремісія, яка оцінюється після 1 -ї фази індукції ремісії. Неповна або часткова ремісія не враховується до позитивних результатів лікування, оскільки є нетривалою і не веде до продовження життя хворих. Можлива і відсутність ефекту від індукційної терапії (після 2 -х її етапів, тобто через 8 тижнів), що розцінюється як первинна резистентність до лікування. Таким хворим необхідно застосовувати індивідуальні схеми лікування, як правило, з низькою вірогідністю на успіх. Незважаючи на застосовану консолідацію ремісії та підтримуючу терапію, у хворих на гострий лімфобластний лейкоз можлива поява клінічних та/або цитоморфологічних проявів лейкемії (наявність бластів у кістковому мозку без ознак його регенерації), що розцінюється як рецидив захворювання. Якщо він розвинувся до 6 місяців після досягнення ремісії - це ранній рецидив, а якщо після 6 місяців - пізній рецидив.
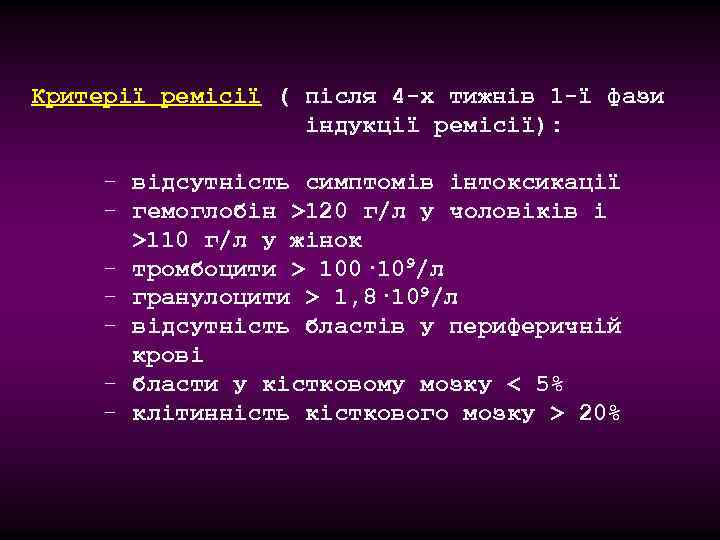
Критерії ремісії ( після 4 -х тижнів 1 -ї фази індукції ремісії): - відсутність симптомів інтоксикації - гемоглобін >120 г/л у чоловіків і >110 г/л у жінок - тромбоцити > 100· 109/л - гранулоцити > 1, 8· 109/л - відсутність бластів у периферичній крові - бласти у кістковому мозку < 5% - клітинність кісткового мозку > 20%

Лікування гострої лімфобластної лейкемії - Фаза циторедукції (при гіперлейкоцитозі > 100· 109/л) - Індукція ремісії (1 -а фаза) на 1 -4 тиждень - Індукція ремісії (2 фаза) на 5 -8 тиждень - Профілактика нейролейкемії і опромінення середостіння при його ураженні на 9 -12 тиждень - Консолідація ремісії на 13 і 17 тиждень - Реіндукція ремісії (1 фаза) на 21 -24 тиждень - Реіндукція ремісії (2 фаза) на на 25 -26 тиждень

- Консолідація ремісії на 31 -й і 35 тиждень - Підтримка ремісії (до 142 тижнів від початку лікування) - Профілактика нейролейкемії: 15 мг метотрексату інтратекально при діагностичній люмбальній пункції у перший день лікування 15 мг метотрексату з 40 мг цитозару і 4 мг дексаметазону у 1 -й день 5 -, 6 -, 7 -, 8 -, 13 -, 17 -, 21 -, 25 -, 31 -, 35 -го тижня і що два місяці у період підтримки ремісії - Опромінення голови у дозі 24 Гй на 9 -12 тиждень - Цитологічний контроль кісткового мозку на 28 -й лень курсу індукції ремісії, перед початком кожного циклу лікування та що 3 місяці періоду підтримки ремісії
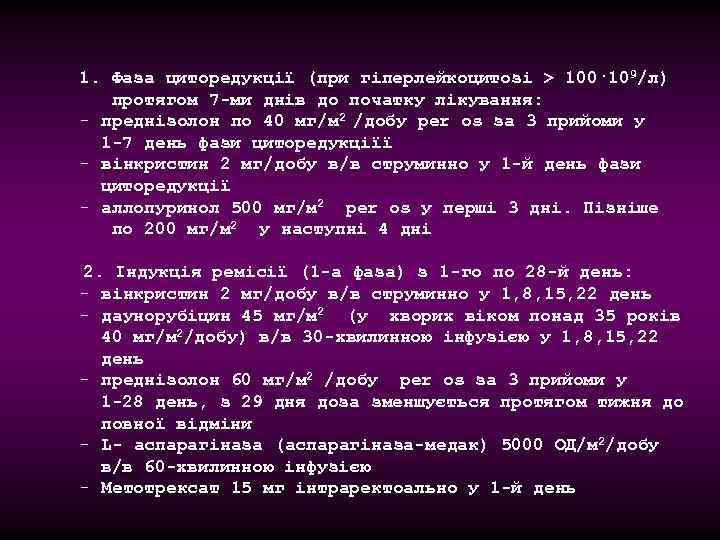
1. Фаза циторедукції (при гіперлейкоцитозі > 100· 109/л) протягом 7 -ми днів до початку лікування: - преднізолон по 40 мг/м 2 /добу per os за 3 прийоми у 1 -7 день фази циторедукціїї - вінкристин 2 мг/добу в/в струминно у 1 -й день фази циторедукції - аллопуринол 500 мг/м 2 per os у перші 3 дні. Пізніше по 200 мг/м 2 у наступні 4 дні 2. Індукція ремісії (1 -а фаза) з 1 -го по 28 -й день: - вінкристин 2 мг/добу в/в струминно у 1, 8, 15, 22 день - даунорубіцин 45 мг/м 2 (у хворих віком понад 35 років 40 мг/м 2/добу) в/в 30 -хвилинною інфузією у 1, 8, 15, 22 день - преднізолон 60 мг/м 2 /добу per os за 3 прийоми у 1 -28 день, з 29 дня доза зменшується протягом тижня до повної відміни - L- аспарагіназа (аспарагіназа-медак) 5000 ОД/м 2/добу в/в 60 -хвилинною інфузією - Метотрексат 15 мг інтраректоально у 1 -й день

УВАГА! При досягненні ремісії у хворих на ГЛЛ (кількість бластів <5% у контрольній мієлограмі на 28 день від початку індукції ремісії) проводяться наступні етапи лікування. У випадку часткової ремісії або її відсутності проводять повторний курс індукції ремісії (1 -у фазу).
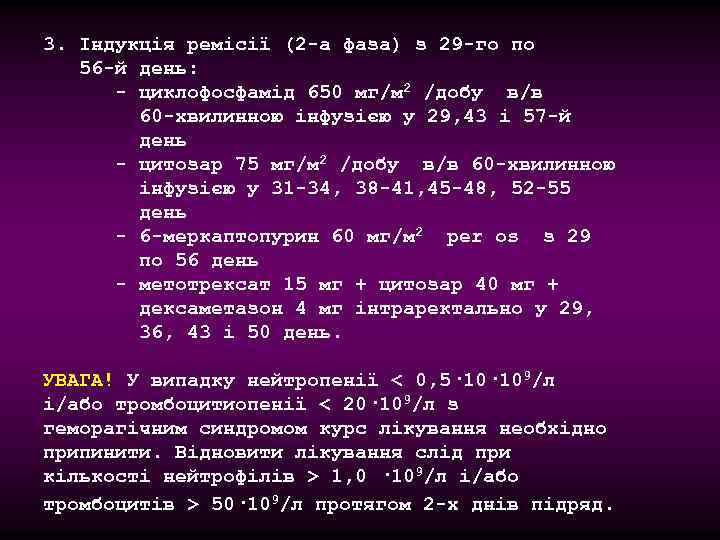
3. Індукція ремісії (2 -а фаза) з 29 -го по 56 -й день: - циклофосфамід 650 мг/м 2 /добу в/в 60 -хвилинною інфузією у 29, 43 і 57 -й день - цитозар 75 мг/м 2 /добу в/в 60 -хвилинною інфузією у 31 -34, 38 -41, 45 -48, 52 -55 день - 6 -меркаптопурин 60 мг/м 2 per os з 29 по 56 день - метотрексат 15 мг + цитозар 40 мг + дексаметазон 4 мг інтраректально у 29, 36, 43 і 50 день. УВАГА! У випадку нейтропенії < 0, 5· 109/л і/або тромбоцитиопенії < 20· 109/л з геморагічним синдромом курс лікування необхідно припинити. Відновити лікування слід при кількості нейтрофілів > 1, 0 · 109/л і/або тромбоцитів > 50· 109/л протягом 2 -х днів підряд.

4. Профілактика нейролейкемії на 9 -12 тиждень: - опромінення голови у дозі 24 Гй - опромінення середостіння на 9 -12 тиждень (при його ураженні) - опромінення середостіння у дозі 24 Гй 5 Консолідація ремісії на 13 і 17 тиждень: - етопозид (ластет) 100 мг/м 2 /добу в/в 60 -хвилинною інфузією у 1 -5 день - цитозар 75 мг/м 2 /добу в/в 60 -хвилинною інфузією у 1 -5 день - метотрексат 15 мг + цитозар 40 мг + дексаиетазон 4 мг інтраректально у 1 -й день тижня 6. Реіндукція ремісії (1 -а фаза) на 21 -24 тиждень: - вінкристин 2 мг/м 2 /добу в/в струминно у 1, 8, 15, 22 день реіндукції - доксорубіцин 25 мг/м 2 /добу [у хворих віком понад 35 років 20 мг/м 2 /добу) в/в 30 -хвилинною інфузією у 1, 8, 15, 22 -й день реіндукції - преднізолон 60 мг/м 2 /добу per os за 3 прийоми з 1 -го по 28 -й день реіндукції, з 29 дня доза зменшується протягом тижня до повної відміни
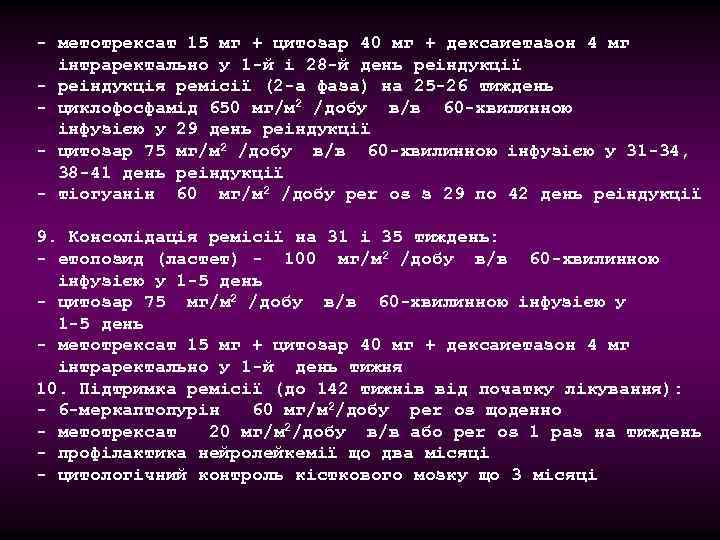
- метотрексат 15 мг + цитозар 40 мг + дексаиетазон 4 мг інтраректально у 1 -й і 28 -й день реіндукції - реіндукція ремісії (2 -а фаза) на 25 -26 тиждень - циклофосфамід 650 мг/м 2 /добу в/в 60 -хвилинною інфузією у 29 день реіндукції - цитозар 75 мг/м 2 /добу в/в 60 -хвилинною інфузією у 31 -34, 38 -41 день реіндукції - тіогуанін 60 мг/м 2 /добу per os з 29 по 42 день реіндукції 9. Консолідація ремісії на 31 і 35 тиждень: - етопозид (ластет) - 100 мг/м 2 /добу в/в 60 -хвилинною інфузією у 1 -5 день - цитозар 75 мг/м 2 /добу в/в 60 -хвилинною інфузією у 1 -5 день - метотрексат 15 мг + цитозар 40 мг + дексаиетазон 4 мг інтраректально у 1 -й день тижня 10. Підтримка ремісії (до 142 тижнів від початку лікування): - 6 -меркаптопурін 60 мг/м 2/добу per os щоденно - метотрексат 20 мг/м 2/добу в/в або per os 1 раз на тиждень - профілактика нейролейкемії що два місяці - цитологічний контроль кісткового мозку що 3 місяці
Лейкози.ppt