CАХАРНЫЙ ДИАБЕТ 2.ppt
- Количество слайдов: 58

CАХАРНЫЙ ДИАБЕТ Кафедра внутренних болезней стоматологического факультета ПСПб. ГМУ имени акад. И. П. Павлова кандидат медицинских наук ЗАЙЦЕВА МАРГАРИТА АЛЕКСАНДРОВНА

Сахарный диабет • системное гетерогенное заболевание, обусловленное абсолютным (1 тип) или относительным (2 тип) дефицитом инсулина, который вначале вызывает нарушение углеводного обмена, а затем всех видов обмена веществ, что в конечном итоге приводит к поражению всех функциональных систем (глаз, почек, нервов, сердца и кровеносных сосудов).

Классификация сахарного диабета ПЕРВИЧНЫЙ: 1. СД 1 -го типа (деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности) ■ Аутоиммунный ■ Идиопатический 2. СД 2 -го типа • с преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью • с преимущественным дефектом секреции инсулина ( с инсулинорезистентностью или без нее) 3. Другие специфические типы СД ■ Генетические дефекты функции β-клеток ■ Генетические дефекты действия инсулина

ВТОРИЧНЫЙ: 1. Заболевания поджелудочной железы: панкреатит, гемохроматоз, травма, панкреатэктомия, фиброкалькулезная панкреатопатия, опухоли 2. При патологии эндокринных желез: акромегалия, гипертиреоз, синдром Кушинга, глюкагонома, соматостатинома, феохромоцитома, альдостерома 3. Диабет, индуцированный лекарственными препаратами или химическими веществами (никотиновая кислота, глюкокортикоиды, тиреоидные гормоны, α-адреномиметики, β –адреноблокаторы, α-интерферон, тиазиды и др. ) 4. Другие генетические синдромы, сочетающиеся с СД 5. Гестационный СД Возникает во время беременности 6. Нарушение толерантности к глюкозе

Классификация по степени компенсации углеводного обмена • Фаза компенсации • Фаза субкомпенсации • Фаза декомпенсации

Эффекты инсулина Стимулирует Тормозит Проницаемость клеточных мембран к глюкозе Прохождение в клетки глюкозы, аминокислот, калия Утилизация глюкозы в клетке Образование ключевых ферментов аэробного гликолиза и образование энергии; Синтез гликогена Липогенез (синтез триглицеридов) Синтез белка Синтез нуклеиновых кислот Реабсорбция воды и натрия в почках Гликогенолиз Образование гликозилированного гемоглобина и других гликозилированных белков. Липолиз Кетогенез Глюконеогенез Протеолиз

Сахарный диабет 1 типа (СД 1) – это болезнь, вызванная разрушением β- клеток островков Лангерганса поджелудочной железы и, следовательно, значительным снижением содержания инсулина в крови. Абсолютный дефицит инсулина при СД 1 типа приводит к гипергликемии, и развитию кетоацидоза (без лечения). Как правило, СД 1 типа поражает детей, подростков и молодых людей до 40 лет. Современное название болезни СД 1 типа (синоним инсулинозависимый сахарный диабет) – указывает на пожизненную потребность в инсулине.

Сахарный диабет 2 типа (СД 2 типа) – это болезнь, обусловленная инсулинорезистентностью и относительным дефицитом инсулина. Другое название этого заболевания – инсулинонезависимый сахарный диабет. Как правило заболевают люди старше 40 лет. Поскольку функция β-клеток частично или полностью сохранена, большинство больных не нуждается в инсулинотерапии. У 80 % больных отмечается ожирение. СД 2 типа часто диагностируется случайно при обследовании больного по другому поводу.

Нарушение толерантности к глюкозе (НТГ) – состояние углеводного обмена, отличающееся от нормы, но не достигшее значений, установленных для СД. Независимо от условий, при которых НТГ была выявлена (стрессовая ситуация, беременность, панкреатит, заболевания эндокринной системы и пр. ), угроза развития СД в дальнейшем очень высока. Факторы риска СД: -отягощенная по сахарному диабету наследственность; НТГ; -ожирение, низкая физическая активность, рождение детей > 4 кг; - аутоиммунные заболевания, - вирусные инфекции, вызывающие воспаление островков Лангерганса и поражение β-клеток; - гипертензия, дислипедемия.
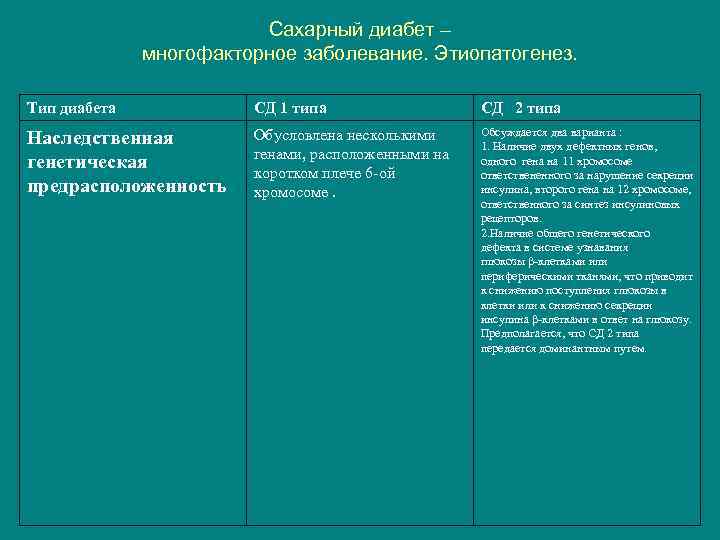
Сахарный диабет – многофакторное заболевание. Этиопатогенез. Тип диабета СД 1 типа СД 2 типа Наследственная генетическая предрасположенность Обусловлена несколькими генами, расположенными на коротком плече 6 -ой хромосоме. Обсуждается два варианта : 1. Наличие двух дефектных генов, одного гена на 11 хромосоме ответствененного за нарушение секреции инсулина, второго гена на 12 хромосоме, ответственного за синтез инсулиновых рецепторов. 2. Наличие общего генетического дефекта в системе узнавания глюкозы β-клетками или периферическими тканями, что приводит к снижению поступления глюкозы в клетки или к снижению секреции инсулина β-клетками в ответ на глюкозу. Предполагается, что СД 2 типа передается доминантным путем.

Роль факторов Имеет значение внешней среды существенное вирусная инфекция, которая может сама поражать β-клетки, либо служить фактором риска СД 1 типа. Вирусная инфекция часто выступает пусковым фактором аутоиммунной реакции. Токсические вещества и некоторые соединения нитрозомочевины и другие нитроили аминосодержащие вещества избирательно повреждают Β-клетки. Диабетогенным является питание, характеризующееся употреблением высококалорийной пищи с большим количеством легко всасывающихся углеводов, сладостей, алкоголя, и дефицитом растительной клетчатки. Роль такого питания особенно возрастает при малоподвижном образе жизни.
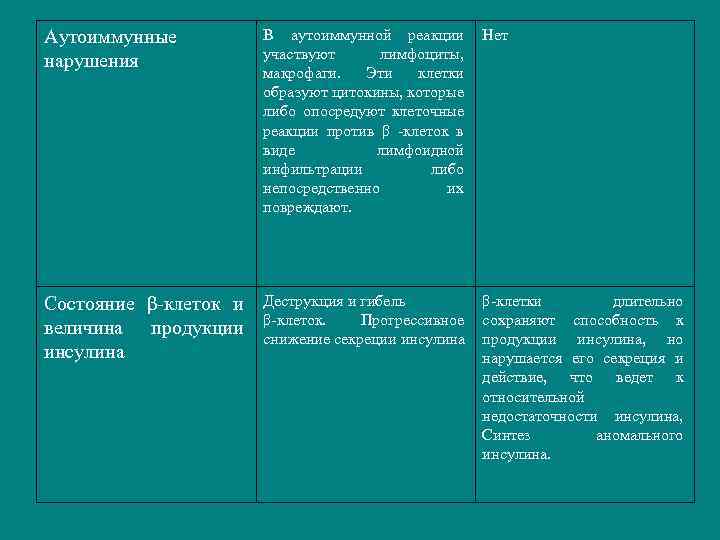
Аутоиммунные нарушения В аутоиммунной реакции участвуют лимфоциты, макрофаги. Эти клетки образуют цитокины, которые либо опосредуют клеточные реакции против β -клеток в виде лимфоидной инфильтрации либо непосредственно их повреждают. Нет Состояние β-клеток и величина продукции инсулина Деструкция и гибель β-клеток. Прогрессивное снижение секреции инсулина β-клетки длительно сохраняют способность к продукции инсулина, но нарушается его секреция и действие, что ведет к относительной недостаточности инсулина, Синтез аномального инсулина.
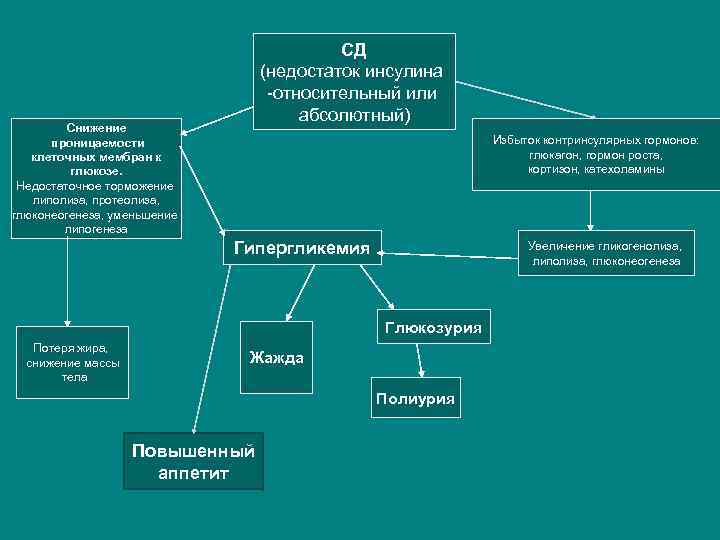
СД (недостаток инсулина -относительный или абсолютный) Снижение проницаемости клеточных мембран к глюкозе. Недостаточное торможение липолиза, протеолиза, глюконеогенеза, уменьшение липогенеза Избыток контринсулярных гормонов: глюкагон, гормон роста, кортизон, катехоламины Гипергликемия Увеличение гликогенолиза, липолиза, глюконеогенеза Глюкозурия Потеря жира, снижение массы тела Жажда Полиурия Повышенный аппетит

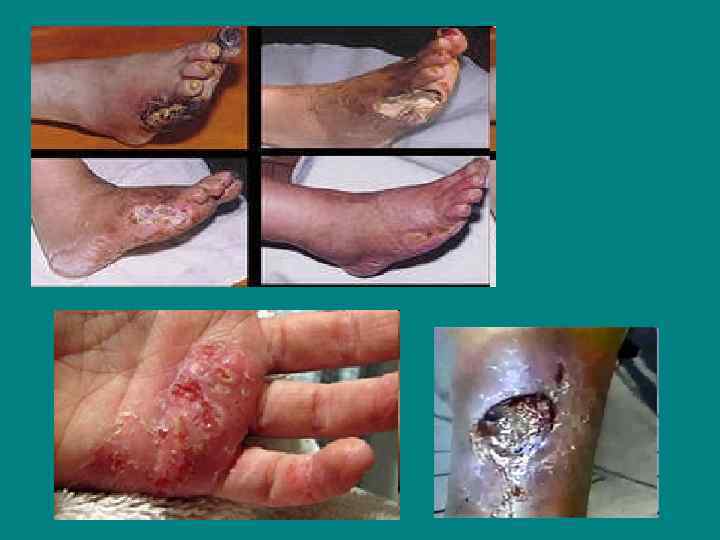
Клиническая картина Жалобы больных: Основная клиническая триада: • повышенный аппетит • частое и обильное мочеиспускание (полиурия) • жажда (полидипсия) Дополнительные жалобы: ● раздражительность, повышенная утомляемость, плохой сон; • зуд кожи (особенно в области гениталий у женщин); • выраженная общая и мышечная слабость (в связи с дефицитом образования энергии, гликогена и белка в мышцах); • изменение веса тела; ● жалобы на фурункулёз, гнойные, грибковые, воспалительные, аллергические поражения кожи (следствие нарушения белкового обмена и вторичного иммунодефицита).

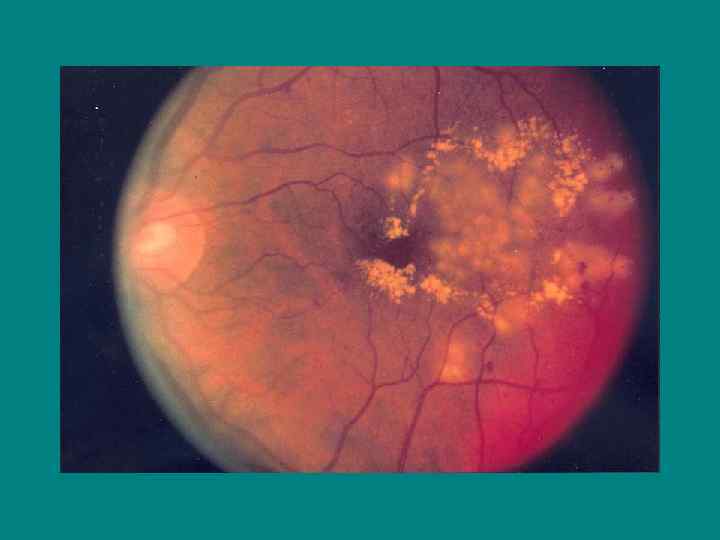
Клиническая картина Диабетическая ангиопатия Эти поздние осложнения сахарного диабета с полиорганным поражением, развиваются через несколько лет (в среднем 10 -15) после манифестации заболевания. Диабетическая макроангиопатия — поражение артерий крупного и среднего калибра у больных сахарным диабетом в виде атеросклероза. Диабетическая микроангиопатия — специфическое для сахарного диабета распространенное поражение мелких сосудов (капилляров, прекапилляров, артериол, венул).
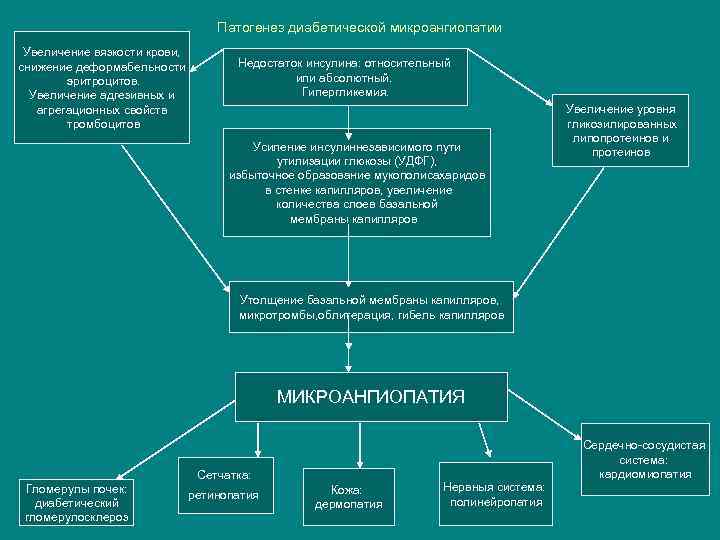
Патогенез диабетической микроангиопатии Увеличение вязкости крови, снижение деформабельности эритроцитов. Увеличение адгезивных и агрегационных свойств тромбоцитов Недостаток инсулина: относительный или абсолютный. Гипергликемия. Усиление инсулиннезависимого пути утилизации глюкозы (УДФГ), избыточное образование мукополисахаридов в стенке капилляров, увеличение количества слоев базальной мембраны капилляров Увеличение уровня гликозилированных липопротеинов и протеинов Утолщение базальной мембраны капилляров, микротромбы, облитерация, гибель капилляров МИКРОАНГИОПАТИЯ Сетчатка: Гломерулы почек: диабетический гломерулосклероз ретинопатия Кожа: дермопатия Нервныя система: полинейропатия Сердечно-сосудистая система: кардиомиопатия
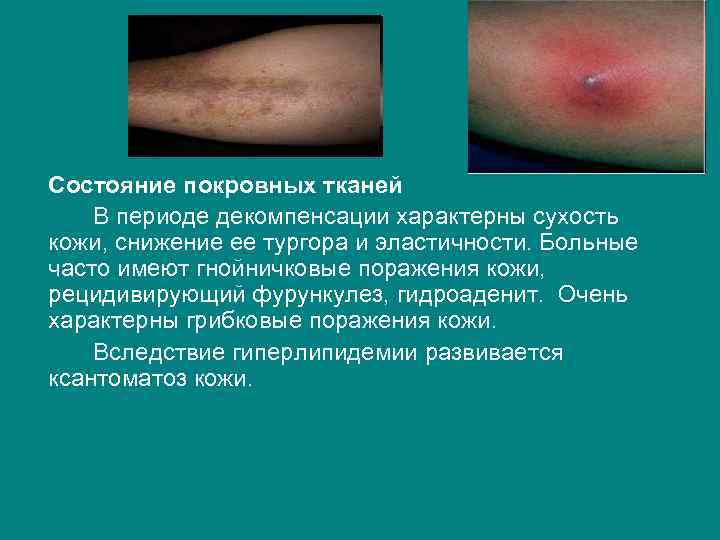
Состояние покровных тканей В периоде декомпенсации характерны сухость кожи, снижение ее тургора и эластичности. Больные часто имеют гнойничковые поражения кожи, рецидивирующий фурункулез, гидроаденит. Очень характерны грибковые поражения кожи. Вследствие гиперлипидемии развивается ксантоматоз кожи.

Поражение органов полости рта • прогрессирующий кариес; • парадонтоз, расшатывание и выпадение зубов; нередко парадонтоз является признаком нарушенной толерантности к углеводам (скрытого диабета); • гингивит, стоматит (часто бывают язвенные, афтозные поражения слизистой оболочки рта); • заболевания периодонта представлены воспалительными процессами: хроническим гингивитом и хроническим периодонтитом различной тяжести.
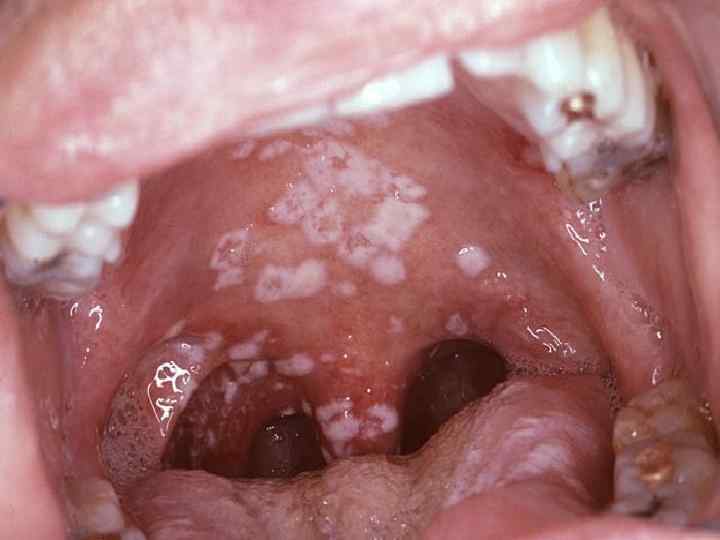
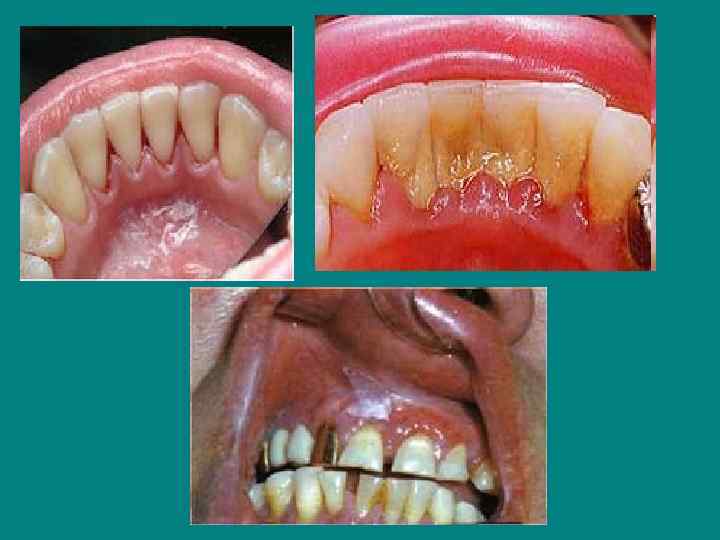
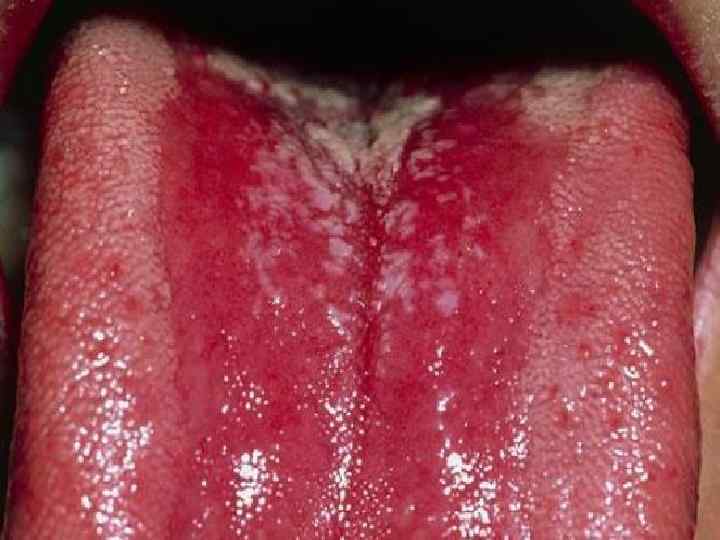
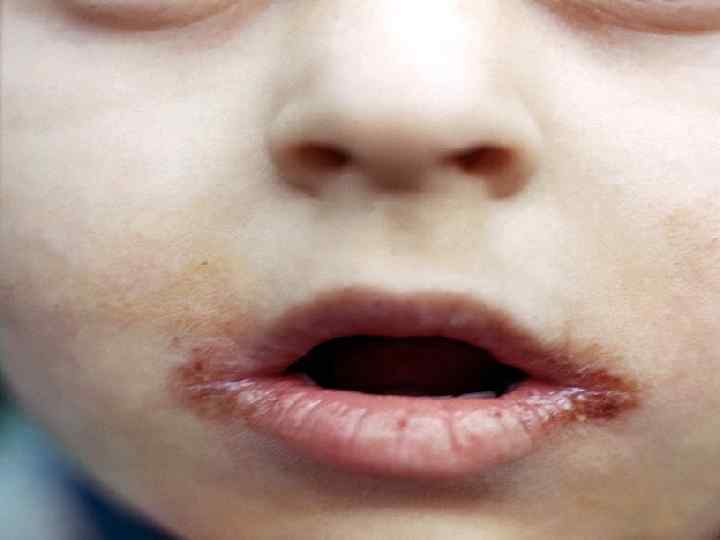
Диабетический континуум По состоянию пародонта можно оценивать эффективность лечения и стадию компенсации сахарного диабета. Патологические изменения пародонта могут быть предикторами скрытого сахарного диабета.

Диагностика сахарного диабета Критерии диагностики сахарного диабета: 1. Гликемия капиллярной крови натощак > 6. 1 ммоль /л ( в плазме крови натощак уровень глюкозы ≥ 7 ммоль/л) 2. Гликемия через 2 часа после нагрузки глюкозой (75 г глюкозы в 200 мл воды) ≥ 11, 1 ммоль/л 3. Глюкоза плазмы при случайном определении + симптомы гипергликемии или метаболической декомпенсации ≥ 11, 1 ммоль/л 4. Гликозилированного гемоглобина Hb. Alc ≥ 6, 5%/ Натощак – означает уровень глюкозы утром после предварительного голодания в течение не менее 8 часов и не более 14 асов. Стандартный двухчасовой пероральный тест на толерантность к глюкозе (ПТТГ или пероральный глюкозотолерантный тест) проводится в случае сомнительных значений гликемии для уточнения диагноза.

Лечение Лечебная программа при сахарном диабете. 1. Лечебное питание в пределах стола № 9. 2. Лечение препаратами инсулина (при СД 1 типа), трансплантация β-клеток, применение биостатора, микродозаторов инсулина. 3. Лечение пероральными гипогликемизирующими средствами (при СД 2 типа). 4. Режим физической активности. 5. Фитотерапия 6. Лечение ангиопатий, нейропатий и др. осложнений 7. Санаторно-курортное лечение. 8. Рациональная психотерапия. 9. Обучение больного, самоконтроль.

Лечение Общие принципы диеты: 1. Калораж 2. Качественный состав пищи 3. Взаимозаменяемость продуктов соответственно их пищевой ценности и калориям 4. Прием пищи в одни и те же часы и в одном и том же количестве.
Методика инсулинотерапии СД 1 типа Инсулинотерапия при СД 1 типа носит заместительный характер и должна проводиться так, чтобы смоделировать у больного наиболее близкие к физиологическим соотношения уровней инсулинемии и гликемии в течение суток. Препараты инсулина различаются по длительности действия, в зависимости от скорости всасывания после инъекций, по составу, в соответствии с видовой принадлежностью донора инсулина.
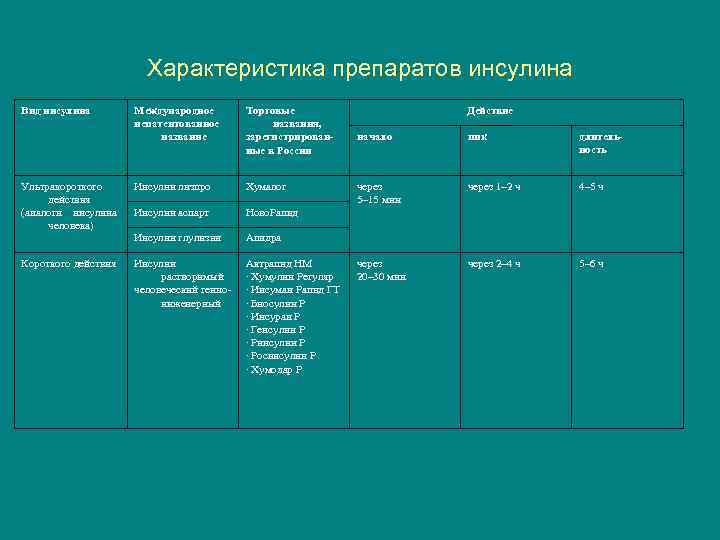
Характеристика препаратов инсулина Вид инсулина Международное непатентованное название Торговые названия, зарегистрированные в России Ультракороткого действия (аналоги инсулина человека) Инсулин лизпро Хумалог Инсулин аспарт Ново. Рапид Инсулин глулизин Апидра Короткого действия Инсулин растворимый человеческий генноинженерный Актрапид НМ · Хумулин Регуляр · Инсуман Рапид ГТ · Биосулин Р · Инсуран Р · Генсулин Р · Ринсулин Р · Росинсулин Р · Хумодар Р Действие начало пик длительность через 5– 15 мин через 1– 2 ч 4– 5 ч через 20– 30 мин через 2– 4 ч 5– 6 ч
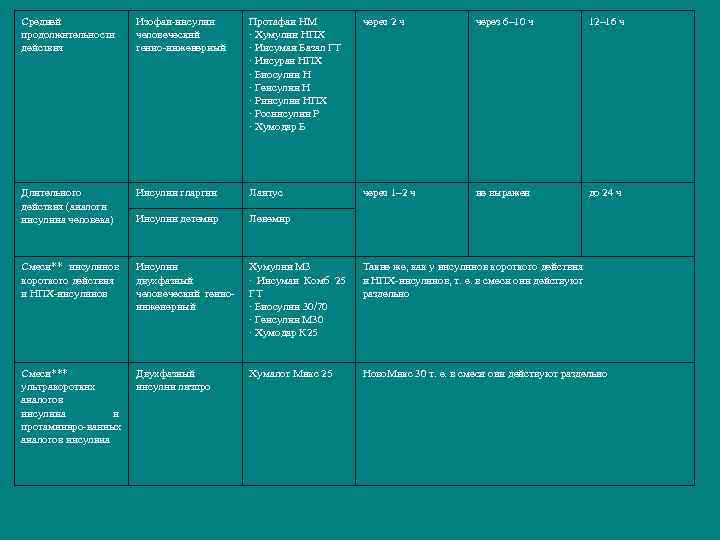
Cредней продолжительности действия Изофан-инсулин человеческий генно-инженерный Протафан HM · Хумулин НПХ · Инсуман Базал ГТ · Инсуран НПХ · Биосулин Н · Генсулин Н · Ринсулин НПХ · Росинсулин Р · Хумодар Б через 2 ч через 6– 10 ч 12– 16 ч Длительного действия (аналоги инсулина человека) Инсулин гларгин Лантус через 1– 2 ч не выражен до 24 ч Инсулин детемир Левемир Смеси** инсулинов короткого действия и НПХ-инсулинов Инсулин двухфазный человеческий генноинженерный Хумулин М 3 · Инсуман Комб 25 ГТ · Биосулин 30/70 · Генсулин М 30 · Хумодар К 25 Такие же, как у инсулинов короткого действия и НПХ-инсулинов, т. е. в смеси они действуют раздельно Смеси*** ультракоротких аналогов инсулина и протаминиро-ванных аналогов инсулина Двухфазный инсулин лизпро Хумалог Микс 25 Ново. Микс 30 т. е. в смеси они действуют раздельно

Трансплантация поджелудочной железы и βклеток В настоящее время разработаны и применяются методы аллотрансплантации поджелудочной железы целиком или только изолированных островков. При пересадке целого органа возникают две существенные проблемы: • иммунные реакции на пересадку чужой поджелудочной железы; • функционирование экзокринной части поджелудочной железы, развитие панкреатита и аутолиза. • Для борьбы с реакцией отторжения пересаженной поджелудочной железы применяют иммунодепрессанты (глюкокортикоиды и цитостатики). Однако глюкокортикоиды обладают контринсулярным эффектом, а цитостатики могут оказывать нефро- и гепатотоксическое действие. • Однако в настоящее время пересадка поджелудочной железы производится редко. • Перспективным является метод пересадки эмбриональной поджелудочной железы (в ней слабо развита экзокринная часть, слабо выражены антигенные свойства). • В последние годы производится трансплантация β-клеток островков Лангерганса. Используются β-клетки свиней, человеческих эмбрионов. Трансплантацию осуществляют в прямую мышцу живота или в печень (суспензия β-клеток при этом вводится в воротную вену и далее попадает в печень). • Метод трансплантации β-клеток позволяет значительно снизить дозу экзогенного инсулина, а лабильное течение сахарного диабета перевести в стабильное. Однако положительный эффект трансплантации β-клеток кратковременный, он продолжается всего лишь 3– 4 месяца.
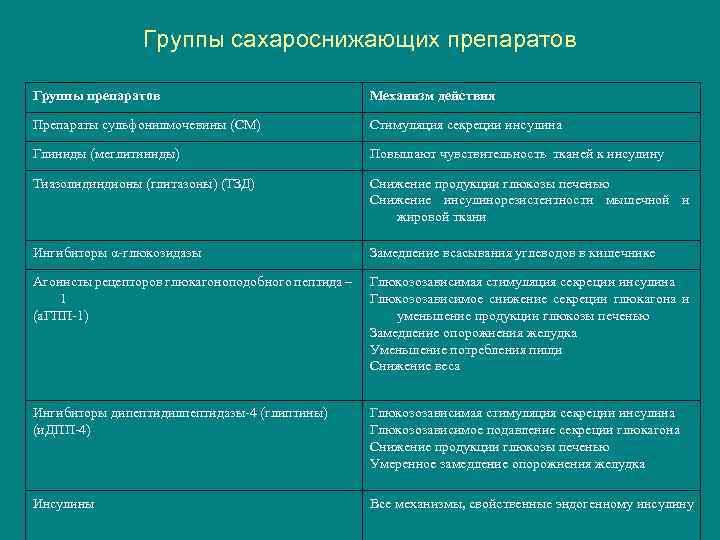
Группы сахароснижающих препаратов Группы препаратов Механизм действия Препараты сульфонилмочевины (СМ) Стимуляция секреции инсулина Глиниды (меглитиниды) Повышают чувствительность тканей к инсулину Тиазолидиндионы (глитазоны) (ТЗД) Снижение продукции глюкозы печенью Снижение инсулинорезистентности мышечной и жировой ткани Ингибиторы α-глюкозидазы Замедление всасывания углеводов в кишечнике Агонисты рецепторов глюкагоноподобного пептида – 1 (а. ГПП-1) Глюкозозависимая стимуляция секреции инсулина Глюкозозависимое снижение секреции глюкагона и уменьшение продукции глюкозы печенью Замедление опорожнения желудка Уменьшение потребления пищи Снижение веса Ингибиторы дипептидилпептидазы-4 (глиптины) (и. ДПП-4) Глюкозозависимая стимуляция секреции инсулина Глюкозозависимое подавление секреции глюкагона Снижение продукции глюкозы печенью Умеренное замедление опорожнения желудка Инсулины Все механизмы, свойственные эндогенному инсулину
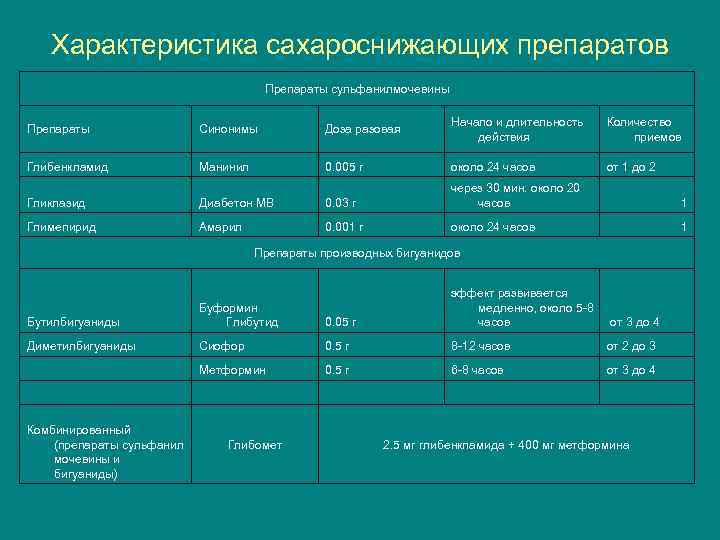
Характеристика сахароснижающих препаратов Препараты сульфанилмочевины Препараты Синонимы Доза разовая Начало и длительность действия Количество приемов Глибенкламид Манинил 0. 005 г около 24 часов от 1 до 2 Гликлазид Диабетон МВ 0. 03 г через 30 мин. около 20 часов 1 Глимепирид Амарил 0. 001 г около 24 часов 1 Препараты производных бигуанидов Бутилбигуаниды Буформин Глибутид 0. 05 г эффект развивается медленно, около 5 -8 часов от 3 до 4 Диметилбигуаниды Сиофор 0. 5 г 8 -12 часов от 2 до 3 Метформин 0. 5 г 6 -8 часов от 3 до 4 Комбинированный (препараты сульфанил мочевины и бигуаниды) Глибомет 2. 5 мг глибенкламида + 400 мг метформина

Неотложные состояния при сахарном диабете -Диабетический кетоацидоз (ДКА) - Гиперосмолярная кома - Лактат ацидоз - Гипогликемическая кома

Диабетический кетоацидоз (ДКА) ДКА – клинико-биохимический синдром, характеризующийся гипергликемией (>14 ммоль/л), гиперкетонемией, системным ацидозом, нарушениямм электролитного обмена и обезвоживанием в результате абсолютного недостатка инсулина и избытка контринсулярных гормонов.
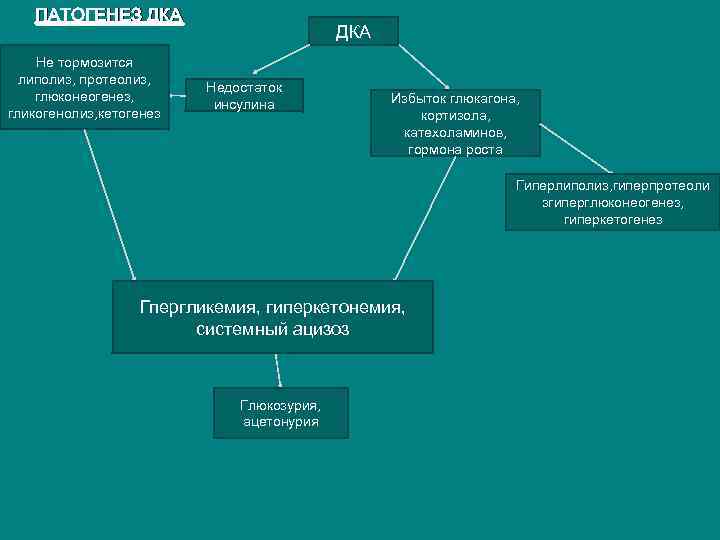
ПАТОГЕНЕЗ ДКА Не тормозится липолиз, протеолиз, глюконеогенез, гликогенолиз, кетогенез ДКА Недостаток инсулина Избыток глюкагона, кортизола, катехоламинов, гормона роста Гиперлиполиз, гиперпротеоли згиперглюконеогенез, гиперкетогенез Гпергликемия, гиперкетонемия, системный ацизоз Глюкозурия, ацетонурия

Клиническая картина диабетического кетоацидоза • Прекоматозное состояние: у больного наблюдается снижение аппетита, тошнота, рвота, иногда боль в животе (абдоминальный синдром – боли в животе в сочетании с рвотой, явлениями перитонизма могут симулировать клинику острого живота), сухость во рту, жажда, учащенное мочеиспускание, слабость, головная боль, сонливость (сознание еще сохранено), запах ацетона в выдыхаемом воздухе, учащение пульса, снижение температуры тела (при инфекции она может быть повышена). • Симптомы обезвоживания: сухость кожи и слизистых оболочек, язык сухой, шершавый, покрытый грязно-коричневым налетом (потеря жидкости может достигать 10% от массы тела). Снижаются сухожильные рефлексы, тургор кожи и мышц. Развивается выраженная мышечная слабость, гипотония глазных яблок. Тахикардия, гипотония, шок. Преренальная ОПН. • Симптомы интоксикации, которая связана с накоплением кетоновых тел. Нарастает головная боль, головокружение, тошнота, анорексия. Рвота может быть частая, вплоть до неукротимой • Дыхание Куссмауля – шумное, глубокое, прерывистое, в выдыхаемом больным воздухе ощущается запах ацетона.

Лечение ДКА Терапия должна быть комплексной. Основными целями лечения ДКА является: • устранение дегидратации • устранение гиповолемического шока на фоне нормализации гликемии и электролитного баланса • восстановления физиологического кислотно-щелочного равновесия (КЩР) • лечения сопутствующих заболеваний • обязательно проводится антибактериальная терапия ( так как инфекция является в 70 % причиной ДКА) • в течение всего периода лечения больной нуждается в нормализации функции жизненно важных органов ( в первую очередь гемодинамики).

Инсулинотерапия Начинается сразу после установления диагноза. Применяются только инсулины короткого действия (актрапид, Хумулин R). Инсулин вводится внутривенно капельно в первый час в дозе 10– 12 ЕД. Подкожный и внутримышечный способы введения инсулина менее эффективны из-за несостоятельной и нестабильной гемодинамики, нарушенной микроциркуляции, В последующем ежечасно вводится 6– 8– 10 ЕД инсулина короткого действия. По достижении уровня гликемии 12– 14 ммоль/л доза вводимого инсулина уменьшается вдвое. Не следует снижать уровень гликемии ниже 10 ммоль/л (риск возникновения гипогликемии). При гликемии менее 10 ммоль/л и сохраняющемся ацидозе рекомендуется по-прежнему вводить 2– 3 ЕД инсулина ежечасно. При нормализации КЩР и гликемии больной переводится на подкожное введение инсулина по 6– 8 ЕД каждые 2 часа вначале, затем каждые 4 часа. При отсутствии ДКА и улучшении гемодинамики больного может быть переведен на 5– 6 разовое введение инсулина, в дальнейшем на обычную инсулинотерапию (под контролем гликемии).

Регидратация • Жидкости- 0. 9% раствора натрия хлорида, раствора Рингера и 5– 10% раствора глюкозы. • Введение глюкозы необходимо для поддержания осмолярности, восстановления запасов гликогена в печени, снижения активности глюконеогенеза, кетогенеза, профилактики гипогликемического состояния и отека мозга.

Восстановление электролитного баланса Важно в первую очередь восстановить дефицит калия под систематическим лабораторным контролем его в крови и по возможности определять его каждый час. Для профилактики осложнений, связанных с тканевым дефицитом калия, необходимо поддерживать его концентрацию в плазме крови в пределах от 4 до 5 ммоль/л.

Устранение ацидоза. • Все мероприяния, направленные на нормализацию метаболизма, являются составной частью устренения ацидоза. Использование щелочных растворов показано лишь в тех случаях, когда р. Н крови < 7. 0. Без определения р. Н/КЩС введение бикарбоната противопоказано. • Вводится 4% раствор натрия бикарбоната из расчета 2. 5 мл на 1 кг фактической массы тела внутривенно очень медленно. Введение натрия бикарбоната прекращается, когда р. Н крови достигает 7. 0. • Следует избегать слишком быстрой и чрезмерной коррекции ацидоза плазмы,

Нормализация гемодинамики - Норадреналин (внутривенно капельно 2 -3 мл 0. 2% раствора). - Допамин (50 мг растворить в 250 мл физиологического раствора натрия хлорида, вводить внутривенно капельно с начальной скоростью введения 18– 20 капель в минуту). . - Для улучшения реологических свойств крови и предотвращения синдрома диссеминированного внутрисосудистого свёртывания (ДВС) дважды в первые сутки внутривенно вводят 5000 ЕД гепарина под контролем коагулограммы.

Осложнения ДКА • • • Среди осложнений ДКА и его лечения выделяют: отек мозга ДВС отек легких острую сердечно- сосудистую недостаточность гипокалиемию и др.

Гиперосмолярная диабетическая кома Гиперосмолярная кома – клиникобиохимический синдром характеризующимся гипергликемией (как правило, уровень глюкозы плазмы >35 ммоль/л), гиперосмолярностью, дегидратацией, вследствие избытка контррегулирующих гормонов и относительной недостаточности инсулина, приводящее к тяжелым нарушениям функции органов и систем и потере сознания, отличающееся отсутствием кетоацидоза и дыхания Куссмауля.
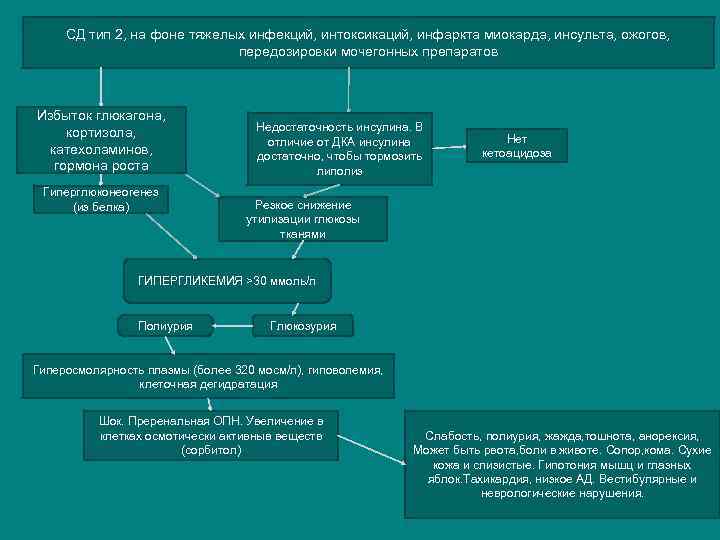
СД тип 2, на фоне тяжелых инфекций, интоксикаций, инфаркта миокарда, инсульта, ожогов, передозировки мочегонных препаратов Избыток глюкагона, кортизола, катехоламинов, гормона роста Гиперглюконеогенез (из белка) Недостаточность инсулина. В отличие от ДКА инсулина достаточно, чтобы тормозить липолиз Нет кетоацидоза Резкое снижение утилизации глюкозы тканями ГИПЕРГЛИКЕМИЯ >30 ммоль/л Полиурия Глюкозурия Гиперосмолярность плазмы (более 320 мосм/л), гиповолемия, клеточная дегидратация Шок. Преренальная ОПН. Увеличение в клетках осмотически активныв веществ (сорбитол) Слабость, полиурия, жажда, тошнота, анорексия, Может быть рвота, боли в животе. Сопор, кома. Сухие кожа и слизистые. Гипотония мышц и глазных яблок. Тахикардия, низкое АД. Вестибулярные и неврологические нарушения.

Особенности лечение гиперосмолярной комы ♦ Ведение жидкости. Физиологический раствор натрия хлорида (0. 45%) – 1 -1, 5 л. ♦ Инсулинотерапия должна проводиться более осторожно, первоначальная доза инсулина не должна превышать 6– 8 ЕД/ч. ♦ Борьба с электролитными нарушениями и сердечно- сосудистыми расстройствами проводится по общим принципам, как при ДКА. Не вводится бикарбонат натрия.

Гиперлактацидемическая кома, лактацидоз Гипергликемическая гиперлактацидемическая кома — осложнение сахарного диабета, развивающееся вследствие дефицита инсулина и накопления в крови большого количества молочной кислоты, что ведет к тяжелому ацидозу и потере сознания. Лечение гиперлактацидемической комы проводится в отделении интенсивной терапии и реанимации. Организационные мероприятия и перечень необходимых лабораторных исследований те же, что при гиперкетонемической коме.
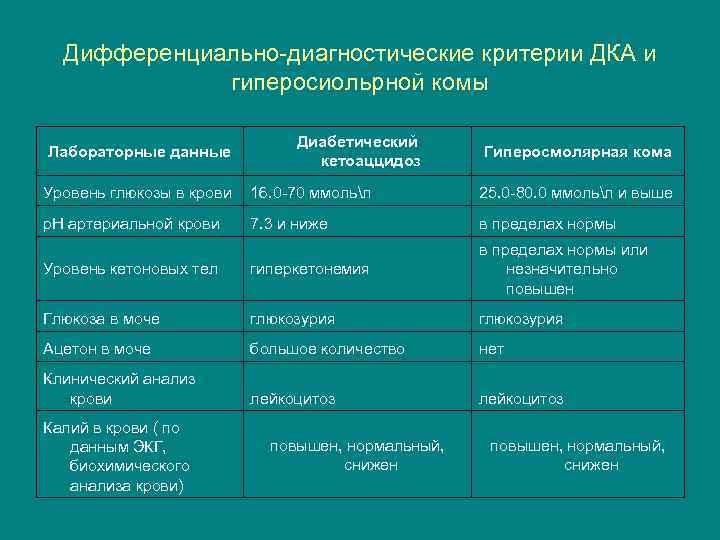
Дифференциально-диагностические критерии ДКА и гиперосиольрной комы Лабораторные данные Диабетический кетоаццидоз Гиперосмолярная кома Уровень глюкозы в крови 16. 0 -70 ммольл 25. 0 -80. 0 ммольл и выше р. Н артериальной крови 7. 3 и ниже в пределах нормы Уровень кетоновых тел гиперкетонемия в пределах нормы или незначительно повышен Глюкоза в моче глюкозурия Ацетон в моче большое количество нет Клинический анализ крови лейкоцитоз Калий в крови ( по данным ЭКГ, биохимического анализа крови) повышен, нормальный, снижен
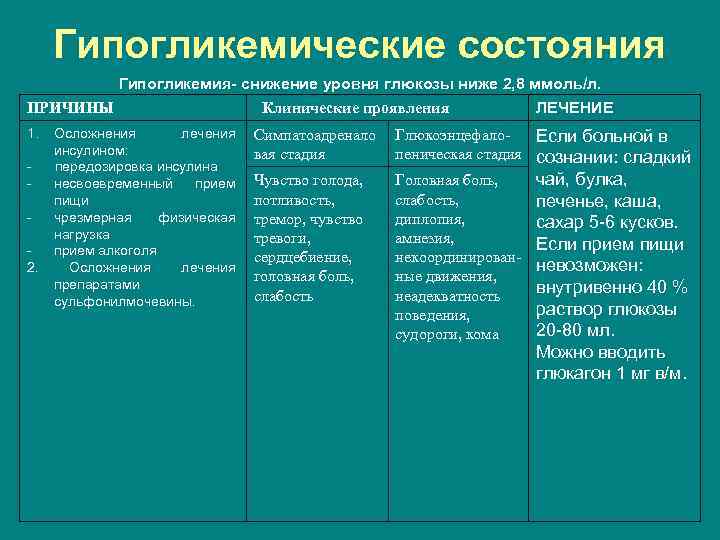
Гипогликемические состояния Гипогликемия- снижение уровня глюкозы ниже 2, 8 ммоль/л. ПРИЧИНЫ 1. Осложнения лечения инсулином: - передозировка инсулина несвоевременный прием пищи чрезмерная физическая нагрузка прием алкоголя 2. Осложнения лечения препаратами сульфонилмочевины. Клинические проявления ЛЕЧЕНИЕ Симпатоадренало вая стадия Глюкоэнцефало. Если больной в пеническая стадия сознании: сладкий Чувство голода, потливость, тремор, чувство тревоги, сердцебиение, головная боль, слабость Головная боль, слабость, диплопия, амнезия, некоординированные движения, неадекватность поведения, судороги, кома чай, булка, печенье, каша, сахар 5 -6 кусков. Если прием пищи невозможен: внутривенно 40 % раствор глюкозы 20 -80 мл. Можно вводить глюкагон 1 мг в/м.
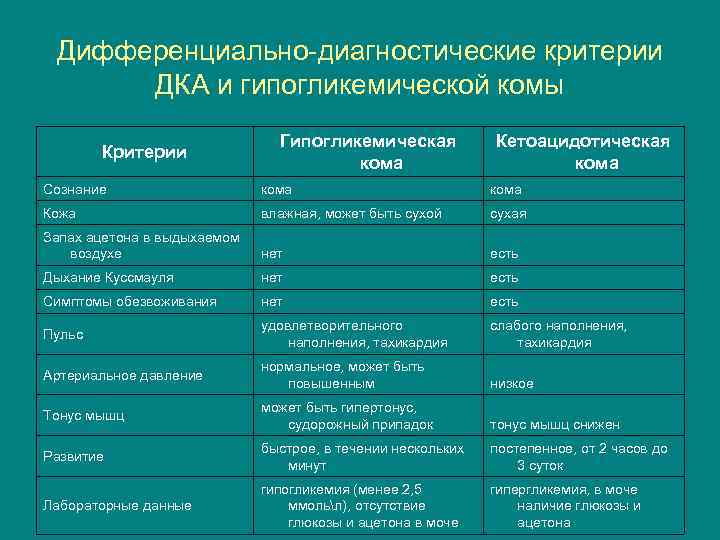
Дифференциально-диагностические критерии ДКА и гипогликемической комы Критерии Гипогликемическая кома Кетоацидотическая кома Сознание кома Кожа влажная, может быть сухой сухая Запах ацетона в выдыхаемом воздухе нет есть Дыхание Куссмауля нет есть Симптомы обезвоживания нет есть Пульс удовлетворительного наполнения, тахикардия слабого наполнения, тахикардия Артериальное давление нормальное, может быть повышенным низкое Тонус мышц может быть гипертонус, судорожный припадок тонус мышц снижен Развитие быстрое, в течении нескольких минут постепенное, от 2 часов до 3 суток Лабораторные данные гипогликемия (менее 2, 5 ммольл), отсутствие глюкозы и ацетона в моче гипергликемия, в моче наличие глюкозы и ацетона

Профилактика сахарного диабета К основным профилактическим мероприятиям относятся: • рациональное питание • физическая активность • предупреждение ожирения или его лечение. • Пациенты с нарушением толерантности к глюкозе должны исключить из питания продукты, содержащие легкоусвояемые углеводы • пациенты должны быть взяты на диспансерный учет Профилактика (первичная) заключается в устранении факторов риска и сводится к следующему: • коррекция АД ( цель – < 130/80 мм рт. ст. ); • коррекция дислипидемии; • ацетилсалициловая кислота (100– 300 мг/сут) при риске ишемического инсульта; • снижение веса; • здоровый образ жизни (прекращение курения, регулярная физическая активность). Профилактику сосудистых осложнений у больных сахарным диабетом осуществляет ЭНДОКРИНОЛОГ-ДИАБЕТОЛОГ! Предотвратить осложнения возможно!

В тех случаях, когда у больного уже есть проявления тех или иных осложнений, можно остановить их дальнейшее прогрессирование. Для этого, прежде всего, необходим регулярный контроль своего состояния со стороны больного. Помимо уровня сахара крови, нужно регулярно контролировать: 1. Гликированный гемоглобин (Нb. А 1 с) один раз в 3 месяца. 2. Уровень холестерина крови (желательно также другие показатели липидного обмена), креатинина крови не менее одного раза в год. 3. Артериальное давление при каждом посещении врача или самостоятельно дома. 4. Белок в моче (микроальбуминурия) не менее одного раза в год. 5. Осмотр окулиста не менее одного раза в год. 6. Осмотр стоматолога не менее одного раза в год. 7. Врачебный осмотр не менее одного раза в год.

Прогноз В настоящее время сахарный диабет неизлечим. Длительность жизни и трудоспособность больного во многом зависят от своевременности выявления заболевания, его тяжести, возраста больного и правильного лечения.

Благодарю за внимание
CАХАРНЫЙ ДИАБЕТ 2.ppt