БРЮШНОЙ_ТИФ 2.ppt
- Количество слайдов: 34


БТ — острая антропонозная бактериальная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, характеризуется язвенным поражением лимфатической системы тонкой кишки, бактериемией, циклическим течением с явлениями общей интоксикации. Возбудитель — S. Typhi [сальмонелла] (палочка Эберта. Гаффки), мелкая грам- палочка с закруглёнными концами, подвижная. Капсул и спор не имеет. Имеет сложную антигенную структуру. Наиболее важные АГ: жгутиковый Н-АГ, соматический О-АГ и Vi-АГ (АГ вирулентности).

v Возбудитель устойчив в о/с: в пресной воде сохраняется до 1 мес. , на овощах и фруктах — до 10 дней, в молоке и молочных продуктах способен размножаться. v Бактерии хорошо переносят низкие температуры, но при нагревании быстро погибают.

v Единственный источник возбудителя БТ — человек (больной, бактерионоситель). v В большинстве случаев бактериовыделение продолжается не более 3 мес (острое), но иногда и всю жизнь (хроническое бактериовыделение). v Хронические бактериовыделители являются основными источниками брюшнотифозной инфекции. v Чаще болеют люди в возрасте 15 -30 лет, носительство чаще обнаруживается у пожилых. v Характерна летне-осенняя сезонность. v Механизм передачи — фекально-оральный. v Пути заражения — водный, пищевой (через молоко и молочные изделия, кремы, салаты, овощи и др. ), контактно-бытовой.
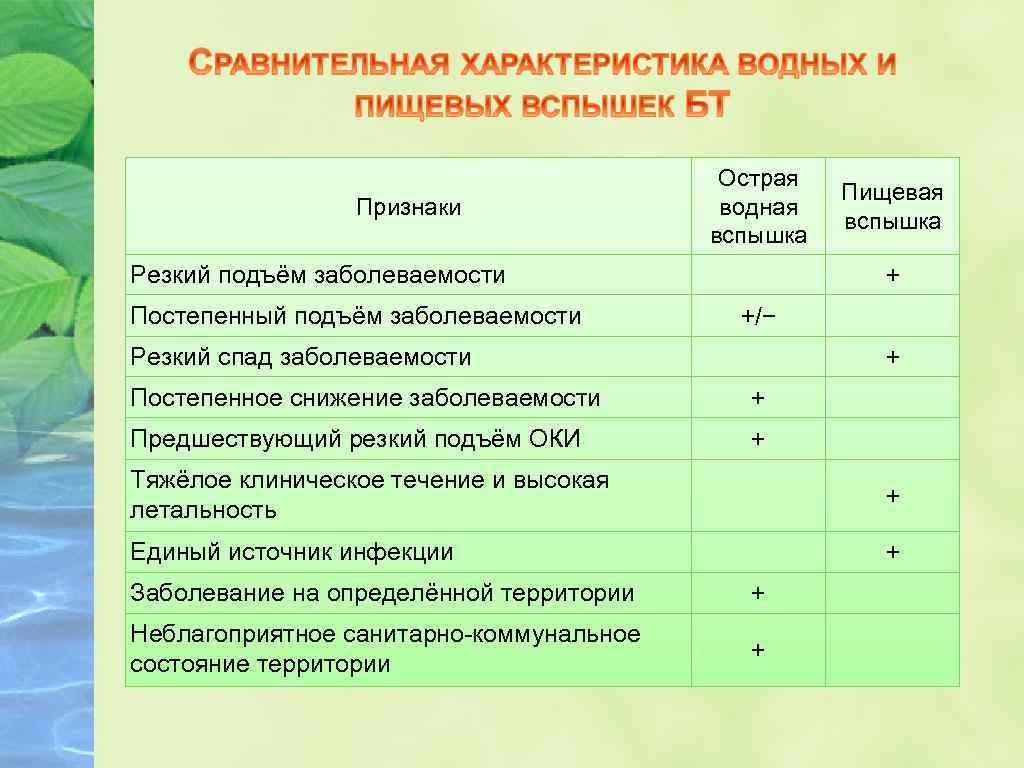
Признаки Острая водная вспышка Резкий подъём заболеваемости Постепенный подъём заболеваемости Пищевая вспышка + +/− Резкий спад заболеваемости + Постепенное снижение заболеваемости + Предшествующий резкий подъём ОКИ + Тяжёлое клиническое течение и высокая летальность + Единый источник инфекции + Заболевание на определённой территории + Неблагоприятное санитарно-коммунальное состояние территории +

ПЕРИОД ЗАРАЗИТЕЛЬНОСТИ ИСТОЧНИКА v v v Наибольшее выделение возбудителя с фекалиями наблюдается в течение 1 -5 нед. заболевания, с мочой ― в течение 2 -4 нед. Реконвалесценты могут выделять возбудителей во внешнюю среду в течение 14 дней, у 10 % переболевших этот процесс продолжается до 3 мес. 3 -5 % переболевших становятся хроническими носителями.

v Продолжительность инкубационного периода при БТ колеблется от 7 до 25 дней, чаще составляет 914 дней Начальный период (первые 5 -7 дней) v Характеризуется постепенным или реже острым развитием интоксикационного синдрома. v При постепенном развитии: появляется повышенная утомляемость, усиливающаяся головная боль, озноб, снижение аппетита. Температура тела к 5 -7 дню достигает 39 -40°С.

v При остром начале — в первые 2 -3 дня все симптомы интоксикации достигают полного развития. Отмечается заторможенность и адинамия. Тип температурной кривой — постоянная лихорадка. v Со стороны ССС — брадикардия, гипотония. К концу 1 й недели выявляется увеличение печени и селезёнки. v В гемограмме после кратковременного (в первые 2 -3 дня) умеренного лейкоцитоза с 4 -5 дня болезни отмечается лейкопения. В моче — протеинурия, микрогематурия, цилиндрурия.

v Период разгара (2 -4 недели) v К концу 1 -й недели началу второй наступает период разгара болезни. Он продолжается 1 -2 нед. v Развивается тифозный статус, характеризующийся резкой слабостью, адинамией, апатией, нарушением сознания от оглушённости до сопора или комы. v На 8 -10 день болезни появляется экзантема, которая локализуется на коже живота и нижней части груди.
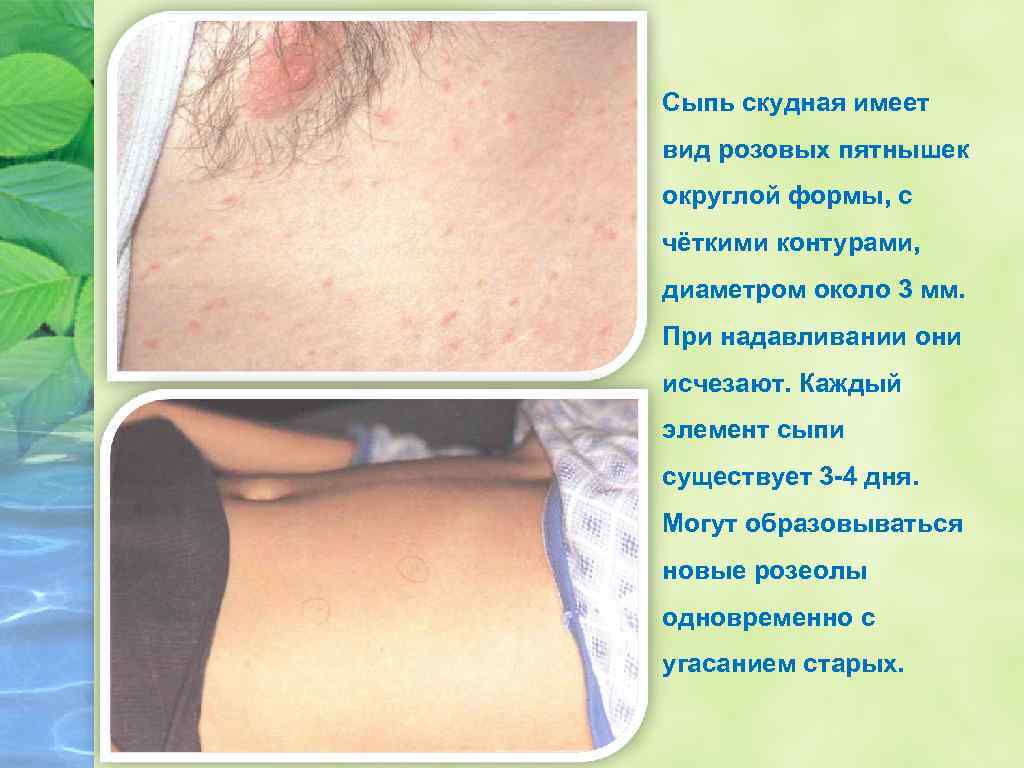
Сыпь скудная имеет вид розовых пятнышек округлой формы, с чёткими контурами, диаметром около 3 мм. При надавливании они исчезают. Каждый элемент сыпи существует 3 -4 дня. Могут образовываться новые розеолы одновременно с угасанием старых.
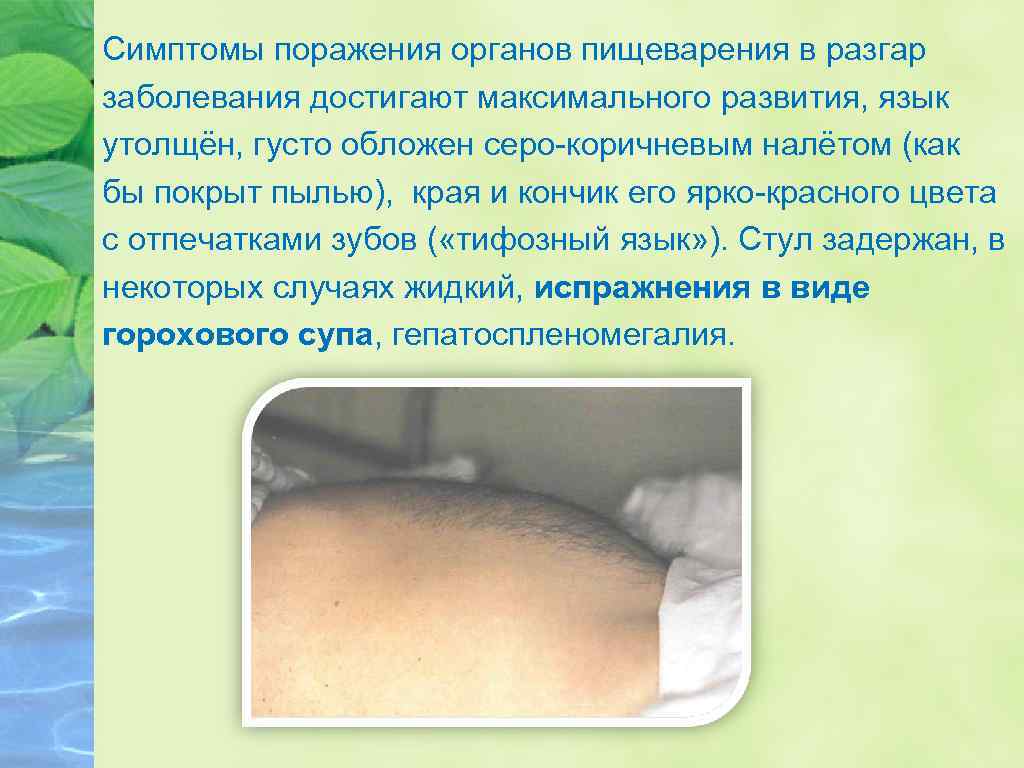
Симптомы поражения органов пищеварения в разгар заболевания достигают максимального развития, язык утолщён, густо обложен серо-коричневым налётом (как бы покрыт пылью), края и кончик его ярко-красного цвета с отпечатками зубов ( «тифозный язык» ). Стул задержан, в некоторых случаях жидкий, испражнения в виде горохового супа, гепатоспленомегалия.

v v v Период разрешения Длительность не превышает 1 недели. Снижается температура тела, вначале колеблется (различия между утренней и вечерней температурой достигают 2 -2, 5°С) — постепенное снижение температуры с большими размахами между утренними и вечерними показателями (амфибола). Прекращается головная боль, увеличивается диурез.

v Период выздоровления v Типичен астено-вегетативный синдром, который сохраняется 2 -4 недели. v Характерной особенностью БТ является возможность обострений и рецидивов.
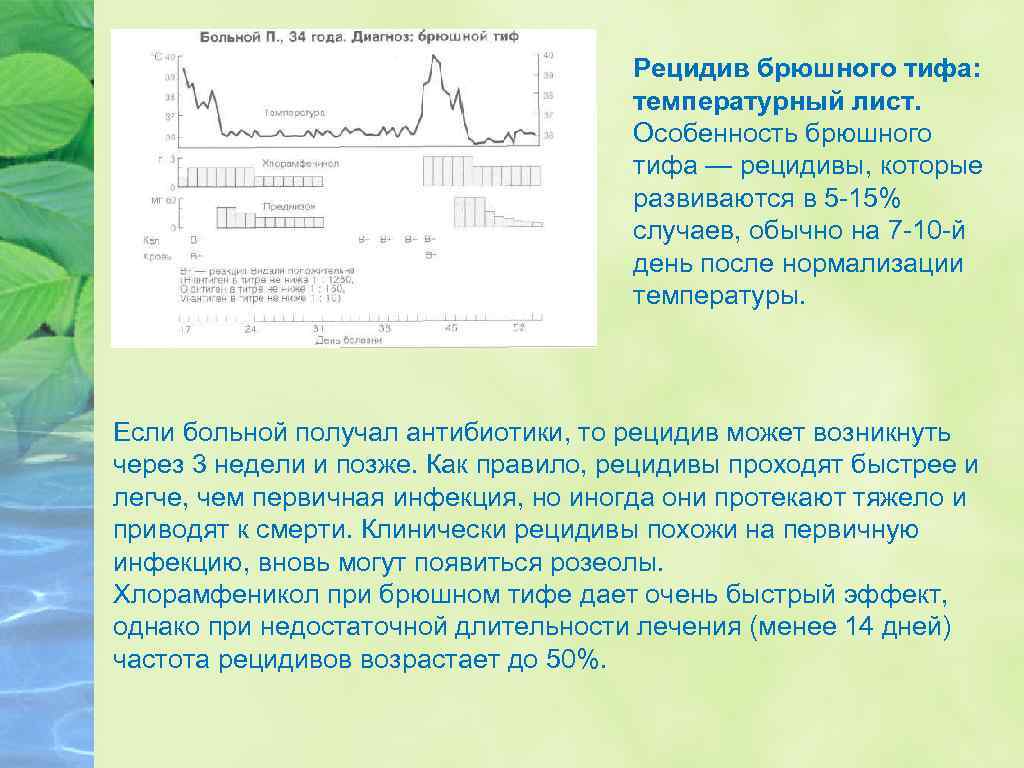
Рецидив брюшного тифа: температурный лист. Особенность брюшного тифа — рецидивы, которые развиваются в 5 -15% случаев, обычно на 7 -10 -й день после нормализации температуры. Если больной получал антибиотики, то рецидив может возникнуть через 3 недели и позже. Как правило, рецидивы проходят быстрее и легче, чем первичная инфекция, но иногда они протекают тяжело и приводят к смерти. Клинически рецидивы похожи на первичную инфекцию, вновь могут появиться розеолы. Хлорамфеникол при брюшном тифе дает очень быстрый эффект, однако при недостаточной длительности лечения (менее 14 дней) частота рецидивов возрастает до 50%.

v ОСЛОЖНЕНИЯ v Специфические: v кишечное кровотечение 1 -2%; v перфоративный перитонит 0, 5 -1, 5%; v инфекционно-токсический шок 0, 5 -0, 7% v Неспецифические: v пневмония; v миокардит; v холецистит; v пиелонефрит; v менингиты. v При неосложнённом течении прогноз благоприятный. Летальность составляет 0, 1 -0, 3%. v После перенесённой болезни иммунитет прочный и продолжительный.
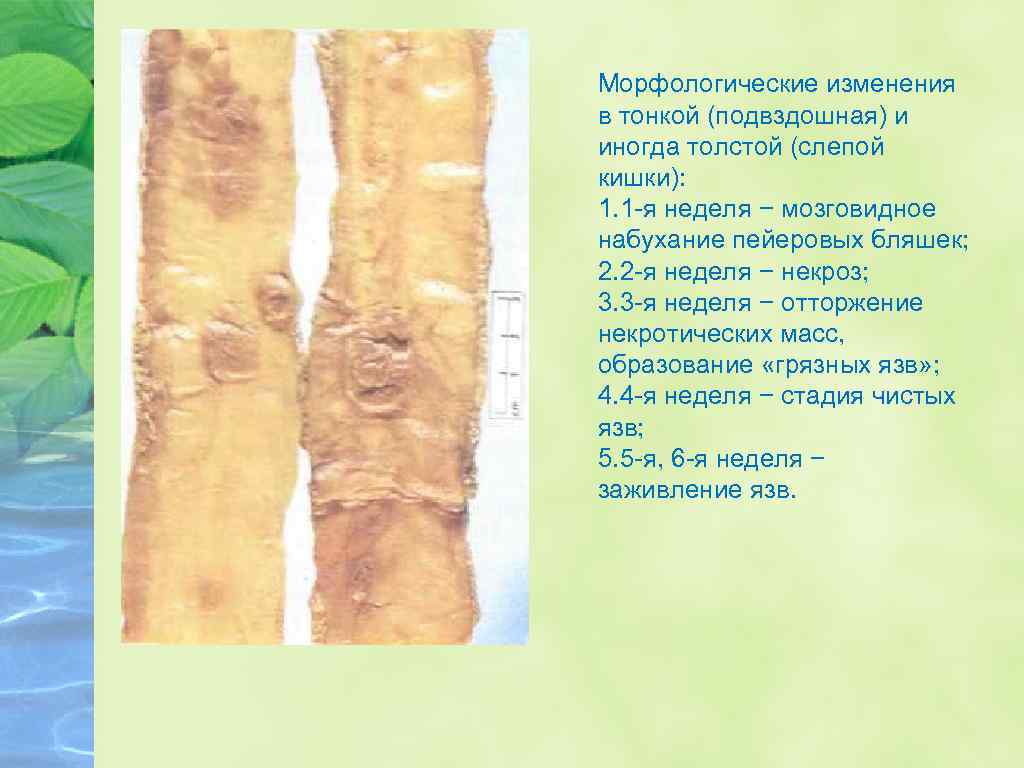
Морфологические изменения в тонкой (подвздошная) и иногда толстой (слепой кишки): 1. 1 -я неделя − мозговидное набухание пейеровых бляшек; 2. 2 -я неделя − некроз; 3. 3 -я неделя − отторжение некротических масс, образование «грязных язв» ; 4. 4 -я неделя − стадия чистых язв; 5. 5 -я, 6 -я неделя − заживление язв.

Паратиф А v Инкубационный период при паратифе А короче, чем при брюшном тифе, длительность его 8 -10 дней. v Начало чаще острое, иногда сопровождается насморком, кашлем. При осмотре выявляются гиперемия лица, инъекция сосудов склер, герпес на губах. v Сыпь при паратифе А появляется в более ранние сроки (4 -7 -й день болезни). Интоксикация, как правило, выражена умеренно, отсутствует характерный тифозный статус.

Паратиф В v Инкубационный период при паратифе В составляет 5 -10 дней, но может быть и более продолжительным. Заболевание часто начинается остро, сопровождается выраженным ознобом, болями в мышцах и потливостью. v В начальном периоде болезни явления интоксикации могут сочетаться с симптомами острого гастроэнтерита. v Температурная реакция короткая, часто волнообразного характера. Тифозное состояние у большинства больных отсутствует, симптомы интоксикации, наблюдаемые в начальном периоде (3 -5 дней), быстро исчезают. Сыпь появляется в ранние сроки, имеет полиморфный характер, часто бывает обильной.

v ДИАГНОСТИКА v Основным методом диагностики является бактериологический. v При подтверждении диагноза БТ необходимо воспользоваться следующими методами лабораторной диагностики: v На 4 день от начала заболевания посевом крови. v На 10 день от начала заболевания посевом крови, кала, мочи, реакцией гемагглютинации. v На 16 день от начала заболевания посевом кала, мочи, реакцией гемагглютинации.

v Кровь (гемокультура) 5 -10 мл из вены во флакон с 50 -100 мл желчи или желчного бульона (10 -20%): берут с первого дня заболевания и в течение всего лихорадочного периода. v При БТ наблюдаются изменения в периферической крови: лейкопения, эозинопения. v Применяют также серологический метод — реакцию агглютинации Видаля, РПГА, РНГА, ИФА.

v v Лечение осуществляется в условиях инфекционного стационара. Постельный режим до 6 -7 дня нормальной температуры, с 7 -8 дня разрешается сидеть, а с 10 -11 -го дня нормализации температуры при отсутствии противопоказаний разрешается ходить.

v v v При постельном режиме больным назначают стол № 1 по Певзнеру. Количество жидкости повышается за счёт употребления морса, овощных и фруктовых соков. Содержание клетчатки резко ограничивают, чтобы не вызвать усиление перистальтики и вздутия кишечника. Все продукты отваривают или готовят на пару. Пищу дают в протёртом виде 7 -8 раз в сутки. В период образования язв в кишечнике назначают максимально щадящую диету. Блюда из капусты, гороха, бобов, фасоли, чёрный хлеб не рекомендуются, т. к. вызывают усиленное газообразование и вздутие кишечника.

v v v Антибиотикотерапия осуществляется по схеме — в течение всего лихорадочного периода и первые 10 дней после нормализации температуры. Для лечения больных с успехом используют фторхинолоны (ципрофлоксацин 500 -750 мг 2 -3 табл 2 раза в день после еды, при тяжёлой форме препарат вводят в/в по 200 -400 мг 2 раза в день). Офлоксацин — в/в и внутрь 0, 4 г 2 раза в сут (назначают до 10 -го дня после нормализации температуры тела). Цефтриаксон — в/в 2 г 1 раз в сутки. При тяжёлом БТ назначают цефалоспорины III-IV поколений (цефотаксим по 2 -4 г в сутки перорально в 4 приёма с интервалами в 6 часов, цефтриаксон по 1 г 2 раза в сутки в/в), макролиды (азитромицин 500 мг в 1 -е сутки и в дальнейшем по 250 мг/сут перорально).

v Медицинское наблюдение с термометрией 1 раз в неделю в первые 2 месяца и ещё в течение 1 мес 1 раз в 2 недели. v Через 10 дней после выписки — пятикратное обследование на бактерионосительство (кал, моча) с интервалами 1 -2 дня. v На протяжении 3 мес ежемесячное однократное бактериологическое исследование кала и мочи. v На 4 месяце наблюдения — бактериологическое исследование желчи. v При отрицательных результатах всех исследований переболевший снимается с диспансерного наблюдения.

v v Информация о заболевшем направляется в территориальный ЦГСЭН (центр государственного санитарно-эпидемиологического надзора) в виде экстренного извещения не позже чем через 12 ч после выявления больного. Карантин не накладывается.


v Разобщение не проводится. v За контактировавшими устанавливается медицинское наблюдение с ежедневной термометрией в течение 21 дня. v Проводят однократное бактериологическое исследование испражнений и сыворотки крови. v Работники пищевых предприятий отстраняются от работы, дети дошкольного возраста — от посещения ДДУ до получения однократного отрицательного результата исследований на носительство. v По усмотрению эпидемиолога проводится РПГА.

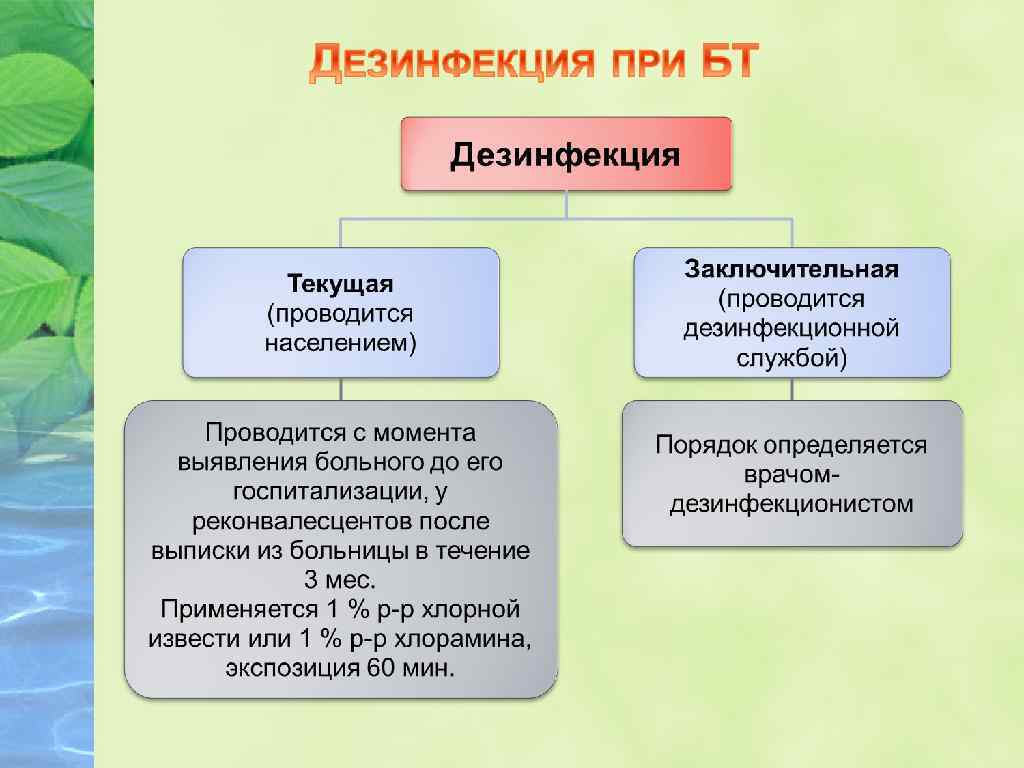
v Включает контроль за водоснабжением и обеззараживанием питьевой воды, соблюдение санитарных правил приготовления, хранения и реализации продуктов питания. v В очагах проводится текущая дезинфекция, которая предусматривает обеззараживание выделений с помощью сильных дезинфектантов в высокой концентрации (10% хлорная известь, 5% хлорамин и т. д. ).
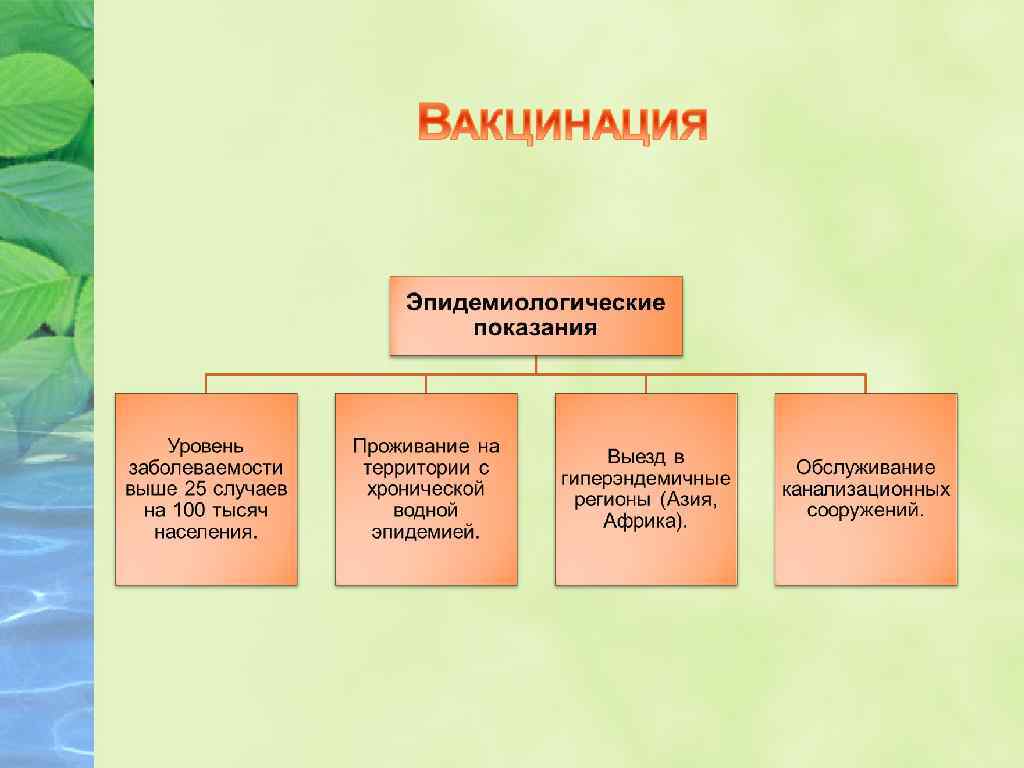

v Вакцинацию проводят за 3 -4 недели до наступления сезонного подъёма заболеваемости. v Используют инактивированные вакцины: v вакцина брюшнотифозная спиртовая сухая (тифивак); v вакцина брюшнотифозная Vi-полисахаридная жидкая (ВИАНВАК); v полисахаридная брюшнотифозная вакцина (Тифим Vi). v Вакцинация обеспечивает защиту 60 -70% привитых сроком до 2 лет.

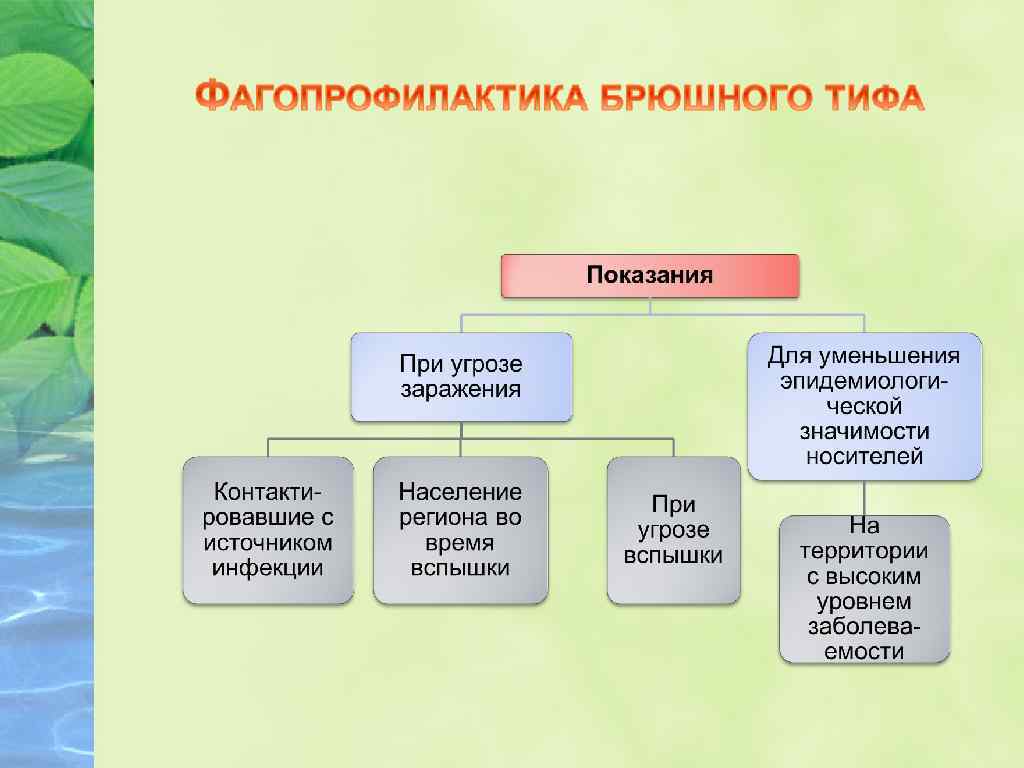
v v Вакцину брюшнотифозную спиртовую вводят в подлопаточную область двукратно: 0, 5 мл и через 25 -35 суток — 1, 0 мл, ревакцинация — через 2 года в дозе 1, 0 мл. ВИАНВАК и Тифим Ви вводят однократно п/к в наружную поверхность верхней трети плеча. Разовая доза для всех возрастов 0, 5 мл. Ревакцинация — каждые 3 года. v Для экстренной профилактики используют брюшнотифозный бактериофаг (в виде таблеток с кислоустойчивой оболочкой и в жидком виде). v Бактериофаг дают троекратно с интервалом 3 -4 дня. v Продолжительность применения бактериофага определяется врачом-эпидемиологом, но не менее 3 недель с момента госпитализации последнего больного.
БРЮШНОЙ_ТИФ 2.ppt