Bryushnoy_tif.ppt
- Количество слайдов: 51

БРЮШНОЙ ТИФ ПАРАТИФ А ПАРАТИФ В ЖУКОВА ЛАРИСА ИВАНОВНА

Эпидемическая ситуация • По сравнению с 1913 г. заболеваемость брюшным тифом в нашей стране снизилась в 25 раз • Брюшной тиф встречается на всех континентах, во всех климатических зонах • Ежегодно в мире регистрируют около 20 млн случаев брюшного тифа и 800 тыс летальных исходов • Крупные эпидемии наблюдаются в странах Азии, Африки и Южной Америки • Краснодарский край – в среднем заболеваемость от 0, 1 до 0, 26 на 100 тыс населения • 1996 год – заболели 25 человек, 2 летальных исхода

Актуальность проблемы • Снижение контроля за санитарногигиеническим состоянием внешней среды, ухудшение водоснабжения и канализования • Отсутствие настороженности у врачей общей лечебной сети • Многообразие клинических проявлений брюшного тифа и паратифов • Отсутствие возможности полной ликвидации брюшного тиф • Возможность пожизненного носительства

Определение • Брюшной тиф- острая антропонозная инфекционная болезнь, характеризующаяся бактериемией, лихорадкой и интоксикацией, гепатоспленомегалией и поражением лимфатического аппарата тонкого кишечника • Typhоs – туман, спутанное сознание (Гиппократ) • Т. Брович (1874), Н. И. Самойлович (1876), К. Эберт (1880) обнаружили брюшнотифозную палочку в пейеровых бляшках кишечника, селезенке и мезентериальных лимфатических узлах

Этиология • • • Salmonella typhi Salmonella paratyphi A Salmonella paratyphi B Род Salmonella Семейство Enterobacteriacea Подвижные грамотрицательные палочки со жгутиками Растут на обычных питательных средах и средах с добавлением желчи Эндотоксин Соматический термостабильный Оантиген Соматический термолабильный Viантиген Способность образовывать L-формы

Этиология • Относительная устойчивость во внешней среде • В воде и почве сохраняются от нескольких дней до нескольких месяцев • Хорошо сохраняются в пищевых продуктах (молочных и мясных) • Переносят низкие температуры • При нагревании быстро погибают • Кипячение убивает мгновенно • Губительно действуют обычные концентрации дезинфицирующих веществ

Эпидемиология • Источник инфекции – человек (больной, реконвалесцент, бактерионоситель) • При паратифе В – животные (КРС, лошади, домашние птицы) • Механизм передачи – фекальнооральный • Пути передачи – водный, пищевой и контактно-бытовой • Вспышки – водный и пищевой пути • Спорадическая заболеваемость – контактно-бытовой путь • Восприимчивость высокая • Болеют лица от 15 до 30 лет, мужчины, работники коммунального хозяйства • Летне-осенняя сезонность

Патогенез • 1 фаза – внедрение возбудителя (инкубационный период) • Инфицирующая доза 107 микр. тел • Сальмонеллы проникают через рот, преодолевают защитные барьеры верхних отделов пищеварительного тракта и достигают слизистой оболочки тонкой кишки

Патогенез • 2 фаза – первичной регионарной диффузии (инкубационный период) • Сальмонеллы внедряются в лимфатические образования тонкого кишечника и проникают в регионарные лимфатические узлы, где интенсивно размножаются • В процесс может вовлекаться лимфатическая ткань миндалин ротоглотки • Возникшие в лимфатической системе процессы трактуются как лимфадениты и лимфангиты

Патогенез • 3 фаза – бактериемии и токсинемии • Прорыв сальмонеллами лимфатического барьера и проникновение в кровь • Появление признаков интоксикации • Бактериемия и токсинемия приводят к циркуляторным расстройствам и дистрофическим процессам

Патогенез • 4 фаза – паренхиматозной диффузии сальмонелл • Поражение внутренних органов с развитием в них брюшнотифозных гранулем (мононуклеарная пролиферация) • Токсическое поражение ЦНС, костного мозга, селезенки, печени, почек, сердечнососудистой системы

4 фаза – паренхиматозной диффузии сальмонелл • Токсическое поражение ЦНС, солнечного сплетения, чревных нервов • Перераспределение крови • Снижение ОЦК, систолического и минутного объемов сердца • Pletora abdominalis • Тифозный статус • Запоры и метеоризм

4 фаза – паренхиматозной диффузии сальмонелл • • • Токсическое действие на органы РЭС Лейкопения Нейтропения Эозинопения Гепатоспленомегалия Задержка сальмонелл в органах – очаговые поражения (гепатит, пневмония, менингит, пиелит, колит)

Патогенез • 5 фаза – выделительно-аллергическая • Выделение сальмонелл органами выделительной системы (печень, почки, слюнные, половые, молочные железы) • Повторное попадание сальмонелл в сенсибилизированные лимфоидные образования тонкого кишечника • Гиперергическое воспаление по типу феномена Артюса пейеровых бляшек и солитарных фолликулов (некрозы и язвы) • Нарушение трофики слизистой оболочки и лимфатических образований кишечника под влиянием токсина

Периоды патоморфологических изменений в кишечнике • Мозговидное набухание пейеровых бляшек и солитарных фолликулов (первая неделя) • Некроз центральных частей (вторая неделя) • Отторжение некротических элементов лимфоидной ткани и образование язв (третья неделя) • Период «чистых язв» (четвертая неделя) • Заживление язв, как правило без рубцовых изменений кишечника (пятая и шестая недели)

Патогенез • 6 фаза – формирование иммунитета и восстановление физиологического равновесия • Накопление антител и повышение активности макрофагов, формирование стойкого иммунитета • Санация организма • Возможны рецидивы и формирование бактерионосительство (трансформация микробов в L-формы, генетическая неполноценность мононуклеаро-фагоцитарной системы, иммунологическая толерантность в О-антигену и L-формам сальмонелл с пожизненной персистенцией)

Периоды болезни • Инкубационный (в среднем 10 -14 дней, от 7 до 25 дней) • Начальный • Разгара • Реконвалесценции • исходов

Клиника начального периода • Постепенное начало (50% случаев) • Симптомы интоксикации (слабость, утомляемость, познабливание, снижение аппетита, головные боли, субфебрилитет) • Постепенное, ступенеобразное повышение температуры в течение 7 – 10 дней • Усиление всех проявлений интоксикации • Появление нарушения сна, адинамии, анорексии, метеоризма, реже - поноса

Период разгара (8 – 12 день болезни) Продолжительность 1 – 2 недели • Синдром интоксикации • Т – 39 -40 о. С Вундерлиха Боткина Кильдюшевского
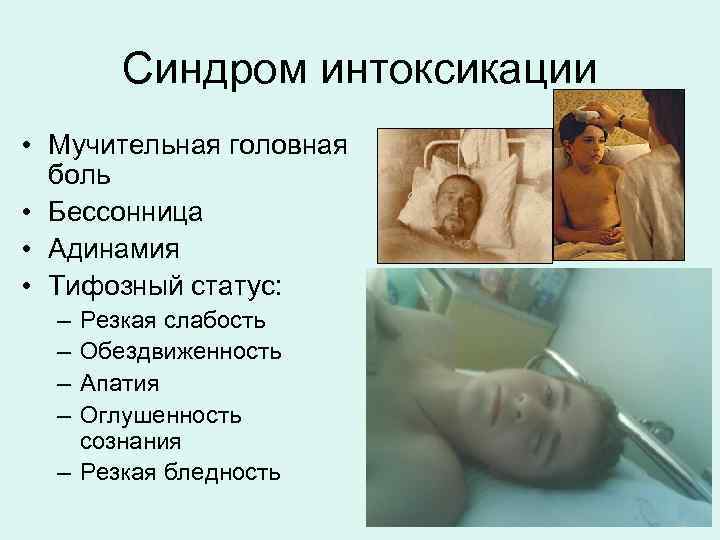
Синдром интоксикации • Мучительная головная боль • Бессонница • Адинамия • Тифозный статус: – – Резкая слабость Обездвиженность Апатия Оглушенность сознания – Резкая бледность

Тифозный статус
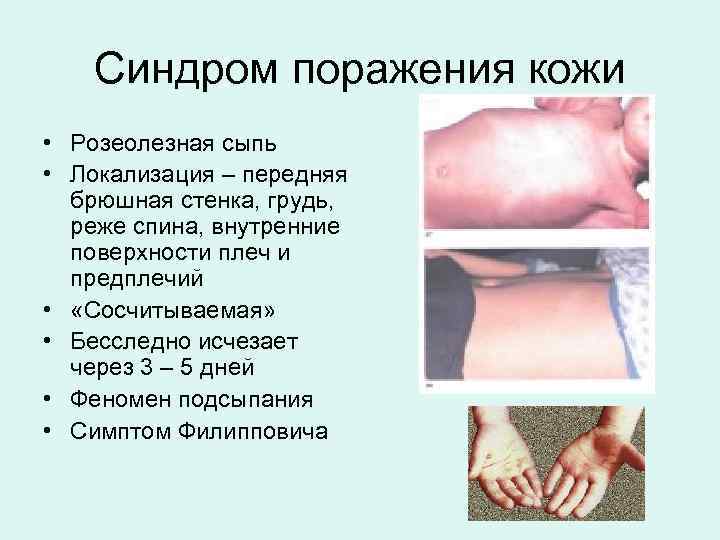
Синдром поражения кожи • Розеолезная сыпь • Локализация – передняя брюшная стенка, грудь, реже спина, внутренние поверхности плеч и предплечий • «Сосчитываемая» • Бесследно исчезает через 3 – 5 дней • Феномен подсыпания • Симптом Филипповича
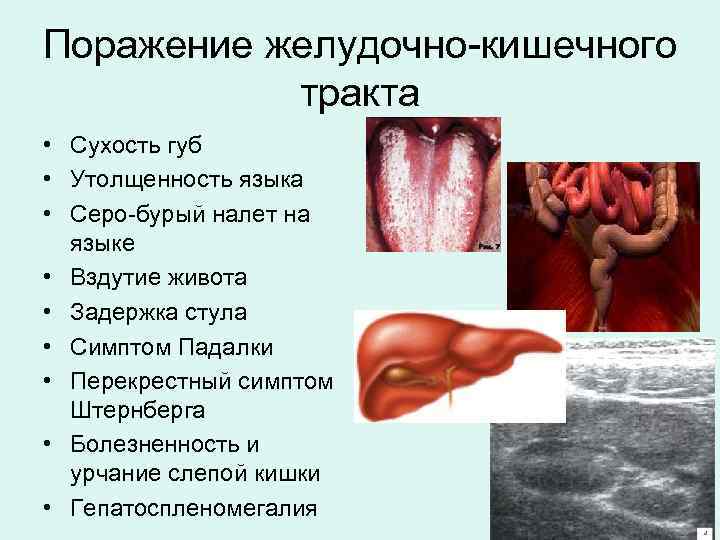
Поражение желудочно-кишечного тракта • Сухость губ • Утолщенность языка • Серо-бурый налет на языке • Вздутие живота • Задержка стула • Симптом Падалки • Перекрестный симптом Штернберга • Болезненность и урчание слепой кишки • Гепатоспленомегалия

Поражение сердечно-сосудистой системы Дикротия пульса Гипотония Относительная брадикардия Глухость тонов сердца Систолический шум на врехушке сердца

Исходы брюшного тифа • Астения в течение 2 – 4 недель • Хроническое носительство сальмонелл (3 – 5 %) • Рецидивы болезни (7 – 9%)

Классификация брюшного тифа • По степени тяжести: – Легкое – Среднетяжелое – Тяжелое • Атипичное течение: – Абортивная форма – Стертая форма • • • Пневмотиф Менинготиф Нефротиф Колитиф Гепатотиф

Специфические осложнения брюшного тифа • Инфекционно-токсический шок • Кишечное кровотечение • Перфорация кишечника с последующим перитонитом

Клинические признаки инфекционно-токсического шока • Развивается на фоне высокой температуры и нейротоксикоза • Резкое снижение АД • Тахикардия • Повышение потоотделения • Олигурия

Клинические признаки кишечного кровотечения • При небольшом кровотечении – кал на скрытую кровь • При значительном кровотечении: – Мелена – Кратковременное снижение Т – Учащение пульса – Снижение АД – Усиление бледность

Клинические признаки перфорации кишечника • Отсутствие типичных признаков перфорации (кинжальных болей) • Тяжелая интоксикация маскирует симптомы прободения • Появление малейших болей в животе и напряжения мышц передней брюшной стенки должно насторожить врача • При развитии перитонита: • Рвота, икота • Разлитая болезненность в животе • Оперативное вмешательство должно быть проведено не позднее 6 часов после перфорации
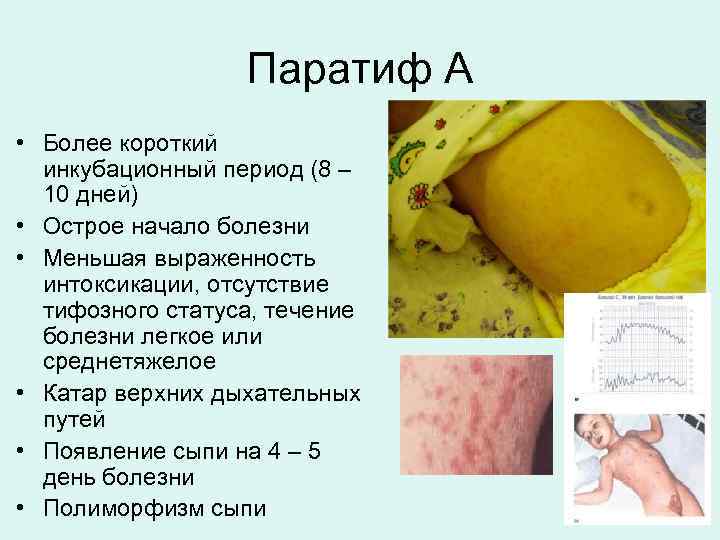
Паратиф А • Более короткий инкубационный период (8 – 10 дней) • Острое начало болезни • Меньшая выраженность интоксикации, отсутствие тифозного статуса, течение болезни легкое или среднетяжелое • Катар верхних дыхательных путей • Появление сыпи на 4 – 5 день болезни • Полиморфизм сыпи

Паратиф В • Отличается от паратифа А: – Наличием гастроэнтерита – Возможным развитием: • Менингита • Менингоэнцефалита • Сепсиса

Дифференциальный диагноз • • Малярия Грипп Сыпной тиф Острый бруцеллез Сепсис Острая фаза гельминтоза Диссеминированный туберкулез

Диагностика • Сочетание клинических, эпидемиологических и лабораторных данных • По указаниям МЗ и СР РФ диагноз брюшного тифа и паратифов обязательно должен быть подтвержден

Лабораторная диагностика • Бактериологическое исследование: – – – – Кровь Кал Моча Дуоденальное содержимое Мокрота Ликвор Соскобы из розеол • Бактериологические среды с содержанием желчи: – 10 – 20% желчный бульон – Среда Раппопорта

Бактериологическое исследование крови • Более вреоятное выделение возбудителя – 1 – 2 неделя болезни • Кровь берут стерильно из вены • Флаконы с 50 – 100 мл среды • Соблюдают соотношение крови и среды 1: 10 • Чем позднее берут кровь, тем больше должно быть ее количество

Бактериологическое исследование кала и мочи • Вероятное выделение возбудителя – 2 – 3 недели болезни • Все биологические материалы забирают в полном перечне во все сроки болезни

Серологические методы • Реакция Видала (РА) • РПГА с сальмонеллезным антигеном • В последние годы применяют ИФА, РАГА, РКОА, позволяющие определять в сыворотке крови не только противосальмонеллезные антитела, но и сальмонеллезный антиген

Лечение • • Комплексное: Режим Диета Этиотропное Патогенетическое Симптоматическое Лечение осложнений

Режим • Полный покой, гигиена полости рта и тела • Постельный режим до 7 – 8 дня нормальной Т • С 11 – 12 дня разрешается ходить по палате

Диета • Сочетание 4 и 2 столов по Певзнеру • Пища должна быть механически и химически щадящей • Не вызывать гнилостного брожения в кишечнике
Этиотропное лечение • Левомицетин внутрь по 0, 5 х 4 раза в сутки весь период лихорадки и 10 дней нормальной температуры • Возможно применение ампициллина, рифампицина, бисептола, нитрофурановых производных, фторхинолонов в среднетерапевтических дозах с той же продолжительностью • Хронические носители ампициллин

Патогенетическая терапия • Дезинтоксикация (пероральная, парентеральная, экстракорпоральная) • ГКС при тяжелом течении в дозе 1 – 2 мг/кг веса в сутки • Витамины группы В и С, метилурацил, пентоксил • Ангиопротекторы – аскорутин • Для улучшения метаболизма печени – цитохром С • Десенсибилизирующие препараты • В реконвалесцентный период – элеутерококк, заманиха, жень-шень, пантокрин, лимонник китайский

Симптоматическая терапия • Жаропонижающие средства • Обезболивающие

Лечение ИТШ • Восполнение ОЦК (коллоидные и кристаллоидные растворы) • ГКС из расчета 10 – 30 мг/кг веса в сутки • Допамин • Ингибиторы протеолиза

Лечение кишечного кровотечения • • Строгий постельный режим Холод на живот Голод на 10 – 12 часов В дальнейшем начинают кормление слизистыми отварами, желе, муссом, киселем, 5% манной кашей • Для остановки кровотечения – дицинон, хлористый кальций, викасол, желатиноль, аминокапроновую кислоту, плазму • При отсутствии эффекта – оперативное вмешательство – резекция участка кишки

Лечение перфорации тонкой кишки • Срочное хирургическое вмешательство • Ушивание дефекта кишки

Профилактика рецидивов • После антибактериальной терапии – брюшнотифозная моновакцина • Брюшнотифозная – паратифо В – дивакцина • Очищенный Vi-антиген • Способ введения – п/к, в/к или электрофорезом одновременно с общим УФО

Выписка больных • После трехкратного контрольного бактериологического исследования кала и мочи, взятых с интервалом в 5 дней на 5, 10 и 15 дни после отмены антибактериальной терапии • Однократное бактериологическое исследование дуоденального содержимого на 11 – 12 день после отмены антибактериальной терапии, но не ранее 21 – 23 дня нормальной Т

Профилактика • Диспансерное наблюдение реконвалесцентов 3 месяца • Обследование лихорадящих больных • Вакцинация контингентов риска (вакцина применяется с возраста 2 лет, однократно и защищает на 3 -5 лет).

Мероприятия в очаге • Заключительная дезинфекция • Наблюдение за контактными лицами 21 день (ежедневная термометрия, однократное бактериологические исследование кала и мочи) • У лиц, перенесших брюшной тиф и страдающих хроническими заболеваниями печени и желчевыводящих путей – РПГА с сальмонеллезным антигеном
Bryushnoy_tif.ppt