
Брюшной тиф. Паратиф А и В.

Брюшной тиф – острое инфекционное заболевание, характеризующееся интоксикацией, бактериемией, увеличением печени, селезенки и поражением лимфатического аппарата преимущественно тонкого кишечника. Этиология Возбудитель – S. typhi относится к роду сальмонелл (серогруппа D). Грпалочка, подвижная. Размер 1 – 3 мкм на 0. 5 – 0. 6 мкм. Обладает высокой устойчивостью во внешней среде: сохраняется в воде до 5 мес. , в испражнениях – 25 сут. , на пищевых продуктах – до нескодльких недель, в молоке – до месяца и может в нем размножаться. При кипячении погибает мгновенно. При температуре 60 о через 3 – 4 мин. Так же губительны для нее высушивание и прямые солнечные лучи. Высоко чувствительна к дезсредствам. Рабочие растворы (хлорамин, лизол) убивают ее в течении нескольких минут. S. typhi имеет сложную антигенную структуру. : -Термостабильный О-антиген - Термолабильный жгутиковый Н-антиген -Vi-антиген, который определяется у некоторых штаммов входит в состав соматического О-антигена. В условиях иммунного организма возможна трансформация возбудителя в L-формы, которые могут быть ответственны за формирование бактерионосительства и развитие рецидивов.
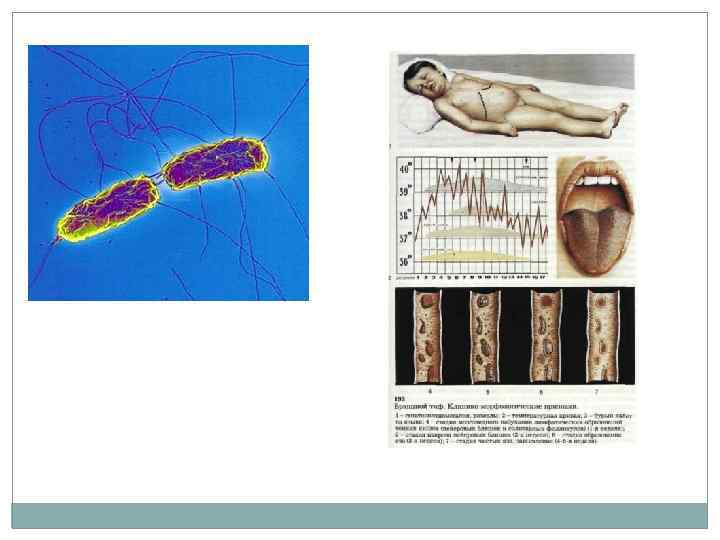

Эпидемиология. Классический антропоноз. Опасны больные и носители. Возбудитель выделяется с калом иногда с мочой. Описаны случаи выделение сальмонелл со слюной и грудным молоком. Выделение возбудителя во внешнюю среду начинается в конце инкубационного периода. У 3 -5% формируется хроническое бактерионосительство. Механизм передачи – фекально-оральный (водный, пищевой – групповые вспышки, контактно-бытовой – спорадический, чаще у детей). Восприимчивость к брюшному тифу всеобщая. Заболеваемость регистрируется в течении всего года. Несмотря на то, что после брюшного тифа формируется стойкий пожизненный иммунитет, возможны повторные случаи заболевапния. Патогенез. Возбудитель проникает через рот человека, проходит через желудок и 12 перстную кишку, достигает нижнего отдела тонкой кишки и внедряется в лимфатические образования (пейферовы бляшки и солитарные фолликулы) в которых происходит первичное размножение и накопление. Затем лимфогенно распространяются в мезентериальные и забрюшинные лимфатические узлы и далее в кровеносную систему, вызывая бактериемию. Бактериемия соответствует первым клиническим проявлениям. В результате гематогенной диссеминации происходит распространение бактерий по всему организму (печень, селезенка…)

Именно за счет этих очагов инфекции у больных поддерживается длительная бактериемия. Поступая с кровотоком в печень, палочки с желчью вновь попадают в просвет кишечника и повторно внедряются в ранее сенсибилизированные лимфатические образования кишечника. Морфологические изменения характеризуются последовательно сменяющимися стадиями, каждая из которыз продолжается около недели: -Мозговидное набухание - Некротизация - Отторжение некротизированных тканей - образование язв - заживление язв. Выздоровление при брюшном тифе наступает в результате формирования иммунитета, гуморальные и клеточные факторы которого способствуют прекращению бактериемии и приводят к санации (освобождению) организма от возбудителя.

Клиническая картина. Инкубационный период может варьировать от 3 – 4 до 25 сут, составляя в среднем 9 – 14 суток. Два варианта развития начального периода: -классический, который характеризуется постепенным развитием признаков в течении 3 – 4 дней - острое начало. Болезнь начинается с головной боли, бессонницы, нарастание температуры тела. С нарастанием интоксикации больной вынужден лечь в постель. Температура постепенно, ступенеобразно поднимается, достигая 39 – 400 С на 3 – 5 сутки болезни. Продолжительность начального периода – около 7 суток, когда температура устанавливается максимальной. К концу 1 -й недели заболевания у больных выявляется бледность кожных покровов, язык утолщен обложен белым налетом, на боковых поверхностях отмечаются отпечатки зубов, задержка стула, вздутие живота. В некоторых случаях отмечается жидкий стул, напоминающий «гороховый суп» . 5 – 7 день увеличение печени и селезенки.

Период разгара начинается со второй недели заболевания и продолжается 1. 5 – 3 недели. Больные вялы, адинамичны, заторможены, негативно настроены на окружающих. При тяжелом течении развивается «тифозный статус» , который характеризуется выраженной заторможенностью, галюцинациями, бредом, спутанностью и потерей сознания. . Температура носит постоянный, волнообразный или неправильный характер. 8 – 9 сутки появляется необильная розеолезная сыпь, располагающаяся преимущественно на коже живота и нижних отделов груди. Через 3 – 5 суток сыпь исчезает, может быть симптом подсыпания. ССС – снижение АД, глухость тонов сердца, относительная брадикардия, иногда дикротия пульса. Период реконвалисценции характеризуется литическим снижением температуры тела, исчезновением признаков интоксикации, нормализации сна и аппетита. Встречаются атипичные формы БТ (стертая, абортивная). Могут быть обострения и рецидивы. (3 – 10%) для которых характерны: более острое развитие симптомов, относительно легкое и укороченное течение болезни. Прогноз. Летальность не превышает 0. 1 – 0. 3%. Формирование хр. бактерионосительства 3 – 5%

Осложнения. Специфические (частота встречаемости 7 – 9%): -Кишечные кровотечения - перфорация кишечника - инфекционно-токсический шок. Неспецифические: -Пневмония - пиелит - паротит… Диагностика брюшного тифа. Диагноз основывается на данных клинической картины, эпидемиологических данных, лабораторных исследований. ОАК: лейкопения со сдвигом лейкоцитарного ряда влево, относительный лимфоцитоз, тромбоцитопения, увеличение СОЭ. ОАМ: протеинурия, микрогематурия, цилиндрурия Бактериологическое исследование: посев крови на гемокультуру (1 – 2 неделя болезни) , посев мочи и кала (2 – 3 неделя) дуоденальное содержимое в течении всего периода. Можно выделить возбудителя со скоба розеол, костного мозга, гноя, эксудатов мокроты.

Серологические методы Направлены на обнаружение антител в сыворотке крови, которые вырабатываютя у больных с БТ после 6 – 8 сут болезни. Реакция Видаля на сегодняшний день не применяется. РНГА с эритроцитарным брюшнотифозным диагностикумом для обнаружения О- и Vi- антител. Диагностический титр к Оантителам 1: 200, для Vi- антител 1: 80. Метод ИФА и иммуно-ферментативный метод. Лечение Все больные подлежат обязательной госпитализации. В течении лихорадочного периода и до 6 – 7 дня нормальной температуры должны находиться на строгом постельном режиме. с 7 дня нормальной температуры больным разрешается сидеть. С 10 -го ходить. Больным БТ назначается стол 4 А (весь лихорадочный период, плюс еще 2 недели). На 18 – 20 сутки переводят на общий стол. Этиотропная терапия: левомицетин 0. 5 - 4 р/сут лихорадочный период плюс 10 дней нормальной температуры. Ципрофлоксацин 0. 5 – 2 р/день. Офлоксацин 0. 2 – 0. 4 2 р/сут и цефалоспорины 3 -го поколения. Дезинтоксикационная терапия: в/в капельно коллоидные и кристалоидные растворы.

Правила выписки из стационара Выписки из стационара проводится после полного клинического выздоровления, получение 3 -х кратного отрицательного бактериологического исследования кала и мочи, но не ранее 21 – 23 суток нормальной температуры ( если больной получал АБ) и 14 суток нормальной температуры без АБ. Бакисследования проводят не ранее 3 – 4 суток после отмены АБ, далее с интервалом 1 – 2 суток. Профилактика. Все больные перенесшие БТ подлежат диспансерному наблюдению с проведением бакконтроля. За контактными лицами организуют в течении 25 суток наблюдение с термометрией и бакконтролем. В очагах проводят текущую дезинфекцию. По показаниям – вакцинация, но ее роль не существенна. Летальность – 0. 2 – 0. 3%.

Паратиф А и В Острые инфекционные болезни, которые по клиническому течению и патоморфологической картине сходны с брюшным тифом. Этиология S. Paratyphi A и S. paratyphi B содержат О и Н антигены, Vi-антигена нет. Имеют одинаковые с БТ морфологические и физико-химические свойства. Эпидемиология Паратиф А – антропоноз, паратиф В – зооантропоноз. ( Могут быть крупные рогатые животные и лошади). Патогенез такой же как при БТ. Клинические особенности паратифа А: -Начинается остро. - первые признаки: тошнота, рвота, понос, наряду с катаральными явлениями. Возможна гиперемия лица, нередко герпес. На 4 – 7 день розеолезно-папулезная, иногда петехиальная сыпь. Могут наблюдаться дополнительные подсыпания. - клинически протекает более тяжело. - редко брадикардия и дикротия пульса. - увеличение печени и селезенки. - чаще развиваются рецидивы.

Клинические особенности паратифа В Начало заболевания может быть самое разнообразное. Постепенное, бурное, с явления гастроэнтерита и интоксикации. Протекает легко или в среднетяжелой форме. Сыпь на 4 – 5 день болезни обильная, розеолезно-папулезная, может не быть вообще. Селезенка и печень увеличиваются к 5 – 7 дню. Гемограмма как при паратифе А: лимфопения, лейкоцитоз, сохраняются эозинофилы. Режим, уход и лечение и профилактика как при БТ.