Бруцелез Туляремия Вакилова омп-202.ppt
- Количество слайдов: 36

Бруцеллез Туляремия Вакилова Маргарита ОМП-202

Бруцеллез (brucellessis). Синонимы — мальтийская лихорадка, средиземноморская лихорадка, лихорадка Кипра, лихорадка Гибралтара, волнообразная лихорадка. – хроническая инфекционная болезнь животных и человека. У многих животных проявляется абортами и задержанием последа, орхитами, рождением нежизнеспособного молодняка и бесплодием. В связи с социальной опасностью бруцеллез включен в список карантинных болезней.

Возбудитель Бактерии из рода Brucella подразделяют на 6 видов: Br. abortus (возбудитель бруцеллеза крупного рогатого скота); Br. melitensis (овец и коз; особенно восприимчив человек); Br. suis(свиней); Br. neotomae (крыс); Br. ovis (инфекционного эпидидимита баранов); Br. canis (бруцеллез собак). Они морфологически неразличимы, для дифференциальной диагностики используют биохимические методы и РА специфическими сыворотками.

Морфология Это мелкие неподвижные бактерии размером 0, 3 -0, 5 х 0, 6 -2, 5 мкм, спор не образует, Гр -, свежевыделенные штаммы могут образовывать нежную купсулу. Бруцеллы строгие аэробы.

Культуральные св-ва Бруцеллы требовательны к питательным средам. Для их культивирования используют специальные среды с добавлением сыворотки, крови, глюкозы, тиамина, биотина. Выделяемые из организма больных они размножаются очень медленно, рост может быть обнаружен только через 1 -3 недели после посева исходного материала. На плотных питательных средах бруцеллы образуют мелкие, выпуклые, бесцветные с перламутровым блеском колонии S-формы, которая легко диссоциирует в мукоидную и шероховатую. В жидких средах возникает равномерное помутнение. Под влиянием антибиотиков образуют L-формы.

Биохимическая активность бруцелл характеризуется способностью расщеплять глюкозу и некоторые другие углеводы до к-ты, разлагать мочевину и аспарагин, гидролизовать белок.

Антигены. Бруцеллы содержат поверхностно расположенный Vi-антиген и соматические видоспецифические антигены A и M, количественное соотношение которых различно у разных видов. У Brucella melitensis преобладают M-антигены, у Brucella abortus и Brucella suis – A-антиген. Для идентификации бруцелл по антигенным свойствам используют реакцию адсорбции агглютининов по Кастеллани или монорецепторные сыворотки.

Устойчивость Бруцеллы характеризуются большой устойчивостью к действию факторов окружающей среды. Они длительно сохраняют жизнеспособность при низкой температуре. В почве, моче, испражнениях животных, больных бруцеллёзом, в навозе возбудители выживают 4 -5 мес. , в шерсти овец – 3 -4 мес. , в пыли – 1 мес. Длительно сохраняются в молоке и молочных продуктах, приготовленных без дополнительной термической обработки (в брынзе, масле остаются жизнеспособными в течение 4 мес. ), в замороженном мясе – до 5 мес. К высокой температуре и дезинфицирующим веществам бруцеллы высокочувствительны: при 60°C погибают за 30 мин. , при кипячении – мгновенно. Все дезинфектанты губят бруцелл в течение нескольких минут.

Пути передачи Возбудитель выделяется из организма с абортированным плодом, околоплодными водами, истечениями из половых органов, с молоком, спермой, мочой и калом. Факторами передачи являются контаминированные объекты внешней среды, акушерские инструменты, продукция и сырье животного происхождения, инвентарь и спецодежда. Заражение происходит алиментарным и половым путем, через кожу и слизистые оболочки (даже неповрежденные), трансмиссивно (через укусы клещей и кровососущих насекомых). Для заболевания характерна стационарность, которая обусловлена носительством возбудителя мышевидными грызунами, кровососущими насекомыми, дикими животными. Сезонность болезни не выражена.

Патогенез. Бруцеллы проникают из внешней среды в организм через слизистые оболочки желудочно-кишечного тракта, мочеполовой системы, конъюнктиву, а также через поврежденную кожу. В течение первых 6 -10 дней бруцеллы с током лимфы попадают в лимфоузлы, обусловливая скрытую форму болезни, затем в течение 10 -15 дней локализуются в соответствующем лимфоузле (фаза регионарной инфекции). Через 20 -30 дней, преодолев регионарный барьер, бруцеллы выхолят из лимфоузла, и с током лимфы и крови распространяются по всему организму, обсеменяя все органы, и в случае беременности – плод. Воспалительные процессы развиваются в различных органах, клинически проявляясь артритами, маститами, эпидидимитами, бурситами, абсцессами и абортами.

Патогенез У животных выражено нарушение вынашивания плода, возбудитель содержится в плаценте, в околоплодных водах, т. к. в плаценте имеется белок эритритол, который является хорошим субстратом для роста бруцелл. Основные симптомы заболевания у животных: лихорадка, поражение генеративных органов и нарушение вынашивания, поражение суставов → перемежающаяся хромота (claudicatio intermittens).

Факторы патогенности внутриклеточная локализация → длительное существование в организме. В патогенезе бруцеллёза имеет значение способность возбудителя размножаться в клетках лимфоидно-макрофагальной системы. наличие капсулы → блокирование фагоцитоза; продуцирование эндотоксина, выделяющийся при разрушении микроорганизмов → эндотоксинемия → лихорадка. ферменты (гиалуронидаза и др. ), способствующие распространению микробов в тканях.

Иммунитет носит нестерильный характер, т. е. его защитная функция слабо выражена и возбудитель сохраняется в организме. Молоко подвергают контролю на молокозаводе и по эпидемиологическим показаниям. Brucella вырабатывает цитохромоксидазу, которая катализирует в молоке цепь реакций, конечный этап которых – возникновение индофенолаblue, который даёт синюю окраску при проведении пробы.

Профилактика и лечение. Предупреждение возникновения бруцеллёза обеспечивается проведением комплекса общих и специфических мероприятий ветеринарной службой. Выявляют и ликвидируют бруцеллёз среди сельскохозяйственных животных, обезвреживают продукты и сырьё животного происхождения. Вакцинацию проводят живой ослабленной бруцеллёзной вакциной, которую вводят животным планово, а также людям, подвергающимся опасности заражения. Для лечения используют стрептомицин, левомицетин, тетрациклин, эритромицин как этиотропные средства.

Туляремия ( «малая чума» ) природно-очаговое инфекционное заболевание, характеризующееся воспалительными изменениями в области ворот инфекции, регионарным лимфаденитом, лихорадкой, общей интоксикацией и склонностью к затяжному течению

Этиология Francisella tularensis мелкие овоидные Гр- палочки неподвижны, спор не образуют, капсула есть внутриклеточные паразиты бактерий обнаружены О- и Viантигены. Бактерии растут на желточных или агаровых средах с добавлением кроличьей крови или других питательных веществ. аэроб

Культуральные св-а Бактерии растут на желточных или агаровых средах с добавлением кроличьей крови или других питательных веществ. Среда Мак-Коя: МПА+желток+цистеин Не растут на простых пит. средах. Нельзя сразу посеять исслед. материал на питательные среды – необходим пассаж через лабораторных животных Растет в виде S формы колоний
F. tularensis в отпечатке из селезенки

Эпизоотологические данные. Возбудитель по вирулентности и антигенной структуре подразделяется на 3 разновидности: американская, европейско-азиатская и среднеазиатская. Резервуар инфекции - зайцы, мыши, водяные крысы, ондатры, бобры, хомяки (протекает бессимптомно). Болеют овцы, крупный рогатый скот, лошади, свиньи, кролики, восприимчивость человека считается высокой. Переносчики – комары, слепни, иксодовые клещи.

Эпидемиология туляремии

Эпидемиология Источником возбудителя инфекции являются главным образом грызуны, а также больные с/х животные. Заражение происходит алиментарным, контактным и воздушно-пылевым путями, а также при укусах кровососущих членистоногих (трансмисивно). Заболеванию свойственна весеннелетне-осенняя сезонность и стационарность. Туляремия – это природно-очаговая болезнь, приуроченная к зонам обитания грызунов. Заболеваемость до 50%, летальность до 90%.

Патогенез туляремии внедрение возбудителя через микротравмы кожи, реже слизистые ЖКТ и легких размножение в месте внедрения регионарные л. у. с развитием в них воспаления прорыв лимфатического барьера гематогенная диссеминация поражение внутренних органов (легких, печени, селезенки и др. )

Факторы патогенности капсула – угнетает фагоцитоз, делая его незавершенным нейраминидаза – способствует прикреплению бактерии к клеткам-мишеням эндотоксин рецепторы, связывающие Fc-фрагменты Ig. G-AT – нарушают активность макрофагов и системы комплемента

Клиника 14 дней инкубационный период от 1 до острое или внезапное начало с лихорадки и общей интоксикации различные жалобы в зависимости от ворот инфекции (боли в глазах, боли при глотании, боли в области развивающегося бубона и др. ) гепатоспленомегалия (к концу 1 -ой недели) в остальном клиника определяется формой заболевания

Клинические формы туляремии кожно-бубонная глазобубонная ангинозно-бубонная абдоминальная легочная генерализованная (тифоподобная, септическая)

Кожно-бубонная форма (до 50 -70% всех случаев) болезненное или зудящее пятно на месте внедрения МБ папула везикула с мутным содержимым язва с гнойным отделяемым на фоне воспаленной кожи корочка рубец лимфаденит (на 2 -3 -й день болезни) чаще поражаются подмышечные и шейные, реже локтевые, еще реже бедренные и паховые л. у. увеличиваются до 3 -5 -7 см, умеренно болезненны, не спаяны с окружающими тканями и между собой нагноение происходит не всегда и лишь к концу 2 ой – 3 -ей неделе при нагноении может образоваться свищ с выделением густого сливкообразного гноя л. у. рассасываются медленно, могут склерозироваться
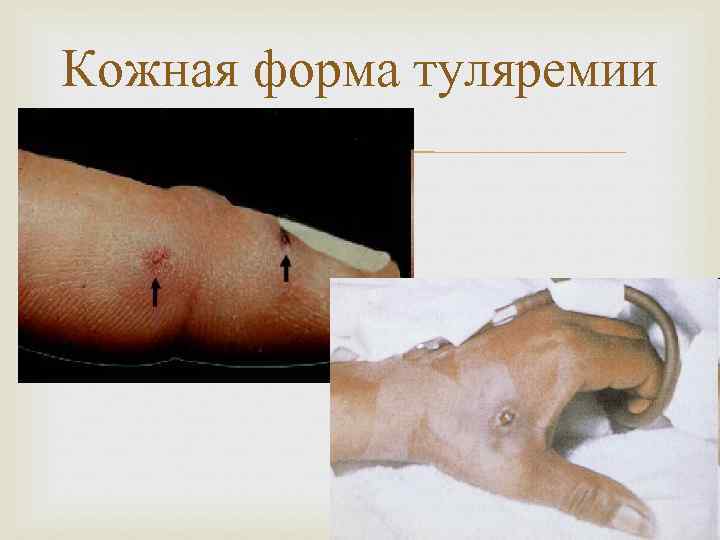
Кожная форма туляремии
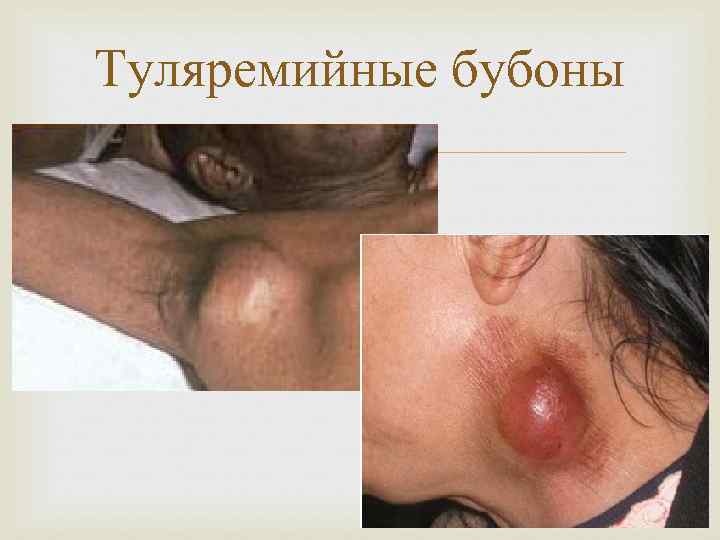
Туляремийные бубоны
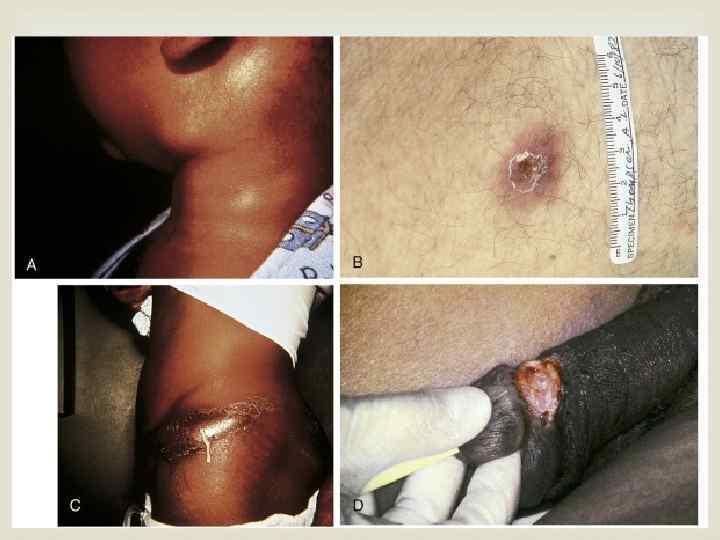
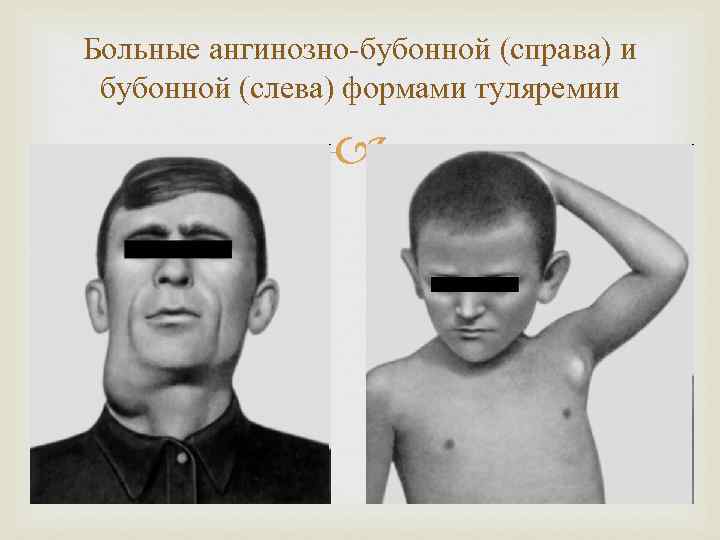
Больные ангинозно-бубонной (справа) и бубонной (слева) формами туляремии

Абдоминальная форма высокая лихорадка, общая интоксикация боли в животе тошнота, рвота диарея, иногда задержка стула пальпаторно – болезненность в правой подзвдошной области иногда – желудочно-кишечные кровотечения

Легочная форма острое начало с лихорадки и выраженной общей интоксикации рано появляющиеся боли в груди малопродуктивный кашель со скудной слизистогнойной мокротой физикальные признаки пневмонии рентгенологически характерно значительное увеличение л. у. средостения (прикорневых, паратрахеальных, медиастинальных) длительное течение, развитие абсцессов, бронхоэктазов

Генерализованная форма высокая лихорадка, выраженная интоксикация без воспалительных изменений в области ворот инфекции и в регионарных л. у. может сопровождаться разнообразной экзантемой длительность лихорадки до 3 недель и более диагностика крайне затруднена

Диагностика эпидемиологический анамнез (природные очаги, сезон, контакт с грызунами и др. ) + характерная клиническая картина микроскопия патологического материала (окраска по Грамму, реакции иммунофлуоресценции – предварительный результат в течение нескольких часов) бактериологическое исследование (материал – промывные воды бронхов, слюна, желудочный аспират)

Иммунитет Стойкий долгий Для постановки внутри-кожной пробы используют аллерген тулярин Спец. профилактика – живая вакцина (поствакцинальный иммунитет сохраняется 5 -10 лет)

Лечение Препараты первого ряда: стрептомицин 1 г Х 2 р/сут в/м 10 дней гентамицин 5 мг/кг в/м или в/в 1 р/сут 10 дней Альтернативные препараты: доксициклин 100 мг Х 2 р/сут в/в 14 -21 день ципрофлоксацин 400 мг Х 2 р/сут в/в 10 дней хлорамфеникол 15 мг/кг Х 4 р/сут в/в 14 дней
Бруцелез Туляремия Вакилова омп-202.ppt