БЭБ лекция мусалимова.ppt
- Количество слайдов: 46

Бронхоэктатическая болезнь (бронхоэктазии) кандидат медицинских наук, доцент кафедры факультетской терапии Г. Г. Мусалимова

Бронхоэктазы (БЭ) — стойкое, необратимое расширение ветвей бронхиального дерева, обусловленное деструкцией стенок бронхов и/или нарушением нервно-мышечного тонуса вследствие воспаления, склероза, дистрофии, гипоплазии их структурных элементов. Ø Впервые БЭ были описаны Р. Т. Г. Лаэннеком в 1819 г. Проблеме их генеза, диагностики и лечения за последние 50 лет посвящено много работ. Ø Бронхоэктатическая болезнь (бронхоэктазии) — гнойно-воспалительный процесс в резко расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в перибронхиальном пространстве, ведущий к дальнейшему необратимому расширению бронхов с нарушением их дренажной функции, к развитию ателектазов, эмфиземы, цирроза в регионарной зоне паренхимы легкого. Ø

Этиология Ø Постинфекционные Ø Врожденные Ø Иммунодефицитные состояния Ø Пост ингаляционные Ø Болезни соединительной ткани Ø Воспалительные заболевания кишечника

Предрасполагающие факторы Ø Инфекционные заболевания Ø Обструкция бронхов Ø Врожденные анатомические аномалии Ø Иммунодефицитные состояния Ø Генетическая предрасположенность Ø Смешанные причины

Инфекционные заболевания Ø Коклюш, корь в детском возрасте. Ø Бактериальная инфекция: золотистый стафилококк, туберкулёз, грипп, пневмония, вызванная клебсиеллой. Ø Вирусные заболевания: аденовирусы 7 и 21 типов, герпетическая группа вирусов, ВИЧ инфекция, грипп.

КЛАССИФИКАЦИЯ Ø Предложено немало классификаций, подразделяющих БЭ по форме (цилиндрические, варикозные, кистозные), содержимому (сухие, влажные, заполненные), механизмам возникновения (обструктивные, деструктивные, тракционные, ятрогенные после лучевой терапии, агрессивной антибиотикотерапии и др. ). Наиболее полно современное направление в разработке проблем классификации

Этиопатогенетическая классификация БЭ: Ø Ø Ø Постинфекционные (инфекции нижних дыхательных путей у детей, абсцедирующие пневмонии у взрослых, туберкулез; аденовирусная инфекция, коклюш, корь; другие инфекции дыхательных путей). Обструктивные (инородное тело, опухоли, внешняя компрессия ДП). Ингаляционные повреждения (вдыхание токсинов, раздражающих газов, паров, дыма, включая термические повреждения). Аспирационные (гастроэзофагеальный рефлюкс, аспирационные пневмонии, санационные процедуры). Генетически детерминированные (муковисцидоз, синдром цилиарной дискинезии, синдром Юинга). Врожденные аномалии — дисплазии (агенезии, гипоплазии, секвестрации, шунты, карликовость). Первичные иммунные расстройства (гуморальные дефекты, клеточные или смешанные расстройства, дисфункция нейтрофилов). Дефицит или аномалии α 1 -антитрипсина. Хронические диффузные заболевания легких (идиопатический легочный фиброз, коллагенозы, саркоидоз). Идиопатические воспалительные расстройства (анкилозирующий спондилоартрит, воспалительные заболевания кишечника, рецидивирующий полихондрит). Другие причины (аллергический бронхолегочный аспергиллез/микоз, ВИЧ-инфекция/СПИД, «синдром желтых ногтей» , радиационное повреждение).

Сохраняет свою актуальность деление БЭ по клиническому течению (фазы ремиссии и обострения), по распространенности (поражение сегментов, доли легкого, двусторонний процесс). Расширение эндоскопических возможностей обусловило подразделение БЭ на центральные (проксимальные бронхи, включая субсегментарные) и периферические (дистальнее субсегментарных, с 5 -й по 16 -ю градацию). Ø По форме БЭ подразделяют на цилиндрические, веретенообразные, мешотчатые, кистоподобные, смешанные. Ø

Для выбора тактики лечения БЭ целесообразно выделять формы их течения: 1. Интермиттирующее течение. 2. Осложненное течение: • легочным кровотечением; • патологией плевральной полости: - спонтанным пневмотораксом; - эмпиемой плевры; • патологией ткани легкого: - абсцессом и гангреной; - циррозом; • сепсисом; • внелегочными процессами: - язвой желудка и двенадцатиперстной кишки; - амилоидозом.

ЭПИДЕМИОЛОГИЯ Бронхоэктазии среди других заболеваний легких составляют от 10% до 30%. Ø При флюорографии органов грудной клетки их выявляют, по мнению авторов, у 1– 2 из 1000 человек, а при обследовании с применением бронхографии — у 0, 5% населения. По данным патологоанатомических исследований БЭ диагностируют у 2– 4% взрослого населения. Ø Выявление бронхоэктазий у 2/3 больных происходит в возрасте до 20 лет. При этом в возрасте до 10 лет БЭ одинаково часто наблюдаются у мальчиков и девочек, а среди взрослых мужчины болеют чаще, чем женщины в 1, 5– 3 раза. Ø В последние годы количество больных БЭ в специализированной клинике, несмотря на повышение диагностических возможностей, уменьшилось. Это, вероятно, связано с повышением эффективности лечения болезней органов дыхания в детском возрасте, включая патологии, способствующие развитию БЭ. Ø

ПАТОГЕНЕЗ Ø Основная причина развития бронхоэктазии в детском и юношеском возрасте — это продуктивное воспаление дистальных воздухопроводящих путей. Деструктивные изменения мышечного и эластического компонентов стенки сопровождаются дилатацией бронхов и функциональными нарушениями. Застой слизи вызывает надсадный кашель с растяжением стенок, разбрызгиванием секрета, закупоркой терминальных бронхиол. Спадение альвеолярной ткани приводит к объемному уменьшению долек, уплотнению перибронховаскулярного интерстиция. Параллельно с вентиляционными нарушениями снижается перфузия легочной паренхимы. Формирование бронхоэктазов часто сочетается с хроническим бронхитом и эмфиземой (ХОБЛ). Среди больных ХОБЛ их выявляют в 18– 27%.

КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА Болезнь носит хронический характер с периодическими обострениями процесса и возможным развитием осложнений. У 82, 6% больных БЭ локализуются в одном легком, в том числе в правом в 23, 7% случаев, в левом — в 58, 9%. При правосторонней локализации процесса наиболее часто поражена нижняя доля (45, 9%), а при левосторонней – нижняя доля (58%) и ее сочетание с язычковыми сегментами (26%). При двусторонних БЭ чаще всего поражаются нижние доли (41, 8%). Ø Клинические проявления болезни зависят от фазы заболевания: ремиссии или обострения. Ведущий клинический симптом — кашель с отделением мокроты. Он может отсутствовать при сухих БЭ. В остальных случаях в период ремиссии кашель с мокротой имеет постоянный характер или периодический, обычно по утрам, не превышая выделения за сутки 50 мл слизисто-гнойной без запаха мокроты. В период обострения количество мокроты с самого начала быстро увеличивается, достигая 300– 500 мл и более. Ø Частота кровохарканья, по данным литературы, колеблется от 10– 15% до 25– 34%. Легочные кровотечения отмечают у 10% больных. По нашим данным, из 562 больных БЭ кровохарканье было отмечено у 8, 2%, а легочное кровотечение – у 11, 1%. Заслуживают внимания легочные кровотечения при сочетании БЭ с эндометриозом. Ø

Ø Ø В период обострения появляются жалобы на боль. Есть мнение, что болевой синдром иногда имитирует картину ТЭЛА. Болевой синдром чаще проявляется двумя формами. При первой боль носит плевральный характер (локальное проявление с усилениями во время глубокого вдоха), при второй — боль не имеет четкой локализации, а ощущается в виде чувства сдавления, распирания, затрудненного дыхания. Нередко повышается температура тела. В период ремиссии повышение температуры до субфебрильного уровня бывает эпизодическим. В период обострения наблюдается длительная лихорадка в сочетании со слабостью, потливостью, иногда ознобами. Нередко больных беспокоит одышка, которая не соответствует выраженности дыхательной недостаточности. Отмечаются общая слабость, утомляемость, снижение физических возможностей. К симптомам БЭ может присоединиться картина развившихся осложнений: кровохарканья и легочного кровотечения (у 19, 3% больных), спонтанного пневмоторакса (0, 7%), абсцедирования (1, 8%), эмпиемы плевры и пиопневмоторакса (0, 4%); кроме того, возможны сепсис, аспирация, эрозивный гастродуоденит, язвы желудка и двенадцатиперстной кишки, желудочно-кишечные кровотечения и др.
Диагностика и дифференциальная диагностика БЭ

АНАМНЕЗ Ø В диагностике БЭ важно учесть характерные признаки, указания в анамнезе на хронические, с обострениями, в течение длительного времени инфекционные заболевания нижних дыхательных путей (бронхиты, пневмонии), семейный анамнез со сведениями о факторах риска. Мотивом для обследования может стать сообщение об «астме» , кровохарканье. Ø Поводом для обследования с целью диагностики БЭ могут быть выявленный при рентгенографии усиленный с деформацией легочный рисунок в нижних легочных полях, доходящий до периферических отделов легких, наличие ателектаза в нижних долях, средней доле, язычковых сегментах. Ø Диагностика БЭ преследует цель установления болезни, факторов риска возникновения и развития процесса, формы заболевания и его особенностей, знание которых необходимы для адекватного лечения.

ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ При длительном течении заболевания могут наблюдаться утолщение концевых фаланг ( «барабанные палочки» ) и деформация ногтей ( «часовые стекла» ). Дети могут отставать в умственном и физическом развитии. Возможна деформация грудной клетки в зависимости от развития пневмофиброза (уменьшение) или эмфиземы (бочкообразность) и распространенности последних (симметричные или асимметричные деформации). Ø При развитии пневмофиброза голосовое дрожание усилено, перкуторно — укорочение легочного звука, аускультативно — бронхофония, а при выраженной эмфизематозности голосовое дрожание ослаблено, перкуторный звук с коробочным оттенком, аускультативно — дыхание ослаблено. При аускультации могут быть определены локализация (зона выявления хрипов), активность процесса (количество и разнокалиберность влажных хрипов), объем и вязкая консистенция содержимого бронхов (характер сухих хрипов), динамика процесса (интенсивность, количество, характер хрипов). При грубых изменениях объема легкого физикально может быть выявлено смещение сердца. Ø

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ Ø Исследования крови должны быть направлены на определение выраженности воспалительного процесса (уровень лейкоцитоза, С-реактивного белка, тромбоцитов, СОЭ), грибкового поражения легких (наличие эозинофилии), хронической инфекции (анемии). Ø Исследование мокроты предусматривает определение вида возбудителя (культуральные исследования), неспецифического воспалительного процесса, микобактерий, наличие грибов, а также чувствительности микрофлоры к антибиотикам.

ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Ø В окончательной постановке диагноза важнейшее значение имеют лучевые методы. Ø При рентгенографии выявляются тяжистость, ячеистость, кистовидные изменения легочного рисунка, уменьшение объемов отдельных зон легкого, прежде всего базальных сегментов, средней доли и язычковых сегментов, эмфизематозность в смежных участках легкого, смещение средостения в пораженную сторону. Ø В последние годы главным диагностическим исследованием стала компьютерная томография. Это связано с большой информативностью (чувствительностью и специфичностью) метода при неинвазивном, безопасном его применении.
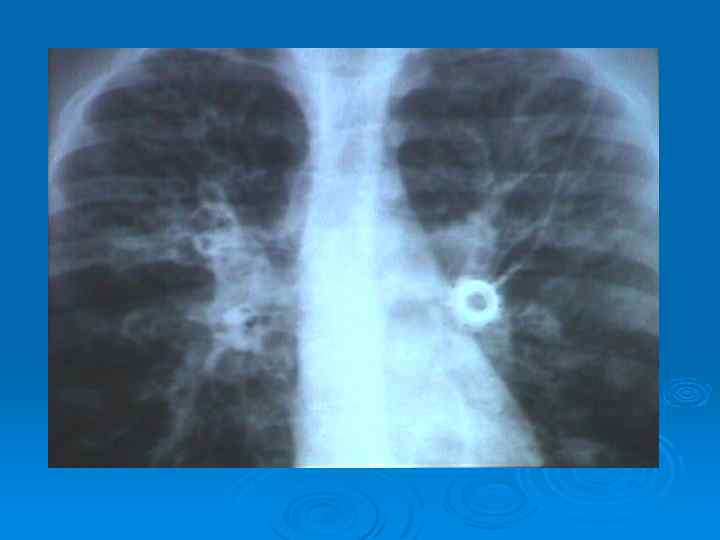
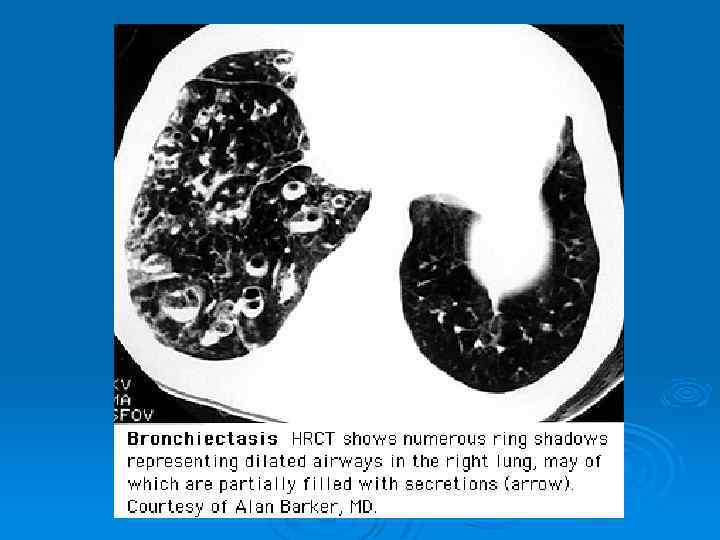
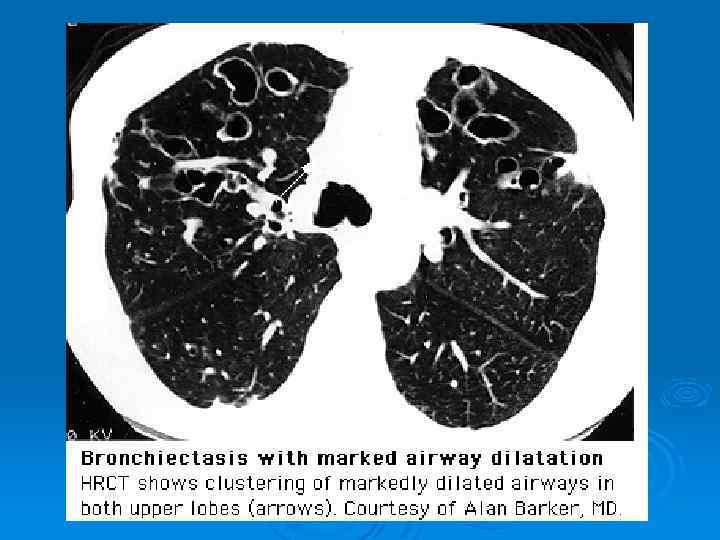
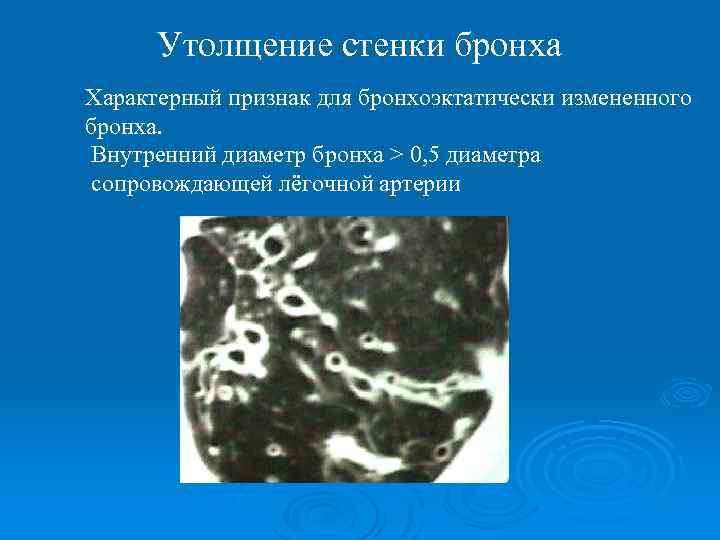
Утолщение стенки бронха Характерный признак для бронхоэктатически измененного бронха. Внутренний диаметр бронха > 0, 5 диаметра сопровождающей лёгочной артерии

Поражённые бронхи становятся извилистыми, заполняются воспалительным секретом Частичная обструкция бронха вызвана воспа лением, и как следствие, отёком слизистой Неоваскуляризация слизистой бронхоэктаза Деструкция и обструкция бронхов приводит к воспалительной реакции паренхимы лёгких и её структурным преобразованиям ремодулированию.

Фрагменты КТ с различными типами бронхоэктазов. а — поперечное сечение — симптом «перстня» ; б — продольное сечение — симптом «трамвайного пути» ; в — постлучевые БЭ варикозного типа; г — мелкие кистозные БЭ с выраженной регионарной олигемией (слева).

Фрагменты КТ при колонизационном аспергиллезе — симптом «погремушки»
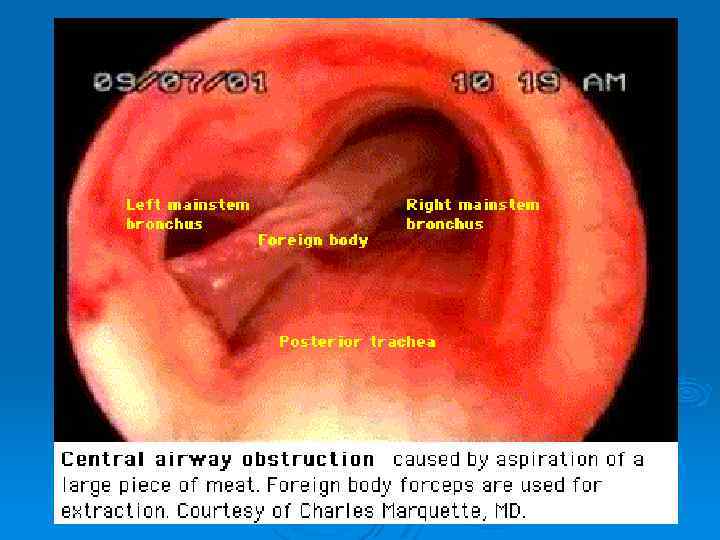
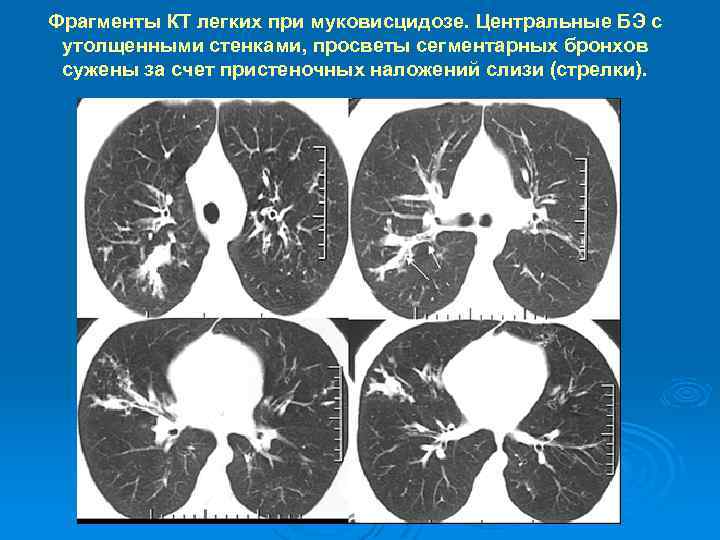
Фрагменты КТ легких при муковисцидозе. Центральные БЭ с утолщенными стенками, просветы сегментарных бронхов сужены за счет пристеночных наложений слизи (стрелки).
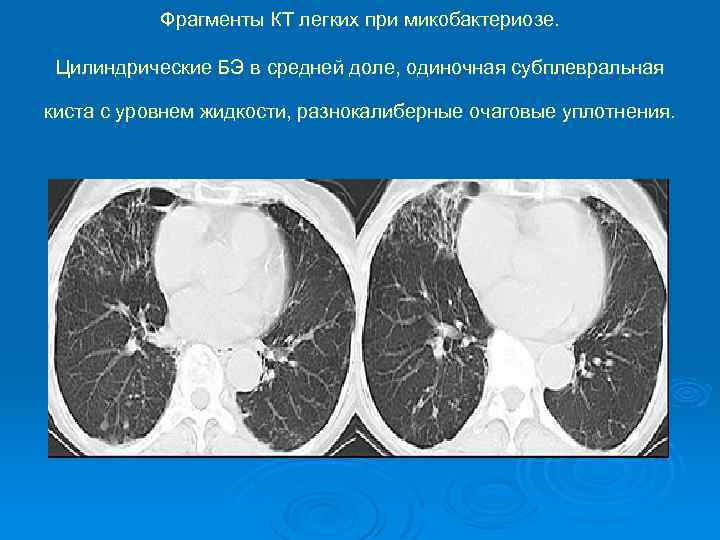
Фрагменты КТ легких при микобактериозе. Цилиндрические БЭ в средней доле, одиночная субплевральная киста с уровнем жидкости, разнокалиберные очаговые уплотнения.
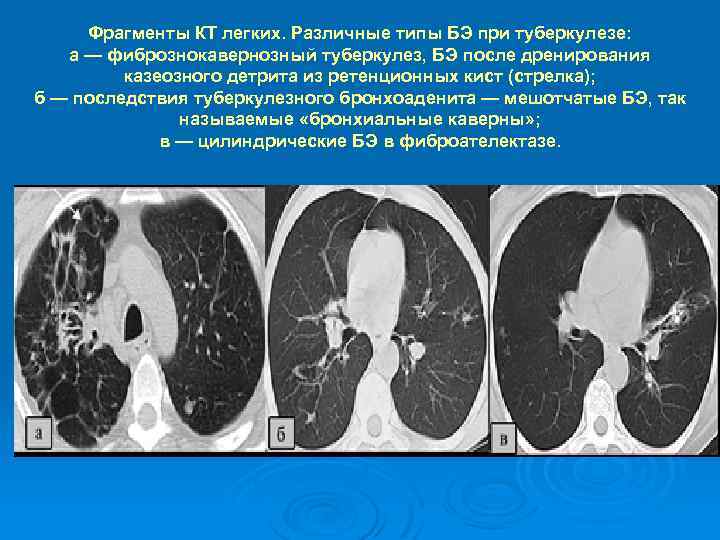
Фрагменты КТ легких. Различные типы БЭ при туберкулезе: а — фибрознокавернозный туберкулез, БЭ после дренирования казеозного детрита из ретенционных кист (стрелка); б — последствия туберкулезного бронхоаденита — мешотчатые БЭ, так называемые «бронхиальные каверны» ; в — цилиндрические БЭ в фиброателектазе.
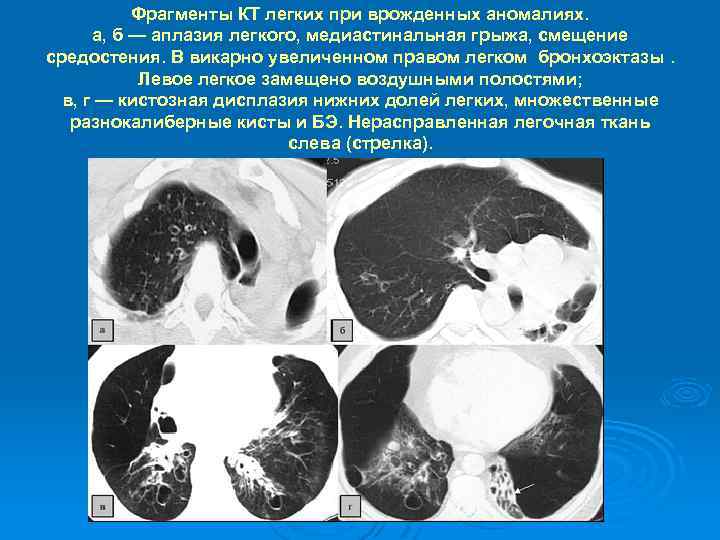
Фрагменты КТ легких при врожденных аномалиях. а, б — аплазия легкого, медиастинальная грыжа, смещение средостения. В викарно увеличенном правом легком бронхоэктазы. Левое легкое замещено воздушными полостями; в, г — кистозная дисплазия нижних долей легких, множественные разнокалиберные кисты и БЭ. Нерасправленная легочная ткань слева (стрелка).
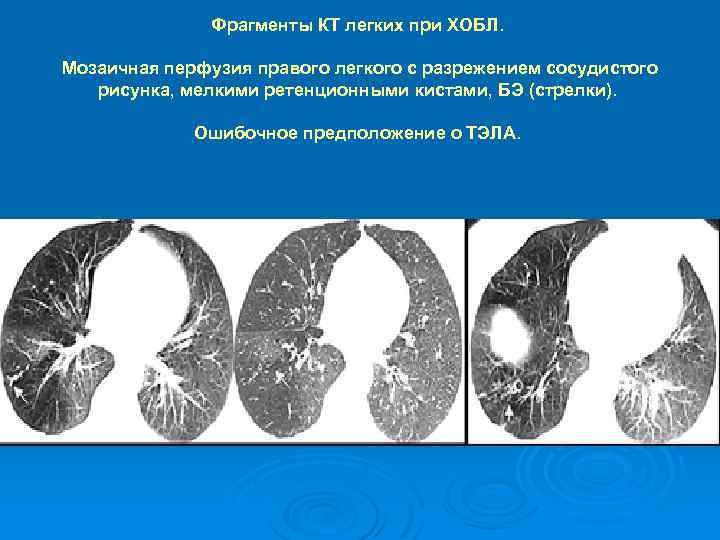
Фрагменты КТ легких при ХОБЛ. Мозаичная перфузия правого легкого с разрежением сосудистого рисунка, мелкими ретенционными кистами, БЭ (стрелки). Ошибочное предположение о ТЭЛА.
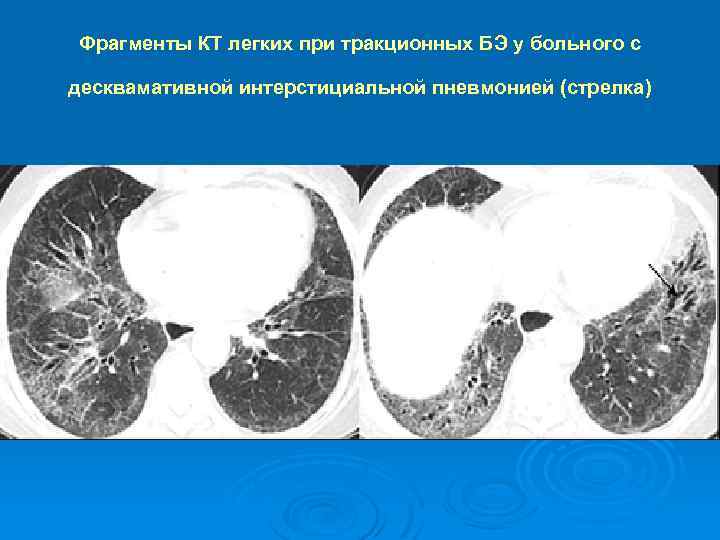
Фрагменты КТ легких при тракционных БЭ у больного с десквамативной интерстициальной пневмонией (стрелка)
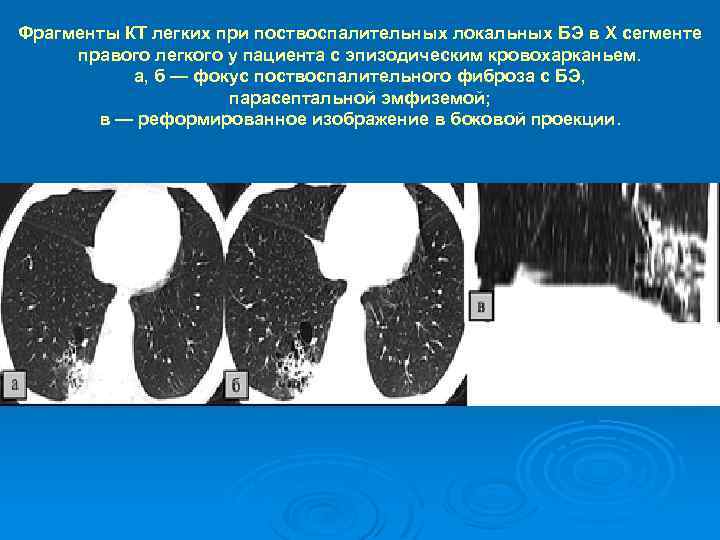
Фрагменты КТ легких при поствоспалительных локальных БЭ в Х сегменте правого легкого у пациента с эпизодическим кровохарканьем. а, б — фокус поствоспалительного фиброза с БЭ, парасептальной эмфиземой; в — реформированное изображение в боковой проекции.
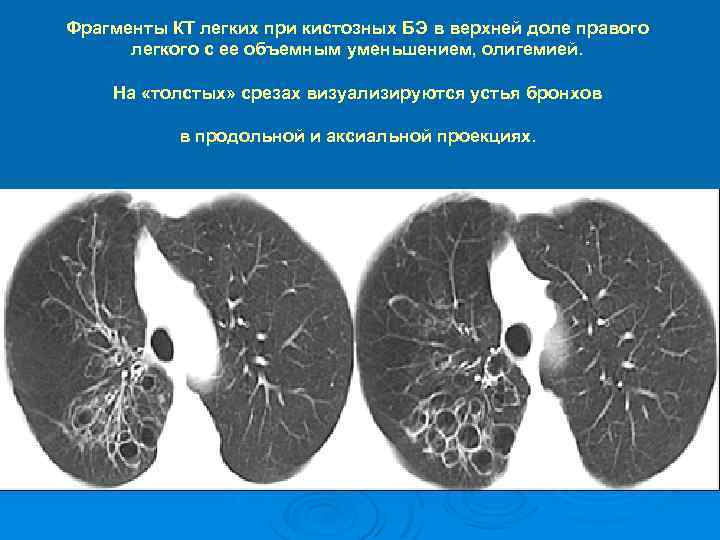
Фрагменты КТ легких при кистозных БЭ в верхней доле правого легкого с ее объемным уменьшением, олигемией. На «толстых» срезах визуализируются устья бронхов в продольной и аксиальной проекциях.
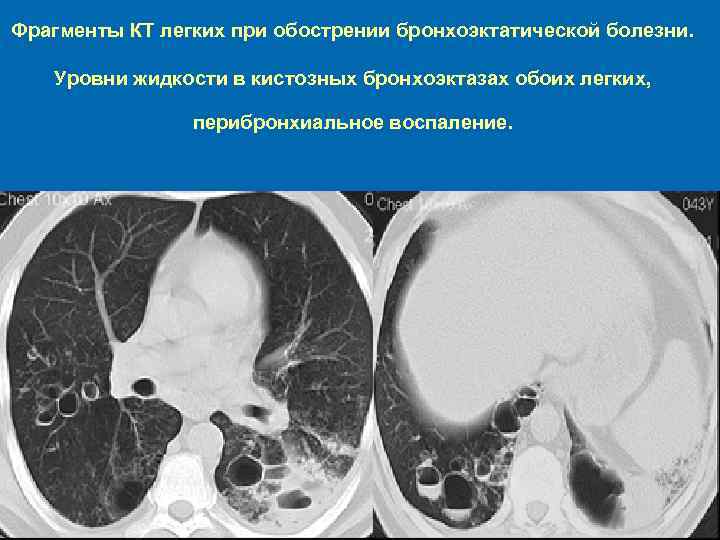
Фрагменты КТ легких при обострении бронхоэктатической болезни. Уровни жидкости в кистозных бронхоэктазах обоих легких, перибронхиальное воспаление.
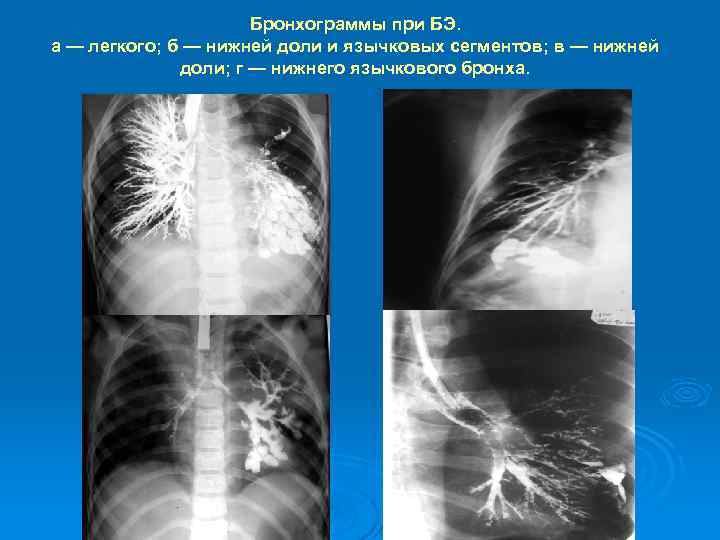
Бронхограммы при БЭ. а — легкого; б — нижней доли и язычковых сегментов; в — нижней доли; г — нижнего язычкового бронха.

При БЭ, бронхоэктатической болезни значимую роль в оценке активности процесса, диагностике изменений в бронхах, санации бронхиального дерева играет бронхоскопия. С ее помощью устанавливают ограниченный или диффузный характер бронхита, интенсивность воспаления слизистой оболочки, количество и характер секрета в бронхах, состояние их дренажной функции, развитие в бронхиальном дереве полипов, грануляций, гнойных пробок, выход из заполненных гноем бронхов пузырьков воздуха (признак Суля), сужение устьев сегментарных или субсегментарных бронхов отечной слизистой оболочкой (обычно при обострении процесса) или, наоборот, зияющие расширенные бронхи (в фазе ремиссии). Ø При принятии решения о лечебной тактике важна оценка гемодинамики и функции дыхания. С целью оценки гемодинамики целесообразно применение эхокардиографии (центральная, легочная гемодинамика). Ø Функциональные исследования легких включают оценку функции внешнего дыхания, кислотно-щелочного равновесия, бронходилатационного ответа, диффузионной способности. Ø Для скрининга и диагностики МВ используют определение хлоридов потовой жидкости, генотипирование и наличие назальных проявлений. Установлению возможного генеза бронхоэктазий способствует определение уровня α 1 -антитрипсина, фенотипирование, оценка уровня Ig. G, Ig. A, Ig. E (возможность бронхолегочного аспергиллеза), Ig. M (возможность хронической инфекции). Выявлению первичной цилиарной цискинезии способствует биопсия слизистой оболочки полости носа. Ø

Дифференциальный диагноз между БЭ и ХОБЛ Ø БЭ ХОБЛ Этиология Инфекция, генетическая Табакокурение иммунодефицит Роль инфекции Первичная Вторичная Возбудители Haemophilis influenzae Str. Pneumoniae Pseudomonas aerugenosis H. influenzae

Дифференциальный диагноз между БЭ и ХОБЛ Ø БЭ ХОБЛ Обструкция и гиперреактивность Выявляется Выявляется Качество мокроты Гнойная, трёхслойная Слизистая Рентгенологическая диагностика Утолщение и расширение гиперинфляция бронха, слизистые пробки

ЛЕЧЕНИЕ Ø Методы лечения: консервативное (предусматривает гигиену дыхательных путей, санацию бронхиального дерева, антимикробную терапию, вакцинацию, специфическое лечение при отдельных причинах развития болезни, коррекцию гипоксии и др. ) - хирургическое. -

Ø НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Гигиена дыхательных путей включает методы мобилизации мокроты, технику обеспечения трахеобронхиального клиренса, противовоспалительное лечение, антиаспирационные меры. Необходимо осуществлять санацию полости рта, глотки, придаточных пазух носа, трахеобронхиального дерева. Среди этих методов наиболее распространены постуральный дренаж и грудная физиотерапия. Постуральный дренаж осуществляется приданием телу положения вниз головой (положение Тренделенбурга) или горизонтально. Мобилизация мокроты в этих положениях может быть улучшена похлопыванием или вибрационным массажем. Применяются различные приспособления для передачи вибрации в дыхательные пути, в том числе пневматический жилет.

МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Ø ингаляции b 2 -агонистов и/или антихолинергических бронходилататоров. Ø Противовоспалительное лечение призвано уменьшить продукцию воспалительного секрета. С этой целью применялись ГКС [46], в том числе ингаляционные [42], макролиды (азитромицин) [51], нестероидная противовоспалительная терапия. Ø В фазе обострения болезни применяют антибактериальные средства, комплексную санацию бронхиального дерева, противовоспалительные препараты, дезинтоксикацию, иммунокорригирующую, антигипоксическую терапию. Ø Ряд авторов для санации бронхиального дерева применяют введение через назотрахеальный катетер в трахеобронхиальное дерево теплого раствора антисептиков, санационные фибробронхоскопии (от 1 раза в сутки до 1 раза в неделю), трансторакальное эндобронхиальное дренирование бронхов [10].

Авторы широко применяют курсовую методику санационной фибробронхоскопии под местной анестезией. Она включает обезболивание дыхательных путей, аспирацию содержимого бронхов, посегментарную санацию с инстилляцией антисептиков. При выраженной обструкции бронхов густой и вязкой мокротой на уровне субсегментарных и дистальнее проводится проточная санация через катетер, напоминающая лечебный бронхиальный лаваж. Катетер при санации постепенно продвигают в дистальном направлении субсегментарного бронха до упора и возвращают назад к его устью. При проточной санации отмывают сгустки — пробки мокроты. Просвет между инструментальным каналом фибробронхоскопа и катетером позволяет проводить постоянную аспирацию промывных вод бронхов. Качественная санация бронхиального дерева под местной анестезией выполняется введением от 100 до 1500 мл жидкости в бронхи. Любую санационную бронхоскопию завершают тщательной аспирацией промывных вод из просвета бронхов, включая субсегментарные. Перед удалением фибробронхоскопа в просвет бронхов вводят антибактериальные препараты в соответствии с чувствительностью микрофлоры. Ø Показанием к применению эндобронхиальной лазеротерапии служит наличие в слизистой оболочке диффузной гиперемии II–III степени. Для проведения эндобронхиальной лазеротерапии используется гелийнеоновый лазер. Ø Продолжаются попытки применять с целью профилактики обострений вакцинацию против Streptococcus pneumoniae, гриппа. Ø При генетических дефектах α 1 -антитрипсина целесообразна заместительная терапия. Длительная оксигенотерапия способствует снижению риска развития легочной гипертензии. Ø
БЭБ лекция мусалимова.ppt