
Бронхиальная астма у детей. Профессор, д. м. н. А. Н. Узунова

Бронхиальная астма у детей – это заболевание, в основе которого лежит хроническое аллергическое воспаление, сопровождающееся гиперреактивностью бронхов и характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате бронхиальной обструкции, обусловленное бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов.

На распространенность БА влияет: 1) внутренние факторы -генетическая и наследственная предрасположенность. Предрасположенность – это вероятность индивида заболеть при действии дополнительных факторов. Определяется предрасположенность генотипом и реализуется фенотипом болезни под действием факторов внешней среды.

Риск развития БА у ребенка если 1 из родителей страдает аллергическими заболеваниями – 50%, оба родителя – 65%. Конкретные гены вовлеченные в наследственность атопии и БА не идентифицированы. В первую очередь предрасположенность к БА связана с мутациями кластеров генов, расположенных на V хромосоме, регулирующих цитокиновый профиль. Играют роль цитокины, ИЛ III, IV, V, IX, XII

-ожирение. лептин может влиять на функцию дыхательных путей и увеличивает вероятность развития БА. -пол. мужской пол является фактором риска развития БА у детей до 14 лет. Распространенность БА в 2 раза > у мальчиков, чем у девочек.

2) внешние факторы -аллергены. 1 -й год жизни чаще пищевые и лекарственные аллергены, 1 -3 г. жизни – бытовые, эпидермальные, грибковые аллергены, старше 3 лет – чаще пыльца. Бытовые аллергены: *клещи домашней пыли *dermaphogoides pteronyssimus * dermaphogoides bazinae * dermaphogoides microceras *euroglyphus mainei

Эпидермальные аллергены Грибковые аллергены: плесневые и дрожжевые грибы (alternazia, aspergillus, mucor, candida, penicillum, cladosporium). Пыльцевые: деревья и кустарники, злаковые травы, сорные травы. Лекарственные: медикаменты, вакцины химические (ксенобиотики): хром, никель, марганец, формальдегид и т. д.

-инфекции -климат. В регионах с влажным климатом риск развития БА >, это связано с различным уровнем насыщенности воздуха аэроаллергенами. -степень развития общества -материальная обеспеченность -социальная и расовая принадлежность -непонятные глобальные факторы

Факторы способствующие развитию БА -ОРВИ -неблагоприятное течение беременности (внутриутробная сенсибилизация) -недоношенность -питание -атопический дерматит -аэропллютанты -поллютанты помещений -курение

Факторы вызывающие обострение БА – триггеры Специфические (аллергены) Неспецифические: -физ. нагрузки -холод -запахи -эмоции

Патогенез БА Ключевая роль в запуске сенсибилизации принадлежит Т – лимфоцитам. Под воздействием аллергенных стимулов происходит активация и пролиферация субпопуляций Т - лимфоцитов→ Тh. II типа→ выделенпие цитокинов, индуцирующих гиперпродукцию общих Yg. Е и специфических Yg. Е → выделение цитокинов Тh. II сопровождается развитием воспаления в слизистых дыхательных путей.

→участие в формирование воспаления эозинофилов, макрофагов, нейтрофилов. Комбинация различных медиаторов воспаления вызывает весь комплекс клинических проявлений БА: бронхоконстрикции гиперсекреции слизи отек СОБ бронхиальная гиперреактивнсть.

Важную роль в развитии БА играет: -генерация цитокинов структурными клетками дыхательных путей включающая эндотелий, эпителий, фибробласты. -участие локальных и центральных рефлекторных неврологических механизмов. Доказано, что клетки иммунной системы подвержены модулирующему влиянию ЦНС.

-нейрогенное воспаление усугубляет воспалительный процесс, обусловленный реагинзависимой реакцией. Следствием воспаления является гиперреактивность бронхов.

Гиперреактивность бронхов – это повышенная раздражимость бронхов, способность их к сокращению под действием специфических и различных неспецифических (физическое, эмоциональное напряжение, изменение метеоситуации) стимулов.
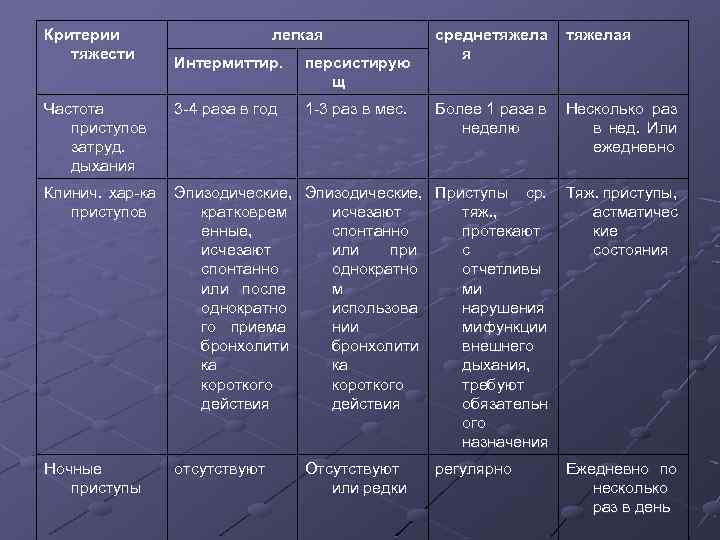
Критерии тяжести легкая среднетяжела я тяжелая Интермиттир. персистирую щ Частота приступов затруд. дыхания 3 -4 раза в год 1 -3 раз в мес. Более 1 раза в неделю Несколько раз в нед. Или ежедневно Клинич. хар-ка приступов Эпизодические, Приступы ср. кратковрем исчезают тяж. , енные, спонтанно протекают исчезают или при с спонтанно однократно отчетливы или после м ми однократно использова нарушения го приема нии ми функции бронхолити внешнего ка ка дыхания, короткого требуют действия обязательн ого назначения Тяж. приступы, астматичес кие состояния Ночные приступы отсутствуют Ежедневно по несколько раз в день Отсутствуют или редки регулярно
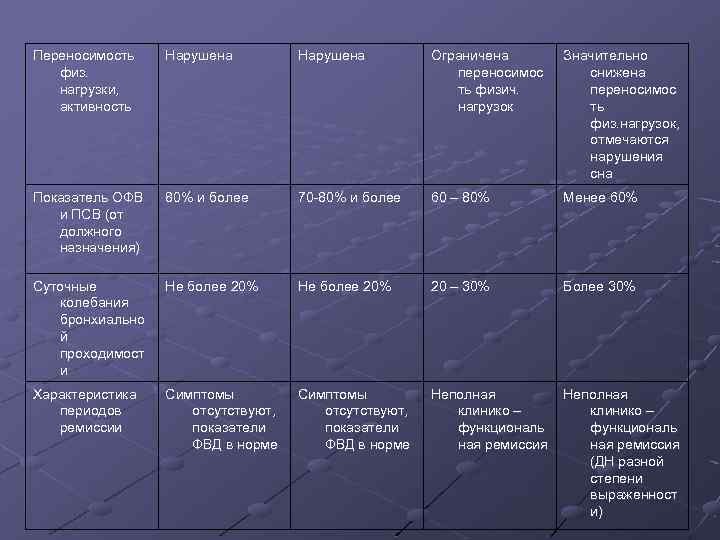
Переносимость физ. нагрузки, активность Нарушена Ограничена переносимос ть физич. нагрузок Значительно снижена переносимос ть физ. нагрузок, отмечаются нарушения сна Показатель ОФВ и ПСВ (от должного назначения) 80% и более 70 -80% и более 60 – 80% Менее 60% Суточные колебания бронхиально й проходимост и Не более 20% 20 – 30% Более 30% Характеристика периодов ремиссии Симптомы отсутствуют, показатели ФВД в норме Неполная клинико – функциональ ная ремиссия (ДН разной степени выраженност и)
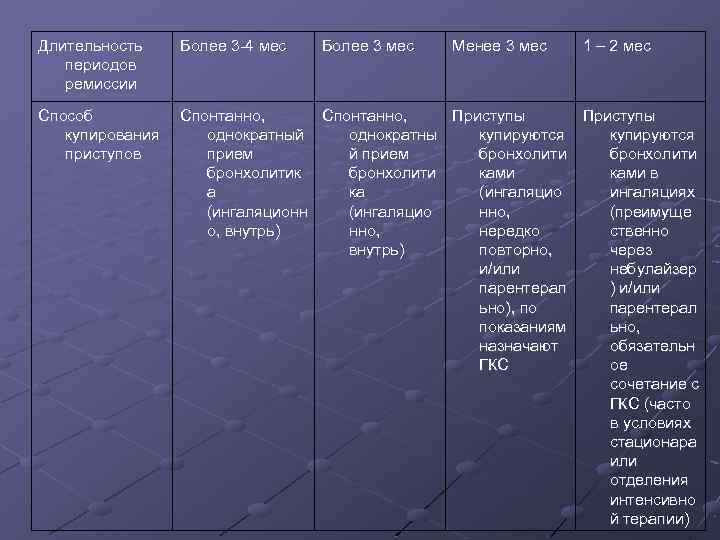
Длительность периодов ремиссии Более 3 -4 мес Более 3 мес Менее 3 мес 1 – 2 мес Способ купирования приступов Спонтанно, Приступы однократный однократны купируются прием й прием бронхолитик бронхолити ками в а ка (ингаляцио ингаляциях (ингаляционн (ингаляцио нно, (преимуще о, внутрь) нно, нередко ственно внутрь) повторно, через и/или небулайзер парентерал ) и/или ьно), по парентерал показаниям ьно, назначают обязательн ГКС ое сочетание с ГКС (часто в условиях стационара или отделения интенсивно й терапии)

У детей в возрасте 5 лет и младше диагноз БА основывается в первую очередь: 1. Жалобы, данные анамнеза и осмотра 2. Пробное лечение бронхолитиками короткого действия и ИГКС 3. Выраженное улучшение на фоне терапии и ухудшение после его прекращения, говорит в пользу БА 4. Методы определения оценки бронхиальной гиперреактивности и маркеров воспаления не пригодны для повседневного применения в этом возрасте

Исследование ФВД нередко не надежно. У детей старшего возраста определяется FEV 1 – объем форсированного выдоха за 1" N не < 80% FVС – форсированная жизненная емкость легких FEV 1 - нижняя граница N =78% FVС ПСВ – скорость потока выдыхаемого воздуха

Оценка аллергологического статуса кожные пробы радиоиммунные иммунноферментные хемолюминесцентные общее содержание Yg. Е спецефические Yg. Е

Лечение БА Направлено: устранение аллергического воспаления СО бронхов ↓ гиперреактивности бронхов восстановление бронхиальной проходимости и устранение бронхоспазма предупреждение структурной перестройки стенки бронхов

Терапия должна быть комплексной. Элиминация причинно – значимого аллергена. Ступенчатый подход в зависимости от тяжести заболевания с учетом индивидуальных особенностей ребенка. Комплайнс Высокое качество жизни.

Критерии контроля БА у детей старше 12 лет могут быть хорошими и полными. Полный контроль – ребенок практически здоров и только > 80% утренний показатель пиковой скорости выдоха является показателем наличия БА у ребенка, а все симптомы БА исчезают. Хороший контроль – тогда, когда исчезают эпизоды ночного пробуждения, обострения, обращения за неотложной помощью, а побочные эффекты от лечения не требуют изменения терапии.

Программа ведения ребенка с БА. Индивидуальный план терапии Индивидуальный план купирования обострений Мониторинг ФВД или пикфлоуметрии и дневных симптомов Просвещение и обучение больных детей и членов их семьи

К средствам базисной терапии относятся: -ингаляции кортикостероидов, как монотерапия, так и в сочетании с пролонгированными β 2 – агонистами -кортикостероиды -кромоглициевая кислота (кромогликат натрия, кромон) -недокромил натрия -антилейкотриеновые препараты

-Кромоглициевая кислота (кромогликат натрия - интал) -у детей раннего возраста дозированный аэрозоль через дозированный ингалятор со спейссером и лицевой маской -у детей до 2 лет удобнее небулайзер, работающий при помощи воздушного компрессора -кратность 4 раза в день, эффективность терапии не ранее, чем через 2 – 4 недели от начала лечения

Кромоглициевая кислота показана при легких формах БА и для профилактики бронхоспазма. Недокромил натрия (тайлед) у взрослых и детей старше 2 лет для профилактики обострения БА, начиная с 2 мг(1 ингаляционная доза) до 4 – 8 мг при необходимости 4 раза в сутки. Эффект через 2 – 6 недель от начала лечения.

Ингаляционные ГКС Доза ГКС должна соответствовать тяжести БА, а при достижении контроля уменьшается до минимальной поддерживающей дозы. У детей используются беклометазон, будесонид, флутиказон. Длительно при тяжелой БА ГКС 6 – 8 месяцев. Эффект от ингаляции беклометазоном наступает через 5 – 7 дней. Кратность ингаляций ИГКС 2 – 4 р/сут

С 2 лет возможно применение Эко – легкое дыхание, беклоджет. До 12 лет от 100 до 500 мкг – суточная доза для базисной терапии. Будесонид выпускается в ингаляторе – турбухалере 100 или 200 мкг. У детей с 6 лет. Суточная доза дается в 1 – 2 приема. С 6 – мес. возраста используется суспензия будесонида через небулайзер с мундштуком.

Флутиказон – дозированный аэрозоль по 50, 125, 250 мкг в 1 ингаляции. Детям старше 1 г- 2 р/сут. У больных с тяжелой и среднетяжел. БА возможна комбинация с β 2 агонистами длительного действия, ИГКС с теофиллином замедленного высвобождения, ИГКС с антилейкотриеновыми препаратами (монтелукаст с 4 лет. , зафирлукаст с 6 лет. возраста)

β 2 - агонисты – стимуляторы адренэргических рецепторов делят на: -быстродействующие (1 – 3 мин) -с медленным началом действия (20 мин) Кроме того они подразделяются по продолжительности действия. Быстродействующие β 2 агонисты еще делят на короткодействующие (4 -6 ч) и длительно действия (8 -12 ч). Быстрое начало действия у фенотерола, сальбутамола, тербуталина, но, действуют они коротко.

Формотерол действует длительно. Медленное длительное действие у сальмотерола. Для базисной терапии БА используются β 2 агонисты длительного действия – это сальметерол, формотерол. Сальметерол используется у детей старше 4 лет. Доза не больше 100 мкг/сут.

Формотерол – быстрое начало действия, действует длительно 10 – 12 ч, может применяться для снятия приступов удушья. Выгодны фиксированные комбинации ИГКС с β 2 агонистами. Это будесонид с формотеролом (симбикорт) – порошковый ингалятор турбухалер по 160 мкг будесонида +4, 5 мкг формотерола или 80 мкг будесонида с 4, 5 мкг формотерола. Используется у детей с 6 лет 1 -2 ингаляции 1 – 2 р/сут.

Комбинация флутиказона с сальметеролом (серетид) используется с 4 лет. Мультидиск содержит 50 мкг сальметерола с 100 мкг, 250 мкг или 500 мкг флутиказона пропионата. Системные ГКС. Лучше короткими курсами по 3 – 5 дней без постепенного снижения дозы при отмене.

Антилейкотриеновые препараты Монтелукаст с 4 лет, зафирлукаст с 6 лет только дополняют терапию ИГКС. Теофиллины замедленного высвобождения могут быть назначены при легкой форме БА. В ступенчатой терапии применяются вместе с ИГКС при недостаточной их эффективности.

Аллергенспецифическая иммунотерапия показана при клещевой и при пыльцевой сенсибилизации с доказанным Yg. Е – зависимым механизмом. У детей с 5 лет. Продолжительность терапии 3 – 4 года.

Легкая интермитирующая БА 1 ступень – не нуждается в базисной терапии. При необходимости β 2 агонисты быстрого действия по 1 – 2 дозы. Легкая персистирующая БА 2 ступень - базисная терапия кромонами. Решается вопрос об ИГКС индивидуально.

Среднетяжелая БА 3 ступень – низкие и средние дозы ИГКС, а также их комбинации с β 2 - агонистами длительного действия. Тяжелая БА 4 ступень – ИГКС – средние и высокие дозы. Старт с комбинированных препаратов с фиксированными комбинациями – будесонид и формотерол, фликсотид и сальметерол.

Смена базисной терапии, ее пересмотр не менее, чем через 3 месяца после достижения контроля над БА.

Неотложная помощь. β 2 - агонисты быстродействующие (фенотерол, сальбутамол, тербуталин), действуют коротко, формотерол действует длительно. Сальбутамол для детей раннего возраста 0, 1 – 0, 15 мг/кг доза (1/2 небулы через небулайзер), старшего возраста 1 - 200 мкг (1 – 2 ингаляции – нажатие).

При отсутствии эффекта повторные ингаляции в той же дозе через каждые 20 мин в течение 1 часа. Возможно использование фенотерола. Синергический эффект достигается назначением кроме β 2 - агонистов ипротропия бромида (атровента) 0, 4 мл (8 -20 кап через небулайзер) или беродуала (фенотерол + ипротропиюма бромид)

Пульмикорт – суспензия для небулайзера в пластиковых контейнерах по 2 мл (0, 5 мг в 1 мл), разбавить в физ. растворе, можно смешивать с сальбутамолом, беродуалом, ипротропия бромидом. Доза 0, 25 -0, 5 мг (до 1 мг) 2 р/день. Эуфиллин – 4 -5 мг/кг/м. тела на прием, 15 – 20 мг/кг/сут.

Системные ГКС - преднизолон внутрь 1 – 1, 5 мг/кг/сут Метилпреднизолон - в/в от 60 до 125 мг каждые 6 - 8 ч. (в реанимации)

Ксолар (омализумаб) – селективный иммунодепресант – рекомбинантные моноклональные анти-Ig. Е антитела класса Ig. G 1, которые избирательно связываются с иммуноглобулином Е. Снижает количество свободного Ig. E, предотвращает взаимодействие Ig. Е с Fc. RI -рецепторами тучных клеток, снижает выброс медиаторов воспаления после стимуляции аллергеном. Применяется для лечения атопической бронхиальной астмы среднетяжелого и тяжелого течения.