Бронхиальная астма сокращ1.ppt
- Количество слайдов: 71

БРОНХИАЛЬНАЯ АСТМА У ДЕТЕЙ «КМК» 2012 Г. СОБОЛЕВА Н. В.

Бронхиальная астма – заболевание, в основе которого лежит хроническое аллергическое воспаление дыхательных путей, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате бронхиальной обструкции, возникающей вследствие спазма гладкой мускулатуры бронхов, отека слизистой оболочки, инфильтрации подслизистой оболочки воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны.
Факторы риска возникновения у детей - БА Внутренние Генетическая предрасположенность Атопия- способность организма к выработке повышенного количества Ig. E - Гиперреактивность дыхательных путей- неадекватная реакция дыхательных путей (спазм) на обычные раздражители

Факторы риска возникновения детей - Внешние Аллергены Курение Воздушные поллютанты Респираторные инфекции Паразитарные инфекции Социально-экономический статус Число членов семьи Диета и лекарства Ожирение Перинатальные факторы БА у

Факторы, вызывающие обострение БА или поддерживающие с-мы (триггеры) Аллергены Поллютанты Инфекции Физическая нагрузка Изменения погоды Пища, пищевые добавки Эмоциональные нагрузки Курение Аэрозоли, краски (ирританты)

Клиника БА Навязчивый сухой непродуктивный кашель, Экспираторная одышка, Диффузные сухие свистящие хрипы, иногда в сочетании с разнокалиберными влажными хрипами в грудной клетке на фоне неравномерного ослабленного дыхания, вздутие грудной клетки, коробочный оттенок перкуторного звука. Нередко ребенок принимает вынужденное положение (ортопноэ), бледен, самочувствие нарушено. Симптомы могут усиливаться ночью или в предутренние часы.

Признаки бронхиальной обструкции Удлиненный выдох Свистящие хрипы (слышимые при аускультации или на расстоянии) Ортопноэ (вынужденное положение) Признаки дыхательной недостаточности * Учащение дыхания в покое (тахипноэ, одышка) * Участие вспомогательных мышц в акте дыхания, втяжение уступчивых мест * Цианоз

КЛАССИФИКАЦИЯ БА - общепринятой классификации не существует. Рабочая классификация подразделяет БА по этиологии: преимущественно аллергическая –(Ig. E -зависимая; Ig. E-независимая) неаллергическая смешанная тяжести уровню контроля периоду болезни.

Тяжесть БА ступень 1: интермиттирующая ступень 2: легкая персистирующая ступень 3: среднетяжелая персистирующая ступень 4: тяжелая персистирующая

Ступень 1: интермиттирующая БА С-мы возникают менее 1 раза в неделю Обострения эпизодические, исчезают спонтанно или после 1 -кратного приема бронхолитика короткого действия Ночные с-мы отсутствуют (< 2 раз в месяц) ОФВ 1 или ПСВ ≥ 80% от должных величин Суточные колебания показателей ПСВ или ОФВ 1 < 20%

Ступень 2: легкая персистирующая БА С-мы возникают чаще 1 раза в неделю, но менее 1 раза в день Обострения могут влиять на физическую активность, сон Ночные с-мы возникают чаще 2 раз в месяц ОФВ 1 или ПСВ ≥ 80% от должных величин. Суточные колебания показателей ПСВ или ОФВ 1 не более 20%.

Ступень 3: среднетяжелая персистирующая БА С-мы возникают чаще 1 раза в неделю Ограничена переносимость физических нагрузок Ночные с-мы возникают чаще 1 раза в неделю Ежедневный прием ингаляционных β 2 -агонистов короткого действия ОФВ 1 или ПСВ от 60 до 80% от должных величин Суточные колебания показателей ПСВ или ОФВ 1 20 - 30%

Ступень 4: тяжелая персистирующая БА С-мы возникают несколько раз в неделю или ежедневно Частые тяжелые обострения Частые ночные с-мы Ограничение физической активности. ОФВ 1 или ПСВ менее 60% от должных величин Суточные колебания показателей ПСВ или ОФВ 1 > 30%

Уровни контроля БА Критерии Контролируемая Частично контролируемая (1 критерий в течение любой недели) 1. Дневные симптомы Нет (2 или менее в нед. ) Более 2 -х в неделю 2. Ограничение активности 3. Ночные симптомы / пробуждения Нет Любые Нет (2 или менее в неделю) Более 2 -х в неделю 5. Функция легких (PEF или ОФВ 1) Нормальные < 80% от должн. или индивидуально максимальных в любой отдельный день 6. Обострения Нет 4. Необходимость неотложной помощи / препараты «по требованию» 17. 02. 2018 1 или > в год Неконтролируемая 3 или более проявлений частично контролируе мой БА в любую неделю 1 в любую нед. 14

Период заболевания: Обострение – может протекать в виде острого приступа или затяжного состояния бронхиальной обструкции. Приступ БА – острый эпизод удушья, затрудненного и/или свистящего дыхания и спастического кашля при снижении показателя ПСВ. Крайняя степень тяжести приступа – астматический статус. Затяжное течение приступного периода – длительное затруднение дыхания (дни, недели, месяцы), на фоне которого могут повторяться острые приступы БА различной степени тяжести. Наблюдается при неадекватном лечении.

Период заболевания: Период полной ремиссии (контроль) – устранение с-мов заболевания на фоне текущей базисной противовоспалительной терапии. Неполная ремиссия (частичный контроль) сохранение минимальных с-мов, не ограничивющих жизнедеятельность.

Диагностика БА 1. АНАМНЕЗ Вероятность БА возрастает, если в анамнезе есть указания на: отягощенный личный или семейный анамнез по атопическим заболеваниям Наличие хотя бы одного из следующих симтомов: кашель, усиливающийся преимущественно в ночное время свистящие хрипы эпизоды одышки чувство заложенности в грудной клетке

Диагностика БА Появление или усиление симптомовмов: в ночное время при контакте с животными, клещами домашней пыли, пыльцой, табачным дымом и т. п. при физической нагрузке при сильных эмоциональных нагрузках при ОРВИ при перепадах температуры окружающей среды приеме ЛС (ацетилсалициловая кислота и др. )

Диагностика БА 2. Физикальное обследование Эмфизематозная форма грудной клетки Одышка Вынужденная поза Дистанционные хрипы Удлинение выдоха или свистящие хрипы при аускультации

Диагностика БА 3. Инструментальные исследования Исследование ФВД (спирометрия, пневмотахометрия) Пикфлоуметрия Выявление гиперреактивности дыхательных путей

Спирометрия Позволяет определить степень обструкции, ее вариабельность и тяжесть течения заболевания. У детей старше 6 лет необходимо определить ОФВ 1, ФЖЕЛ и отношение ОФВ 1/ФЖЕЛ. При нормальной функции легких отношение ОФВ 1 к ФЖЕЛ составляет более 80%. Более низкое значение индекса Тиффно может предполагать бронхиальную обструкцию. В пользу д-за БА также свидетельствует увеличение ОФВ 1 на 12% и более после ингаляции бронхолитика либо в ответ на пробную терапию ГКС.

Пикфлоуметрия (измерение пиковой скорости выдоха – ПСВ, у детей старше 5 лет) ПСВ измеряют утром, когда показатель находится на наиболее низком уровне и вечером перед сном, когда ПСВ обычно наиболее высокая В случае приема бронхолитиков ПСВ измеряют утром ДО и вечером ПОСЛЕ их применения

В пользу диагноза БА свидетельствует: суточное отклонение (вариабельность) ПСВ более чем на 20% увеличение ПСВ на 15% и более после ингаляции бронхоспазмолитика или пробном назначении ИГКС

Выявление гиперреактивности дыхательных путей исследование реакции дыхательных путей на воздействие метахолина, гистамина или физической нагрузки (6 минутный протокол нагрузки бегом)

Диагностика БА 4. Аллергологическое обследование Кожные тесты (уколочные пробы – прик-тесты или скарификационные тесты) Определение специфических Ig. E в сыворотке крови

5. Другие исследования Рентгенологическая картина – неспецифична и вариабельна. В периоде обострения может определяться эмфизематозное вздутие легочной ткани, уплощение куполов диафрагмы, горизонтальное расположение ребер и др. признаки бронхиальной обструкции.
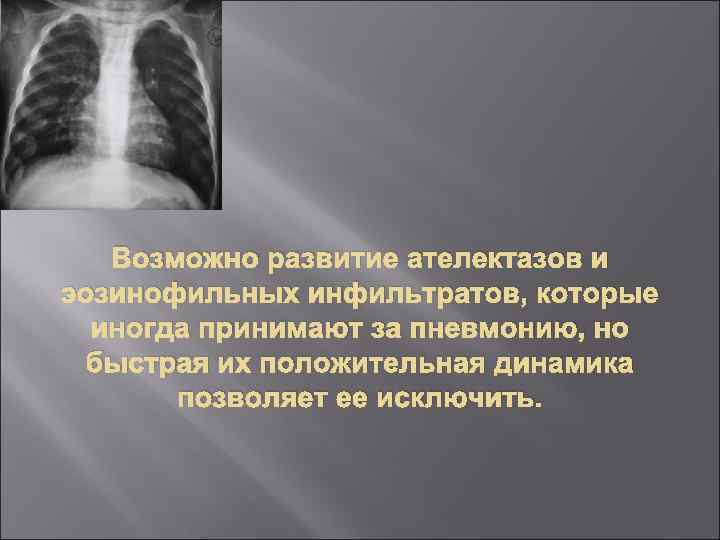
Возможно развитие ателектазов и эозинофильных инфильтратов, которые иногда принимают за пневмонию, но быстрая их положительная динамика позволяет ее исключить.

5. Другие исследования Бронхоскопия – для д-ки БА не применяется, т. к. эндоскопическая картина неспецифична. Но применяется для дифференциальной диагностики с ВПР бронхолегочной системы, инородным телом, затяжными бронхитами неясной этиологии.

Дифференциальная диагностика Бронхиолит Дисфункция голосовых связок Муковисцидоз Аспирация молока или инородного тела С-м первичной цилиарной дискинезии Первичные иммунодефициты Застойные пороки сердца Врожденные пороки развития, вызывающие сужение или сдавление дыхательных путей Хронический бронхиолит с облитерацией Бронхолегочная дисплазия Туберкулез Долевая эмфизема и др.

Основные направления в терапии БА у детей Элиминационные мероприятия Фармакотерапия АСИТ Обучение пациентов и членов их семей

Элиминационные мероприятия 1. Максимально избавить жилище от лишних вещей, собирающих пыль: ковров, портьер, шкур животных и т. п. индивидуальная диета с исключением из рациона аллергенных продуктов, специфичных для данного больного 2. Ежедневно проводить влажную уборку пола и других поверхностей. Рекомендуется использовать пылесос с увлажнителем. 3. Ребенок не должен присутствовать при уборке квартиры. 4. Регулярная стирка постельного белья (1 -2 раза в неделю) при температуре 55 -60°С. 5. Хранить книги, одежду, постельное белье только в закрытых шкафах. 6. Использовать воздухоочистители круглосуточно, в том числе в период цветения растений. 7. Тщательно проветривать квартиру, следить за свежестью воздуха в ночное время. 8. Устранить активное и пассивное курение

Преимущества ингаляционного введения лекарственного препарата Максимальная доставка препарата в дыхательные пути Быстрое начало действия Минимизация системных побочных эффектов

Системы ингаляционной доставки Дозирующие аэрозольные ингаляторы Дозирующие порошковые ингаляторы

Преимущества ДАИ Небольшой размер и надежность У большинства - доступная стоимость Гигиеничность Возможность совместного использования со спейсером
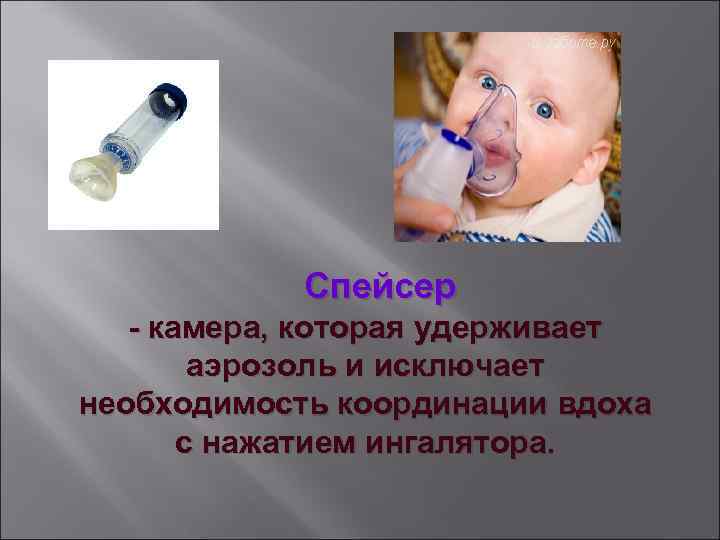
Спейсер - камера, которая удерживает аэрозоль и исключает необходимость координации вдоха с нажатием ингалятора.
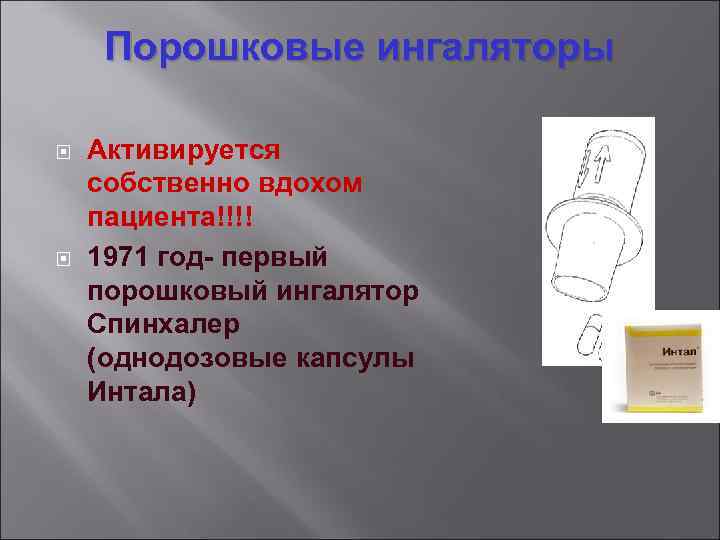
Порошковые ингаляторы Активируется собственно вдохом пациента!!!! 1971 год- первый порошковый ингалятор Спинхалер (однодозовые капсулы Интала)

Небулайзеры (небула – туман) устройства, используемые для получения аэрозоля из растворов лекарственных веществ и их доставки в дыхательные пути Компреcсорные Ультразвуковые Меш-небулайзеры


СРЕДСТВА БАЗИСНОЙ ТЕРАПИИ ГКС (ингаляционные и системные) антилейкотриены β 2 - агонисты длительного действия в комбинации с ИГКС теофиллины длительного действия антитела к ИГ Е АСИТ

СИМПТОМАТИЧЕСКИЕ СРЕДСТВА (средства, облегчающие с-мы; средства «скорой помощи» ) Быстродействующие ингаляционные β 2 агонисты Холинолитики (Атровент) Комбинированные препараты (Беродуал) Метилксантины (эуфиллин)

Терапия приступа бронхиальной астмы

БАЗИСНАЯ ТЕРАПИЯ БА «Ступенчатый» подход к лечению предполагает соответствие объема терапии тяжести заболевания и степени контроля

СТУПЕНЧАТАЯ ТЕРАПИЯ БА СТУПЕНЬ 1 ЛЕГКАЯ ИНТЕРМИТТИРУЮЩАЯ БА Нет необходимости в ежедневном приеме противовоспалительных препаратов (т. к. частота появления с -мов низкая и вне обострений показатели ФВД нормальные).

СТУПЕНЧАТАЯ ТЕРАПИЯ БА СТУПЕНЬ 1 ЛЕГКАЯ ИНТЕРМИТТИРУЮЩАЯ БА В периоды обострения заболевания (весной – при пыльцевой сенсибилизации или в осенне-зимний период) возможны короткие курсы (2 -3 мес) кромонов или антагонистов лейкотриеновых рецепторов.

СТУПЕНЧАТАЯ ТЕРАПИЯ БА СТУПЕНЬ 2 ЛЕГКАЯ ПЕРСИСТИРУЮЩАЯ БА 1. Кромоны (Кромогликат натрия - Интал или Недокромил натрия - Тайлед 2 -4 раза/сут) или 2. Антилейкотриеновый препарат - Зафирлукаст (Аколат) – ст. 12 лет - Монтелукаст (Сингуляр) – ст. 6 лет При недостаточном эффекте: Низкие дозы ИГКС (пересмотреть тяжесть заболевания)

СТУПЕНЧАТАЯ ТЕРАПИЯ БА СТУПЕНЬ 3 СРЕДНЕТЯЖЕЛАЯ ПЕРСИСТИРУЮЩАЯ БА 1. Низкие или средние дозы ИГКС ± один из следующих препаратов при необходимости: * β 2 -агонист длительного действия * теофиллин с медленным высвобождением * антилейкотриеновый препарат или 2. Препарат с фиксированной комбинацией ИГКС и β 2 -агонистов длительного действия (Серетид, Симбикорт, Фостер)

СТУПЕНЧАТАЯ ТЕРАПИЯ БА СТУПЕНЬ 4 ТЯЖЕЛАЯ ПЕРСИСТИРУЮЩАЯ БА 1. Средние или высокие дозы ИГКС + один или более из следующих препаратов при необходимости: * β 2 -агонист длительного действия * теофиллин с медленным высвобождением * антилейкотриеновый препарат * системный ГКС * анти-ИГ Е-терапия (омализумаб) или 2. Препарат с фиксированной комбинацией ИГКС и β 2 -агонистов длительного действия

Примечание: Для всех ступеней помимо ежедневного приема базисных препаратов для купирования острой симптоматики следует применять ингаляционный β 2 -агонист быстрого действия по потребности, но не чаще 3 -4 раз в день

Форадил Аэролайзер – эффективное и удобное средство доставки

Аэролайзер: контроль ингаляций по принципу “Слышу! Чувствую! Вижу!” Пациент слышит, как вращается капсула при вдохе чувствует препарат в дыхательных путях видит, насколько опорожнилась капсула после вдоха (при необходимости может повторить вдох)

Препараты с фиксированной комбинацией
ФОСТЕР (бекламетазон + формотерол) для пациентов старше 12 лет

Монтелукаст натрия - СИНГУЛЯР Ф. В. : жеват. таб. 4 мг, таб. 5 мг и 10 мг Возраст начала применения – 2 года Способ применения и дозы: 1 раз в сутки, вечером, независимо от приема пищи - 2 -5 лет – 4 мг/сут - 6 -14 лет – 5 мг/сутки старше 14 лет – 10 мг/сутки - -

Отмена (прекращение) поддерживающей терапии возможна, если полный контроль над астмой сохраняется при использовании минимальной дозы противовоспалительного препарата в течение 1 года (Уровень доказательности D).

АЛЛЕРГЕНСПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ (АСИТ) Показания: * при доказанной Ig. E-зависимой БА (по данным кожного тестирования и определения специфических Ig. Eантител in vitro). * четкая связь обострений болезни с воздействием ограниченного числа неустранимых из окружающей среды аллергенов;

АСИТ проводится: специалистом аллергологомиммунологом; в стадии стойкой клиникофункциональной ремиссии; под контролем ФВД, анализов крови и мочи. рекомендуется детям старше 3 -х лет с легкой и среднетяжелой БА. Продолжительность АСИТ составляет 3 -4 года.

Способы введения аллергена: Подкожный Сублингвальный (больной удерживает аллерген сублингвально в течение 1 -2 мин, а затем проглатывает или выплевывает его). Эндоназальный (водную или порошкообразную формы аллергена вводят в нос с помощью пипетки или специального устройства).

Новые возможности для лечения тяжелой атопической БА Омализумаб (Ксолар) – рекомбинантные человеческие моноклональные антитела к Ig. E – высокотехнологичная помощь Ф. В. : водорастворимый порошок по 150 мг во флаконе Способ введения: подкожно каждые 2 -4 недели, длительно Противопоказан детям младше 12 лет (в перспективе – с 6 лет)

Немедикаментозные методы лечения Диетотерапия (индивидуальная диета с исключением из рациона аллергенных продуктов, специфичных для данного больного). Респираторная терапия (цель: повышение устойчивости к гипоксическим и гиперкапническим воздействиям): волевое управление дыханием, дыхание через сопротивление, глубокое дыхание, абдоминальное дыхание, дыхательная гимнастика с форсированным выдохом, общеразвивающие упражнения, упражнения на расслабление и координацию, звуковая дыхательная гимнастика, дыхательные тренажеры и др.

Немедикаментозные методы лечения Массаж и вибромассаж (цель: уменьшение выраженности бронхоспазма и гиперреактивности бронхов, увеличение количества отделяемой мокроты, повышение силы и выносливости дыхательной мускулатуры). Лечебная физкультура (ежедневно). Занятия спортом не противопоказаны (предпочтение отдается плаванию, теннису, легкой атлетике). Спелеотерапия и горноклиматическое лечение (в основе лечебного действия - адаптационная реакция организма). Закаливание.

Немедикаментозные методы лечения Физиотерапия: магнитотерапия, лазерная терапия, магнитолазерная инфракрасная терапия). Фитотерапия (алтей, девясил, плющ, зверобой, календула, подорожник противовоспалительное действие; солодка голая - противовоспалительное, отхаркивающее, муколитическое, спазмолитическое действие).

Алгоритм терапии приступа БА на этапе «амбулаторная-скорая помощь» Определить тяжесть (анамнез, физикальное обследование, ПСВ) Начальная терапия: β 2 -агонист быстрого действия каждые 20 мин до 3 -х раз в течение 1 часа Хороший эффект Легкий приступ, если ПСВ≥ 80%, эффект на бронхолитик сохраняется в течение 4 часов - Продолжить бронхолитическую терапию каждые 4 -6 ч в течение 24 -48 ч - Обратиться к врачу за рекомендациями Неполный эффект Приступ средней тяжести, если ПСВ составляет 60 -80% - Добавить ГКС - Продолжать бронхолитическую терапию - Немедленно в этот же день обратиться к врачу за рекомендациями Плохой эффект Тяжелый приступ, если ПСВ <60% - Добавить ГКС - Повторить ингаляцию бронхолитика - Необходима срочная госпитализация

БЕРОДУАЛ Н Состав «два в одном» ЕДИНСТВЕННЫЙ И УНИКАЛЬНЫЙ КОМБИНИРОВАННЫЙ БРОНХОЛИТИК (не содержит гормональный компонент) СИЛА β 2 агониста ДЛИТЕЛЬНОСТЬ Антихолинергика БЕРОДУАЛ

ИСПОЛЬЗОВАНИЕ ГКС ПРИ ОБОСТРЕНИИ БА 1. Внутрь - Преднизолон (таб. 5 мг) * до 1 года - 1 -2 мг/кг/сут. * 1 - 5 лет - 20 мг/сут. * ст. 5 лет - 20 -40 мг/сут. В 1 -2 приема в течение 3 (5) дней. 2. Внутривенно: * Метилпреднизолон 60 -125 мг каждые 6 -8 ч * Гидрокортизон 125 -200 мг (4 мг/кг) каждые 6 ч3 3. Ингаляционно, через небулайзер: *суспензия будесонида (Пульмикорт суспензия для небулайзера в пластиковых контейнерах по 2 мл; 0, 5 и 0, 25 мг/мл. Доза: 0, 25 -0, 5 мг (до 1 мг) 2 раза/сут.
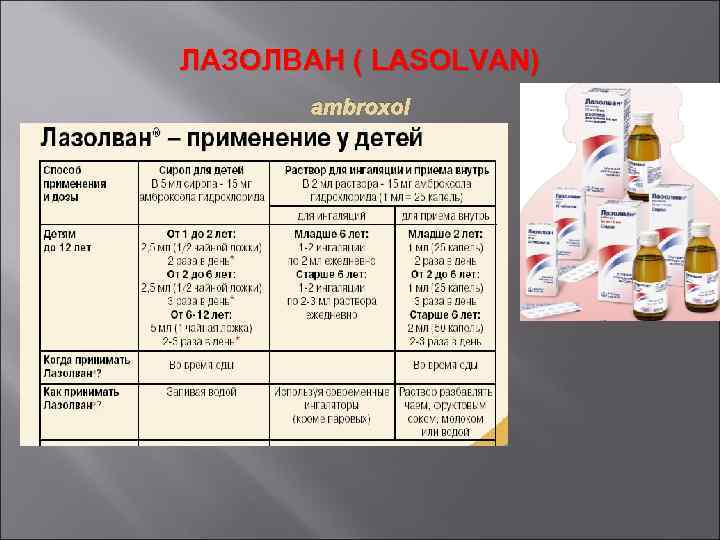
ЛАЗОЛВАН ( LASOLVAN) аmbroxol

Показания для госпитализации детей с обострением БА Выраженная тяжесть состояния больного Дети из группы риска неблагоприятного исхода приступа Неэффективность терапии в течение 1 -3 часов после начала лечения приступа Социальное неблагополучие

Препараты и методы, которыми не следует пользоваться при остром приступе БА АГ 1 -го поколения. Препараты кальция. Седативные препараты. Фитопрепараты. Постановка банок, горчичников.

Схема Д-наблюдения Врачебные осмотры Педиатр ЛОР, физиотерапевт, врач ЛФК, стоматолог Аллерголог Пульмонолог Диспансерные группы Тяжелое течение Среднетяжелое и легкое Ремиссия (полная и неполная); группа риска 1 раз в месяц 1 раз в 3 месяца 2 раза в год 1 -2 раза в год 1 раз в год (по показаниям чаще)

Индивидуальный план наблюдения на пед. участке включает: Составление индивидуального плана медикаментозной терапии Создание индивидуального плана действий для детей с БА (письменные инструкции ребенку и его родителям) Исследование показателей ФВД (перед каждой ревизией терапии и при обострении заболевания. В случае ремиссии – 2 раза в год) Ежедневный пикфлоумониторинг с ведением дневника

Индивидуальный план наблюдения: оценка АСТ (1 раз в месяц) ведение пациентом дневника симптомов (постоянно) образование больных детей и членов их семьи использование немедикаментозных методов терапии (массаж грудной клетки, ЛФК, дыхательная гимнастика, ИРТ, лазеротерапия, спелеотерапия, горноклиматическое лечение, магнитотерапия и пр. )

Спасибо за внимание!
Бронхиальная астма сокращ1.ppt