Бронхиальная астма.ppt
- Количество слайдов: 122

Бронхиальная астма у детей.

ИСТОРИЯ ВОПРОСА БРОНХИАЛЬНАЯ АСТМА В переводе с греческого астма означает «удушье» , «одышка» 2

ИСТОРИЯ ВОПРОСА • Древние греки относились к бронхиальной астме с уважением, считая ее священной болезнью, вызываемой богами • Aretaeus – II в. до н. э. -первое подробное описание астматического приступа. • Во втором столетии нашей эры Гален описал бронхиальную астму как спастическое состояние дыхательной системы. Он правильно предположил, что бронхиальная астма связана с непроходимостью бронхов и предложил разжижать слизь, забивающую бронхи. • Бронхиальная астма от "запаха лошадиного пота" одна из первых форм атопической астмы, описанных в литературе. 3

ИСТОРИЯ ВОПРОСА • Американский врач Эберли в 1830 году отметил важную роль наследственности в возникновении бронхиальной астмы. • В 1900 году бронхиальную астму связали с сенной лихорадкой. • Вторая половина 50 -х гг. XX века. - Международная классификация болезней, травм и причин смерти VII (пересмотр 1955 г. ) – смерть от БА стали рассматривать отдельно от других возможных причин смерти. • 90 -е гг. XX столетия – БА более чем в 5% в общей популяции. В России более 7 млн человек. Пик заболеваемости на первое десятилетие жизни. 4

ИСТОРИЯ ВОПРОСА § § § В 1826 г. , выдающийся отечественный терапевт М. Мудров рассматривал бронхиальную астму (БА) как самостоятельное заболевание. В 1838 г. Г. Сокольский этиологическим фактором БА считал катары дыхательных путей, на фоне которых развиваются "припадки задушения", и тогда "картина болезни для больных и для зрителей становится ужасною. Сие, к счастью, редкое обстоятельство замечал я особенно в тех острых катарах, которым задолго предшествовал длительный грудной катар" С. Боткин основной причиной БА считал воспаление бронхов: ". . . в сущности, бронхит нередко протекает с приступами удушья" и неоднократно подчеркивал роль наследственной предрасположенности к этой болезни. 5
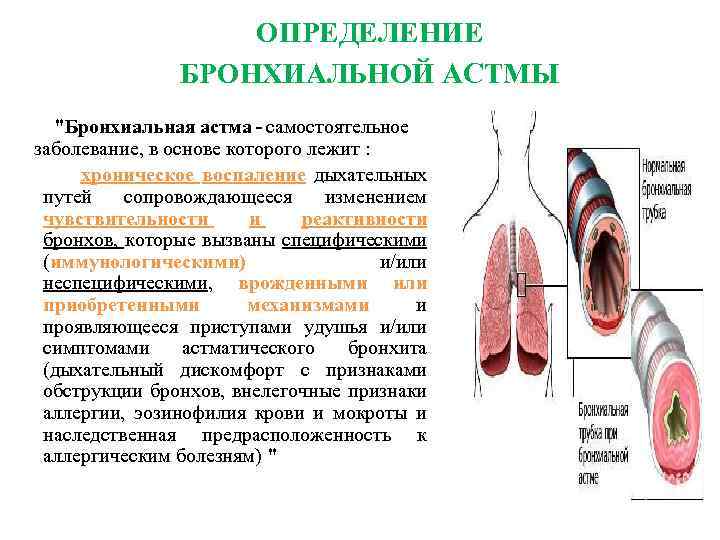
ОПРЕДЕЛЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ "Бронхиальная астма - самостоятельное заболевание, в основе которого лежит : хроническое воспаление дыхательных путей сопровождающееся изменением чувствительности и реактивности бронхов, которые вызваны специфическими (иммунологическими) и/или неспецифическими, врожденными или приобретенными механизмами и проявляющееся приступами удушья и/или симптомами астматического бронхита (дыхательный дискомфорт с признаками обструкции бронхов, внелегочные признаки аллергии, эозинофилия крови и мокроты и наследственная предрасположенность к аллергическим болезням) " 6

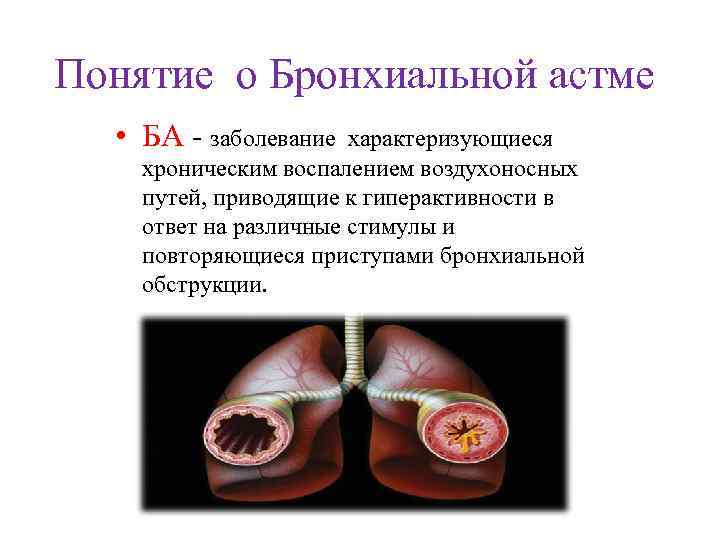
Понятие о Бронхиальной астме • БА - заболевание характеризующиеся хроническим воспалением воздухоносных путей, приводящие к гиперактивности в ответ на различные стимулы и повторяющиеся приступами бронхиальной обструкции.

Эпидемиология астмы • Распространенность астмы среди детей и взрослых составляет 10 -15% и 5 -10% соответственно • Несмотря на оптимизацию подходов к ведению больных астмой, смертность от этого заболевания не снижается • Причины повсеместного возрастания болезненности/смертности остаются не установленными

Этиология бронхиальной астмы. 1. Факторы, предрасполагающие к развитию бронхиальной астмы: – Наследственность. – Атопия. – Гиперреактивность бронхов. 2. Причинные факторы: – Бытовые аллергены (домашняя пыль, клещи). – Аллергены животного происхождения. – Грибковые аллергены. – Пыльцевые аллергены. – Пищевые аллергены. – Лекарственные средства. – Вирусы и вакцины. – Химические вещества. 3. Факторы, вызывающие обострения бронхиальной астмы (триггеры): – Контакт с аллергенами. – ОРВИ. – Психические и физические нагрузки. – Изменения метеоситуации. – Экологические воздействия (табачный дым, – запахи, химические вещества и др. ).
Факторы риска, влияющие на развитие и проявления БА Внутренние факторы Внешние факторы Генетические: гены, предрасполагающие к атопии гены, предрасполагающие к бронхиальной гиперреактивности Ожирение Пол Аллергены: аллергены помещений – клещи домашней пыли, шерсть домашних животных (собак, кошек, мышей), аллергены тараканов, грибы, в том числе плесневые и дрожжевые внешние аллергены – пыльца, грибы, в том числе плесневые и дрожжевые Инфекции (главным образом вирусные) Профессиональные сенсибилизаторы Курение табака: пассивное курение активное курение Загрязнение воздуха внутри и снаружи помещений Питание


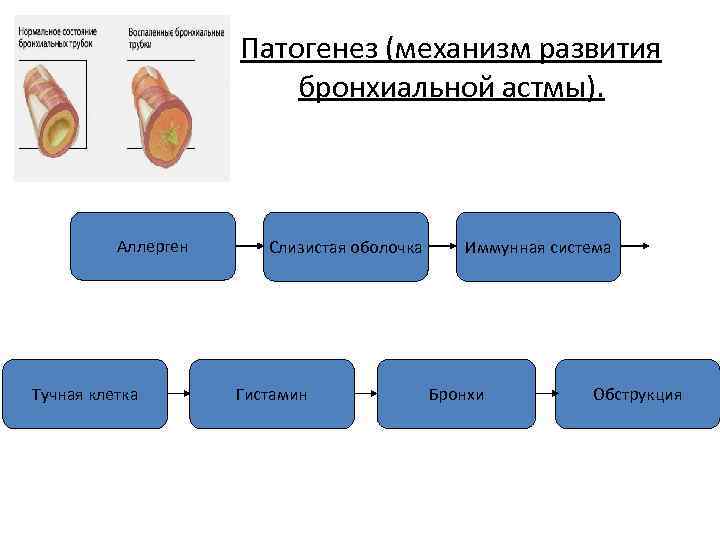
Клетки, участвующие в формировании воспалительного процесса при БА: Первичные эффекторные клетки: тучные клетки (гистамин); макрофаги (цитокины); эпителиальные клетки. Вторичные эффекторные клетки: эозинофилы; Т-лимфоциты; нейтрофилы; тромбоциты.
ПАТОГЕНЕЗ 1. Иммунологические механизмы патогенеза. 2. Роль изменений эндокринной системы в патогенезе бронхиальной астмы. 3. Изменения нервной системы в патогенезе бронхиальной астмы. 4. Роль изменений носоглотки в патогенезе бронхиальной астмы. 5. Роль гастро - эзофагального рефлюкса. 6. Местные клеточные, субклеточные и гуморальные механизмы патогенеза бронхиальной астмы. 15

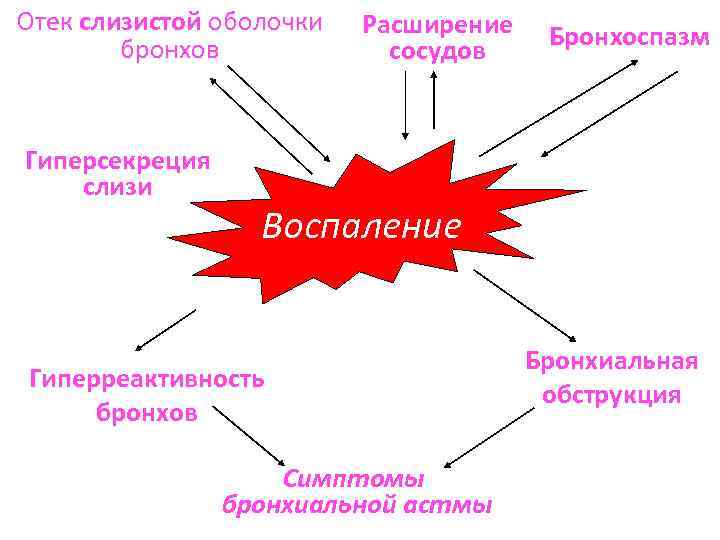
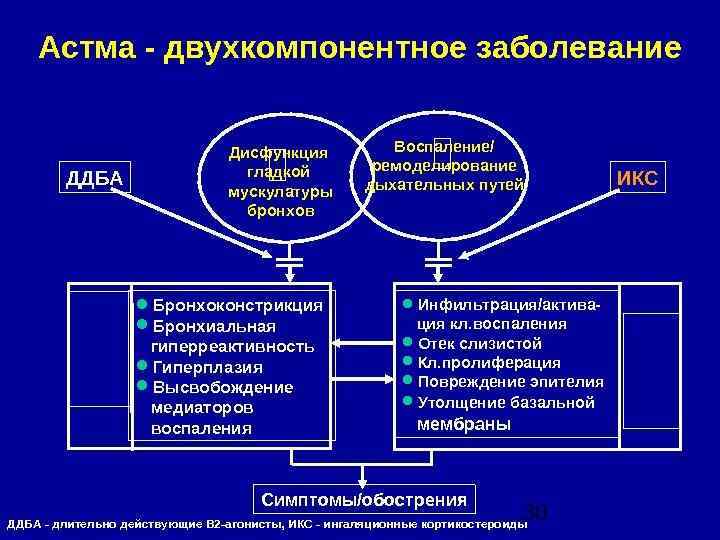
Патогенез Главной чертой БА является воспаление дыхательных путей. Клинические проявления БА возникают эпизодически, при этом воспаление дыхательных путей имеет постоянный, хронический характер. Воспалительный процесс универсальный при разных клинических формах БА – аллергической, неаллергической и аспириновой – и не зависит от возраста больных. Воспаление захватывает все дыхательные пути, включая верхние отделы и полость носа, однако патофизиологические последствия воспалительного процесса проявляются особенно ярко в бронхах среднего калибра. Интересно, что между степенью тяжести БА и интенсивностью воспаления не установлено четкой взаимосвязи.

Важной составляющей патогенеза БА служит бронхиальная гиперреактивность, которая представляет собой характерное функциональное нарушение при БА. Стимул в виде аллергена или другого аэрополлютанта, который безопасен для здорового человека, у больного БА вызывает сужение дыхательных путей, что проявляется бронхоконстрикцией и приступом удушья. Бронхиальная гиперреактивность связана с воспалением в дыхательных путях и может уменьшаться под действием лечения.
Отек слизистой оболочки бронхов Гиперсекреция слизи Расширение сосудов Бронхоспазм Воспаление Гиперреактивность бронхов Симптомы бронхиальной астмы Бронхиальная обструкция
Патогенез (механизм развития бронхиальной астмы). Аллерген Тучная клетка Слизистая оболочка Гистамин Иммунная система Бронхи Обструкция

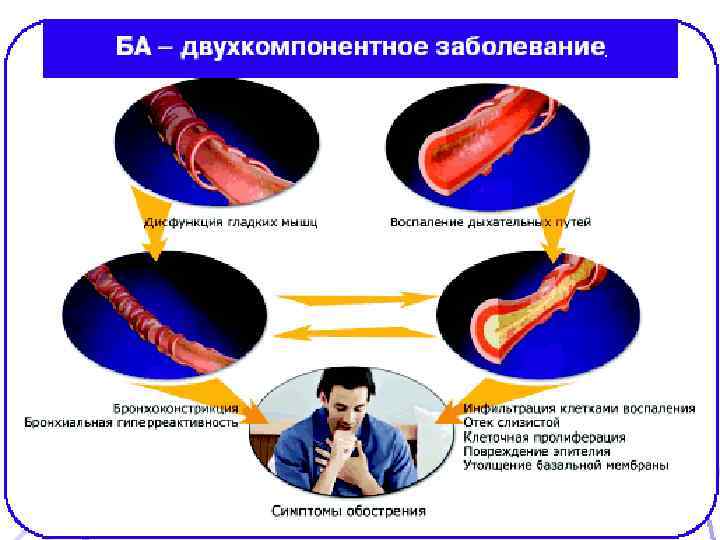
ПАТОГЕНЕЗ ХАРАКТЕР ОБСТРУКТИВНОГО СИНДРОМА 1. Острый бронхоспазм 2. Подострый отек 3. Хроническое образование слизистых пробок (гиперпродукция слизи и густая слизь) 4. Необратимая перестройка бронхиальной стенки (стойкий отек, клеточная инфильтрация, гипертрофия гладкой мускулатуры бронхов, изменение эластических структур, отложение коллагена, десквамация эпителия с обнажением базальной мембраны, неоангиогенез) Обструкция при БА носит генерализованный и преимущественно обратимый характер 20

Формы бронхиальной обструкции: • острый бронхоспазм, • отек стенки бронха (подострый), • хроническая обтурация слизью, • ремоделирование стенки бронха. В норме ОФВ 1 (объем форсированного выдоха за первую секунду) - не менее 75% от ЖЕЛ
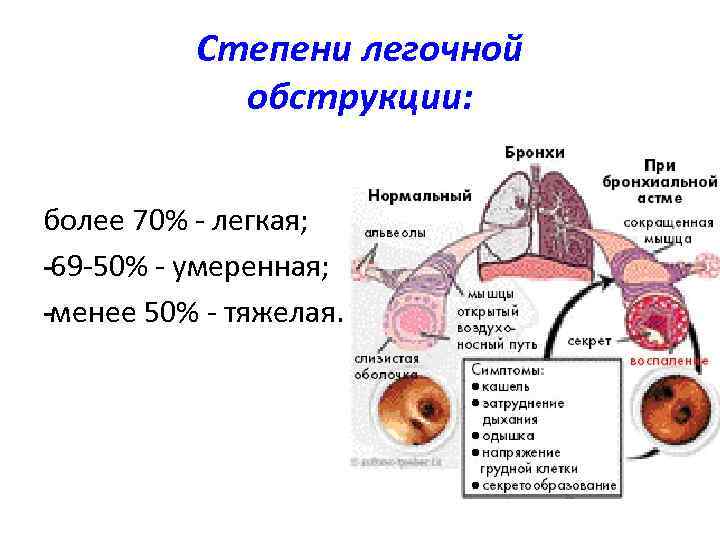
Степени легочной обструкции: более 70% - легкая; 69 -50% - умеренная; менее 50% - тяжелая.

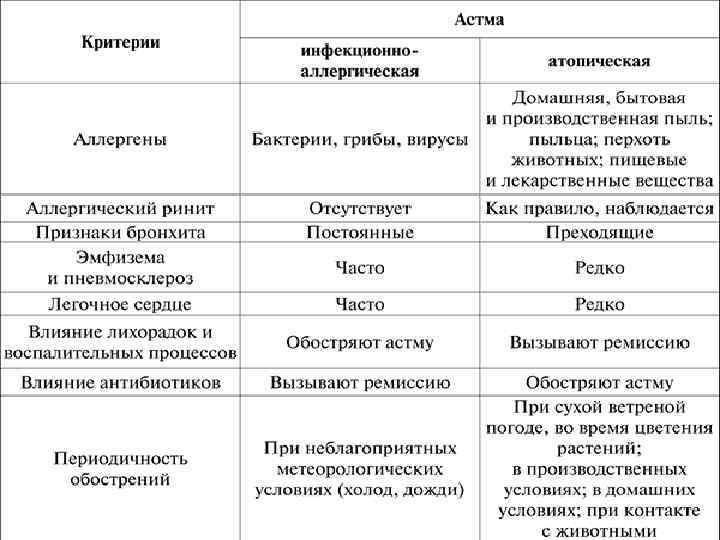
КЛИНИЧЕСКИЕ ФОРМЫ БРОНХИАЛЬНОЙ АСТМЫ В зависимости от факторов, провоцирующих обострание, выделяют следующие клинические формы БА: 1. Экзогенная (атопическая, аллергическая) – провоцируется аллергенами окружающей среды. 2. Эндогенная форма (неатопическая, неаллергическая) – провоцирующий фактор неизвестен. 3. Аспириновая форма – возникает на фоне непереносимости НПВП. 4. Особые формы БА: профессиональная, астма физического усилия, ночная астма, кашлевая астма, которые не являются самостоятельными клиническими формами БА, но их выделение важно для терапии. 24









ФАЗЫ ТЕЧЕНИЯ 1. Обострения 2. Нестабильной ремиссии 3. Стабильной ремиссии (более 2 лет) – чаще у подростков с документально подтвержденным диагнозом.

Фазы течения бронхиальной астмы: Фаза обострения возобновление, учащение и усиление приступов, кашля, одышки, дистантных хрипов, снижение эффективности бронхолитических препаратов. 35

Фазы течения бронхиальной астмы: Фаза нестабильной ремиссии (или затихающего обострения) состояние, при котором признаки дыхательного дискомфорта стали менее выраженными, но еще не достигнута стабильная ремиссия. 36

Фазы течения бронхиальной астмы: Ремиссия бронхиальной астмы диагностируется в тех случаях, когда купированы признаки дыхательного дискомфорта, возможно возникновение единичных приступов удушья или других признаков дыхательного дискомфорта в соответствии с тяжестью течения бронхиальной астмы. 37

Фазы течения бронхиальной астмы: Стойкая ремиссия может быть диагностирована у тех больных, у которых признаков обострения болезни не было более 2 лет. 38

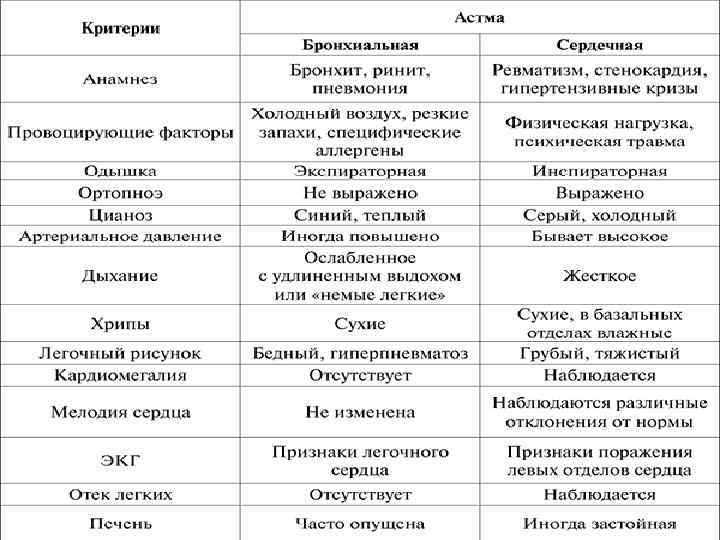
Клиника Основными признаками бронхиальной астмы являются приступы удушья. Приступы удушья делятся на следующие периоды: I. Предвестников II. Приступный III. Послеприступный IV. Межприступный

I. Период предвестников- наступает за несколько минут или сутки до приступа. Период характеризуется: § Беспокойством § Чиханием § Зудом глаз § Слезотечением § Головной болью § Нарушением сна § Сухим кашлем

Приступный период- характеризуется: q Одышкой q Свистящим дыханием q Хрипами q Кожа бледная q Небольшой цианоз q Тахикардия и др. Во время приступа человек принимает сидячие положение и упирается руками о край кровати или кресла. Продолжительность приступа составляет 10 -20 мин. , при длительном течение до нескольких часов.


Проблемы • Периодические приступы удушья • Кашель с небольшим количеством вязкой мокроты • Слабость • Головокружение при ходьбе • Незнание правильного использования ингалятора (в некоторых случаях)

Проблемы Приоритетные потенциальные • Периодические приступы удушья • Незнание правильного использования ингалятора • Приступ БА
Цели Краткосрочные Долгосрочные • Обучить пациента использованию карманного ингалятора • Уменьшить частоту приступов удушья

План сестринских вмешательств План 1. Дать информацию пациенту о заболевании и медицинских вмешательствах 2. Обеспечить комфортное пребывание в стационаре (доступ свежего воздуха, удобное положение в постели) мотивация 1. Обеспечивается право на информацию 2. Обеспечение снижения приступных периодов

План сестринских вмешательств 3. Объяснить пациенту правила использования карманного ингалятора. 4. Обеспечить консультацию специалиста 3. Для быстрого самостоятельного купирования приступа 4. Выявление осложнений заболевания на ранней стадии
План сестринских вмешательств 5. Мониторинг состояния (АД, ЧСС, ЧДД и характеристики дыхания и др. ) 5. Для раннего купирования приступа БА

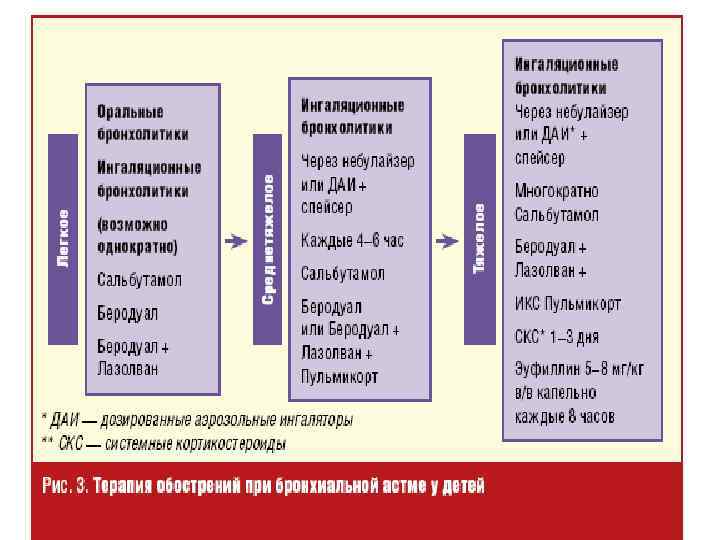
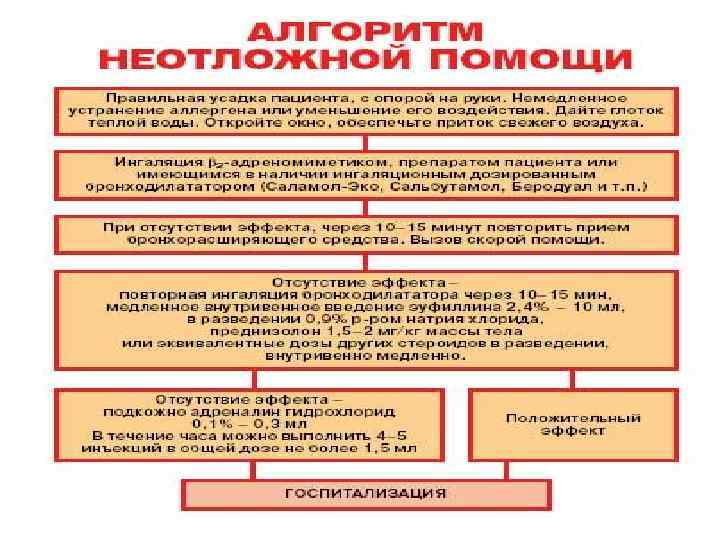
В приступный период • Обеспечить доступ свежего воздуха • Вызвать врача • Организовать 1 -2 дозы сальбутамола для снятия спазма гладкой мускулатуры бронхов • Оксигенотерапия через носовой катетер с использованием 33% этилового спирта • Подготовить к приходу врача эуфиллин 2, 4% 10 мл, адреналин 0, 1%, преднизолон

При постановке диагноза БА необходимо руководствоваться постулатом о том, что: «Все, что сопровождается свистящими хрипами, следует считать астмой до тех пор, пока не будет доказано обратное» (международный консенсус по бронхиальной астме – GINA, 2002).


КРИТЕРИИ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ 1. Приступы пароксизмального удушья /одышки/, кашля и “свистящего” дыхания 2. Наличие БА у кровных родственников 3. Наличие полипоза носа, вазомоторного ринита, признаков респираторной, пищевой или лекарственной аллергии 4. Обратимые обструктивные нарушения функции внешнего дыхания более чем на 25% от исходных после применения адреномиметиков 5. Эозинофилия крови 6. Наличие в мокроте эозинофилов, спиралей Куршмана и кристаллов Шарко Лейдена


Клиника и диагностика бронхиальной астмы: 2. Клиническое обследование • Необходимо помнить, что у некоторых больных даже в период обострения при аускультации хрипы могут не выслушиваться, в то время как с помощью объективных исследований будет зарегистрирована значительная бронхообструкция за счет преобладающего вовлечения в процесс мелких дыхательных путей. • Следует обращать особое внимание на развитие дыхательной мускулатуры, экскурсию нижнего легочного края, состояние межреберных промежутков (при тяжелых формах бронхиальной астмы более вероятно обнаружение физикальных признаков гипервоздушности легочной ткани и признаков утомления дыхательной мускулатуры). 54

Клиника и диагностика бронхиальной астмы: 3. Исследование функции внешнего дыхания Измерение функции внешнего дыхания обеспечивает объективную оценку бронхообструкции, а измерение ее колебаний - непрямую оценку гиперреактивности дыхательных путей. Важным диагностическим критерием является значительное увеличение OФB 1 (более 12%) и ПСВ (более 15%) после ингаляции бета 2 -агонистов короткого действия. 55

Клиника и диагностика бронхиальной астмы: 3. Исследование функции внешнего дыхания Пикфлоуметрия – «золотой стандарт» в диагностике тяжести течения и контроле бронхиальной астмы. Мониторирование астмы с помощью пикфлоуметра дает следующие возможности врачу: 1. определение обратимости бронхиальной обструкции 2. оценка тяжести течения заболевания 3. оценка гиперреактивности бронхов 4. прогнозирование обострений астмы 5. идентификация профессиональной астмы 6. оценка эффективности лечения. Для тяжелой астмы характерны суточные колебания ПСВ более 30%. 56

В настоящее время рекомендуется сравнивать результаты пикфлоуметрии, полученные утром и вечером, не только с должными, но и с наилучшими персональными показателями. 57

• Наилучший для больного показатель ПСВ может быть оценен за 2 3 недельный период, во время которого пациент записывает показатели пикфлоуметрии минимум один раз в день сразу после полудня. • После каждого применения ингаляционного бета агониста для купирования симптомов должно быть произведено дополнительное измерение. • Наилучшие персональные показатели обычно достигаются при измерении сразу после полудня после максимального объема терапии, стабилизировавшей состояние пациента. • Периодически наилучший персональный показатель следует переоценивать, учитывая прогрессирование заболевания у детей и взрослых и рост детей. 58

Клиника и диагностика бронхиальной астмы: 4. Оценка аллергологического статуса • Наиболее часто используются скарификационные, внутрикожные и уколочные (прик-тест) тесты. Однако в ряде случаев кожные тесты приводят к ложнонегативным или ложнопозитивным результатам. Поэтому часто проводится исследование специфических Ig. E антител в сыворотке крови. • Эозинофилия крови и мокроты также свидетельствуют об аллергическом процессе. 59

Клиника и диагностика бронхиальной астмы: 5. С • • • целью дифференциальной диагностики проводят: Рентгенографию легких (для исключения объемных процессов в легких, поражения плевры, буллезных изменений, интерстициального фиброза и тд. ). Компьютерную томографию легких при подозрении на пороки развития легких, констриктивный бронхиолит, интерстициальный фиброз легких, уточнения объемных и буллезных изменений. ЭКГ (для исключения поражения миокарда). Клинический анализ крови (для выявления недиагностированной анемии, обнаружения грубых отклонений, а также выявления эозинофилии). Общий анализ мокроты (ВК, грибы, атипичные клетки). В некоторых случаях с целью дифференциальной диагностики необходимо проведение биопсии легких. 60

ОБЩИЕ ПОЛОЖЕНИЯ: 1. Лечение больных БА является комплексным, оно включает медикаментозное и немедикаментозное лечение с соблюдением противоаллергического режима. 2. Больным тяжелой БА требуется составление индивидуальной программы лечения. 3. Обязательное выявление причинного фактора и, по возможности, его устранение: прекращение курения, контроль за триггерами, выявление причиннозначимых аллергенов, профилактика инфекций, санация придаточных пазух носа, нормализация сна, борьба с рефлюксом и др. ; определение фенотипа болезни. 61

ОБЩИЕ ПОЛОЖЕНИЯ: 4. Оценка и повышение сотрудничества между врачом и пациентом (комплайнс). В числе прочего следует оценить удобство использования средств доставки, правильность техники ингаляции, выполнение больным предписаний врача, эффективность препаратов, степень доверия врачу 5. Широкое внедрение пикфлоуметрии для оценки бронхиальной проходимости в домашних условиях и распознавание ранних признаков обострения. Пикфлоуметрия - метод контроля за течением БА и профилактики обострений 62





ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ 67

1. Воздействие на внешний причиннозначимый фактор (этиологическая терапия) 1. 1. Элиминационные мероприятия 1. 2. Противобактериальное, противовирусное и противогрибковое лечение при наличии доказанного инфекционного воспаления 2. Воздействие на механизмы воспаления (патогенетическая терапия) 2. 1. Глюкокортикоидные гормоны 2. 2. Стабилизаторы мембран клеток (кромогликат натрия, недокромил натрия, кетотифен, задитен) 2. 3. Антимедиаторные средства (антигистаминные, антилейкотриеновые препараты) 68

3. Бронхолитические средства 3. 1. Адреномиметики 3. 2. Холинолитики 3. 3. Теофиллины 3. 4. Муколитики 3. 5. Антагонисты кальция 4. Общеукрепляющая терапия (витамины, микроэлементы) 5. Немедикаментозная терапия (специфическая иммунная терапия, иглорефлексотерапия, психотерапия, баротерапия, лечебная физкультура, физиотерапия и др. ) 6. Обучение больных, развитие партнерства с врачом при лечении бронхиальной астмы 69

ЭЛИМИНАЦИОННАЯ ТЕРАПИЯ (1) 1. Элиминационная терапия проводится с целью удаления из окружения больного аллергенов, вызывающих аллергические реакции. 2. Она является важным и обязательным видом лечения, способным уменьшить частоту обострений БА и выраженность клинических симптомов, снизить потребность больных в лекарственных препаратах. 3. Это лечение должно быть использовано у всех больных и не имеет противопоказаний и побочных действий 70

ЭЛИМИНАЦИОННАЯ ТЕРАПИЯ (2) Элиминационная терапия должна предусматривать мероприятия в отношении: 1. бытовой сенсибилизации более всего связанной с аллергией к клещам; 2. сенсибилизацией к аллергенам животных; 3. сенсибилизацией к пыльцевой аллергии; 4. инсектной аллергии 5. аллергических реакциях на укусы насекомых 6. грибковой сенсибилизации 7. пищевой аллергии 8. лекарственной аллергии. 71

АНТИБАКТЕРИАЛЬНАЯ, ПРОТИВОВИРУСНАЯ ТЕРАПИЯ Назначение антимикробных средств больным бронхиальной астмой показано в следующих клинических ситуациях: 1. при обострении инфекционно-зависимой бронхиальной астмы, развившейся на фоне острой пневмонии, обострении хронического гнойного бронхита; 2. при наличии активных очагов инфекции в ЛОР органах; 3. больным гормонозависимой астмой, осложненной грибковым поражением дыхательных путей. 72

ГЛЮКОКОРТИКОИДНЫЕ ГОРМОНЫ 1. Глюкокортикоидные гормоны в виде инъекций (гидрокортизон, дексаметазон, преднизолон и др. ) применяются для купирования обострений бронхиальной астмы. 2. Для приема через рот глюкокортикоидные гормоны (преднизолон, берликорт, метилпреднизолон, дексаметазон, триамцинолон) назначаются в тех случаях, когда другие лечебные воздействия оказываются недостаточно эффективными. 73

ГЛЮКОКОРТИКОИДНЫЕ ГОРМОНЫ 3. Наиболее широко применяются ингаляционные глюкокортикоиды: беклометазон дипропионат (бекотид, бекломет), триамцинолон ацетонид, будесонид (пульмикорт), флютиказон пропионат и др 74

ОСОБЕННОСТИ ПРИМЕНЕНИЯ ИНГАЛЯЦИОННЫХ СТЕРОИДОВ 75

1. Начинать лечение этими средствами нужно с дозы, соответствующей тяжести течения астмы с последующим ее постепенным снижением до минимально необходимой. 2. Несмотря на быструю положительную динамику клинических симптомов, улучшение показателей бронхиальной проходимости и гиперреактивности бронхов происходит более медленно. Обычно для достижения стойкого эффекта терапии требуется не менее 3 мес. , после чего доза препарата может быть изменена. 3. Лечение ингаляционными стероидами должно быть длительным (не менее 3 мес. ) и регулярным. Их отмена сопровождается ухудшением течения астмы. 76

4. Комбинация пролонгированных β 2 адреномиметиков, антилейкотриеновых препаратов или теофиллинов длительного действия с ингаляционными стероидами по эффективности превосходит увеличение дозы последних. 5. Применение ингаляционных стероидов позволяет уменьшить дозу таблетированных глюкокортикоидов. Следует помнить, что клинический эффект отчетливо проявляется на 7 -10 -й день использования ингаляционных глюкокортикоидов. При их одновременном применении с таблетированными препаратами дозу последних можно начинать снижать не ранее этого срока. 77

6. Кратность приема ингаляционных глюкокортикоидов при стабильном течении астмы 2 раза в день. При появлении признаков обострения, препараты применяются 4 раза в сутки. 78

Меры профилактики возможных побочных эффектов при лечении высокими дозами ингаляционных стероидов 1. Использование минимально необходимой дозы ингаляционных стероидов. 2. Использование спейсеров (например, оптимайзера). 3. Правильная техника ингаляции (препарат не должен попадать в глаза) 4. Полоскание рта после приема стероидов. 5. Назначение витамина D 3 и кальция. 6. Нормализация физической активности, отказ от вредных привычек. 7. Обучение пациентов. 79

СТАБИЛИЗАТОРЫ МЕМБРАН КЛЕТОК кромогликат натрия (интал), недокромил натрия (тайлед) Особенности лечебного действия кромогликата натрия 1. Профилактическое действие. 2. Полный терапевтический эффект наступает через 1014 дней систематического применения. 3. Необходимо ингалировать как минимум 4 раза вдень. 4. Возможно применение в течение 3 -4 месяцев и более. 5. За 10 -15 мин до ингаляции интала провести ингаляцию адреномиметика 80

АНТИЛЕЙКОТРИЕНОВЫЕ ПРЕПАРАТЫ зафирлукаст (аколат), монтелукаст и др. Особенности лечебного действия 1. Сочетание бронхолитического и противовоспалительного действий. 2. Способность предупреждать раннюю и позднюю астматическую реакцию, бронхоспазм, вызываемый физической нагрузкой, холодным воздухом, аспирином. 3. Усиление действия стероидов. 4. Возможность лечения астмы и ринита. 5. Прием через рот 1 -2 раза в день. 81


АГОНИСТЫ β 2 АДРЕНОРЕЦЕПТОРОВ (β 2 АДРЕНОМИМЕТИКИ) По длительности действия их разделяют на 2 группы. 1. К препаратам короткого действия относят сальбутамол, тербуталин, фенотерол 2. К препаратам длительного действия - салметерол, формотерол. 3. Продолжительность бронхоспазмолитического эффекта ЛС короткого действия составляет примерно 4— 6 ч, а длительного — 12 ч. 83



Применение агонистов β 2 -рецепторов может сопровождаться развитием толерантности к их бронхоспазмолитическому эффекту, возникновением тремора, тахикардии, гипокалиемии, гипергликемии. 86

СПАЗМОЛИТИКИ МИОТРОПНОГО ДЕЙСТВИЯ Из спазмолитиков миотропного действия свое значение сохранили: 1. теофиллин и препараты теофиллина длительного действия (теодур, теодар, дурофиллин ретард и др. ) 2. а также эуфиллин. представляющий собой смесь теофиллина и этилендиамина 87


М ХОЛИНОБЛОКАТОРЫ Все М-холиноблокаторы 1. атропин, 2. ипратропия бромид (атровент), 3. окситропия бромид используемые в настоящее время для ослабления бронхоспазма, отличает неизбирательность в действии на разные М-холинорецепторы. 89

АЛЬТЕРНАТИВНЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА Основная цель назначения таких препаратов — уменьшить дозы ГКС, назначаемых внутрь или парентерально. 1. В перечень входят метотрексат, циклоспорин, ингаляционный фуросемид, препараты золота. 2. К сожалению, эти ЛС самостоятельной роли при БА не играют, а связанные с их использованием осложнения зачастую превосходят таковые ГКС. 3. Следовательно, указанные ЛС можно применять только при наличии твердой уверенности в необходимости их привлечения к лекарственной терапии БА. 90






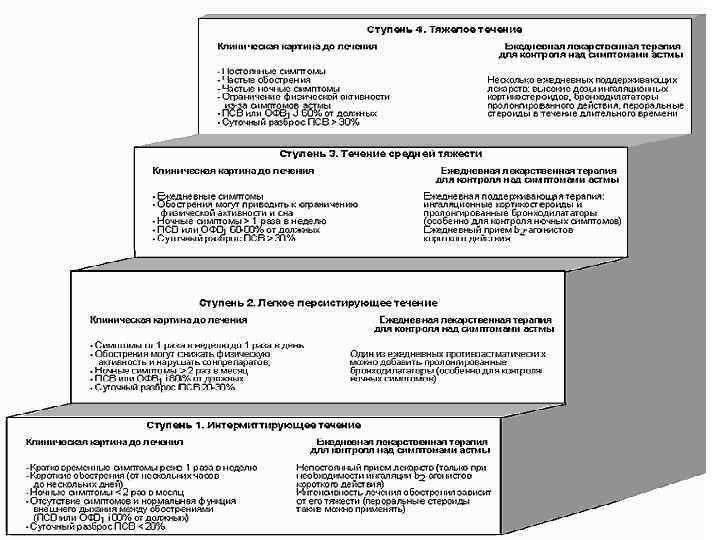
Базисное лечение больных БА (ступенчатый подход) 98

Ступенчатый подход терапии бронхиальной астмы Цель этого подхода состоит в достижении контроля астмы с применением наименьшего количества препаратов: 1. количество и частота приема лекарств увеличиваются (ступень вверх), если течение астмы ухудшается, и 2. уменьшаются (ступень вниз), если течение астмы хорошо контролируется. 99

ВЫБОР ОБЪЕМА ТЕРАПИИ СКЛАДЫВАЕТСЯ ИЗ ТРЕХ ПРОСТЫХ ПОЛОЖЕНИЙ: 1. После достижения стойкого контроля над заболеванием объем терапии может быть уменьшен на 1 «шаг» . 2. При достижении неполного контроля объем терапии или увеличивается, или (на усмотрение врача) остается на прежнем уровне. 3. Если контроль над БА не достигнут, то объем терапии должен быть увеличен на 1 «шаг» . 100

В ОТНОШЕНИИ СНИЖЕНИЯ ОБЪЕМА ТЕРАПИИ GINA 2006 ПРЕДУСМАТРИВАЕТ: 1. У больных, получающих только ИГКС (средние и высокие дозы), дозу препарата можно снижать на 50% каждые 3 мес. 2. Если у больных, получающих низкие дозы ИГКС, было достигнуто контролируемое течение заболевания, можно перейти на прием этих препаратов 1 раз в день. 3. Из числа применяющихся в нашей стране ИГКС возможность назначения 1 раз в сутки была доказана только для Будесонида. 101

4. Снижение объема терапии у больных, получающих ИГКС и длительно действующие β 2 агонисты: доза ИГКС снижается на 50%, а доза β 2 агониста длительного действия остается прежней. В последующем, при сохранении контроля над БА, можно перейти на низкую дозу ИГКС и отменить. 5. Наконец, базисную терапию можно полностью отменить, если больной получает минимальную дозу препарата и в течение года отмечает стабильное состояние. 102



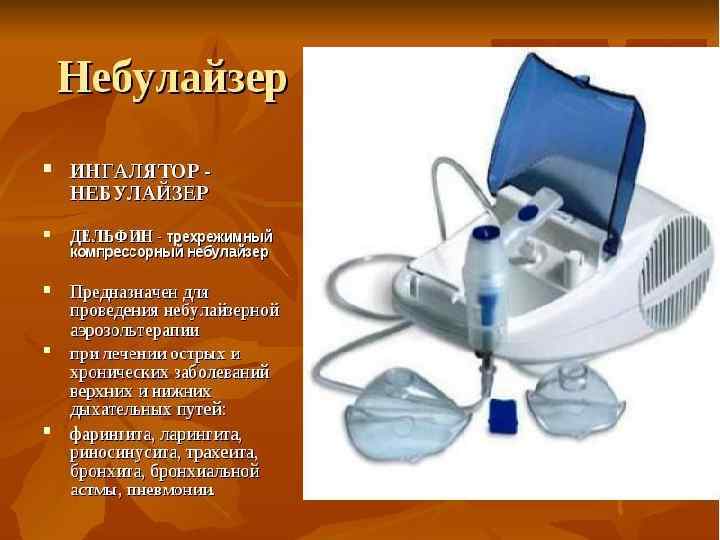
ТИПЫ ИНГАЛЯЦИОННЫХ СИСТЕМ ДОСТАВКИ ЛЕКАРСТВ 1. дозированные аэрозольные ингаляторы (ДАИ), 2. порошковые ингаляторы (ПИ) 3. небулайзеры. 108

ТИПЫ ИНГАЛЯЦИОННЫХ СИСТЕМ ДОСТАВКИ ЛЕКАРСТВ Различают 2 основных типа небулайзеров: 1. Ультразвуковые, в которых распыление достигается высокочастотной вибрацией пьезоэлектрических кристаллов. Большая часть образующихся в них частиц имеет крупные размеры и оседает в проксимальных дыхательных путях. 109

ТИПЫ ИНГАЛЯЦИОННЫХ СИСТЕМ ДОСТАВКИ ЛЕКАРСТВ Преимущества небулайзерной терапии 1. Возможность ингаляции высоких доз лекарственных средств. 2. Небольшая фракция препаратов, откладывающаяся в полости рта. 3. Простота техники ингаляции. 4. Отсутствие необходимости координации вдоха и ингаляции. 5. Отсутствие пропеллентов, раздражающих дыхательные пути. 6. Возможность включения в контур кислорода и искусственной вентиляции легких 110

ТИПЫ ИНГАЛЯЦИОННЫХ СИСТЕМ ДОСТАВКИ ЛЕКАРСТВ 2. Струйные, в которых генерация аэрозоля осуществляется сжатым воздухом или кислородом. Образующиеся капельки имеют размеры (1 -5 мкм), оптимальные для проникновения в дистальные бронхи и альвеолы. Объем жидкости, рекомендуемой для распыления в большинстве небулайзеров, составляет 3 -4 мл. В необходимых случаях для его достижения к лекарственному препарату можно добавить физиологический раствор. Скорость подачи газа в небулайзерах составляет 6 -10 л/мин, время распыления — 5 -10 мин. 111

III. Нетрадиционные методы лечения q акупунктура; q гомеопатия; q йога; q ионизаторы; q спелеотерапия; q метод Бутейко; q и др.




Организация школ здоровья «АСТМА»

В основу астма-школы заложены следующие концептуальные положения: • здоровье пациента может быть восстановлено только при обеспечении здорового образа жизни, создании соответствующей окружающей обстановки, элиминации причинозначимых аллергенов; • психологическая реабилитация должно предшествовать физической; • необходимы знания основ фармакотерапии и самоконтроля; • семья - главный этап реабилитации больного.

Основные темы астма-школы: • Что такое бронхиальная астма • Причины возникновения бронхиальной астмы и значение аллергологической диагностики, экология жилища • Роль активного и пассивного курения; • Значение здорового образа жизни; • Организация эллиминационных мероприятий и гипоаллергенных диет; • Принципы лекарственной терапии и оказание доврачебной помощи в период обострения;

Основные темы астма-школы: • Необходимость противовоспалительной терапии нестероидными и стероидными средствами; • Контроль функции дыхания (пикфлоуметрия); • Немедикаментозные методы лечения бронхиальной астмы; • Вопросы профилактики; • Прививки больным с астмой; • Правовые аспекты.

Спасибо за внимание! 122
Бронхиальная астма.ppt