БА Нижневарт2012.ppt
- Количество слайдов: 48

Бронхиальная астма у детей Доктор мед. наук, профессор кафедры педиатрии ФПК и ППС Н. В. Минаева, 2012
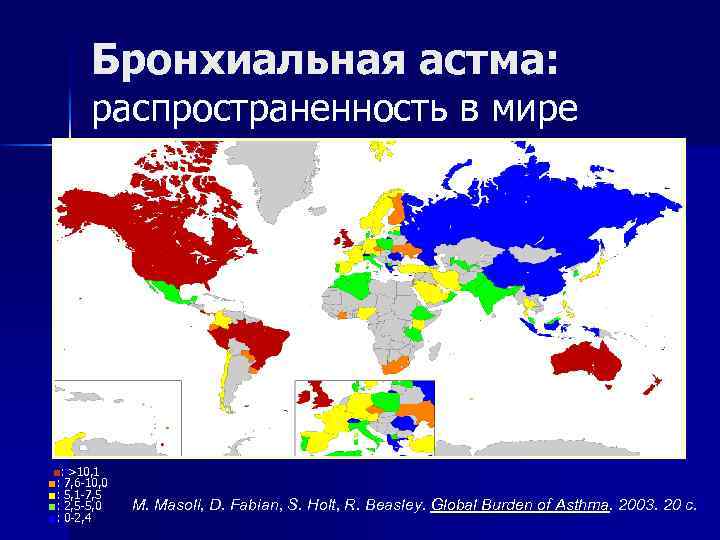
Бронхиальная астма: распространенность в мире ■: >10, 1 ■: 7, 6 -10, 0 ■: 5, 1 -7, 5 ■: 2, 5 -5, 0 ■: 0 -2, 4 M. Masoli, D. Fabian, S. Holt, R. Beasley. Global Burden of Asthma. 2003. 20 с.
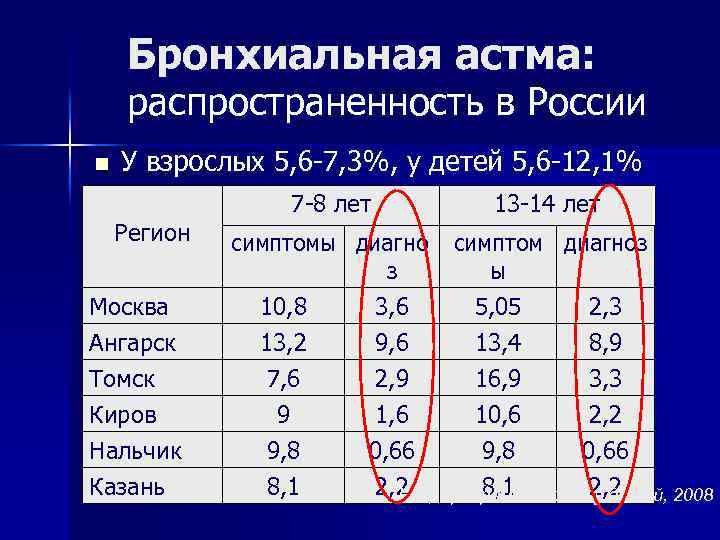
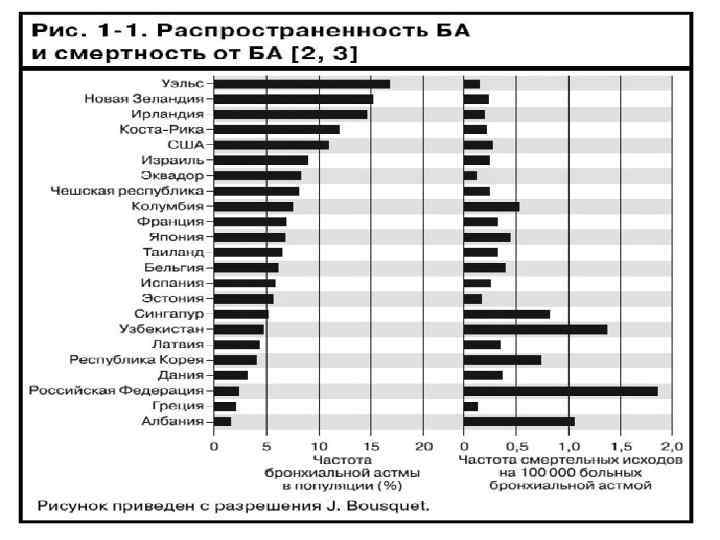
Бронхиальная астма: распространенность в России n У взрослых 5, 6 -7, 3%, у детей 5, 6 -12, 1% Регион 7 -8 лет 13 -14 лет симптомы диагно з симптом диагноз ы Москва Ангарск Томск Киров Нальчик 10, 8 13, 2 7, 6 9 9, 8 3, 6 9, 6 2, 9 1, 6 0, 66 5, 05 13, 4 16, 9 10, 6 9, 8 2, 3 8, 9 3, 3 2, 2 0, 66 Казань 8, 1 2, 2 Нац. программа по БА у детей, 2008

n n n GINA – «Глобальная инициатива по бронхиальной астме» , 1993 Национальная программа «БА у детей. Стратегия лечения и профилактика» , 1997 GINA 2 – Глобальная стратегия лечения и профилактики БА – 2002, 2006 Научно-практическая программа «БА у детей: диагностика, лечение и профилактика» , 2004 Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика» (второе издание) – 2006 Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика» (третье издание) – 2008

2009 2011

Новое в национальной (российской) программе 2006, 2008 n n n Включены данные по эпидемиологии БА в России (распространенность, смертность, возрастная эволюция) Внесены новые данные по факторам риска и механизмам развития Детализированы подходы к базисной ступенчатой терапии, тактике при достижении контроля заболевания, лечении БА на фоне ОРЗ

Потенциальные факторы риска возникновения бронхиальной астмы (GINA 2002, Нац. прогр. 2008) Внутренние факторы n Внешние факторы n - которые способствуют развитию БА у предрасположенных - которые провоцируют обострения бронхиальной астмы или являются причиной сохранения симптомов

Внутренние факторы риска генетическая предрасположенность n атопия n гиперреактивность бронхов n пол n расовая / этническая принадлежность n

Внешние факторы n n n домашние аллергены (пыль, животные, тараканы, грибки) внешние аллергены (пыльца, грибки) профессиональные аллергены курение (активное и пассивное) воздушные поллютанты респираторные инфекции паразитарные инфекции социально-экономический статус число членов семьи диета и лекарства ожирение другие

n Бронхиальная астма – хроническое аллергическое заболевание, характеризующееся повторными эпизодами обструкции бронхов, патогенетическую основу которого составляет иммунное воспаление дыхательных путей и гиперреактивность бронхов.

n Нарушение бронхиальной проходимости проявляется одышкой, свистящими хрипами в легких, нередко слышимыми на расстоянии, кашлем, чувством стеснения в груди. Возникающая обструкция обратима под действием проводимого лечения, либо спонтанно.

Отсутствует корреляция между клиническими проявлениями и морфологическими изменениями. Даже при легкой астме могут быть значимые морфологические изменения бронхов любого калибра. Это объясняет необходимость базисного противорецидивного лечения, направленного на уменьшение аллергического воспаления (кромоны, ИГКС).

Фазы патогенеза: 1. Иммунологическая 2. Патохимическая 3. Патофизиологическая

Иммунологическая фаза: n n Причинно-значимые аллергены взаимодействуют с фиксированными на тучных клетках и базофилах специфическими Ig. E. Это приводит к активации данных клеток и секреции медиаторов и цитокинов (2 фаза). При неаллергической БА – нет увеличения Ig. E, всегда отрицательные кожные пробы. Патохимическая фаза (выделение факторов воспаления) провоцируется другими причинами (нарушение метаболизма арахидоновой кислоты при аспириновой астме и т. п. ).

Патохимическая фаза: n n Тучные клетки активируются и высвобождают гистамин, простогландины, лейкотриены, цитокины (ИЛ-4, ИЛ-5, ФНО-ά). Это приводит к аллергическому воспалению. В его реализации так же участвуют альвеолярные макрофаги, Т-лимфоциты, эозинофилы и нейтрофилы, инфильтрирующие слизистую бронхов. Каждая из этих клеток способна высвобождать свои цитокины, участвующие в аллергическом воспалении
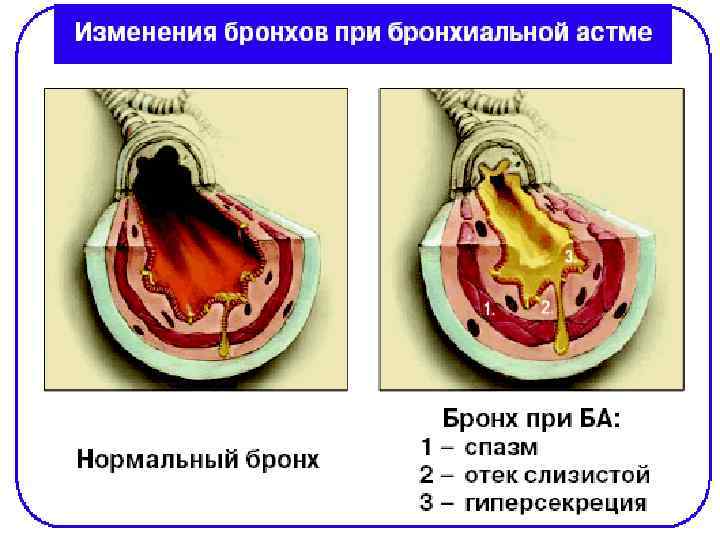

Патофизиологическая фаза: бронхоспазм n гиперсекреция n отек n n ремоделирование (перестройка) стенки бронха

Ремоделирование (перестройка) стенки бронха: слущивание эпителия, n гиперплазия бокаловидных клеток, n повышение сосудистой проницаемости, n гипертрофия гладкой мускулатуры, n утолщение базальной мембраны за счет отложения в ней коллагена и др. n


2 фазы аллергической реакции: n n Ранняя (острая) фаза – наступает в течение 12 -20 минут после контакта с причинным аллергеном и длится 30 -40 минут Поздняя фаза – через 6 -8 и более часов (приток провоспалительных клеток в легкие с развитием аллергического воспаления) состояние ухудшается, симптомы усиливаются

Классификация БА нозологическая (МКБ-10) J 45 Астма J 45. 0 Астма с преобладанием аллергического компонента J 45. 1 Неаллергическая астма J 45. 8 Смешанная астма J 45. 9 Астма неуточненная J 46 Астматический статус
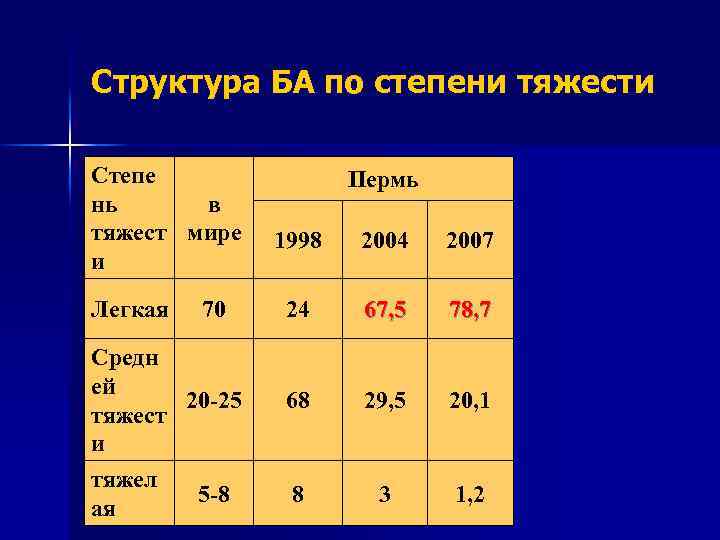
Структура БА по степени тяжести Степе нь в тяжест мире и Легкая 70 Средн ей 20 -25 тяжест и тяжел 5 -8 ая Пермь 1998 2004 2007 24 67, 5 78, 7 68 29, 5 20, 1 8 3 1, 2

Клиническая классификация бронхиальной астмы По тяжести: - легкая интермиттирующая персистирующая - средней тяжести - тяжелая

(Продолжение) По периоду: - обострение (острый приступ или затяжное - астматическое состояние) - ремиссия (полная или неполная) Осложнения бронхиальной астмы: - ателектаз легких - медиастинальная и подкожная эмфизема - спонтанный пневмоторакс - эмфизема легких - легочное сердце

Пример диагноза: n Бронхиальная астма аллергическая, средней тяжести, период медикаментозной ремиссии n Бронхиальная астма неаллергическая, тяжелая, обострение, неосложненная

Легкая интермиттирующая астма n n n Частота симптомов затрудненного дыхания менее 1 раза в неделю Эпизодические, кратковременные приступы, исчезают спонтанно или после однократного приема бронхолитика Ночные приступы отсутствуют ОФВ 1 и ПСВ – 80% и более Суточные колебания бронхиальной проходимости - не более 20% Характеристика периодов ремиссии – симптомы отсутствуют, показатели ФВД в норме

Легкая персистирующая астма n n n Частота приступов менее 1 раза в день Эпизодические приступы, исчезают спонтанно или после однократного приема бронхолитика короткого действия Ночные приступы отсутствуют или редки ОФВ 1 и ПСВ 80% и более Суточные колебания бронхиальной проходимости - не более 20% Характеристика периодов ремиссии – симптомы отсутствуют, показатели ФВД в норме

Астма средней тяжести n n n n Частота приступов более 1 раза в неделю Приступы средней тяжести, протекают с отчетливым нарушением ФВД, требуют обязательного назначения бронхолитиков, по показаниям - ГКС Ночные приступы регулярно Ограничена переносимость физических нагрузок ОФВ 1 и ПСВ – 60 -80% Суточные колебания бронхиальной проходимости - 20 -30% Неполная клинико-функциональная ремиссия

Астма тяжелая n n n n Приступы несколько раз в неделю или ежедневно Тяжелые приступы или астматические состояния Ночные приступы ежедневно с нарушением сна Значительно снижена переносимость физических нагрузок ОФВ 1 и ПСВ – менее 60% Суточные колебания бронхиальной проходимости более 30% Неполная клинико-функциональная ремиссия (есть ДН) Приступы купируются бронхолитиками в сочетании с кортикостероидами

Наличие у больного хотя бы одного клинического критерия более высокой категории позволяет отнести его к этой категории. n Обязательно учитывать объем проводимого лечения. Возможна медикаментозная ремиссия, когда удовлетворительное состояние отмечается только на фоне постоянного приема препаратов. n

БА в раннем возрасте: Более 3 эпизодов обструкции n Атопические заболевания в семье n Атопический дерматит у ребенка В этом случае ставится диагноз БА до тех пор, пока не доказана другая причина n (Зайцева О. В. , Москва, 2004)

Педиатру: эпизоды БОС должны быть документированы Указать в медицинских документах: n характер одышки - инспираторная , экспираторная или смешанная; n частоту дыхания; n участие вспомогательной мускулатуры; n есть ли клинический ответ на бронхолитики; n обращать внимание на БОС без подъема температуры, без интоксикации

Проблемы ранней БА У детей до 5 лет диагноз БА основывается на анамнезе и клинических данных n Особенности клиники (преобладает отек и гиперсекреция, клиника нарастает постепенно, медленный или неполный ответ на бронхолитики) n Трудно оценить аллергостатус и ФВД n Ограниченный выбор препаратов для лечения и средств их доставки Есть опасность гипердиагностики (? ) n

Особенности БА у подростков n недооценка тяжести состояния n игнорирование рекомендаций n роль эмоционального состояния n нежелание принимать лекарства n диссоциация клиники и физикальных данных n социальные причины

Возрастная эволюция БА у детей (Нац. программа 2006, 2008) БА «исчезает» у 30 -50% детей к пубертатному возрасту, но вновь возникает во взрослом возрасте (GINA). Не выздоровление, а длительная ремиссия с последующим обострением! n Прогноз лучше у мальчиков n Учитывать концепцию атопического марша. Своевременный контроль и адекватная систематическая терапия улучшают прогноз n

Смертность (Нац. программа 2006, 2008) За последних 10 лет случаи смерти детей от БА (по офиц. данным) выросли с единичных до десятков в год (Балаболкин, 2002), достригают 1 -3% при тяжелой БА 80% смертей приходится на возраст 11 -16 лет Непосредственная причина – асфиктический синдром при внезапном, катастрофически развивающемся приступе Летальные исходы в России за 2002: 751 пациент (в момент астматич. статуса)

Все случаи смерти от БА в Москве в период 2000 -2004 года зарегистрированы у детей в возрасте 10 -15 лет. От легкой, средней тяжести и тяжелой БА с одинаковой частотой n Проблемный возраст – «не хотят лечиться» n

Смертность г. Пермь 2010 - 1 случай n Ребенок 3 лет Диагноз: Сочетанная ОРВИ (РС+парагрипп). Бронхиальная астма, астматический статус. Острая эмфизема. Первый БОС в 1 год 10 мес… В протоколе вскрытия: выраженные атрофические и склеропластические процессы на уровне бронхов. Слизь с эозинофилами в просвете n

Особенности клиники в зависимости от характера сенсибилизации n n - Пылевая – круглогодично, приступы чаще в домашней обстановке, чаще ночью; эффект элиминации; часто сопровождается круглогодичным аллергическим ринитом Грибковая – круглогодично (Penicillium, Aspergillus, Mucor); с марта до первых заморозков (Cladosporium, Alternaria); эпизодически при употреблении в пищу грибов, кисломолочных продуктов, сыра, некоторых лекарств (антибиотики пенициллинового ряда)

(Продолжение) n Пыльцевая – сезонная; ухудшение в сухую, ветреную погоду; аллергия на ряд продуктов (яблоки, орехи, березовый сок) или (хлеб, изделия из муки, подсолнечное масло, халва) n Пищевая – часто сочетается с аллергодерматозом и аллергическим поражением ЖКТ

Диагностика n Анамнез: наследственность по аллергии, предрасполагающие факторы, заболевания с типичными симптомами, одышка после физической нагрузки и др. Проведенное обследование и лечение, его эффективность

Вопросы к больному, позволяющие заподозрить бронхиальную астму n n n Бывают ли у пациента приступы свистящих хрипов? Бывает ли у пациента мучительный кашель по ночам? Бывают ли свистящие хрипы или кашель после физической нагрузки? Бывают ли свистящие хрипы или стеснение в груди или кашель в результате воздействия аллергена или поллютанта? «Спускается ли в грудь» или продолжается более 10 дней простуда? Наступает ли облегчение в результате противоастматического лечения?

n n Клиническая диагностика: обязательно описывать в амбулаторной карте имеющиеся типичные симптомы (экспираторный характер одышки, отсутствие локальности хрипов и т. п. ) Эозинофилия крови (норма – 300 -450 в мкл), слизистых, мокроты имеет вспомогательное значение

Диагностика. Определение ФВД n n n Спирография (кривая «поток-объем» ) проба с бронхолитиком, положительна при увеличении ОФВ 1 на 12% и более через 15 мин после ингаляции 1 -2 доз бронхолитика тест с физической нагрузкой (положительный результат при уменьшении функциональных показателей на 15% и более). пикфлоуметрия – определение ПОС выдоха и ее суточного разброса Определение сопротивления дыхательных путей с 2 -х лет

Диагностика. Аллергологический статус n n n общий Ig. E; кожные пробы только в ремиссию, после санации очагов инфекции; современная серологическая диагностика (ИФА, хемилюминисцентный метод и др. ) для выявления специфических Ig. E и Ig. G 4 Сопоставлять с клиникой. Перед диагностикой отменить на 48 часов антигистаминные старого поколения, на 5 -7 дней антигистаминные 2 -3 поколения

По алгоритмам диагностики и лечения среди обязательных исследований: n n n биохимический анализ крови (билирубин, АЛС, АСТ, мочевина, глюкоза), бактериологическое исследование мокроты на флору и чувствительность к антибиотикам, рентгенография органов грудной клетки, ЭКГ консультация отоларинголога, аллерголога, пульмонолога

Дифференциальный диагноз n n n n n Дисфункция голосовых связок (псевдоастма) Муковисцидоз Синдром первичной цилиарной дискинезии Пороки развития бронхов, сердца Пороки развития сосудов, вызывающие сужение просвета дыхательных путей Бронхолегочная дисплазия Трахео-и бронхомаляция Рецид. бронхиолит, обструктивный бронхит Парзитарные заболевания (аскаридоз, токсокароз)
БА Нижневарт2012.ppt