BA_lektsia_studenty.ppt
- Количество слайдов: 82

Бронхиальная астма у детей

Аллергические заболевания у детей по распространенности занимают первое место среди всех неинфекционных заболеваний детского возраста

«Бронхиальная астма – безжалостная болезнь, заставляющая человека дышать в четверть дыхания говорить в четверть голоса, ходить в четверть шага, думать в четверть мысли и только задыхаться в полную силу без четвертей» К. Паустовский

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • Астма – тяжелое дыхание, дыхание открытым ртом Гиппокр ат IV век до н. э.

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • Женщины более подвержены астме • Мужчины чаще умирают от нее • Дети чаще всего выздоравливают Аретей I век н. э.

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • Астма - судорогоподобное расстройство деятельности легких • Связана с непроходимостью бронхов • Надо сделать слизь, которая забивает бронхи – жидкой Гален II век н. э.

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • 1850 г Герхард: приступы астмы могут быть спровоцированы: • химическими испарениями • сильными запахами • изменениями температуры • изменениями влажности воздуха

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • 1864 г Х. Солтер: причиной приступов астмы может стать перхоть животных

ИСТОРИЯ ИЗУЧЕНИЯ АСТМЫ • 1900 Астма и сенная лихорадка тесно cвязанные между собой заболевания

Атопия как системная аллергическая реакция • У одного больного нередко отмечается сочетание нескольких атопических заболеваний • Успешное лечение одного атопического заболевания сопровождается улучшением течения другой болезни
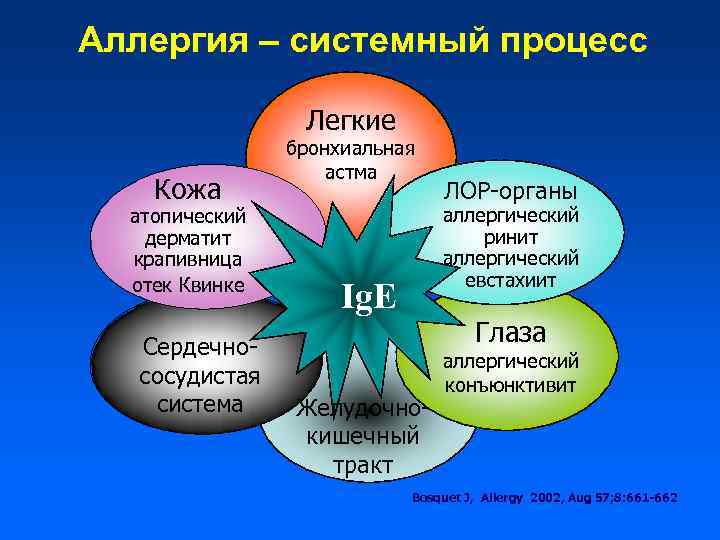
Аллергия – системный процесс Легкие Кожа атопический дерматит крапивница отек Квинке Сердечнососудистая система бронхиальная астма ЛОР-органы аллергический ринит аллергический евстахиит Ig. E Глаза Желудочнокишечный тракт аллергический конъюнктивит Bosquet J, Allergy 2002, Aug 57; 8: 661 -662
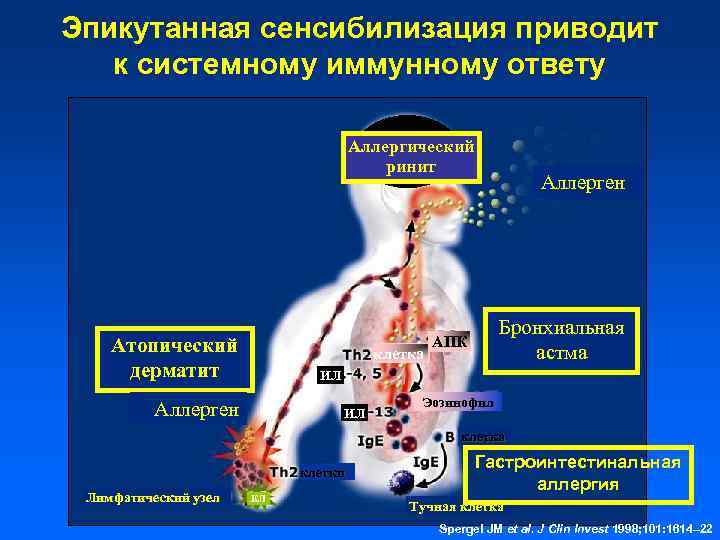
Эпикутанная сенсибилизация приводит к системному иммунному ответу Аллергический ринит Атопический дерматит клетка Аллерген Бронхиальная астма АПК ИЛ Аллерген ИЛ Эозинофил клетка клетки Лимфатический узел КЛ Гастроинтестинальная аллергия Тучная клетка Spergel JM et al. J Clin Invest 1998; 101: 1614– 22
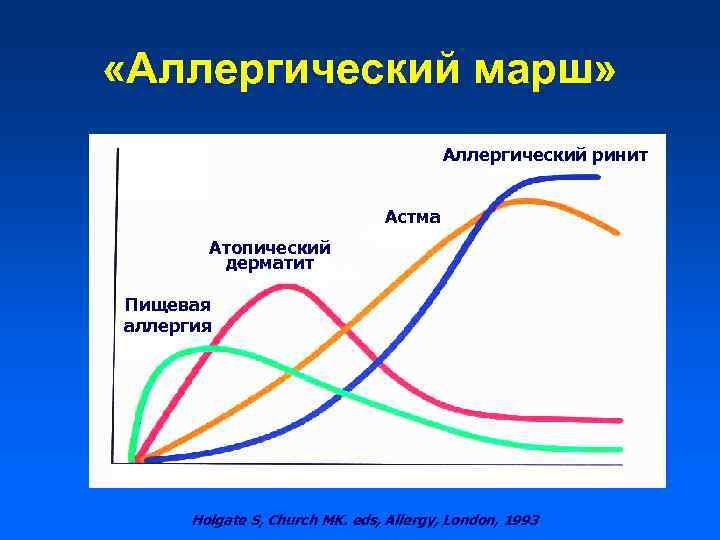
«Аллергический марш» Аллергический ринит Астма Атопический дерматит Пищевая аллергия Holgate S, Church MK. eds, Allergy, London, 1993

Эпидемиология БА • Частота среди всего населения 4 – 8% (до 30% в Австралии) • Частота у детей от 5% до 15% • в структуре БА 20% приходится на тяжелые формы заболевания

Бронхиальная астма – заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и характеризующееся приступами затрудненного дыхания в результате распространенной бронхиальной обструкции.

Бронхиальная обструкция обусловлена: • бронхоспазмом • гиперсекрецией слизи • отеком стенки бронхов Обратимая обструкция • ремоделированием стенки бронхов необратимая

Этиология Ведущим фактором формирования БА является сенсибилизация организма (чаще – поливалентная)

Причинные (сенсибилизирующие) факторы - аллергены • Бытовые • Пыльцевые • Эпидермальные • • Пищевые аллергены Грибковые Лекарственные Бактериальные





Факторы, способствующие возникновению БА ( усугубляющие действие причинных факторов) - поллютанты • • Табачный дым Выхлопные газы двигателей Искусственное вскармливание Недоношенность

Факторы, способствующие развитию обострения БА триггеры: • Вирусные респираторные инфекции • Физическая и психоэмоциональная нагрузка • Изменение метеоситуации • Экологические воздействия (ксенобиотики, табачный дым, резкие запахи и др)

БА является мультифакториальным заболеванием, при котором генетическая предрасположенность реализуется при воздействии факторов внешней среды.

Наследуется не аллергия, а предрасположенность к аллергии! 25% 35% 60%

Наследственность Наследуются, как минимум, три группы признаков: • уровень специфического Ig. E, • уровень общего Ig. E, • наличие бронхиальной гиперреактивности
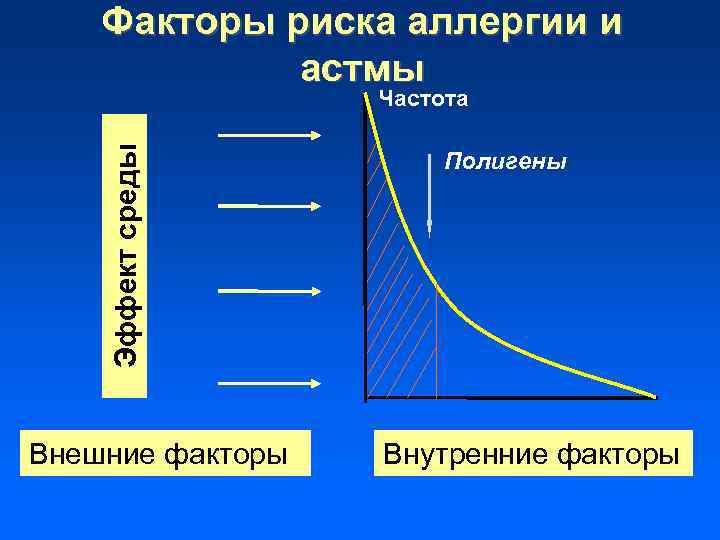
Факторы риска аллергии и астмы Эффект среды Частота Внешние факторы Полигены Внутренние факторы

Патогенез Аллергическое воспаление бронхов у 95% детей с БА обусловлено атопией, в основе которой лежат Ig. E зависимые реакции

Классификация реакций гиперчувствительности (Gell P. , Coombs R. , 1964 г. ) • I тип – гиперчувствительность немедленного типа (атопия) • I I тип – цитотоксическое повреждение • I I I тип – болезни иммунных комплексов • IV тип – гиперчувствительность замедленного типа
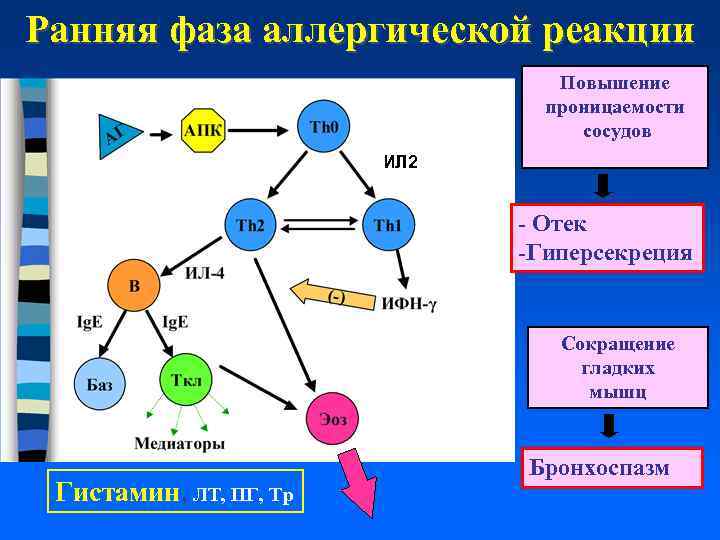
Ранняя фаза аллергической реакции Повышение проницаемости сосудов ИЛ 2 - Отек -Гиперсекреция Сокращение гладких мышц Гистамин, ЛТ, ПГ, Тр Бронхоспазм
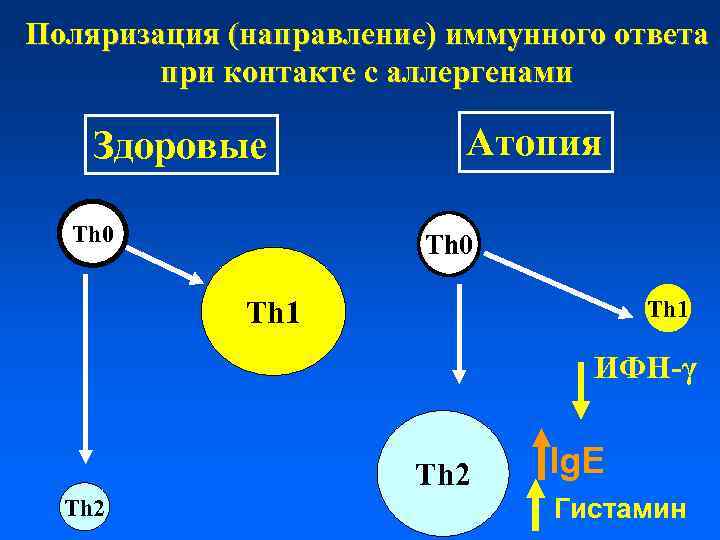
Поляризация (направление) иммунного ответа при контакте с аллергенами Здоровые Th 0 Атопия Th 0 Th 1 ИФН-γ Th 2 Ig. E Гистамин
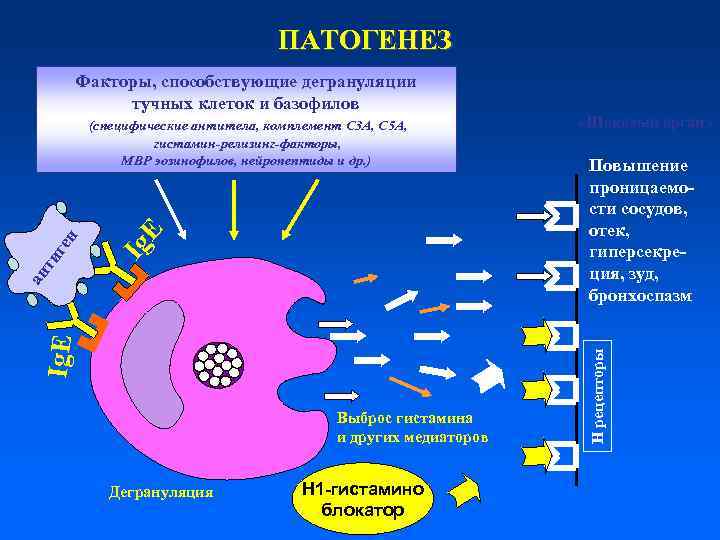
ПАТОГЕНЕЗ Факторы, способствующие дегрануляции тучных клеток и базофилов Выброс гистамина и других медиаторов Дегрануляция Н 1 -гистамино блокатор «Шоковый орган» Повышение проницаемости сосудов, отек, гиперсекреция, зуд, бронхоспазм Н рецепторы E Ig Ig. E ан ти ге н (специфические антитела, комплемент С 3 А, С 5 А, гистамин-релизинг-факторы, МВР эозинофилов, нейропептиды и др. )
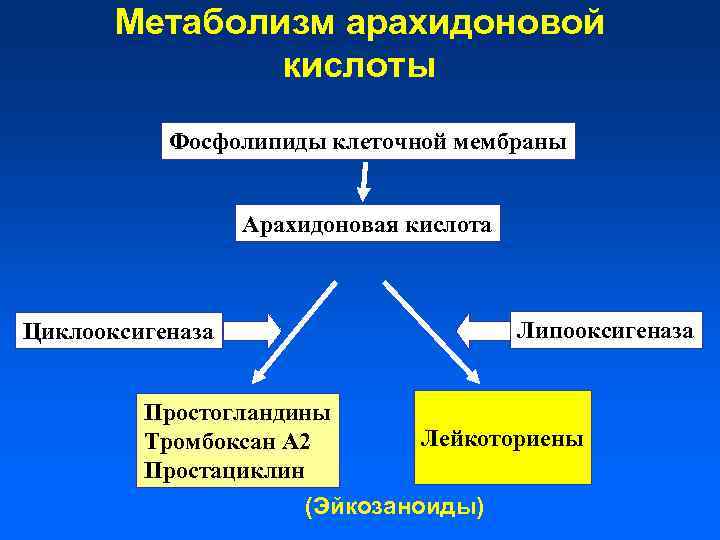
Метаболизм арахидоновой кислоты Фосфолипиды клеточной мембраны Арахидоновая кислота Липооксигеназа Циклооксигеназа Простогландины Тромбоксан А 2 Простациклин Лейкоториены (Эйкозаноиды)

Патогенез • Ключевая роль в развитии БА и АД принадлежит реакциям I типа (Ig. Е зависимым, атопия) и, редко, реакциям IV типа • Иммунный тип реагирования ребенка изменяется в сторону увеличения Т-хелперов 2 типа (Th 2). • Это приводит к гиперпродукции общего Ig. E (у 7080% детей), специфических Ig. E-антител и развитию аллергического воспаления

Ранняя фаза аллергической реакции • Бронхоспазм • Гиперсекреция вязкой слизи • Отек
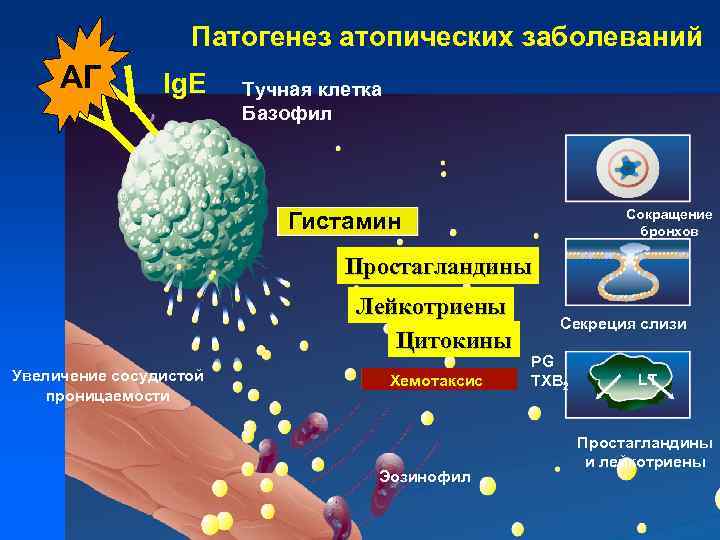
Патогенез атопических заболеваний АГ Ig. E Тучная клетка Базофил Сокращение бронхов Гистамин Простагландины Лейкотриены Цитокины Увеличение сосудистой проницаемости Хемотаксис Эозинофил Секреция слизи PG TXB 2 LT Простагландины и лейкотриены

Поздняя фаза аллергической реакции • Воспаление • Гиперреактивность • Альтерация (повреждение) тканей
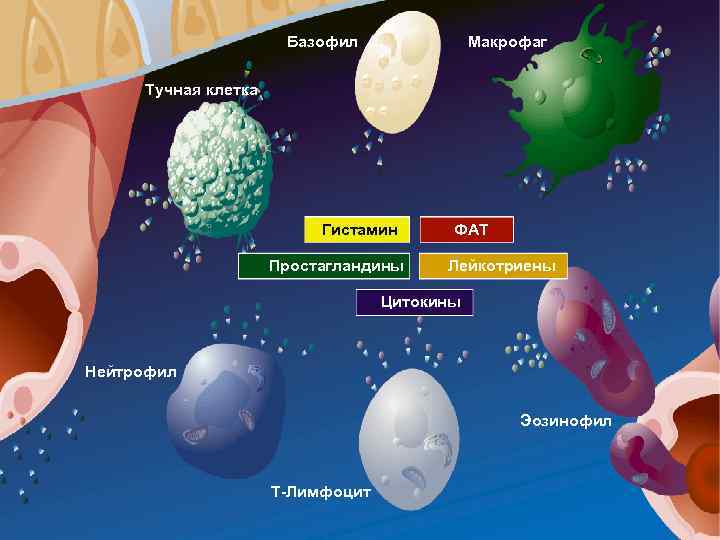
Базофил Макрофаг Тучная клетка Гистамин Простагландины ФАТ Лейкотриены Цитокины Нейтрофил Эозинофил Т-Лимфоцит

Патогенез Гиперреактивность бронхов - повышенная чувствительность дыхательных путей к стимулам, индифферентным для здоровых лиц. Ø Специфическая (иммунологическая) БГР Ø Неспецифическа БГР
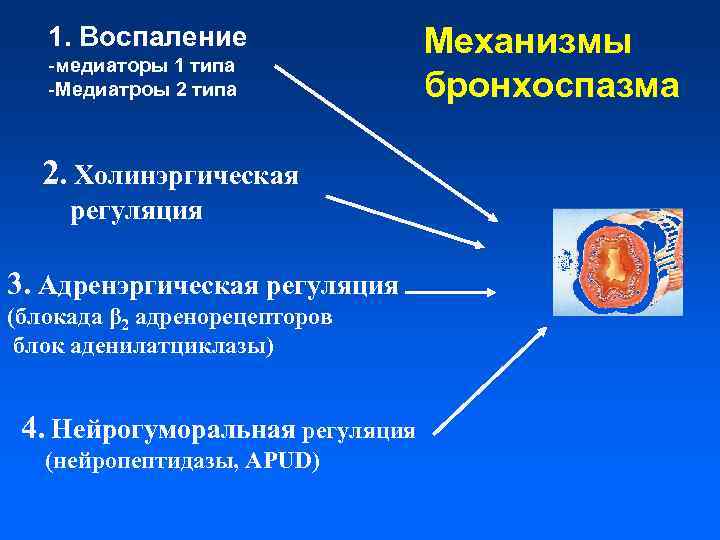
1. Воспаление -медиаторы 1 типа -Медиатроы 2 типа 2. Холинэргическая регуляция 3. Адренэргическая регуляция (блокада β 2 адренорецепторов блок аденилатциклазы) 4. Нейрогуморальная регуляция (нейропептидазы, APUD) Механизмы бронхоспазма
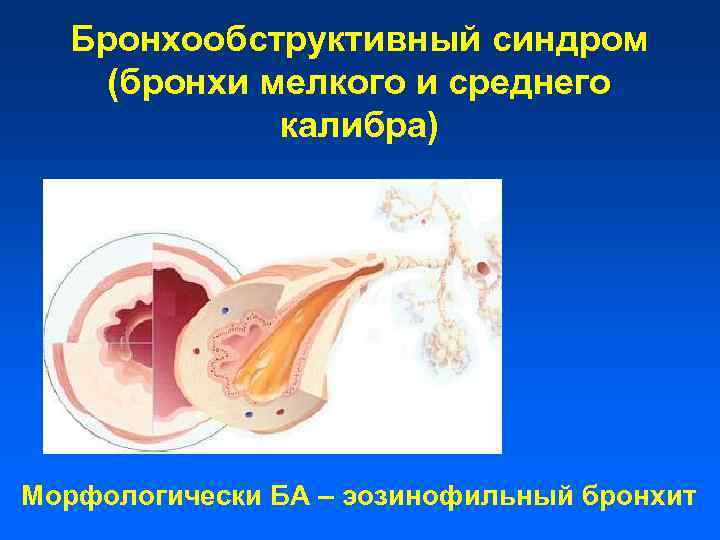
Бронхообструктивный синдром (бронхи мелкого и среднего калибра) Морфологически БА – эозинофильный бронхит

Европейская классификация БА (EAACI, 2001) • Атопическая - ассоциированная с Ig. E - не ассоциированная с Ig. E • Неатопическая

Классификация БА • Форма БА (атопическая, неатопическая) • Степень тяжести болезни ü легкая интермиттирующая ü легкая персистирующая ü средней тяжести ü тяжелая

Классификация БА • Период (обострение, ремиссия) • Тяжесть приступа (легкий, средней тяжести, тяжелый, астматическое состояние) • Осложнения (эмфизема легких, пневмосклероз ателектаз, пневмоторакс и др. )
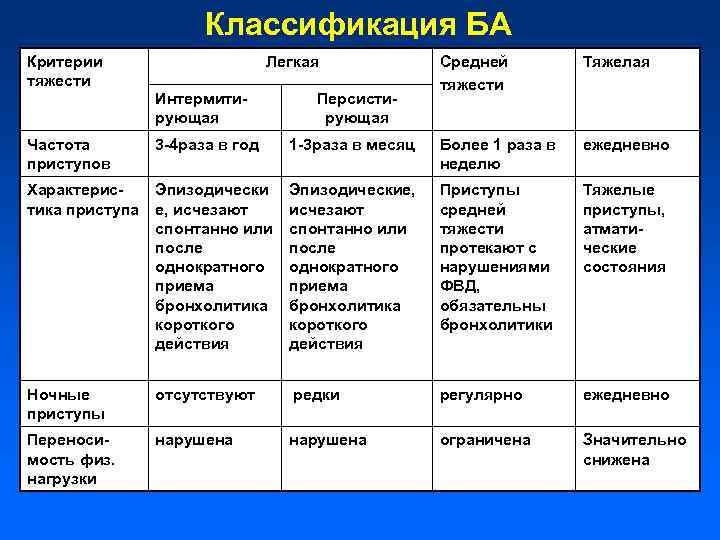
Классификация БА Критерии тяжести Средней тяжести Тяжелая 1 -3 раза в месяц Более 1 раза в неделю ежедневно Характерис. Эпизодически тика приступа е, исчезают спонтанно или после однократного приема бронхолитика короткого действия Эпизодические, исчезают спонтанно или после однократного приема бронхолитика короткого действия Приступы средней тяжести протекают с нарушениями ФВД, обязательны бронхолитики Тяжелые приступы, атматические состояния Ночные приступы отсутствуют редки регулярно ежедневно Переносимость физ. нагрузки нарушена ограничена Значительно снижена Частота приступов Легкая Интермитирующая 3 -4 раза в год Персистирующая
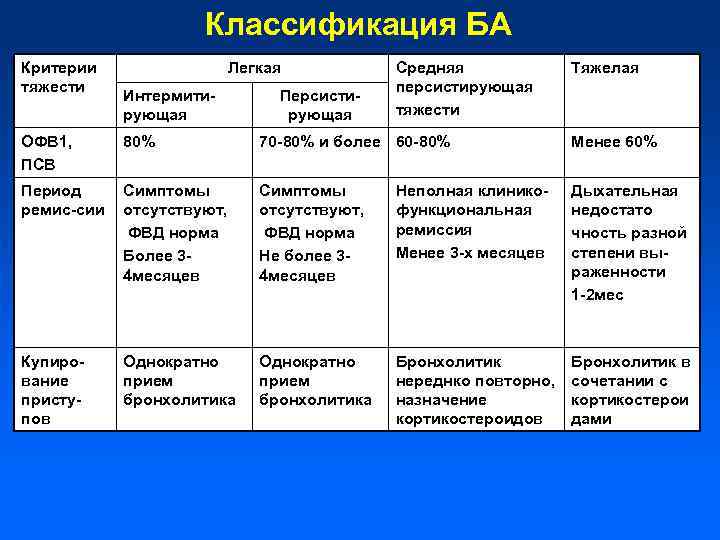
Классификация БА Критерии тяжести Легкая Интермитирующая Персистирующая Средняя персистирующая тяжести Тяжелая ОФВ 1, ПСВ 80% 70 -80% и более 60 -80% Менее 60% Период ремис-сии Симптомы отсутствуют, ФВД норма Более 34 месяцев Симптомы отсутствуют, ФВД норма Не более 34 месяцев Неполная клиникофункциональная ремиссия Менее 3 -х месяцев Дыхательная недостато чность разной степени выраженности 1 -2 мес Купирование приступов Однократно прием бронхолитика Бронхолитик нереднко повторно, назначение кортикостероидов Бронхолитик в сочетании с кортикостерои дами

Критерии тяжести течения БА • • Частота приступов Тяжесть и длительность приступов Ночные приступы Показатели ФВД Длительность ремиссии Купирование приступов Базисная терапия
Клиника БА • • • Свистящее дыхание Кашель Затрудненный выдох Удушье Свистящие хрипы при аускультации • Разнокалиберные влажные хрипы • Развитие одышки, сухого кашля, свистящего дыхания, заложенности в груди без признаков простудного заболевания, чаще в ночное время
Особенности клинического течения БА у детей первого года жизни Ø «Влажная» астма: разнокалиберные влажные хрипы, гиперпродукция секрета Ø Преобладание отека над бронхоспазмом Ø Меньшая острота, но большая продолжительность приступа Ø Связь с респираторной вирусной инфекцией

Диагностика БА • Анамнез • Клинические симптомы • Аллергологическое обследование • Обследование на наличие инфекций, провоцирующих бронхообструкцию • Функциональные показатели внешнего дыхания (ФВД)
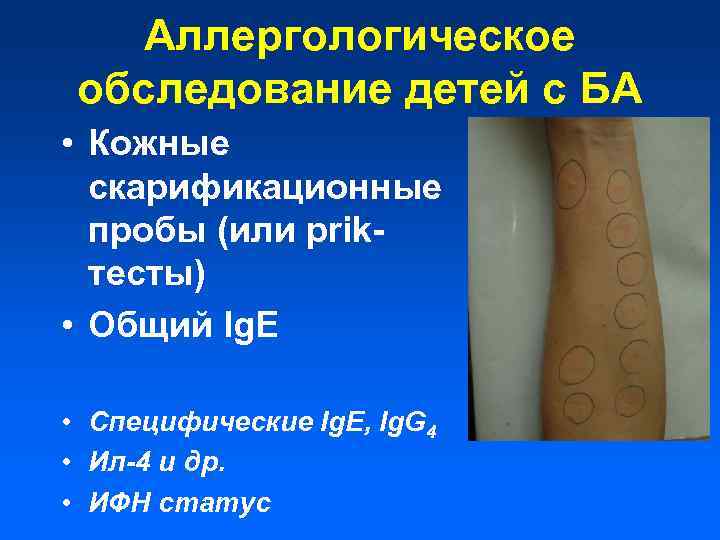
Аллергологическое обследование детей с БА • Кожные скарификационные пробы (или prikтесты) • Общий Ig. E • Специфические Ig. E, Ig. G 4 • Ил-4 и др. • ИФН статус

Обследование на наличие инфекций, провоцирующих бронхообструкцию Инфекции: • Хламидийная • Микоплазменная • Цитомегаловирусн ая • Герпетическая • Пневмоцистная • Гельминтозы Вид обследования: • Выявление возбудителя (культуральное, вирусологическое) • ПЦР • Серологическое (Ig M, Ig. G, Ig A)

Показатели функции внешнего дыхания (у детей старше 6 лет!) • В период обострения • В период ремиссии • Проба с бронхолитиком • Проба на гиперреактивность

Функции внешнего дыхания • ОФВ 1 (FEV 1) - объем форсированного выдоха за первую секунду • ПСВ (PEF) – максимальная (пиковая) скорость выдоха • ФЖЕЛ (FVC) – форсированная жизненная емкость легких • Индекс Тиффно – ОФВ 1/ФЖЕЛ в % • МОС 25 -75 (MEF) – скоростные показатели потока форсированного выдоха кривой «поток-объем»
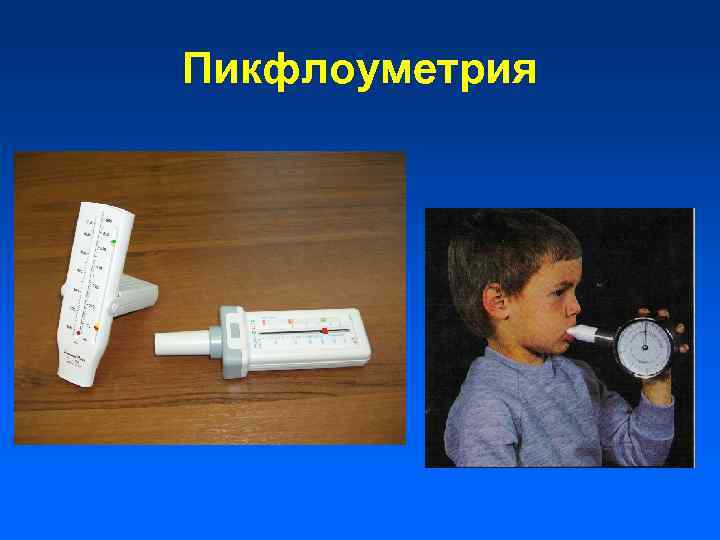
Пикфлоуметрия
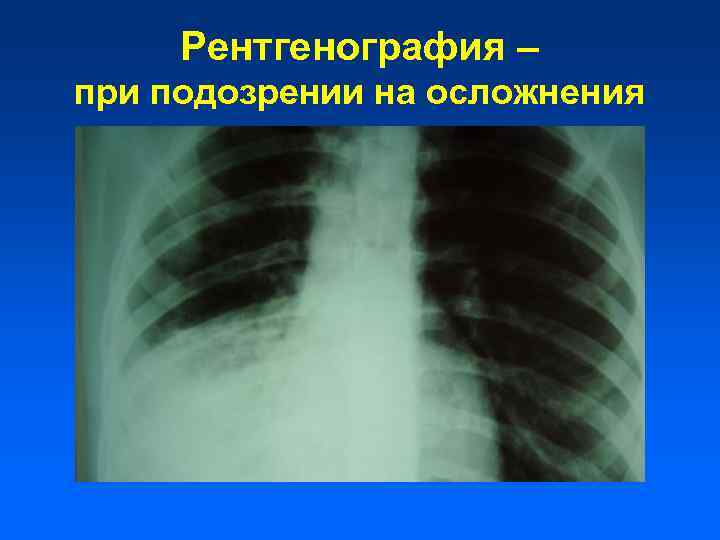
Рентгенография – при подозрении на осложнения
Бронхоскопия
Бронхиальная астма у детей раннего возраста • Более 3 -х эпизодов свистящего дыхания • Наличие атопических заболеваний в семье • Атопический дерматит • у ребенка

Дифференциальный диагноз БА • Обструктивныхй бронхит • Латентное течение хронического бронхолегочного заболевания (муковисцидоз, пороки развития и пр. ) • Инородное тело бронхов • Гельминтозы • Бронхопульмональная дисплазия

Лечение БА • • • Элиминационные мероприятия Противовоспалительная терапия Бронхолитическая терапия Муколитическая терапия Специфическая иммунотерапия (АСИТ) Профилактика респираторных инфекций • Немедикаментозные методы лечения • Обучение пациентов

Спейсер и дозированный ингалятор


Небулайзеры

Лечение БА • Базисная (контролирующая) терапия (профилактика развития приступа) • Терапия приступа

Противовоспалительные препараты (базисная терапия) • Стабилизаторы клеточных мембран (кромогликат и недокромил натрия: Интал. Тайлед) • Глюкокортикостероиды (ингаляционные, системные) • Пролонгированные бронхолитики (β 2 агонисты, метилксантины) • Антилейкотриеновые (Сингуляр, Аколат)

Ингаляционные кортикостероиды • Флунисолид (Ингакорт) • Триамцинолон • Беклометазон (Бекотид) 500 -750 -1250 мкг 400 -800 -1200 мкг 200 -400 -600 мкг • Будесонид (Пульмикорт) 125 -250 -500 мкг • Флутиказон (Фликсотид) 125 -250 -500 мкг

Пролонгированные β 2 агонисты • Сальметерол (Серевент) • Формотерол (Форадил, Оксис) • Кленбутерол Пролонгированные метилксантины • Теопек • Теотард Комбинированные препараты (ИГКС + пролонг β 2 агонист) • Симбикорт: будесонид +формотерол • Серетид: фликсотид + серевент
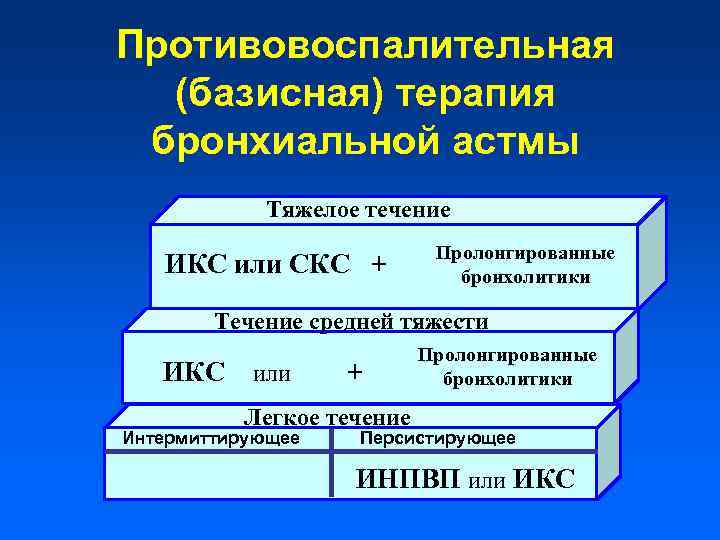
Противовоспалительная (базисная) терапия бронхиальной астмы Тяжелое течение ИКС или СКС + Пролонгированные бронхолитики Течение средней тяжести ИКС или + Пролонгированные бронхолитики Легкое течение Интермиттирующее Персистирующее ИНПВП или ИКС

Базисная (контролирующая) терапия 1. ступень: не проводится 2. ступень: кромоны, низкие дозы и. ГКС, антилейкотриеновые 3. ступень: низкие-средние дозы и. ГКС + 2 -ДД, теофиллины, антилейкотриеновые 4. ступень: высокие дозы и. ГКС+ 2 -ДД теофиллины, антилейкотриеновые, пероральные ГКС

Базисная (контролирующая) терапия • Ступень вниз: если течение БА удается контролировать не менее 3 месяцев, можно постепенно уменьшать интенсивность терапии • Все ступени: добавление ингаляционных β 2 – агонистов короткого действия должно осуществляться с частотой, необходимой для облегчения симптомов, но не > 34 раз/день

Особенности терапии БА у детей раннего возраста 1. Возрастные ограничения назначения лекарственных средств (β 2 -ДД, комбинированные препараты и др. ) 2. Необходимость специальных методов доставки лекарственного средства: • • Не требующего значительного усилия при вдохе Простого (без синхронизации вдоха) У детей старше 2 лет - без маски (уменьшает дозу препарата) Небольшого по размеру

Бронхолитическая терапия • β 2 -адреномиметики (агонисты) (сальбутамол, фенотерол) • β 1 и β 2 адреномиметики (Астмопент) • М-холинолитики (Атровент) • Комбинированные препараты (беродуал) • Ингибиторы фосфодиэстераз (метилксантины) (эуфиллин, теофиллин)

Эуфиллин (5 -8 до 18 мг/кг сут) • Побочное действие: головная боль, тахикардия, тремор, рвота, судороги • Быстрая инфузия: нарушение ритма сердца, артериальная гипотония, смерть. • ОРВИ и а/б макролиды увеличивают концентрацию в крови • Обязательный мониторинг • Не вводить в/м! • Не вводить детям, получающим пролонгированные метилксантины!

Алгоритм терапии тяжелого приступа БА Ш агонисты короткого действия β 2 (сальбутамол, беродуал) через небулайзер 1 -2 дозы, через 20 мин повторить 3 -х кратно Ш ГКС (Пульмикорт) ингаляционно 250500 мкг однократно Ш Кислородная смесь
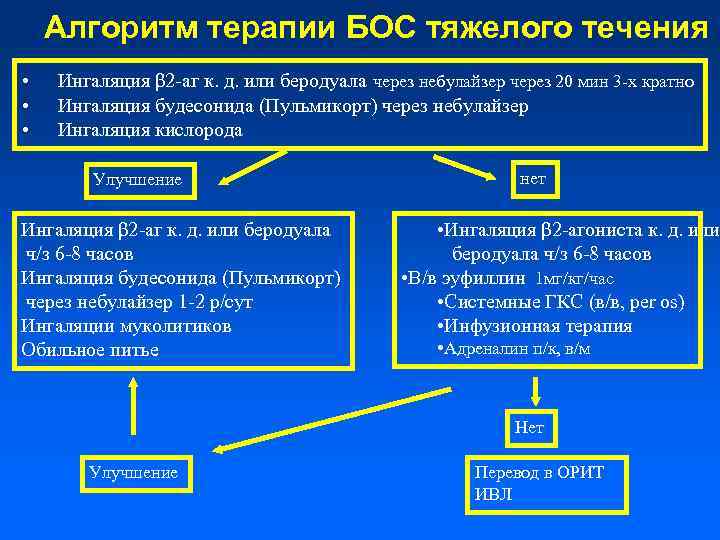
Алгоритм терапии БОС тяжелого течения • • • Ингаляция β 2 -аг к. д. или беродуала через небулайзер через 20 мин 3 -х кратно Ингаляция будесонида (Пульмикорт) через небулайзер Ингаляция кислорода Улучшение Ингаляция β 2 -аг к. д. или беродуала ч/з 6 -8 часов Ингаляция будесонида (Пульмикорт) через небулайзер 1 -2 р/сут Ингаляции муколитиков Обильное питье нет • Ингаляция β 2 -агониста к. д. или беродуала ч/з 6 -8 часов • В/в эуфиллин 1 мг/кг/час • Системные ГКС (в/в, per os) • Инфузионная терапия • Адреналин п/к, в/м Нет Улучшение Перевод в ОРИТ ИВЛ
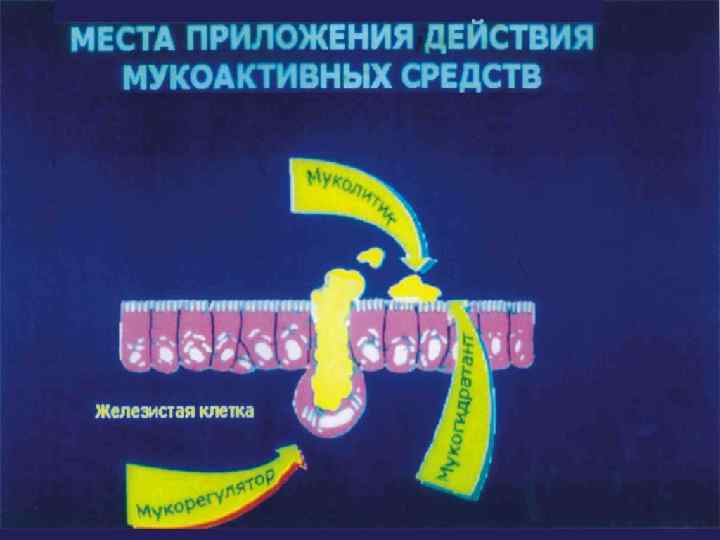

Лекарственные средства, улучшающие откашливание мокроты 1. Средства, стимулирующие отхаркивание: - Рефлекторно действующие препараты (термопсис, алтей, солодка, эфирные масла , гвайфенезин) - Препараты резорбтивного действия (натрия и калия иодид, аммония хлорид, натрия гидрокарбонат) 2. Муколитические (секретолитические) препараты (бромгексин, амброксол, ацетилцистеин, месна, протеолитические ферменты, дорназе )

Препараты, блокирующие H 1 гистаминовые рецепторы (Антигистаминные препараты) Øпервого поколения (димедрол, супрастин, тавегил, фенистил, фенкарол, перитол и др. ), Øвторого поколения (зиртек, телфаст, эриус, кларитин, семпрекс, кестин)

ПРОФИЛАКТИКА • Первичная - направлена на предупреждение развития атопии у предрасположенных, но здоровых лиц • Вторичная - предупреждение развития аллергических заболеваний у лиц, уже имеющих клинические проявления атопии • Третичная - предупреждение развития обострений аллергических заболеваний (мероприятия долговременного контроля)

Показания для госпитализации детей с БА • неэффективность в течение 1 -3 часов проведения лечения в домашних условиях; • выраженная тяжесть состояния больного; • дети из группы высокого риска осложнений • по социальным показаниям; • при впервые возникших приступах удушья.

Страх Изоляция Независимость Радость
BA_lektsia_studenty.ppt