Волкова лекция ба.ppt
- Количество слайдов: 101

Бронхиальная астма Проф. Л. И. Волкова

Содержание лекции Определение бронхиальной астмы Эпидемиология Этиология, патогенез Клиническая картина Диагноз, дифференциальный диагноз Лечение.

Эпидемиология БА Распространенность БА в 60 -х прошлого столетия не превышала 2 -4%, а с середины 60 -х начинает резко увеличиваться в большинстве регионов мира. По данным ВОЗ в настоящее время во всем мире страдают БА до 300 млн человек Ежегодно от БА умирают приблизительно 250 000 человек. К 2025 г. БА разовьется еще у 100 -150 млн человек.
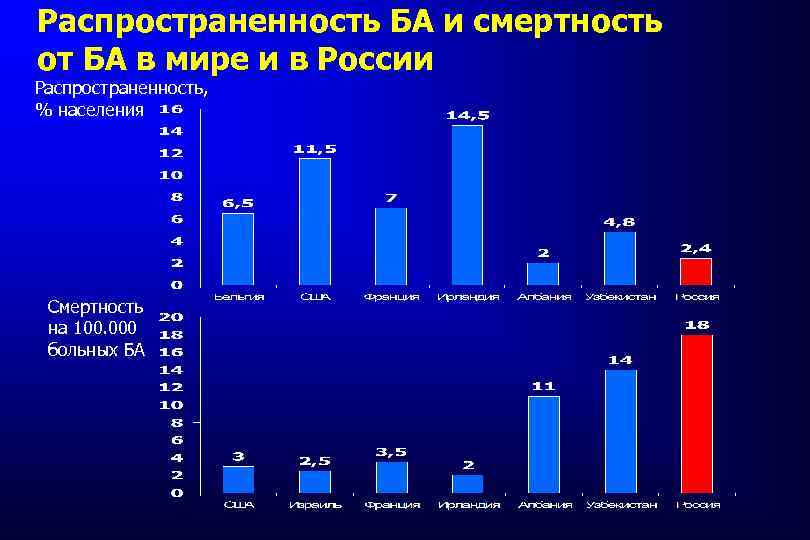
Распространенность БА и смертность от БА в мире и в России Распространенность, % населения Смертность на 100. 000 больных БА

- GINA – международное руководство по диагностике и лечению БА, основанное на принципах доказательной медицины

Бронхиальная астма: определение (GINA) Бронхиальная астма (БА) - хроническое воспалительное заболевание дыхательных путей, в развитии которого играют роль многие клетки, включая тучные клетки и эозинофилы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, приводящей к повторным эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, обычно ночью или ранним утром. Симптомы БА связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей, которая часто бывает обратимой спонтанно, либо под влиянием лечения.

Определение БА БА – заболевание, развивающееся на основе хронического аллергического воспаления бронхов, их гиперреактивности и характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи и отеком стенки бронхов (Российское Респираторное Общество)

Этиология и патогенез БА
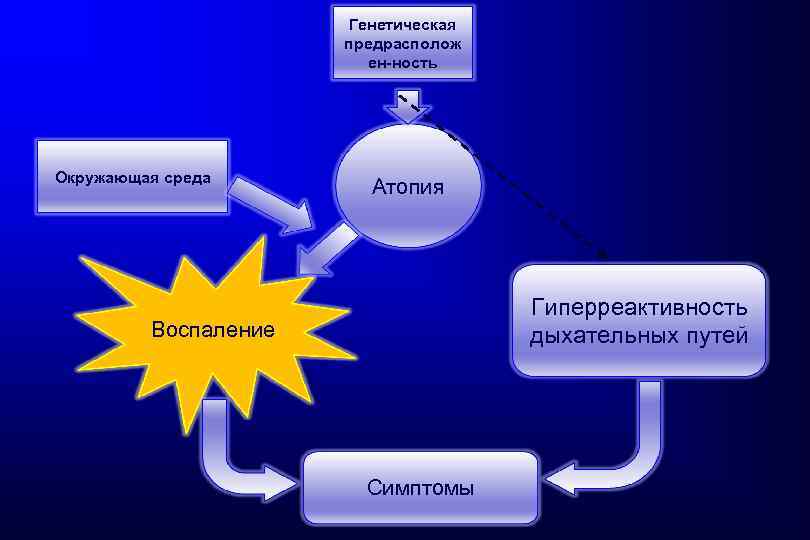
Генетическая предрасполож ен-ность Окружающая среда Атопия Гиперреактивность дыхательных путей Воспаление Симптомы

Этиология БА Факторы риска, приводящие к развитию астмы Ø ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ: - Генетическая предрасположенность, пол, ожирение Ø ПРИЧИННЫЕ ФАКТОРЫ: - Домашние аллергены (домашняя пыль, аллергены животных, тараканий аллерген, грибы) - Внешние аллергены (пыльца растений, грибы и др. ) - Аспирин - Профессиональные аллергены Ø ФАКТОРЫ, СПОСОБСТВУЮЩИЕ ВОЗНИКНОВЕНИЮ АСТМЫ: - Респираторные инфекции - Детский возраст - Пища - Воздушные поллютанты - Курение: активное и пассивное

Генетическая предрасположенность при БА • Гены, предрасполагающие к развитию атопии ( «аллергии» ) • Гены, предрасполагающие к появлению бронхиальной гиперреактивности Пример генетической предрасположенности: Если один родитель страдает БА, риск развития астмы у ребенка составляет 50%, если оба – 65%.
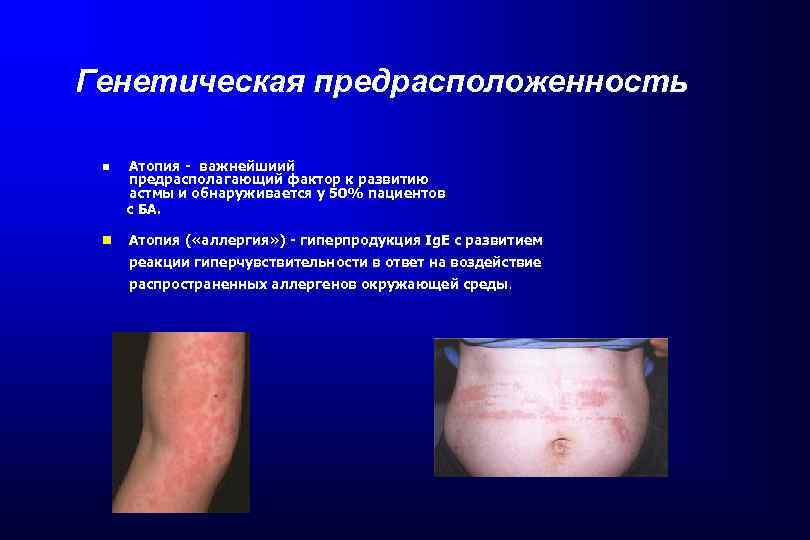
Генетическая предрасположенность Атопия - важнейшиий предрасполагающий фактор к развитию астмы и обнаруживается у 50% пациентов с БА. Атопия ( «аллергия» ) - гиперпродукция Ig. E с развитием реакции гиперчувствительности в ответ на воздействие распространенных аллергенов окружающей среды.

Генетическая предрасположенность при БА Бронхиальная гиперреактивность – это выраженный бронхоспазм в ответ на различные неспецифические раздражители (физическую нагрузку, вдыхание холодного воздуха, гипервентиляцию и др. ) - обычно генетически обусловлена и сочетается с повышенным уровнем Ig. E в крови - повышает риск развития БА - сочетается с воспалением в дыхательных путях и их ремоделированием *
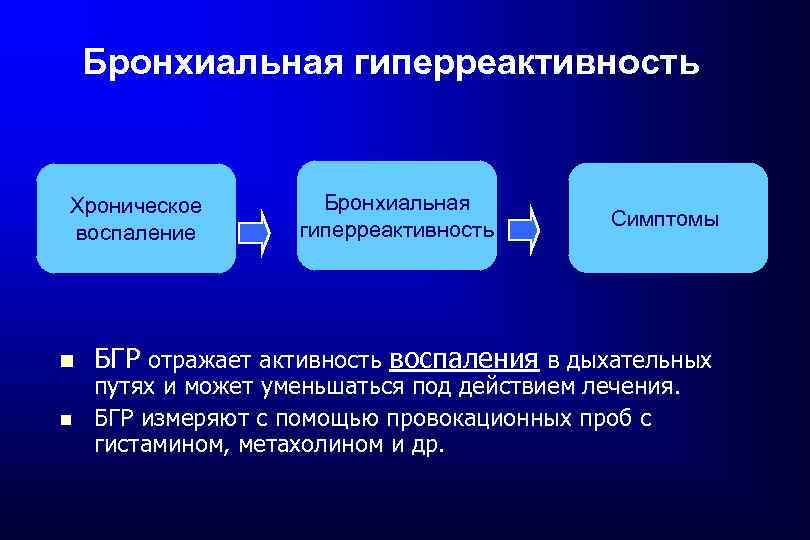
Бронхиальная гиперреактивность Хроническое воспаление Бронхиальная гиперреактивность Симптомы БГР отражает активность воспаления в дыхательных путях и может уменьшаться под действием лечения. БГР измеряют с помощью провокационных проб с гистамином, метахолином и др.

Другие предрасполагающие факторы Ожирение. Показано, что при ожирении некоторые медиаторы, в частности лептин, могут влиять на функцию дыхательных путей и увеличивать вероятность развития бронхиальной астмы. Пол. У детей мужской пол является фактором риска БА: в возрасте до 14 лет распространенность астмы почти в два раза выше у мальчиков, чем у девочек. По мере взросления половые различия сглаживаются, и у взрослых распространенность БА у женщин выше, чем у мужчин.
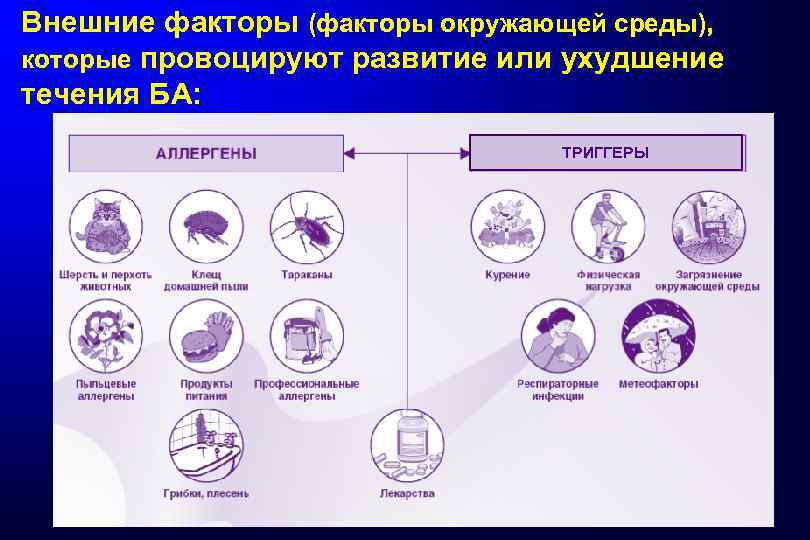
Внешние факторы (факторы окружающей среды), которые провоцируют развитие или ухудшение течения БА: ТРИГГЕРЫ
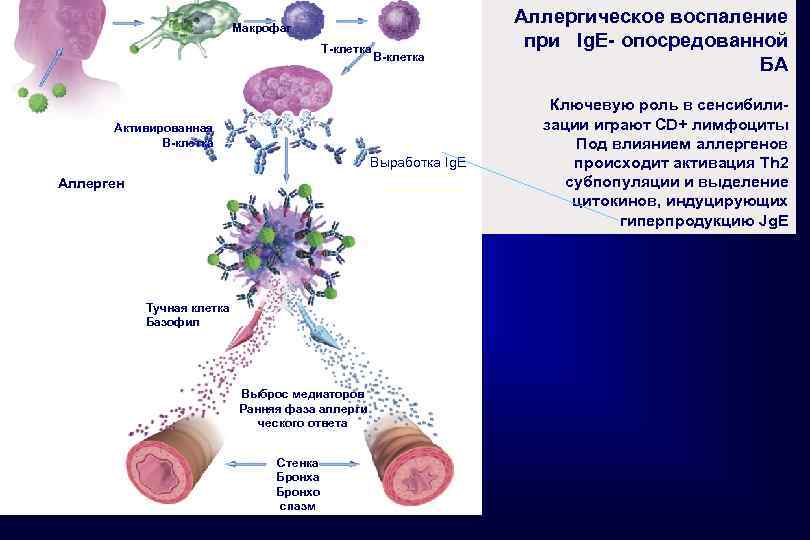
Макрофаг T-клетка B-клетка Активированная B-клетка Выработка Ig. E Аллерген Тучная клетка Базофил Выброс медиаторов Ранняя фаза аллерги ческого ответа Стенка Бронхо спазм Аллергическое воспаление при Ig. E- опосредованной БА Ключевую роль в сенсибилизации играют СD+ лимфоциты Под влиянием аллергенов происходит активация Тh 2 субпопуляции и выделение цитокинов, индуцирующих гиперпродукцию Jg. E
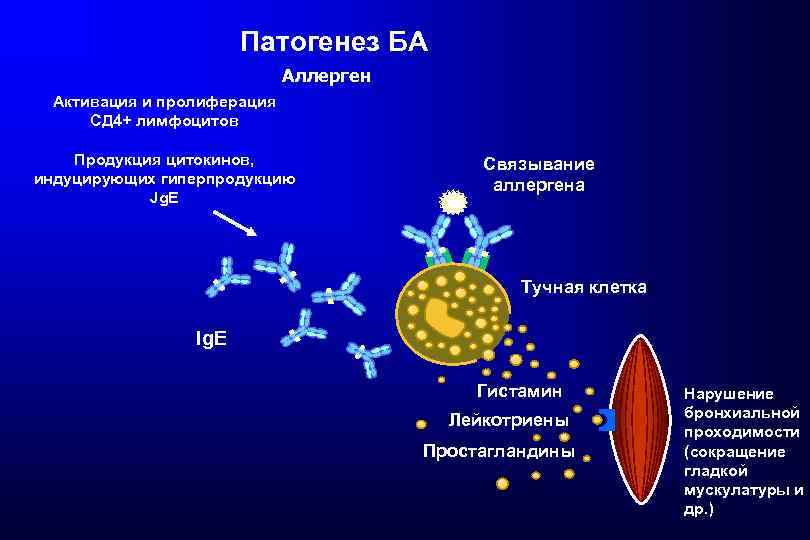
Патогенез БА Аллерген Активация и пролиферация СД 4+ лимфоцитов Продукция цитокинов, индуцирующих гиперпродукцию Jg. E Связывание аллергена Тучная клетка Ig. E Гистамин Лейкотриены Простагландины Нарушение бронхиальной проходимости (сокращение гладкой мускулатуры и др. )
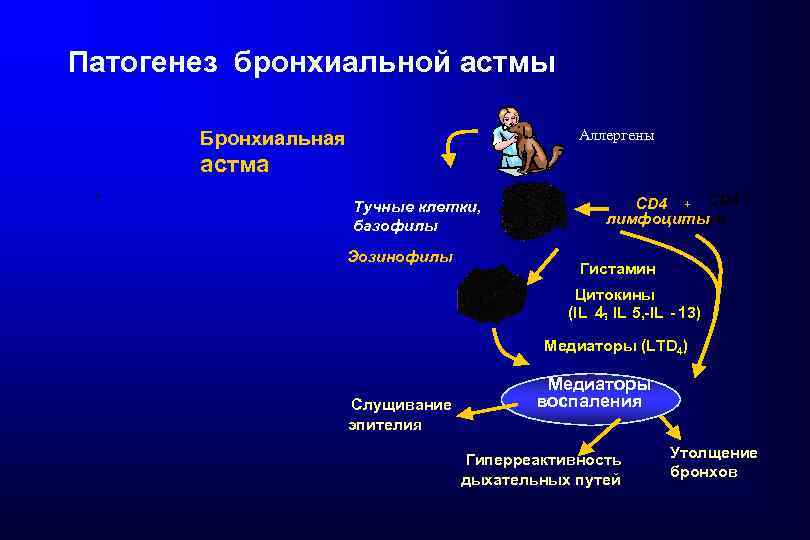
Патогенез бронхиальной астмы Аллергены Бронхиальная астма + Тучные клетки, базофилы Эозинофилы CD 4 + CD 4 лимфоциты lymph + Гистамин Цитокины (IL 4, IL 5, - IL - 13) Медиаторы (LTD 4) Слущивание эпителия Медиаторы воспаления Гиперреактивность дыхательных путей Утолщение бронхов
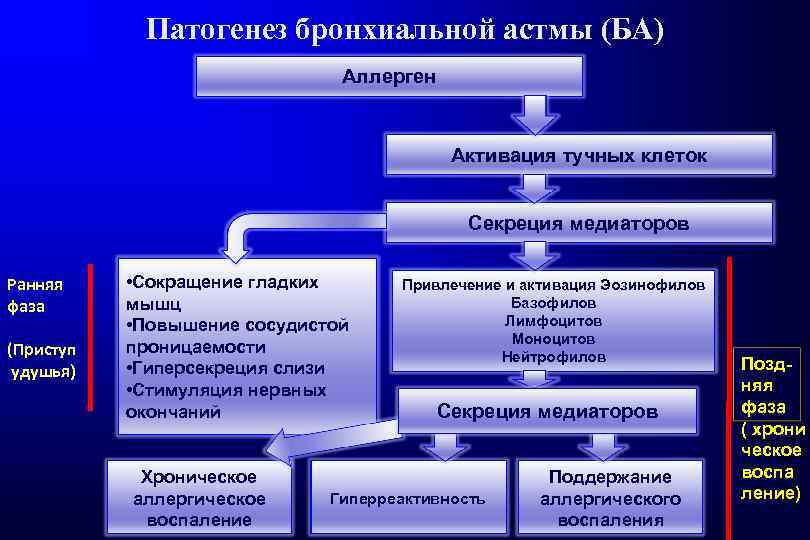
Патогенез бронхиальной астмы (БА) Аллерген Активация тучных клеток Секреция медиаторов Ранняя фаза (Приступ удушья) • Сокращение гладких мышц • Повышение сосудистой проницаемости • Гиперсекреция слизи • Стимуляция нервных окончаний Хроническое аллергическое воспаление Привлечение и активация Эозинофилов Базофилов Лимфоцитов Моноцитов Нейтрофилов Секреция медиаторов Гиперреактивность Поддержание аллергического воспаления Поздняя фаза ( хрони ческое воспа ление)

Триггер Высвобождение БАВ Миграция клеток Активация клеток Повреждение стенки бронха, образование вязкой мокроты Персистенция воспаления или его обратное развитие
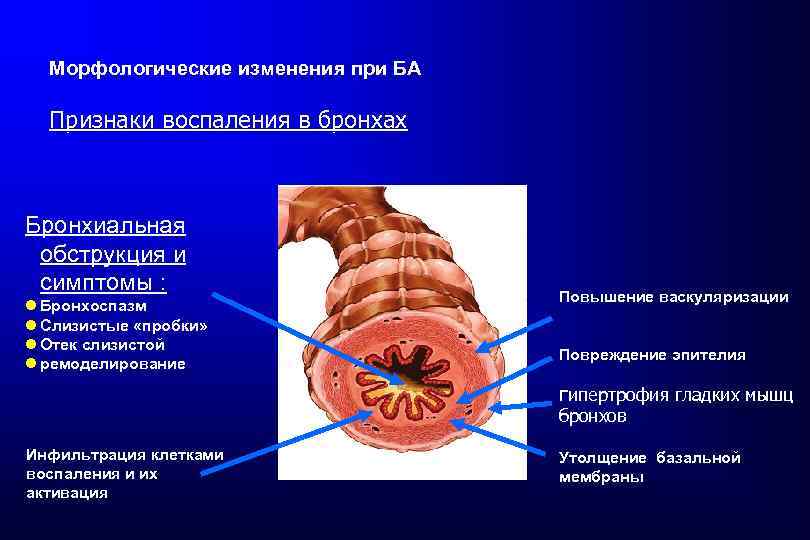
Морфологические изменения при БА Признаки воспаления в бронхах Бронхиальная обструкция и симптомы : l Бронхоспазм l Слизистые «пробки» l Отек слизистой l ремоделирование Повышение васкуляризации Повреждение эпителия Гипертрофия гладких мышц бронхов Инфильтрация клетками воспаления и их активация Утолщение базальной мембраны
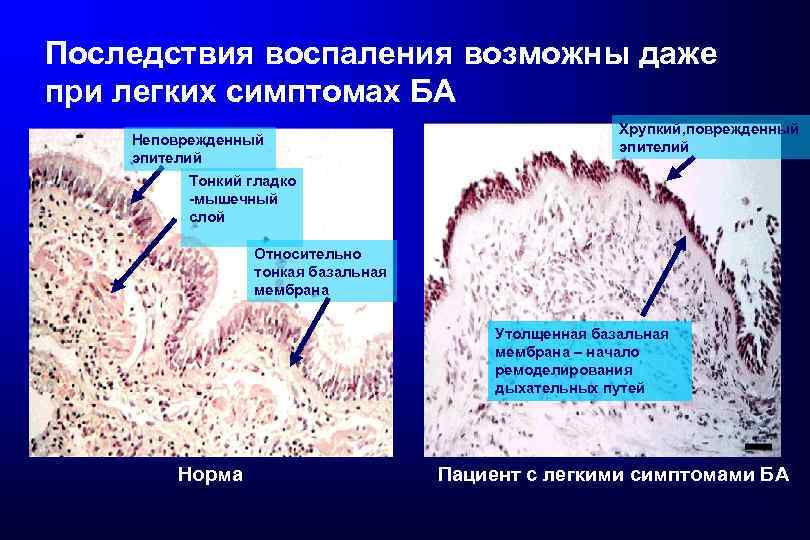
Последствия воспаления возможны даже при легких симптомах БА Неповрежденный эпителий Хрупкий, поврежденный эпителий Тонкий гладко -мышечный слой Относительно тонкая базальная мембрана Утолщенная базальная мембрана – начало ремоделирования дыхательных путей Норма Пациент с легкими симптомами БА
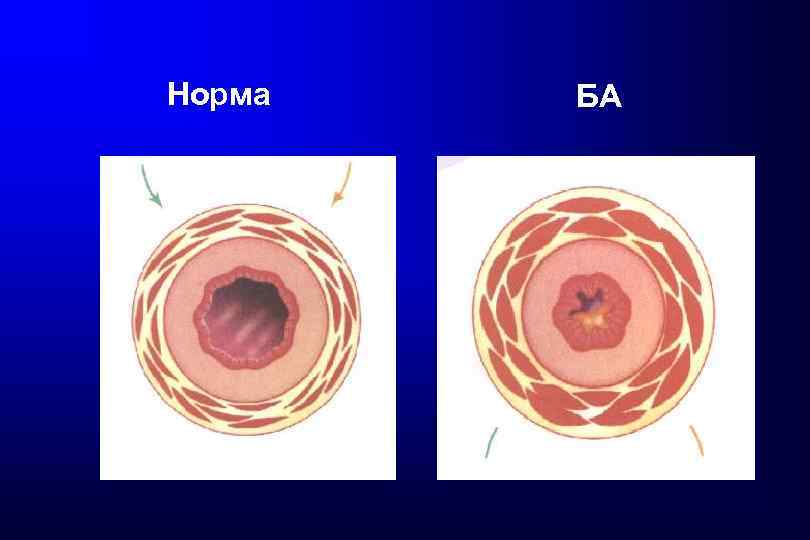
Норма БА
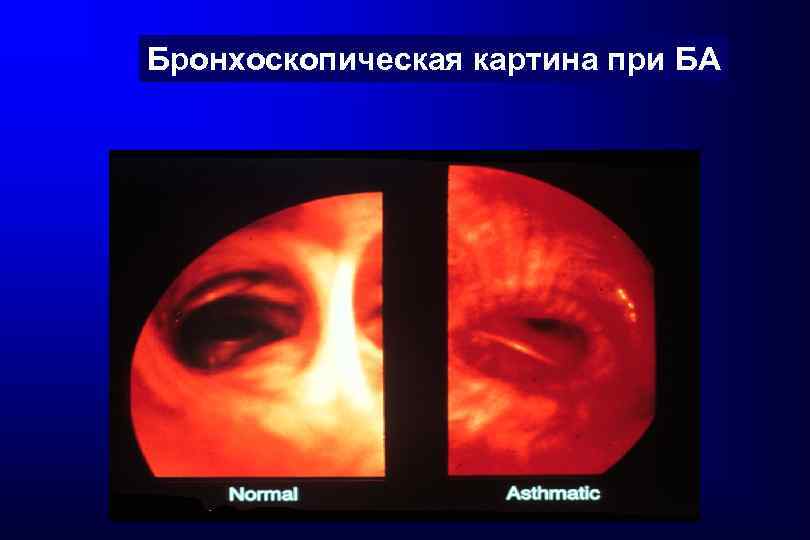
Бронхоскопическая картина при БА

Клинические проявления БА: Симптомы БА включают: ØСвистящие хрипы (в том числе дистанционные), обычно экспираторного характера (на выдохе) ØУдушье (затрудненное дыхание) обычно вс виде приступа ØЧувство «заложенности» в грудной клетке Ø Кашель, чаще непродуктивный ØИногда – отделение белой, «стекловидной» мокроты в конце приступа удушья.

Клинические проявления БА: << Пациент, страдающий БА, просыпается с чувством стеснения в груди. . Состояние сие не состоит в боли, но кажется, будто какая-то тяжесть положена ему на грудь, будто его давят и душат внешней силой. . Он вскакивает с постели, ищет свежий воздух. Явления сии то увеличиваясь, то уменьшаясь, продолжаются до 3 -4 часов утра, после чего спазм утихает и больной может глубоко вдохнуть. С облегчением он откашливается и усталый засыпает. . >> Г. И. Сокольский, 1830

Восприятие пациента…

Диагностика БА Анамнез и оценка симптомов Клиническое обследование Исследование функции внешнего дыхания – Спирометрия – Пикфлоуметрия Оценка аллергологического статуса – Скарификационные, внутрикожные тесты, прик-тест – Ig. E-антитела в сыворотке крови Рентгенография легких ЭКГ Клинический анализ крови Анализ мокроты

Диагностика БА Сбор анамнеза: Сведения о наличии бронхиальной астмы или аллергических заболеваний у родственников пациента Данные об аллергических заболеваниях у пациента (например, аллергического ринита, дерматита) Выявление типичных приступов или отдельных симптомов бронхиальной астмы Сведения о сезонной вариабельности течения заболевания (например, ухудшение в период цветения растений) Установление взаимосвязи между контактом с аллергеном и возникновением симптомов У большинства пациентов важной (иногда единственной) причиной появления симптомов заболевания является физическая активность.

Диагностика БА Вопросы, которые нужно задать больному, у которого подозревается БА • Бывают ли эпизоды «свистящих хрипов в грудной клетке? • Беспокоит ли кашель и приступы удушья по ночам? • Бывают ли приступообразный кашель или свистящие хрипы после физической нагрузки? • Отмечает ли пациент появление свистящих хрипов, «заложенности» в грудной клетке или кашля после контакта с аллергенами или иными ирритантами дыхательных путей? • Приносят ли облегчение лекарства для лечения бронхиальной астмы?

БА вероятна, если: Имеют место - эпизодичность симптомов - провоцирующая роль аллергенов - симптомы обратимы спонтанно или на фоне приема бронхолитиков - ночные и утренние симптомы - связь симптомов с физической нагрузкой - атопия у родственников - сезонность симптомов

Диагностика БА Осмотр больного ! Объективные признаки могут отсутствовать ИЛИ При физикальном исследовании врач может обнаружить: - сухие свистящие экспираторные хрипы • При обострении – участие в акте дыхания вспомогательной мускулатуры (мышц плечевого пояса), втяжение податливых участков грудной клетки на вдохе (особенно у детей), тахипноэ, коробочный звук над легкими, сухие свистящие хрипы, тахикардию.

Диагностика БА Для подтверждения диагноза показано: Спирометрия Пикфлоуметрия Аллергологическое обследование Рентгенография грудной клетки

Диагностика БА: Трудности и особенности У детей в возрасте 5 лет и младше, пожилых лиц и профессиональной БА может потребоваться проведение дополнительных исследований для диагностики заболевания. У пациентов с жалобами на характерные симптомы БА, но с нормальными показателями функции легких в постановке диагноза может помочь исследование бронхиальной гиперреактивности (БГР).

Диагностика БА Спирометрия Для диагностики БА наибольшее значение имеют следующие показатели: ОФВ 1 – объем форсированного выдоха в первую секунду, ФЖЕЛ – форсированная жизненная емкость легких ПСВ – пиковая скорость выдоха Показатели гиперреактивности дыхательных путей

Основные показатели функции внешнего дыхания ФЖЕЛ - форсированная жизненная емкость легких – объем воздуха, выдыхаемый в течение форсированного, полного выдоха после осуществления полного вдоха ОФВ 1 - объем форсированного выдоха за 1 секунду – объем воздуха, выдыхаемый за 1 -ю секунду форсированного выдоха после осуществления полного вдоха ПСВ - пиковая скорость выдоха – максимальный поток за первые 200 мс форсированного выдоха после осуществления полного вдоха
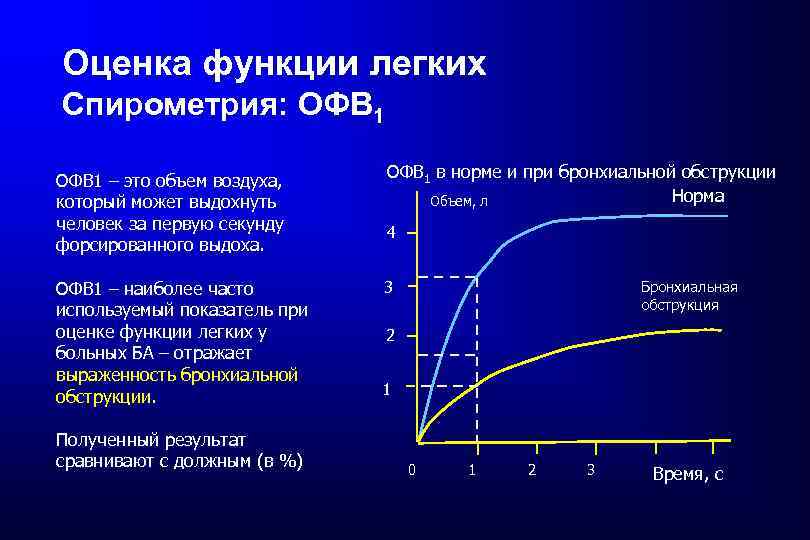
Оценка функции легких Спирометрия: ОФВ 1 – это объем воздуха, который может выдохнуть человек за первую секунду форсированного выдоха. ОФВ 1 – наиболее часто используемый показатель при оценке функции легких у больных БА – отражает выраженность бронхиальной обструкции. Полученный результат сравнивают с должным (в %) ОФВ 1 в норме и при бронхиальной обструкции Норма Объем, л 4 Бронхиальная обструкция 3 2 1 0 1 2 3 Время, с

Оценка функции легких Обратимость и вариабельность бронхообструкции Важные термины Обратимость – это увеличение ОФВ 1 (или ПСВ), выявляемое через несколько минут после ингаляции бронходилататора быстрого действия (например, 200 -400 мкг сальбутамола) – или более медленное улучшение функции легких, развивающееся через несколько дней или недель после назначения адекватной поддерживающей терапии, например, ИГКС. Вариабельность – это колебания выраженности симптомов и показателей функции легких в течение определенного времени (одних суток, нескольких дней, месяцев или в зависимости от сезона). Установление вариабельности симптомов и показателей функции легких является важным компонентом диагностики БА и оценки уровня контроля над БА.
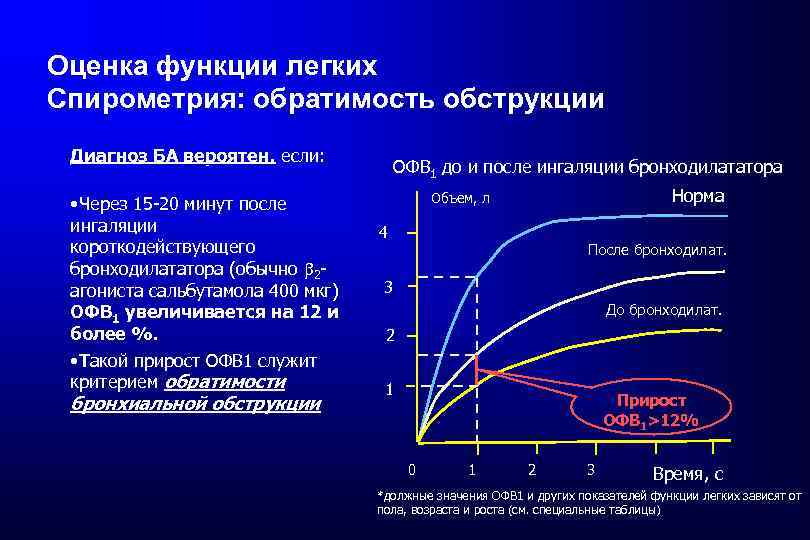
Оценка функции легких Спирометрия: обратимость обструкции Диагноз БА вероятен, если: • Через 15 -20 минут после ингаляции короткодействующего бронходилататора (обычно 2 агониста сальбутамола 400 мкг) ОФВ 1 увеличивается на 12 и более %. • Такой прирост ОФВ 1 служит критерием обратимости бронхиальной обструкции ОФВ 1 до и после ингаляции бронходилататора Норма Объем, л 4 После бронходилат. 3 До бронходилат. 2 1 Прирост ОФВ 1>12% 0 1 2 3 Время, с *должные значения ОФВ 1 и других показателей функции легких зависят от пола, возраста и роста (см. специальные таблицы)
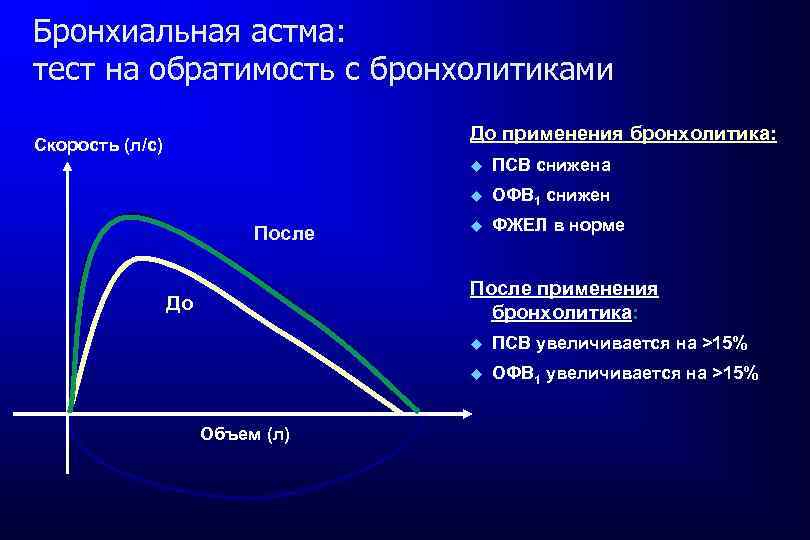
Бронхиальная астма: тест на обратимость с бронхолитиками До применения бронхолитика: Скорость (л/с) u u После ПСВ снижена ОФВ 1 снижен u ФЖЕЛ в норме После применения бронхолитика: До u u Объем (л) ПСВ увеличивается на >15% ОФВ 1 увеличивается на >15%

Оценка функции легких Пикфлоуметрия Пиковая скорость выдоха (ПСВ) – это максимальный объем воздуха, который пациент способен выдохнуть за единицу времени после максимально возможного вдоха (л/мин). Диагноз БА вероятен, если: • ПСВ периодически становится <80% от должной* • Через 15 – 20 мин после ингаляции короткодействующего бронходилататора (обычно 2 -агониста сальбутамола 400 мкг) ПСВ увеличивается на 60 мл или 20% и более • Отмечается высокая вариабельность ПСВ (разница между утренней и вечерней ПСВ >20%). *должные значения ОФВ 1 и других показателей функции легких зависят от пола, возраста и роста (см. специальные таблицы)
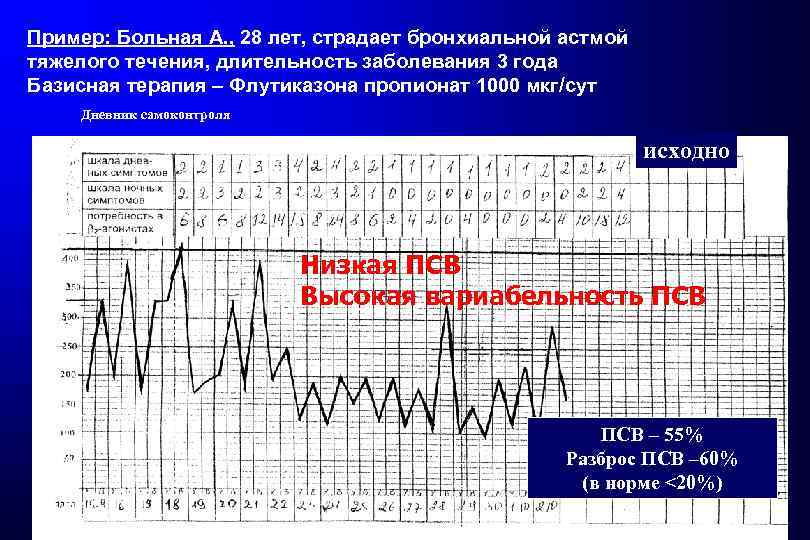
Пример: Больная А. , 28 лет, страдает бронхиальной астмой тяжелого течения, длительность заболевания 3 года Базисная терапия – Флутиказона пропионат 1000 мкг/сут Дневник самоконтроля исходно Низкая ПСВ Высокая вариабельность ПСВ – 55% Разброс ПСВ – 60% (в норме <20%)
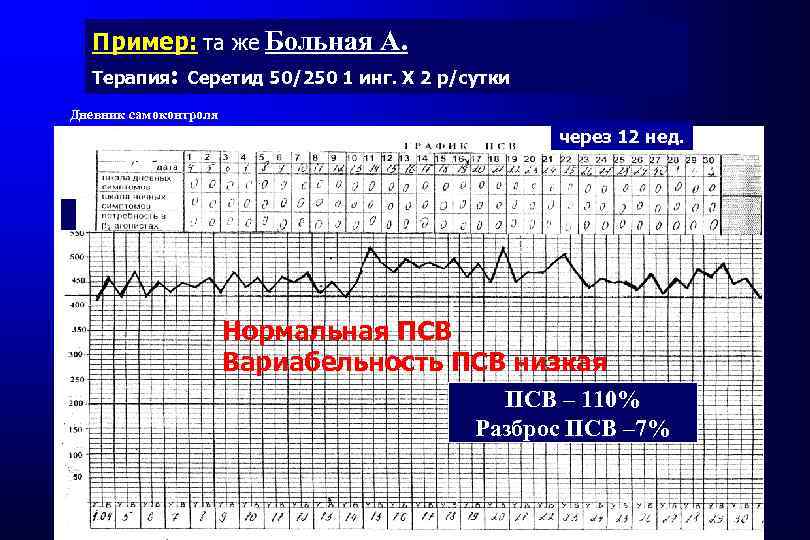
Пример: та же Больная А. Терапия: Серетид 50/250 1 инг. Х 2 р/сутки Дневник самоконтроля через 12 нед. Нормальная ПСВ Вариабельность ПСВ низкая ПСВ – 110% Разброс ПСВ – 7%
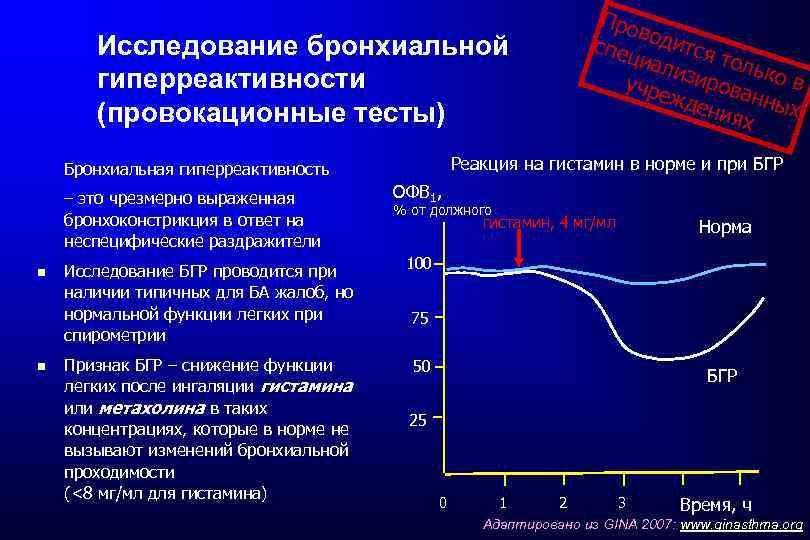
Про вод спец ится т иал изир олько в учре о жде ванны х ния х Исследование бронхиальной гиперреактивности (провокационные тесты) Реакция на гистамин в норме и при БГР Бронхиальная гиперреактивность – это чрезмерно выраженная бронхоконстрикция в ответ на неспецифические раздражители ОФВ 1, % от должного гистамин, 4 мг/мл Исследование БГР проводится при наличии типичных для БА жалоб, но нормальной функции легких при спирометрии 100 Признак БГР – снижение функции легких после ингаляции гистамина или метахолина в таких концентрациях, которые в норме не вызывают изменений бронхиальной проходимости (<8 мг/мл для гистамина) Норма 50 75 БГР 25 0 1 2 3 Время, ч Адаптировано из GINA 2007: www. ginasthma. org

Дифференциальная диагностика БА У взрослых и детей старше 5 лет БА дифференцируют с: • Гипервентиляционным синдромом и паническими атаками • Обструкцией верхних дыхательных путей и аспирацией инородных тел • Дисфункцией голосовых связок • Другими обструктивными заболеваниями легких, в особенности ХОБЛ • Необструктивными заболеваниями легких (например, диффузными поражениями паренхимы легких) • Внелегочными заболеваниями (например, сердечной недостаточностью)
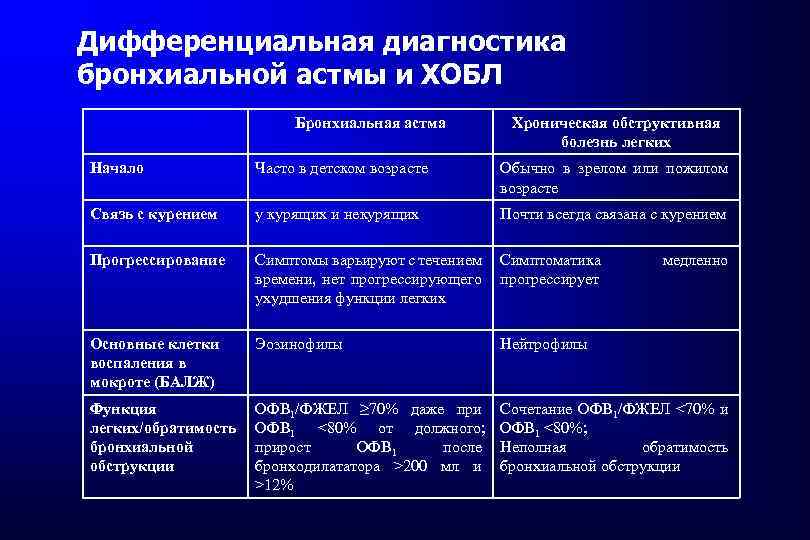
Дифференциальная диагностика бронхиальной астмы и ХОБЛ Бронхиальная астма Хроническая обструктивная болезнь легких Начало Часто в детском возрасте Обычно в зрелом или пожилом возрасте Связь с курением у курящих и некурящих Почти всегда связана с курением Прогрессирование Симптомы варьируют с течением времени, нет прогрессирующего ухудшения функции легких Симптоматика прогрессирует Основные клетки воспаления в мокроте (БАЛЖ) Эозинофилы Нейтрофилы Функция легких/обратимость бронхиальной обструкции ОФВ 1/ФЖЕЛ ≥ 70% даже при ОФВ 1 <80% от должного; прирост ОФВ 1 после бронходилататора >200 мл и >12% Сочетание ОФВ 1/ФЖЕЛ <70% и ОФВ 1 <80%; Неполная обратимость бронхиальной обструкции медленно

Критерии степени тяжести БА • • • Количество дневных симптомов в день и в неделю Количество ночных симптомов Частота применения бета-2 -агонистов короткого типа действия. Выраженность нарушений физической активности и сна Значение ПСВ (% соотношение с должным или наилучшее значение) Суточные колебания ПСВ
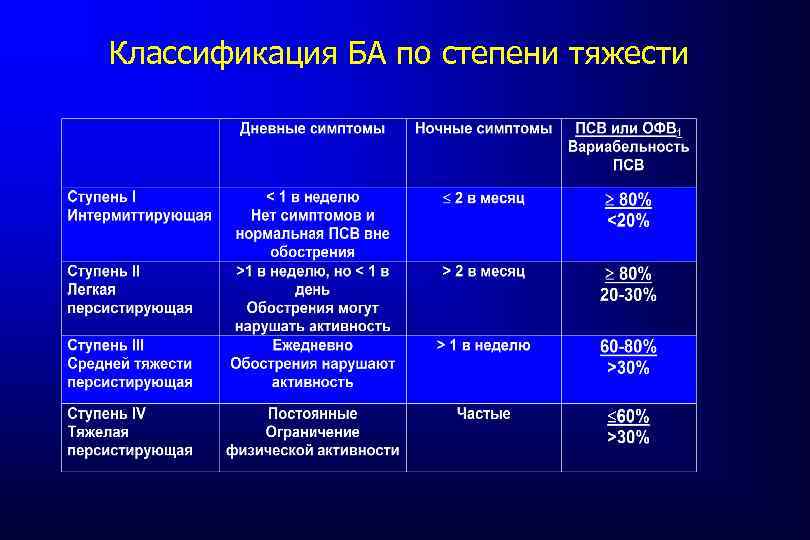
Классификация БА по степени тяжести

Лечение БА GINA 2007: “Целью лечения является достижение и поддержания клинического контроля над бронхиальной астмой”. Лечение – начинается с оценки контроля над астмой; – направлено на достижение контроля; – объем терапии регулярно переоценивается в зависимости от достижения контроля.

Условия достижения контроля БА q Своевременная диагностика БА и сопутствующих аллергических и неаллергических заболеваний q Элиминационные мероприятия и мероприятия по сокращению контакта с аллергенами и др. триггерами q Подбор и назначение адекватной терапии для достижения и длительного поддержания контроля над симптомами БА q q Сотрудничество между пациентом и врачом Обучение пациента
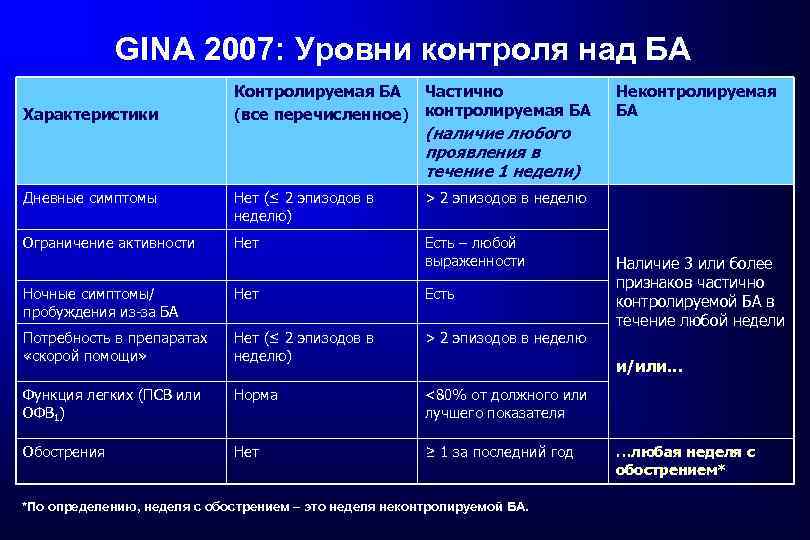
GINA 2007: Уровни контроля над БА Характеристики Контролируемая БА Частично (все перечисленное) контролируемая БА Неконтролируемая БА (наличие любого проявления в течение 1 недели) Дневные симптомы Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничение активности Нет Есть – любой выраженности Ночные симптомы/ пробуждения из-за БА Нет Есть Потребность в препаратах «скорой помощи» Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Функция легких (ПСВ или ОФВ 1) Норма <80% от должного или лучшего показателя Обострения Нет ≥ 1 за последний год Наличие 3 или более признаков частично контролируемой БА в течение любой недели и/или… *По определению, неделя с обострением – это неделя неконтролируемой БА. …любая неделя с обострением*

Критерии полного контроля БА - Отсутствие (≤ 2 эпизодов в неделю) дневных симптомов - Отсутствие ограничений повседневной активности, включая физические нагрузки - Отсутствие ночных симптомов или пробуждений из-за астмы - Отсутствие (≤ 2 эпизодов в неделю) потребности в препаратах «скорой помощи» - Нормальные или почти нормальные показатели функции легких - Отсутствие обострений GINA 2007: www. ginasthma. org

Лекарственные средства при БА Препараты для базисной (поддерживающей) терапии: (предупреждение симптомов) Применяют регулярно и длительно для сохранения контроля Препараты для облегчения симптомов ( устранение бронхоспазма и его профилактика) Увеличение потребности в ЭТИХ средствах указывает на ухудшение состояния пациента и НЕОБХОДИМОСТЬ В ПЕРЕСМОТРЕ ТЕРАПИИ.

Препараты, купирующие приступ астмы b 2 -агонисты короткого типа действия Сальбутамол, фенотерол Антихолинергические препараты Ипратропиум бромид Теофиллины короткого действия Системные кортикостероиды

Препараты для купирования симптомов БА: 2 -агонисты короткого действия САЛЬБУТАМОЛ, ФЕНОТЕРОЛ Обеспечивают быструю бронходилатацию Препараты выбора для купирования приступов БА и профилактики бронхоспазма при физической нагрузке (Уровень доказательности A). должны применяться только по потребности; дозы и кратность ингаляций должны быть по возможности наименьшими. Частое использование короткодействующих 2 -агонистов указывает на недостаточную эффективность поддерживающей терапии Побочные эффекты: тахикардия и увеличение сердечного выброса, тремор, гипокалиемия.

Препараты для купирования симптомов БА: Антихолинергические препараты ИПРАТРОПИУМА БРОМИД (Атровент) Устранение/облегчение симптомов БА благодаря бронходилатирующему эффекту (устраняет/предотвращает обусловленный ацетилхолином бронхоспазм); - Рекомендован при непереносимости 2 -агонистов, у пожилых пациентов Побочные эффекты: сухость и горечь во рту, ухудшение течения глаукомы, нарушение мочеиспускания (при аденоме простаты)

Комбинированный препарат - бронхолитик

Препараты для купирования симптомов БА: Метилксантины (короткого действия) ТЕОФИЛЛИН Механизм действия: устранение/облегчение симптомов БА благодаря Роль в терапии БА: умеренному бронходилатирующему эффекту – уступает 2 -агонистам в силе и скорости бронхорасширяющего эффекта – может использоваться для уменьшения выраженности симптомов БА (Уровень доказательности A). – при добавлении к 2 -агонистам может не обеспечивает добавочной бронходилатации, но стимулирует акт дыхания. Побочные эффекты: в связи с возможностью развития тяжелых побочных эффектов (тошнота, рвота, тахикардия, аритмии и др. ), необходимо регулярное определение концентрации препарата в крови.

Препараты для купирования симптомов БА: системные глюкокортикостероиды ПРЕДНИЗОЛОН МЕТИЛПРЕДНИЗОЛОН Механизм действия: угнетение воспаления в дыхательных путях Роль в терапии БА: несмотря на начало действия только через 4 -6 ч, используются при тяжелых приступах, так как: – предотвращают прогрессирование симптомов – снижают частоту госпитализаций и вызова «скорой помощи» – предотвращают повторные тяжелые приступы. Предпочтительно пероральное использование. Длительность курса терапии СКС для лечения обострений обычно 5 -10 дней. Доза – 40 -50 мг/сутки преднизолона. Побочные эффекты: нарушение углеводного обмена, повышение аппетита, задержка жидкости, синдром Кушинга, артериальная гипертония, «стероидные язвы» желудка и двенадцатиперстной кишки, остеопороз и многие др. – однако в течение короткого курса обычно не развиваются.

Базисная терапия БА I. Кортикостероиды: А) Ингаляционные Бекламетазон Будесонид Флутиказон II. Мембраностабилизаторы б) Системные Кромогликат натрия Недокромил натрия III. b-2 -агонисты пролонгированного действия Ингаляционные Сальметерол Формотерол IV. Комбинированные препараты Симбикорт Серетид Фостер Форадил комби V. Теофиллины пролонгированного действия Теотард Теодур VI. Антагонисты лейкотриеновых рецепторов Монтелукаст VII. Антитела к Jg E - Омализумаб Аколат

Базисная терапия БА: ИГКС Самые эффективные ингаляционные препараты, угнетающие воспаление в дыхательных путях. Механизм действия: угнетение воспаления в дыхательных путях, что выражается в: - изменении клеточного состава в слизистой бронхов - ингибиции активности клеток, принимающих участие в воспалении, и их взаимодействия - ингибиции медиаторов воспаления - супрессии последствий воспаления

Ингаляционные ГКС (ИГКС) Являются наиболее эффективными средствами из всех существующих препаратов для поддерживающей терапии (уровень А) Все ИГКС в эквивалентных дозах одинаково эффективны (уровень А) Эффект ИГКС имеет дозозависимый характер (уровень А), контроль над астмой может быть достигнут быстрее применении более высоких доз (уровень А) ИГКС в низких и средних дозах редко вызывают нежелательные побочные эффекты и обладают хорошим показателем “риск/польза” (уровень А)

Свойства ИГКС Для ИГКС характерны высокая местная противовоспалительная активность и низкая системная биодоступность, что обеспечивает отсутствие выраженных системных эффектов - GINA 2007: www. ginasthma. org
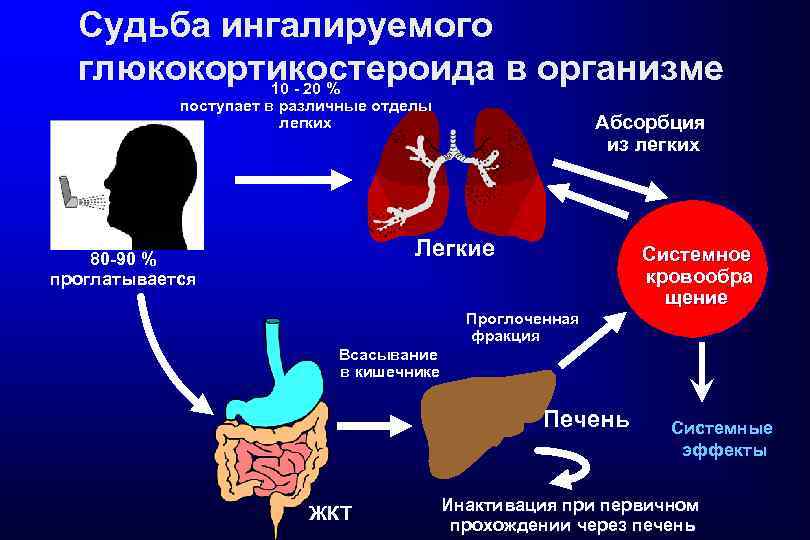
Судьба ингалируемого глюкокортико% стероида в организме 10 - 20 поступает в различные отделы легких Абсорбция из легких Легкие 80 -90 % проглатывается Проглоченная фракция Системное кровообра щение Всасывание в кишечнике Печень ЖКТ Системные эффекты Инактивация при первичном прохождении через печень
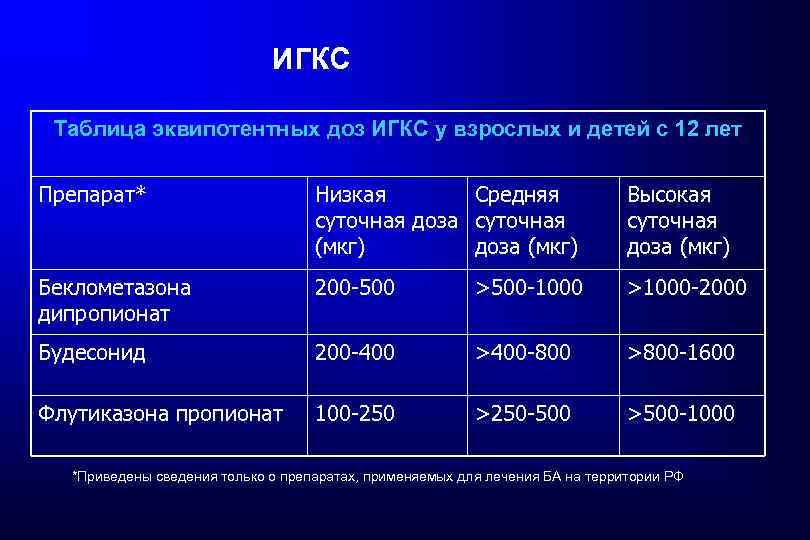
ИГКС Таблица эквипотентных доз ИГКС у взрослых и детей с 12 лет Препарат* Низкая суточная доза (мкг) Средняя суточная доза (мкг) Высокая суточная доза (мкг) Беклометазона дипропионат 200 -500 >500 -1000 >1000 -2000 Будесонид 200 -400 >400 -800 >800 -1600 Флутиказона пропионат 100 -250 >250 -500 >500 -1000 *Приведены сведения только о препаратах, применяемых для лечения БА на территории РФ
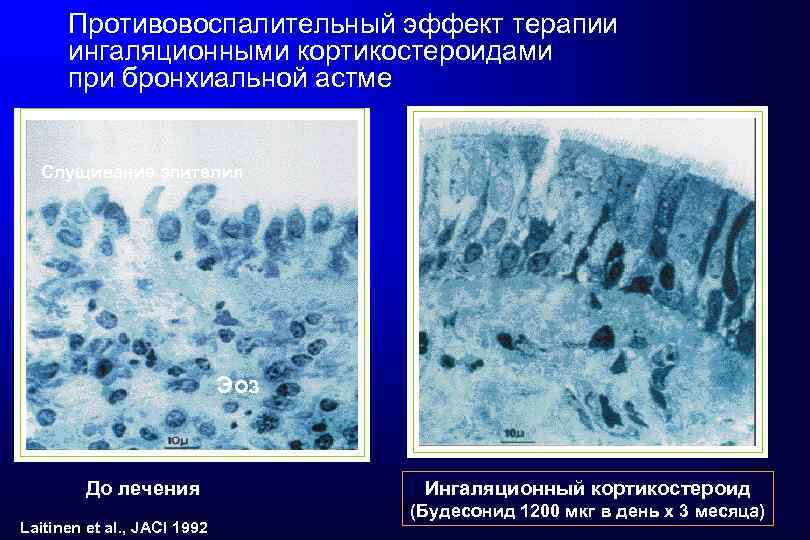
Противовоспалительный эффект терапии ингаляционными кортикостероидами при бронхиальной астме Слущивание эпителия Эоз До лечения Laitinen et al. , JACI 1992 Ингаляционный кортикостероид (Будесонид 1200 мкг в день x 3 месяца)

Базисная терапия БА: Длительно действующие 2 -агонисты (ДДБА) Механизм действия: расслабление гладких мышц бронхов, уменьшение проницаемости мукоцилиарного клиренса сосудов, улучшение Роль в терапии БА: – не должны использоваться в качестве монотерапии астмы, так как нет данных о том, что эти препараты угнетают воспаление при астме – Добавляются к ИКС при их недостаточной эффективности – вместо повышения дозы ИКС

Синергизм ИГКС и ДДБА (взаимоусиливающее действие на молекулярном и рецепторном уровне) Ø ИГКС увеличивают синтез ß 2 -адренорецепторов и предотвращают развитие толерантности к ß 2 агонистам Ø ДДБА повышают чувствительность глюкокортикоидных рецепторов, увеличивают их перемещение в клеточное ядро и длительность пребывания в ядре, т. е. усиливают противовоспалительный эффект Эффект комбинации = эффект ДДБА + эффект ИГКС

Зарегистрированные в России комбинированные препараты Фиксированные комбинации Ø Сальметерол/Флутиказона пропионат Ø Формотерол/Будесонид (Симбикорт) Формотерол /Беклометазона дипропионат (Фостер) Ø Формотерол/Будесонид (Форадил Комби) Ø

Базисная терапия БА: Антагонисты лейкотриенов МОНТЕЛУКАСТ, ЗАФИРЛУКАСТ - уменьшают активность воспаления в дыхательных путях - при использовании в качестве монотерапии обычно менее эффективны, чем даже низкие дозы ИКС – могут применяться как препараты второго ряда для лечения взрослых пациентов с легкой БА - добавление к ИКС позволяет снизить дозу ИКС, но в меньшей степени, чем добавление длительно действующих 2 -агонистов Побочные эффекты: переносимость хорошая. Нельзя исключить связь приема АЛП с развитием синдрома Чердж. Стросса

Базисная терапия БА: Метилксантины (длительного действия) ТЕОФИЛЛИН замедленного высвобождения Роль в терапии БА: – Слабый противовоспалительный эффект. Низкая эффективность применении в виде монотерапии – Может добавляться к терапии ИГКС для повышения эффективности терапии – Эффективность такого добавления ниже, чем эффективность добавления ДДБА Побочные эффекты: в связи с возможностью развития тяжелых побочных эффектов (тошнота, рвота, тахикардия, аритмии и др. ), целесообразно регулярное определение концентрации препарата в крови

Базисная терапия БА: Системные глюкокортикостероиды ПРЕДНИЗОЛОН, МЕТИЛПРЕДНИЗОЛОН Механизм действия: угнетение воспаления в дыхательных путях Роль в терапии БА: длительно применяются ТОЛЬКО при неэффективности всех персистирующей БА. прочих подходов к терапии тяжелой Побочные эффекты: Очень высок риск системных побочных эффектов! остеопороз, надпочечниковая недостаточность, синдром Кушинга, сахарный диабет, АГ, стероидные язвы» желудка и двенадцатиперстной кишки, мышечная слабость, катаракта, глаукома и многие другие.

Тяжелая БА: дополнительные возможности лечения Антитела к Ig. E - Омализумаб (Ксолар) Омализумаб- действует на ключевое звено патогенеза БА, модифицируя течение болезни Снижение - уровня циркулирующего Ig. E - активации тучных клеток и базофилов - презентации антигена - уровня противовоспалительных медиаторов Тяжелая Новые лекарства ? ? ? БА

принципы поддерживающей терапии БА Лечение бронхиальной астмы подразделяется на 5 шагов или ступеней, в зависимости от объема терапии, необходимого для достижения контроля над БА. Ступени 2 -5 включают использование разнообразных схем поддерживающей терапии. На каждой последующей ступени объем терапии (количество препаратов и/или дозы) увеличивается.
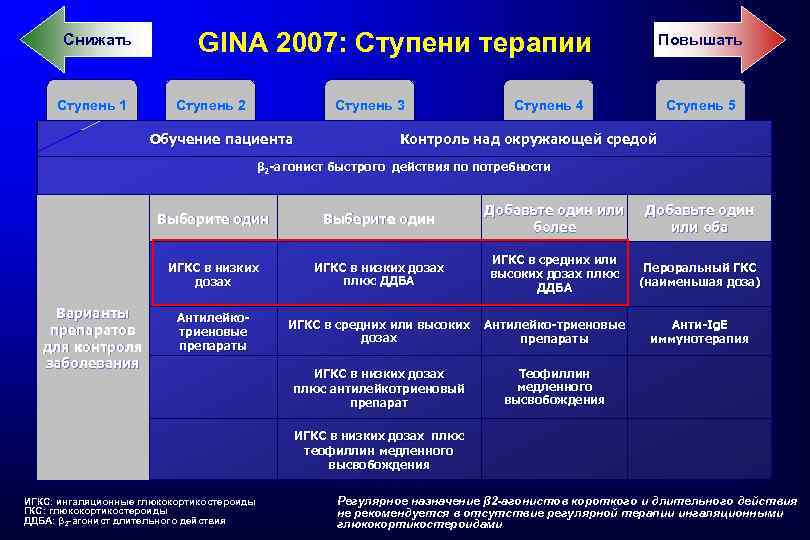
Снижать Ступень 1 GINA 2007: Ступени терапии Ступень 2 Ступень 3 Повышать Ступень 4 Ступень 5 Обучение пациента Контроль над окружающей средой β 2 -агонист быстрого действия по потребности Выберите один Добавьте один или более Добавьте один или оба ИГКС в низких дозах Варианты препаратов для контроля заболевания Выберите один ИГКС в низких дозах плюс ДДБА ИГКС в средних или высоких дозах плюс ДДБА Пероральный ГКС (наименьшая доза) Антилейкотриеновые препараты ИГКС в средних или высоких Антилейко-триеновые дозах препараты ИГКС в низких дозах плюс антилейкотриеновый препарат Анти-Ig. E иммунотерапия Теофиллин медленного высвобождения ИГКС в низких дозах плюс теофиллин медленного высвобождения ИГКС: ингаляционные глюкокортикостероиды ГКС: глюкокортикостероиды ДДБА: β 2 -агонист длительного действия Регулярное назначение β 2 -агонистов короткого и длительного действия не рекомендуется в отсутствие регулярной терапии ингаляционными глюкокортикостероидами
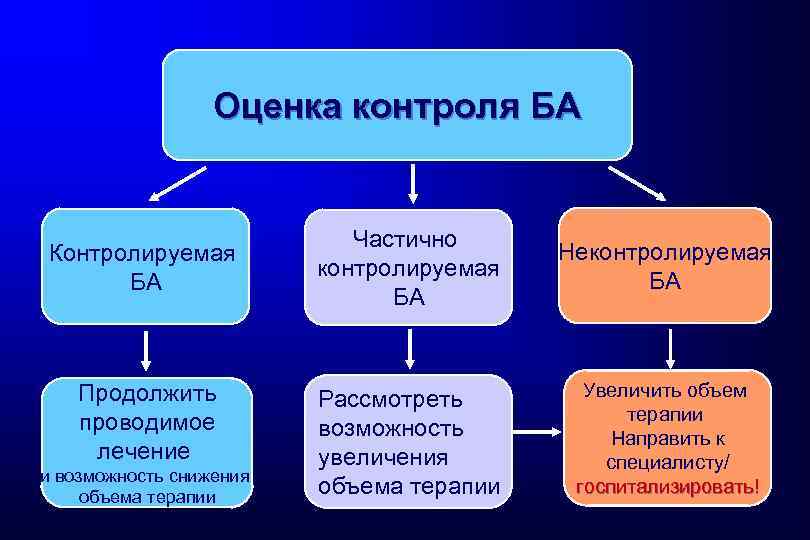
Оценка контроля БА Контролируемая БА Продолжить проводимое лечение и возможность снижения объема терапии Частично контролируемая БА Неконтролируемая БА Рассмотреть возможность увеличения объема терапии Увеличить объем терапии Направить к специалисту/ госпитализировать!

Продолжительность и коррекция терапии Препараты для поддерживающей терапии обеспечивают улучшение состояния уже в первые дни лечения, однако полный эффект можно увидеть только спустя 3 -4 месяца. При тяжелом течении БА и длительной неадекватной предшествующей терапии этот период может быть более длительным - до 6 -12 мес. Уменьшение объема терапии можно начинать только в том случае, если контроль над астмой у пациента достигнут и поддерживается не менее 3 месяцев. Всем пациентам следует подбирать минимальные поддерживающие дозы препаратов путем ступенчатого снижения доз и длительного наблюдения.

Ситуация в России по данным аудита клинической практики Поздняя диагностика БА ~ 2, 2 г. 54% взрослых и 30% детей - неконтролируемое течение астмы Недостаточное знание АСТ среди врачей и пациентов Недостаточное использование классификации БА по уровню контроля (31% пульмонологов и 40% аллергологов) Недостаточный уровень использования базисной терапии (ИКС 32%, ИКС+ДДБА 9%) У 82% больных с неконтролируемой БА терапия не пересматривается ГФК Русь, 2007

Факторы, препятствующие достижению контроля Низкая образованность пациента относительно своего заболевания Неправильная техника ингаляции Больной не выполняет рекомендации Нежелание постоянной фармакотерапии Страх перед возможными осложнениями и побочными эффектами лекарств

Факторы, препятствующие достижению контроля Недостаточная по объему терапия Необеспеченность пациентов рекомендованными лекарственными препаратами Частая замена одного препарата другим вследствие отсутствия в аптечной сети Сложность комплексной терапии БА, включающей помимо фармакотерапии, элиминационные мероприятия Есть сопутствующие заболевания Если больной получает лекарства, которые могут быть причиной бронхоспазма

Пути введения препаратов для лечения БА Ингаляционный ( 2 -агонисты, антихолинергические препараты, кромоны, глюкокортикостероиды) Пероральный ( 2 -агонисты, теофиллины, антилейкотриеновые препараты, глюкокортикостероиды, антигистаминные средства – при сочетании БА с другими атопическими заболеваниями) Парентеральный (глюкокортикостероиды, теофиллин, 2 -агонисты)

Системы для ингаляционного введения препаратов Дозирующий аэрозольный ингалятор (ДАИ) Дозирующий аэрозольный ингалятор со спейсером (ДАИ + спейсер) Дозирующий порошковый ингалятор (ДПИ) Небулайзеры

Астма и беременность Беременность может влиять на тяжесть астмы (утяжелять – у 1/3 пациенток, облегчать – также у 1/3). Недостаточно эффективно леченная астма может приводить к акушерским осложнениям у матери: – преэклампсия – отслойка плаценты – гипертензия беременных и пр. и повышает риск: – недоношенности – перинатальной смерти плода – низкого веса при рождении. Неудовлетворительный контроль астмы сопровождается нежелательными последствиями для матери и плода чаще, чем эффективная лекарственная терапия

Астма и беременность. Безопасность лекарственных препаратов Ингаляционные глюкокортикостероиды, бета-2 агонисты и кромоны характеризуются хорошим профилем безопасности у беременных. Будесонид является наиболее часто используемым ИГКС при беременности. Однако если пациентка получает другую терапию, обеспечивающую контроль астмы, целесообразно продолжать прежнюю терапию и не рекомендуется переходить на прием других лекарственных средств.

Купирование обострений бронхиальной астмы

Обострение БА Общие положения Обострение астмы характеризуется быстрым и нарастающим увеличением частоты и/или тяжести экспираторной одышки, кашля, свистящих хрипов или заложенности в грудной клетке, а также сочетания этих симптомов. Часто сопровождается чувством нехватки воздуха. Характерно острое ограничение воздушного потока в дыхательных путях на выдохе, которое можно выявить с помощью исследования функции легких (ОФВ 1 или ПСВ). Любое обострение БА - потенциально жизнеугрожаюжее состояние, исход которого непредсказуем и поэтому требует максимально эффективного лечения

Факторы, вызывающие обострение БА ØАллергены (ингаляционные, профессиональные, пищевые, лекарственные) ØЗагрязненный воздух ØКурение (активное или пассивное) ØРеспираторная вирусная инфекция (РВИ) ØФизическая нагрузка ØХолодный воздух ØИзменение погоды ØЭмоциональная нагрузка ØПередозировка Бета-2 -агонистов ØПередозировка теофиллинов ØРанняя отмена либо позднее назначение кортикостероидов

По тяжести обострения выделяют: легкое – среднетяжелое – жизнеугрожающее Тяжесть обострения – не синоним степени тяжести БА Обострение БА – не синоним неконтролируемой БА

Стандартный подход к терапии обострения БА – назначение бронхолитиков короткого действия (ДАИ или небулайзер), СКС, оксигенотерапия Альтернатива – ингаляционная терапия бронхолитиком и ИГКС через небулайзер

НЕБУЛАЙЗЕР преобразует жидкий лекарственный препарат в аэрозоль с заранее известным (стандартизированным) размером частиц, что определяет высокую прогнозируемость лечебного эффекта.

Конвекционный небулайзер

Достоинства небулайзерной терапии, особенно актуальные при лечении обострения БА Возможность доставки высоких доз препарата и проведение непрерывных ингаляций. Техника ингаляции легко выполнима для детей, пациентов пожилого возраста, возможно использовать при жизнеугрожающих состояниях Назначение более высоких доз через небулайзер не ведет к увеличению риска системных побочных эффектов ИГКС (снижение объема проглоченной фракции ) Возможность ингалировать одновременно смесь двух препаратов (бронхолитика и будесонида)

Лечебно-диагностическая тактика приступе удушья у больных БА на догоспитальном этапе Осмотр больного, оценка степени тяжести состояния, пикфлоуметрия Медикаментозная терапия Легкий приступ БА Ингаляция сальбутамола или беротека в дозе 2, 5 -5 мг (1 – 2 мл) в 0, 9% растворе Na. Cl (2 – 4 мл) в течении 5 -10 мин через небулайзер У пожилых больных терапию лучше начинать с ингаляции через небулайзер беродуала в дозе 1 -2 мл. Оценка терапии через 15 -20 мин. При недостаточной эффективности возможно повторение ингаляции этих бронхолитиков- через 20 -30 мин после первой ингаляции.

Лечебно-диагностическая тактика приступе удушья у больных БА на догоспитальном этапе Средняя тяжесть приступа Провести те же мероприятия, что при легком приступе Оксигенотерапия При отсутствии эффекта: Эуфиллин 2, 4 % в/в медленно , в течение 10 мин [при необходимости можно повторить через 6 ч (высшая суточная доза – 2 г)]. Следует соблюдать особую осторожность при введении эуфиллина при сопутствующей сердечной недостаточности, заболеваниях печени, а также пациентам пожилого возраста. При неэффективности показаны глюкокортикостероиды : преднизолон в дозе 0, 5 мг/кг per os либо 60 – 90 мг в/в либо пульмикорт 1 -2 небулы через небулайзер в течении 10 мин. Вопрос о госпитализации решается индивидуально, в зависимости от эффекта проведенной терапии и степени тяжести БА

Лечебно-диагностическая тактика приступе удушья у больных БА на догоспитальном этапе Тяжелый приступ Оксигенотерапия Те же мероприятия - повторные ингаляции бронхолитиков через небулайзер, в/в введение эуфиллина, преднизолона, ингаляция пульмикорта в дозе 2 -4 небулы (0, 5 -1, 0 мг) через небулайзер. Госпитализация

Астматический статус (АС) Под АС понимают длительный приступ БА, резистентный к стандартной бронхорасширяющей терапии, сопровождающийся значительными нарушениями газового состава крови, гипоксией и гиперкапнией. В основе формирования резистентности к бронхорасширяющей терапии лежит прогрессирующая функциональная блокада ß-адренорецепторов, выраженное расстройство мукоциллиарного транспорта, отек слизистой оболочки бронхов.

Астматический статус I стадия – относительная компенсация. Эта стадия сформировавшейся резистентности к симпатомиметикам. Альвеолярная вентиляция еще обеспечивает газовый состав крови на том уровне, когда не наблюдается гипоксии тканей. Эта стадия характеризуется умеренной артериальной гипоксемией (ра. О 2 на уровне 60 -70 мм. рт. ст. ) и нормо- (ра. СО 2 3545 мм. рт. ст. ) или гипокапнией (ра. СО 2 снижено менее 35 мм. рт. ст. ). 50%<ПСВ<75% от должного. Больные в сознании и психически адекватны. Одышка выражена умеренно (ЧД < 30 в мин). Цианоз. Имеет место несоответствие дыхательных шумов, слышных на расстоянии, и при непосредственной аускультации легких. Повышение АД, тахикардия, ЧСС > 110 в минуту. Наиболее тревожным симптомом является отсутствие выделения мокроты.

Астматический статус II стадия – тотальная легочная обструкция (декомпенсации или «немого» легкого). Она характеризуется выраженной артериальной гипоксемией (ра. О 2 50 -60 мм. рт. ст. ) и гиперкапнией (ра. СО 2 50 -70 мм. рт. ст. ) вследствие снижения эффективности альвеолярной вентиляции, дальнейшим нарастанием бронхообструкции: 33% < ПСВ < 50%. Частота дыхания > 30 в мин, дыхание шумное. Сознание сохранено, эпизодически возбуждение, апатия. Больной не может сказать ни одной фразы, не переводя дыхания. Цианоз, набухшие шейные вены, одутловатость лица. Грудная клетка эмфизематозно вздута, экскурсия ее почти незаметна. При сохранении дистанционных хрипов аускультативно над легкими количество хрипов уменьшено, в отдельных зонах дыхание ослаблено, вплоть до «немого» легкого. Тахикардия до 140 в минуту, часто наблюдаются и другие нарушения ритма. АД нормальное или снижено. Создается реальная угроза для жизни больного.

Астматический статус (АС) III стадия – гиперкапническая кома. Она характеризуется тяжелой артериальной гипоксемией (ра. О 2 – 40 -50 мм. рт. ст. ) и гиперкапнией (ра. СО 2 – 80 -90 мм. рт. ст. и выше). ПСВ < 33%. В клинике у больного превалирует нервно-психическая сипмтоматика: психоз, бред, заторможенность, потеря сознания. Дыхание поверхностное, редкое, резко ослаблено. Диффузный цианоз. Нарушение ритма. Гипотония, коллапс.

Принципы лечения астматического статуса Применение только жизненно необходимых лекарств и процедур. Полный отказ от симпатомиметиков. Недопустима полипрагмазия. Восстановление чувствительности адренергических рецепторов и ликвидация бронхо-легочного воспаления с помощью глюкокортикоидов (ГК). Устранение бронхиальной обструкции (ГК, эуфиллин, β 2 -агонисты, муколитики, лаваж бронхиального дерева). Регидратация с помощью инфузионной терапии. Коррекция гипоксемии и гиперкапнии (оксигенотерапия, применение ИВЛ).
Волкова лекция ба.ppt