СМ 3 лекция 6 БРОНХИАЛЬНАЯ АСТМА.ppt
- Количество слайдов: 56

БРОНХИАЛЬНАЯ АСТМА Лекция для студентов V курса К. мед. н. асистент кафедры внутренней медицины № 2 Баташова-Галинская В. А.

АСТМА – ОПРЕДЕЛЕНИЕ Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкцией дыхательных путей в легких, которая часто бывает обратимой либо спонтанно, либо под действием лечения GINA 2011; www. ginasthma. org Updated 2011
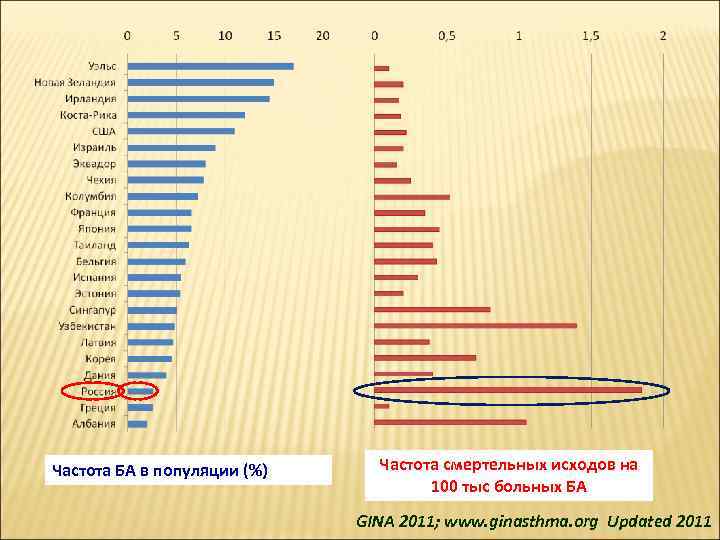
Частота БА в популяции (%) Частота смертельных исходов на 100 тыс больных БА GINA 2011; www. ginasthma. org Updated 2011
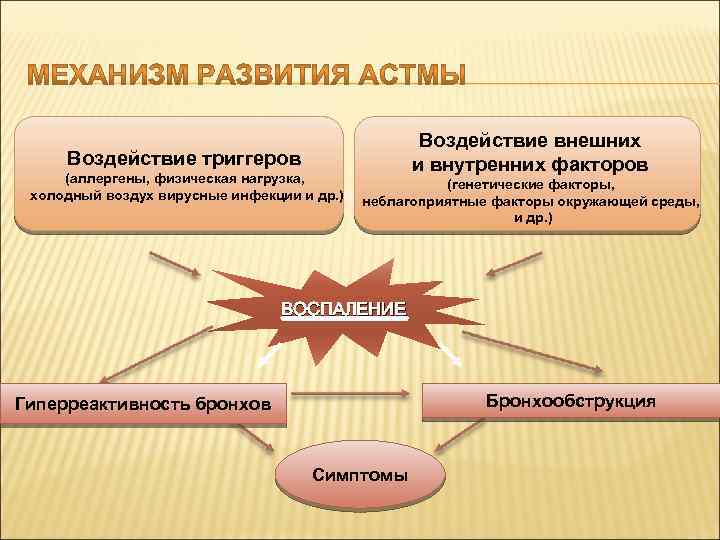
Воздействие внешних и внутренних факторов Воздействие триггеров (аллергены, физическая нагрузка, холодный воздух вирусные инфекции и др. ) (генетические факторы, неблагоприятные факторы окружающей среды, и др. ) ВОСПАЛЕНИЕ Бронхообструкция Гиперреактивность бронхов Симптомы
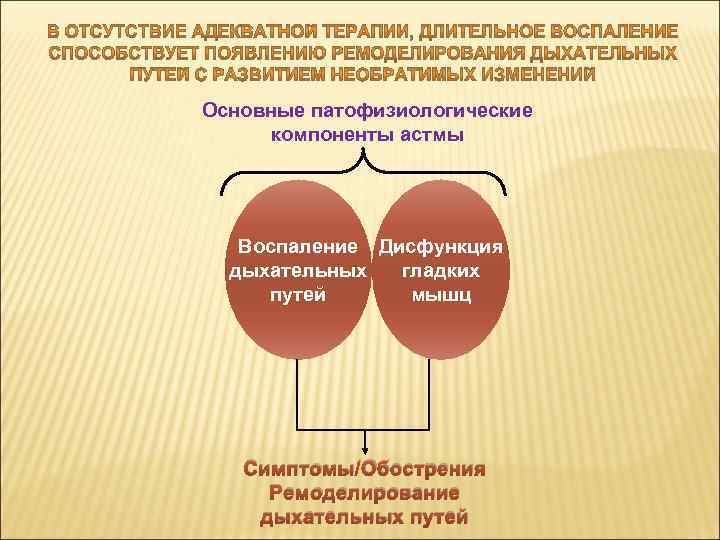
Основные патофизиологические компоненты астмы Воспаление Дисфункция дыхательных гладких путей мышц Симптомы/Обострения Ремоделирование дыхательных путей

• Бывают ли у пациента эпизоды «свиста» , хрипов в грудной клетке? • Беспокоит ли пациента кашель по ночам? • Бывают ли у пациента приступообразный кашель или свистящие хрипы после физической нагрузки? • Отмечает ли пациент появление свистящих хрипов, «заложенности» в грудной клетке или кашля после контакта с аллергенами или иными раздражителями дыхательных путей? • Отмечает ли пациент длительный (>10 дней) кашель после обычной простуды? • Приносят ли облегчение лекарства для лечения бронхиальной астмы? GINA 2007: www. ginasthma. org

« Все, что сопровождается свистящими хрипами, следует считать бронхиальной астмой, пока не будет доказано обратное» GINA, 2007

БРОНХИАЛЬНУЮ АСТМУ СЛЕДУЕТ ДИФФЕРЕНЦИИРОВАТЬ С: Гипервентиляционный синдром и панические атаки Обструкция верхних дыхательных путей и аспирация инородных тел Дисфункция голосовых связок Другие обструктивные заболевания легких, в особенности ХОЗЛ Необструктивные заболевания легких (например диффузные поражения паренхимы легких) Нереспираторные заболевания (например левожелудочковая недостаточность)

• симптомы заболевания • спирометрия • суточные колебания скорости выдоха Стандартизация легочных функциональных тестов. Официальный отчет Европейского респираторного общества. Пульмонология, 1993. Приложение: 6 -44.

- объем форсированного выдоха в первую секунду ФЖЕЛ - форсированная жизненная емкость легких ОФВ 1 /ФЖЕЛ - (модифицированный тест Тиффно), которое составляет у взрослых более 80% - пиковая скорость выдоха Согласно стандартам Европейского респираторного общества (ЕRS), обратимость бронхиальной обструкции изучается по изменениям ОФВ 1 в ответ на ингаляцию 400 мкг сальбутамола GINA 2007: www. ginasthma. org Стандартизация легочных функциональных тестов. Официальный отчет Европейского респираторного общества. Пульмонология, 1993. Приложение: 6 -44.
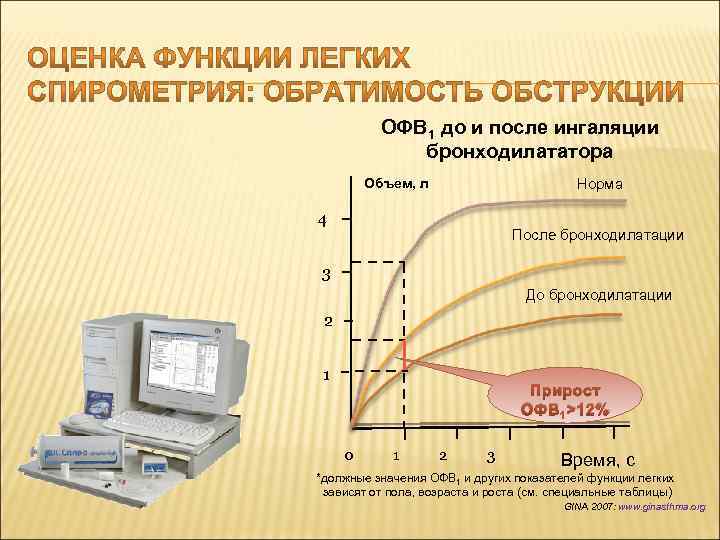
ОФВ 1 до и после ингаляции бронходилататора Норма Объем, л 4 После бронходилатации 3 До бронходилатации 2 1 Прирост ОФВ 1 >12% 0 1 2 3 Время, с *должные значения ОФВ 1 и других показателей функции легких зависят от пола, возраста и роста (см. специальные таблицы) GINA 2007: www. ginasthma. org
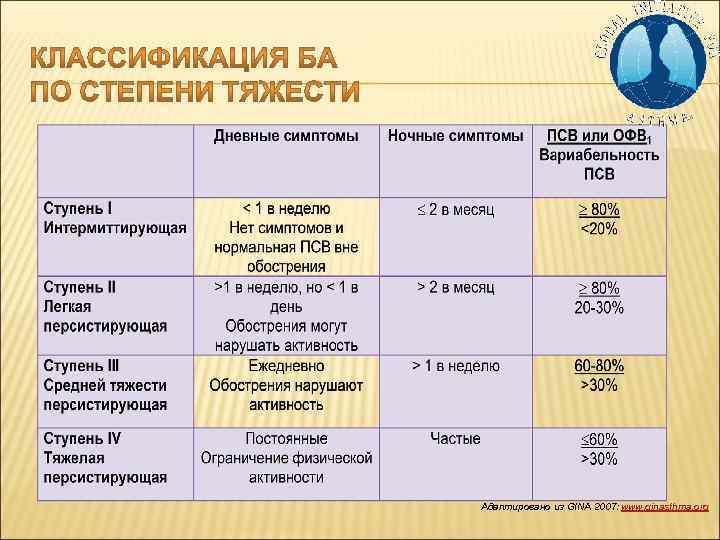
Адаптировано из GINA 2007: www. ginasthma. org
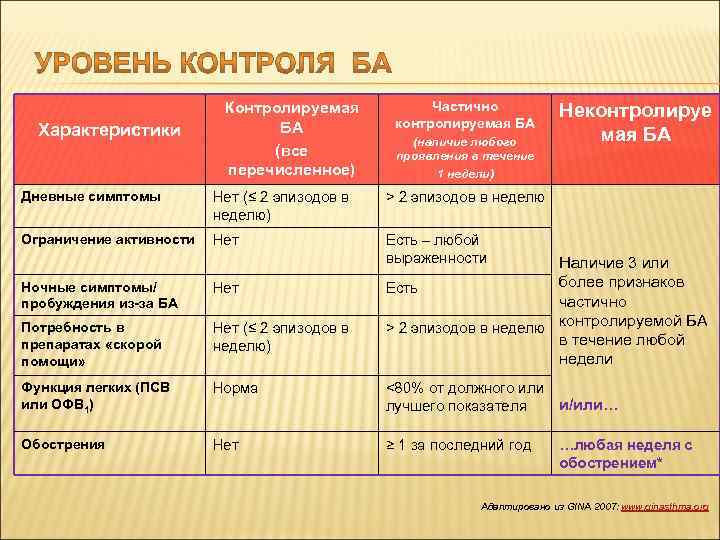
Характеристики Контролируемая БА (все перечисленное) Частично контролируемая БА (наличие любого проявления в течение 1 недели) Дневные симптомы Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничение активности Нет Неконтролируе мая БА Есть – любой выраженности Наличие 3 или более признаков Есть частично контролируемой БА > 2 эпизодов в неделю в течение любой недели Ночные симптомы/ пробуждения из-за БА Нет Потребность в препаратах «скорой помощи» Нет (≤ 2 эпизодов в неделю) Функция легких (ПСВ или ОФВ 1) Норма <80% от должного или лучшего показателя Обострения Нет ≥ 1 за последний год и/или… …любая неделя с обострением* Адаптировано из GINA 2007: www. ginasthma. org
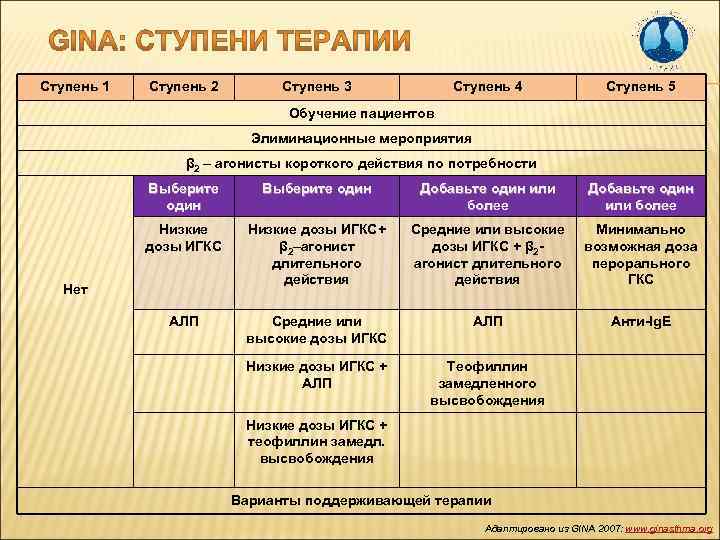
Ступень 1 Ступень 2 Ступень 3 Ступень 4 Ступень 5 Обучение пациентов Элиминационные мероприятия β 2 – агонисты короткого действия по потребности Выберите один Добавьте один или более Низкие дозы ИГКС+ β 2–агонист длительного действия Средние или высокие дозы ИГКС + β 2 агонист длительного действия Минимально возможная доза перорального ГКС АЛП Средние или высокие дозы ИГКС АЛП Анти-Ig. E Низкие дозы ИГКС + АЛП Теофиллин замедленного высвобождения Нет Низкие дозы ИГКС + теофиллин замедл. высвобождения Варианты поддерживающей терапии Адаптировано из GINA 2007: www. ginasthma. org
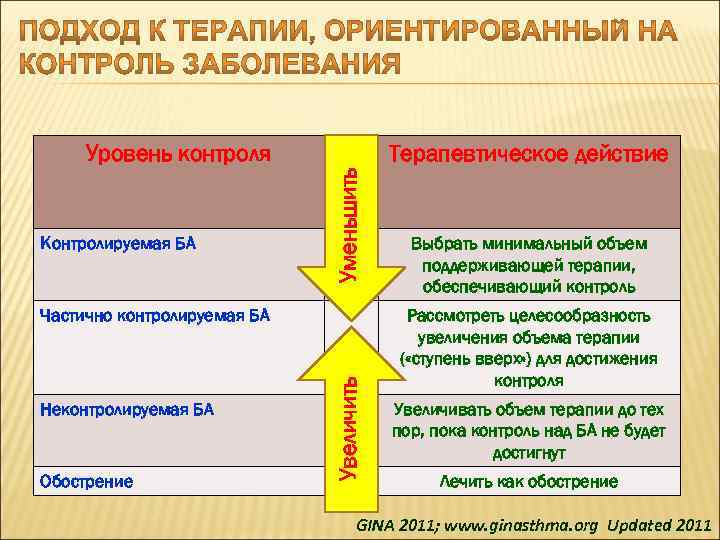
Контролируемая БА Терапевтическое действие Уменьшить Уровень контроля Неконтролируемая БА Обострение Увеличить Частично контролируемая БА Выбрать минимальный объем поддерживающей терапии, обеспечивающий контроль Рассмотреть целесообразность увеличения объема терапии ( «ступень вверх» ) для достижения контроля Увеличивать объем терапии до тех пор, пока контроль над БА не будет достигнут Лечить как обострение GINA 2011; www. ginasthma. org Updated 2011
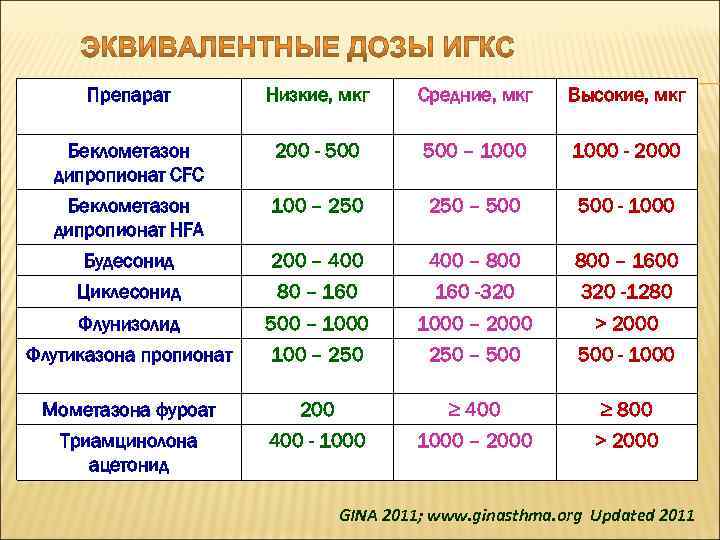
Препарат Низкие, мкг Средние, мкг Высокие, мкг Беклометазон дипропионат CFC 200 - 500 – 1000 - 2000 Беклометазон дипропионат HFA 100 – 250 – 500 - 1000 Будесонид 200 – 400 – 800 – 1600 Циклесонид 80 – 160 -320 -1280 Флунизолид 500 – 1000 – 2000 > 2000 Флутиказона пропионат 100 – 250 – 500 - 1000 Мометазона фуроат 200 ≥ 400 ≥ 800 Триамцинолона ацетонид 400 - 1000 – 2000 > 2000 GINA 2011; www. ginasthma. org Updated 2011

• • – таблетки по 20 мг; суточная доза 1 таблетка 1 раз в день – таблетки по 10 мг; суточная доза 1 таблетка 1 раз в день
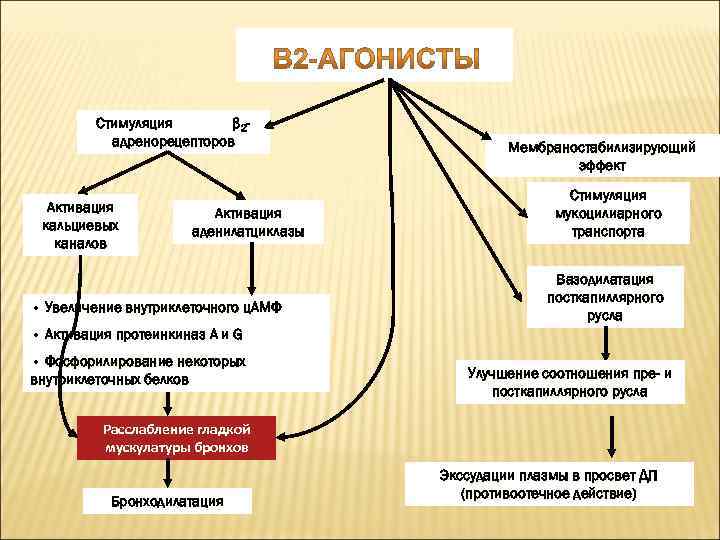
Стимуляция β 2 адренорецепторов Активация кальциевых каналов Активация аденилатциклазы • Увеличение внутриклеточного ц. АМФ Мембраностабилизирующий эффект Стимуляция мукоцилиарного транспорта Вазодилатация посткапиллярного русла • Активация протеинкиназ А и G • Фосфорилирование некоторых внутриклеточных белков Улучшение соотношения пре- и посткапиллярного русла Расслабление гладкой мускулатуры бронхов Бронходилатация Экссудации плазмы в просвет ДП (противоотечное действие)

Ø Возможности: уменьшение выраженности симптомов и снижение потребности в КДБА ~ улучшение качества жизни ~ отличный профиль переносимости ~ Ø Показания к применению: ~ ~ ~ Ø лечение аспириночувствительных пациентов предупреждение бронхоспазма, вызванного физической нагрузкой у курящих при сочетании БА и аллергического ринита у пациентов, которые не могут использовать ингаляционные препараты Может использоваться в качестве монотерапии на ступени 2, либо в комбинации с ИГКС

Доза составляет от 75 до 375 мг 1 раз в 2 или 4 недели п/к и определяется исходя из уровня Ig. E до начала лечения и массы тела

в малых дозах обладают небольшим противовоспалительным действием используются только препараты с модифицированным высвобождением могут применяться в дополнение к ИГКС, однако их эффект меньше, чем у ДДБА применение ограничено побочными эффектами результаты применения коротко-действующих форм при обострении остаются противоречивыми GINA 2011; www. ginasthma. org Updated 2011

ТЯЖЕЛОЕ ОБОСТРЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ Тяжелый приступ бронхиальной астмы, который длится более 24 часов, характеризуется острой прогрессирующей дыхательной недостаточностью, вызванной обструкцией воздухоносных путей в условиях формирования резистентности к бронхолитикам.

I Стадия относительной компенсации (отсутствие вентиляционных расстройств): Уменьшение количества мокроты; Сознание сохранено; Вынужденное положение в постели; Умеренные отдышка, цианоз, потливость; ЧСС 100 – 120 в мин. ; ЧД 30 – 40 в мин. ; Гипертензия; Ра. О 2 60 – 70 мм рт. ст. ; Ра СО 2 40 – 45 мм рт. ст. ; ПСВ и ОФВ 1 30% от должных.

II Стадия декомпенсации ( «немое легкое» ) (прогрессирующие вентиляционные расстройства): Отсутствие мокроты; Сознание сохранено, появление периодов возбуждения и апатии; Вынужденное положение в постели; Выраженные отдышка, цианоз, гипергидроз, набухание шейных вен; ЧСС 120 – 140 в мин. , пульс слабый; ЧД 40 – 50 в мин. ; Гипотония; Ра. О 2 менее 50 – 60 мм рт. ст. ; Ра СО 2 больше 50 – 70 мм рт. ст. ; ПСВ и ОФВ 1 20% от должных.

ІІІ Гипоксемическая кома: Потеря сознания, снижение рефлексов, чувствительности; Брадипноэ, периодические ритмы дыхания; Пульс нитевидный, ЧСС больше чем 140 – 160 в мин. , аритмичный, альтернирующий, «парадоксальный» ; Гипотония, коллапс, шок; Ра. О 2 менее 40 мм рт. ст. ; Ра СО 2 больше чем 70 – 80 мм рт. ст. ; Органические неврологические расстройства.

ПРЕПАРАТЫ ДЛЯ НЕОТЛОЖНОЙ ПОМОЩИ -ГКС парентерального (системного) действия; -бронходилататоры(B 2 -агонисты быстрого действия, парентеральные теофиллины) ; -препараты для инфузной терапии (5% р-ра глюкозы, физиологический р-р, 4% р-р соды, реополиглюкин ) ; -средства , которые улучшают реологические свойства крови (гепарин, фраксипарин, реополиглюкин); -симптоматические средства (сердечные глюкозиды, антиаритмические – ААП, метаболические сердечные средства) ; -кислородотерапия.

ПАРЕНТЕРАЛЬНЫЕ ГКС (В/В КАПЕЛЬНО, БОЛЮСНО) I стадия: 60 -90 мг преднизолона в /в струйно + 20 -40 мг преднизолона в/в капельно в 400, 0 мл физ. р-ра ; в случае отсутствия эффекта в/в преднизолон повторять каждые 2 -3 ч. по 90 мг; в случае улучшения состояния – вводить по 30 мг каждые 3 ч. с удлинением интервалов между введениями; количество жидкости до 1000 -1200 мл. Суточная доза – 1 -1, 5 г. IIстадия ТОБА: суточная доза преднизолона до 1, 5 – 2 г (лечение в реанимационном отделении). С выведением больного из стадии «немого легкого» дозу преднизолона уменьшают на 25% в сутки, оставляя на минимальной поддерживающей (индивидуально) на протяжении 3 -5 дней. Пульс-терапия преднизолоном (метилпреднизолоном, метипред) – 1000 мг в/в капельно быстро (в случае малой эффективности лечебных средств, II-III ст. ТОБА, из-за массивной возрастающей бронхообструкции).

ПОКАЗАНИЯ К ПАРЕНТЕРАЛЬНОМУ ВВЕДЕНИЮ АДРЕНАЛИНА -анафилактическая форма ТОБА; -быстрая декомпенсация пациента; -неэффективность ингаляционного введения В 2 – агониста; -неспособность пациента приспособиться к ингаляционной терапии.

БРОНХОЛИТИКИ Режимы дозирования В 2 –агонистов быстрого действия (сальбутамол, альбутерол): прерывчатый: 0, 03 мл/ кг 0, 5% (2, 5 -5 мг) р-ра вентолина (сальбутамола), альбутерола и 2 мг р-ра фликсотида или пульмикорта 0, 25 -0, 5 мг в 1 мл для ингаляции растворяя в одной камере с 3 -5 мл физ. р-ра и ингалируют через небулайзер каждые 20 мин. по 2 -4 вдоха до улучшения состояния. При использование дозированного аэрозольного ингалятора (р. МDI) одноразовая адекватная доза составляет 400 -1000 мкг. Вводить 3 раза в час. ;

непрерывный: постоянная ингаляция указанной дозы препарата через небулайзер параллельно с подачей кислорода со скоростью 6 -7 л/мин. Дозирование антихолинергических средств (беродуал Н): 0, 5 мг ипротропиума бромида, разведенного в 3 -5 мл физ. р-ра, ингалируют через небулайзер каждые 20 мин. Возможное смешивание сальбутамола и ипротропиума бромида в камере небулайзера.

ТЕОФИЛЛИНЫ Дозирование парентеральных теофилинов (эуфилина): 1 ампула = 10 мл 2, 4% р-ра =192 мг теофиллина. I этап (насыщения): на протяжении первых 30 мин. Больным, которые впервые получают эуфилин, назначают с расчетом 5, 6 мг/кг веса чистого теофиллина; повторно – 3 мг/кг. II этап (поддерживающая терапия): на протяжении следующих 3, 5 лет. Для пациентов, которые курят, скорость дозирования чистого теофиллина составляет 0, 9 мг/кг/ч. Для пациентов, которые не курят, - 0, 6 мг/кг/ч. Для больных с печёночной, почечной, дыхательной и сердечной недостаточностью – 0, 25 мг/кг/ч. Максимальная ежедневная доза чистого теофиллина в лечении больных с ТОБА не должна превышать 2 г.

ИНФУЗНАЯ ТЕРАПИЯ Ликвидация гемоконцентрации и дегидратации, разжижение бронхиального секрета, коррекцию электролитного и кислотно-щелочного состояния организма. Общее количество жидкости, составляет до 2 -3 л в сутки под контролем центрального венозного давления (не выше 12 мм вод. ст. ) и скорости мочевыделения (не меньше 80 мл/ч. без диуретиков). При этом используются гепаринизированные (20 -30 тыс. в сутки) растворы глюкозы, реополиглюкин.

ОКСИГЕНОТЕРАПИЯ Назначают в случае артериальной гипоксемии (РО 2<мм рт. ст. ). Воздухо-кислородная смесь, которая содержит 30 -50% кислорода, подается через назальный катетер или маску Venturi со скоростью 1 -5 л/мин. Контроль газового состава крови осуществляют через 20 -30 мин. Критериями эффективности оксигенотерапии являются стабильные показатели парциального давления кислорода в артериальной крови больше 80 мм рт. ст. и сатурации кислорода больше 90%. В случае нарушения сознания, асистолии, развития фатальных аритмий перевести больного на ИВЛ. Относительными показателями для ИВЛ является прогрессирующий ацидоз (р. Н < 7, 2), прогрессирующая гиперкапния, рефрактерная гипоксемия, понижения дыхательного центра, брадипноэ, общее возбуждение больного, выраженная усталость дыхательной мускулатуры.

Больная Г. 45 лет, штукатур Считает себя больной хроническим бронхитом 10 лет Последние два года – каждые четыре месяца – «простуда» Беспокоит: - чувство нехватки воздуха, - ощущение неполного выдоха, - сухой надсадный кашель по ночам (не может спать) - ощущение хрипов в груди -резко снижена трудоспособность Над легкими на фоне ослабленного дыхания выслушиваются жесткое дыхание с удлиненным выдохом , на его фоне сухие свистящие хрипы

Лечение по месту жительства: Антибиотики (многократно)+ теопек + различные отхаркивающие Последнее обострение- в течение 3 -х месяцев, лечилась в основном антибиотиками и «сопутствующими средствами» Направлена с диагнозом: «Хронический бронхит с астматическим компонентом»

? О каком диагнозе можно думать? 1 ХОЗЛ 2 Бронхиальная астма 3 Идиопатический фиброзирующий альвеолит 4 Хронический бронхит с гиперреактивностью бронхов

? О каком диагнозе можно думать? 1 ХОЗЛ 2 Бронхиальная астма 3 Идиопатический фиброзирующий альвеолит 4 Хронический бронхит с гиперреактивностью бронхов

? Какой дополнительный метод исследования является неотъемлемым для дифференциальной диагностики БА: 1 рентгенография органов грудной полости 2 электрокардиография 3 функция внешнего дыхания (ФВД) 4 общий анализ крови

? Какой дополнительный метод исследования является неотъемлемым для дифференциальной диагностики БА: 1 рентгенография органов грудной полости 2 электрокардиография 3 функция внешнего дыхания (ФВД) 4 общий анализ крови

• Наличие признаков бронхиальной обструкции – ОФВ 1 менее 80% от должного • Выраженная обратимость бронхиальной обструкции – увеличение ОФВ 1 >12% (или ~ 200 мл) по результатам фармакологической пробы с β 2 -агонистом короткого действия • Суточная вариабельность ОФВ 1 > 20% Приказ № 128 МЗ Украины, стр. 39

ОФВ 1

Больная не может спать –приступы сухого надсадного кашля; Значительное ограничение физической нагрузки - нарушена трудоспособность; Постоянное чувство нехватки воздуха, ощущение хрипов в груди; До 4 -х обострений за 2 последних года, последнее –перед поступлением в стационар ОФВ 1=35, 9%
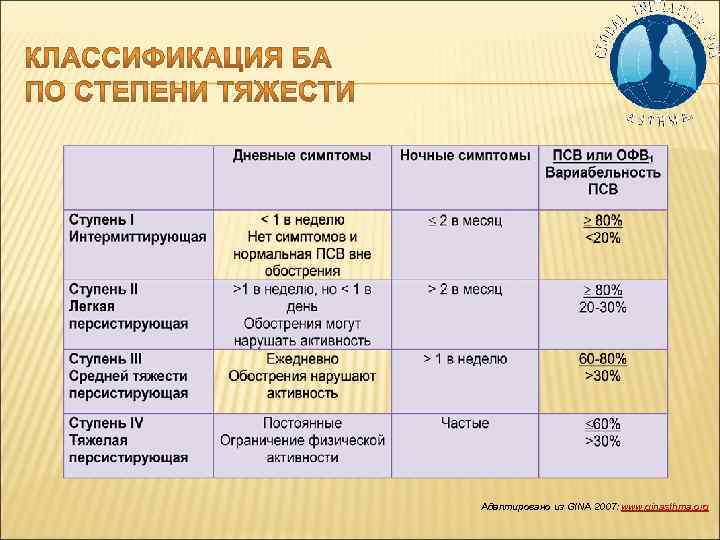
Адаптировано из GINA 2007: www. ginasthma. org

? Какова степень тяжести БА у пациентки? 1 Легкая интермиттирующая 2 Степень тяжести БА может быть установлен вне обострения 3 Средней тяжести персистирующая, обострение 4 Тяжелая персистирующая, обострение

? 1 2 Какова степень тяжести БА у пациентки? Легкая интермиттирующая Степень тяжести БА может быть установлена вне обострения 3 Средней тяжести персистирующая, обострение 4 Тяжелая персистирующая, обострение
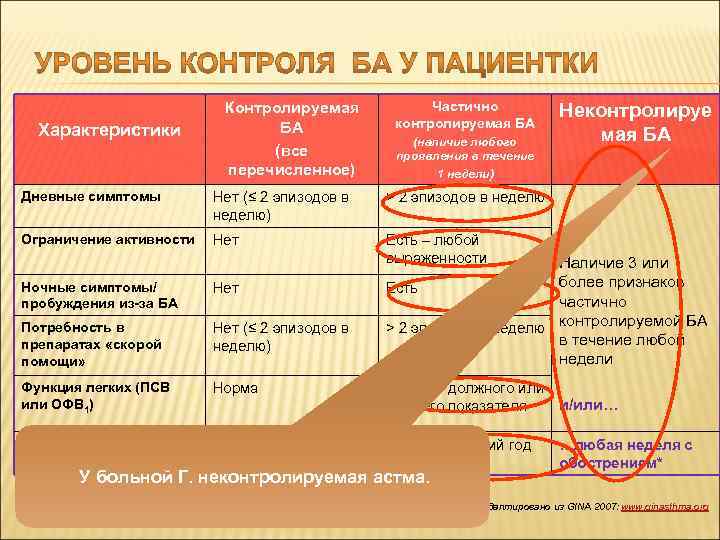
Характеристики Контролируемая БА (все перечисленное) Частично контролируемая БА (наличие любого проявления в течение 1 недели) Дневные симптомы Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничение активности Нет Неконтролируе мая БА Есть – любой выраженности Наличие 3 или более признаков Есть частично контролируемой БА > 2 эпизодов в неделю в течение любой недели Ночные симптомы/ пробуждения из-за БА Нет Потребность в препаратах «скорой помощи» Нет (≤ 2 эпизодов в неделю) Функция легких (ПСВ или ОФВ 1) Норма <80% от должного или лучшего показателя Обострения Нет ≥ 1 за последний год У больной Г. неконтролируемая астма. и/или… …любая неделя с обострением* Адаптировано из GINA 2007: www. ginasthma. org

Для лечения обострения назначено: Вентолин 2, 5 мг и Фликсотид 2, 0 мг через небулайзер № 5 В первую же ночь больная спала спокойно, без ночных симптомов

Какой препарат выбрать для базисной терапии?

? Препараты для базисной терапии бронхиальной астмы 1 Предназначены для снятия симптомов 2 Направлены на достижение контроля заболевания 3 Придуманы для того, чтобы пациент как можно чаще посещал участкового терапевта за рецептом 4 Все вышеперечисленное

? Препараты для базисной терапии бронхиальной астмы 1 Предназначены для снятия симптомов 2 Направлены на достижение контроля заболевания 3 Придуманы для того, чтобы пациент как можно чаще посещал участкового терапевта за рецептом 4 Все вышеперечисленное

? Какая из ниже перечисленных групп препаратов является обязательной для длительного контроля БА: 1 глюкокортикостероиды 2 блокаторы М 1 -рецепторов 3 ß 2 -агонисты короткого действия 4 муколитики

? Какая из ниже перечисленных групп препаратов является обязательной для длительного контроля БА: 1 глюкокортикостероиды 2 блокаторы М 1 -рецепторов 3 ß 2 -агонисты короткого действия 4 муколитики
ИГКС рекомендуется назначать всем больным БА, которые принимают β 2 -агонисты короткого действия более 1 -го раза в день GINA, 2005 Global Strategy for Asthma management and Prevention-2005

Какова должна быть дальнейшая тактика врача?

ИГКС+ агонисты длительного действия 100/50 мкг по 1 вдоху 2 раза в день Сальбутамол 1 -2 вдоха по требованию Контрольный осмотр через 3 месяца

• Недооценка симптомов • Ни разу не проверена функция внешнего дыхания и не проведен тест на обратимость обструкции, отсюда – неверный диагноз и отсутствие адекватной терапии • Неэффективная терапия способствовала частым обострениям (4 раза в год) • Выявление хрипов в груди завершалось назначением антибиотиков • Назначались не ингаляционные бронхолитики, а системные (теофиллин) • Больная с БА оставалась без базисной терапии!
СМ 3 лекция 6 БРОНХИАЛЬНАЯ АСТМА.ppt