Бронхиальная астма.ppt
- Количество слайдов: 62

Бронхиальная астма Кафедра факультетской педиатрии № 1 РНИМУ Доцент Ярошевская Ольга Ильинична

Бронхиальная астма (БА)– аллергическое заболевание, характеризующееся повторными эпизодами обструкции бронхов, обратимой спонтанно или на фоне лечения. Патогенетическую основу астмы составляет иммунное воспаление дыхательных путей и гиперреактивность бронхов. . . КОД по МКБ 10 : J. 45. 0

Эпидемиология бронхиальной астмы n n n n Распространенность: u 6 – 10% среди всего населения (до 30% в Австралии) u 8 -20% среди детей Заболеваемость – 0, 2 -0, 4% ежегодно В структуре БА – 20% тяжелые формы заболевания Пол: u До 10 лет М/Ж – 2: 1 u Старше 18 лет М/Ж – 1: 2 Смертность – 13 -19 /1 000 Первые симптомы БА у детей обычно возникают до 7 лет (в 50% - до 3 лет) От появления первых симптомов до постановки диагноза может пройти несколько лет!

Этиология Ведущим фактором формирования БА является сенсибилизация организма (чаще – поливалентная)
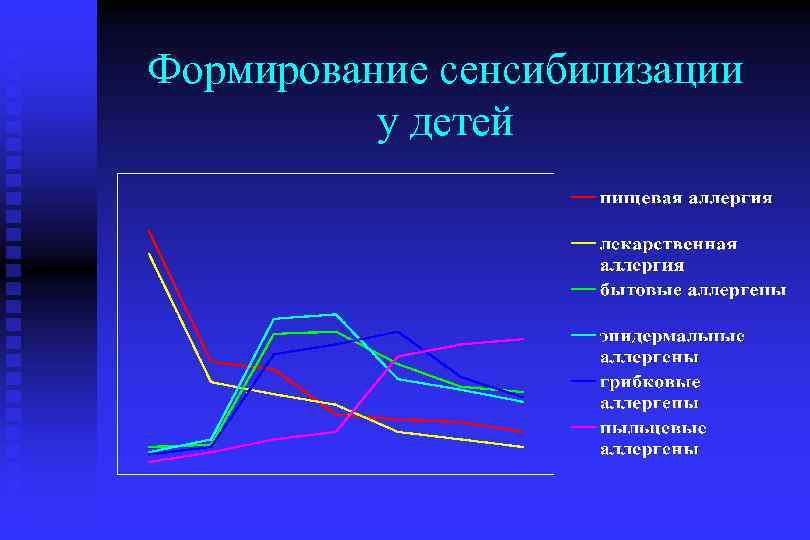
Формирование сенсибилизации у детей до 1 года 1 -3 года 3 -5 лет старше 5 лет

Патогенез Аллергическое воспаление бронхов у 95% детей с БА обусловлено атопией, в основе которой лежат Ig. E зависимые реакции

Внутренние факторы n n n Атопия – способность организма к выработке повышенного количества Ig. E в ответ на воздействие низких доз аллергенов, обычно белковой природы, и развитию типичных симптомов таких заболеваний как бронхиальная астма, аллергический ринит, аллергический конъюнктивит, атопический дерматит Наследственная предрасположенность u 33% отцов и 45% матерей – признаки атопии u 25% отцов и 40% матерей – бронхиальная астма Маркерами предрасположенности к поливалентной сенсибилизации служат HLA B 12, В 7, DR 2, увеличение маркера HLA DR B 1515 в популяции детей с бронхиальной астмой

АТОПИЧЕСКИЕ ЗАБОЛЕВАНИЯ Атопический дерматит (в основном у детей раннего возраста) n Аллергический ринит и конъюнктивит n Бронхиальная астма АТОПИЧЕСКИЙ МАРШ- смена одних появлений атопии на другие по мере роста ребенка n

Патогенез атопической реакции n Атопические реакции обусловлены активацией Th 2 и гиперпродукцией Ig. E. Секретируемые Th 2 цитокины (ИЛ 13, ИЛ 4) подавляют активность Th 1 и стимулируют продукцию Ig. E. Отличительная особенность Ig. Eспособность связываться с высокоаффиновыми рецепторами тучных клеток (ТК) и базофилов (иммунологическая фаза атопической реакции)

Патогенез атопической реакции n n n Основной момент инициации аллергической реакциидегрануляция тучных клеток (патохимическая фаза) и выход медиаторов воспаления Ранее синтезированные медиаторы- гистамин, триптаза, хемотаксические факторы для эозинофилов и нейтрофилов Новосинтезированные медиаторы- LTB 4, LTC 4, LT D 4, простагландин D 2, фактор активации тромбоцитов –действуют как бронхоконстрикторы и хемоаттрактанты клеток зоны воспаления

Аллерген Острая аллергическая Антигенпрезентирующие реакция клетки • Протекает по Аллерген немедленному типу Th 2 клетки В клетки • Проявляется синдромом IL-5, IL-3 бронхиальной обструкции: Аллерген ГМ-КСФ • Приступ через 15 -20 мин Ig. E после контакта с аллергеном Тучные Эозинофилы • Повышение проницаемости клетки сосудистой стенки отек Провоспалительные медиаторы слизистой оболочки, Гистамин, серотонин, гиперсекреция слизи простагландины • Сокращение гладкой Острое воспаление Хроническое воспаление мускулатуры бронхоспазм
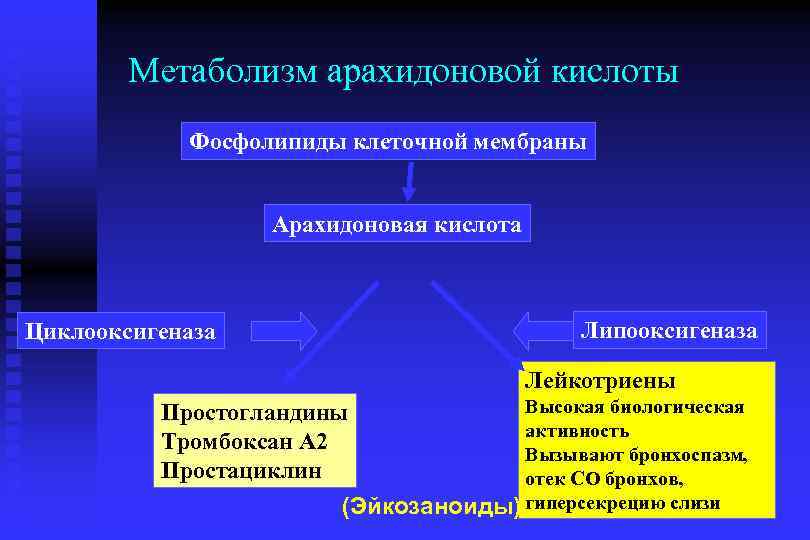
Метаболизм арахидоновой кислоты Фосфолипиды клеточной мембраны Арахидоновая кислота Липооксигеназа Циклооксигеназа Лейкотриены Высокая биологическая активность Вызывают бронхоспазм, отек СО бронхов, (Эйкозаноиды) гиперсекрецию слизи Простогландины Тромбоксан А 2 Простациклин
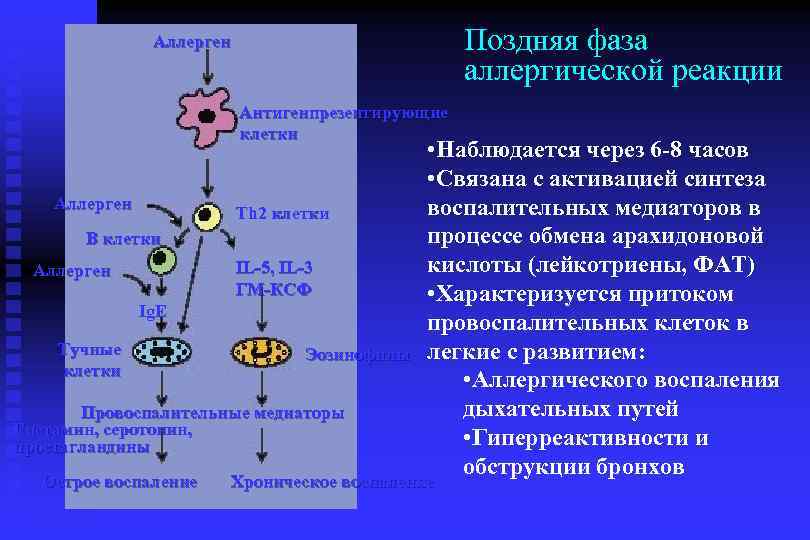
Поздняя фаза аллергической реакции Аллерген Антигенпрезентирующие клетки Аллерген Th 2 клетки В клетки IL-5, IL-3 ГМ-КСФ Аллерген Ig. E Тучные клетки Эозинофилы Провоспалительные медиаторы Гистамин, серотонин, простагландины Острое воспаление • Наблюдается через 6 -8 часов • Связана с активацией синтеза воспалительных медиаторов в процессе обмена арахидоновой кислоты (лейкотриены, ФАТ) • Характеризуется притоком провоспалительных клеток в легкие с развитием: • Аллергического воспаления дыхательных путей • Гиперреактивности и обструкции бронхов Хроническое воспаление

Причинные (сенсибилизирующие) факторы - аллергены n n n n Бытовые Эпидермальные Грибковые Пыльцевые Пищевые аллергены Лекарственные Бактериальные

Клещ домашней пыли (Acarida ) n n n n Клещ очень мал, его нельзя увидеть невооруженным глазом. Размер взрослого клеща – 0, 3 -0, 4 мм. Частота выявления при обследовании помещений различных городов достигает 95 -100%. Основное место концентрации - постель, ковры, мягкая мебель, гардины, мягкие игрушки, одежда и т. д. Клещ – сапрофит. Он не кусает людей и не разносит никаких инфекций. Клещ любит тепло и повышенную влажность. Клещ прозрачен и не выносит прямых солнечных лучей. Клещ не переносит длительного замораживания.

Клещ домашней пыли (Acarida ) n n n Аллергия к клещу домашней пыли – распространенное явление. Аллергенами являются фекалии клеща и обломки хитинового панциря мертвых клещей. Для астмы, вызванной аллергией к клещую, типично учащение приступов ночью, в весенне-осенний период (сезон топки батарей)

Эпидермальные аллергены n n n n Шерсть Пух Перо Перхоть Экскременты, слюна животных и насекомых (тараканов) Сухой корм для аквариумных рыбок …

Сенсибилизация к плесневым и дрожжевым грибкам n n Грибы содержатся внутри помещений (в домашней пыли, во влажных помещениях), во внешней среде (прелая листва, компост, сырые деревянные дома, амбары, зернохранилища) Обострения u в осенне-зимний период, м. б. круглогодично u Тяжелое течение с частыми рецидивами и короткими ремиссиями

Пыльцевые аллергены Обострения: n Деревья и кустарники (береза, Весеннее (апрельольха, лещина, орешник, ива, дуб, май) каштан, тополь, ясень, вяз, …) n Злаковые травы (тимофеевка, Летнее (июльрайграс, овсяница, мятлик, пырей, август) рожь, греча, пшеница, …) n Сорные травы (лебеда, амброзия, одуванчик, крапива, полынь, …) Осеннее (августоктябрь)
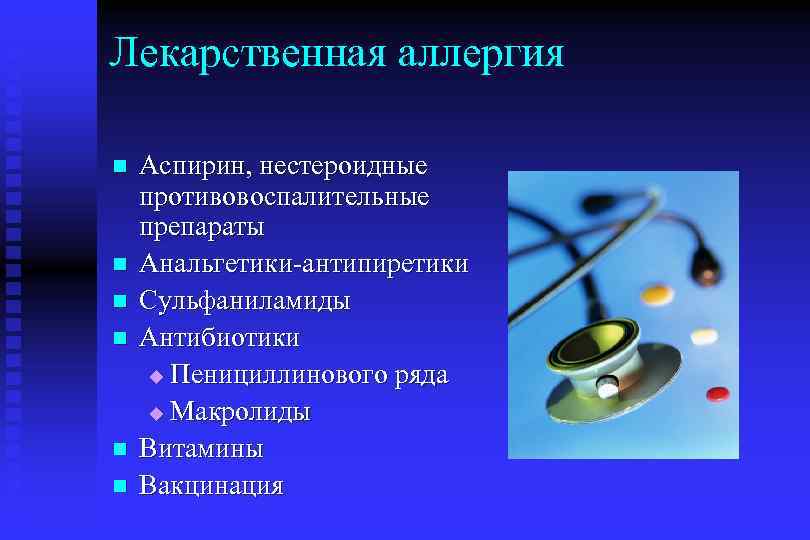
Лекарственная аллергия n n n Аспирин, нестероидные противовоспалительные препараты Анальгетики-антипиретики Сульфаниламиды Антибиотики u Пенициллинового ряда u Макролиды Витамины Вакцинация

БА является мультифакториальным заболеванием, при котором генетическая предрасположенность реализуется при воздействии факторов внешней среды.
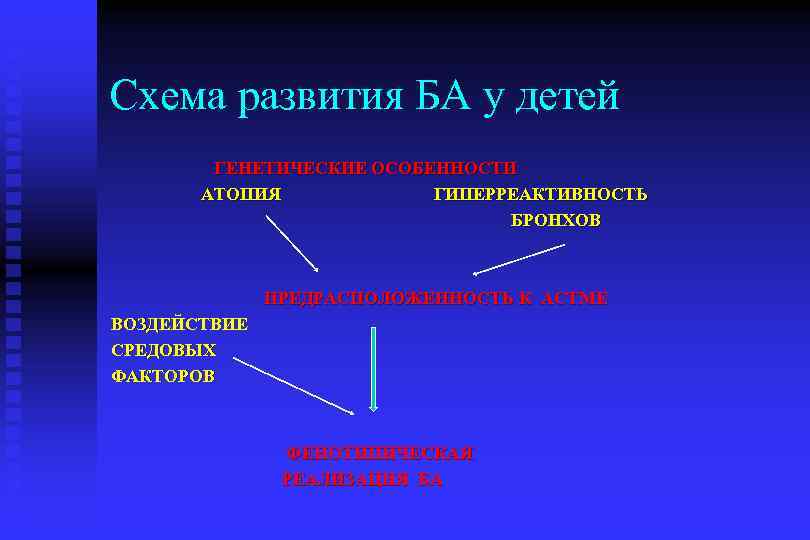
Схема развития БА у детей ГЕНЕТИЧЕСКИЕ ОСОБЕННОСТИ АТОПИЯ ГИПЕРРЕАКТИВНОСТЬ БРОНХОВ ПРЕДРАСПОЛОЖЕННОСТЬ К АСТМЕ ВОЗДЕЙСТВИЕ СРЕДОВЫХ ФАКТОРОВ ФЕНОТИПИЧЕСКАЯ РЕАЛИЗАЦИЯ БА

Факторы, усугубляющие воздействия причинно -значимых аллергенов (поллютанты) n n Респираторные вирусные инфекции u Rhinoviruses u Enteroviruses u Influenza viruses A & B u Coronaviruses u Parainfluenza viruses u Respiratory syncytial virus Выхлопные газы двигателей Табачный дым Промышленные загрязнения

Факторы, вызывающие обострение БА – триггеры n n Специфические u Вирусные респираторные инфекции u Аллергены Неспецифические u Физическая и психоэмоциональная нагрузка u Изменение метеоситуации (циклон с дождями) u Экологические воздействия (ксенобиотики, табачный дым, резкие запахи, атмосферные загрязнения)
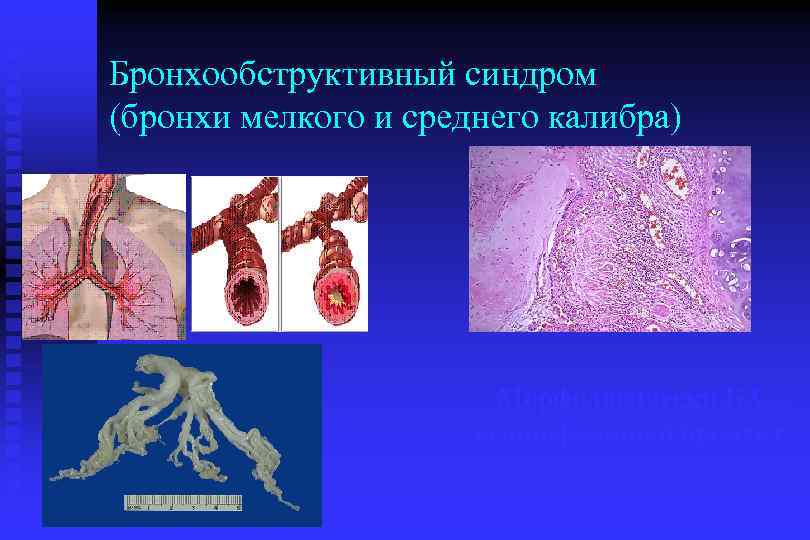
Бронхообструктивный синдром (бронхи мелкого и среднего калибра) Морфологически БА – эозинофильный бронхит


Бронхиальная обструкция обусловлена: n бронхоспазмом n n n гиперсекрецией слизи отеком стенки бронхов ремоделированием стенки бронхов u Увеличение массы гладких мышц, застой в сосудистом русле и гипертрофия слизистых желез утолщение стенки бронхов, уменьшение диаметра просвета; секреции слизи и воспалительного экссудата Обратимая обструкция Необратимая обструкция

Клинические проявления бронхиальной обструкции Свистящее дыхание n Затрудненный выдох n Навязчивый непродуктивный кашель n Удушье n Повышенная воздушность легких (коробочный перкуторный звук) n Удлиненный выдох и свистящие хрипы при аускультации n

Каковы причины шумного, свистящего дыхания n n n При наличии обструкции просвет дыхательных путей позволяет воздуху при вдохе (активный процесс) проникать в альвеолы ОДНАКО при выдохе (пассивный процесс) дыхательные пути закрыты и воздух остается в малых периферических дыхательных путях, как в «ловушке» Накопление воздуха на периферии дыхательных путей приводит к повышению давления, способствующему к форсированному выдоху через суженные бронхи

Каковы причины шумного, свистящего дыхания? n n Движение воздуха, сжатого узкими дыхательными путями, вызывает появление шумов и свистов Обструкция мелких бронхов – обилие высокочастотных хрипов; средних бронхов – более грубые хрипы

Мокрота и астма n Мокрота при астме – прозрачная и вязкая n Вязкая слизь образует пробки в малых бронхах, откашливается и при микроскопии в слизи определяют спирали Куршмана

Мокрота и астма Эозинофилы в мокроте – основная характеристика при астме, отражают степень эозинофильного воспаления в дыхательных путях n В мокроте обнаруживаются игольчатые кристаллы Шарко-Лейдена, которые образуются под влиянием эозинофильной лизофосфолипазы. n

Критерии тяжести обострения бронхиальной астмы Выделяется легкий, среднетяжелый, тяжелый и угрожаемый приступ (status asthmaticus). От тяжести обострения зависит объем терапии. Оцениваются следующие параметры: n Уровень бодрствования (больной спокоен, возбужден, заторможен) n Положение (активное, вынужденное, ортопноэ) n ЧД, участие вспомогательной мускулатуры, цианоз n ЧСС, парадоксальный пульс n ПСВ после первого введения бронхолитика (% от должного) n Ра. О 2, Ра СО 2, Sat O 2

Диагностика бронхиальной астмы n Анамнез n Клинические симптомы n Аллергологическое обследование n Обследование на наличие инфекций, провоцирующих бронхообструкцию n Функциональные показатели внешнего дыхания (ФВД) – наличие, обратимость и вариабельность бронхообструкции

Характерные жалобы при БА n n Рецидивирующие эпизоды затрудненного дыхания или одышки Навязчивый кашель, особенно по ночам Рецидивирующие свистящие хрипы Повторяющееся чувство стеснения в груди Появление или усиление симптомов n В ночное время n В определенный сезон n При изменении погоды n После физических нагрузок n При ОРВИ n При курении (в т. ч. пассивном) n При резких запахах
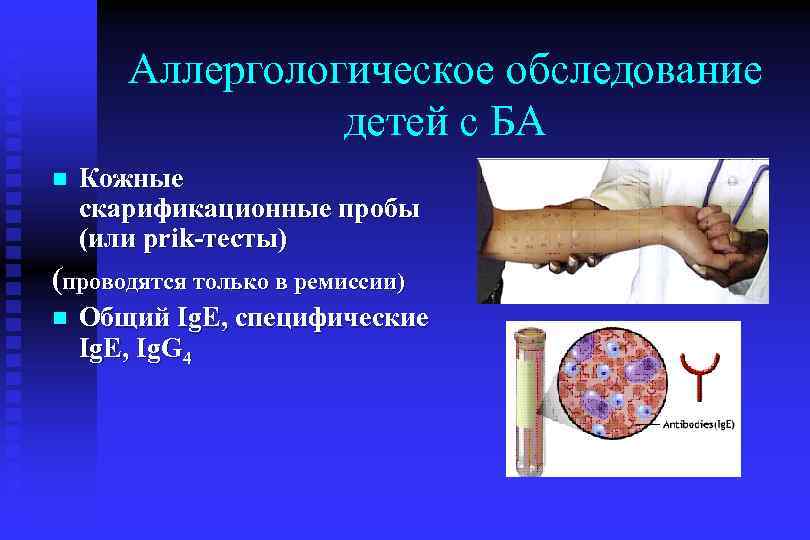
Аллергологическое обследование детей с БА n Кожные скарификационные пробы (или prik-тесты) (проводятся только в ремиссии) n Общий Ig. E, специфические Ig. E, Ig. G 4

Показатели функции внешнего дыхания (у детей старше 6 лет!) n В период обострения n В период ремиссии n Проба с бронхолитиком n Проба на гиперреактивность спирометрия

Функции внешнего дыхания При БА информативны следующие показатели ФВД n ПСВ – максимальная (пиковая) скорость выдоха - снижается при бронхиальной обструкции n с. ОФВ 1 (объем форсированного выдоха/сек – снижается при обструкции n ЖЕЛ (жизненная емкость легких) - при БА обычно не меняется n Индекс Тиффно – ОФВ 1/ЖЕЛ в % - при БА снижается n Прирост ОФВ 1 после ингаляции бронхолитика > 15% - показатель обратимости обструкции

Пикфлоуметрия n n Пиковая скорость выдоха (ПСВ, PEF) снижается пропорционально степени обструкции Может оцениваться неоднократно в динамике у постели больного

Обследование на наличие инфекций, провоцирующих бронхообструкцию Вид обследования: Инфекции: n n n Хламидийная Микоплазменная Цитомегаловирусная Герпетическая Пневмоцистная Гельминтозы n n n Выявление возбудителя: u Культуральное u Вирусологическое ПЦР Серологическое (Ig M, Ig. G, Ig A)
Рентгенография – при подозрении на осложнения
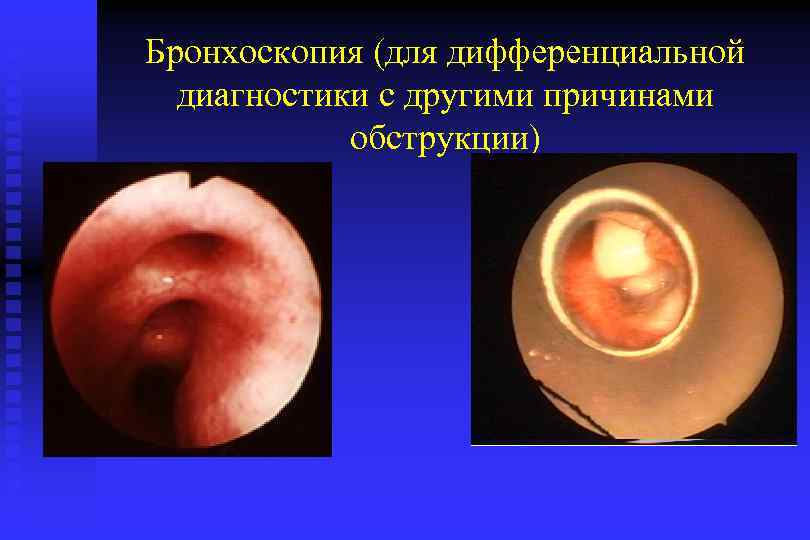
Бронхоскопия (для дифференциальной диагностики с другими причинами обструкции)

Дифференциальный диагноз БА 1. Обструктивный бронхит вирусного генеза 1. 2. 3. 4. Врожденная патология бронхов (муковисцидоз, пороки бронхиального дерева) Инородное тело бронхов Гельминтоз (аскаридоз, токсокароз) 3. 4. Возраст <3 лет, нет атопии, < 3 эпизодов обструкции Необратимость обструкции, бронхоэктазы, дыхательная недостаточность Внезапное начало, постоянный кашель, признаки ателектаза на рентгенограммах Резкая гиперэозинофилия, летучие эозинофильные инфильтраты в легких, + результат проб на АТ к паразитам

Классификация бронхиальной астмы n n Форма u Атопическая u Неатопическая Степень тяжести болезни u Легкая t Интермиттирующая Персистирующая u Средней тяжести u Тяжелая Период u Обострение u Ремиссия t n n n Тяжесть приступа u Легкий u Средней тяжести u Тяжелый u Астматическое состояние Осложнения u Эмфизема легких u Пневмосклероз u Ателектаз u Пневмоторакс u …

Критерии тяжести течения БА n n n n Частота приступов (потребность в бронхолитиках) Тяжесть и длительность приступов Способ купирования приступов Частота ночных приступов Показатели ФВД Переносимость физической нагрузки Длительность периодов ремиссии Базисная терапия, позволяющая достичь контроля
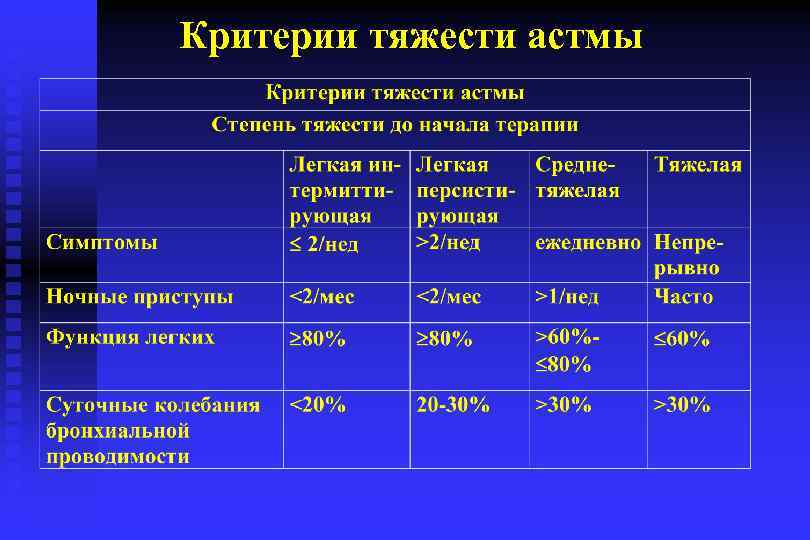
Критерии тяжести астмы

Цели терапии при бронхиальной астме n n n Предупреждение и лечение приступов бронхиальной астмы Поддержание нормальной функции легких Поддержание адекватного уровня физической активности Профилактика обострений, госпитализаций Оптимальный медикаментозный контроль без нежелательных побочных эффектов Астма-школа – научить пациентов и их родителей жить с бронхиальной астмой

Основные направления терапии n n n Устранение воздействия причинных факторов (элиминационные мероприятия) Ежедневная противовоспалительная терапия (долговременный контроль) Симптоматическое применение бронходилататоров (кратковременное улучшение) Ступенчатая терапия: полный контроль симптомов снижение уровня применения лекарственных препаратов Аллерген-специфическая терапия Обучение пациентов

Фармакотерапия бронхиальной астмы n Специфическое лечение – контролирующие препараты: u Избегать контакта с аллергенами u Ингаляционные кортикостероиды u Кромогликат натрия u Системные кортикостероиды u Модификаторы лейкотриенов u Антиаллергические препараты n Симптоматическое лечение – препараты, облегчающие состояние: u - агонисты быстродействующие u Теофиллины u Антихолинэргические препараты

Показания для госпитализации детей с бронхиальной астмой n n n неэффективность в течение 1 -3 часов проведения лечения в домашних условиях; выраженная тяжесть состояния больного; дети из группы высокого риска осложнений по социальным показаниям; при впервые возникших приступах удушья.

Бронхолитическая терапия n Селективные β 2 -адреномиметики (агонисты) (Сальбутамол, Фенотерол, Тербуталин) ИЛИ неселективные Β 1/ β 2 адреномиметики (Астмопент) n М-холинолитики (Атровент) n Комбинированные препараты (Беродуал: Фенотерол + Атровент) n Ингибиторы фосфодиэстераз (метилксантины) (Эуфиллин, Теофиллин) Пролонгированные бронхолитики: β 2 - агонисты (Сальметерол, Формотерол) и теофиллины (Теоэпек) не применяются для купирования приступа!

Средства доставки бронхолитических препаратов (ДАИ, спейсеры)

Небулайзеры

Эуфиллин (от 5 -8 до 18 мг/кг сут) Применяется в/в при неэффективности ингаляционной терапии n Побочное действие: головная боль, тахикардия, тремор, рвота, судороги n Быстрая инфузия: нарушение ритма сердца, артериальная гипотония, смерть. n ОРВИ и а/б макролиды увеличивают концентрацию в крови n Обязательный мониторинг n Не вводить в/м! n Не вводить детям, получающим пролонгированные метилксантины!

Неотложная терапия при обострении БА n n n n Начальная оценка тяжести обострения Ингаляция кислорода до достижения Sat. O 2>90% Ингаляция β 2 - агонистов через небулайзер в течение часа Повторная оценка состояния больного через 1 -2 часа (динамика клинических симптомов, прирост ПСВ) При улучшении состояния - ингаляция β 2 - агонистов в плановом режиме до исчезновения симптомов обструкции При тяжелом приступе- системные кортикостероиды При астматическом статусе, при отсутствии эффекта от ингаляций β 2 агонистов – 2, 4% эуфиллин вв каждые 4 -6 часов

Базисная терапия бронхиальной астмы Базисная терапия направлена на предупреждение обострений БА и включает в себя ряд медикаментозных и немедикаментозных назначений n Контроль воспаления в бронхах: КРОМОНЫ (Интал, Тайлед и др. ) или ИНГАЛЯЦИОННЫЕ КОРТИКОСТЕРОИДЫ (будесонид, флутиказон и др. ) n Пролонгированные бронхолитики (Сальметерол, Формотерол, Теопек) – СОВМЕСТНО С ПРОТИВОВОСПАЛИТЕЛЬНЫМИ ПРЕПАРАТАМИ n Аллерген-специфическая иммунотерапия, моноклональные антитела к Ig. E n Немедикаментозные меры: избегать контакта с аллергенами, отказ от активного и пассивного курения, санаторное лечение ОБЪЕМ БАЗИСНОЙ ТЕРАПИИ ОПРЕДЕЛЯЕТСЯ ТЯЖЕСТЬЮ ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ И СТЕПЕНЬЮ КОНТРОЛЯ НАД НЕЙ

Воздействие на разные звенья патогенеза атопической реакции n n n Повышенный уровень Ig. E: анти-Ig. E антитела (Омализумаб) Образование комплекса антигена с Ig. E: избегать контакта с аллергенами (контроль окружающей среды) Фиксация комплекса аллерген+Ig. E на тучных клетках: аллергенспецифическая иммунотерапия (стимулирует выработку «безопасных» антител Ig. G) Дегрануляция тучных клеток и выход медиаторов аллергии: противовоспалительные препараты (кромоны, ингаляционные и системные глюкокортикостероиды), кетотифен Воздействие медиаторов на рецепторы органов-мишеней- антагонисты лейкотриеновых рецепторов (Монтелукаст, Зафирлукаст, Пранлукаст, Зилеутон)

Ступенчатая терапия астмы Ступень 4: тяжелая • высокие дозы ингаляционных кортикостероидов и 2 -агонистов • системные кортикостероиды, анти-Ig. E-препараты Ступень 3: среднетяжелая • ингаляционные кортикостероиды • пролонгированные 2 -агонисты и/или теофиллины • антихолинэргетики, снижающие секрецию слизи Ступень 2: Легкая персистирующая • + низкие дозы ингаляционных кортикостероидов, Ступень 1: легкая интермиттирующая • контроль окружающей среды, быстродействующие -агонисты по требованию

НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ БРОНХИАЛЬНОЙ АСТМЫ n n n Контроль окружающей среды. Исключение активного и пассивного курения! Камеры микроклимата (галокамеры) Курортное лечение (на средне-высокогорных курортах, в степном приморье) ЛФК , дыхательная гимнастика, массаж грудной клетки Физиотерапия (УФО, магнитотерапия), иглорефлексотерапия

ОБУЧЕНИЕ БОЛЬНОГО В АСТМА-ШКОЛЕ 1. 2. 3. Разъяснение значения регулярной базисной терапии БА Обучение методам самоконтроля (в т. ч. ежедневному мониторингу ПСВ) Оценка пациентом степени контроля БА и своевременное обращение к врачу для коррекции терапии

КРИТЕРИИ УДОВЛЕТВОРИТЕЛЬНОГО КОНТРОЛЯ НАД АСТМОЙ n n n n Минимальное количество (<2 в неделю) или отсутствие дневных симптомов астмы Отсутствие ночных симптомов и пробуждений из-за кашля и нарушения дыхания Небольшой разброс утренних и вечерних параметров ПСВ (<20%) Минимальная потребность в бронхолитиках (<2 раз в неделю) Нормальные показатели ФВД Нет необходимости экстренных госпитализаций Нормальное физическое развитие ребенка Отсутствие ограничений физической активности

БРОНХИАЛЬНАЯ АСТМА-ПРОГНОЗ n n n Спонтанная ремиссия в подростковом возрасте возможна у 30 -50% детей с легким течением БА Даже при длительной ремиссии не исключен риск рецидива БА Полное излечение БА проблематично Хороший контроль БА при адекватной терапии достижим При хорошем контроле БА возможно нормальное качество жизни больного
Бронхиальная астма.ppt