БА, лекция _ Диагностика.ppt
- Количество слайдов: 78

Бронхиальная астма Этиология, патогенез, клиника, диагностика… Профессор каф. клин. иммунологии с аллергологией КГМУ, д. м. н. О. В. Скороходкина

Восприятие пациента…

Восприятие врача. . .

Распространенность и смертность от БА в мире ü Бронхиальная астма – одно из наиболее распространенных хронических заболеваний у детей и взрослых: по данным ВОЗ, во всем мире БА страдают до 300 млн человек. ü По оценкам, от астмы умирают 250 000 человек в год GINA 2006: www. ginasthma. org на 12. 2006
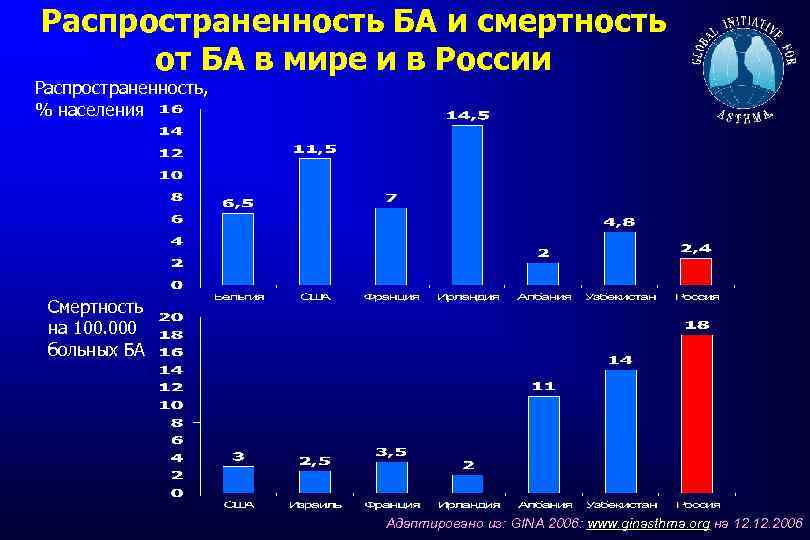
Распространенность БА и смертность от БА в мире и в России Распространенность, % населения Смертность на 100. 000 больных БА Адаптировано из: GINA 2006: www. ginasthma. org на 12. 2006

Распространенность бронхиальной астмы (данные Российского респираторного общества) Распостраненность БА среди детей – от 5, 6 до 12, 1% (программа ISAAC) Среди взрослых – 5, 6 -7, 3% Смертность на 100 000 населения не превышает 0, 6 -0, 7 случая в год GINA 2007

Ущерб от БА Затраты, связанные с БА, зависят от уровня контроля над заболеванием у конкретного пациента и эффективности предупреждения обострений. Стоимость неотложной терапии выше, чем стоимость планового лечения. БА может наносить финансовый ущерб семьям пациентов. Лечение БА в соответствии с международными рекомендациями может приводить к экономии средств С точки зрения пациента и общества, для достижения контроля над БА требуются значительные затраты, однако неадекватное лечение бронхиальной астмы обходится намного дороже. GINA 2006: www. ginasthma. org на 12. 2006

Определение Ø Бронхиальная астма (БА) - это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. ØХроническое воспаление обусловливает развитие бронхиальной гиперреактивности, приводящей к повторным эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, обычно ночью или ранним утром. ØЭти эпизоды обычно связаны с генерализованной бронхиальной обструкцией различной выраженности, обратимой спонтанно или под действием лечения. GINA 2007

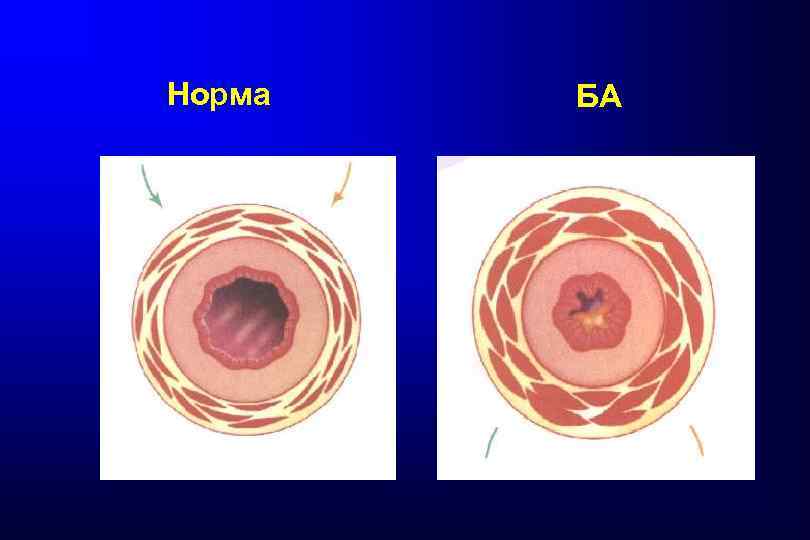
Ключевые положения определения бронхиальной астмы Бронхиальная астма – независимо от степени тяжести – является хроническим воспалительным заболеванием дыхательных путей Воспаление дыхательных путей вызывает их гиперреактивность, бронхиальную обструкцию и респираторные симптомы В результате воспалительного процесса возникают четыре формы бронхиальной обструкции: острый бронхоспазм, отек стенки бронха, хроническая обтурация слизью и ремоделирование стенки бронха Атопия, т. е. выработка избыточного количества Ig. E-антител как реакция на воздействие аллергенов окружающей среды, является важнейшим идентифицируемым предрасполагающим фактором развития бронхиальной астмы Отношение к бронхиальной астме как к воспалительному заболеванию влияет на постановку диагноза, профилактику и лечение
Норма БА
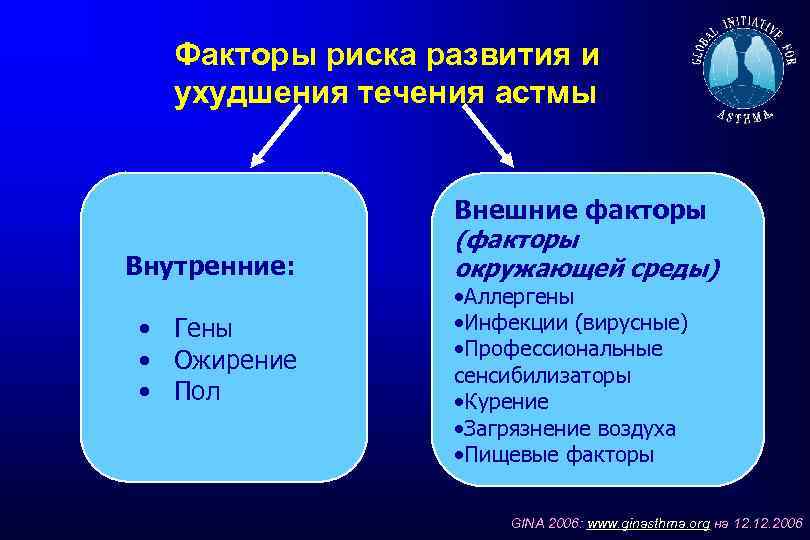
Факторы риска развития и ухудшения течения астмы Внутренние: • Гены • Ожирение • Пол Внешние факторы (факторы окружающей среды) • Аллергены • Инфекции (вирусные) • Профессиональные сенсибилизаторы • Курение • Загрязнение воздуха • Пищевые факторы GINA 2006: www. ginasthma. org на 12. 2006

Внутренние факторы риска БА: генетическая предрасположенность • Гены, предрасполагающие к развитию атопии ( «аллергии» ) • Гены, предрасполагающие к появлению бронхиальной гиперреактивности Пример генетической предрасположенности: Если один родитель страдает БА, риск развития астмы у ребенка составляет 50%, если оба – 65%. GINA 2006: www. ginasthma. org на 12. 2006 РРО. Клинические рекомендаци по диагностике, лечению и профилактике БА, одышки. Под ред. А. Г. Чучалина. 2005; GINA, 2005
Внутренние факторы риска БА: генетическая предрасположенность Атопия ( «аллергия» ) - гиперпродукция Ig. E с развитием реакции гиперчувствительности в ответ на воздействие распространенных аллергенов окружающей среды. Атопия является важнейшим предрасполагающим фактором к развитию астмы и обнаруживается у 50% пациентов с БА. GINA 2005: www. ginasthma. org на 12. 2005

Внутренние факторы риска БА: генетическая предрасположенность Бронхиальная гиперреактивность (БГР) – это чрезмерно выраженный бронхоспазм в ответ на различные неспецифические раздражители обычно генетически обусловлена и сочетается с повышенным уровнем Ig. E в крови повышает риск развития БА сочетается с воспалением в дыхательных путях и их ремоделированием – ЕЩЕ ДО РАЗВИТИЯ БРОНХИАЛЬНОЙ АСТМЫ*. * Laprise C et al. Am J Respir Crit Care Med 1997; 156: 403 -9; Jansen DF et al. , Am J Respir Crit Care Med 1999; 159: 924 -31. GINA 2006: www. ginasthma. org на 12. 2006

Генетические факторы при бронхиальной астме Ген гиперреактивности бронхиального дерева Ген бета-2 -адренергического рецептора Ген интерлейкина-4 Ген фактора некроза опухоли-альфа Ген HLA-комплекса Ген гамма-интерферона Ген эстеразы D Ген бета-иммуноглобулинового рецептора тучных клеток Ген невральной синтетазы окиси азота Ген альфа-цепи антигенного рецептора тучных клеток Ген общего иммуноглобулина Е

Внутренние факторы риска БА: ожирение, пол Ожирение. Показано, что при ожирении некоторые Пол. У детей мужской пол является фактором риска БА: медиаторы, в частности лептин, могут влиять на функцию дыхательных путей и увеличивать вероятность развития бронхиальной астмы. В возрасте до 14 лет распространенность астмы почти в два раза выше у мальчиков, чем у девочек. По мере взросления половые различия сглаживаются, и у взрослых распространенность БА у женщин выше, чем у мужчин.
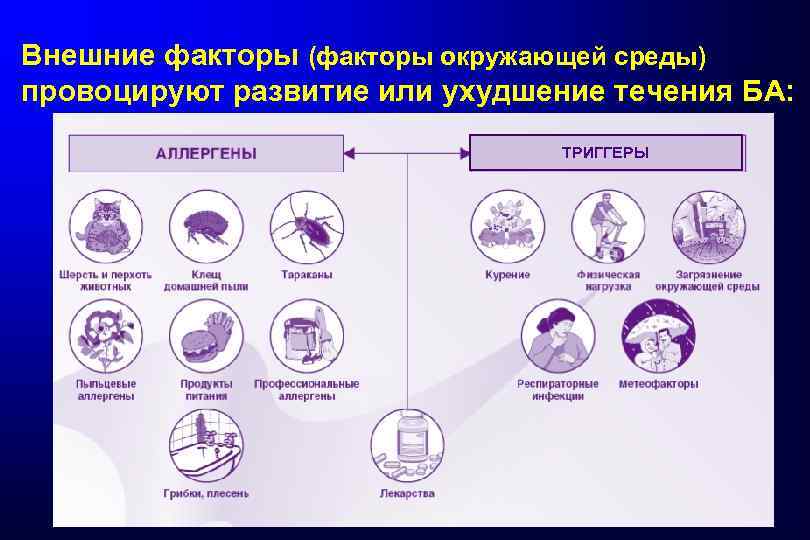
Внешние факторы (факторы окружающей среды) провоцируют развитие или ухудшение течения БА: ТРИГГЕРЫ
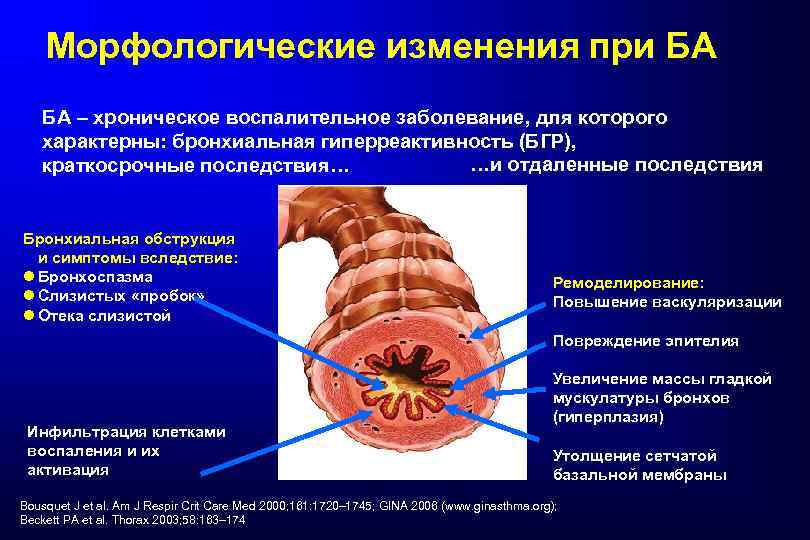
Морфологические изменения при БА БА – хроническое воспалительное заболевание, для которого характерны: бронхиальная гиперреактивность (БГР), …и отдаленные последствия краткосрочные последствия… Бронхиальная обструкция и симптомы вследствие: l Бронхоспазма l Слизистых «пробок» l Отека слизистой Ремоделирование: Повышение васкуляризации Повреждение эпителия Инфильтрация клетками воспаления и их активация Увеличение массы гладкой мускулатуры бронхов (гиперплазия) Утолщение сетчатой базальной мембраны Bousquet J et al. Am J Respir Crit Care Med 2000; 161: 1720– 1745; GINA 2006 (www. ginasthma. org); Beckett PA et al. Thorax 2003; 58: 163– 174
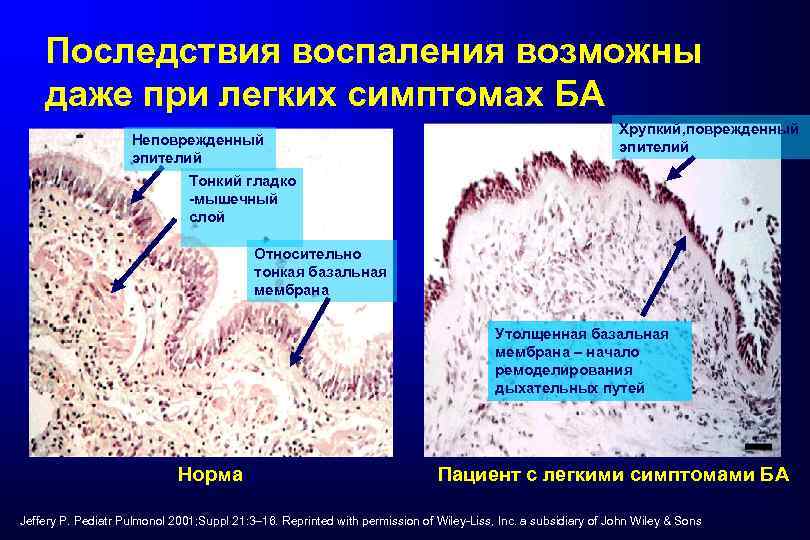
Последствия воспаления возможны даже при легких симптомах БА Неповрежденный эпителий Хрупкий, поврежденный эпителий Тонкий гладко -мышечный слой Относительно тонкая базальная мембрана Утолщенная базальная мембрана – начало ремоделирования дыхательных путей Норма Пациент с легкими симптомами БА Jeffery P. Pediatr Pulmonol 2001; Suppl 21: 3– 16. Reprinted with permission of Wiley-Liss, Inc. a subsidiary of John Wiley & Sons

Критерии постановки диагноза бронхиальной астмы Анамнез и оценка симптомов Клиническое обследование Исследование функции внешнего дыхания – спирометрия – пикфлоуметрия Оценка аллергологического статуса – скарификационные, внутрикожные тесты, прик-тест – Ig. E-антитела в сыворотке крови Рентгенография легких ЭКГ Клинический анализ крови Анализ мокроты

Вопросы, позволяющие заподозрить бронхиальную астму • Бывают ли у пациента эпизоды «свиста» , хрипов в грудной клетке? • Беспокоит ли пациента кашель по ночам? • Бывают ли у пациента приступообразный кашель или свистящие хрипы после физической нагрузки? • Отмечает ли пациент появление свистящих хрипов, «заложенности» в грудной клетке или кашля после контакта с аллергенами или иными ирритантами дыхательных путей? • Отмечает ли пациент длительный (>10 дней) кашель после обычной простуды? • Приносят ли облегчение лекарства для лечения бронхиальной астмы? GINA 2006: www. ginasthma. org на 12. 2006

Сбор анамнеза: Сведения о наличии бронхиальной астмы или аллергических заболеваний у родственников пациента Данные об аллергических заболеваниях у пациента (например, аллергического ринита, дерматита) Выявление типичных приступов или отдельных симптомов бронхиальной астмы Сведения о сезонной вариабельности течения заболевания (например, ухудшение в период цветения растений) Установление взаимосвязи между контактом с аллергеном и возникновением симптомов У большинства пациентов важной (иногда единственной) причиной появления симптомов заболевания является физическая активность. РРО. Клинические рекомендации по диагностике, лечению и профилактике БА, одышки. Под ред. А. Г. Чучалина. 2005; GINA 2006: www. ginasthma. org на 12. 2006

Клинические проявления БА: Симптомы БА включают: ØСвистящие хрипы (в том числе дистанционные), обычно экспираторного характера (на выдохе) ØОдышку (затрудненное дыхание) обычно приступообразную ØЧувство «заложенности» в грудной клетке Ø Кашель, чаще непродуктивный ØИногда – отделение белой, «стекловидной» мокроты в конце приступа удушья. Эти симптомы обычно наиболее выражены ночью или ранним утром. РРО. Клинические рекомендаци по диагностике, лечению и профилактике БА, одышки. Под ред. А. Г. Чучалина. 2005; GINA 2006: www. ginasthma. org на 12. 2006

Бронхиальная астма вероятна: Эпизодичность симптомов Известна провоцирующая роль аллергенов Симптомы обратимы спонтанно или на фоне приема бронхолитиков Ночные и утренние симптомы Связь симптомов с физической нагрузкой Атопия у родственников Сезонность симптомов Для подтверждения диагноза: • Оценка показателей ФВД • Пикфлоуметрия • Бронхопровокационные тесты с метахолином, гистамином, физической нагрузкой и аллергенами • Аллергологическое обследование • Рентгенография грудной клетки
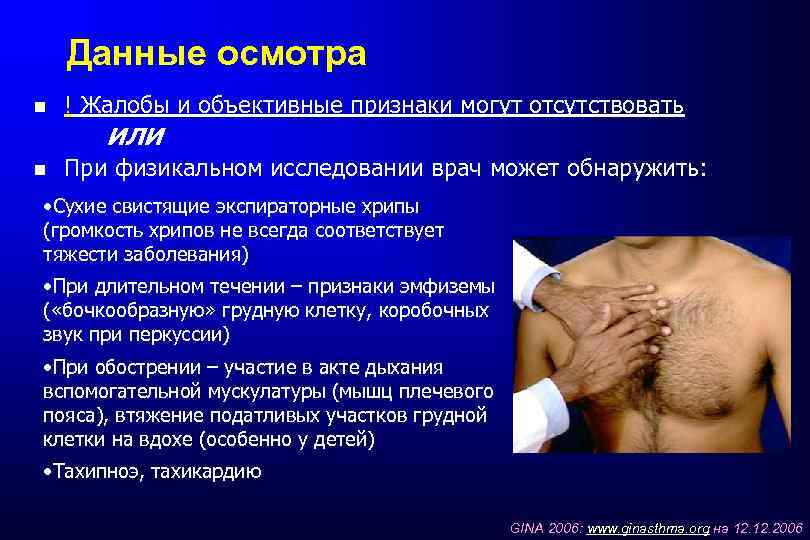
Данные осмотра ! Жалобы и объективные признаки могут отсутствовать ИЛИ При физикальном исследовании врач может обнаружить: • Сухие свистящие экспираторные хрипы (громкость хрипов не всегда соответствует тяжести заболевания) • При длительном течении – признаки эмфиземы ( «бочкообразную» грудную клетку, коробочных звук при перкуссии) • При обострении – участие в акте дыхания вспомогательной мускулатуры (мышц плечевого пояса), втяжение податливых участков грудной клетки на вдохе (особенно у детей) • Тахипноэ, тахикардию GINA 2006: www. ginasthma. org на 12. 2006

Оценка функции легких Спирометрия Для диагностики БА наибольшее значение имеют следующие показатели: ОФВ 1 – объем форсированного выдоха в первую секунду, ФЖЕЛ – форсированная жизненная емкость легких ПСВ – пиковая скорость выдоха Показатели гиперреактивности дыхательных путей GINA 2006: www. ginasthma. org на 12. 2006
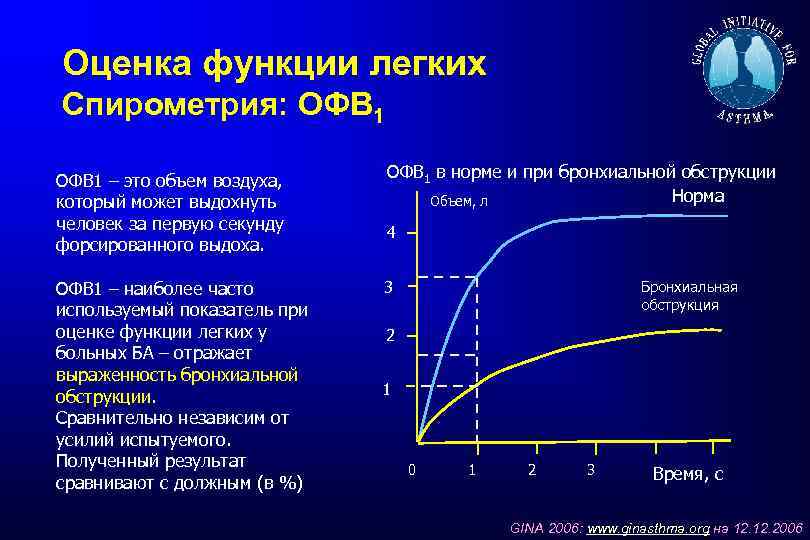
Оценка функции легких Спирометрия: ОФВ 1 – это объем воздуха, который может выдохнуть человек за первую секунду форсированного выдоха. ОФВ 1 – наиболее часто используемый показатель при оценке функции легких у больных БА – отражает выраженность бронхиальной обструкции. Сравнительно независим от усилий испытуемого. Полученный результат сравнивают с должным (в %) ОФВ 1 в норме и при бронхиальной обструкции Норма Объем, л 4 Бронхиальная обструкция 3 2 1 0 1 2 3 Время, с GINA 2006: www. ginasthma. org на 12. 2006

Оценка функции легких Обратимость и вариабельность обструкции Важные термины Обратимость – это быстрое увеличение ОФВ 1 (или ПСВ), выявляемое через несколько минут после ингаляции бронходилататора быстрого действия (например, 400 мкг сальбутамола) – или более медленное улучшение функции легких, развивающееся через несколько дней или недель после назначения адекватной поддерживающей терапии, например, ИГКС. Вариабельность – это колебания выраженности симптомов и показателей функции легких в течение определенного времени (одних суток, нескольких дней, месяцев или в зависимости от сезона). Установление вариабельности симптомов и показателей функции легких является важным компонентом диагностики БА и оценки уровня контроля над БА. GINA 2006: www. ginasthma. org на 12. 2006
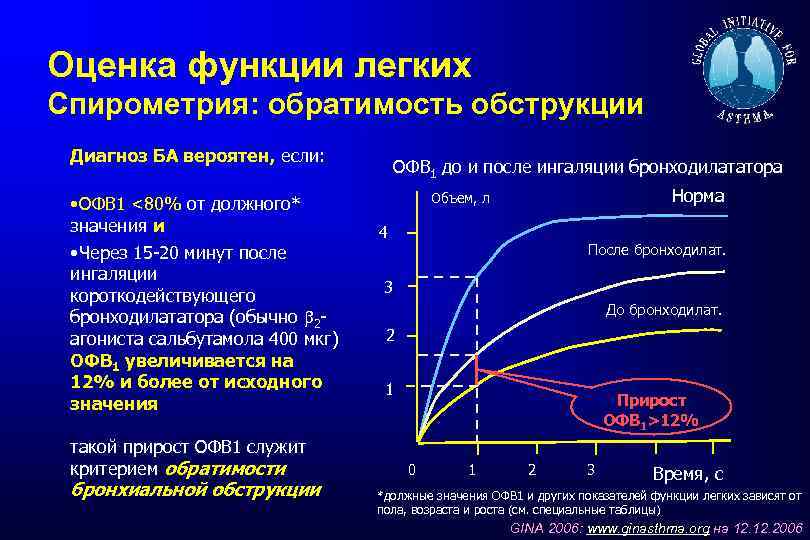
Оценка функции легких Спирометрия: обратимость обструкции Диагноз БА вероятен, если: • ОФВ 1 <80% от должного* значения и • Через 15 -20 минут после ингаляции короткодействующего бронходилататора (обычно 2 агониста сальбутамола 400 мкг) ОФВ 1 увеличивается на 12% и более от исходного значения такой прирост ОФВ 1 служит критерием обратимости бронхиальной обструкции ОФВ 1 до и после ингаляции бронходилататора Норма Объем, л 4 После бронходилат. 3 До бронходилат. 2 1 Прирост ОФВ 1>12% 0 1 2 3 Время, с *должные значения ОФВ 1 и других показателей функции легких зависят от пола, возраста и роста (см. специальные таблицы) GINA 2006: www. ginasthma. org на 12. 2006

Тест с бронхолитиком (протокол проведения теста) Критерий обратимости бронхиальной обструкции, характерной для бронхиальной астмы: прирост ОФВ 1 на 12% и более ( минимум 200 мл), ПОС на 15% и более. Протокол проведения теста включает измерение показателей ФВД до ингаляции бронхолитика (Сальбутамол 400 мкг) и через 20 минут после ингаляции.

Оценка функции легких Пикфлоуметрия Пиковая скорость выдоха (ПСВ) – это максимальный объем воздуха, который пациент способен выдохнуть за единицу времени после максимально возможного вдоха (л/мин). Диагноз БА вероятен, если: • ПСВ периодически становится <80% от должной* • Через 15 – 20 мин после ингаляции короткодействующего бронходилататора (обычно 2 -агониста сальбутамола 400 мкг) ПСВ увеличивается на 60 мл или 20% и более • Отмечается высокая вариабельность ПСВ (разница между утренней и вечерней ПСВ >20%). GINA 2006: www. ginasthma. org на 12. 2006 *должные значения ОФВ 1 и других показателей функции легких зависят от пола, возраста и роста (см. специальные таблицы)

Оценка функции легких Пикфлоуметрия – постоянная регистрация ПСВ Постоянная регистрация ПСВ может помочь: Подтвердить диагноз бронхиальной астмы (на основании прироста ПСВ после ингаляции бронходилататора или на основании вариабельности ПСВ в течение суток более 20%). Улучшить контроль над бронхиальной астмой, особенно у больных, плохо ощущающих симптомы заболевания. Выявить факторы окружающей среды (включая профессиональные), провоцирующие появление симптомов бронхиальной астмы. .
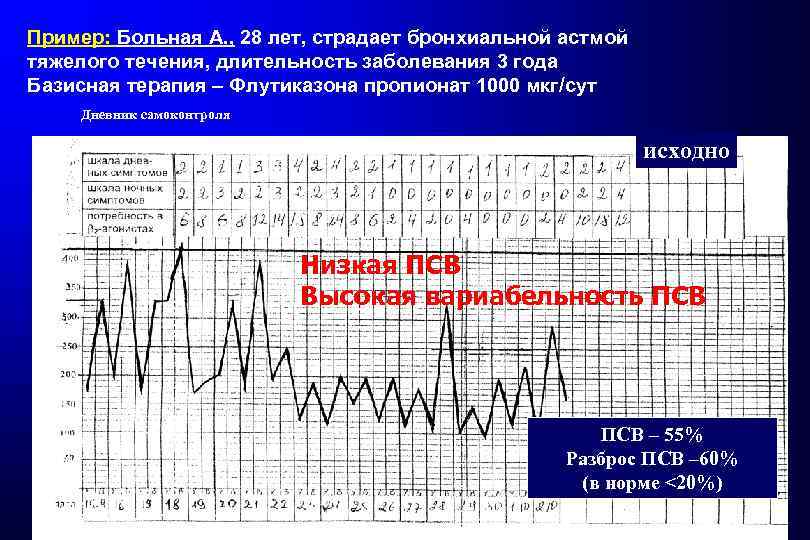
Пример: Больная А. , 28 лет, страдает бронхиальной астмой тяжелого течения, длительность заболевания 3 года Базисная терапия – Флутиказона пропионат 1000 мкг/сут Дневник самоконтроля исходно Низкая ПСВ Высокая вариабельность ПСВ – 55% Разброс ПСВ – 60% (в норме <20%)
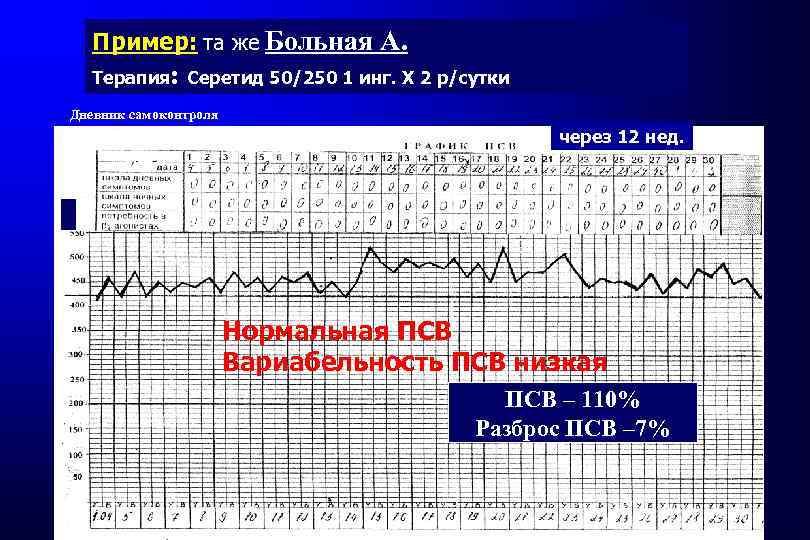
Пример: та же Больная А. Терапия: Серетид 50/250 1 инг. Х 2 р/сутки Дневник самоконтроля через 12 нед. Нормальная ПСВ Вариабельность ПСВ низкая ПСВ – 110% Разброс ПСВ – 7%

Диагностика БА: Трудности и особенности У детей в возрасте 5 лет и младше, пожилых лиц и профессиональной БА может потребоваться проведение дополнительных исследований для диагностики заболевания. У пациентов с жалобами на характерные симптомы БА, но с нормальными показателями функции легких в постановке диагноза может помочь исследование бронхиальной гиперреактивности (БГР). GINA 2006: www. ginasthma. org на 12. 2006

Диагностика заболевания: общеклиническое обследование Существует категория больных, у которых: отсутствуют объективные данные наличия бронхиальной обструкции на момент осмотра присутствует характерный анамнез заболевания показатели ФВД соответствуют должным величинам В данных клинических ситуациях рекомендуется проведение дополнительного обследования с целью выявления наличия бронхиальной гиперреактивности (БГР) у пациентов.

Бронхиальная гиперреактивность Впервые термин «бронхиальная гиперреактивность» появился в работах R. Tiffenau в 1959 году. Современное понимание: «бронхиальная гиперреактивность» (БГР) наличие повышенного ответа бронхиального дерева на специфические и неспецифические стимулы» .

Диагностика заболевания: выявление бронхиальной гиперреактивности Тесты, направленные на выявление БГР, условно могут быть разделены на две основные группы: «Прямые» тесты Используются агенты, вызывающие бронхоспазм путем прямого воздействия на гладкую мускулатуру бронхов (например, метахолин и гистамин) «Непрямые» тесты Используются факторы, вызывающие непрямое воздействие за счет высвобождения биологически активных веществ из секретирующих клеток, например тучных (физические, гипер- и гипоосмолярные стимулы), или немиелинизированныхсенсорных нейронов (брадикинин, двуокись серы)

Методика проведения БПТ с метахолином и гистамином Используются растворы метахолина или гистамина в концентрациях 0, 03; 0, 06; 0, 125; 0, 5; 1, 0; 2, 0; 4, 0; 8, 0 и 16, 0 мг/мл. Высокие концентрации растворов стабильны в течение 4 мес при температуре 4° Диагностика заболевания: выявление бронхиальной гиперреактивности Используются 2 метода ингаляции провокационного агента: 1. Ингаляция аэрозоля при спокойном дыхании в течение 2 мин. 2. метод с выполнением 5 глубоких вдохов. Данные методы близки по получаемым результатам и воспроизводимости. Стандартные растворы гистамина дифосфата готовят с использованием фосфатного буфера в качестве растворителя. ОФИЦИАЛЬНЫЙ БЮЛЛЕТЕНЬ ЕВРОПЕЙСКОГО РЕСПИРАТОРНОГО ОБЩЕСТВА, 1992
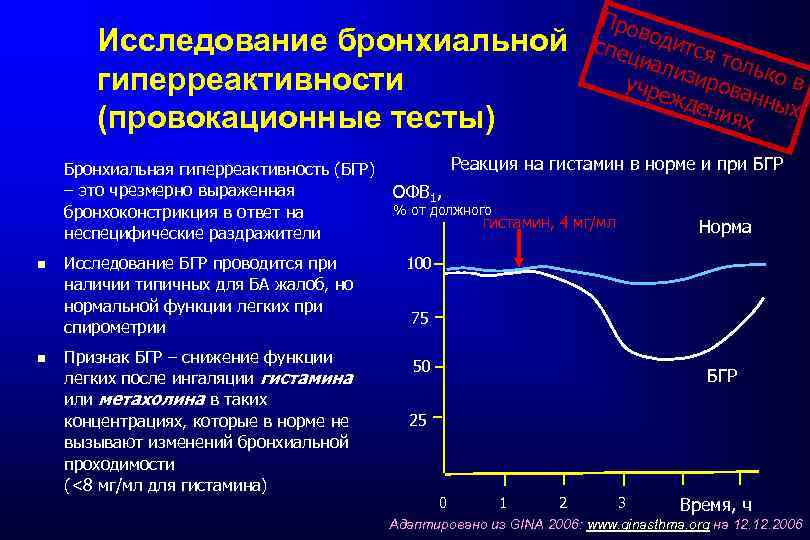
Исследование бронхиальной гиперреактивности (провокационные тесты) Бронхиальная гиперреактивность (БГР) – это чрезмерно выраженная бронхоконстрикция в ответ на неспецифические раздражители Исследование БГР проводится при наличии типичных для БА жалоб, но нормальной функции легких при спирометрии Признак БГР – снижение функции легких после ингаляции гистамина или метахолина в таких концентрациях, которые в норме не вызывают изменений бронхиальной проходимости (<8 мг/мл для гистамина) Про вод спец ится т иал изир олько в учре о жде ванны х ния х Реакция на гистамин в норме и при БГР ОФВ 1, % от должного гистамин, 4 мг/мл Норма 100 75 50 БГР 25 0 1 2 3 Время, ч Адаптировано из GINA 2006: www. ginasthma. org на 12. 2006

Диагностика заболевания: выявление бронхиальной гиперреактивности Методика проведения БПТ с метахолином и гистамином Оценка показателей ФВД проводится через 60 -90 сек после каждой ингаляции, интервал между ингаляциями- 5 мин. Тест считается положительным при снижении ОФВ 1 на 20% или более по сравнению с исходными величинами. ОФИЦИАЛЬНЫЙ БЮЛЛЕТЕНЬ ЕВРОПЕЙСКОГО РЕСПИРАТОРНОГО ОБЩЕСТВА, 1992
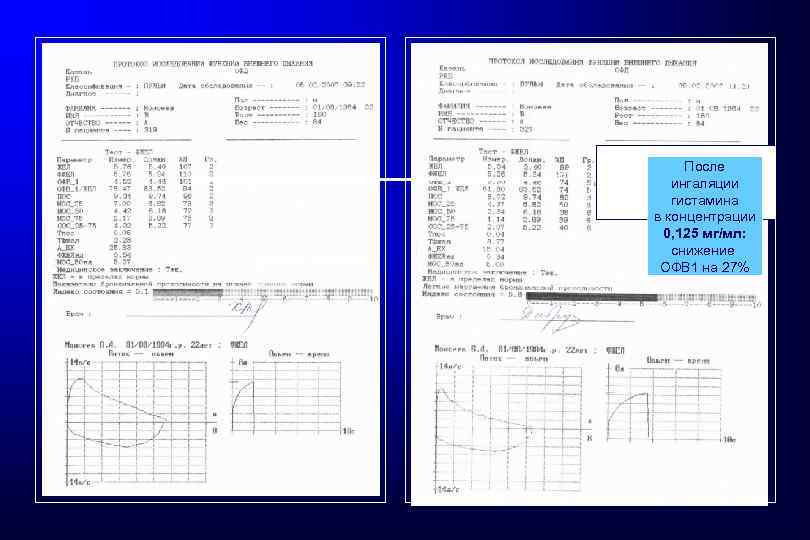
До теста с гистамином После ингаляции гистамина в концентрации 0, 125 мг/мл: снижение ОФВ 1 на 27%

Диагностика заболевания: выявление бронхиальной гиперреактивности БПТ с гипо-, гипертоническими растворами хлорида натрия (4, 5%) Протокол включает в себя проведение последовательных ингаляций раствора длительностью 30 секунд, 1 минуту, 2 минуты, 4 минуты, 8 минут. Максимальный объем ингалируемого раствора - 15 мл. Контроль показателей ФВД через 60 и 90 сек. после каждой ингаляции. Тест прекращается при ингалировании 15 мл раствора или при снижении ОФВ 1 на 20% или более. ОФИЦИАЛЬНЫЙ БЮЛЛЕТЕНЬ ЕВРОПЕЙСКОГО РЕСПИРАТОРНОГО ОБЩЕСТВА, 1992
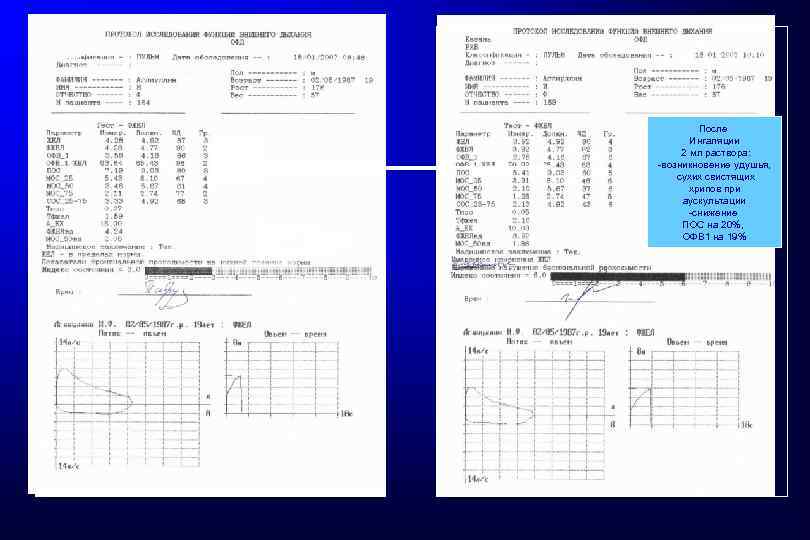
До ингаляции гипертон. раствора хлорида натрия После Ингаляции 2 мл раствора: -возникновение удушья, сухих свистящих хрипов при аускультации -снижение ПОС на 20%, ОФВ 1 на 19%

Диагностика заболевания: выявление бронхиальной гиперреактивности Проба с физической нагрузкой ( протокол проведения теста) Возможно использование следующих моделей нагрузочного теста: 1. Стандартизированная нагрузка на велоэргометре. 2. Стандартная нагрузка на эргометре типа бегущей дорожки 3. Свободный бег на горизонтальной поверхности 6 минут. Г. А. Новик БРОНХИАЛЬНАЯ АСТМА ФИЗИЧЕСКОГО НАПРЯЖЕНИЯ И МЕТОДЫ ЕЕ ЛЕЧЕНИЯ Методические рекомендации Санкт-Петербург 2005

Диагностика заболевания: выявление бронхиальной гиперреактивности Проба с физической нагрузкой ( протокол проведения теста) Тест с дозированной физической нагрузкой с использованием тредмила осуществляется в режиме: Скорость бега- 8 км/час при нарастании, составляющем 5% на протяжении 6 минут. Контроль нагрузки- по достижению субмаксимального уровня частоты сердечных сокращений. Контроль показателей ФВД через 2, 3, 5, 7, 10 и 15 минут после окончания физической нагрузки. Положительный результат теста фиксируется при снижении показателя ОФВ 1 на 15% и более. ОФИЦИАЛЬНЫЙ БЮЛЛЕТЕНЬ ЕВРОПЕЙСКОГО РЕСПИРАТОРНОГО ОБЩЕСТВА, 1992
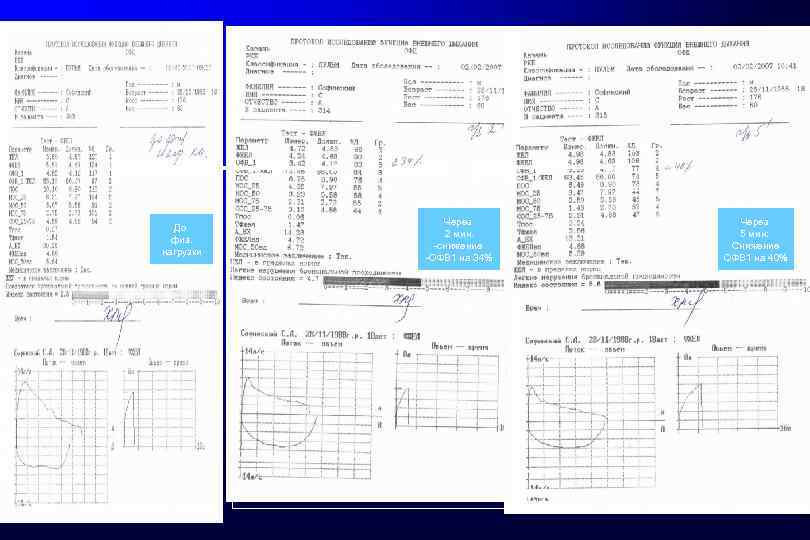
До физ. нагрузки Через 2 мин. -снижение -ОФВ 1 на 34% Через 5 мин: Снижение ОФВ 1 на 40%
Диагностика заболевания Общеклиническое обследование, подтверждающее диагноз бронхиальной астмы Диагностика бронхиальной астмы Специфическое аллергологическое обследование

Протокол проведения ингаляционной провокационной пробы с аллергеном Протокол ИПП, Адо В. А. , 1991 Основной этап Модифицированный протокол Протокол ERS, 1992 Последовательная ингаляция аллергена: начальное разведение определяют как предшествующее пороговой дозе при аллергометрическом титровании при 10 ти кратных разведениях. Последовательная ингаляция раствора Последовательная ингаляция двукратных аллергена (объем раствора-2 мл, разведений раствора аллергена макс. длительность ингаляции- 2 мин. ) (1: 1024 -… 1: 8) (максимум 3 -7 ингаляций) Длительность ингаляций- 2 -3 мин. Интервал- 40 минут. в концентрациях 10, 100 и 1000 PNU/мл в течение 2 минут с интервалами в 10 минут. (максимум-10 ингаляций) с интервалом в 60 минут. (максимум- 3 ингаляции) Критерии положительных результато в Коэффициент бронхоспазма (КБ) > 20% Прекращение проведение теста Прекращение теста при снижении КБ= (КТ 1 -КТ 2)/КТ 1 при регистрации положительных результатов: ОФВ 1 на 15% или более или при достижении - аускультативных симптомов бронхообструкции, максимальной концентрации КТ 1 индекс ТИФФНО до ИПП КТ 2 -индекс ТИФФНО после ингаляции аллергена - снижении ОФВ 1, ПОС на 15% или более в сравнении с исходными величинами

Снижение PEF на 13%, ОФВ 1 на 19%
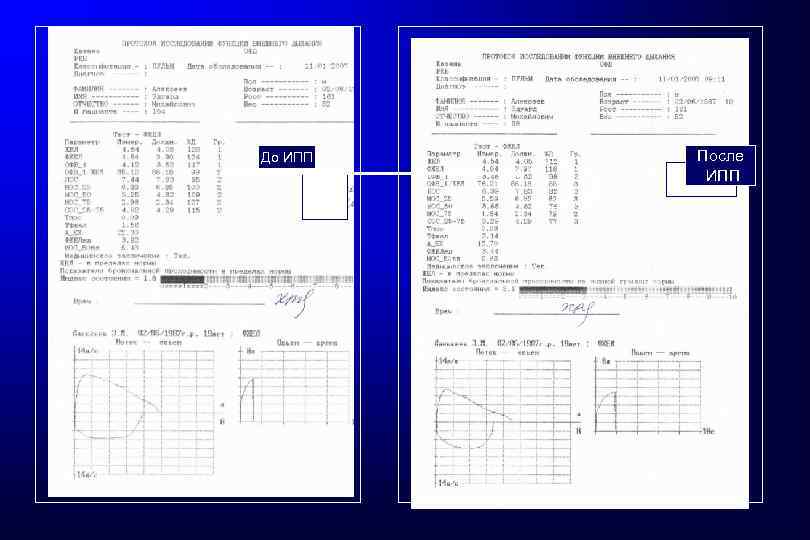
До ИПП После ИПП
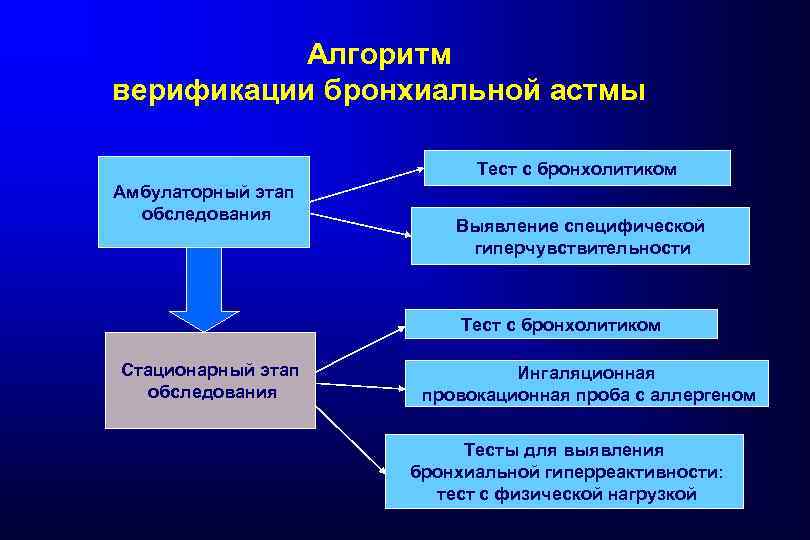
Алгоритм верификации бронхиальной астмы Тест с бронхолитиком Амбулаторный этап обследования Выявление специфической гиперчувствительности Тест с бронхолитиком Стационарный этап обследования Ингаляционная провокационная проба с аллергеном Тесты для выявления бронхиальной гиперреактивности: тест с физической нагрузкой
Дифференциальная диагностика бронхиальной астмы У взрослых и детей старше 5 лет БА дифференцируют с: • Гипервентиляционным синдромом и паническими атаками • Обструкцией верхних дыхательных путей и аспирацией инородных тел • Дисфункцией голосовых связок • Другими обструктивными заболеваниями легких, в особенности ХОБЛ • Необструктивными заболеваниями легких (например, диффузными поражениями паренхимы легких) • Внелегочными заболеваниями (например, сердечной недостаточностью) Адаптировано из GINA 2006: www. ginasthma. org на 12. 2006
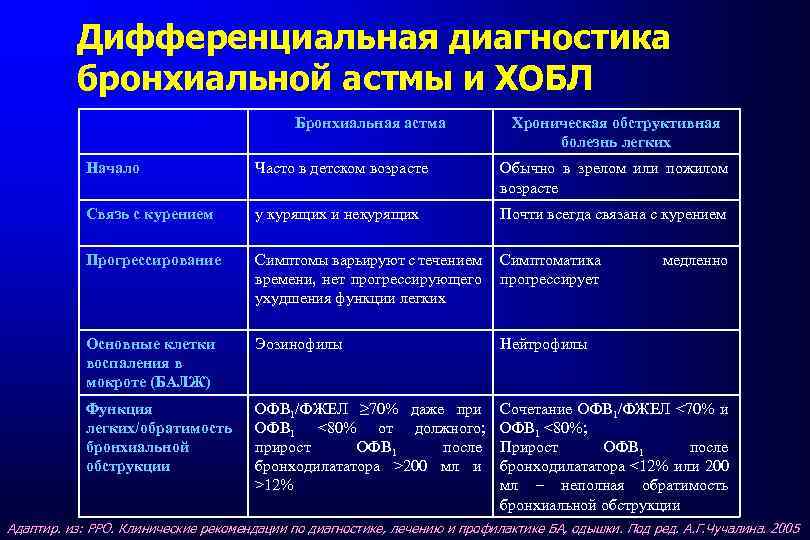
Дифференциальная диагностика бронхиальной астмы и ХОБЛ Бронхиальная астма Хроническая обструктивная болезнь легких Начало Часто в детском возрасте Обычно в зрелом или пожилом возрасте Связь с курением у курящих и некурящих Почти всегда связана с курением Прогрессирование Симптомы варьируют с течением времени, нет прогрессирующего ухудшения функции легких Симптоматика прогрессирует Основные клетки воспаления в мокроте (БАЛЖ) Эозинофилы Нейтрофилы Функция легких/обратимость бронхиальной обструкции ОФВ 1/ФЖЕЛ ≥ 70% даже при ОФВ 1 <80% от должного; прирост ОФВ 1 после бронходилататора >200 мл и >12% Сочетание ОФВ 1/ФЖЕЛ <70% и ОФВ 1 <80%; Прирост ОФВ 1 после бронходилататора <12% или 200 мл – неполная обратимость бронхиальной обструкции медленно Адаптир. из: РРО. Клинические рекомендации по диагностике, лечению и профилактике БА, одышки. Под ред. А. Г. Чучалина. 2005

Классификация заболевания Клинические формы бронхиальной астмы В зависимости от факторов, провоцирующих обострение, выделяют следующие клинические формы БА: - Экзогенная форма (атопическая, аллергическая)- провоцируется аллергенами окружающей среды; - Эндогенная форма (неатопическая, неаллергическая)- провоцирующий фактор неизвестен; - Аспириновая форма- возникает на фоне непереносимости НПВП; - К особым формам БА относятся профессиональная БА, астма физического усилия, ночная астма, кашлевая астма, которые не являются самостоятельными клиническими формами БА, однако их выделение важно для терапии.

Классификация заболевания ЭНДОГЕННАЯ НЕАЛЛЕРГИЧЕСКАЯ АСТМА отсутствуют проявления других атопических заболеваний нет указаний на наследственную предрасположенность к атопии отрицательные результаты кожных проб с аллергенами нормальное содержание уровня общего и специфических Ig. E

Классификация заболевания Со времени первого описания эндогенной бронхиальной астмы ведется дискуссия о связи этого заболевания с атопией. Предположения: В основе патогенеза эндогенной БА лежат аутоиммунные механизмы, триггерами которых являются инфекции. Больные эндогенной БА сенсибилизированы к не выявленным пока аллергенам. Несмотря на то, что эндогенная БА имеет разный с атопией клинический профиль, четкие иммунопатологические различия до настоящего время не выявлены. В биоптатах бронхов больных с эндогенной формой БА выявляют такой же профиль вырабатываемых Th 2 хелперами цитокинов и клеток воспаления как и при атопической БА. Аспириновая астма Профессиональная астма

Классификация БА. Международная классификация болезней X пересмотра J 45. 0 J 45. 1 J 45. 8 J 45. 9 J 46. 0 Астма Преимущественно аллергическая астма Аллергический бронхит Аллергический ринит с астмой Атопическая астма Экзогенная аллергическая астма Сенная лихорадка с астмой Неаллергическая астма Идиосинкразическая астма Эндогенная неаллергическая астма Смешанная астма (сочетание заболеваний, указанных в пп. J 45. 0 и J 45. 1) Неуточненная астма Астматическая бронхит Поздно возникшая астма Астматический статус Острая тяжелая астма РРО. Руководство по диагностике, лечению и профилактике бронхиальной астмы. под редакцией акад. А. Г. Чучалина, 2005. http: //www 3. who. int/icd/vol 1 htm 2003/fr-icd. htm - на 15. 06. 2006
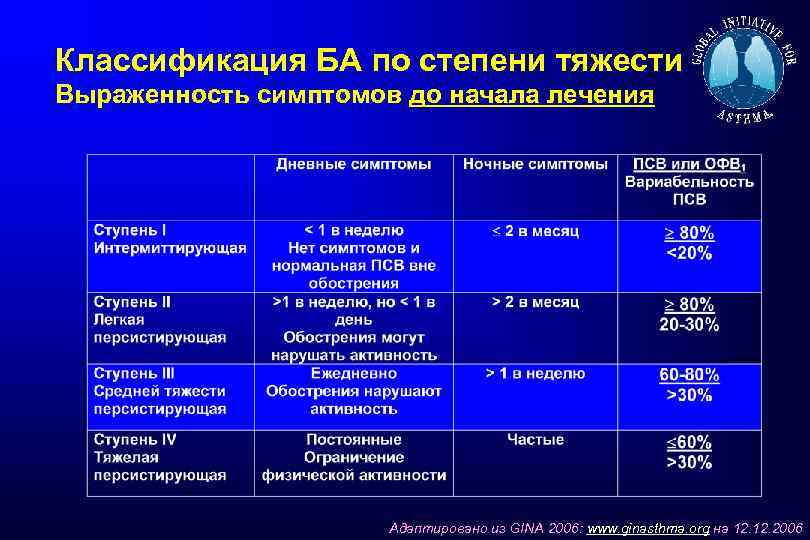
Классификация БА по степени тяжести Выраженность симптомов до начала лечения Адаптировано из GINA 2006: www. ginasthma. org на 12. 2006

Недостатки классификации БА по степени тяжести • Степень тяжести БА зависит не только от тяжести основного заболевания, но и от ответа на терапию • Степень тяжести БА у конкретного пациента может меняться с течением времени (через несколько месяцев или лет) • На основании степени тяжести БА трудно предсказать риск развития обострений и других неблагоприятных последствий. • Определение степени тяжести БА не всегда позволяет принимать решение об изменении текущей терапии у конкретного пациента Адаптировано из GINA 2006: www. ginasthma. org на 12. 2006
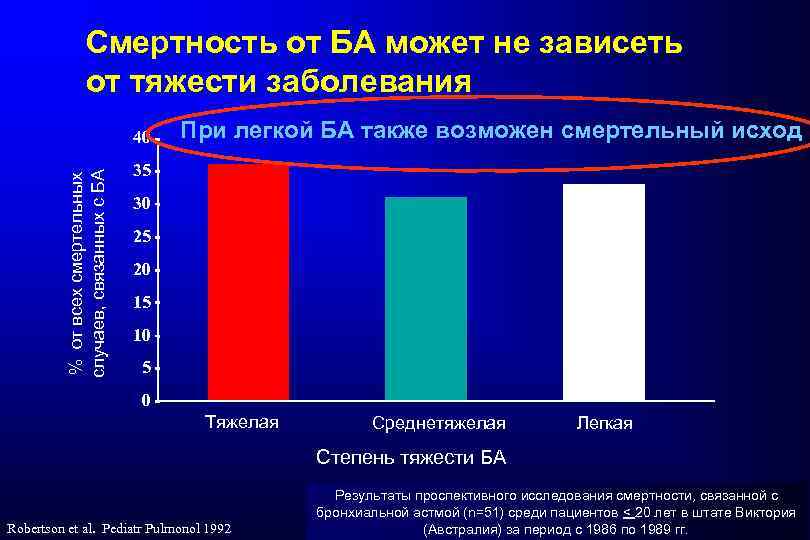
Смертность от БА может не зависеть от тяжести заболевания % от всех смертельных случаев, связанных с БА 40 При легкой БА также возможен смертельный исход 35 30 25 20 15 10 5 0 Тяжелая Среднетяжелая Легкая Степень тяжести БА Robertson et al. Pediatr Pulmonol 1992 Результаты проспективного исследования смертности, связанной с бронхиальной астмой (n=51) среди пациентов < 20 лет в штате Виктория (Австралия) за период с 1986 по 1989 гг.
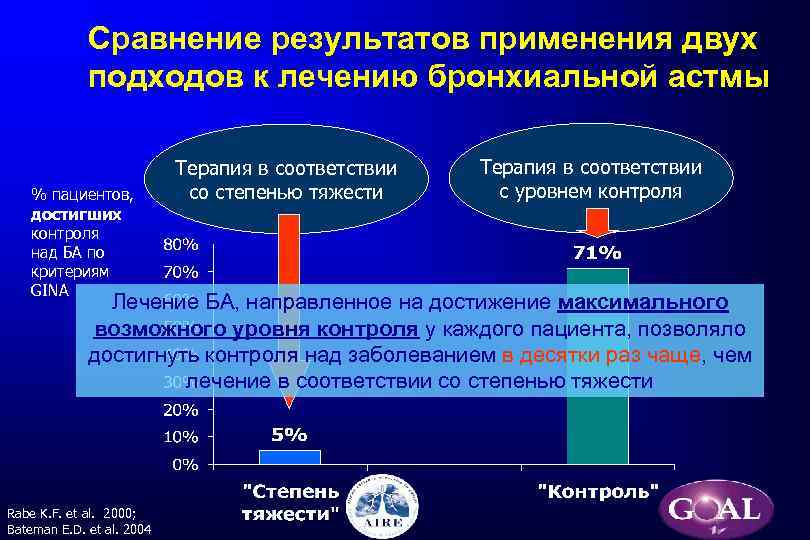
Сравнение результатов применения двух подходов к лечению бронхиальной астмы % пациентов, достигших контроля над БА по критериям GINA Терапия в соответствии со степенью тяжести Терапия в соответствии с уровнем контроля Лечение БА, направленное на достижение максимального возможного уровня контроля у каждого пациента, позволяло достигнуть контроля над заболеванием в десятки раз чаще, чем лечение в соответствии со степенью тяжести Rabe K. F. et al. 2000; Bateman E. D. et al. 2004

GINA 2006: классификация БА по уровню контроля Предшествующая классификация астмы ПО СТЕПЕНЯМ ТЯЖЕСТИ теперь рекомендуется для использования только в научных целях*. ВМЕСТО нее рекомендована классификация астмы ПО СТЕПЕНИ КОНТРОЛЯ (контролируемая, частично контролируемая и неконтролируемая БА) «Контроль» означает устранение клинических проявлений заболевания *В России степень тяжести будет по-прежнему использоваться для определения группы инвалидности и прочих социально-обусловленных целей. GINA 2006: www. ginasthma. org на 12. 2006
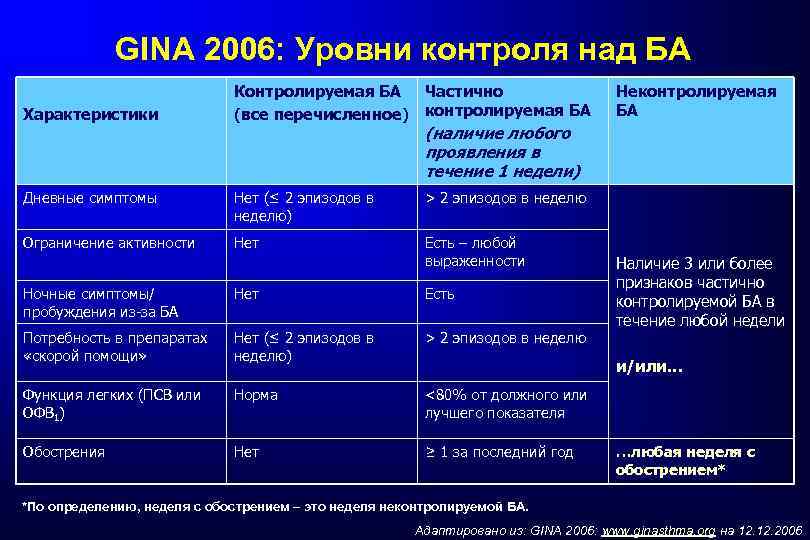
GINA 2006: Уровни контроля над БА Характеристики Контролируемая БА Частично (все перечисленное) контролируемая БА Неконтролируемая БА (наличие любого проявления в течение 1 недели) Дневные симптомы Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничение активности Нет Есть – любой выраженности Ночные симптомы/ пробуждения из-за БА Нет Есть Потребность в препаратах «скорой помощи» Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Функция легких (ПСВ или ОФВ 1) Норма <80% от должного или лучшего показателя Обострения Нет ≥ 1 за последний год Наличие 3 или более признаков частично контролируемой БА в течение любой недели и/или… …любая неделя с обострением* *По определению, неделя с обострением – это неделя неконтролируемой БА. Адаптировано из: GINA 2006: www. ginasthma. org на 12. 2006
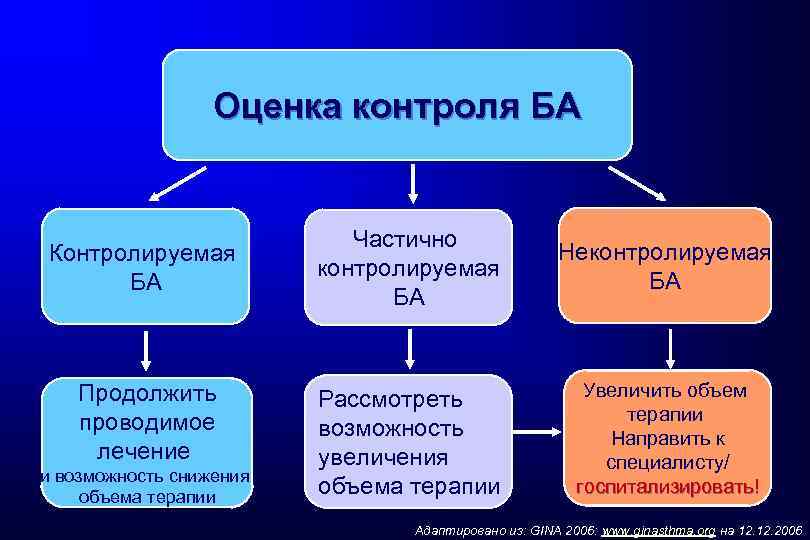
Оценка контроля БА Контролируемая БА Продолжить проводимое лечение и возможность снижения объема терапии Частично контролируемая БА Неконтролируемая БА Рассмотреть возможность увеличения объема терапии Увеличить объем терапии Направить к специалисту/ госпитализировать! Адаптировано из: GINA 2006: www. ginasthma. org на 12. 2006

Как заподозрить отсутствие контроля над астмой, если больной не предъявляет жалоб?
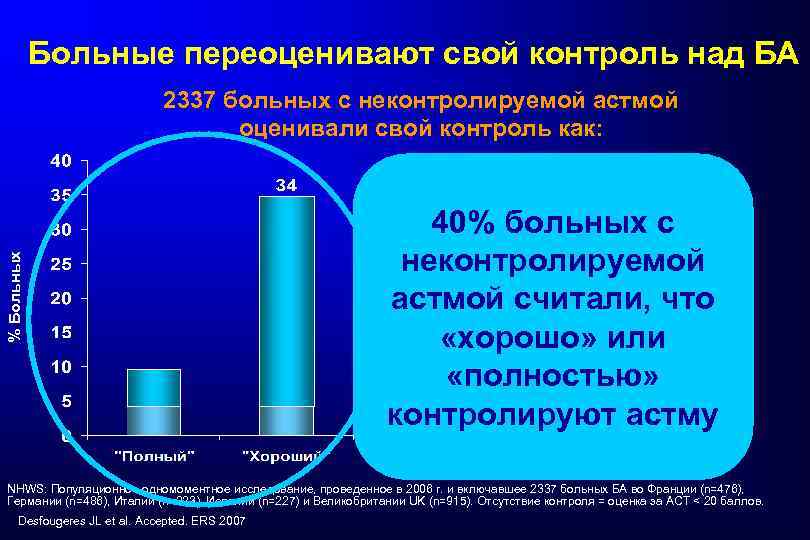
Больные переоценивают свой контроль над БА % Больных 2337 больных с неконтролируемой астмой оценивали свой контроль как: 40% больных с неконтролируемой астмой считали, что «хорошо» или «полностью» контролируют астму NHWS: Популяционное одномоментное исследование, проведенное в 2006 г. и включавшее 2337 больных БА во Франции (n=476), Германии (n=486), Италии (n=223), Испании (n=227) и Великобритании UK (n=915). Отсутствие контроля = оценка за АСТ < 20 баллов. Desfougeres JL et al. Accepted. ERS 2007

Оценка контроля над БА в реальной практике Оценка может включать 2 простых шага: 1. Заподозрить отсутствие контроля по расходу средств «спасательной терапии» В соответствии с GINA, потребность в «спасательной терапии» >2 раз в неделю может указывать на отсутствие контроля 2. Подтвердить отсутствие контроля над астмой можно с помощью Теста по контролю над астмой (АСТ) GINA 2006 (www. ginasthma. org); Nathan R et al. J Allergy Clin Immunol 2004; 113: 59– 65


1 Как часто за последние 4 недели астма мешала Вам выполнять обычный объем работы в учебном заведении, на работе или дома? • Все время 1 • Очень часто 2 • Иногда 3 • Редко 4 • Никогда 5

2 Как часто за последние 4 недели Вы отмечали у себя затрудненное дыхание? • Чаще, чем раз в день 1 • Раз в день 2 • От 3 до 6 раз в неделю 3 • 1 или 2 раза в неделю 4 • Ни разу 5

3 Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди)? • 4 ночи в неделю или чаще 1 • 2 -3 ночи в неделю 2 • Раз в неделю 3 • 1 или 2 раза 4 • Ни разу 5

4 Как часто за последние 4 недели Вы использовали быстродействующий ингалятор (например, Вентолин, Беротек, Беродуал, Атровент, Сальбутамол, Сальбен, Астмопент) или небулайзер (аэрозольный аппарат) с лекарством (например, Беротек, Беродуал, Вентолин Небулы)? • 3 раза в день или чаще 1 • 1 или 2 раза в день 2 • 2 или 3 раза в неделю 3 • 1 раз в неделю или реже 4 • Ни разу 5

5 Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели? • Совсем не удавалось контролировать 1 • Плохо удавалось контролировать 2 • В некоторой степени удавалось контролировать 3 • Хорошо удавалось контролировать 4 • Полностью удавалось контролировать 5

Достоверность оценки контроля астмы с помощью Теста по контролю над астмой (АСТ) подтверждена данными исследований cоответствует оценке контроля БА, данной специалистом коррелирует с показателями функции легких позволяет оценить потребность в изменении терапии Nathan et al. J Allergy Clin Immunol 2004

Трактовка результатов Теста по контролю над астмой (АСТ) • Сумма 25 баллов означает полный контроль • Сумма 20 -24 балла означает, что астма контролируется хорошо, но не полностью. Врач может помочь пациенту добиться полного контроля. • Сумма 19 баллов и меньше указывает на неконтролируемую астму. Возможно, следует изменить терапию для достижения оптимального контроля • Сумма 14 баллов и меньше свидетельствует о том, что aстмa у пациента серьезно вышла из-под контроля. В этом случае пациента следует направить к специалисту Schatz et al. ATS 2004 Glaxo. Smith. Kline, data on file

Тест по контролю над астмой (АСТ): является надежным и простым инструментом для оценки контроля астмы в клинической практике и потребности в изменении терапии позволяет разделить пациентов с контролируемой (>19 баллов) и неконтролируемой (≤ 19 баллов) астмой может дополнять результаты спирометрии прост в использовании и положительно воспринимается пациентами одобрен международным руководством GINA рекомендован к применению Российским Респираторным Обществом (РРО) Schatz et al. ATS 2004 Glaxo. Smith. Kline, data on file GINA 2006: www. ginasthma. org на 12. 2006

Контроль над астмой как основная задача врача GINA 2006: “…Правомочно ожидать, что у большинства больных бронхиальной астмой контроль заболевания может и должен достигаться и поддерживаться” GINA 2006: www. ginasthma. org на 12. 2006
БА, лекция _ Диагностика.ppt