БА Новг.ppt
- Количество слайдов: 60

Бронхиальная астма. доц. Смирнова М. С.

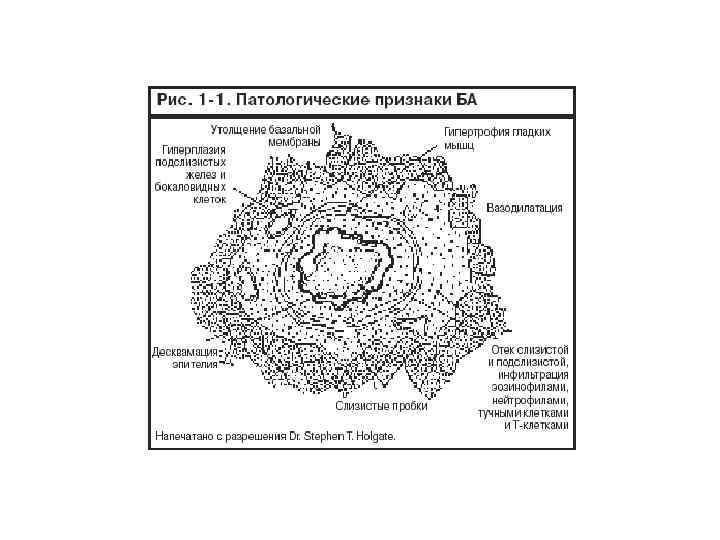
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки (тучные клетки, эозинофилы, Т-лимфоциты) Это воспаление вызывает сопутствующее повышение гиперреактивности дыхательных путей к различным раздражителям.

Бронхиальная астма –гиперреактивность дыхательных путей приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды связаны с бронхиальной обструкцией, которая часто является обратимой спонтанно, либо под влиянием лечения. Механизмы бронхиальной обструкции • Спазм гладких мышц • Отек • Гиперсекреция слизи • Ремоделирование

Эпидемиология астмы. В Европе болеют 6 -9% взрослых. В Уэльсе (17%), Новой Зеландии (15%). Наименьшая в Албании (2%), Греции (3%), РФ (2, 5%), но смертность в РФ самая высокая (следующий Узбекистан). В России 7 млн. больных, у 1 млн. тяжелая астма. Диагноз ставят у 1 из 4 -5 больных. Погибают в США 5 тыс. человек в год, в Великобритании 1, 5 тыс. В детстве чаще болеют мальчики, в подростковом возрасте выравнивание, среди взрослых больше женщин.

КЛАССИФИКАЦИЯ АТОПИЧЕСКАЯ АСТМА АЛЛЕРГИЧЕСКАЯ АСТМА Эндогенная неаллергическая астма. СМЕШАННАЯ АСТМАТИЧЕСКИЙ СТАТУС. Острая тяжелая астма. Тяжесть астмы Фазы течения (обострение, ремиссия). Осложнения. Легочные: ателектаз, пневмоторакс, астматический статус, дыхательная недостаточность. Внелегочные: легочное сердце

Аллергия –избыточное неадекватное реагирование иммунной системы на обычные вещества. Атопия – один из видов аллергии – наследственно обусловленный Ig E зависимый ответ. 3 формы – ринит, дерматит, астма. Статус атопика. Виды аллегенов: • Бытовые • Эпидермальные • Инсектные • Пыльцевые • Грибковые • Пищевые • Лекарственные

Пищевые продукты – этиологические факторы пищевой аллергии (по степени аллергизирующей активности) Высокая Цитрусовые, шоколад, яйца, рыба, икра, красные ягоды (земляника, малина), коровье молоко, мед, орехи, дыня, виноград, ежевика, черная смородина, хурма, гранаты, ананасы, мясо (чаще курица), кофе, какао, грибы, томаты, морковь, горчица, свекла, пшеница, рожь. Средняя Свинина, индейка, кролик, картофель, горох, абрикосы, персики, красная смородина, бананы, перец зеленый, кукуруза, греча, клюква, рис. Низкая Конина, баранина (нежирные сорта), кабачки, репа, тыква (светлых тонов), яблоки зеленой и желтой окраски, белая черешня, белая смородина, крыжовник, слива, арбуз, миндаль, огурцы


Классификация А. Д. Адо и П. К. Булатова (1969), дополненная Г. Б. Федосеевым (1982) Этапы развития бронхиальной астмы. • Биологические дефекты у практически здоровых людей. • Предастма. • Клинически выраженная бронхиальная астма. Клинико-патогенетические варианты. • Атопическая астма • Инфекционно-зависимый. • Аутоиммунный. • Дисгормональный • Дизовариальный. • Холинэргический. • Нервно-психический. • Аспириновая астма. • Первично измененная реактивность бронхов.

Бронхиальная астма - гетерогенное заболевание варианты: • Аспириновая астма • Астма физического усилия • Нутритивная (пищевая) • Рефлюкс-индуцированная астма • Стероидозависимая • Кашлевой вариант • Профессиональная • Астма пожилых

Аспириновая астма. • “Аспириновая триада“ - Приступы удушья - Полипоз носа (у больных старше 50 лет), до того вазомоторный ринит, отсутствие обоняния, периодически профузная ринорея. - Непереносимость НПВП (в пределах 1 ч после приема ринорея, слезотечение, сыпь, приступ астмы, часто тяжелый). Продукты, содержащие салицилаты (малина, персики, консервированные продукты, копчености). • Положительные провокационные пробы. • Феномен толерантности к повторным приемам аспирина (десенситизация)

Кашлевой вариант астмы • Отсутствуют одышка, приступы удушья • Аускультативно – отсутствие сухих хрипов в легких • Нормальные показатели спирометрии Особенности кашля • Сухой или малопродуктивный • Частый, интенсивный, возникает ночью • Провоцируется инфекциями, холодным воздухом, запахами, гипервентиляцией • Устойчивость к терапии бронхолитиками, противокашлевыми средствами, муколитиками

Показатели тяжести астмы • Количество дневных симптомов в день, в неделю • Количество ночных симптомов в неделю • Кратность применения ß 2 -агонистов короткого действия • Выраженность нарушений физической активности и сна • Значения ОФВ 1 или ПСВ (% от должных значений) и их суточные колебания

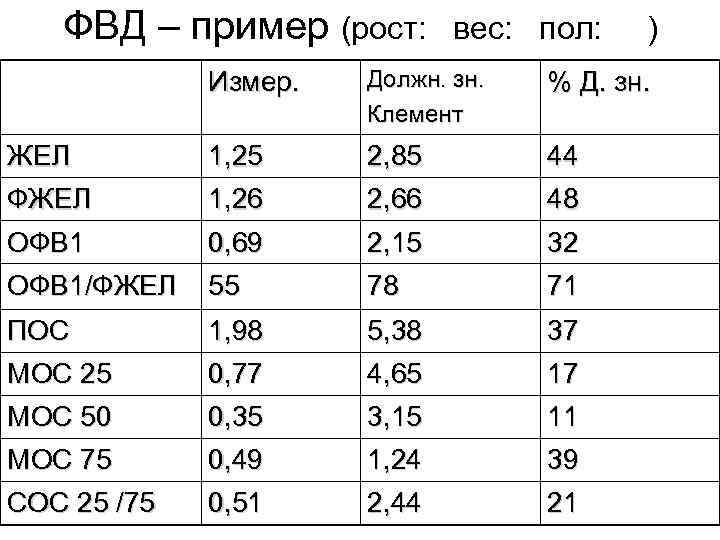
ФВД – пример (рост: вес: пол: ) Измер. Должн. зн. Клемент % Д. зн. ЖЕЛ ФЖЕЛ 1, 25 1, 26 2, 85 2, 66 44 48 ОФВ 1/ФЖЕЛ 0, 69 55 2, 15 78 32 71 ПОС МОС 25 1, 98 0, 77 5, 38 4, 65 37 17 МОС 50 МОС 75 0, 35 0, 49 3, 15 1, 24 11 39 СОС 25 /75 0, 51 2, 44 21
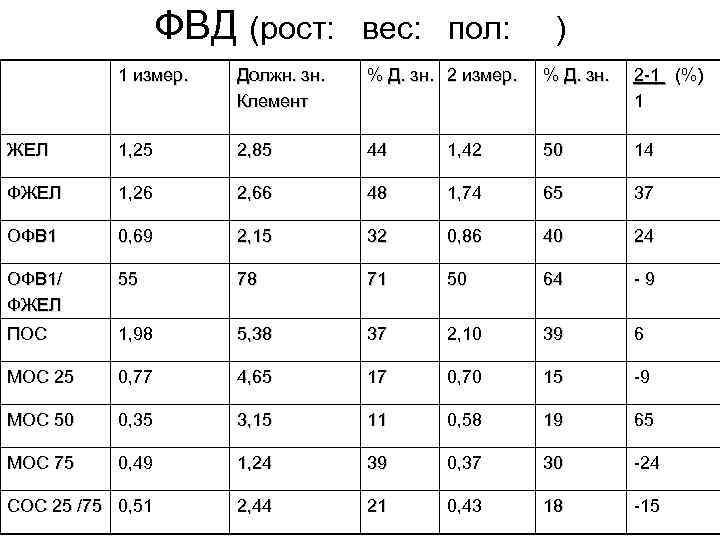
ФВД (рост: вес: пол: ) 1 измер. Должн. зн. Клемент % Д. зн. 2 измер. % Д. зн. 2 -1 (%) 1 ЖЕЛ 1, 25 2, 85 44 1, 42 50 14 ФЖЕЛ 1, 26 2, 66 48 1, 74 65 37 ОФВ 1 0, 69 2, 15 32 0, 86 40 24 ОФВ 1/ ФЖЕЛ 55 78 71 50 64 -9 ПОС 1, 98 5, 38 37 2, 10 39 6 МОС 25 0, 77 4, 65 17 0, 70 15 -9 МОС 50 0, 35 3, 15 11 0, 58 19 65 МОС 75 0, 49 1, 24 39 0, 37 30 -24 СОС 25 /75 0, 51 2, 44 21 0, 43 18 -15

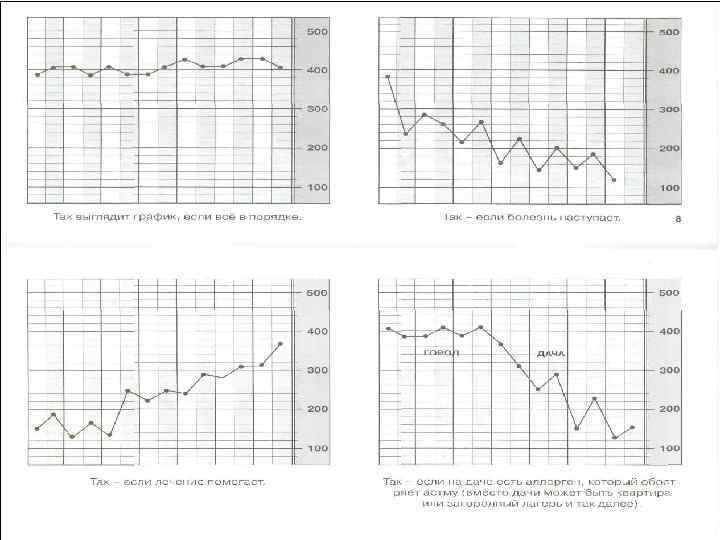

Классификация тяжести БА по клиническим признакам перед началом лечения Ступень 1. Интермиттирующая астма. Симптомы реже 1 раза в неделю Короткие обострения Ночные симптомы не чаще 2 раз в месяц ОФВ 1 или ПСВ ≥ 80% от должных значений Вариабельность показателей ПСВ или ОФВ, < 20% Ступень 2. Легкая персистирующая астма. Симптомы чаще 1 раза в неделю, но реже 1 раза в день Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 2 раз в месяц ОФВ 1 или ПСВ ≥ 80% от должных значений Вариабельность показателей ПСВ или ОФВ 1 = 20 -30%

Классификация тяжести БА по клиническим признакам перед началом лечения Ступень 3. Персистирующая астма средней тяжести Ежедневные симптомы Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 1 раза в неделю Ежедневный прием ингаляционных ß 2 -агонистов короткого действия ОФВ, или ПСВ от 60 до 80% от должных значений Вариабельность показателей ПСВ или ОФВ 1 > 30%

Классификация тяжести БА по клиническим признакам перед началом лечения Ступень 4. Тяжелая персистирующая астма. Ежедневные симптомы Частые обострения Частые ночные симптомы Ограничение физической активности ОФВ 1 или ПСВ < 60% от должных значений Вариабельность показателей ПСВ или ОФВ 1 > 30%

Структура диагноза. Форма (аллергическая, эндогенная неаллергическая, смешанная и т. д. ), патогенетический вариант (аспириновая, гормонозависимая и др. ). Тяжесть. Фаза. Осложнения. Сопутствующие заболевания (аллергические, ЛОР-органов, органов дыхания, ЖКТ, ССС и др. ). Примеры. Бронхиальная астма атопического генеза средней тяжести в фазе обострения. ДН I. Круглогодичный аллергический ринит тяжелого течения в фазе обострения. Бронхиальная астма смешанного генеза гормонозависимая тяжелого течения в фазе обострения. ДН II. Астматический статус 5. 02. 05.
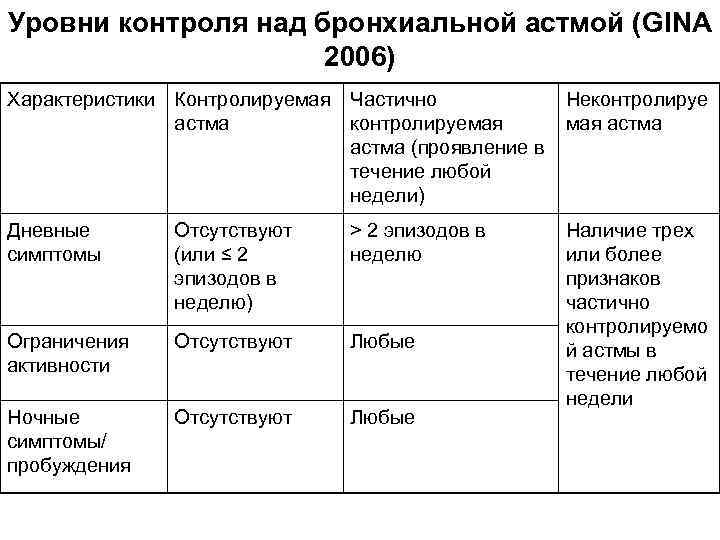
Уровни контроля над бронхиальной астмой (GINA 2006) Характеристики Контролируемая Частично астма контролируемая астма (проявление в течение любой недели) Неконтролируе мая астма Дневные симптомы Отсутствуют (или ≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничения активности Отсутствуют Любые Ночные симптомы/ пробуждения Отсутствуют Любые Наличие трех или более признаков частично контролируемо й астмы в течение любой недели
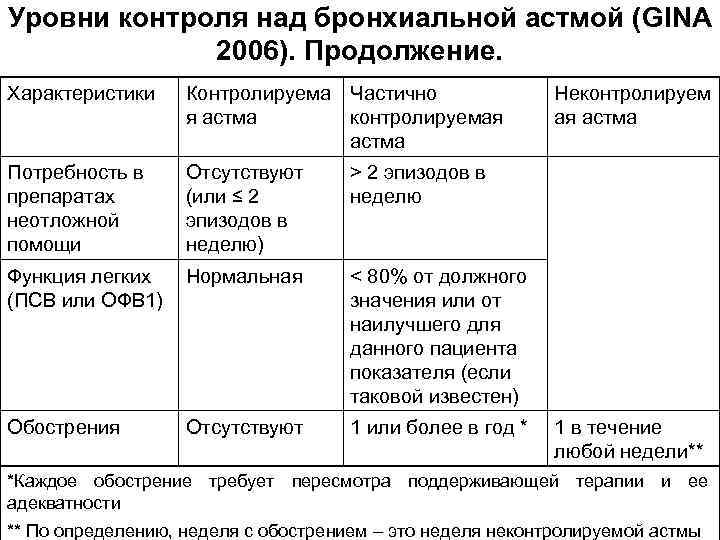
Уровни контроля над бронхиальной астмой (GINA 2006). Продолжение. Характеристики Контролируема Частично я астма контролируемая астма Потребность в препаратах неотложной помощи Отсутствуют (или ≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Функция легких (ПСВ или ОФВ 1) Нормальная < 80% от должного значения или от наилучшего для данного пациента показателя (если таковой известен) Обострения Отсутствуют 1 или более в год * Неконтролируем ая астма 1 в течение любой недели** *Каждое обострение требует пересмотра поддерживающей терапии и ее адекватности ** По определению, неделя с обострением – это неделя неконтролируемой астмы

Обучение пациентов Контроль окружающей среды Поддерживающая терапия (для контроля заболевания) ежедневный прием препаратов По потребности - бронхолитики быстрого действия • ингаляционный β 2 -агонист • антихолинэргические препараты • теофиллины

Лечение, направленное на достижение контроля Степень Выберите один вариант тяжести Ступень 1 • Нет необходимости Контролируемая БА Ступень 2 • Ингаляционный ГКС (<500 мкг БДП или эквивалент) • Антилейкотриеновый препарат

Лечение, направленное на достижение контроля Выберите один вариант Ступень • Ингаляционный ГКС (200 -500 мкг БДП или 3 эквивалент) плюс ингаляционный β 2 -агонист длительного действия • ИГКС (500 -1000 мкг или >1000 мкг БДП или эквивалент • ИГКС (200 -500 мкг БДП или эквивалент) плюс антилейкотриеновый препарат • ИГКС (200 -500 мкг БДП или эквивалент) плюс теофиллин пролонгированный
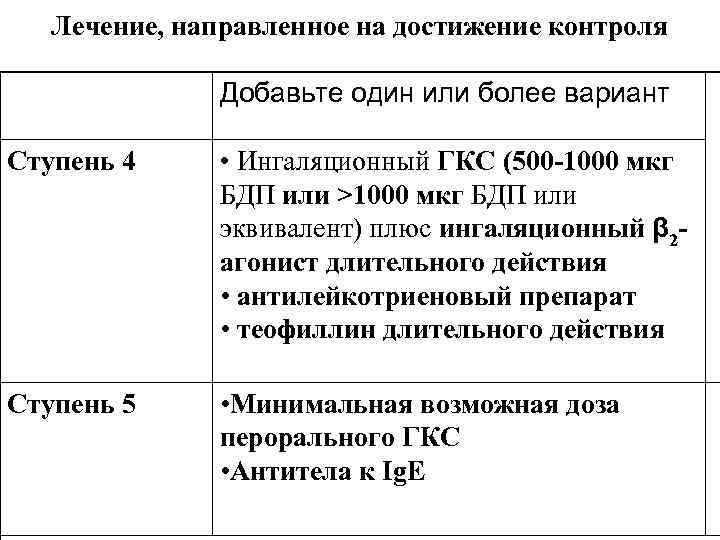
Лечение, направленное на достижение контроля Добавьте один или более вариант Ступень 4 • Ингаляционный ГКС (500 -1000 мкг БДП или >1000 мкг БДП или эквивалент) плюс ингаляционный β 2 агонист длительного действия • антилейкотриеновый препарат • теофиллин длительного действия Ступень 5 • Минимальная возможная доза перорального ГКС • Антитела к Ig. E

Кромоны эффективны у 30% больных легкой персистирующей астмой. предотвращение бронхоспазма, спровоцированного аллергенами, физической нагрузкой, холодным воздухом. Кромгликат натрия (интал, 4 -8 капс в сутки; кропоз, кромогексал), Недокромил натрия (тайлед) Антилейкотриеновые препараты При астме физического усилия, аспириновой астме, сочетании астмы с ринитом Зафирлукаст (аколат) Монтелукаст (сингуляр)

Ингаляционные глюкокортикостероиды Беклометазона дипропионат (Беклазон Эко, Эко Легкое Дыхание; Бекотид; Беклоджет; Беклофорте; Альдецин; назальные формы Беконазе, Насобек). Будесонид (Пульмикорт; суспензия, Будесонид, Бенакорт) Флунизолид (Ингакорт) Флутиказона пропионат (Фликсотид ДАИ, ротадиски; назальная форма Фликсоназе) Комбинированные препараты Сальметерол/флутиказон (серетид-мультидиск, ДАИ). Будесонид/формотерол (симбикорт-турбухалер)

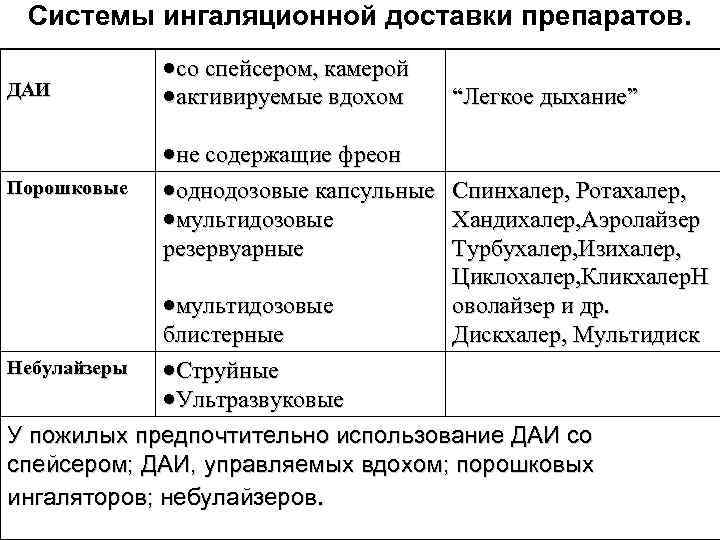
Системы ингаляционной доставки препаратов. ДАИ со спейсером, камерой активируемые вдохом Порошковые не содержащие фреон однодозовые капсульные Спинхалер, Ротахалер, мультидозовые Хандихалер, Аэролайзер резервуарные мультидозовые “Легкое дыхание” Турбухалер, Изихалер, Циклохалер, Кликхалер. Н оволайзер и др. Дискхалер, Мультидиск блистерные Небулайзеры Струйные Ультразвуковые У пожилых предпочтительно использование ДАИ со спейсером; ДАИ, управляемых вдохом; порошковых ингаляторов; небулайзеров.


Лечение бронхиальной астмы в зависимости от клинико-патогенетического варианта Атопическая астма – элиминация аллергена, специфическая иммунотерапия (у лиц, старше 50 лет не проводится), лечение аллергического ринита. Инфекционная астма- санация очагов инфекции, выявление и лечение персистирующей инфекции дыхательных путей, микотической инфекции. Аспириновая асма – десенситизация, антилейкотриеновые препараты. Рефлюкс-индуцированная астма- лечение ГЭРБ.

Нетрадиционные методы лечения бронхиальной астмы • Метод Бутейко. • Спелеотерапия. • Акупунктура и др.

Тяжелое обострение бронхиальной астмы (ТОА) - астматический статус характеризуется необычной тяжестью и резистентностью к обычной и повседневной бронходилатирующей терапии. 2 варианта развития • ТОА с медленным темпом развития (вирусные инфекции, недостаточная терапия ГКС, обрыв терапии) • молниеносное ТОА (массивный контакт с аллергеном, прием лекарств, в частности НПВП, βблокаторов, стресс)

Обострение бронхиальной астмы Осмотр (оценка тяжести должна быть произведена быстро): • Положение • Выраженность одышки (затруднение при разговоре, тахипноэ) • Участие вспомогательных мышц в акте дыхания • Степень утомления дыхательной мускулатуры • Потливость • Сфера сознания • Наличие и характер цианоза (асфиктический, центральный) • ЧСС, АД • Парадоксальный пульс (фиксируют 1 тон по Короткову на высоте вдоха, при втором измерении – на глубине выдоха). Описал Кусмауль при перикардите. • Хрипы дистанционные, “воротничком“, “немое легкое “ • Отхождение мокроты
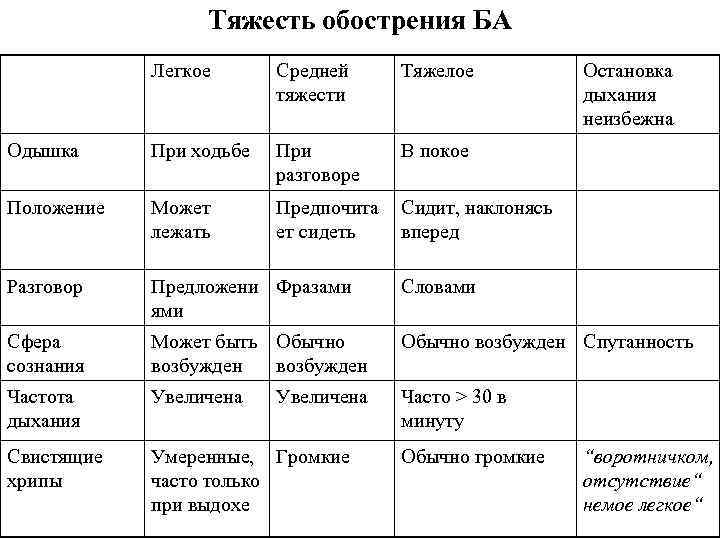
Тяжесть обострения БА Легкое Средней тяжести Тяжелое Одышка При ходьбе При разговоре В покое Положение Может лежать Предпочита ет сидеть Сидит, наклонясь вперед Разговор Предложени Фразами ями Словами Сфера сознания Может быть Обычно возбужден Спутанность Частота дыхания Увеличена Часто > 30 в минуту Свистящие хрипы Умеренные, Громкие часто только при выдохе Увеличена Обычно громкие Остановка дыхания неизбежна “воротничком, отсутствие“ немое легкое“
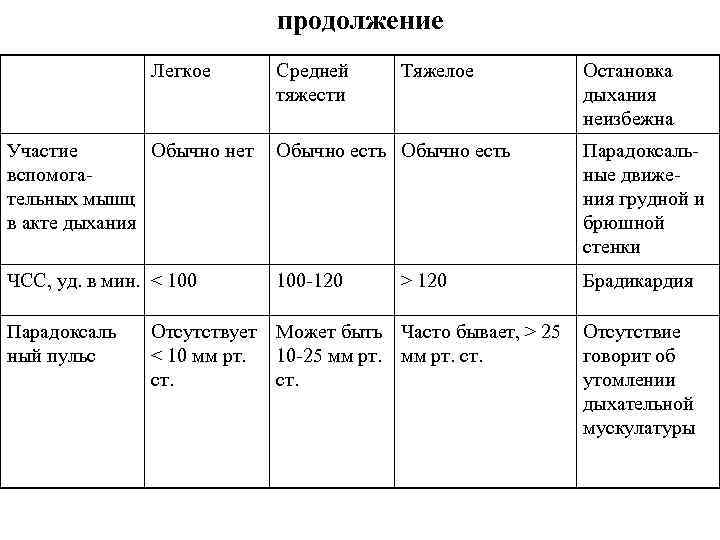
продолжение Легкое Средней тяжести Тяжелое Остановка дыхания неизбежна Участие Обычно нет вспомогательных мышц в акте дыхания Обычно есть Парадоксальные движения грудной и брюшной стенки ЧСС, уд. в мин. < 100 -120 Брадикардия Парадоксаль ный пульс > 120 Отсутствует Может быть Часто бывает, > 25 < 10 мм рт. 10 -25 мм рт. ст. ст. Отсутствие говорит об утомлении дыхательной мускулатуры
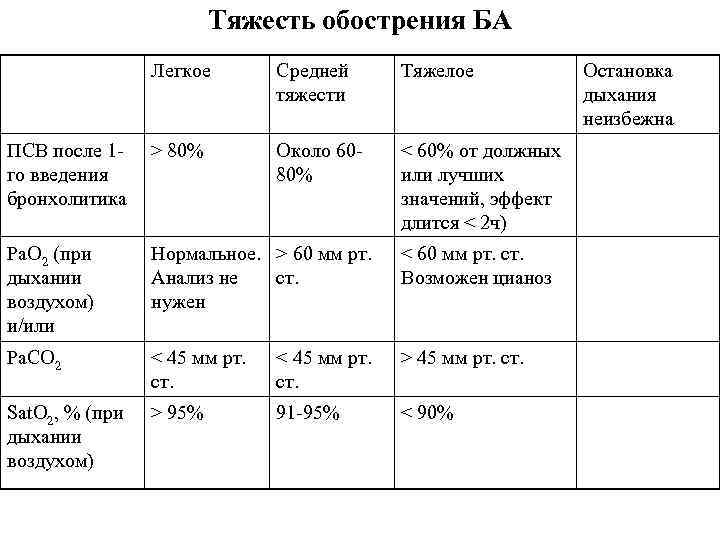
Тяжесть обострения БА Легкое Средней тяжести Тяжелое ПСВ после 1 го введения бронхолитика > 80% Около 6080% < 60% от должных или лучших значений, эффект длится < 2 ч) Ра. О 2 (при дыхании воздухом) и/или Нормальное. > 60 мм рт. Анализ не ст. нужен < 60 мм рт. ст. Возможен цианоз Ра. СО 2 < 45 мм рт. ст. > 45 мм рт. ст. Sat. O 2, % (при дыхании воздухом) > 95% 91 -95% < 90% Остановка дыхания неизбежна

Лечение тяжелого обострения (первая линия). • Ингаляционные бронхолитики быстрого действия, обычно через небулайзер одна доза каждые 20 мин • Кислород (1 -4 л/мин через носовые катетеры до достижения Sat. O 2 90% • Системные ГКС (преимущественно перорально - при отсутствии немедленного ответа или, если пациент их недавно принимал. • Возможно введение метилксантинов внутривенно (осторожно, особенно если больной ранее получал теофиллины длительного действия) Седативная терапия противопоказана

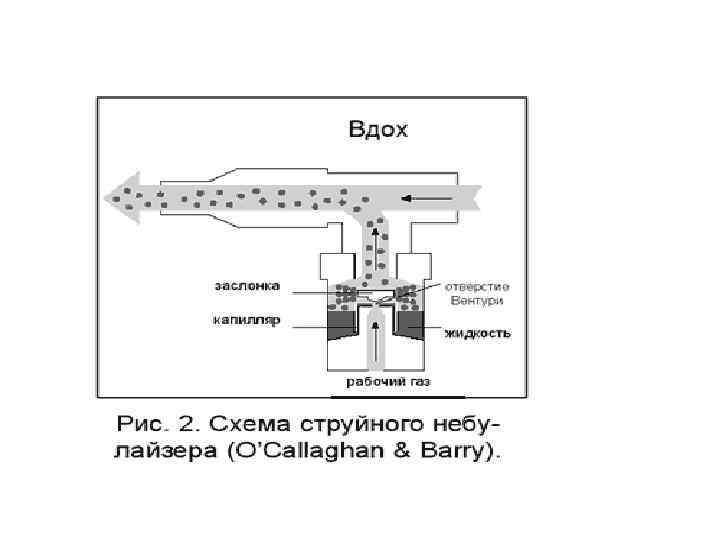
Бронходилататоры через небулайзер : • Сальбутамол или фенотерол • комбинация бронхолитиков ( 2 –агонист и ипратропиума бромида, беродуал) каждые 20 -30 мин. в течение 1 -го часа, затем 1 раз в час до значимого улучшения, каждые 4 часа для поддерживающей терапии При отсутствии небулайзера следует применять спейсер больших размеров (2 вдоха, повторить 10 -20 раз) Оценка ответа через 1 час


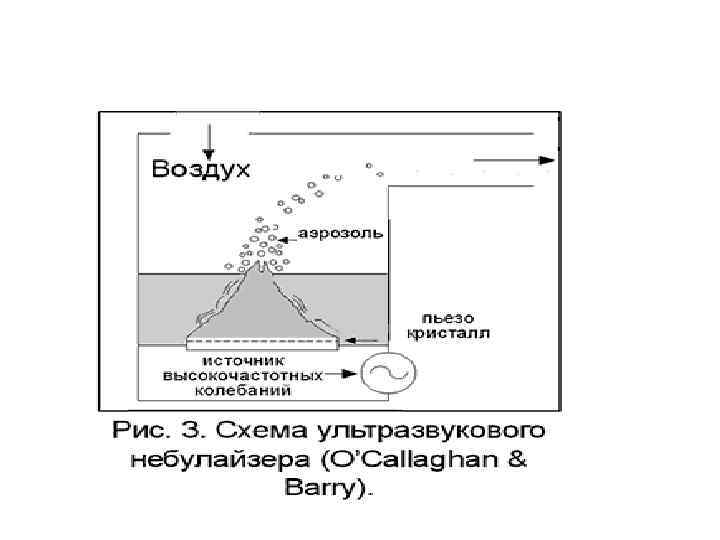
Небулайзер (“nebula“ – туман) - тип ингалятора, который преобразует лекарственные вещества из жидкой формы в аэрозольное облако. Генерирует особо мелкодисперсные частицы менее 5 мкм в диаметре. Частицы 5 -10 мкм осаждаются в ротоглотке, трахее, а меньшие ( < 0, 5 мкм) остаются взвешенными и выходят с выдохом. Задача небулайзерной терапии - доставка лекарственного вещества в периферические зоны легких за короткое время (10 -15 мин. ) в количестве, оказывающем действенный эффект.

Глюкокортикостероиды при тяжелом обострении астмы метилпреднизолон 40 -80 мг или эквивалент в рот (преднизолон 40 -80 мг, 1 мг/кг веса) или 300 -400 мг гидрокортизона в сутки (обычно каждые 6 часов) до достижения эффекта (как минимум в течение 48 ч) с последующим переводом на пероральную терапию. Обычно 10 -14 дневный курс. В последующем перевод на ингаляционные ГКС.

Показания к ИВЛ при тяжелом обострении астмы • остановка дыхания • нарушение сознания (сопор, кома) • нестабильная гемодинамика (систолическое АД< 70 мм рт. ст. , 160 < ЧСС < 50 в мин. , утомление дыхательной мускулатуры • рефрактерная гипоксемия (Ра. О 2 <60 мм рт. ст. при Fi. O 2>0, 6)

Исследование газов крови м. б. гипоксемия (N p. O 2 80 -100 мм рт ст. ), гиперкапния (N p. CO 2 35 -45 мм рт. ст). КЩС – респираторный и метаболический ацидоз, метаболический алкалоз (N p. H 7, 35 -7, 45; BE ± 2, 3).

Рак легкого - наиболее распространенное в мировой популяции злокачественное образование (1 -е место среди них – 12, 8 %, за 20 лет выросла в 2 раза). Соотношение мужчин и женщин 9: 1 Этиология канцерогены – продукты термической обработки угля и нефти (смолы, коксы, газы), асбест, металлы и их соединения – мышьяк, хром, никель, аллюминий Сталелитейная, деревообрабатывающая, металлургическая промышленность, шахтеры, шоферы. Курение, наследственность

Классификация I Центральный - крупные бронхи (главный , промежуточный, долевой, сегментарный, субсегментарный) А. эндобронхиальный рост (в просвет бронха) Б. экзобронхиальный (в толщу паренхимы) В. Разветвленный (муфтообразно перибронхиальный рост вокруг бронха) II Периферический (мелкие бронхи, паренхима) (узловая округлая опухоль, пневмониеподобный, рак верхушки легкого с синдромом Панкоста). При диаметре более 5 см - полость

Классификация (гистология) I аденокарцинома II плоскоклеточный Реже III мелкоклеточный (овсяноклеточный) И IV крупноклеточный недифференцированный Выделяют немелкоклеточный По системе TNM T 1 – опухоль не более 3 см в диаметре без признаков инвазии T 2 –опухоль более 3 см в диаметре или прорастающая висцеральную плевру или сопровождается ателектазом Т 3 – опухоль любого размера, распространяющаяся на прилежащие ткани (грудную стенку, диафрагму, перикард) Т 4 - опухоль любого размера, распространяющаяся на сердце, магистральные сосуды, средостение)

Клиника - Легочные (местные) симптомы – кашель, кровохарканье, одышка, боли в груди - Вторичные (связаны с метастазированием) – лихорадка, боль в костях, охриплость голоса, стридор, синдром сдавления верхней полой вены - Общие – интоксикация, слабость, похудание, паранеопластические синдромы (синдром Кушинга, гинекомастия , СКВ и др. Осмотр (зависит от локализации, величины) Бледность, увеличенные лимфоузлы, притупление, стридор, при ателектазе ослабленное дыхание

Диагностика Рентгенография – инфильтрат, при центральном раке ателектаз, узел, при периферическом шаровидная опухоль (>3 -4 см), до 2 см полигональная тень типа звездчатого рубца, полицикличность, лучистость. Расширение средостения, корней, плевральный выпот. Компьютерная томография – начальные формы, метастазы, состояние лимфоузлов. Бронхоскопия с получением материала для цитологии, биопсия Трансторакальная биопсия, медиастиноскопия

Лечение методы хирургический, лучевой, химиолучевой, полихимиотерапия, комбинированный (операция в сочетании с лучевой и/или химиотерапией)
БА Новг.ppt