Бр.астма1.ppt
- Количество слайдов: 46

Бронхиальная астма

Бронхиальная астма хроническое воспалительное заболевание дыхательных путей, приводящее к повышенной реактивности бронхов, что в свою очередь вызывает повторные эпизоды хрипов, одышки, стеснения в грудной клетке и кашля. Эти эпизоды связаны с распространенной, но вариабельной обструкцией бронхиального дерева, которая нередко обратима спонтанно или под влиянием лечения

Ключевые положения: • БА - хроническое воспалительное заболевание дыхательных путей вне зависимости от тяжести ее течения • Воспалительный процесс приводит к гиперреактивности бронхов, обструкции и появлению респитраторных симптомов • Обструкция дыхательных путей бывает 4 видов - острая бронхоконстрикция - спазм гладких мышц - отек слизистой дыхательных путей - образование слизистых пробок - ремоделирование дыхательных путей - склероз стенки бронхов (длительное тяжелое течение болезни) • Атопия, генетическая предрасположенность к гиперпродукции Ig Е • Диагностика, лечение и профилактика БА основываются на воспалительной концепции заболевания

Бронхиальная астма Распространенность - в Западной Европе -5% стандартного населения. В Российской Федерации - 7 х106 больных. Патогенез. В основе лежит воспалительная теория. Предполагается персистирующий характер воспаления вне зависимости от степени тяжести. Воспалительная реакция подразумевает участие эозинофилов, тучных клеток, лимфоцитов, макрофагов, нейтрофилов, эпителиальных клеток. В результате длительного воспаления развивается • потеря эпителиального покрова • фиброз базальной мембраны • гипертрофия серозных и бокаловидных клеток То есть осуществляется ремоделирование дыхательных путей

Основные клинические признаки бронхиальной астмы: • пароксизмальный кашель • затруднение дыхания • появление свистящих хрипов • удушье завершается отхождением мокроты после чего появляется ощущение свободного дыхания.

Формы бронхиальной астмы • Экзогенная • Аспириновая • Астма физического усилия • Нутритивная • Психоэмоциональная • Смешанные формы

Оценка тяжести бронхиальной астмы: • Количество ночных симптомов в неделю; • Количество дневных симптомов в день и неделю; • Кратность применения β 2 -агонистов короткого действия; • Выраженность нарушений физической активности и сна; • Значения ПСВ и ее процентное соотношение с должными величинами; • Суточные колебания ПСВ; • Объем проводимой терапии.

Степени тяжести бронхиальной астмы • • Легкая интермиттирующая; Легкая персистирующая; Персистирующая средней тяжести Тяжелая персистирующая Определение степени тяжести БА по указанным показателям возможно только перед началом лечения

Фазы течения БА • Обострение • Нестабильная ремиссия • Ремиссия • Стойкая ремиссия (более 2 лет) Осложнения БА • Легочные – пневмоторакс, ателектаз, дыхательная недостаточность, эмфизема, бронхоэктазы и т. д. • Внелегочные – подкожная эфмизема, легочное сердце, сердечная недостаточность и т. д.

Бронхиальная астма интермиттирующего течения (1 ступень) • Симптомы реже 1 раза в неделю • Обострения короткие (от нескольких часов до нескольких дней) • Ночные симптомы 2 раза в месяц • ПСВ или ОФВ 1 ≥ 80% от должных • Суточные колебания ПСВ или ОФВ 1 < 20%

Пациенты с интермиттирующей (эпизодической) БА - атопики - симптомы астмы появляются при контакте с аллергенами, при физической нагрузке или дети, страдающие частыми респираторновирусными заболеваниями. Тяжесть обострения варьирует от легкого до угрожающего жизни.

Персистирующая БА легкого течения (2 ступень) • Симптомы чаще 1 раза в неделю, но реже 1 раза в день • Обострение нарушает физическую активность и сон • Ночные симптомы чаще 2 раз в месяц • ПСВ или ОФВ 1 ≥ 80% от должного • Суточные колебания ПСВ или ОФВ 1 20 -30%

Персистирующая БА средней тяжести (3 ступень) • Симптомы ежедневные • Нарушена работоспособность, физическая активность и сон • Ночные симптомы чаще 1 раза в неделю • Ежедневное использование ингаляционного β 2 агониста короткого действия • ПСВ или ОФВ 1 60 -80% от должных • Суточные колебания ПСВ > 30%

Бронхиальная астма тяжелого течения • Ежедневные симптомы • Частые обострения • Частые ночные симптомы • Физическая активность значительно снижена • ПСВ или ОФВ 1 ≤ 60% от должных • Суточные колебания ПСВ или ОФВ 1 > 30%

Обострения бронхиальной астмы Это эпизоды прогрессирования болезни в виде нарастания одышки, появления свистящих хрипов, кашля, чувства нехватки воздуха и сдавления за грудиной, сопровождающееся прогрессированием снижения ПСВ и ОФВ 1, длительность которых составляет от нескольких минут до нескольких дней

Тяжесть обострений бронхиальной астмы Параметры оценки тяжести состояния ОФВ 1 ПСВ легкий Средне тяжелый Остановка дыхания Не выполнима Около 80% физ. активность сохранена 60 -80% Менее 60% Не выполнима ограничена Положение ортопное отсутствует Отд. слова разговор предложени ями Отд. фразы сознание возбужден ЧД тахипное Возбужден агрессивен тахипное Дыхательная паника Более 30 Дыхание Свист на выдохе Экспир. одышка мокрота мало нет более 120 брадикардия ЧСС Ра. О 2, Ра. СО 2 100 норма 100 -120 Не разговаривает спутанное пародоксальное Немое легкое Ра. О 2 > 60 Ра. О 2 <60 Гипоксемия Ра. СО 2 <45 Ра. СО 2 >40 гиперкапния

Клинические симптомы жизнеугрожающего состояния при обострении бронхиальной астмы • Немое легкое • Выраженный цианоз • ПСВ < 33% от должной • Брадикардия, гипотензия • Нарушение сознания • Слабое дыхательное усилие (поверхностное дыхание) • ра. СО 2 в норме или повышено • ра. О 2 менее 60 мм рт. ст. (не зависимо от прведения оксигенотерапии) • Снижение р. Н или повышение уровня Н+ Достаточно наличия одного из перечисленных симптомов

Диагностика бронхиальной астмы • Клиническое обследование • Общий анализ крови • Общий анализ мочи • Аллергологический статус (скарификационные, внутрикожные и прик-тесты, определение Ig. E) • Рентген грудной клетки • Анализ мокроты • Исследование ФВД (включая пробу с бронходилятатором) • Ежедневная ПФМ
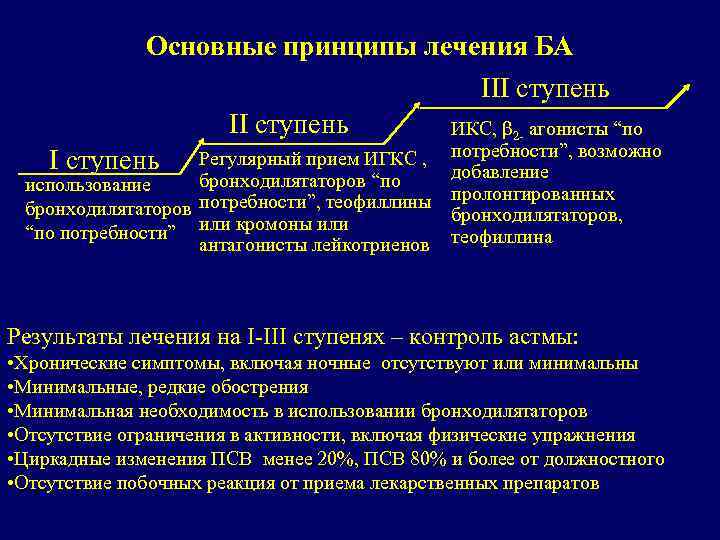
Основные принципы лечения БА III ступень ИКС, β 2 - агонисты “по I ступень Регулярный прием ИГКС , потребности”, возможно добавление бронходилятаторов “по использование потребности”, теофиллины пролонгированных бронходилятаторов, или кромоны или “по потребности” антагонисты лейкотриенов теофиллина Результаты лечения на I-III ступенях – контроль астмы: • Хронические симптомы, включая ночные отсутствуют или минимальны • Минимальные, редкие обострения • Минимальная необходимость в использовании бронходилятаторов • Отсутствие ограничения в активности, включая физические упражнения • Циркадные изменения ПСВ менее 20%, ПСВ 80% и более от должностного • Отсутствие побочных реакция от приема лекарственных препаратов

Основные принципы лечения БА (продолжение) V ступень Регулярный прием оральных стероидов, Высокие дозы ИГКС, постоянное регулярный прием Cтупень вниз использование бронходилятаторов, пролонгированных использование ингаляционных β 2 теофиллинов, Пересмотр лечения агонистов “по потребности”, прием использование производится через пролонгированных теофиллинов ингаляционных β 2 каждые 3 -6 месяцев при агонистов “по условии стабильного потребности” состояния IVступень Результаты лечения на IV-V ступенях – наилучшие возможные результаты: • Ослабление симптомов • Уменьшение необходимости в использовании бронходилятаторов • Минимальные ограничения в активности • Минимальные возможные отклонения от должностной ПСВ • Минимальные побочных реакция от приема лекарственных препаратов

Лечение бронхиальной астмы интермиттирующего течения Ступень 1 • Препараты базисной терапии не требуются • Прием ингаляционных β 2 -агонистов короткого действия, кромогликата или их комбинации при необходимости не чаще 1 раза в неделю.

Лечение бронхиальной астмы персистирующего течения Ступень 2 • Регулярное ежедневное применение ИГКС (100 -400 мкг будесонида или эквивалента) • Теофиллины медленного высвобождения или кромоны, или антагонисты лейкотриенов • Для контроля ночных симптомов возможно добавление пролонгированных бронходилятаторов в вечерние часы.

Лечение персистирующей БА средней тяжести Ступень 3 • ИГКС (400 -800 мкг будесонида или эквивалент) или • ИГКС (<800 мкг будесонида)+теофиллины медленного высвобождения или • ИГКС (<800 мкг будесонида) +ингаляционные β 2 -агонисты длительного действия или • ИГКС в более высокой дозе или • ИГКС (<800 мкг будесонида)+ антагонисты лейкотриенов

Лечение персистирующей БА тяжелого течения Ступень 4 ИГКС (>800 мкг будесонида)+при необходимости один или несколько из перечисленных препаратов: - теофиллины медленного высвобождения - ингаляционные β 2 -агонисты длительного действия - антагонисты лейкотриенов - пероральные ГКС

Цели лечения БА тяжелого течения: 1. Минимальное количество симптомов 2. Минимальная потребность в β 2 -агонистах короткого действия 3. Наилучшие показатели ПСВ 4. Минимальный разброс показателей ПСВ 5. Минимальные побочные эффекты от препаратов

Астматический статус • Астматический статус - критическое состояние, проявляющееся прогрессирующей дыхательной недостаточностью, сердечно-сосудистой недостаточностью и синдромом эндогенной интоксикации

Этиология астматического статуса • • Массивное воздействие аллергенов Бронхиальная или синусная инфекция Инфекционные болезни Неоправданная или быстрая отмена глюкокортикостероидных препаратов • Бесконтрольное применение ингаляционных симпатомиметиков • Психоэмоциональные нагрузки • Неблагоприятные метеорологические влияния

Патогенез астматического статуса • Основу патогенеза астматического статуса составляет бронхоспазм, воспалительные отек и закупорка бронхов вязкой, не откашливаемой мокротой

• Отсутствие улучшения состояния больного является признаком сформировавшейся нечувствительности адренорецепторного аппарата бронхов. Использовать симпатомиметики в дальнейшем в таких случаях нецелесообразно и опасно ввиду возможности развития кардиотоксического эффекта

Классификация астматического статуса 1) медленно развивающийся (метаболический), в развитии которого выделяют три стадии: • 1 -я - относительной компенсации; • 2 -я - декомпенсации или "немого легкого"; • 3 -я - гипоксическая, гиперкапническая кома 2) анафилактический - реакция гиперчувствительности немедленного типа тотальный бронхоспазм
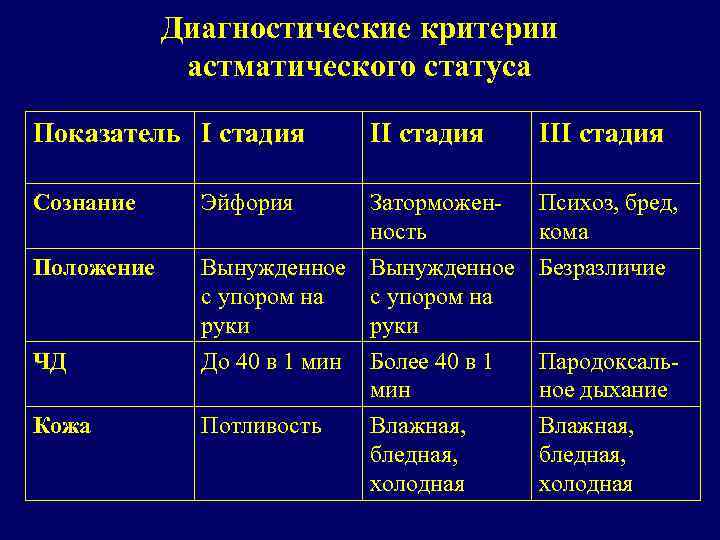
Диагностические критерии астматического статуса Показатель I стадия III стадия Сознание Эйфория Заторможенность Психоз, бред, кома Положение Вынужденное с упором на руки Безразличие ЧД До 40 в 1 мин Кожа Потливость Более 40 в 1 мин Влажная, бледная, холодная Пародоксальное дыхание Влажная, бледная, холодная
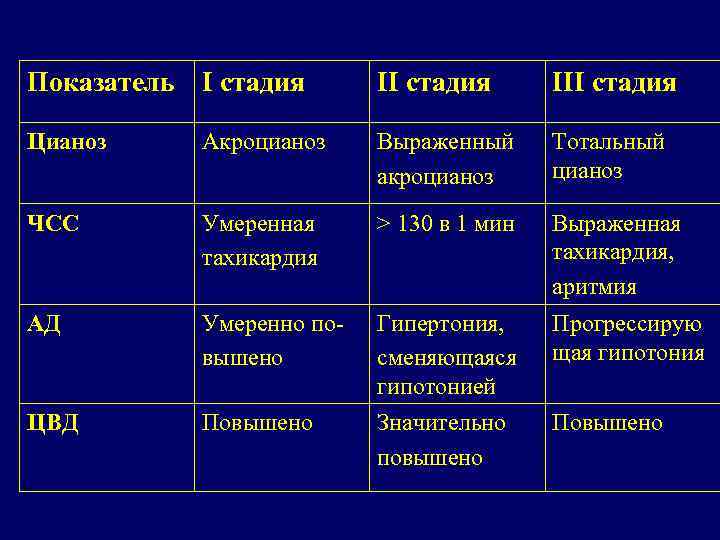
Показатель I стадия III стадия Цианоз Акроцианоз Выраженный акроцианоз Тотальный цианоз ЧСС Умеренная тахикардия > 130 в 1 мин Выраженная тахикардия, аритмия АД Умеренно повышено Гипертония, сменяющаяся гипотонией Прогрессирую щая гипотония ЦВД Повышено Значительно повышено Повышено

Показатель I стадия III стадия Аускультация Жесткое дыхание, свистящие хрипы Ослабленное жесткое дыхание с уменьшением количества хрипов и появлением «немых» зон Резко осллабленное дыхание Отделение мокроты Кашель, вязкая, Кашель скудная мучительный, мокрота не мокрота отделяется Мокрота не отделяется

Результаты обследования Показатель I стадия III стадия Ра. О 2, мм рт. ст 60 -70 50 -60 40 -55 Ра. СО 2, мм рт. ст. 35 -45 50 -70 80 -90

Лечение астматического статуса • Интенсивная терапия астматического состояния в любой стадии включает три основных компонента: коррекцию нарушений дыхания, кровообращения и метаболического гомеостаза

Стартовая терапия • Придать больному максимально комфортное положение в постели и начать ингаляцию кислородно-воздушной смеси • Оксигенотерапия обычно показана в случае артериальной гипоксемии (Рa. O 2 менее 60 мм рт. ст. ). При ее проведении с содержанием кислорода менее 30%, как правило, нарастания гиперкапнии не наблюдается. Терапию кислородом проводят с помощью носовой канюли или маски Venturi со скоростью 1 -5 л/мин. Оксигенотерапия считается эффективной, если удается поддерживать уровень Ра. О 2 более 80 мм рт. ст. и Sa. O 2 более 90%

Стартовая терапия • Начать инфузионную терапию под контролем ЭКГ, ЦВД, диуреза (50 мл/кг массы "обезжиренного" тела/сутки; при выраженной перегрузке правых отделов сердца - не более половины расчетного), что обеспечивает регидратацию, улучшение реологии крови, детоксикацию

Медикаментозная терапия • массивные дозы глюкокортикостероидов (ГКС) внутривенно : от 4 мг/кг массы тела/сутки - в среднем 240 -300 мг/сут преднизолона, с последующим снижением дозы после выхода из астматического статуса ежедневно на 25% до дозы парентерального преднизолона 30 -60 мг/сут и переходом в дальнейшем на ингаляционные ГКС

Медикаментозная терапия Введение в/в эуфиллина в начальной (ударной) дозе 5. 6 мг/кг массы в течение 10 -15 минут с последующим темпом введения 0. 9 мг/кг/час, ориентируясь на клинический эффект (уменьшение бронхоспазма, ЦВД, ЧСС, АД, наличие побочных эффектов) при суточной дозе эуфиллина до 2 г • При восстановлении чувствительности βадренорецепторов возможно подключение к терапии ингаляционных β 2 -адреномиметиков с помощью небулайзеров, которые способны генерировать аэрозоли с размером частиц 0, 5 -5 мкм

Медикаментозная терапия При анафилактической форме АС показано введение раствора адреналина. Обычно его вводят подкожно.

Медикаментозная терапия • Как можно более раннее введение муколитиков, мукокинетиков • Желательно воздержаться от проведения больному любых ингаляций, провоцирующих кашель!!!

Медикаментозная терапия • Коррекция артериальной гипертензии • Диуретики (лазикс) показаны при повышении ЦВД до 15 см водного ст. и выше, а при гемоконцентрации введению диуретиков следует предпочесть кровопускание 300 -500 мл • Гепарин вводят в/в или внутрикожно каждые 4 -8 часов по 2. 5 - 5 тыс. ед. под контролем показателей коагулограммы • Абсолютно противопоказаны дыхательные аналептики. Их применение приводит к истощению резервов дыхания, прогрессированию вентиляционных нарушений

Медикаментозная терапия • Холинолитики (атропин), антигистаминные препараты (димедрол, супрастин) также нежелательны, так как они высушивают слизистую оболочку бронхов и сгущают мокроту. • Применение антибиотиков обосновано при астматическом статусе, развившемся на фоне хронического обструктивного бронхита, после восстановления дренажной функции легких, при наличии гнойной мокроты

• При декомпенсации дыхательной недостаточности, развитии гиперкапнической, гипоксической комы необходим экстренный перевод на ИВЛ

Детоксикация и иммунокоррекция Соpбционные методы: • Гемосоpбция, в том числе экстренная низкообъемная фракционная, выполняемая на высоте астматического статуса, при критических расстройствах кровообращения, в гипоксической, гиперкапнической коме, на фоне ИВЛ • Гастpоэнтеpосоpбция • Плазмафеpез

Диспансеризация пациентов с БА 1. Систематическое наблюдение аллергологом 2. Наблюдение терапевтом, пульмонологом 3. Кратность осмотров не реже 4 раз в год при условии отсутствия обострений Критерии эффективности диспансерного наблюдения 1. Уменьшение частоты обострений 2. Уменьшение тяжести обострений 3. Снижение сроков временной нетрудоспособности Показания для направления на МСЭК 1. 2. 3. 4. Тяжелое течения БА Гормонозависимая БА Хроническая дыхательная недостаточность II степени Декомпенсированное легочное сердце
Бр.астма1.ppt