Астматический статус.ppt
- Количество слайдов: 23

Бронхиальная астма БА как любовь, все знают что это, но никто не может ее четко определить…

Определение бронхиальной астмы БА - хроническое (часто неконтролируемое) воспаление дыхательных путей, приводящее со временем к умеренной или сильной бронхоконстрикции (нарушению воздухотока и снижению ОФВ 1), гиперреактивности и ремоделированию бронхов, в развитии которого принимают участие многие иммунокомпетентные клетки (тучные, эозинофилы, Т-лимфоциты и эпителиоциты бронхов).
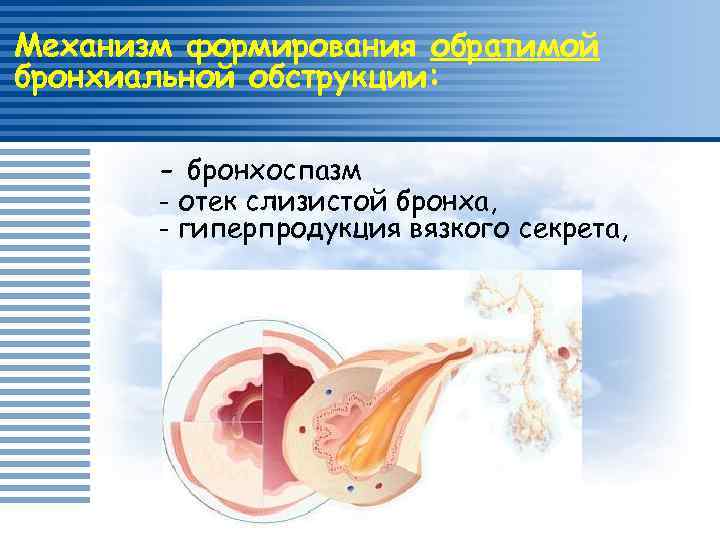
Механизм формирования обратимой бронхиальной обструкции: - бронхоспазм - отек слизистой бронха, - гиперпродукция вязкого секрета,

Согласно МКБ-10 выделяют: J. 45. 0. Преимущественно атопическую БА (выявлен внешний аллерген, доказано участие Ig. E в генезе). J. 45. 1. Неаллергическую БА – эндогенную (внутренняя, идиопатическая), медикаментозная неаллергическая (например, аспириновая БА; встречается в 7% случаев) или БА от ФН (в 8%, особенно у молодых или спортсменов). J. 45. 8. Смешанную БА (комбинация J. 45. 0 и J. 45. 1. ) J. 45. 9. БА неуточненную: включаются два варианта астматический бронхит и поздно возникшая БА (один из вариантов дисметаболической БА). J. 46. Астматический статус (АС) (синонимы: острая тяжелая БА, жизнеугрожающая, близкая к фатальной). АС (может развиться у каждого астматика) подчеркивает необычную тяжесть приступа, резистентность к обычно проводимой терапии (> 1 ч), приводящего к ОДН (и далее к смерти). Это временный диагноз (указывающий на внезапное начало, тяжелую клинику БА и необходимость в применении ГКС), после купирования АС необходимо выяснить форму и вариант БА.

БА обычно не смертельное заболевание, но летальность (1%) нарастает (возникает и у больных БА легкого течения!!) и обусловлена острыми формами БА (неожиданным, быстро нарастающим сужением бронхов) – преимущественно некупирующимся АС (асфиксия за счет резкой обструкции мелких бронхов вязкой мокротой) или внезапной сердечной смертью (из-за фибрилляции желудочков), за счет парадоксального взаимодействия избыточного количества β 2 адреномиметиков с собственной адреналовой системой в условиях стресса (>выброс эндогенных катехоламинов).

Важнейший критерий астматического статуса – отсутствие чувствительности к симпатомиметикам. Это устанавливается на основе оценки клинического эффекта вводившихся в предшествующие 4 -6 часов адреностимуляторов.

Астматический статус (АС) – тяжелое, неотложное состояние (дает ~15% госпитализаций больных и летальности), характеризующее формированием: • стойкого, интенсивного (тотального) и длительного бронхообтурационного синдрома с относительной блокадой β 2 адренорецепторов и резистентного к обычной принимаемой терапии (обычно в течение 1 ч; скорость развития АС не является ее критерием); • со значительным нарушениями газового состава крови, соотношения вентиляция/перфузия и формированием ОДН и легочной гипертензии. • в основе АС лежит прогрессирующая блокада β 2 адренорецепторов и нарушение микроциркуляции, поэтому имеющаяся обструкция и не купируется β 2 -АМ. • независимо от тяжести предшествующего течения БА , у каждого больного может развиться АС

Причины развития АС (усиливающие воспаление д. п. или приводящие к спазму гладких мышц бронх): тяжелые инфекции (ОРВИ, грипп, гаймориты); массивные воздействие аллергенов или раздражающих веществ (загрязнение атмосферы, профессиональные факторы); отмена ГКС или резкое снижение принимаемой орально дозы. АС весьма часто встречается у ГКС-зависимых больных; прием ряда ЛС (НПВС, В-АБ или ИАПФ); неумение быстро купировать приступ, больные долго (несколько часов) "терпят" дома; неадекватное лечение и контроль за БА (не использование ГКС или поздний их прием); неправильная оценка тяжести приступа самим больным или врачом; Реже - ГЭРБ, тиреотоксикоз, гормональные нарушения (беременность, менопауза) В половине случаев причину АС установить не удается.
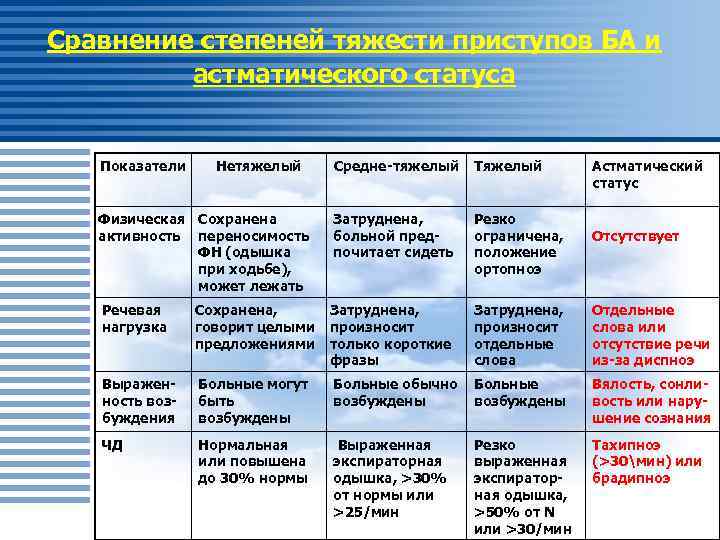
Сравнение степеней тяжести приступов БА и астматического статуса Показатели Нетяжелый Физическая Сохранена активность переносимость ФН (одышка при ходьбе), может лежать Средне-тяжелый Тяжелый Затруднена, больной предпочитает сидеть Резко ограничена, положение ортопноэ Астматический статус Отсутствует Речевая нагрузка Сохранена, говорит целыми предложениями Затруднена, произносит только короткие фразы Затруднена, произносит отдельные слова Отдельные слова или отсутствие речи из-за диспноэ Выраженность возбуждения Больные могут быть возбуждены Больные обычно возбуждены Больные возбуждены Вялость, сонливость или нарушение сознания ЧД Нормальная или повышена до 30% нормы Выраженная экспираторная одышка, >30% от нормы или >25/мин Резко выраженная экспираторная одышка, >50% от N или >30/мин Тахипноэ (>30мин) или брадипноэ
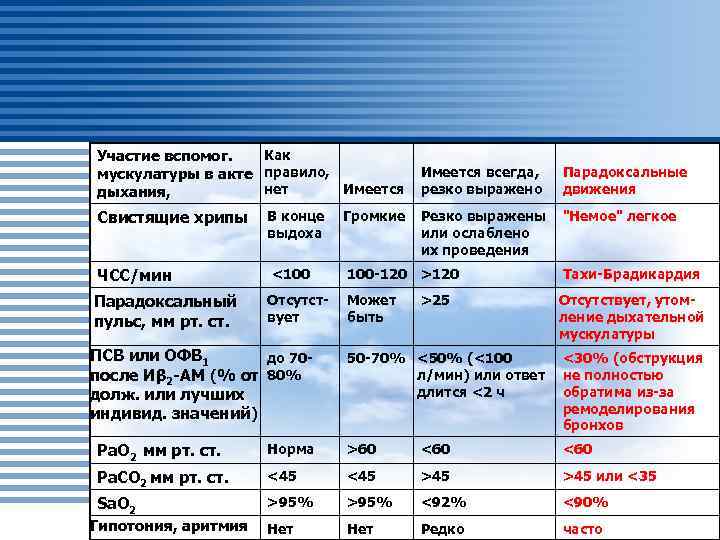
Как Участие вспомог. мускулатуры в акте правило, нет Имеется дыхания, Имеется всегда, резко выражено Парадоксальные движения Свистящие хрипы В конце выдоха Громкие Резко выражены или ослаблено их проведения "Немое" легкое ЧСС/мин <100 100 -120 >120 Тахи-Брадикардия Парадоксальный пульс, мм рт. ст. Отсутствует Может быть >25 Отсутствует, утомление дыхательной мускулатуры ПСВ или ОФВ 1 до 70 после Иβ 2 -АМ (% от 80% долж. или лучших индивид. значений) 50 -70% <50% (<100 л/мин) или ответ длится <2 ч <30% (обструкция не полностью обратима из-за ремоделирования бронхов Ра. О 2 мм рт. ст. Норма >60 <60 Ра. СО 2 мм рт. ст. <45 >45 или <35 Sa. O 2 >95% <92% <90% Нет Редко часто Гипотония, аритмия

Основные симптомы неосложненной БА Ø Наличие одышки и/или свистящего затрудненного дыхания - при контакте с аллергенами - при воздействии неспецифических факторов; - чаще в ночное время Ø Ø Затрудненный выдох Чувство стеснения в груди Кашель Свистящие хрипы

СТАДИИ АСТМАТИЧЕСКОГО СТАТУСА 1 стадия – относительной компенсации /стадия резистентности к симпатомиметикам/ 2 стадия - стадия “немого легкого” 3 стадия - гиперкапническая астматическая кома

СТАДИИ АСТМАТИЧЕСКОГО СТАТУСА I-я СТАДИЯ ОТСУТСТВИЯ ВЕНТИЛЯЦИОННЫХ РАСТРОЙСТВ (стадия компенсации). Характеризуется умеренной артериальной гипоксемией (Ра. О 2 на уровне 60 -70 мм рт. ст. ) и нормо- и гипокапнией (Ра. СО 2 нормально 3545 мм рт. ст. или снижено в результате гиповентиляции – менее 35 мм рт. ст. ). Больные в этой стадии находятся в сознании и психически адекватны. Одышка выражена умерено, могут отмечаться акроцианоз, иногда потливость. Аускультативно в легких определяются жесткое дыхание с удлиненным вдохом, сухие рассеянные хрипы. Характерно резкое уменьшение количества выделяемой мокроты. Обычна умеренная тахикардия, артериальное давление или неизменно или несколько повышено.

СТАДИИ АСТМАТИЧЕСКОГО СТАТУСА II–я СТАДИЯ ПРОГРЕССИРУЮЩИХ ВЕНТИЛЯЦИОННЫХ НАРУШЕНИЙ (стадия декомпенсации) Характеризуется выраженной артериальной гипоксемией (Ра. О 2 на уровне 50 -60 мм рт. ст. ) и гиперкапнией. Сознание у больных сохранено, однако временами отмечается раздражительность, эпизодически возбуждение, которое сменяется апатией. Тенденция к амнезии. Одышка выражена резко, дыхание шумное, с участием дыхательной мускулатуры. Имеется цианоз с признаками венозного застоя. Аускультативно количество хрипов уменьшается, дыхание в отдельных участках резко ослаблено до появления зон немного легкого. Выраженная тахикардия, АД нормальное или снижено.

СТАДИИ АСТМАТИЧЕСКОГО СТАТУСА III–я СТАДИЯ ГИПЕРКАПНИЧЕСКОЙ КОМЫ. Характеризуется тяжелой артериальной гипоксемией (Ра. О 2 40 -55 мм рт. ст. ) и резко выраженной гиперкапнией (Ра. СО 2 на уровне 8090 мм рт. ст. и выше). В клинической картине этой стадии превалирует нервно-психическая симптоматика: синдром психоза с дезориентацией во времени и месте, переходящей в бредовое состояние или сменяющейся глубокой заторможенностью и утратой сознания. Дыхание у больных становится все более поверхностным, резко ослабленным при аускультации. Нередко наблюдаются расстройства сердечного ритма, нарастает артериальная гипотония. Требуется немедленный перевод больного на ИВЛ.

Схема лечения АС (основа = кислородотерапия+ГКС+бронхолитики) В I стадии - срочная госпитализация (не допуская перехода во вторую стадию). В начале АС, несмотря на плохой ответ больного на ГКС, они являются главными в лечении. Немедленно проводится высокопотоковая оксигенотерапия (особенно при снижении ра. О 2<60 мм рт. ст. ) смесью 40 -60% кислорода с дебитом 4 -5 л/мин через назальные катетеры, не менее 18 ч/сут. Цель – снизить имеющуюся гипоксемию и нарушение соотношения вентиляция-перфузия и повысить ра. О 2 (>70 мм рт. ст. ) или Sa. O 2 (>92%). (При АС ра. О 2 снижается, поскольку дыхательные мышцы не могут пересилить имеющуюся тяжелую обструкцию дыхательных путей. Рефрактерная гипоксемия при АС бывает редко и указывает на необходимость поиска дополнительной патологии (например, аспирации или лобарного ателектаза).

Обязательно вводят ГКС максимально рано (еще на этапе "СП") в/в, в больших дозах. - Метилпреднизолон (начинает действовать быстрее и глубже проникает в стенку бронхов) в/в по 125 мг каждые 6 ч или 60 -120 мг с интервалом 6 -8 ч, потом (в течение 48 -72 ч) - 1 мг/кг каждые 6 ч. - Преднизолон по 60 мг каждые 4 ч (суточная доза 10 мг/кг). Если нет эффекта, то он вводится в/в непрерывно, капельно по 90 мг каждые 4 ч или по 90 -120 мг, в 2 -3 приема (2/3 дозы утром и 1/3 в обед). У многих больных преднизолон при оральном приеме (30 -40 мг каждые 6 ч) минимально в течение 5 дней или до наступления улучшения, действует эффективнее, чем вводимый в/в метилпреднизолон. Поэтому ГКС вводятся в/в только в том случае, если больной не может проглотить таблетки (рвота, сильная одышка, находится на ИВЛ).

В/в введение эуфиллина медленно, в течение 30 мин (но не болюсом) в макс. дозе, с соблюдением предосторожности (из-за малой широты действия, даже в зоне терапевтической концентрации), если больной ранее принимал теофиллины. Если же ранее больной не получал теофиллин, то эуфиллин вводится сразу в нагрузочной дозе 5 -6 мг/кг массы тела (со скоростью 2 мл/мин) в первые 2 -4 ч. Поддерживающая доза 0, 3 мг/кг/ч. Вливание эуфиллина проводится 2 дня, пока не достигнуто улучшение. Максимальная суточная доза эуфиллина составляет 2 г. Поддерживающая доза эуфиллина зависит от возраста: до 50 лет равна 0, 7 мг/кг/ч и после 50 лет – 0, 4 мг/кг/ч. Перед прекращением введения эуфиллина назначают орально теофиллин длительного действия и потом принимают только его.

Необходима коррекция возможной гиповолемии и электролитных нарушений (если больной ранее длительно принимал мочегонные и ГКС) - гипокалиемии (из-за приема больших доз β 2 -АМ и ГКС) и гипохлоремии. При ацидозе (р. Н<7, 2) вводится 200 мл 4% раствора соды. У ряда больных, в целях адекватной регидратации (восстановления потерь жидкости с потом или вследствие усиленного диуреза после введения эуфиллина) и разжижения секрета вводят в/в жидкости (до 3 л) под контролем ЦВД (не должно >120 мм водн. ст. ). Рутинное назначение АБ не показано и не ускоряет выход из АС (часто вызван вирусной инфекцией). Но при наличии четких доказательств бактериальной инфекции назначают (лучше в/в) АБ широкого спектра действия (амоксиклав, цефалоспорины 3 поколения или макролиды). Во II стадии АС дозы ГКС увеличиваются в 2 -3 раза. В некоторых случаях (при подозрении на наличие, закупоривающих просвет мелких бронхов, слизистых пробок или рефрактерном к лечению приступе) – проводят терапевтический бронхиальный лаваж под контролем ИВЛ. В III стадии (экстремальное ЧД>40мин, признаки усталости дыхат. мышц, нарушение гемодинамики) необходима респираторная поддержка – интубация и перевод на ИВЛ

У больных с дыхательной недостаточностью необходимо ограничивать использование растворов, содержащих соли натрия. При лечении астматического статуса спектр применяемых медикаментозных средств должен быть максимально сужен и ограничен препаратами, абсолютно показанными больным. Из-за опасности угнетения дыхания, подавления кашлевого рефлекса и естественных механизмов бронхиального дренирования, противопоказаны: морфин, промедол, пипольфен, оксибутират натрия, седуксен и пр.

Из-за опасности усиления бронхоспазма у больных, находящихся в астматическом состоянии, не рекомендуется использовать муколтические средства – ацетилцистеин, трипсин, хемотрипсин и др. Не эффективны при астматическом статусе и холинолитики (атропин), которые сушат слизистую оболочку бронхов и сгущают мокроту.

Критерии перевода из отделения реанимации: 1. Полное купирование астматического статуса (тяжелого или жизнеугрожающего обострения бронхиальной астмы). 2. Уменьшение тяжести обострения бронхиальной астмы (ЧДД менее 25 в минуту, ЧСС менее 110 в минуту, ПСВ более 50% от должного значения, Ра кислорода более 70 мм рт. ст. или Sa кислорода более 92%.

Астматический статус.ppt