1111.ppt
- Количество слайдов: 54

БОУ СПО «Чебоксарский медицинский колледж» Министерство здравоохранения и социального развития ЧР Бесплодный брак Репродуктивные технологии в лечении бесплодия Выполнили: студентки V курса группы ФЕ Серапионова А. А. и Храмова О. Я. Проверил: преподаватель акушерства и гинекологии Дюжакова Диана Анатольевна Чебоксары -2013

Содержание: 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. Цель проведения работы Задачи Актуальность темы Определение ВРТ Основные виды ВРТ 1. Внутриматочная (искусственная) инсеминация Условия, для проведения внутриматочной инсеминации Внутриматочная (искусственная) инсеминация. Показания Этапы лечения методом внутриматочной инсеминации Противопоказания для проведения искусственной инсеминации Эффект от процедуры искусственной инсеминации Статистика эффективности лечения искусственной инсеминацией 2. ЭКО Условия проведения ЭКО

Содержание: 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. 32. 33. 34. Показания для проведения ЭКО Противопоказания для проведения ЭКО Этапы проведения ЭКО Процесс инсеминации яйцеклеток и культивирование эмбрионов Термостат для инсеминации яйцеклеток Статистика ЭКО Технологии, применяемые совместно с ЭКО 3. ИКСИ Показания к применению интрацитоплазматической инъекции сперматозоидов Процедура ИКСИ Введение сперматозоида в яйцеклетку Влияние ИКСИ на здоровье ребенка Статистика ИКСИ 4. Предимплантационная генетическая диагностика (ПГД) Показания и противопоказания к ПГД

Содержание: 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 48. 49. 50. Взятие анализа для ПГД Преимущества предимплантационной диагностики Риск при проведении предимплантационной диагностики 5. Заморозка яйцеклеток и эмбрионов Замораживание яйцеклеток Замораживание спермы Замораживание ткани яичника 6. Экстракция сперматозоидов из яичка и микрохирургическая эпидидимальная аспирация спермы 7. Вспомогательный хетчинг 8. Суррогатное материнство Осложнения ВРТ Стоимость операций при лечении бесплодия Бесплатные операции ВРТ? Что входит в квоту на ЭКО Условия получения федеральной и региональной квоты на ЭКО

Содержание: Отношение Русской Православной Церкви к применению ВРТ в лечении бесплодия 51. Отношение Русской Православной Церкви к применению ВРТ в лечении бесплодия 52. Вывод 53. Список использованной литературы 50.

Цель проведения работы: • Рассказать о возможностях современной медицины в сфере репродуктивных технологий • Способствовать увеличению знаний о методах лечения бесплодия • Ознакомление с новыми методами исследования и лечения

Задачи : Увеличить знания о репродуктивных технологиях Выявить современные возможности медицины в решении проблем бесплодия Изучить виды вспомогательных репродуктивных технологий Изучить возможности осуществления данных методов лечения бесплодия Выяснить эффективность лечения репродуктивными технологиями Выяснить отношение Русской Православной Церкви к применению ВРТ в лечении бесплодия

Актуальность темы Бесплодный брак — важная социально-экономическая проблема, которая заслуживает внимания медиков, экономистов, социологов, политиков. Число бесплодных браков, по данным разных авторов, составляет от 10 до 20 %. При частоте бесплодности 15 % и больше возникают социально-демографические проблемы государственного масштаба. Вспомогательные репродуктивные технологии (ВРТ) занимают сейчас основное место в лечении бесплодного брака. С их помощью во всем мире было рождено более 200 000 детей. Первому ребенку, зачатому методом экстракорпорального оплодотворения (ЭКО), сейчас 32 года. ЭФФЕКТИВНОСТЬ ВСПОМОГАТЕЛЬНЫХ РЕПРОДУКТИВНЫХ ТЕХНОЛОГИЙ Эффективность каждого из методов ВРТ различна и колеблется по данным различных лабораторий в мире от 10% до 49%. Эффективность ЭКО выше у женщин, имеющих в анамнезе беременности и роды;

Определение ВРТ Вспомогательные репродуктивные технологии (ВРТ) – это методы преодоления бесплодия, при которых отдельные или все этапы зачатия и раннего развития эмбрионов проводятся вне организма. ВРТ - Вспомогательные репродуктивные технологии – это комплекс мероприятий, осуществляемый с целью получения беременности, при невозможности ее наступления естественным путем.

Внутриматочная инсеминация или искусственная инсеминация ЭКО ИКСИ ЭКО спермы ИИСМ заморажи вание Ооцитов и др. ИИСД суррогатное материнство предимплантационную диагностику наследственных болезней

1. Внутриматочная (искусственная) инсеминация Одним из доступных методов преодоления бесплодия является внутриматочная инсеминация. Этот метод наиболее приближен к естественному зачатию. Искусственная инсеминация – это искусственное введение специально обработанной спермы мужчины женщине. Сперма может вводиться : • во влагалище, • в шейку матки, • в брюшную полость • в маточные трубы и в матку.

!!!Существуют обязательные условия, для проведения внутриматочной инсеминации: - проходимые маточные трубы; - Отсутствие внутриматочной патологии - Удовлетворительное качество спермы - количество подвижных сперматозоидов более 10 млн на инсеминацию. - Отсутствие острого воспалительного процесса любой локализации.
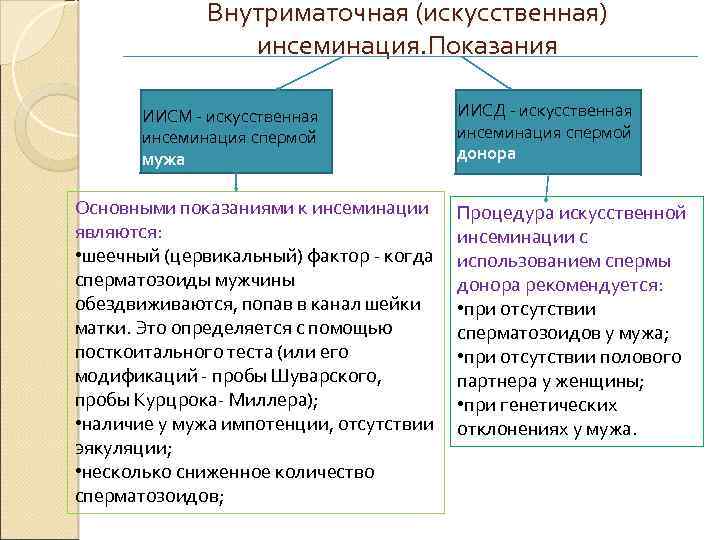
Внутриматочная (искусственная) инсеминация. Показания ИИСМ - искусственная инсеминация спермой мужа Основными показаниями к инсеминации являются: • шеечный (цервикальный) фактор - когда сперматозоиды мужчины обездвиживаются, попав в канал шейки матки. Это определяется с помощью посткоитального теста (или его модификаций - пробы Шуварского, пробы Курцрока- Миллера); • наличие у мужа импотенции, отсутствии эякуляции; • несколько сниженное количество сперматозоидов; ИИСД - искусственная инсеминация спермой донора Процедура искусственной инсеминации с использованием спермы донора рекомендуется: • при отсутствии сперматозоидов у мужа; • при отсутствии полового партнера у женщины; • при генетических отклонениях у мужа.
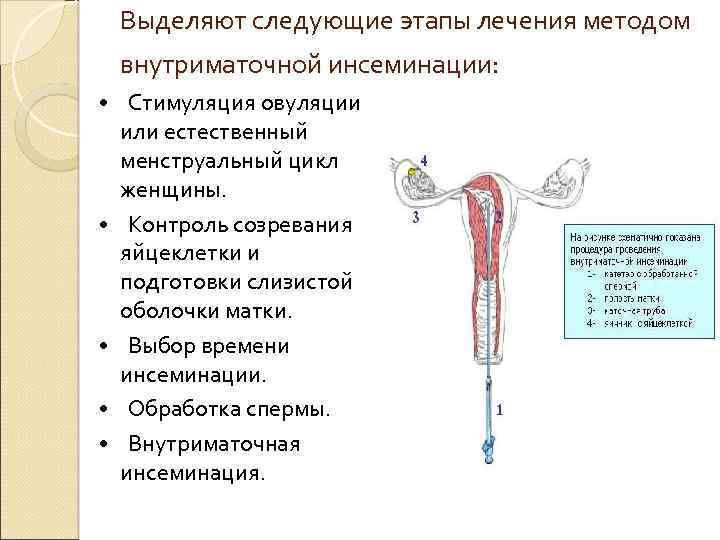
Выделяют следующие этапы лечения методом внутриматочной инсеминации: • Стимуляция овуляции или естественный менструальный цикл женщины. • Контроль созревания яйцеклетки и подготовки слизистой оболочки матки. • Выбор времени инсеминации. • Обработка спермы. • Внутриматочная инсеминация.

Противопоказаниями для проведения искусственной инсеминации являются соматические и психические заболевания, при которых противопоказана беременность; пороки развития и патология матки, при которых невозможно вынашивание беременности; опухоли и опухолевидные образования яичника; злокачественные новообразования любой локализации; острые воспалительные заболевания любой локализации.

Максимальный эффект от процедуры имеют пары: где женщина моложе 30 лет; у нее проходимы обе маточные трубы, функция маточных труб не нарушена используется качественная и правильно обработанная сперма инсеминация проводится с минимальной стимуляцией овуляции и созревает несколько яйцеклеток.

Статистика эффективности лечения искусственной инсеминацией Эффективность процедуры может быть различной, от 2 до 40%, в среднем 15 %.

2. ЭКО – экстракорпоральное оплодотворение включает забор половых клеток у женщины, оплодотворение их спермой мужа или партнера, лабораторное наблюдение за развитием эмбриона на ранних этапах развития с последующим переносом полученных эмбрионов (зародышей) в полость матки.

Условия проведения ЭКО • Сохраненная в полном объеме функциональная способность матки к имплантации и вынашиванию беременности; • Отсутствие противопоказаний к беременности и родам (соматические, психические, генетические заболевания); • Сохраненная способность яичников к адекватному ответу на стимуляцию овуляции • Отсутствие новообразований, воспалительных и анатомических изменений в органах малого таза.

Показания для проведения ЭКО: Бесплодие, не поддающееся терапии, или вероятность преодоления которого с помощью ЭКО выше, чем другими методами: 1. Бесплодие, вызванное непроходимостью маточных труб; 2. Труднообъяснимое бесплодие (возможно, связанное с тем, что эмбрион не может покинуть блестящую оболочку, имплантироваться и развиваться) после проведенного полного клинического исследования, включая гормональное, эндоскопическое, иммунологическое. 3. Патоспермия (концентрация сперматозоидов ниже 10 млн/млн, подвижность менее 10%, измененные морфологические формы более 70%) 4. Патология слизи цервикального канала. • При отсутствии противопоказаний ЭКО может проводиться по желанию супружеской пары (женщины, не состоящей в браке) при любой форме бесплодия. •

Противопоказания для проведения ЭКО: • Соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов; • Врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности; • Опухоли яичников; • Доброкачественные опухоли матки, требующие оперативного лечения; • Острые воспалительные заболевания любой локализации; • Злокачественные новообразования любой локализации, в том числе в анамнезе.

Процедура ЭКО состоит из следующих этапов: • отбор и обследование пациентов; • индукция суперовуляции, включая мониторинг фолликулогенеза и развития эндометрия; • пункция фолликулов яичников; • инсеминация ооцитов и культивирование эмбрионов • перенос эмбрионов в полость матки; • поддержка лютеиновой фазы стимулированного менструального цикла; • диагностика беременности ранних сроков.

• Процесс инсеминации яйцеклеток и культивирование эмбрионов сперматозоиды переносят в специальный термостат, где уже находятся яйцеклетки. При осеменении на 1 яйцеклетку добавляют 200 -300 тыс. сперматозоидов. Процесс культивирования происходит в специальной среде с абсолютной влажностью, при температуре 37 о. С в растворе с р. Н, равным приблизительно 7, 6, в атмосфере, содержащей 5% СО 2, 5% О 2 и 90% N 2. Яйцеклетку оставляют в суспензии сперматозоидов на 6 -8 часов.

Термостат для инсеминации яйцеклеток

Статистика ЭКО Беременность после ЭКО, по данным мировой статистики, наступает в 1030% случаев.

Технологии, применяемые совместно с ЭКО

3. ИКСИ Инъекция сперматозоида в яйцеклетку (ИКСИ) ИКСИ - это операция, которая выполняется на лабораторном этапе и заключается в введении сперматозоида с помощью специальных инструментов в цитоплазму яйцеклетки.

Показания к применению интрацитоплазматической инъекции сперматозоидов: • отсутствие сперматозоидов в сперме - азооспермия • малое количество сперматозоидов – менее 2 млн • малое количество подвижных сперматозоидов- менее 5% (менее 1 млн активноподвижных сперматозоидов в 1 мл) • морфологические аномальные сперматозоиды – более 96% • клинически значимое наличие антиспермальных антител в эякуляте • неудовлетворительное оплодотворение ооцитов в предыдущей попытке ЭКО или его отсутствие морфологические аномальные сперматозоиды Малое количество сперматозоидов

Процедура ИКСИ Процедуру ИКСИ проводят под микроскопом. Для манипуляции с яйцеклеткой и сперматозоидом используют стеклянные микроинструменты — микроиглу и микроприсоску (удерживающий капилляр). Микроинструменты присоединены к микроманипуляторам — устройствам, позволяющим переводить крупные движения рук (через джойстики) в микроскопические движения инструментов. Для ИКСИ врач-эмбриолог старается отобрать наиболее быстрый и морфологически наиболее нормальный сперматозоид. Его обездвиживают ударом микроиглы (перебивают хвост) и засасывают в микроиглу. Затем, удерживая яйцеклетку на микроприсоске, прокалывают оболочку яйцеклетки микроиглой и вводят внутрь нее сперматозоид.

микроигла Яйцеклетка Введение сперматозоида в яйцеклетку микроприсоска

Несмотря на кажущуюся противоестественность такого оплодотворения, эмбрионы, полученные с помощью процедуры ИКСИ, обладают нормальными способностями к развитию, а дети, рожденные после ЭКО с применением ИКСИ, не отличаются по своим физическим и умственным способностям от обычных детей.

Статистика ИКСИ По статистике после ИКСИ вероятность наступления беременности составляет 40 -60%, а полученные эмбрионы нормально развиваются в 90 -95% случаев.

4. Преимплантационная генетическая диагностика (ПГД) ПГД представляет собой методику, которая может использоваться во время ЭКО для определения различных генетических нарушений эмбриона. Исследование проводится в лаборатории до переноса эмбриона в матку. Эта методика снижает риск рождения ребенка с тяжелыми наследственными заболеваниями, включая : синдром Дауна, муковисцидоз, гемофилию А, болезнь Тея–Сакса синдром Тернера. ПГД показана только при определенных состояниях.

Показания и противопоказания к ПГД Показания: - многократные спонтанные прерывания беременности (выкидыши) - повторные имплантационные потери (т. е. более 3 -х переносов эмбрионов хорошего и отличного качества или перенос более 10 эмбрионов в нескольких попытках ЭКО, точное число определяется в каждом конкретном центре). - имплантационные нарушения (отсутствие плодного яйца при ультразвуковом исследовании на 5 неделе после переноса эмбрионов). - материнский возраст (более 36 полных лет, точный возраст определяется в каждом конкретном центре). Противопоказания: - материнский возраст ≥ 45 лет. - базальный уровень ФСГ ≥ 15 IUI - индекс массы тела ≥ 30 кг. /м 2 - плохое качество эмбрионов

Взятие анализа для ПГД Обычно для анализа проводится биопсия одного бластомера у эмбриона, находящегося на стадии дробления (4 -10 бластомеров). Преимплантационная генетическая диагностика рассматривается в качестве пренатальной диагностики. Его главное преимущество - отсутствуе селективноего прерывания беременности, и вероятность рождения ребёнка без диагностируемого генетического заболевания достаточно высока. Таким образом, ПГД является дополнительной процедурой к вспомогательным репродуктивным технологиям и требует экстракорпорального оплодотворения (ЭКО).

Преимущества преимплантационной диагностики Выбор и перенос в матку только тех эмбрионов, которые не имеют хромосомных патологий Снижение риска рождения ребёнка с определёнными генетическими дефектами Снижение риска невынашивания (примерно в 2 раза) Снижение риска многоплодия (примерно в 2 раза) Увеличение шанса на успешную имплантацию (примерно на 10 %) Увеличение шансов на благополучное рождение ребёнка (примерно на 15 -20 %).

Риск при проведении преимплантационной диагностики Риск случайного повреждения эмбриона (<1 %) Ошибочная диагностика (до 10 %) 3, 5 % вероятности того, что эмбрион с патологией будет диагностирован как нормальный

5. Заморозка яйцеклеток и эмбрионов Криоконсервация или заморозка представляет собой способ хранения биологических материалов при очень низкой температуре для их последующего использования. Она позволяет проводить несколько попыток ЭКО без повторной гормональной стимуляции и извлечения яйцеклеток. В клиниках замораживают (криоконсервируют): половые клетки человека (сперматозоиды, ооциты) эмбрионы на различных стадиях развития, полученных в результате программ ЭКО даже ткани органов (яичника).

q. Замораживание яйцеклеток применяют в случаях: когда стимуляция не рекомендуется или противопоказана (например, онкологические и др. заболевания) или же невозможно провести оплодотворение клеток в данный период. Зрелый ооцит (женская клетка) крайне хрупкий из-за большого размера, жидкого содержимого и расположения хромосом и во время процедур замораживания/размораживания легко повреждается. Статистика: Частота родов после оплодотворения и инсеминации замороженных-размороженных ооцитов составляет 34%.

q Замораживание спермы применяют в случаях: раковых заболеваний у мужчин с целью обеспечения запасов спермы до начала химиотерапии и последующего использования замороженного образца для получения здорового потомства в случаях планированного отложенного отцовства

q. Замораживание ткани яичника применяют при обнаружении онкологических заболеваний и могут использовать для последующей трансплантации яичника. Во время процедур замораживанияразмораживания теряется 7% фолликулов. О беременностях, наступивших после трансплантации яичника не сообщается. Есть данные только о восстановлении эндокринной функции яичника сроком от 9 месяцев до 3 лет.

6. Экстракция сперматозоидов из яичка и микрохирургическая эпидидимальная аспирация спермы В некоторых случаях в эякуляте отсутствуют сперматозоиды, например, при обструкции семенных протоков. Тем не менее, можно попробовать получить сперматозоиды непосредственно из яичка или из придатка яичка (эпидидимиса) С этой целью выполняется малое хирургическое вмешательство для забора образцов ткани, содержащих мужские половые клетки. Эти процедуры обычно проводятся при условии местной анестезии и не сопровождаются болевыми ощущениями. Затем полученные сперматозоиды используются в методике ИКСИ.

7. Вспомогательный хетчинг Хетчинг – это выход эмбриона из защитной оболочки, который должен произойти перед его имплантацией в матку. У некоторых женщин плотность оболочки с возрастом увеличивается, затрудняя этот процесс. В таком случае эмбриону облегчают выход путем прокалывания оболочки слабым раствором кислоты или с помощью лазера. Эта процедура выполняется в лабораторных условиях. Метод дает хорошие результаты у женщин более старшего возраста, а также у пациенток с несколькими безуспешными попытками ЭКО.

8. Суррогатное материнство — вспомогательная репродуктивная технология, применении которой женщина добровольно соглашается забеременеть с целью выносить и родить биологически чужого ей ребёнка, который будет затем отдан на воспитание другим лицам — генетическим родителям. Они и будут юридически считаться родителями данного ребёнка, несмотря на то, что его выносила и родила суррогатная мать.

Осложнения ВРТ 1. Аллергические реакции на препараты для стимуляции овуляции; 2. Воспалительные процессы – встречаются в 0, 1 %; 3. Кровотечение – может возникнуть из кист увеличенного яичника; 4. Многоплодная беременность - считать ли ее осложнением – вопрос спорный. Однако, многоплодная беременность несет больший риск прерывания, развития токсикоза, гипертонии, отставания в росте плодов, кесарева сечения вместо естественных родов; 5. СГЯ - следствие индивидуальной чувствительности организма женщины к препаратам, стимулирующим рост фолликулов. Если эта стимуляция чрезмерна, то яичники начинают увеличиваться в размерах (порой в 4 -5 раз), жидкость задерживается в организме, в животе болевые ощущения, порой резкая и сильная боль. При средней, тяжелой степенях тяжести синдрома женщина госпитализируется; 6. Эктопическая внематочная беременность - хотя оплодотворенную яйцеклетку вводят прямо в матку, зародышу не всегда удается имплантироваться в эндометрий, и его может вынести в маточную трубу.


Стоимость операций при лечении бесплодия В разных регионах цена лечения экстракорпоральноего оплодотворения может отличаться. усредненная цена ЭКО – 120 -150 тыс. рублей. Оплодотворение с помощью ВРТ - для граждан России такая сумма достаточно внушительна, но по окончании программы можно подать документы на вычет налога. Цена ИКСИ - 20 тыс. рублей Цена на ИОСМ –в пределах 20 тыс. рублей Преимплантационная генетическая диагностика - около 100 тыс. рублей

Бесплатные операции ВРТ? Квоты на ЭКО – это денежные средства, которые выделяются из федерального и местного бюджетов на проведение экстракорпорального оплодотворения. Квотами на ЭКО изначально могли воспользоваться исключительно женщины с трубным бесплодием. В последних редакциях требований был расширен список показаний к проведению ЭКО по квоте, в том числе – добавлены условия для мужчин, несправедливо обойденных в ранних вариантах законов. Мужчина с диагнозом бесплодие может получить квоту на ЭКО + ИКСИ в том случае, если он состоит в законном браке, а его супруга также имеет проблемы с естественным зачатием, то есть присутствует сочетанный фактор. Женщины могут претендовать на квоту при одном из следующих диагнозов: Эндокринное бесплодие (отсутствие овуляции) Трубное бесплодие Бесплодие неясного генеза

Что входит в квоту на ЭКО Государство оплачивает по квоте ограниченный объем процедур ВРТ, на данный момент их всего три: ЭКО – экстракорпоральное оплодотворение ИКСИ – искусственное введение в яйцеклетку сперматозоида Редукция эмбрионов – уменьшение количества развивающихся в полости матки эмбрионов при многоплодной беременности Из бюджета компенсируется стоимость операции, основные медикаменты и расходные материалы. Остальные процедуры, такие как оплата использования донорского генетического материала, суррогатное материнство и т. п. оплате федеральным бюджетом не подлежат и проводятся за счет бесплодной пары.

Условия получения федеральной и региональной квоты на ЭКО Из федерального бюджета России оплачивается только одна попытка прохождения ЭКО, размер одной квоты в 2013 году составляет 124600 рублей. После первой неудачной попытки пара может заново подать документы на получение квоты в рамках общего листа ожидания в Департаменте здравоохранения.

Отношение Русской Православной Церкви к применению ВРТ в лечении бесплодия Русская Православная Церковь выступает против развития ВРТ, так как происходит вмешательство в начальный процесс зарождения человека (человеческой жизни). Под угрозой оказываются отношения между мужчиной и женщиной, меняются жизненные ценности. Церковь считает, если супруги не могут самостоятельно зачать ребенка, а хирургические и терапевтические методы лечения бесплодия не помогают, то им надо смириться. Русская Православная Церковь поддерживает и рекомендует бесплодным парам усыновление детей. Церковь допускает искусственное оплодотворение между половыми клетками мужа и жены. Так как этот метод в принципе не нарушает естественное зачатие, а также целостность семейно -брачных отношений.

Отношение Русской Православной Церкви к применению ВРТ в лечении бесплодия Церковь считает, что донорство половых клеток нарушают целостность семейно-брачных отношений и личности, а также допускает вторжение в это третьих лиц. Анонимное донорство поощряет безответственное отцовство или материнство и освобождает от всяких обязательств. Будущий ребенок заведомо лишается биологически родного отца или мать. Церковь категорически против суррогатного материнства. Вынашивание суррогатной матерью чужого ребенка, а затем его передача, даже не на коммерческой основе, противоестественно и аморально. Этот метод разрушает и не создает эмоциональную и духовную связь между младенцем и матерью во время беременности. Оплодотворение одиноких женщин с использованием донорских половых клеток или рождение детей благодаря ВРТ у одиноких мужчин, а также лиц с нетрадиционной сексуальной ориентацией, лишает будущего ребенка права иметь мать или отца.

Вывод

Список использованной литературы 1. 2. 3. 4. 5. Кузьмичев Л. Н. , Калинина Е. А. , Смольникова В. Ю. , Бесплодный брак / В сб. «Руководство по амбулаторнополиклинической помощи в акушерстве и гинекологии» / Под ред. В. И. Кулакова, В. Н. Прилепской, В. Е. Радзинского. – М. 2006. http: //www. zdorovieinfo. ru http: //www. gendermed. ru http: //www. mednosti. by http: //www. myshared. ru
1111.ppt