Болезни почек.ppt
- Количество слайдов: 27

БОУ ОО «Медицинский колледж» Тема: «Диагностика заболеваний почек у детей» ПМ 01. Диагностическая деятельность МДК 01. Пропедевтика клинических дисциплин Раздел 10. Диагностика заболеваний детского возраста Преподаватель Кузнецова Т. М.

План: 1) Острый пиелонефрит: определение понятия; Ø этиология, предрасполагающие факторы; Ø клинические проявления; Ø лабораторно-инструментальные методы диагностики. Ø 2) Острый гломерулонефрит: Ø определение понятия; Ø этиология, патогенез; Ø клинические проявления; Ø лабораторная диагностика.

Пиелонефрит – неспецифическое микробновоспалительное заболевание почек с преимущественным поражением тубулоинтерстициальной ткани и чашечно-лоханочной системы.

1) П/н может быть одно- и двусторонним процессом. 2) Выделяют: n первичный п/н – развивается в анатомически нормальной почке n вторичный п/н – развивается на фоне имеющихся анатомических дефектов. 3) Встречается у детей различного возраста, но чаще у детей младшего возраста 4) В силу АФО, болеют чаще девочки.

Этиология Наиболее часто заболевание вызывает: n кишечная палочка (53 %); n протей, клебсиелла, энтерококки; n кокковая флора: стафилококки, стрептококки.

Пути проникновения микробов в почки: 1. Восходящий = уриногенный путь, особенно часто встречающийся у девочек (АФО ОМС – анатомическая близость уретры и ануса, плохой уход); 2. Гематогенный = нисходящий путь – при наличии другого очага инфекции. 3. Лимфогенный путь –при дисбактериозе кишечника, после перенесенных ОКИ.

предрасполагающие факторы: n n n перенесенные острые инфекционные заболевания; хронические очаги инфекции; неправильный гигиенический уход; вульвиты, вульвовагиниты, баланопоститы; глистные инвазии; переохлаждение.

Клиническая картина 1. Синдром интоксикации n Острое начало: повышается Т тела, нередко до высоких цифр (38, 0 гр. С и выше), м. б. озноб, ребенок вялый, головная боль, аппетит снижен. У детей 1 -ого г. ж. могут отмечаться срыгивания, рвота, частый жидкий стул, Ребенок бледен. n При латентном варианте течения возможно «случайное» обнаружение патологических изменений в ОАМ. Но и у этих детей при обследовании обращают на себя внимание симптомы интоксикации: бледность, тени под глазами, астения, снижение аппетита и массы тела.

Клиническая картина 2. Болевой синдром проявляется абдоминальными и (или) поясничными болями, которые могут носить характер тупых и почти постоянных или возникают периодически, приступообразно. При обследовании выявляется «+» симптом Пастернацкого.

Клиническая картина синдром дизурических расстройств: появление учащенного (поллакиурия) или болезненного мочеиспускания, явлений никтурии, энуреза. У детей раннего возраста эквивалентами дизурии м. б. плач, покраснение лица, беспокойство при мочеиспускании.

Клиническая картина мочевой синдром: лейкоцитурия + бактериурия

Лабораторно-инструментальные методы диагностики: 1. 2. 3. 4. ОАМ: моча мутная, d снижен, р. Н кислая; лейкоцитурия; м. б. кратковременная и умеренно выраженная протеинурия. Исследовании мочи на степень бактериурии – выявляет бактерурию. Диагностическим признаком является титр микробных тел более 100 000 в 1 мл мочи. ОАК – увеличение СОЭ, лейкоцитоз нейтрофильного характера. Анализ мочи по Нечипоренко, по Аддис-Каковскому.

Лабораторно-инструментальные методы диагностики: 5. Проба по Зимницкому (может нарушаться концентрационная способность почек, что проявляется увеличением d более 1020 6. Биохимический анализ крови: определяют клиренс по эндогенному креатинину (коэффициент очищения – количество мл плазмы, которое очищается от эндогенного креатинина за 1 мин. ), мочевину, остаточный азот

Лабораторно-инструментальные методы диагностики: 7. Для выявления анатомических дефектов ОМС проводят: абдоминальное УЗИ; R-логические методы исследования: в/в урографию, цистографию. 8. Девочкам – мазок из вульвы, осмотр гинеколога. 9. При выявлении пороков развития – осмотр уролога.

Гломерулонефрит – это острое иммуновоспалительное поражение почек с преимущественным поражением клубочков.

Этиология Ведущее место играет бетагемолитический стрептококк группы А Заболевание часто развивается после перенесенной острой стрептококковой инфекции: ангины, скарлатины, стрептодермии, реже – отита, фарингита и др. или на фоне хронических очагов стрептококковой инфекции: хронического тонзиллита, кариеса зубов. n вирусная инфекция n после повторных вакцинаций, особенно если они проводились на фоне аллергических проявлений n

Патогенез Г/н развивается на фоне сенсибилизации организма, при которой в ответ на стрептококковые, вирусные и другие а/гены начинается выработка а/тел, возникает аллергическая реакция «а/ген + а/тело» , образуются патологические иммунные комплексы, которые оседают на мембране клубочков почек и повреждают их. Предрасполагающие факторы: n генетическая предрасположенность; n предрасположенность к аллергии; n переохлаждение.

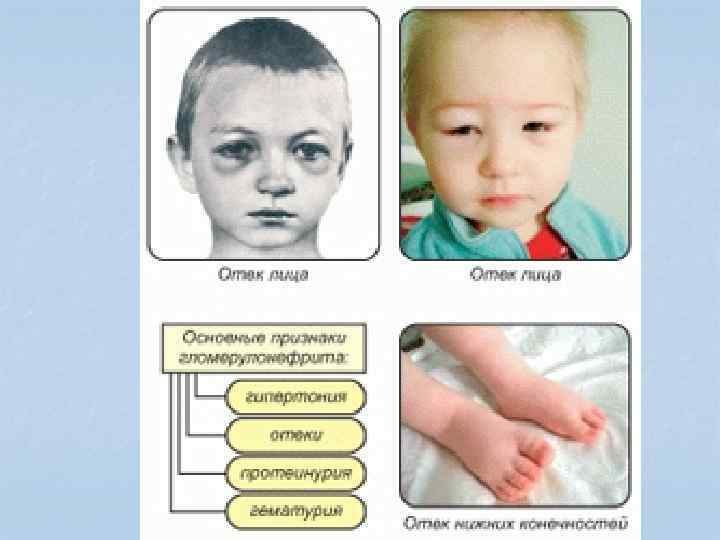
Клиника n n Начало острое или постепенное. Часто предшествует какое-либо острое инфекционное заболевание, после которого имеет место латентный (скрытый) период 1 – 3 недели. Начинается с симптомов общей интоксикации: нарушается общее состояние ребенка, вялость, слабость, утомляемость, снижается аппетит, повышается Т тела до различных цифр. Дети могут жаловаться на головную боль, м. б. тошнота, иногда рвота. С первых дней болезни бледность и пастозность лица, отечность век. М. б. боли в животе и в области поясницы, изменение цвета мочи (цвет мясных помоев).

Клиника Ø Экстраренальные синдромы: 1. 2. 3. Ø синдром общей интоксикации; отечный синдром; гипертензионный синдром. Ренальный = мочевой синдром.

Клиника Синдром общей интоксикации проявляется повышением Т тела до различных цифр, общей слабостью, повышенной утомляемостью, снижением аппетита, головными болями, бледностью кожных покровов

Клиника Отечный синдром Ø Выраженность отеков: от скрытых до выраженных, вплоть до анасарки. Ø Появляются сначала на лице (отечность век, пастозность лица), по мере прогрессирования процесса распространяются сверху вниз. Ø Выражены больше в утренние часы. Ø Нарастание отеков сопровождается уменьшением диуреза – олигурией, вплоть до развития кратковременной анурии. При схождении отеков, диурез увеличивается, развивается полиурия. Суточный диурез у ребенка 1 года = 600 мл; старше года – 600 + 100 n (где n – число лет)

Клиника Гипертензионный синдром – характеризуется повышением АД, у детей – до умеренных цифр. Клинически: жалобы на головную боль, в тяжелых случаях она может сопровождаться тошнотой, шумом в ушах, мельканием мушек перед глазами. У детей, как правило, гипертензия непродолжительная, умеренная.

Мочевой синдром Ø Протеинурия. В N содержание белка в Ø Ø моче – от полного отсутствия до 0, 033 г/л. При г/н повышается в 10 – 20 раз и более. Гематурия – кровь (эритроциты) в моче. В N в ОАМ эритроцитов нет или 0 – 1 в п. з. Различают микрогематурию – выявляется только с помощью анализа, и макрогематурию – моча меняет окраску и становится цвета мясных помоев, ржавокрасной. Цилиндрурия – появление в моче цилиндров. Это свернувшиеся белковые тельца; они бывают гиалиновые, зернистые, лейкоцитарные. В N их нет.

Клиника: исходы Ø Ø Под влиянием лечения симптомы постепенно ослабевают, при благоприятном течении наступает ремиссия. Различают клиническую ремиссию и клинико-лабораторную ремиссию. О полном выздоровлении говорят, если клиниколабораторная ремиссия длится 5 лет. При неблагоприятном варианте течения возможен переход в хроническую форму: если в течение 1 года нет ремиссии или возникают обострения процесса. В тяжелых случаях возможно развитие хронической почечной недостаточности (ХПН).

Лабораторно-инструментальные методы диагностики: 1. 2. 3. 4. ОАК: увеличение СОЭ, лейкоцитоз, возможны эозинофилия, анемия. ОАМ Анализ мочи по Нечипоренко, Аддис-Каковскому. Проба по Зимницкому.

Лабораторно-инструментальные методы диагностики: 5. 6. 7. 8. 9. Б/х анализ крови: протеинограмма, клиренс по эндогенному креатинину, мочевина, остаточный азот, титр стрептококковых антител, белки острой фазы воспаления (Среактивный белок, серомукоид) По показаниям – абдоминальное УЗИ, в/в урография. ЭКГ. Осмотр окулиста. Измерение АД.
Болезни почек.ppt