Сахарный диабет и врожденный гипотиреоз.ppt
- Количество слайдов: 49

БОУ ОО «Медицинский колледж» Тема 10. 10: Диагностика заболеваний эндокринной системы у детей ПМ 01. Диагностическая деятельность МДК 01. Пропедевтика клинических дисциплин Раздел 10. Диагностика заболеваний детского возраста Преподаватель Кузнецова Т. М.

Сахарный диабет (СД) – заболевание, в основе которого лежит абсолютная или относительная недостаточность гормона инсулина, приводящая к нарушению всех видов обмена веществ, в первую очередь – углеводного.

Классификация: По классификации ВОЗ выделяют 4 типа СД: 1. СД I типа (инсулинозависимый СД) – в основе лежит деструкция бетта-клеток поджелудочной железы, приводящая к абсолютной инсулиновой недостаточности. 2. СД II типа (инсулиннезависимый СД) – в его основе лежит резистентность клеток к инсулину, приводящая к относительной инсулиновой недостаточности. 3. Гестационный СД – нарушение углеводного обмена, впервые выявленной в период беременности. 4. Др. типы СД

Этиология. Непосредственной причиной всех нарушений обмена веществ при СД является инсулинодефицит, т. е. недостаток или полное отсутствие инсулина – гормона поджелудочной железы. Инсулинодефицит, в свою очередь, является следствием различных причин, а именно: 1. Наследственная предрасположенность, при этом по наследству передается патологический иммунный ответ бетта-клеток островков Лангерганса.

2. Факторы, реализующие наследственную предрасположенность к СД или самостоятельно приводящие к развитию заболевания у детей: Перенесенные тяжелые вирусные инфекции (грипп, эпидемический паротит, вирусный гепатит и др. ). 3. Неправильное питание, (избыточное 5. Заболевания поджелудочной железы содержание в пище У и Ж; большое количество красителей, консервантов, стабилизаторов, копченостей). 4. Психические (испуг, сильный стресс, переживания и др. ) и физические (особенно живота) травмы. (острый и хронический панкреатит).
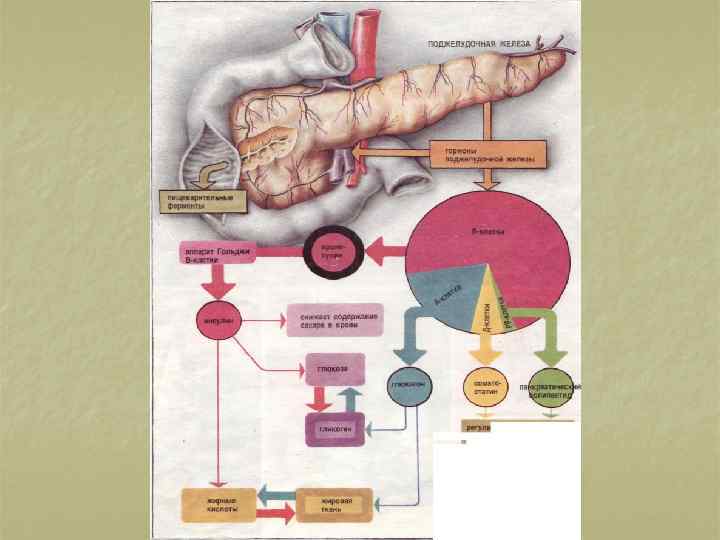

Сахар (глюкоза) – составная часть «У» , поступающих в организм с пищей. К «У» относятся овощи и фрукты, продукты, содержащие крахмал (картофель), крупы, хлебобулочные и макаронные изделия, которые под действием пищеварительных соков в кишечнике превращаются в глюкозу, а она всасывается и попадает в кровь. содержание сахара в крови натощак составляет: n новорожденные – 1, 6 – 4, 0 ммоль/л n грудной возраст – 2, 7 – 4, 4 ммоль/л; n дети раннего возраста – 3, 3 – 5, 0 ммоль/л; n дети школьного возраста 3, 5 – 5, 5 ммоль/л.

n n Глюкоза расщепляется до СО 2 и Н 2 О с образованием энергии, которая расходуется на поддержание нормальной Т тела, обеспечение мышечной работы, процессов пищеварения, обмена веществ и т. д. Поддержание N уровня сахара в крови осуществляется регулирующей системой, составной частью которой являются гормоны инсулин и глюкагон. При повышении уровня сахара в крови выделяется инсулин, способствующий превращению глюкозы в гликоген (депонированный сахар, а избыток сахара превращается в жир). Во время кратковременного голодания используются запасы гликогена, из которого образуется глюкоза под влиянием глюкагона.

n n n основная функция инсулина – транспорт глюкозы из кровяного русла в клетки и снижение уровня сахара в крови, а глюкагона – повышение уровня сахара в крови. при СД эти реакции частично или полностью блокируются, уровень сахара в крови повышается – гипергликемия. следствие – недостаточное использование глюкозы тканями, глюкоза не усваивается клетками, развивается хроническое энергетическое голодание. Т. к. энергия необходима организму, начинается распад собственных «Б» и «Ж» .

n n n «Б» расщепляются до аминокислот, накапливаются промежуточные продукты обмена веществ: мочевина, мочевая кислота. «Ж» расщепляются до жирных кислот, развивается ацидоз. Образуются кетоновые тела (ацетон и др. ), оказывающие раздражающее действие на ЦНС. При повышении уровня сахара в крови выше 8, 88 ммоль/л (почечный порог для глюкозы), глюкоза начинает выделяться почками с мочой – глюкозурия.

Клиника Примерно за месяц до развернутой клиники могут появиться предшественники болезни: приступы болей в животе, головные боли, головокружения, плаксивость, негативизм. Затем появляются типичные симптомы, из них наиболее характерными являются: n n

1. Ø Ø Ø Полиурия – глюкоза является осмотическим диуретиком, выделяясь почками с мочой, она увлекает за собой из организма воду. Ребенок мочится часто, помногу. Могут появиться явления энуреза. Моча имеет высокий удельный вес. М. б. симптомы «липкого горшка» , «накрахмаленных штанишек» . Могут развиться симптомы обезвоживания: кожа становится сухой, сухие и яркие слизистые, яркий «малиновый» язык. Идет потеря минеральных солей, особенно калия, появляются адинамия, слабость, тахикардия.

2. Стараясь восполнить потерю жидкости, ребенок начинает много пить, его беспокоит повышенная жажда – полидипсия. Характерным симптомом является похудание с потерей массы тела за короткий промежуток времени до 5 – 10 кг у детей школьного возраста. 4. При этом отмечается повышенный аппетит – полифагия (глюкоза не 3. усваивается, собственные «Б» и «Ж» распадаются, организм пытается восполнить нехватку питательных веществ).

n При медленном развитии заболевания имеют значение так называемые «спутники» сахарного диабета: рецидивирующая гнойная инфекция кожи и слизистых оболочек: пиодермия, фурункулез, стоматиты; вульвиты и вульвовагиниты у девочек и т. д. n Если болезнь не распознается при появлении 1 -ых клинических симптомов, возможно развитие кетоацидотической = диабетической комы.

Лабораторная диагностика 1. 2. 3. Определение уровня сахара в крови натощак. Исследование мочи на содержание в ней сахара Исследование мочи на ацетон.

Лабораторная диагностика 4. Глики рованный гемоглобин или гликогемоглобин – б/х показатель крови, отражающий среднее содержание сахара в крови за длительный период (до трёх мес. ). Его уровень не зависит от времени суток, физических нагрузок, приёма пищи, назначенных лекарств, эмоционального состояния пациента. Если его значение не превышает верхнюю границу нормы (6 -6, 5%) более чем на 1, можно считать, что в течение указанного периода сахар крови был близок к удовлетворительному уровню.

В сомнительных случаях прибегают к специальным пробам с нагрузкой – проводят 5. глюкозо-толерантный тест (ГТТ): n n n определяется сахар крови натощак, затем проводится нагрузка углеводами (1, 75 г/кг сахара, но не более 50 г сахара в 100, 0 мл воды), затем определяют уровень сахара в крови через 30 минут, 1 и 2 часа. В норме: max подъем – через 1 час, но не более 9, 0 ммоль/л, а через 2 час. – N или менее 7, 8 ммоль/л. 7, 8 – 11, 1 ммоль/л – признак сниженной толерантности к глюкозе. Более 11, 1 ммоль/л – предварительный диагноз СД

Осложнения СД: 1. 2. 3. 4. 5. Сосудистые: диабетическая ретинопатия, катаракта; нефропатия; миокардиодистрофия; нейропатия (боли, нарушение чувствительности, невриты, парезы, параличи и т. д. ); микроангиопатиии (атеросклероз сосудов, трофические язвы, гангрена). Жировая инфильтрация печени. Синдром Мориака: задержка роста, полового развития, ожирение с избыточным отложением жира на груди и плечах. Синдром Набикура – аналогично 3), но без ожирения. Комы.

Кетоацидотическая (гипергликемическая) кома n n n Причины: впервые выявленный СД; на фоне сопутствующих заболеваний; при недостаточной дозе инсулина (пропустил инъекцию); при нарушении диеты (избыточное питание, особенно углеводов); при эмоциональных стрессах.

Клиника n Обостряется вся клиническая картина. При недостатке инсулина происходит усиленный распад Ж, продукты распада – кетоновые тела – частично выделяются с мочой и выдыхаемом воздухе в виде ацетона. Накопление кетоновых тел вызывает отравление организма, кетоацидоз, что может сопровождаться потерей сознания и развитием комы.

Клиника n n Развитие постепенное. Общая слабость, головная боль, появление и усиление жажды, тошнота, рвота, боли в животе, увеличение количества отделяемой мочи. Поведение заторможенное, сонливость, постепенно наступает потеря сознания (ступор – сопор – кома). Дыхание шумное, редкое, тахикардия, АД снижено, из рта запах ацетона. Сахар крови значительно повышен, глюкозурия, появления ацетона в моче.

Гипогликемическое состояние и кома Причины: n n n избыточное количество введенного инсулина; недостаточный или запоздалый прием пищи после инъекции инсулина; непривычное увеличение физической нагрузки.

Гипогликемическое состояние и кома n n Клиника: Изменяется поведение: раздражительность, беспричинный смех или плач, речь становится несвязной. Появляются потливость, беспокойство, тремор пальцев рук, чувство голода, головная боль, «ватные ноги» . Быстро развивается потеря сознания, тахикардия или брадикардия, АД повышено, судороги. Гипогликемия.

Болезни щитовидной железы: врожденный гипотиреоз
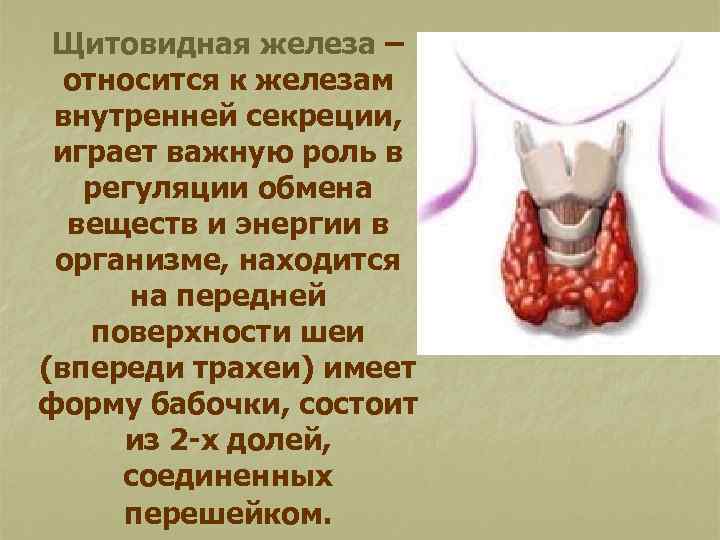
Щитовидная железа – относится к железам внутренней секреции, играет важную роль в регуляции обмена веществ и энергии в организме, находится на передней поверхности шеи (впереди трахеи) имеет форму бабочки, состоит из 2 -х долей, соединенных перешейком.

Вес щитовидной железы у новорожденных составляет 1, 0 г, затем он увеличивается примерно на 1, 0 г ежегодно и к 25 – 26 годам достигает соответственно 25 – 26 г, как у взрослого. Состоит щитовидная железа из фолликул и йодсодержащего коллоида. Основные функции щитовидной железы: концентрация йода из плазмы; n синтез тиреоидных гормонов; поступление этих гормонов по мере необходимости в кровь. n n

Гормоны щитовидной железы синтезируются в фолликулах. Это: n Т 3 – трийодтиронин; n Т 4 – тироксин Они выполняют функции: 1. Регулируют все метаболические процессы в организме и рост ребенка; 2. Определяют созревание ЦНС; 3. Определяют созревание костной системы; 4. Повышают потребность тканей в кислороде и усиливают обмен веществ;

5. Действуют на все виды обмена веществ в организме: А) белковый – стимулируют их образование; Б) углеводный – повышают всасывание глюкозы из пищи и распад гликогена в печени; В) жировой – усиливают распад жиров, способствуют образованию холестерина и выведению его из организма; Г) водный – способствуют выведению воды из организма; 6. Действуют на С. С. С. – учащают сердечный ритм и повышают АД.

Уровень содержания Т 3 и Т 4 в крови регулируется с помощью ТТГ – тиреотропного гормона гипофиза: при недостатке на периферии Т 3 и Т 4 – стимулируется выработка ТТГ и наоборот.

В структуре эндокринных заболеваний заболевания щитовидной железы составляют 35% (сахарный диабет – 47%). Рост заболеваемости связан: n с ухудшением экологии и радиологической обстановки; n с ухудшением системы профилактики дефицита йода; n с совершенствованием методов диагностики. В Омской области, сложилась неблагополучная ситуация, связанная с эндемией йоддефицитных состояний, обусловленных низким уровнем природного йода в объектах внешней среды.

Все заболевания щитовидной железы у детей делятся на 2 группы: I. Протекающие с недостаточной продукцией тиреоидных гормонов – гипотиреоз, он м. б. : А) первичный – поражена сама щитовидная железа: врожденный, приобретенный; Б) вторичный – развивается при поражении гипофиза. II. Протекающие с ее повышенной функцией – гипертиреоз.

Врожденный гипотиреоз n n Одно из наиболее часто встречающихся заболеваний щитовидной железы у детей. Частота колеблется от 1 случая на 4000 – 5000 новорожденных в Европе, до 1 на 6000 – 7000 новорожденных в Японии. У девочек заболевание встречается в 2 раза чаще, чем у мальчиков. В основе заболевания лежит полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития и дифференцировки всех органов и систем

Причины: задержка развития щитовидной железы в процессе эмбриогенеза n n n воздействие на беременную женщину R или радиоактивного облучения; прием тиреостатических препаратов во время беременности по поводу диффузного токсического зоба; вынашивание беременности на фоне аутоиммунного тиреоидита; наследственная предрасположенность недостаточное поступление йода в организм (в регионах эндемичных по недостатку йода).

Клиника Типичная клиническая картина врожденного гипотиреоза у новорожденных, когда крайне важно поставить диагноз, наблюдается в 10 – 15% случаев.

Типичные признаки заболевания в ранний неонатальный период: n n n n n переношенная беременность (более 40 нед. ); большая м. т. при рождении (более 3500 г); отечное лицо, губы, веки, полуоткрытый рот с широким «распластанным» языком; локализованные отеки в виде плотных «подушечек» в надключичных ямках, тыльных поверхностях кистей, стоп; признаки незрелости; низкий, грубый голос при плаче, крике; позднее отхождения мекония; позднее отпадение пуповинного остатка, плохая эпителизация пупочной ранки; затянувшаяся желтуха.
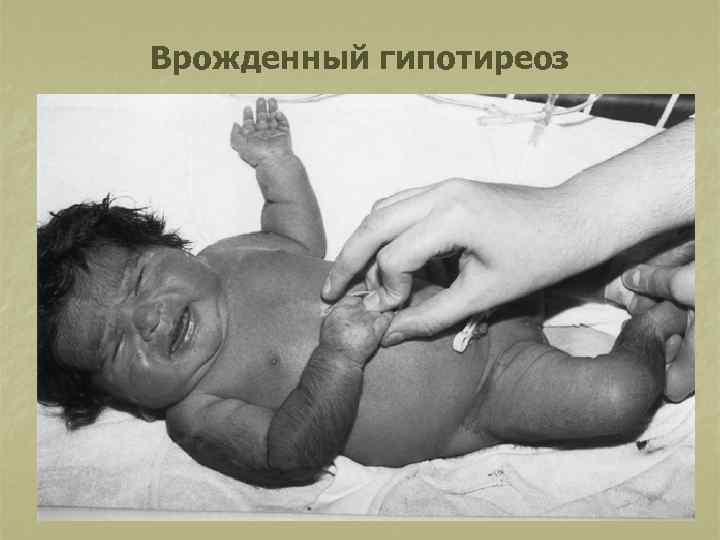
Врожденный гипотиреоз
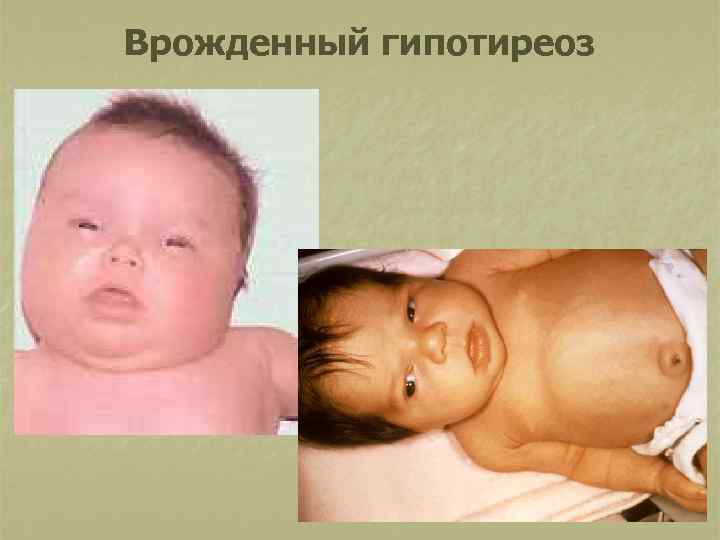
Врожденный гипотиреоз

Врожденный гипотиреоз

Для раннего клинического скрининга врожденного гипотиреоза (в р/д) используется шкала Апгар: Пупочная грыжа – 2 балла 2. Отечное лицо – 2 балла 3. Запоры – 2 балла 4. Женский пол – 2 балла 5. Бледность, гипотермия кожи – 1 балл 6. Макроглоссия – 1 балл 7. Мышечная гипотония – 1 балл 8. Желтуха более 3 -х недель – 1 балл 9. Шелушение и сухость кожи – 1 балл 10. Открытый задний родничок – 1 балл 11. Беременность более 40 недель – 1 балл 12. М. т. при рождении более З 500 г – 1 балл При сумме более 5 баллов случай подозрителен на врожденный гипотиреоз. 1.

В дальнейшем (на 3 – 4 мес. ), если не начато лечение, появляются др. клинические симптомы заболевания: n сниженный аппетит, затруднение при глотании; n плохая прибавка в мессе тела; n метеоризм, запоры; n сухость, бледность, шелушение кожных покровов; n гипотермия (холодные кисти, стопы); n ломкие, сухие, тусклые волосы; n мышечная гипотония.

Ребенок 6 -ти мес. , Ds: врожденный гипотиреоз

Ребенок 4 -х мес. , Ds: врожденный гипотиреоз

n n n В более поздние сроки, после 5 – 6 месяца жизни: На первый план выступает нарастающая задержка НПР. Умения и навыки появляются с большим опозданием или отсутствуют совсем. Уровень интеллекта от незначительного снижения до полной идиотии. Отставание в физическом развитии. Низкий, грубый голос.

n n Пропорции тела без лечения приближаются к хондродистрофическим (конечности короткие, толстые, т. к. замедляется рост трубчатых костей в длину, но сохраняется в ширину), отстает развитие лицевого скелета (широкая запавшая переносица, позднее закрытие родничков). Запаздывает прорезывание, а позднее смена молочных зубов. Кардиомегалия, глухость сердечных тонов, снижение АД, брадикардия.

В дальнейшем: n умственная отсталость; n тиреоидная карликовость; n ранний атеросклероз; n нарушение полового развития (задержка, бесплодие); n снижение продолжительности жизни.

Возраст детей – 11 лет, 1 -ый ребенок страдает врожденным гипотиреозом

Диагностика 1. Неонатальный скрининг на врожденный гипотиреоз: у всех новорожденных на 4 – 5 день жизни берется кровь (чаще из пятки) и в виде капель наносится на тест-бланк. Все полученные и высушенные образцы крови отсылаются в специализированную лабораторию, где проводится определение ТТГ. n Уровень ТТГ до 20 мк. Ед/мл –норма. n Все образцы с концентрацией выше 20 мк. Ед/мл (пороговый уровень) должны быть проверены повторно, концентрация ТТГ выше 50 мк. Ед/мл позволяет заподозрить гипотиреоз. n
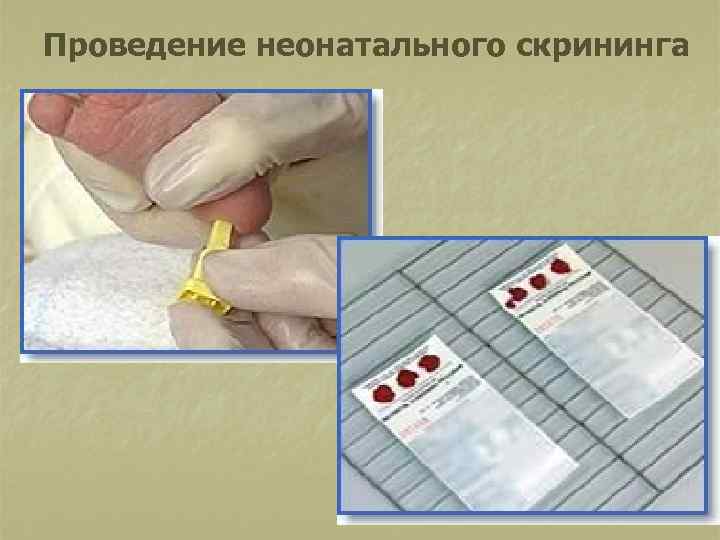
Проведение неонатального скрининга

Диагностика 2. Определение уровня Т 3 и Т 4 в крови. 3. Б/х анализ крови – гиперхолестеринемия. 4. УЗИ щитовидной железы. 5. Рентгенологическое исследование конечностей. 6. ЭКГ (снижение вольтажа, замедление проводимости, синусовая брадикардия).
Сахарный диабет и врожденный гипотиреоз.ppt