болезни крови .ppt
- Количество слайдов: 62

БОУ Омской области «Медицинский колледж» Тема 10. 9. Диагностика заболеваний крови у детей n ПМ 01. Диагностическая деятельность n МДК 01. Пропедевтика клинических дисциплин n Раздел 10. Диагностика заболеваний детского возраста n Преподаватель Кузнецова Т. М.

План 1. Понятие об анемии, классификация анемий в детском возрасте. 2. Распространенность анемии у детей. 3. Железодефицитная анемия у детей раннего возраста: q этиология = факторы риска по развитию, q клиника = клинико-диагностические критерии, q лабораторная диагностика 4. Геморрагические диатезы: определение, классификация. 5. Геморрагический васкулит. 6. Тромбоцитопеническая пурпура. 7. Гемофилия.

Анемия – патологическое состояние, характеризующееся снижением количества эритроцитов (Э) и уровня гемоглобина (Hb) в единице объема крови.

Классификация q Дефицитные анемии – связанные с недостатком гемопоэтических факторов (железа, белка, витаминов). q Гипопластическиеи апластические анемии – в основе лежит морфологическая или функциональная незрелость эритроцитов. q Гемолитические анемии – в основе лежит гемолиз (разрушение) эритроцитов. q Постгеморрагические анемии – возникают после острой или хронической кровопотери.

Наиболее часто у детей встречаются дефицитные анемии, в частности, железодефицитная анемия (ЖДА), на которую приходится 90% всей случаев этой патологии. Распространенность дефицита железа составляет от 17% до 50% в различные возрастные периоды. При этом гипосидерозом страдает половина детей в возрасте от 1 года до 3 лет, 1/3 детей от 3 -х до 7 лет, ¼ детей школьного возраста.

Физиологическое значение Fe Почти все Fe, входящее в состав организма, является составной частью различных белков. Наиболее важный из них – гемоглобин (Hb). Основная функция Hb – перенос кислорода к тканям и органам, поэтому при ЖДА развивается гипоксия всех органов и тканей, нарушаются все виды обмена веществ. На этом фоне развивается повышенный риск заболеваемости ОРЗ, пневмонией, рахитом у детей раннего возраста.

Причины Непосредственной причиной ЖДА является недостаток Fe в организме ребенка. Он может возникнуть: 1. Антенатально 2. Интранатально 3. Постнатально

Антенатально: 1. Анемия у матери Исходный резерв Fe в организме ребенка создается благодаря антенатальному поступлению его через плаценту от матери. Этот процесс происходит на протяжении всей беременности, но наиболее интенсивно – с 28 -ой по 32 -ую неделю. Установлено, что за время беременности женщина теряет 500 мг железа (300 мг – «передает» ребенку, 200 мг – в плаценту).

Антенатально: 2. Интервал между родами и предыдущей беременностью менее 2 -3 лет. При каждой беременности, родах, лактации женщина теряет 700 – 800 мг Fe. Суточная потребность в Fe возрастает в эти периоды до 3, 5 мг в сутки, а реально из пищи может всосаться не более 2, 0 -2, 5 мг. Следовательно, при каждой беременности развивается некоторый дефицит Fe, он м. б. ликвидирован без лечения при условии хорошего питания, если последующая беременность будет не ранее чем через 2 -3 года.

Антенатально: 3) Большую роль в процессах антенатального поступления Fe играет состояние маточно- плацентарного кровообращения, поэтому патология беременности (токсикозы, острые и хронические инфекции, угроза выкидыша и т. д. ), сопровождающиеся его нарушением приводят к уменьшению поступления Fe в организм плода.

Антенатально: 4) Преждевременные роды – лишают ребенка значительного количества железа. 5) При многоплодной беременности Fe, предназначенное для одного, распределяется между несколькими, поэтому с увеличением числа плодов уменьшается количество железа, поступающего к каждому из них.

Интранатально: Дефицит Fe у ребенка, а, следовательно, риск развития анемии возникает: 1. При преждевременной перевязке пуповины (до прекращения пульсации) – при этом ребенок недополучает 30 40 мг железа. 2. При возникновении кровотечения в родах у матери. 3. При кровотечении в родах из пуповины.

Постнатально: Антенатальные запасы Fe у детей истощаются к 5 -6 мес. жизни. В дальнейшем единственным источником Fe становятся продукты питания, поэтому к развитию дефицита Fe приводят: 1. Дефекты вскармливания – позднее введение прикормов, использование неадаптированных смесей на искусственном вскармливании, одностороннее питание коровьим молоком и углеводистой пищей – кашами.

Постнатально: 2. Заболевания ребенка, ведущие к снижению всасывания и усвоения Fe: q перенесенные ОКИ, q рахит, q ХРП (гипотрофия), q атопический дерматит, q врожденные и приобретенные ферментопатии, q дисбактериоз кишечника и т. д. 3. Ускоренные темпы роста ребенка (повышенная потребность в Fe).

Клиника 1. Синдром дистрофии и полигиповитаминоза: q бледность кожи и видимых слизистых; q дистрофические нарушения придатков кожи (редкие, ломкие и сухие волосы, колонихии – ложкообразные ногти, их поперечная исчерченность, ломкость); q снижение аппетита, замедление или остановка нарастания массы тела; q извращение вкуса – пристрастие к мелу, глине, земле (пикацизм).

Клиника 2. Синдром хронической гипоксии: q эмоциональная лабильность, раздражительность, плаксивость, вялость; q малоподвижность; q мышечная гипотония; q отставание в НПР.

Клиника 3. Синдром нарушения функций органов и систем: q гепатоспленомегалия; q тахикардия, приглушенность сердечных тонов, систолический шум на верхушке. 4. Синдром нарушения иммунитета: q увеличение периферических л/у; q снижение иммунитета, повышенная инфекционная заболеваемость, более тяжелое и атипичное течение заболеваний.

Лабораторная диагностика 1. Общий анализ крови: q уменьшение количества эритроцитов; q снижение уровня Hb; q изменение морфологии эритроцитов: анизоцитоз (разная величина), пойкилоцитоз (разная форма), полихромазия (разная окраска).

Показатели в норме: q Hb г/л: до 6 лет – более 110 г/л после 6 лет – более 120 г/л q Эритроциты: 4, 0 – 4, 5 х 10 12/л q Цветной показатель: 0, 85 – 1, 0

Лабораторная диагностика Анемия легкой степени тяжести: q Hbг/л: 110 – 90 г/л q Эритроциты: 3, 5 – 3, 9 х 10 12/л q Цветной показатель: 0, 85 – 1, 0 Анемия средней степени тяжести: q Hb г/л: 90 – 70 г/л q Эритроциты: 2, 5 – 3, 4 х 10 12/л q Цветной показатель: менее 0, 85.

Лабораторная диагностика Тяжелая анемия: q Hb г/л: менее 70 г/л q Эритроциты: менее 2, 5 х 10 12/л q Цветной показатель: менее 0, 85 *Цветной показатель – (Hb х 3) : первые 3 цифры эритроцитов.

Лабораторная диагностика 2. Оценить функциональные возможности эритропоэза можно по числу ретикулоцитов, в соответствии с которыми анемии м. б. : q норморегенераторные – количество ретикулоцитов 0, 8 -1, 2%, q гипорегенераторные и арегенараторные – количество ретикулоцитов меньше номы вплоть до полного отсутствия, q гиперрегенараторные – ретикулоцитоз более 1, 2%.

Лабораторная диагностика 3. Биохимический анализ крови – определение уровня сывороточного железа. В норме его содержание равно 10, 6 – 33, 6 мкмоль/л. При анемии этот уровень снижается.

Геморрагические заболевания – патологические состояния, характеризующиеся склонностью к развитию синдрома повышенной кровоточивости, в основе которого лежат те или иные изменения в системе гемостаза.

Геморрагические заболевания Соответственно трем системам гемостаза различают 3 группы геморрагических заболеваний: q Вазопатии – в основе лежат изменения сосудистого звена гемостаза. q Тромбоцитопатии – в основе лежит изменения тромбоцитарного звена гемостаза. q Коагулопатии – в основе лежит дефект факторов свертывания крови.

Вазопатии: геморрагический васкулит Геморрагический васкулит (болезнь Шенлейна – Геноха) – системное инфекционно- аллергическое заболевание, в основе которого лежит генерализованное поражение мелких сосудов. Заболевание характеризуется полиморфизмом клинических проявлений с поражением капилляров и артериол кожи, суставов, брюшной полости и почек.

Геморрагический васкулит: этиопатогенез В основе лежит иммунопатологический процесс. Аллергическую реакцию провоцируют аллергены, которые попадают в организм. q В структуре аллергенов на первом месте стоят инфекционные аллергены: вирусы, бактерии. q В качестве аллергенов также могут выступать лекарства, в т. ч. вакцины и сыворотки. q Реже – пищевые факторы, химические факторы.

Геморрагический васкулит: этиопатогенез q Из анамнеза: за 2 -3 недели до появления симптомов повышенной кровоточивости ребенок либо перенес инфекцию, либо принимал лекарства, либо ему проводили вакцинацию, либо употреблял какие-либо продукты, обладающие аллергическими свойствами. q В ответ на поступление аллергена вырабатываются антитела, в результате реакции «антиген + антитело» образуются иммунные комплексы, с которыми связывается поражение стенки сосудов, что приводит к повышению их проницаемости и развитию геморрагического синдрома.

Геморрагический васкулит: клиника Начало заболевания чаще острое. У ребенка повышается Т тела до 38, 0 – 39, 0 гр. С. Отмечается общее недомогание, слабость, снижение аппетита. Через несколько часов появляются типичные симптомы болезни.

Геморрагический васкулит: клиника Геморрагический кожный синдром: Сыпь представляет собой геморрагические папулы, возвышающиеся над поверхностью кожи. Цвет высыпаний – ярко-красный, переходит в темно-багровый. Наиболее типичная локализация сыпи – разгибательные поверхности конечностей, вокруг суставов, на ягодицах. Сыпь симметрична, может сопровождаться зудом или чувством жжения. Далее сыпь бледнеет и заканчивается остаточной пигментацией, которая может сохраняться длительное время.
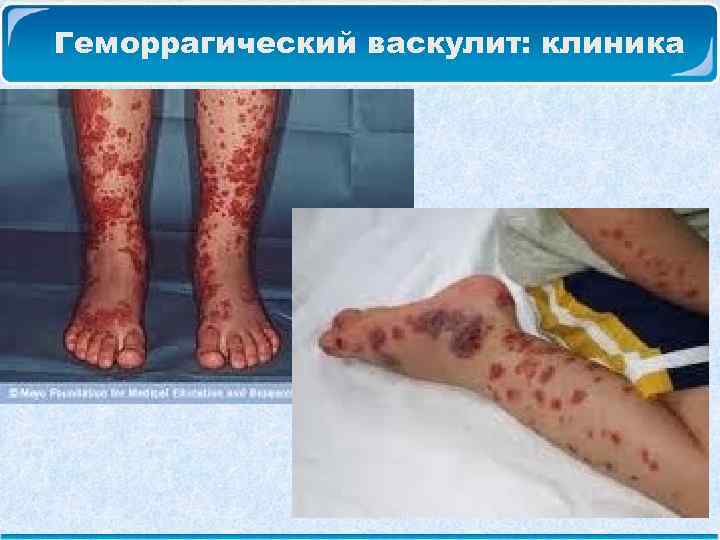
Геморрагический васкулит: клиника
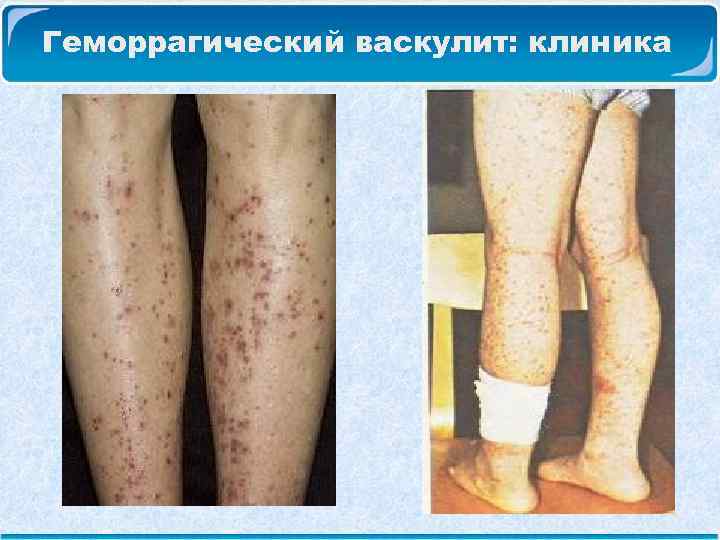
Геморрагический васкулит: клиника
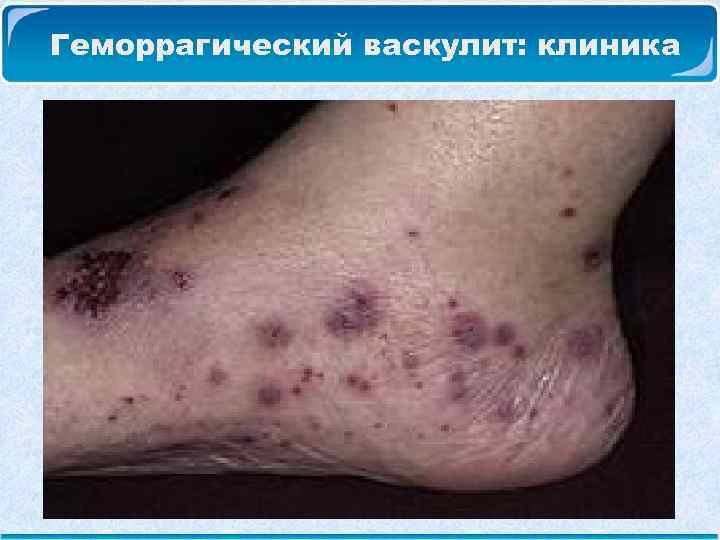
Геморрагический васкулит: клиника
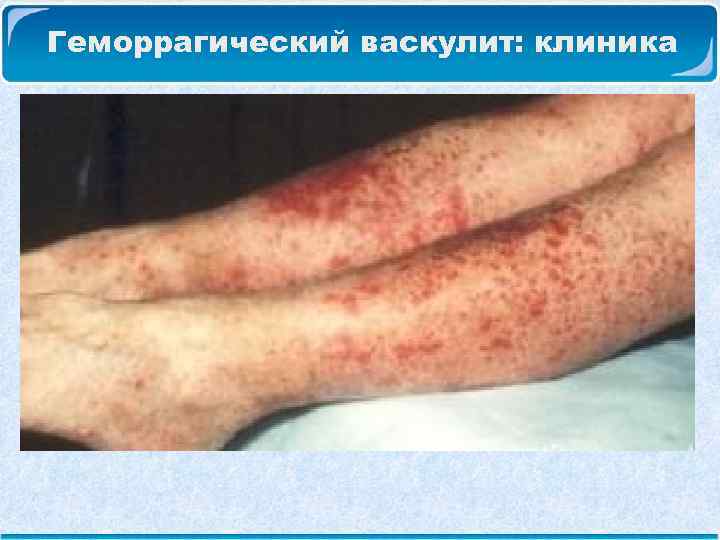
Геморрагический васкулит: клиника

Геморрагический васкулит: клиника Суставной синдром возникает вместе с кожным синдромом или спустя несколько часов или дней после него и характеризуется всеми признаками артрита – отечностью, покраснением, повышением местной Т, болезненностью и ограничением объема движений. Суставные поражения имеют мигрирующий характер с преобладающей локализацией в коленных, голеностопных, локтевых и лучезапястных суставах. Исход благоприятный. Все исчезает через 1 – 2 – 3 дня, не оставляя последствий.
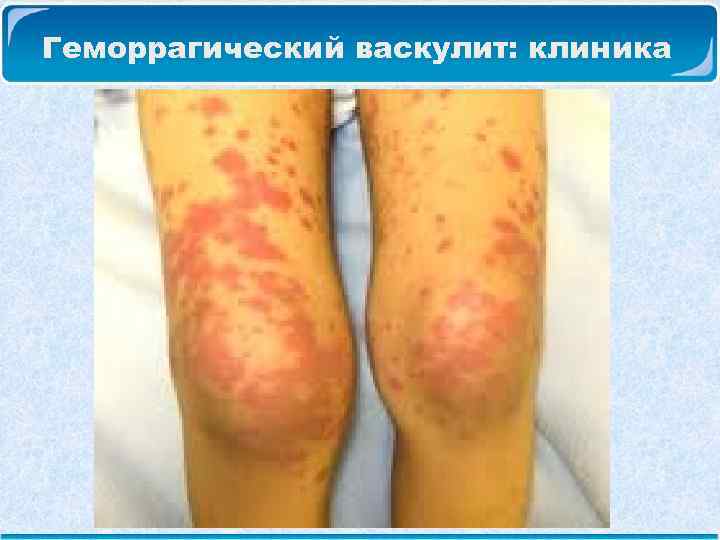
Геморрагический васкулит: клиника

Геморрагический васкулит: клиника Абдоминальный синдром характеризуется внезапными схваткообразными, резкими болями в животе, чаще около пупка, симулирующими картину «острого живота» . Боль усиливается при пальпации, возможны признаки раздражения брюшины. Больные обычно лежат на боку, прижав ноги к животу, мечутся. М. б. диспептические явления: рвота, иногда с кровью, жидкий стул с кровью.

Геморрагический васкулит: клиника Почечный синдром – в патологический процесс вовлекаются почки в виде гематурического гломерулонефрита за счет поражения капилляров клубочков.

Геморрагический васкулит: диагностика Диагностика проводится на основании анамнеза, клинических и лабораторных данных: q В ОАК – умеренный лейкоцитоз, нейтрофиллез, эозинофилия, увеличение СОЭ. q В биохимическом анализе крови наблюдается диспротеинемия. q В ОАМ – гематурия, умеренная протеинурия.

Тромбоцитопатии: тромбоцитопеническая пурпура Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) – заболевание, обусловленное количественной и качественной недостаточностью тромбоцитарного звена гомеостаза.

Тромбоцитопатии: тромбоцитопеническая пурпура Это заболевание, которое наиболее часто (40% случаев) является причиной геморрагического синдрома у детей. Заболевание, как правило, начинается в детском возрасте, причем в раннем и дошкольном периоде дети заболевают приблизительно в 2 р. чаще, че в школьном возрасте. До 10 -летнего возраста ИТП встречается с одинаковой частотой у мальчиков и девочек, а после 10 лет и у взрослых наблюдается в 3 раза чаще у лиц женского пола.

тромбоцитопеническая пурпура: этиопатогенез Этиология ИТП остается невыясненной. По современным представлениям к ИТП приводит иммунопатологический процесс, при котором вырабатываются а/т против собственных тромбоцитов, в результате реакции «а/г + а/т» образуются патологические иммунные комплексы, сокращающие длительность жизни тромбоцита. Это приводит к тромбоцитопении и развитию геморрагического синдрома. Провоцирующие факторы: наследственное предрасположение, вирусные инфекции, профилактические прививки, психические и физические травмы.

тромбоцитопеническая пурпура: клиника Кожный геморрагический синдром, который проявляется кровоизлияниями в кожу и слизистые. Характерные черты кожных и подкожных кровоизлияний у больных с ИТП являются: q полиморфность (наряду с разной величины экхимозами могут быть и петехиальные высыпания); q полихромность (различная окраска); q несимметричность расположения; q спонтанность возникновения и неадекватность их степени внешнего воздействия. Кровоизлияния на слизистых оболочках можно обнаружить на слизистой ротовой полости, миндалинах, на задней стенке глотки.
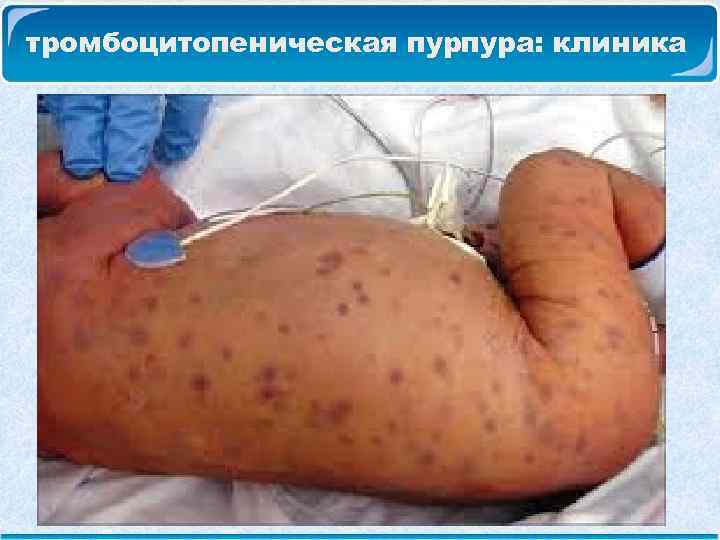
тромбоцитопеническая пурпура: клиника

тромбоцитопеническая пурпура: клиника Кровотечения – чаще из слизистых. Наиболее часто у детей наблюдаются из слизистой оболочки носа, кровотечения из десен. Реже наблюдаются кровотечения из ж. к. т. , гематурия. У девочек пубертатного периода возможны маточные кровотечения.

тромбоцитопеническая пурпура: клиника

тромбоцитопеническая пурпура: диагностика Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В общем анализе крови: q тромбоцитопения; q удлинение времени кровотечения; q эритроцитопения и снижение уровня Hb (постгеморрагическая анемия); q ретракция кровяного сгустка значительно снижена или вообще отсутствует (индекс ретракции у здорового ребенка составляет 0, 3 – 0, 5).

Коагулопатии: гемофилия Среди наследственных коагулопатий, протекающих с нарушением гемостаза, около 96% приходится на 2 заболевания: Гемофилия А – классическая гемофилия, обусловлена дефицитом фактора VIII (антигемофильный глобулин). Гемофилия В (болезнь Кристмаса) – связана с дефицитом фактора IX.

Гемофилия: причины q. Причиной гемофилии могут служить количественные и качественные изменения факторов свертывания крови. q Наследственность удается установить у 70 – 90% больных. q Кроме наследственной гемофилии, различают спонтанную форму, которая является следствием возникших мутаций у 10 – 30% больных гемофилией.

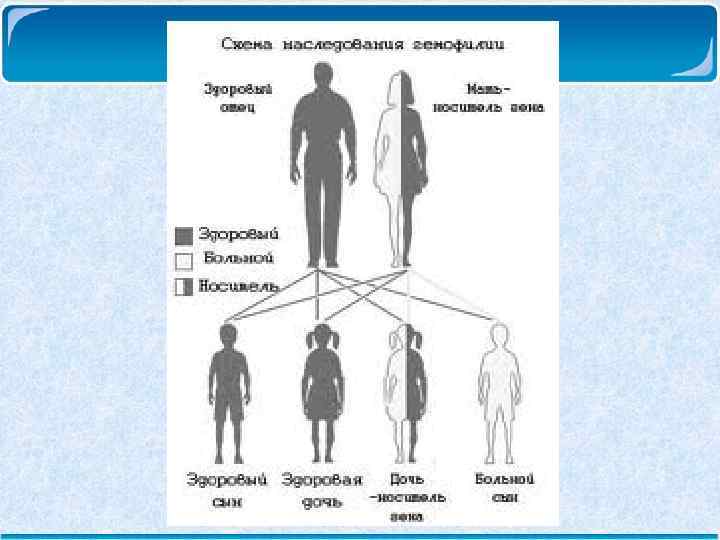
Гемофилия: причины Ген, регулирующий синтез факторов VIII и IX, локализуется в Х- хромосомах половых клеток. У женщин, носителей этого заболевания, вторая Х-хромосома нормальная, но активность VIII фактора у них снижена в среднем в 2 р. , и у них м. б. кровоточивость во время родов, при операциях, травмах.

Гемофилия: причины По правилам наследования гена, сцепленного с Х- хромосомой, все дочери отца, больного гемофилией – носители заболевания, а все сыновья здоровы. У сыновей, матери которых являются носителями заболевания, вероятность родиться больными составляет 50%.

Гемофилия: клиника Тяжесть геморрагических проявлений при гемофилии зависит от степени дефицита фактора в плазме. Условно выделяют: q крайне тяжелую форму – уровень VIII или IX фактора от 0 до 1%, q тяжелую форму – активность фактора от 1 до 2%, q форму средней тяжести – от 2 до 5%, ъ q легкая форма – уровень фактора от 5 до 12%.

Гемофилия: клиника Длительные, повторно возобновляющиеся, опасные для жизни кровотечения при травмах и операциях. Кожные кровотечения, вызываемые небольшими травмами, порезами, царапинами, могут длиться до 10 -15 дней и более и привести к большим кровопотерям. Кровотечениями из слизистых оболочек страдает 3/4 больных гемофилией. Наиболее часты кровотечения из носа и десен.
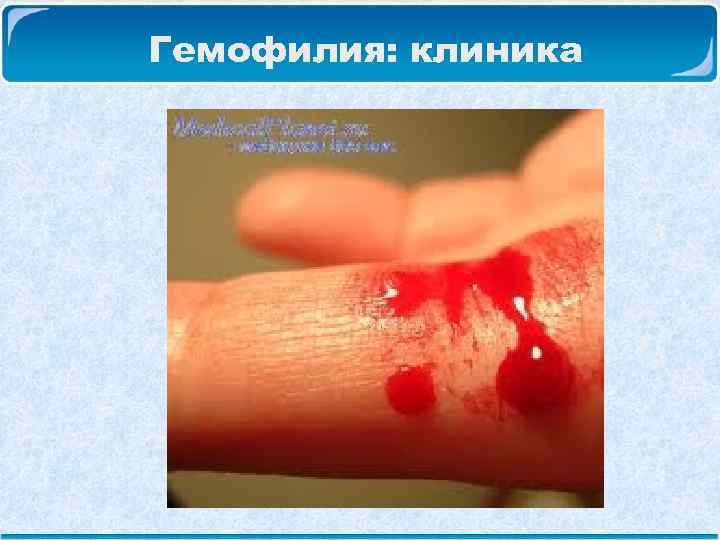
Гемофилия: клиника

Гемофилия: клиника Возникновение гематом – в мягкие ткани, межмышечные, во внутренние органы. Они могут достигать больших размеров, инфицироваться. Опасность гематом состоит и в том, что они давят на окружающие ткани и питающие их сосуды, вызывают их некротизирование, сдавливая нервные стволы, вызывают парезы, параличи, нарушение чувствительности, атрофию мышц.
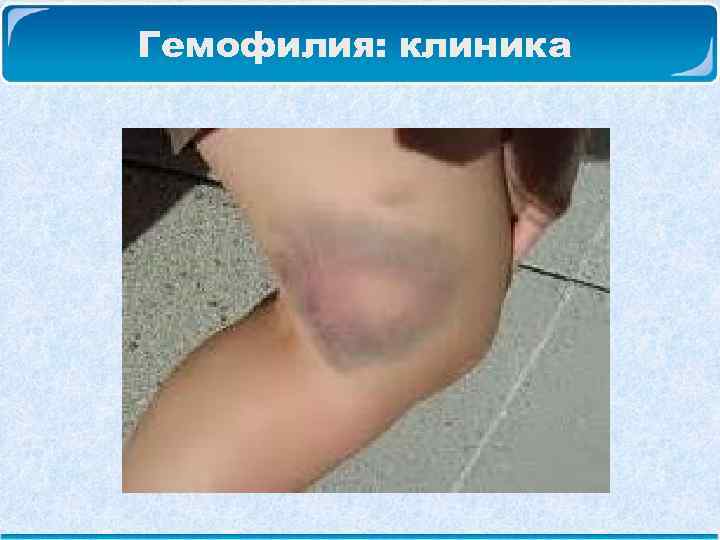
Гемофилия: клиника

Гемофилия: клиника Гемартрозы – кровоизлияния в суставы, чаще в коленные, локтевые, голеностопные. Возникают при незначительных травмах, сопровождаются острой болью, пораженный сустав увеличивается в объеме, кожа над ним горячая, движения болезненные. После перенесенного гемартроза развиваются контрактуры, что может стать причиной инвалидизации.
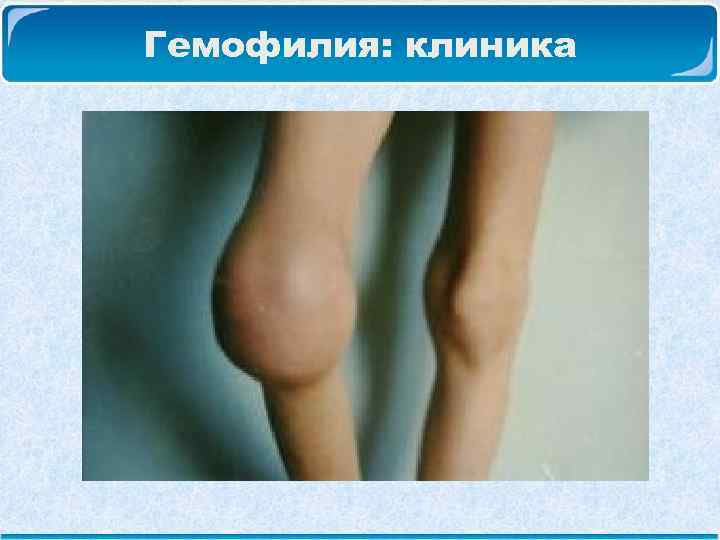
Гемофилия: клиника

Гемофилия: возрастные особенности q При рождении м. б. кефалогематомы, подкожные кровоизлияния, поздние кровотечения из пуповинного остатка и пупочной ранки. q В грудном возрасте прорезывание зубов обычно сопровождается десневыми кровотечениями. q Иногда болезнь выявляется при первой в/м прививке, которая может стать причиной развития большой межмышечной гематомы. q При развитии двигательных функций (встает, ходит и т. п. ) – возникновение гематом, гемартрозов.

Гемофилия: диагностика Диагностика проводится на основании генетического анамнеза, клинических и лабораторных данных: q Удлинение времени свертывания. q Постгеморрагическая анемия. q Определение уровня фактора VIII или IX в плазме.
болезни крови .ppt