ГСИ + ГБН.ppt
- Количество слайдов: 54

БОУ Омской области «Медицинский колледж» Лекция 1 Тема: Диагностика гнойновоспалительных заболеваний и гемолитической болезни новорожденного ПМ 01. Диагностическая деятельность МДК 01. Пропедевтика клинических дисциплин Раздел 10. Диагностика заболеваний детского возраста Тема 10. 1. Диагностика заболеваний периода новорожденности Преподаватель Кузнецова Т. М.

План: 1. ГВЗН - определение понятия, распространенность на современном этапе. 2. Этиология, эпидемиология, факторы риска по развитию ГВЗН. Классификация. 3. Клинические проявления ЛГВЗ: – омфалит; – пиодермия: везикулопустулез, псевдофурункулез; – флегмона новорожденных; – гнойный мастит; – гнойный конъюнктивит; – остеомиелит.

4. Небактериальные заболевания кожи у новорожденных: причины, клинические проявления потницы и опрелостей. 5. Гемолитическая болезнь новорожденных: – определение понятия; – распространенность; – причины и механизм развития; – клиническая картина: анемическая форма; желтушная форма; отечная форма. – прогноз; – диагностика.

Гнойно-воспалительные заболевания новорожденных (ГВЗН) – группа заболеваний, связанных с инфицированием плода в анте- и интранатальном периодах или заражением новорожденного в раннем неонатальном периоде.

Этиология ГВЗН - группа полиэтиологических заболеваний. Наиболее частые возбудители : • стафилококки (золотистый, эпидермальный); • условно-патогенная флора кишечника: кишечная палочка, протей, клебсиелла и др. ; • стрептококки; • синегнойная палочка.

Сроки инфицирования: А) Антенатально: • перенесенное острое инфекционное заболевание бактериальной этиологии во время беременности • наличие у беременной хронической экстрагенитальной патологии воспалительного характера • наличие у беременной хронических гинекологических заболеваний воспалительного характера

Сроки инфицирования: Б) Интранатально: • длительный безводный период (более 6 -8 часов); • нарушение асептики и антисептики ведения родов (например, нарушение санитарноэпидемиологического режима в родильном зале, «домашние» роды).

Сроки инфицирования В) Постнатально: Источники инфекции: • медицинский персонал (транзиторные носители); • мать (матери) — больные, носители; • больные новорожденные; • после выписки из р/д - члены семьи, контактирующие с ребенком (больные, носители). Пути передачи инфекции: • аэрогенный; • контактный.

Классификация А) Локализованные формы ГВЗ: 1. поражение пупочной ранки – омфалит 2. поражение кожи – пиодермия 3. поражение п/ж клетчатки: флегмона, абсцессы 4. железистые формы – гнойный мастит 5. поражение слизистых – гнойный конъюнктивит 6. поражение костной ткани – гнойный остеомиелит Б) Генерализованная форма – сепсис новорожденных

Омфалит – воспалительный процесс пупочной ранки и тканей вокруг нее. • Катаральный омфалит – процесс заживления пупочной ранки затягивается, необильные серозные или серозно-гнойные выделения, которые, скапливаясь в ранке и подсыхая, могут образовывать корочку. Общее состояние удовлетворительное, Т тела – N.
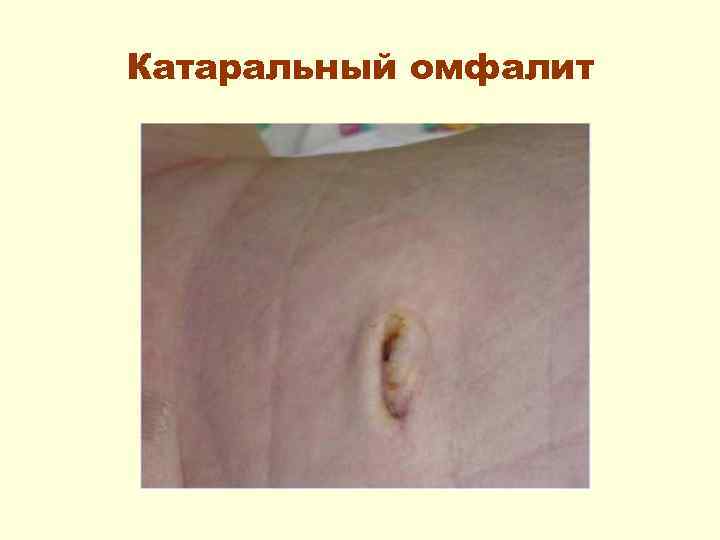
Катаральный омфалит

Гнойный омфалит Выделения из пупочной ранки обильные, гнойного характера, края ранки уплотнены, кожа вокруг гиперемирована.

Гнойный омфалит Нарушается общее состояние ребенка, появляются симптомы общей интоксикации: • повышение Т тела, • ребенок становится вялым или, наоборот, беспокойным, нарушается сон; • вяло сосет, вплоть до полного отказа от груди; • появляются срыгивания; • стул становится неустойчивым; • бледность кожи: • может быть увеличение печени.
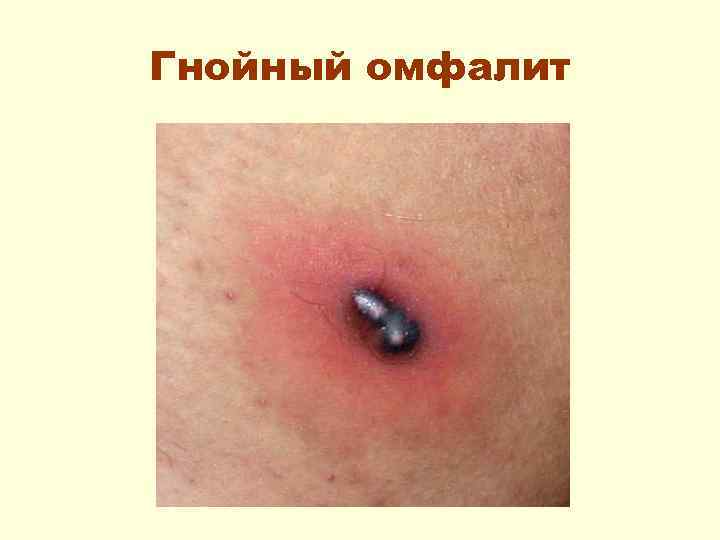
Гнойный омфалит

Некротический омфалит – воспалительный процесс выходит за пределы пупочной ранки на переднюю брюшную стенку, распространяясь как в ширину, так и в глубину. Живот вздут, передняя брюшная стенка отечна, гиперемирована, выражена венозная сеть. Резко выражены симптомы интоксикации.

Пиодермия 1. Везикулопустулез (в/п) – • появление на любых участка кожи единичных или множественных, мелких (с булавочную головку) везикул, которые превращаются в пустулы. Спустя 2 – 3 дня элементы вскрываются, покрываются корочкой, но после ее отпадения следа не остается. Параллельно может происходить подсыпание новых элементов. • Если элементы единичные – состояние не страдает, если множественные – появляются симптомы интоксикации.
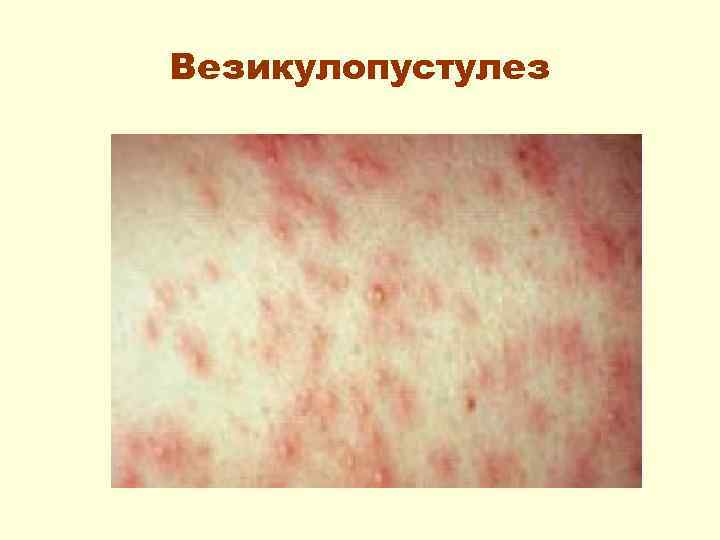
Везикулопустулез

Пиодермия 2. Псевдофурункулез (п/ф) – Воспалительный процесс развивается в выводных протоках потовых желез. На коже появляются плотные, гнойные инфильтраты размером от 0, 5 до 2 – 3 см в D, синюшнобагрового цвета. Через 1 – 2 дня в центре очага появляется флюктуация. При вскрытии гнойника выделяется густой гной. При заживлении остается рубец. Всегда интоксикация.
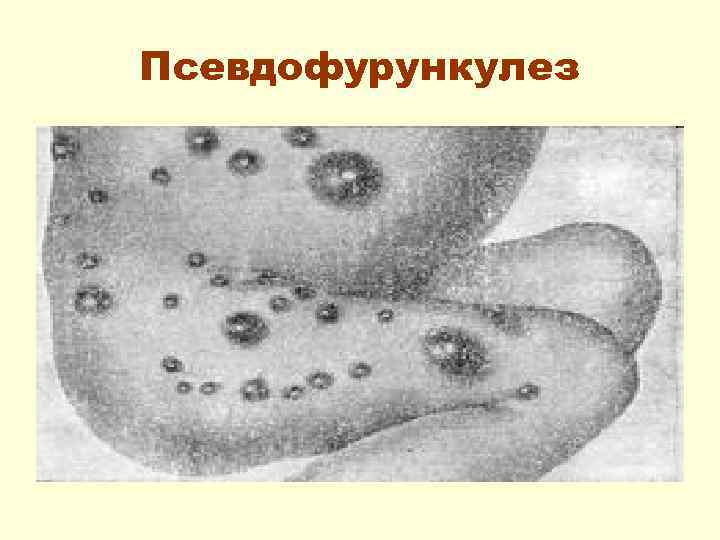
Псевдофурункулез

Флегмона новорожденных – поражение кожи и п/к клетчатки • Быстрое развитие обширных некрозов клетчатки с последующей отслойкой и отторжением кожи. Локализация: пояснично-крестцовая область, шея, грудь, конечности. • Начало острое, беспокойство, отказ от груди, повышение Т до 38, 0 - 39, 0 гр. , выражен токсикоз.

Флегмона новорожденных – • На коже появляется ограниченный участок гиперемии, через несколько часов он заметно увеличивается в размерах, отек, уплотнение. • На 2 -ые – 3 -и сутки в центре инфильтрата возникает флюктуация, образуются свищи, через которые выделяется гной. • С 5 -ого – 7 -ого дня – отторжение некротизированных участков с образованием обширной раны с подрытыми краями.

Гнойный мастит воспаление грудной железы • Возникает, как правило, на фоне явлений физиологического мастита вследствие инфицирования грудной железы. • Начало острое. Появляется беспокойство, повышается Т тела, появляются др. симптомы интоксикации.

Гнойный мастит • В области грудной железы гиперемия кожи, припухлость, кожа над пораженным участком приобретает багрово-синюшную окраску, в центре инфильтрации определяется флюктуация. Из выводных протоков и при вскрытии гнойника (хирургическом или самопроизвольном) выделяется гной.
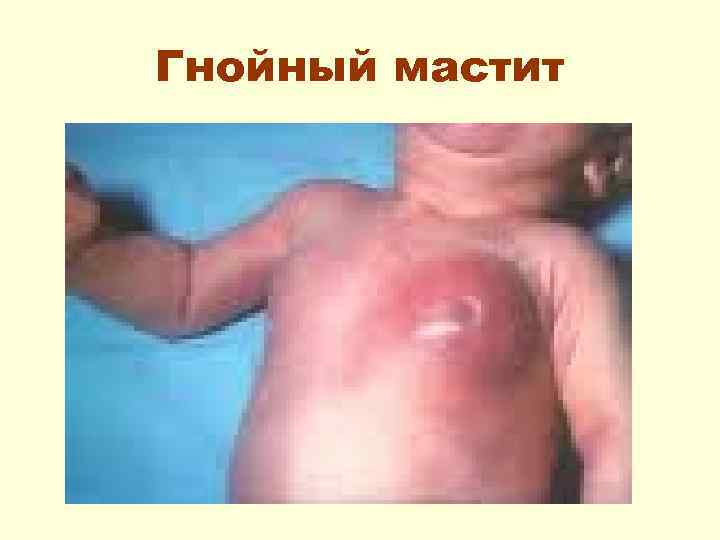
Гнойный мастит
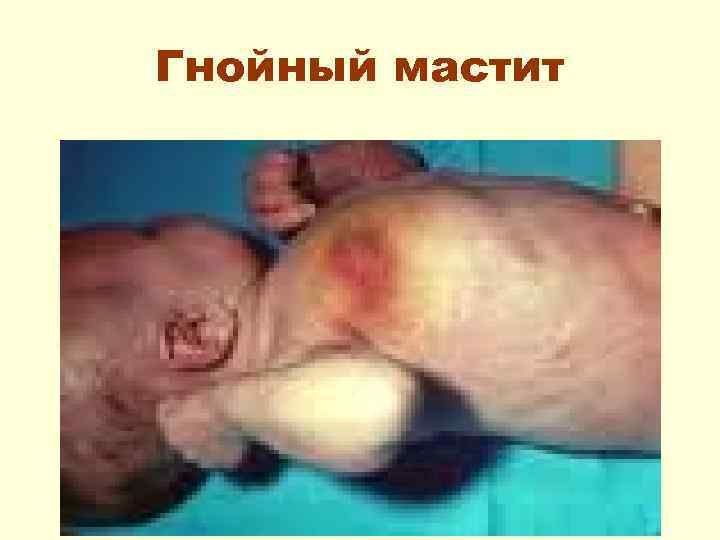
Гнойный мастит

Гнойный конъюнктивит – воспаление слизистой оболочки глаз • Характеризуется гиперемией и отечностью век, гнойными выделениями, чаще из обоих глаз, при общем удовлетворительном состоянии. • Может осложниться дакриоциститом – воспалением слезного мешочка.
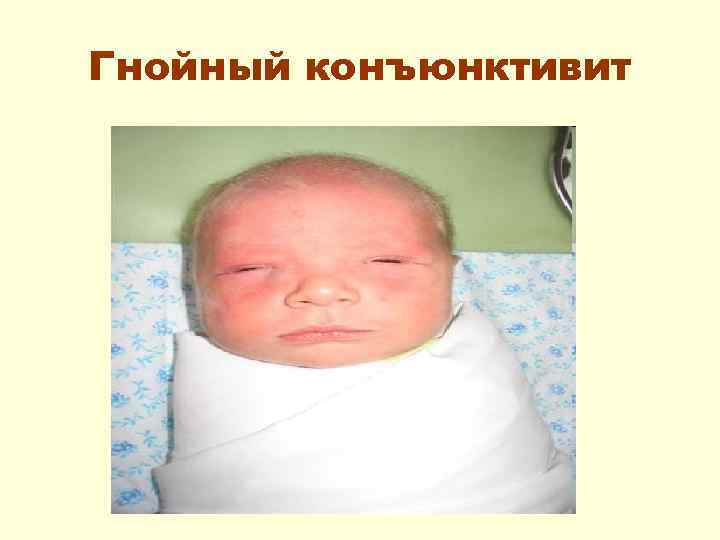
Гнойный конъюнктивит

Остеомиелит – поражение костей с воспалением костного мозга • Поражаются эпифизы трубчатых костей с последующим развитием гнойного артрита. • Чаще поражаются тазобедренный, плечевой, коленный и локтевой суставы. • Начало острое. Повышение Т тела, симптомы интоксикации. Из-за болезненности в пораженной конечности ребенок беспокоится, особенно при пеленании. Активные движения резко ограничены или отсутствуют, пассивные – резко болезненны.

Конечность принимает вынужденное положение. При поражении: ü тазобедренного сустава – нога согнута в тазобедренном и коленном суставах и ротирована (повернута) кнаружи; ü коленного сустава – нога согнута в тазобедренном и коленном суставах, но ротирована кнутри; ü плечевого сустава – рука свисает как плеть; ü локтевого сустава – рука согнута в локтевом суставе и приведена к туловищу.

Остеомиелит На 2 -ой день, пораженный сустав увеличивается в объеме, на 3 -и – 4 ые сутки появляется гиперемия кожи, на 5 -ый – 6 -ой день – кожа над суставом баллотирует, развивается гнойный артрит, на фоне которого могут появиться вывихи и подвывихи. Т. к. поражается ростковая зона, отдаленными последствиями могут быть укорочение или искривление конечности.

Небактериальные заболевания кожи у новорожденных и детей первых месяцев жизни Возникают при дефиците ухода за ребенком. К ним относятся: 1. потница; 2. опрелости.

Потница: является следствием усиленного потоотделения и возникает при перегревании ребенка: • высокая Т окружающей среды (лето, жаркое душное помещение, . . . ); • Несоответствие Т окружающей среды одежде (излишнее укутывание). Проявляется появлением на коже шеи, туловища, конечностей мелкоточечной сыпи ярко-розового цвета, которая проходит без следа.
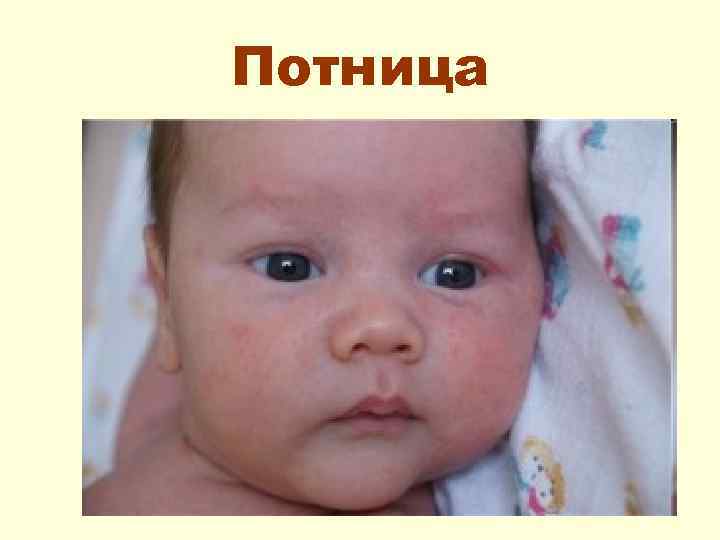
Потница

Опрелости: возникают в естественных складках кожи вследствие ее раздражения при нарушениях ухода за ребенком: н-р, долго лежит в мокрых пеленках, не подмывают после акта дефекации, в течение дня не обрабатывают естественные складки, используют белье с грубыми швами, синтетическую одежду, перегревают ребенка и т. д.

Клинически выделяют опрелости 3 -х степеней: • I степень – гиперемия без резких границ, переходящая в здоровую кожу; • II степень – гиперемия более яркая, нарушается целостность кожи в виде появления эрозий; • III степень – роговой слой эпидермиса мацерируется и отторгается с образованием эрозивной мокнущей поверхности с нечеткими очертаниями.

Опрелости I степени
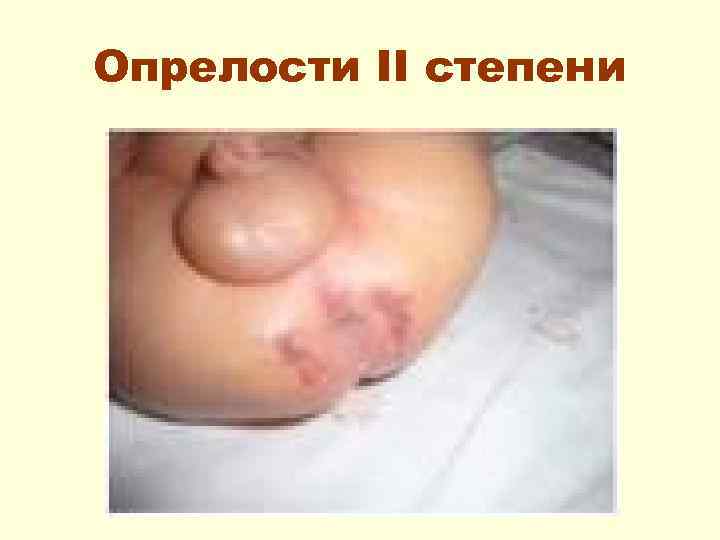
Опрелости II степени
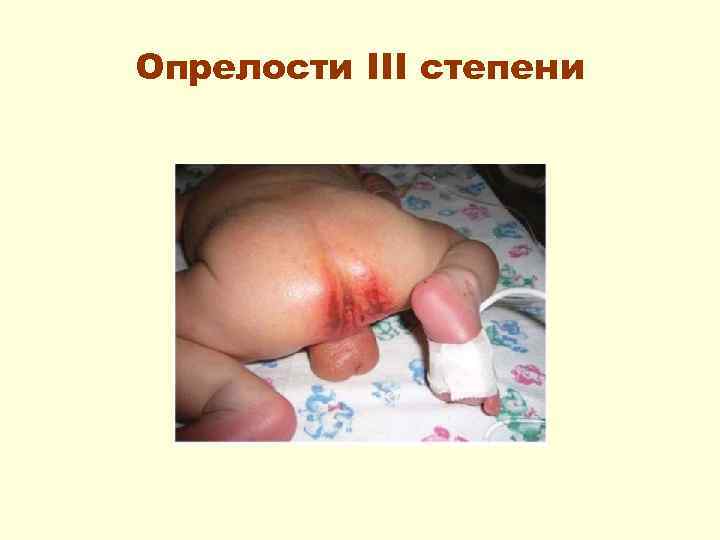
Опрелости III степени

Гемолитическая болезнь новорожденного (ГБН) Заболевание, в основе которого лежит гемолиз эритроцитов плода и новорожденного, вызванный несовместимостью крови матери и плода по эритроцитарным а/г Причина возникновения ГБН: несовместимость крови матери и плода • по Rh – фактору (92%); • по групповым (АВО) а/г (8%)

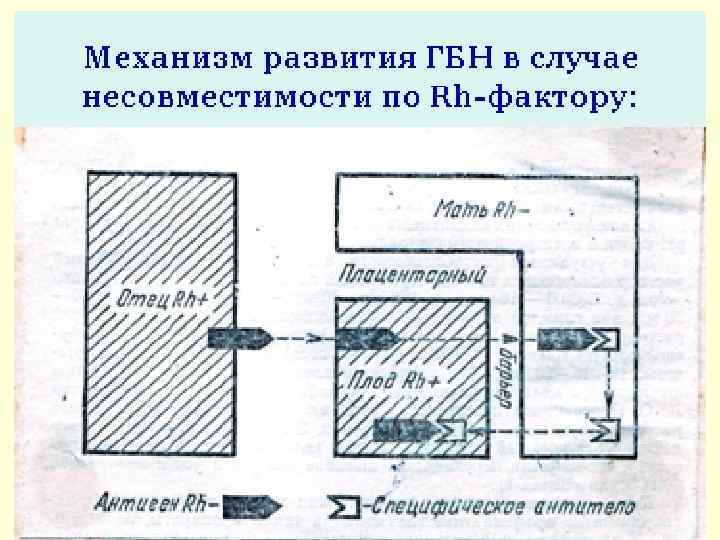
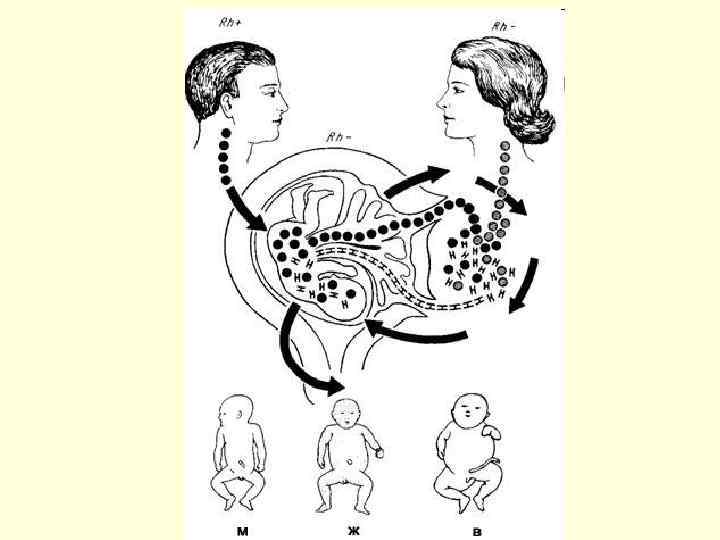
Механизм развития ГБН в случае несовместимости по Rh-фактору: • ГБН развивается, когда Rh(-) женщина беременна Rh(+) плодом (плод унаследовал Rh от отца, т. е. отец – Rh(+) • При прохождении Э плода, содержащих Rh через сосуды плаценты в организм матери, у нее начинают вырабатываться а/т, так как Rh является для матери а/г. • А/т в обратном направлении поступают в организм ребенка. • В э. ребенка происходит реакция «а/г + а/т» , результатом которой является гемолиз (гибель, разрушение) Э. Количество э в крови плода (ребенка) уменьшается, развивается анемия.

Механизм развития ГБН в случае несовместимости по Rh-фактору: • При разрушении Э образуется билирубин (непрямой, токсичный), который поступает в кровь, а затем в печень. Печень новорожденного функционально незрела и не может перевести этот билирубин в нетоксичную форму, билирубин накапливается в крови, поступает в кожу, развивается желтуха, сопровождающаяся интоксикацией.

• В норме уровень билирубина в крови у новорожденных = 17 – 68 ммоль/л • При уровне билирубина 85 – 90 ммоль/л – появляется субиктеричность, более 100 ммоль/л – видимая желтуха, 170 – 200 ммоль/л – выраженная желтуха

более 340 ммоль/л (пороговый уровень) приводит к Накопление билирубина проникновению его через ГЭБ в мозг и развитию ядерной желтухи

Клиника По степени тяжести различают три клинические формы ГБН: • анемическая (легкая) форма – 10% случаев, • желтушная (средней тяжести) форма – 88% случаев, • отечная (тяжелая) форма – 2% случаев.

Анемическая форма • Является результатом непродолжительного воздействия а/т в небольшой дозе на достаточно зрелый плод. • Основным клиническим симптомом бывает анемия различной степени, которая достигает максимума на 2 ой неделе после рождения. • Степень увеличения печени и селезенки зависит от выраженности анемии.

Желтушная форма • Основные симптомы: ранняя желтуха, анемия, гепатолиенальный синдром. • Желтуха появляется сразу после рождения или в первые часы жизни, интенсивно прогрессирует. • Нарастает интоксикация: дети становятся вялыми, сонливыми, угнетаются физиологические рефлексы. • Увеличиваются размеры печени и селезенки.

Гемолитическая болезнь новорожденных: желтушная форма

Гемолитическая болезнь новорожденных: желтушная форма

Желтушная форма На 3 -и – 4 -ые сутки при достижении уровня билирубина критических цифр (более 340 ммоль/л) появляются симптомы ядерной желтухи: состояние ухудшается, арефлексия, мышечная гипотония, судороги, ригидность затылочных мышц, пронзительный «мозговой» крик, гипотония сменяется на разгибательный гипертонус, нистагм, симптом «заходящего солнца» , дыхательные расстройства.

Отечная форма • Отягощенный акушерский анамнез у матери: рождение в семье предыдущих детей с ГБН, мертворождения, повторные аборты. • При раннем иммунологическом конфликте может произойти выкидыш. • Если беременность заканчивается родами, ребенок рождается мертвым или в крайне тяжелом состоянии: отек всех тканей новорожденного с наличием жидкости в полостях. Кожа резко бледной окраски, лоснится; печень и селезенка увеличены, живот большой. Ребенок вялый, рефлексы угнетены, сердечно-легочная недостаточность.

Течение и прогноз ГБН • при анемической форме благоприятный, может отмечаться повышенная инфекционная заболеваемость на 1 -ом году жизни. • прогноз для жизни при желтушной форме болезни благоприятный. Но у 5 – 30% детей может развиться задержка н. п. р. , астенический синдром, неврозы и др. отклонения в нервно-психическом статусе. Отмечается высокая инфекционная заболеваемость в первые годы жизни. • при отечной форме прогноз всегда неблагоприятный.

Диагностика: • у беременных женщин с Rh (-) кровью определяют: 1. титр а/т в крови (не менее 3 -х раз) 2. уровень билирубина в околоплодных водах, взятых при сроке 30 – 32 нед. беременности • у новорожденных: 1. уровень билирубина в крови в динамике (почасовой прирост) 2. ОАК – уровень Hb и кол-во Э
ГСИ + ГБН.ppt