Острый панкреатит.ppt
- Количество слайдов: 28

Больница скорой медицинской помощи г. Уфа Отделение гнойной хирургии ОСТРЫЙ ПАНКРЕАТИТ (протоколы, лечение, диагностика) Мехдиев Д. И. , Ахмеров Р. Р. , Багаутдинов Ф. З. , Гареев Р. Н. 2014 г

ОСТРЫЙ ПАНКРЕАТИТ – острое хирургическое заболевание поджелудочной железы, в основе которого лежит первичный отек или асептический некроз паренхимы железы, с возможным развитием инфицирования железы и забрюшинной клетчатки.

ЭТИОЛОГИЧЕСКИЕ ФОРМЫ ОСТРОГО ПАНКРЕАТИТА 1. Острый алиментарный и алкогольный панкреатит – 55%. 2. Острый билиарный панкреатит 35%. 3. Острый травматический панкреатит 2 – 4 %. 4. Другие этиологические формы причины 6 – 8%.
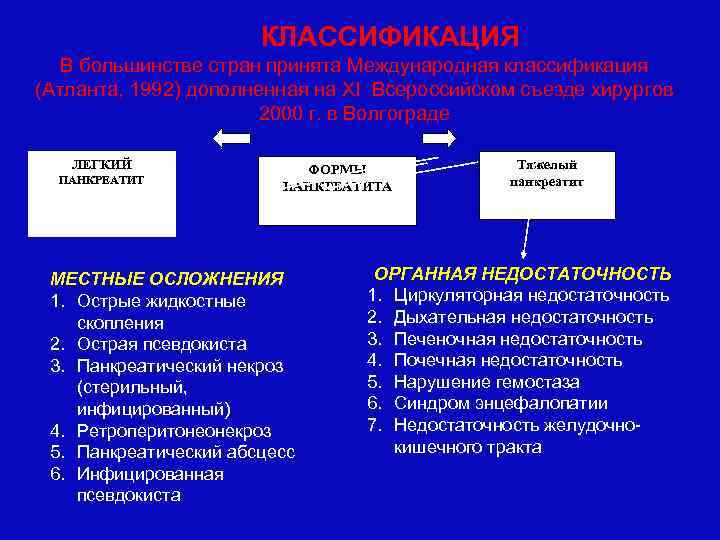
КЛАССИФИКАЦИЯ В большинстве стран принята Международная классификация (Атланта, 1992) дополненная на ХI Всероссийском съезде хирургов 2000 г. в Волгограде ЛЕГКИЙ ПАНКРЕАТИТ ФОРМЫ ПАНКРЕАТИТА МЕСТНЫЕ ОСЛОЖНЕНИЯ 1. Острые жидкостные скопления 2. Острая псевдокиста 3. Панкреатический некроз (стерильный, инфицированный) 4. Ретроперитонеонекроз 5. Панкреатический абсцесс 6. Инфицированная псевдокиста Тяжелый панкреатит ОРГАННАЯ НЕДОСТАТОЧНОСТЬ 1. Циркуляторная недостаточность 2. Дыхательная недостаточность 3. Печеночная недостаточность 4. Почечная недостаточность 5. Нарушение гемостаза 6. Синдром энцефалопатии 7. Недостаточность желудочнокишечного тракта

ПАТОГЕНЕЗ ведущая роль в патогенезе токсемии при остром панкреатите принадлежит ферментам поджелудочной железы: трипсин, липаза, фосфолипаза – А 2, лизосомным ферментам, которые вызывают окислительный стресс, липидный дистресс-синдром, тромбоз капилляров, гипоксию, ацидоз, гиперметаболизм, повреждение мембран клеток и эндотелия.

СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ ПО СТЕПЕНИ ТЯЖЕСТИ Острый панкреатит лёгкой степени. Наиболее часто встречаемая клиническая форма ОП - 85%. Летальность минимальная (0, 5%) и встречается у больных, имеющих тяжёлую сопутствующую патологию. Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит) Острый панкреатит средней степени. Частота встречаемости 10%, летальность - 10 -15%. Характеризуется наличием либо одного из местных проявлений заболевания (перипанкреатический инфильтрат, киста, абсцесс), или/и развитием общих проявлений в виде транзиторной органной недостаточности (не боле 48 часов). Острый панкреатит тяжёлой степени. Частота встречаемости 5%, летальность - 50 -60%. Характеризуется наличием либо инфицированного панкреонекроза, или/и развитием персистирующей органной недостаточности (более 48 часов).

ОСТРЫЙ ДЕСТРУКТИВНЫЙ ПАНКРЕАТИТ ИМЕЕТ ФАЗОВОЕ ТЕЧЕНИЕ С ДВУМЯ ПИКАМИ ЛЕТАЛЬНОСТИ 1 -я фаза – фаза токсемии, обусловлена формированием ССВО в течение 7 -14 дней от начала заболевания, как результат аутолиза и некробиоза ПЖ и забрюшинной клетчатки. В эту фазу заболевания тяжесть состояния больных обусловлена панкреатогенной токсемией, которая может привести к панкреатогенному шоку и ранней ПОН. 2 -я фаза – поздняя, фаза секвестрации начинается с 3 -й недели и из-за прогрессирования деструкции железы и парапанкреатической клетчатки может длиться до нескольких месяцев.

ПРИЧИНЫ СМЕРТИ ОТ ОСТРОГО ПАНКРЕАТИТА В I И II ФАЗАХ Поздние (после 14 – 21 сут) Ранние (до 14 сут) 1. Ферментативный шок 2. Почечно-печеночная недостаточность 3. Сердечно-сосудистая недостаточность 4. Тромбоэмболия легочной артерии 5. Респираторный дистресс-синдром 1. Гнойно-некротический парапанкреатит 2. Абсцесс сальниковой сумки 3. Гнойный разлитой перитонит 4. Поддиафрагмальные и подпеченочные абсцессы 5. Сепсис 6. Некрозы и свищи полых органов 7. Аррозии крупных сосудов и кровотечения

ДИАГНОСТИКА ПРИ ДИАГНОСТИКЕ ОСТРОГО ПАНКРЕАТИТА НА ПЕРВОМ ЭТАПЕ В СТАЦИОНАРЕ УЧИТЫВАЮТСЯ: Клинико-анамнестические данные Лабораторные показатели: а) общий анализ крови и мочи, коагулограмма б) амилаза крови Сонографические симптомы (УЗИ брюшной полости) а) увеличение размеров поджелудочной железы б) снижение эхогенности в) нечеткость и неровность контуров г) наличие свободной жидкости в брюшной полости и сальниковой сумке В трудных случаях для дифференциальной диагностики выполняется КТ с болюсным усилением.

ОСНОВАНИЕМ ДЛЯ УСТАНОВЛЕНИЯ ДИАГНОЗА ОСТРЫЙ ПАНКРЕАТИТ ЯВЛЯЮТСЯ • анамнестические (наличие патологии желчных путей, прием алкоголя и нарушение диеты) • клинические данные (триада Мондора: боль, рвота и метеоризм). Боль сильная, постоянная с частой иррадиацией в поясничную область, нередко опоясывающего характера. В тяжелых случаях отмечается интоксикация, цианоз, или мраморность кожных покровов, особенно на боковых стенках живота и в области пупка. Рвота обычно многократная, не приносящая облегчения. Пальпация живота болезненная и брюшная стенка ригидна.

Показаниями для ранней КТ и ангио – МСКТ (МРТ) являются 1. Неясность диагноза и дифференциальная диагностика с другими заболеваниями; 2. Необходимость диагностики панкреонекроза, его конфигурации прогрессировании прогностических признаков ОП тяжелой степени; 3. Отсутствие эффекта от консервативного лечения. Оптимальными сроками выполнения КТ с болюсным усилением, ангио – МСКТ (МРТ) для диагностики панкреонекроза являются 4 -14 сутки заболевания и целесообразно повторно выполнять накануне инвазивного вмешательства. Последующие исследования необходимо выполнять при прогрессировании заболевания или при отсутствии эффекта от лечения.

I ПРОТОКОЛ ЛЕЧЕНИЯ ЛЕГКОЙ СТЕПЕНИ 1. Экстренная госпитализация 2. Введение спазмолитиков, анальгетиков, 3. Зондирование желудка 4. Местная гипотермия 5. Голод 6. Инфузионная терапия в объеме 40 -50 мл на 1 кг массы тела. 7. Эвакуация жидкости и промывание сальниковой сумки и брюшной полости при лапароскопии

II ПРОТОКОЛ ЛЕЧЕНИЯ ПРИ СРЕДНЕЙ ТЯЖЕСТИ ОСНОВНОЙ ВИД – ИНТЕНСИВНАЯ КОНСЕРВАТИВНАЯ ТЕРАПИЯ. ПРИ СРЕДНЕТЯЖЕЛОЙ СТЕПЕНИ К ТЕРАПИИ ЛЕГКОЙ СТЕПЕНИ (ПРОТОКОЛ I) НЕОБХОДИМО ДОПОЛНИТЬ 1. Госпитализация в отделение реанимации интенсивной терапии. 2. Ингибиторы ферментов, антиферментная терапия в течение 5 суток. 3. Антисекреторная терапия – ингибирование секреции поджелудочной железы в течение трех суток. 4. Активная реологическая терапия. 5. Антиоксидантная и антигипоксантная терапия 6. ЭГДС – назоэнтеральное зондирование для проведения кишечного лаважа и быстрого разрешения пареза кишечника по показаниям. 7. Эпидуральная блокада – для стимуляции моторики ЖКТ по показаниям. (динамическая кишечная непроходимось) 8. При ферментативном перитоните и оментобурсите – лапароскопическая санация, промывание и дренирование. При невозможности лапароскопической санации допустимо выполнение чрескожного дренирования жидкостных скоплений под УЗ – наведением или лапароцентеза.

III ПРОТОКОЛ ПРИ ТЯЖЕЛОЙ СТЕПЕНИ ОП К ПРОТОКОЛУ I И II ПРИБАВЛЯЮТСЯ: 1. Экстакорпоральные методы детоксикации 2. Антибиотики (цефалоспорины 3 -4 поколений, фторхинолоны) 3. Ингибиторы протонной помпы для профилактики стресс-повреждений слизистых верхних отделов ЖКТ 4. При билиарном панкреатите и билиарной гипертензии вызванной вклиненным камнем, срочная – ЭПСТ, удаление вклинившегося камня из БДС. 5. При неэффективности проводимой антибактериальной терапии назначаются карбапенемы.

ЗАДАЧИ ЛАПАРОСКОПИИ 1. Диагностические: а)подтверждение диагноза острого панкреатита к признакам ОП относятся: наличие отёка корня брыжейки поперечной ободочной кишки; наличие выпота с высокой активностью амилазы, наличие стеатонекрозов; геморрагический характер ферментативного выпота, обширное геморрагическое пропитывание забрюшинной клетчатки 2. Лечебные задачи: а) удаление перитонеального экссудата и дренирование брюшной полости; б) наложение лапароскопической холецистостомии или холецистэктомия при деструкции желчного пузыря.

ПРИ ДИНАМИЧЕСКОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ И ВНУТРИБРЮШНОЙ ГИПЕРТЕНЗИИ 1. Эпидуральная блокада Th 7 -9 (ропивокаин 0, 2%, 6 -10 мл/ч постоянно). 2. Химическая стимуляция ЖКТ. 3. Назоэнтеральное введение зонда за связку Трейца при ЭГДС для кишечного лаважа или назогастральное зондирование. 4. Коррекция внутрибрюшной гипертензии. 5. Ранняя нутриционная поддержка – энтеральное питание через зонд питательными смесями через 2 -3 суток после кишечного лаважа и после восстановления перистальтики. 6. 6. Энтеросорбция при эндотоксикозе 7. 7. Очистительная и гипертоническая клизмы 1 -2 р/с. 8. 8. Физиотерапевтические процедуры(магнитотерапия)

Нутриционная поддержка показана в случаях -наличия при поступлении недостаточности питания или риска ее развития - невозможности восстановить адекватное питание через рот в течение 5 -7 дней. - При тяжелом течении острого панкреатита (при поступлении по шкале АРАСНЕ II >9 баллов, наличии не менее 3 критериев Рэнсона)

Пациентам со среднетяжелым и панкреатитом тяжелым острым следует установить назо-энтеральный расстоянии 40 см или более от связки Трейтца энтерального лаважа и начать зонд на проведение и затем питания сразу после восполнения дефицита жидкости. При таком положении стимулирует зонда энтеральное питание экзокринную секрецию поджелудочной железы не

Раннее начало проведения энтерального лаважа и питания (в течение первых 24 -48 ч с момента поступления) при тяжелом остром панкреатите способствует снижению выраженности стрессовой реакции, системной воспалительной реакции, катаболизма, угнетения моторики желудочно-кишечного тракта и улучшению исходов

ПРОГНОЗ И ИСХОДЫ В конце второй и третьей недели заболевания у подавляющего большинства пациентов наблюдается один из возможных исходов панкреонекроза: 1) при мелкоочаговых формах рассасывание инфильтрата, при котором наблюдается редукция местных и системных проявления ССВО; 2) при крупноочаговых формах асептическая секвестрация с формированием кисты или кист. 3) при крупноочаговых и распространенных формах - в очаге панкреатогенной деструкции отмечаются большие зоны инфильтрации и множественные очаги жидкостных скоплений без видимых четких границ и размеров. Сохраняются местная симптоматика (больших размеров инфильтрат), а проявления ССВО проявляются в максимальной форме.

ПРОГНОЗ И ИСХОДЫ: В конце второй и третьей недели заболевания у подавляющего большинства пациентов наблюдается один из возможных исходов панкреонекроза: 1) при мелкоочаговых формах рассасывание инфильтрата, при котором наблюдается редукция местных и системных проявления ССВО; 2) при крупноочаговых формах асептическая секвестрация с формированием кисты или кист. 3) при крупноочаговых и распространенных формах - в очаге панкреатогенной деструкции отмечаются большие зоны инфильтрации и множественные очаги жидкостных скоплений без видимых четких границ и размеров. Сохраняются местная симптоматика (больших размеров инфильтрат), а проявления ССВО проявляются в максимальной форме.

IV Протокол лечения гнойных осложнений острого панкреатита 1. При гнойных осложнениях ОДП показано хирургическое вмешательство, целью которого является санация поражённой забрюшинной клетчатки. Вмешательство включает раскрытие, санацию и дренирование поражённой забрюшинной клетчатки. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной 2. При решении вопроса о первичном дренировании абсцесса поджелудочной железы или инфицированного панкреонекроза следует отдавать предпочтение миниинвазивным вмешательствам. Внебрюшинные доступы являются предпочтительными для дренирования. Оптимальными сроками выполнения первой санационной лапаротомии с некрсеквестрэктомией являются 4 -5 недели заболевания. При невозможнсти купировать с помощью миниинвазивных вмешательств, необходимо выполнять лапаротомию с некрсеквестрэктомией. 3. После операции у части больных формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2 -4 месяца. Стойкий панкреатический свищ, не закрывающийся более чем за 6 месяцев подлежит оперативному лечению в плановом порядке.

Клинический материал составили 74 больных за период 2012 -2014 годы находившихся на лечении в БСМП г. Уфы. Распределение по возрасту – от 28 до 88 лет, средний возраст 46, 7 года. Трудоспособного возраста 59 больных (79, 7%). Распределение по полу: мужчин 68, 6(%), женщин 31, 4(%).
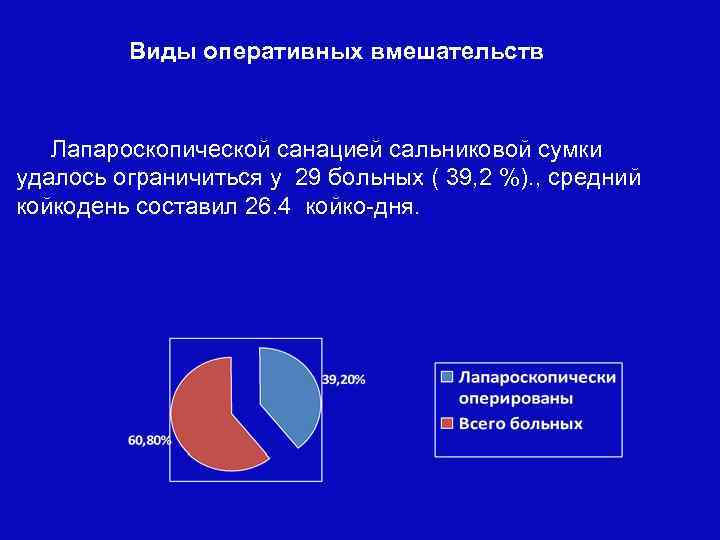
Виды оперативных вмешательств Лапароскопической санацией сальниковой сумки удалось ограничиться у 29 больных ( 39, 2 %). , средний койкодень составил 26. 4 койко-дня.
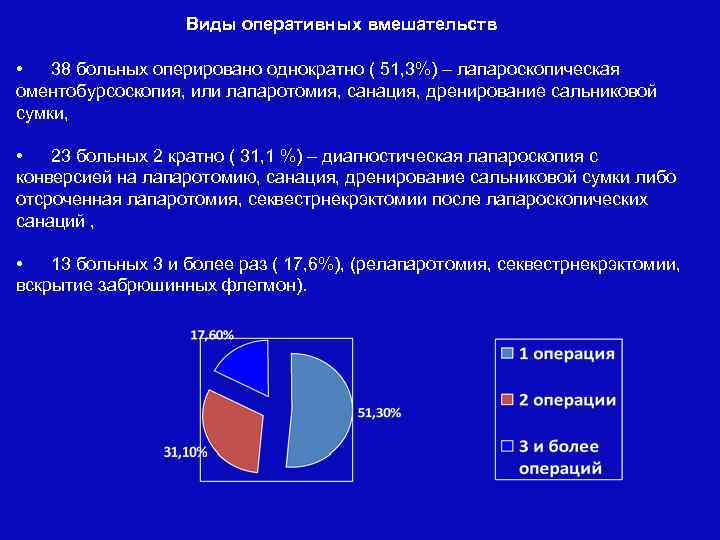
Виды оперативных вмешательств • 38 больных оперировано однократно ( 51, 3%) – лапароскопическая оментобурсоскопия, или лапаротомия, санация, дренирование сальниковой сумки, • 23 больных 2 кратно ( 31, 1 %) – диагностическая лапароскопия с конверсией на лапаротомию, санация, дренирование сальниковой сумки либо отсроченная лапаротомия, секвестрнекрэктомии после лапароскопических санаций , • 13 больных 3 и более раз ( 17, 6%), (релапаротомия, секвестрнекрэктомии, вскрытие забрюшинных флегмон).
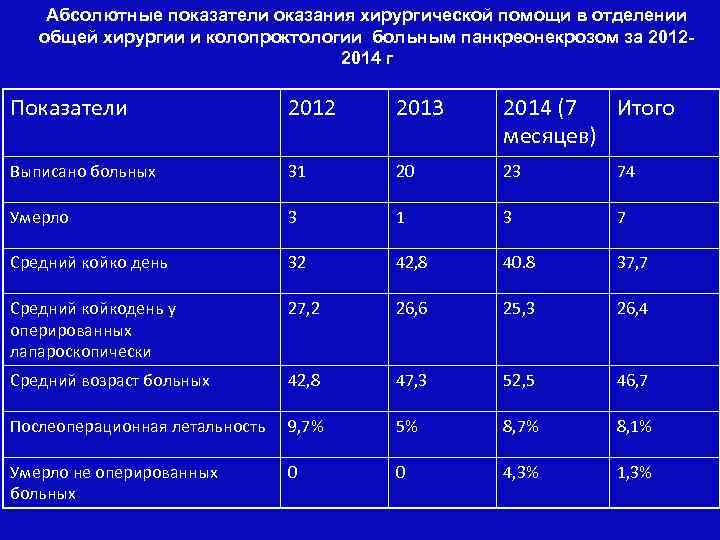
Абсолютные показатели оказания хирургической помощи в отделении общей хирургии и колопроктологии больным панкреонекрозом за 20122014 г Показатели 2012 2013 2014 (7 Итого месяцев) Выписано больных 31 20 23 74 Умерло 3 1 3 7 Средний койко день 32 42, 8 40. 8 37, 7 Средний койкодень у оперированных лапароскопически 27, 2 26, 6 25, 3 26, 4 Средний возраст больных 42, 8 47, 3 52, 5 46, 7 Послеоперационная летальность 9, 7% 5% 8, 7% 8, 1% Умерло не оперированных больных 0 0 4, 3% 1, 3%
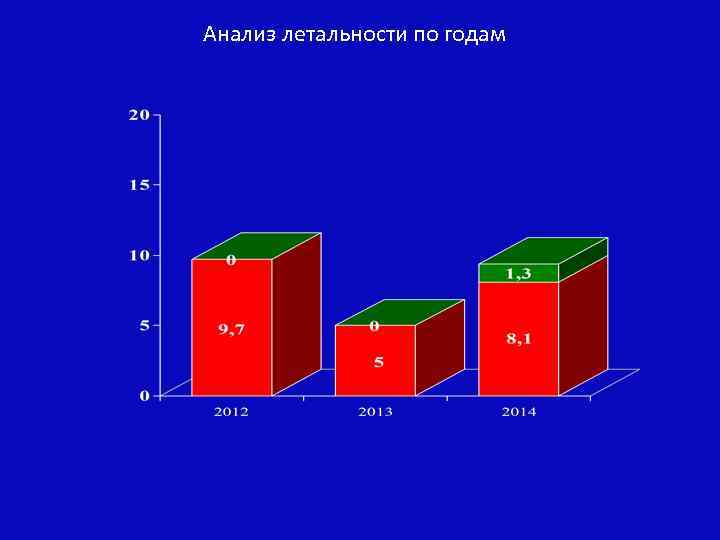
Анализ летальности по годам

Острый панкреатит.ppt