Боль в спине и ногах.ppt
- Количество слайдов: 138
Боли в спине и ногах Кафедра неврологии, нейрохирургии и наркологии ФПКВ Руина Екатерина Андреевна
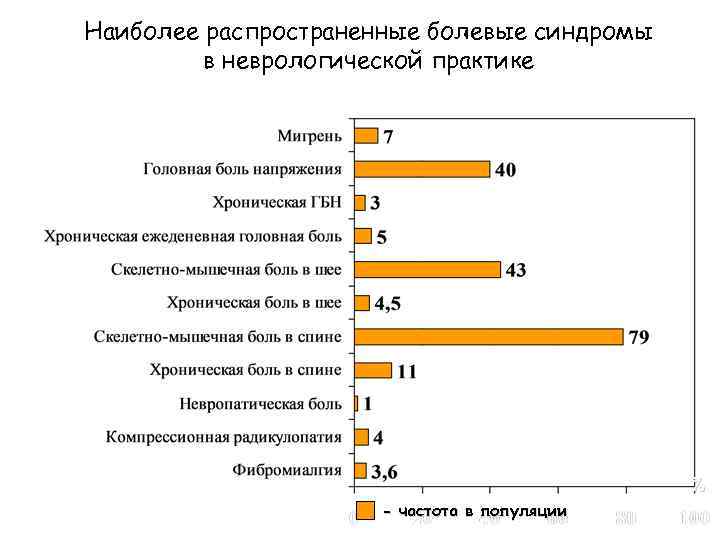
Наиболее распространенные болевые синдромы в неврологической практике % - частота в популяции

Определения • Боль в пояснично-крестцовой области – боль, локализующаяся ниже края реберной дуги и выше ягодичной складки с или без иррадиации в ногу (боль внизу спины - люмбалгия M 54. 5, люмбаго с ишиасом люмбоишиалгия M 54. 4) • Острая боль в пояснично-крестцовой области – боль, длящаяся менее 6 нед, подострая – 6 – 12 нед, хроническая - более 12 недель • «Неспецифическая» боль в пояснично-крестцовой области – боль не связанная с известной специфической патологией (инфекционное, опухолевое, травматическое, воспалительное поражение позвоночника, перелом при остеопорозе, компрессия отдельных корешков (M 51. 1) или конского хвоста)

Факторы хронизации острой боли в спине Предрасполагающие факторы (M. Koleck, 2006): • мужской пол • избыточный вес • предшествующие эпизоды боли в спине, травма в течение ближайшего года • ограничение физической активности • психосоциальные факторы (большое количество детей, низкие доходы, низкий уровень образования, личностная тревога, депрессия, неудовлетворенность работой) ? ? ? Генетическая предрасположенность: • возможная связь с полиморфизмом гена ИЛ-1 • связь в отдельных популяциях с геном COL 1 A 1 • семейная предрасположенность к развитию радикулопатии
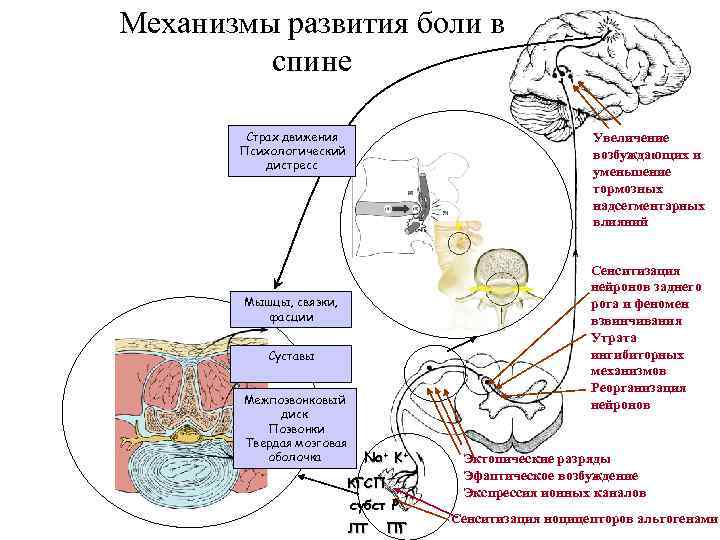
Механизмы развития боли в спине Страх движения Психологический дистресс Увеличение возбуждающих и уменьшение тормозных надсегментарных влияний Сенситизация нейронов заднего рога и феномен взвинчивания Утрата ингибиторных механизмов Реорганизация нейронов Мышцы, связки, фасции Суставы Межпозвонковый диск Позвонки Твердая мозговая оболочка Na+ K+ КГСП субст Р ЛТ ПГ Эктопические разряды Эфаптическое возбуждение Экспрессия ионных каналов Сенситизация ноцицепторов альгогенами
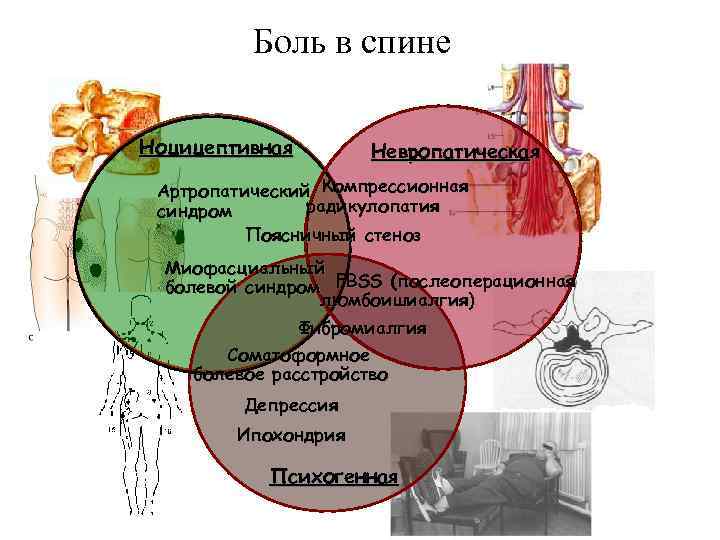
Боль в спине Ноцицептивная Невропатическая Артропатический Компрессионная радикулопатия синдром Поясничный стеноз Миофасциальный болевой синдром FBSS (послеоперационная люмбоишиалгия) Фибромиалгия Соматоформное болевое расстройство Депрессия Ипохондрия Психогенная

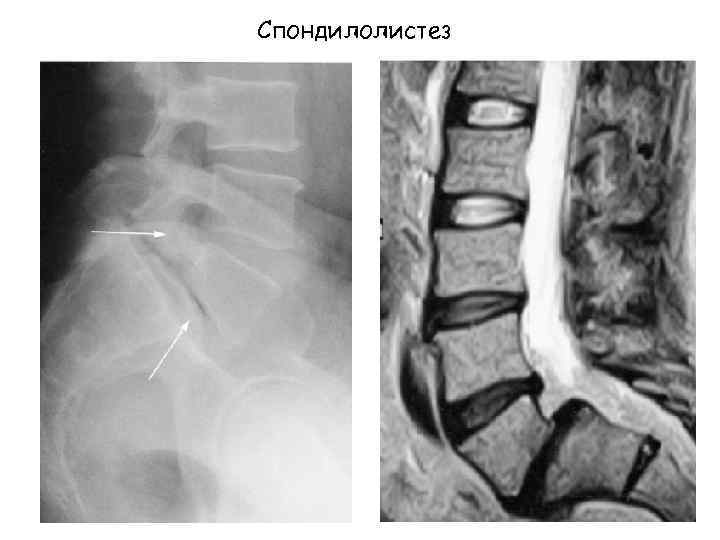
Основные причины острой боли поясничнокрестцовой локализации Ø «Вертеброгенные» - 98%: Ø «Невертеброгенные» - 2% ü Компрессионная радикулопатия - 4% ü Заболевания органов таза (простатит, эндометриоз и др. ) ü Поясничный стеноз – 3% ü Заболевания органов забрюшинного пространства ü Компрессионные переломы при остеопорозе – 4% (аневризма аорты, нефролитиаз, пиелонефрит и др. ) üСпондилолистез – 2% ü Заболевания органов брюшной полости (панкреатит, холецистит, ü «Миогенная» боль - > 70% язвенная болезнь 12 -перстной кишки) ü «Фасеточный» синдром – 10% ü «Серьезные» заболевания позвоночника – 1% § Опухоли – 0, 7% § Воспалительные поражения – 0, 3% § Инфекционное поражение – 0, 01 %
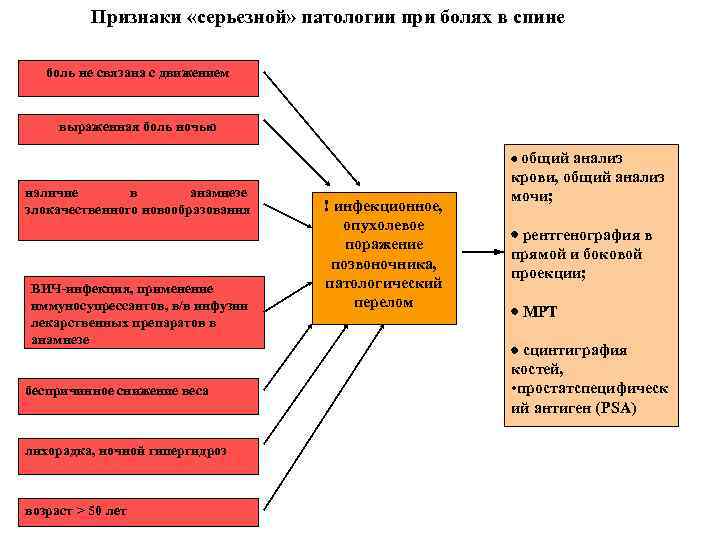
Признаки «серьезной» патологии при болях в спине боль не связана с движением выраженная боль ночью · общий анализ наличие в анамнезе злокачественного новообразования ВИЧ-инфекция, применение иммуносупрессантов, в/в инфузии лекарственных препаратов в анамнезе беспричинное снижение веса лихорадка, ночной гипергидроз возраст > 50 лет ! инфекционное, опухолевое поражение позвоночника, патологический перелом крови, общий анализ мочи; · рентгенография в прямой и боковой проекции; · МРТ · сцинтиграфия костей, • простатспецифическ ий антиген (PSA)
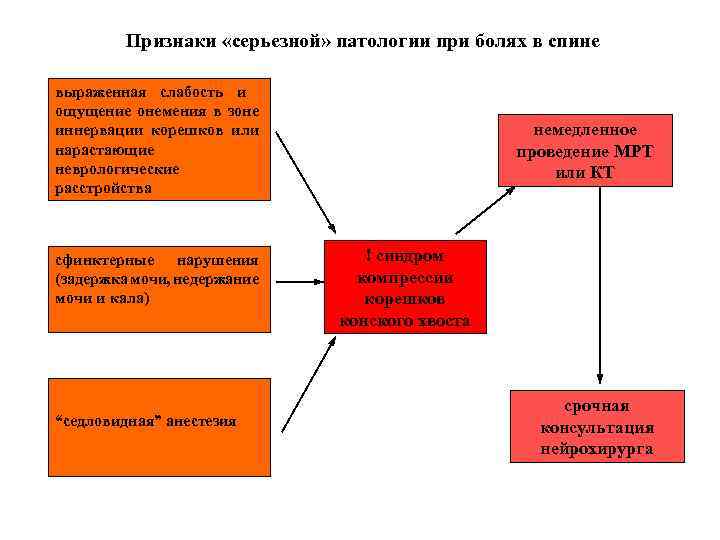
Признаки «серьезной» патологии при болях в спине выраженная слабость и ощущение онемения в зоне иннервации корешков или нарастающие неврологические расстройства сфинктерные нарушения (задержка мочи, недержание мочи и кала) “седловидная” анестезия немедленное проведение МРТ или КТ ! синдром компрессии корешков конского хвоста срочная консультация нейрохирурга
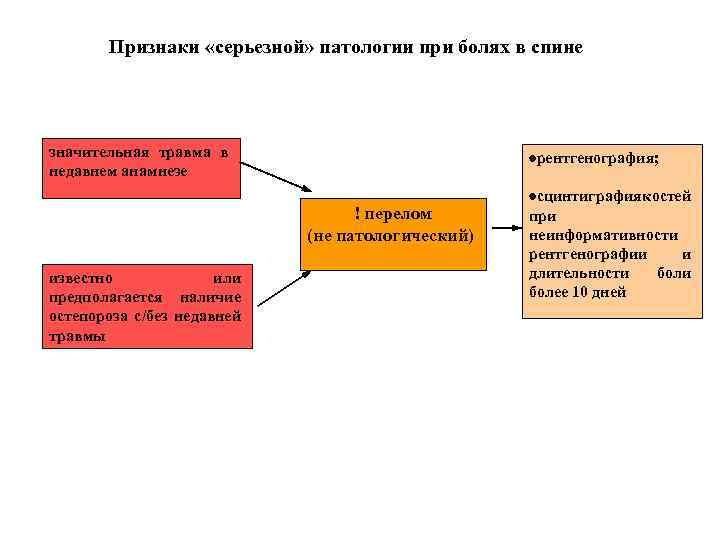
Признаки «серьезной» патологии при болях в спине значительная травма в недавнем анамнезе ·рентгенография; ! перелом (не патологический) известно или предполагается наличие остепороза с/без недавней травмы ·сцинтиграфия костей при неинформативности рентгенографии и длительности более 10 дней
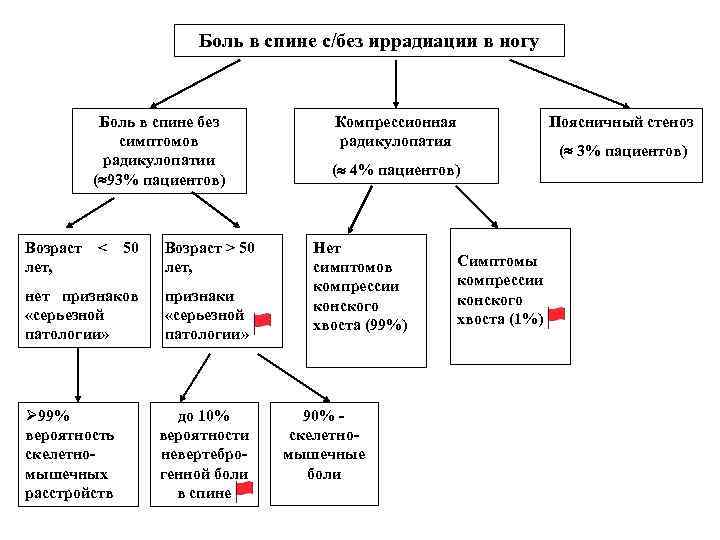
Боль в спине с/без иррадиации в ногу Боль в спине без симптомов радикулопатии ( 93% пациентов) Возраст < 50 лет, Возраст > 50 лет, нет признаков «серьезной патологии» признаки «серьезной патологии» Ø 99% вероятность скелетномышечных расстройств до 10% вероятности невертеброгенной боли в спине Компрессионная радикулопатия ( 4% пациентов) Нет симптомов компрессии конского хвоста (99%) 90% - скелетномышечные боли Симптомы компрессии конского хвоста (1%) Поясничный стеноз ( 3% пациентов)
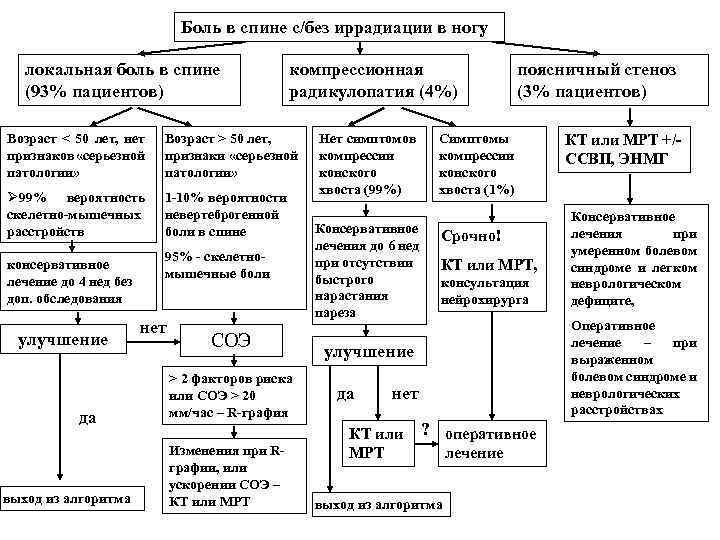
Боль в спине с/без иррадиации в ногу локальная боль в спине (93% пациентов) компрессионная радикулопатия (4%) Возраст < 50 лет, нет признаков «серьезной патологии» Возраст > 50 лет, признаки «серьезной патологии» Ø 99% вероятность скелетно-мышечных расстройств 1 -10% вероятности невертеброгенной боли в спине консервативное лечение до 4 нед без доп. обследования улучшение да выход из алгоритма 95% - скелетномышечные боли нет СОЭ > 2 факторов риска или СОЭ > 20 мм/час – R-графия Изменения при Rграфии, или ускорении СОЭ – КТ или МРТ Нет симптомов компрессии конского хвоста (99%) Консервативное лечения до 6 нед при отсутствии быстрого нарастания пареза поясничный стеноз (3% пациентов) Симптомы компрессии конского хвоста (1%) Срочно! КТ или МРТ, консультация нейрохирурга улучшение да нет КТ или ? оперативное МРТ лечение выход из алгоритма КТ или МРТ +/- ССВП, ЭНМГ Консервативное лечения при умеренном болевом синдроме и легком неврологическом дефиците, Оперативное лечение – при выраженном болевом синдроме и неврологических расстройствах

ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКА • ОСТЕОХОНДРОЗ – дегенеративный процесс межпозвонкового диска, при котором поражение начинается в пульпозном ядре • СПОНДИЛЁЗ – вовлечение в процесс тел смежных позвонков с формированием остеофитов • СПОНДИЛОАРТРОЗ – поражение межпозвонковых суставов
Суставные и связочные источники боли в поясничной области
Спондилолистез

Передний спондилолистез L 4

Критерии фасеточного синдрома • сглаженность поясничного и шейного лордоза, ротация или искривление позвоночника при рентгенографическом исследовании • начало боли связано с ротацией и разгибанием позвоночника; • может иметь латерализованный или диффузный характер, иррадиация боли идет не ниже колена; • характерна утренняя скованность и боли после отдыха; • боль усиливается в статических положениях, разминка позвоночника уменьшает боль • симптом «пружинирования» • ex juvantibus: блокада с анестетиками
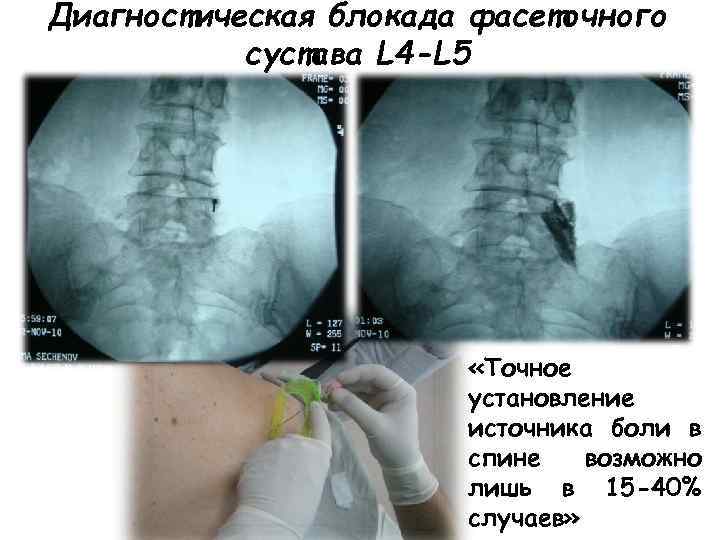
Диагностическая блокада фасеточного сустава L 4 -L 5 «Точное установление источника боли в спине возможно лишь в 15 -40% случаев»
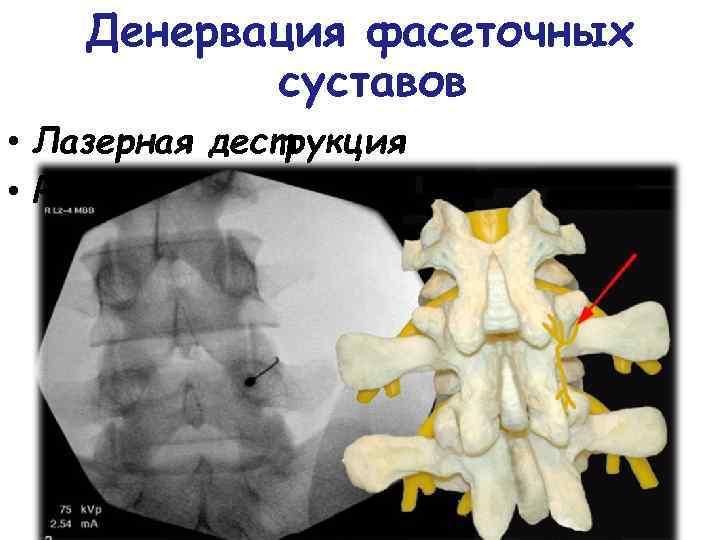
Денервация фасеточных суставов • Лазерная деструкция • Радиочастотная деструкция
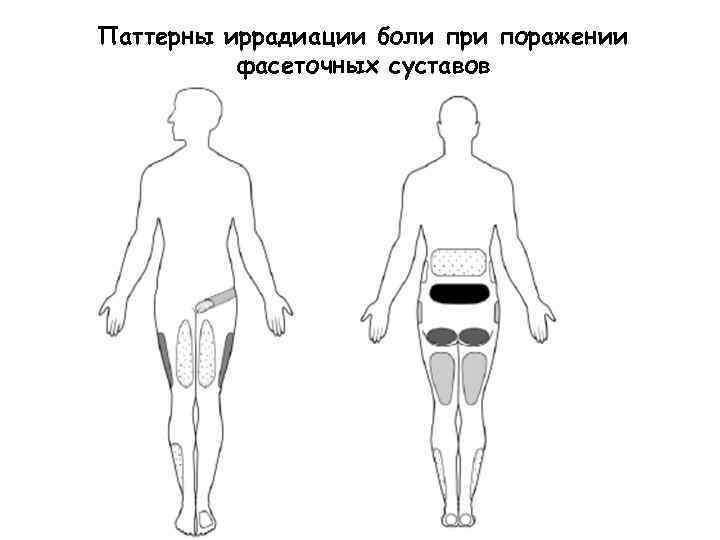
Паттерны иррадиации боли при поражении фасеточных суставов
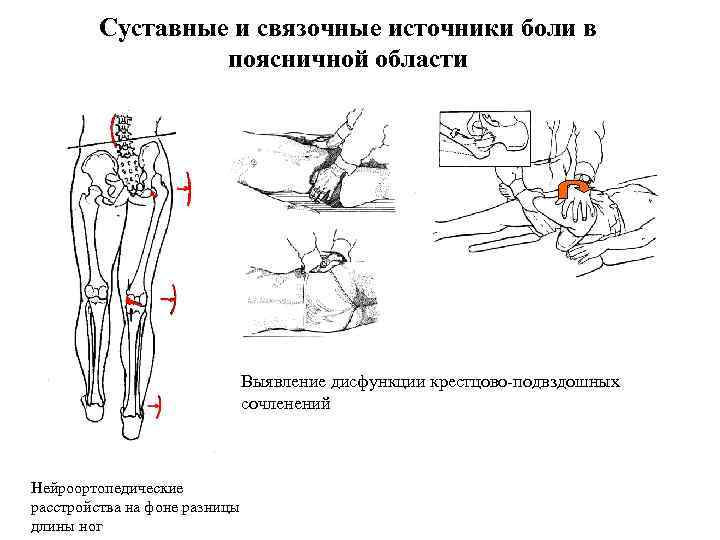
Суставные и связочные источники боли в поясничной области Выявление дисфункции крестцово-подвздошных сочленений Нейроортопедические расстройства на фоне разницы длины ног
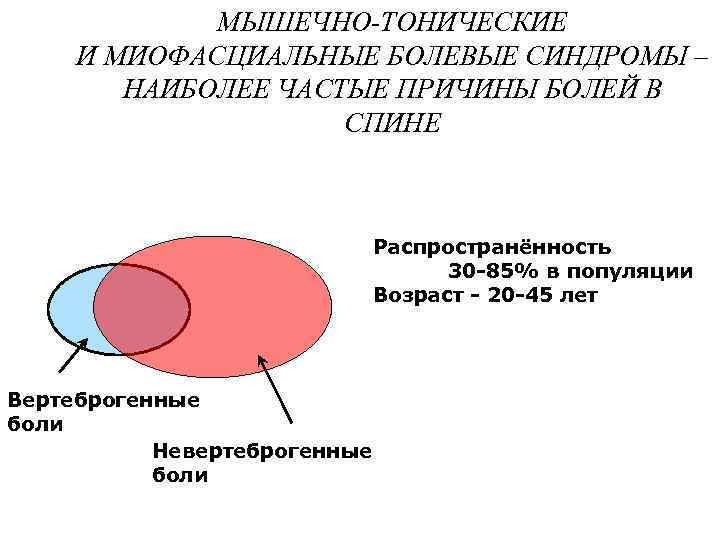
МЫШЕЧНО-ТОНИЧЕСКИЕ И МИОФАСЦИАЛЬНЫЕ БОЛЕВЫЕ СИНДРОМЫ – НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ БОЛЕЙ В СПИНЕ Вертеброгенные боли Невертеброгенные боли Распространённость 30 -85% в популяции Возраст - 20 -45 лет

МИОФАСЦИАЛЬНАЯ БОЛЬ (МФБ) – локальная неспецифическая мышечная боль, обусловленная возникновением в мышце фокусов повышенной раздражимости (триггерных точек)

Обязательные клинические признаки миофасциальных болей 1. Напряженная спазмированная болезненная мышца 2. На фоне спазмированной мышцы при пальпации четко определяются зоны еще большего болезненного мышечного уплотнения (БМУ) 3. В пределах спазмированной мышцы выявляются активные триггерные точки (ТТ), отличающиеся особой болезненностью 4. При надавливании на активные ТТ боль ощущается не только в самой точке, но и иррадиирует в отдаленные от этой точки зоны – зоны отраженных болей
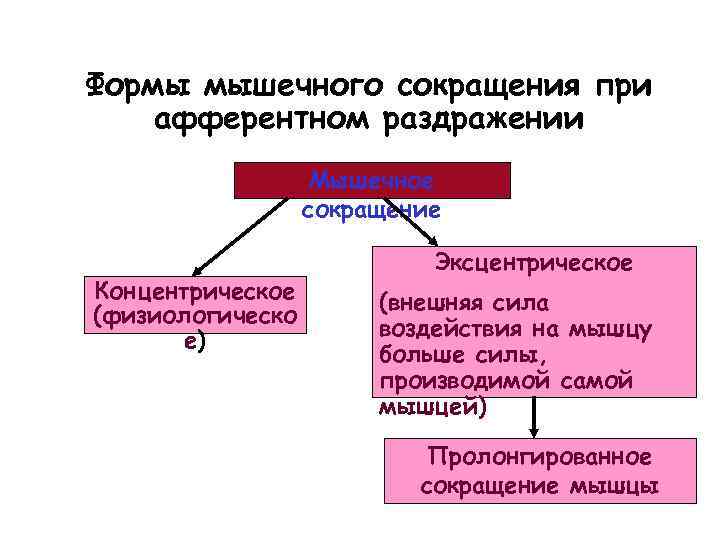
Формы мышечного сокращения при афферентном раздражении Мышечное сокращение Концентрическое (физиологическо е) Эксцентрическое (внешняя сила воздействия на мышцу больше силы, производимой самой мышцей) Пролонгированное сокращение мышцы
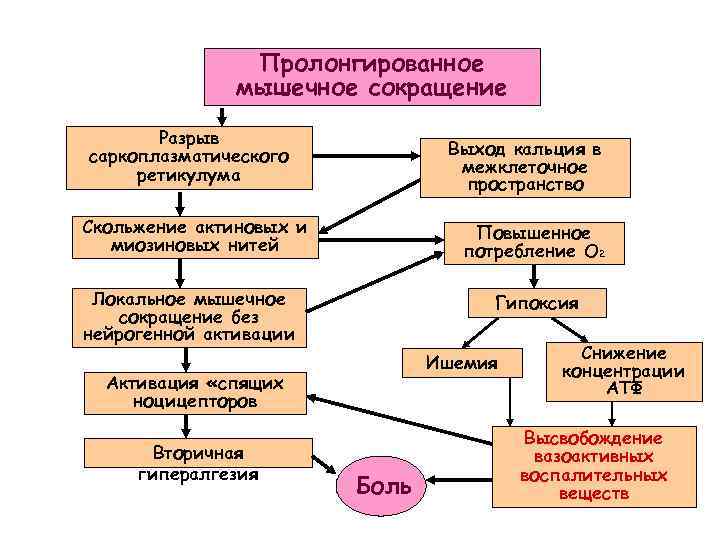
Пролонгированное мышечное сокращение Разрыв саркоплазматического ретикулума Выход кальция в межклеточное пространство Скольжение актиновых и миозиновых нитей Повышенное потребление О 2 Локальное мышечное сокращение без нейрогенной активации Гипоксия Ишемия Активация «спящих ноцицепторов Вторичная гипералгезия Боль Снижение концентрации АТФ Высвобождение вазоактивных воспалительных веществ
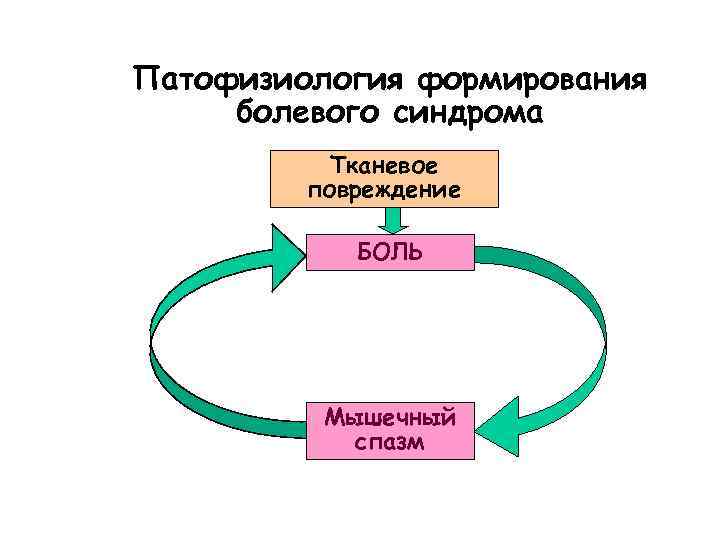
Патофизиология формирования болевого синдрома Тканевое повреждение БОЛЬ Мышечный спазм

Характеристика миофасциального болевого синдрома n n n Хроническое течение. Локальная, регионарная или отраженная боль в покое и при движении. Мышечное напряжение. Утомляемость. Наличие триггерной зоны. Психологические или поведенческие расстройства.

Характеристика триггерных точек n n n Зона повышенной чувствительности, локализованная в мышце. Плотные мышечные тяжи, определяемые при пальпации. Раздражение вызывает локальную и отраженную боль. «Симптом прыжка» . Патогномоничный признак МБС.

Критерии диагностики МБС • А. большие критерии (необходимо наличие всех 5): 1. Жалобы на региональную боль; 2. Пальпируемый тугой тяж в мышце; 3. Участок повышенной чувствительности в пределах этого тяжа; 4. Характерный паттерн отраженной боли или чувствительных расстройств; 5. Ограничение объема движений.

Критерии диагностики МБС • Б. Малые критерии (необходимо наличие 1 из 3): 1. Воспроизводимость боли или чувствительных нарушений при стимуляции ТТ; 2. Локальное вздрагивание при пальпации или инъкции ТТ; 3. Уменьшение боли при растяжении или инъекции ТТ.

ПРИЧИНЫ МИОФАСЦИАЛЬНОЙ БОЛИ ü ü ü ü ü Аномалии развития костно-мышечного скелета Позное перенапряжение мышц Длительная иммобилизация мышц Непосредственное сдавление мышц Переохлаждение мышц Психические факторы Болезни висцеральных органов и суставов Перегрузки нетренированных мышц Растяжение мышц с их последующим спазмом Прямой ушиб мышцы

ПРИНЦИПЫ ЛЕЧЕНИЯ МИОФАСЦИАЛЬНОЙ БОЛИ Профилактические мероприятия ●Покой пораженной мышцы ●Новокаиновые блокады (в сочетании с аналгином, гидрокортизоном) ●Аппликации с димексидом (в сочетании с новокаином, вольтареном, гидрокортизоном) ●НПВП ●Миорелаксанты ●Психотропные средства – транквилизаторы - антидепрессанты

ПРИНЦИПЫ ЛЕЧЕНИЯ МИОФАСЦИАЛЬНОЙ БОЛИ Нефармакологические методы лечения • • • постизометрическая релаксация мануальная терапия массаж иглорефлексотерапия физиотерапия ЛФК

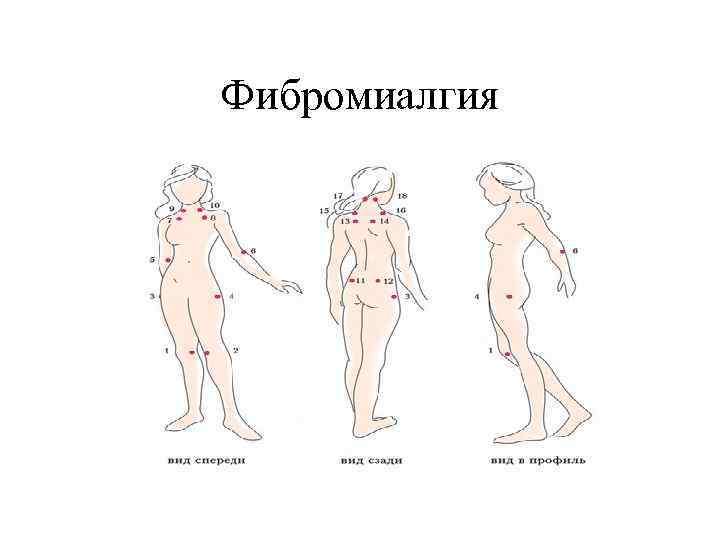
ФИБРОМИАЛГИЯ – диффузная симметричная неревматическая несуставная боль, носящая хронический характер и сопровождающаяся скованностью, депрессией, нарушениями сна и наличием характерных болевых точек ☻Распространенность в популяции 4 -6% ☻Возраст 25 -45 лет ☻Соотношение мужчин и женщин 1: 10

Распределение боли при фибромиалгии 70% - боли в спине 35% - боли в шее и плечевом поясе 8% - боли в конечностях

КРИТЕРИИ ДИАГНОЗА ФМ Американского колледжа ревматологов 1990 года (Wolfe F. , Smith H. A. , Yunus M. B. ) • Наличие диффузной, симметричной спонтанной боли, которая имеет хронический характер (в течение более чем 6 последних месяцев); • Наличие 11 из 18 общепринятых болевых точек (tender points); • Отсутствие признаков какого-либо первичного заболевания
Фибромиалгия

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ФМ БОЛЬ АСТЕНИЯ ДЕПРЕССИЯ ФМ НАРУШЕНИЯ СНА МЫШЕЧНАЯ СКОВАННОСТЬ КОМОРБИДНЫЕ РАССТРОЙСТВА - Головные боли напряжения - Мигрень - Панические атаки - Гипервентиляционный синдром - Синкопальные состояния - Синдром раздраженной кишки 68% 33% 59% 56% 21% 53%
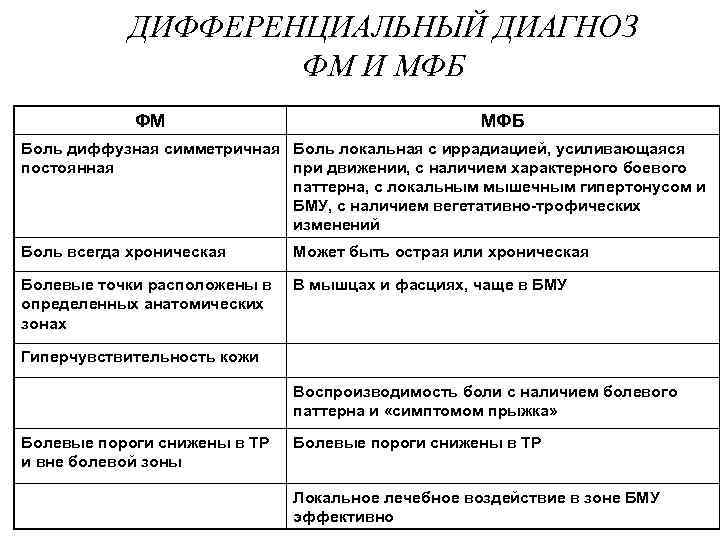
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ФМ И МФБ ФМ МФБ Боль диффузная симметричная Боль локальная с иррадиацией, усиливающаяся постоянная при движении, с наличием характерного боевого паттерна, с локальным мышечным гипертонусом и БМУ, с наличием вегетативно-трофических изменений Боль всегда хроническая Может быть острая или хроническая Болевые точки расположены в определенных анатомических зонах В мышцах и фасциях, чаще в БМУ Гиперчувствительность кожи Воспроизводимость боли с наличием болевого паттерна и «симптомом прыжка» Болевые пороги снижены в ТР и вне болевой зоны Болевые пороги снижены в ТР Локальное лечебное воздействие в зоне БМУ эффективно

ПРИНЦИПЫ ЛЕЧЕНИЯ ФМ Нефармакологическое лечение -психотерапия -фототерапия -БОС Фармакологическое лечение -аналгетики -НПВП -снотворные средства -миорелаксанты -ботулотоксин -психотропные средства: антидепрессанты

ДРУГИЕ БОЛЕЕ РЕДКИЕ ПРИЧИНЫ БОЛЕЙ В СПИНЕ - РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ - ПОЛИМИОЗИТ - СТЕРОИДНАЯ МИОПАТИЯ - БОЛЕЗНЬ БЕХТЕРЕВА

Мышечные синдромы в области тазового пояса и живота. Абдоминалгический синдром • Псевдовисцеральна боль – очаг нейродистрофического поражения в мышцах передней брюшной стенки у больных с патологией нижнегрудного и поясничного отдела позвоночника

Грудной вариант Боли в верхних и средних отделах передней брюшной стенки Триггерные точки – прямые и наружные косые мышцы живота

Поясничный вариант • Боли в нижней половине живота: подвздошно-паховая, лобковая, околопупочная область Смешанный вариант: • + нерезко выраженные вегетативные нарушения – тошнота, нарушение мочеиспускания, стула

Синдром квадратной мышцы поясницы • Боли в верхнепоясничной области с иррадиацией в боковые половины живота • Миофиброз по ходу квадратной мышцы поясницы

Люмбаго. Поясничный прострел • Остро возникшие сильные боли в пояснице чаще во время неловкого движения, подъема тяжести, при длительном статическом напряжении • Рефлекторное напряжение поясничных мышц – защитные позы, изменение конфигурации ПОП • 5 -12 суток

Люмбалгия • Подострые боли чаще в нижнем отделе поясницы (1 -2 суток )
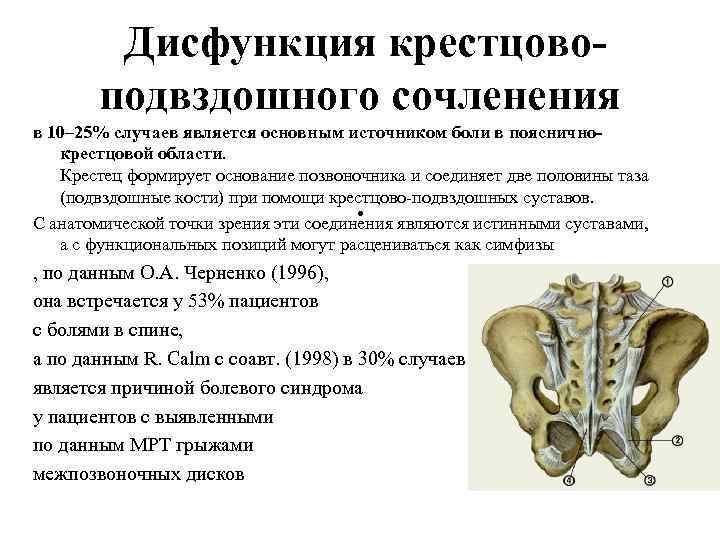
Дисфункция крестцовоподвздошного сочленения в 10– 25% случаев является основным источником боли в поясничнокрестцовой области. Крестец формирует основание позвоночника и соединяет две половины таза (подвздошные кости) при помощи крестцово-подвздошных суставов. С анатомической точки зрения эти соединения являются истинными суставами, а с функциональных позиций могут расцениваться как симфизы . , по данным О. А. Черненко (1996), она встречается у 53% пациентов с болями в спине, а по данным R. Calm с соавт. (1998) в 30% случаев является причиной болевого синдрома у пациентов с выявленными по данным МРТ грыжами межпозвоночных дисков
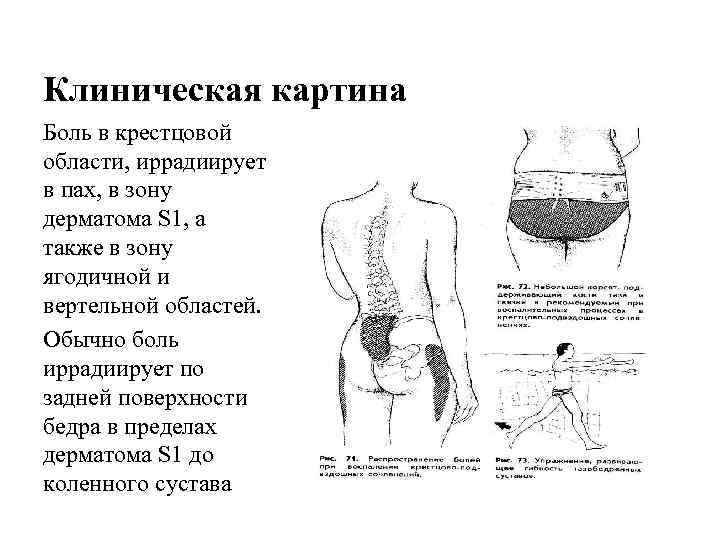
Клиническая картина Боль в крестцовой области, иррадиирует в пах, в зону дерматома S 1, а также в зону ягодичной и вертельной областей. Обычно боль иррадиирует по задней поверхности бедра в пределах дерматома S 1 до коленного сустава

Возможные причины дисфункции крестцово-подвздошного сочленения • косой и скрученный таз, • изменения конфигурации поясничного отдела позвоночника • анкилозирующий спондилоартр • подагра • дегенеративных (остеоартроз) заболеваниях суставов • травма, вывих или перелом таза

Диагностика • Симптом Гейта – форсированное сгибание бедра в т/бедренном суставе при согнутом коленном суставе в положении лежа • Симптом Бонне – поворот бедра внутрь при согнутой в коленномсуставе ноге • Симптом Сообразе – запрокидывание одной ноги на другую в положении сидя • Симптом Фергусона – медленно встать на стул сначала здоровой, а потом больной ногой, затем спуститься со стула • Симптом Фолькмана-Эриксена – боли в области сочленения при давлении на гребень крестца

Глюталгия. Повреждение малой ягодичной мышцы • Повреждение малой и средней ягодичных мышц • Боли в покое, при натяжениимышцы при движении в постели, ходьбе, подъеме со стула, запрокидывании ноги на ногу • Тазобеденный сустав на стороне поражения слегка приподнят • Компенсаторный наклон таза ()предотвращение укорочения соответствующей ноги • Приведение согнутого бедра – болевые ощущения в мышце • Симптом Собразе

Глюталгия. Поврежедение средней ягодичной мышцы. • Боли при ротации бедра внутрь, приведении бедра и супинации стопы • Больной спокойно сидит на больной ягодице, но при усаживании на здоровую испытывает боль на пораженной стороне • Болезненность точки прикрепления к гребню подвздошной кости • Симптом Собразе

Кокцикодиния. Синдром тазового дна. • Хроническая, сопровождающаяся ипохондрическими расстройствами боль, усиливающаяся при сидении, особенно на жестком, плохо поддающаяся лечению, облегчаются в положении стоя. Усиливаются при дефекации, наклонах туловища вперед, вставании со стула • Боль в области крестца, иррадиирует в анус, ягодицы, нижние отделы поясницы, задние отделы бедер, паховую область • Обращаются к разным специалистам – урологам, гинекологам, проктологам, ортопедам, неврологам

Причины кокцикодинии • После травмы копчика 10 -15% • Вывих копчика с последующим развитием девормирующего артроза • Остеохондроз позвоночника (одни и теже сегменты костные структуры позвоночника, мышечно-связочный аппарат, кожу, внутренние органы) • Поражение смежных органов и тканей

Часто диагностируются • • • Изгиб копчика Опущение внутренних органов малого таза Загиб матки Варикозное расширение вен прямой кишки Остаточные явления после перенесенных воспалительных заболеваний малого таза • Остеохондроз позвоночника ! Выраженность патологии не соответствует выраженности и стойкости болевого синдрома в области крестца

Истинная причина синдрома тазового дна • Попелянский Я. Ю. 1997 – болезненное укорочение мышц тазового дна (копчиковой, леватора ануса и грушевидной)

Клиническая картина синдрома тазового дна • Сексуальные расстройства – 53% мужчин, 66% женщин Гипоэрекция (37%), преждевременна эякуляция (28%), гипооргазмия (21%), генатальгия (59%), полное отсутствие полового влечения (21%), снижение либидо (61%) - Депрессивные расстройства

Диагностика • Мануальное исследование мышц тазового дна • Перректальное пальцевое обследование
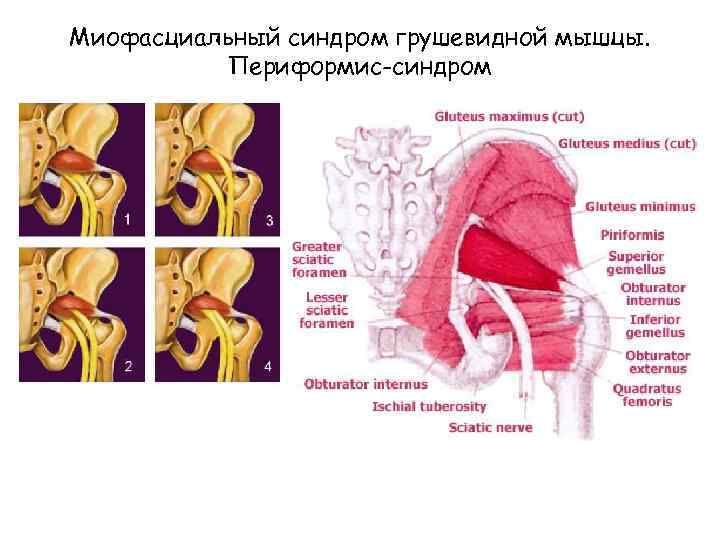
Миофасциальный синдром грушевидной мышцы. Периформис-синдром

Анатомия грушевидной мышцы • Начало капсула крестцово-подвздошного сочленения (латеральная поверхность крестца на уровне 2 и 4 тазовых отверстий). • Точка прикрепления медиальная поверхности большого вертела бедра. Мышца не занимает всё седалищное отверстие, а образует верхнюю и нижнюю щель. • Верхнюю щель занимает верхняя ягодичная артерия и нерв. • В нижней щели проходит седалищный нерв и нижняя ягодичная артерия.

Функция грушевидной мышцы • Отведение бедра и ротации его кнаружи. • Одновременно она разгибает и отводит бедро, а при резкой флексорноабдукционной позе вращает его

КЛИНИЧЕСКАЯ КАРТИНА СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ • Локальные симптомы • Симптомы сдавления седалищного нерва • Симптомы сдавления нижней ягодичной артерии и сосудов самого седалищного нерва

Локальные симптомы Ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, приведении бедра, а также в полуприседе на корточках Боль несколько стихает в положении лежа и сидя с разведенными ногами

Диагностические тесты • Симптом Бонне-Бобровниковой: пассивное сгибание ноги в тазобедренном и коленном суставах с фиксацией её в приведённом положении вызывает появление боли по ходу седалищного нерва • Симптом Виленкина: при перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги • Болезненность седалищной ости: на неё натыкается ощупывающий палец, интенсивно скользящий медиально вверх от седалищного бугра • Легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания

Симптомы сдавления сосудов и седалищного нерва в подгрушевидном пространстве Выраженная вегетативная окраска боли (ощущения зябкости, жжения, одеревенения) Иррадиация боли по всей ноге или преимущественно по зоне иннервации большеберцового и малоберцового нервов Снижение ахиллова рефлекса, нарушение поверхностной чувствительности При преимущественном вовлечении волокон, из которых формируется большеберцовый нерв, боль локализуется в задней группе мышц голени - пальпаторно болезненность в камбаловидной и икроножной мышц

Симптомы сдавления нижней ягодичной артерии и сосудов самого седалищного нерва: Перемежающаяся хромота: пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги при этом бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
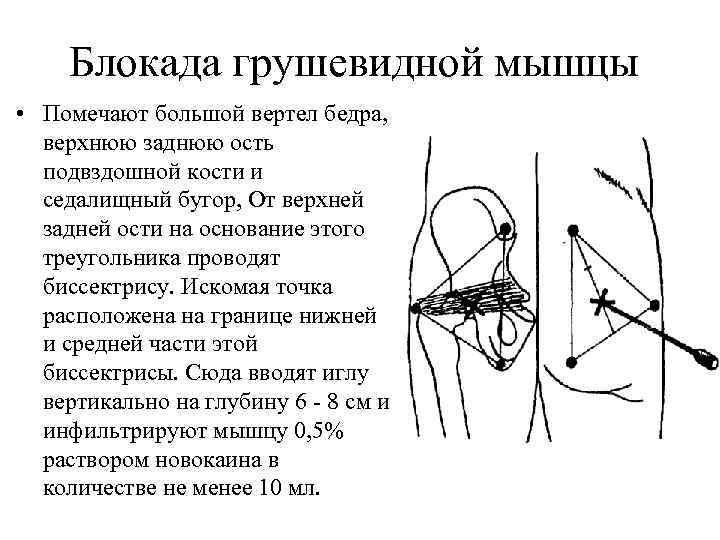
Блокада грушевидной мышцы • Помечают большой вертел бедра, верхнюю заднюю ость подвздошной кости и седалищный бугор, От верхней задней ости на основание этого треугольника проводят биссектрису. Искомая точка расположена на границе нижней и средней части этой биссектрисы. Сюда вводят иглу вертикально на глубину 6 - 8 см и инфильтрируют мышцу 0, 5% раствором новокаина в количестве не менее 10 мл.
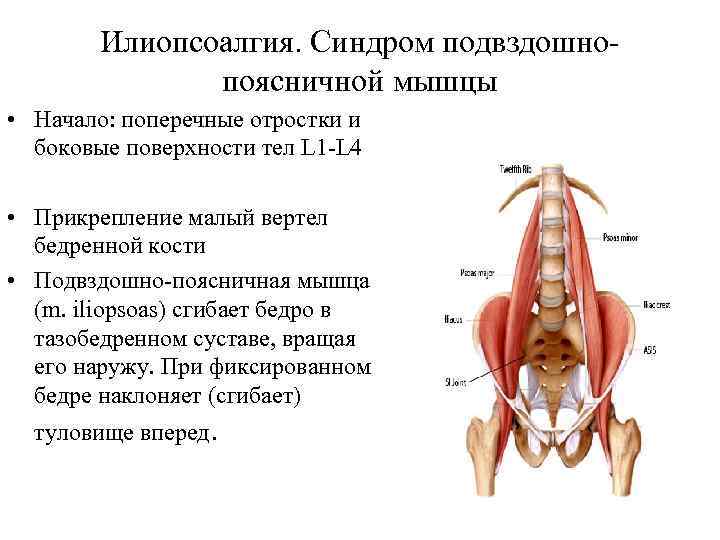
Илиопсоалгия. Синдром подвздошнопоясничной мышцы • Начало: поперечные отростки и боковые поверхности тел L 1 -L 4 • Прикрепление малый вертел бедренной кости • Подвздошно-поясничная мышца (m. iliopsoas) сгибает бедро в тазобедренном суставе, вращая его наружу. При фиксированном бедре наклоняет (сгибает) туловище вперед.

Клиника илиопсоалгии • Жалобы • На ломящие боли в поясничной области, появляющиеся затем в паху или в нижней части ягодицы. • Боли усиливаются в положении на животе, при ходьбе, разгибании бедра, поворотах туловища в «здоровую сторону» . • Манифестации клинических проявления способствуют заболевания кишечника или почек • Может развиваться на фоне забрюшинных опухолей

Вертебральная, позная и локомоторная симптоматика. • Перекос таза на стороне поражения, функциональное укорочение ноги и гиперлордоз ПОП. Наклон назад невозможен, а вперед легко удается. • Больные лежат на спине или на боку с согнутой ногой, • Гиперлордоз в ПОП, S-образное искривление позвоночника в сагиттальной плоскости. • Симптом Вассермана, • Болезненность мышцы и ее сухожилия тотчас ниже середины пупартовой (паховой) связки или места ее прикрепления к малому вертелу.

Невральный симптомокомплекс • Боль, а затем и парестезия по передней и внутренней поверхностям бедра, иногда голени. • Незначительное снижение силы в ноге, • Гипестезия или гиперпатия ниже пупартовой связки в передне-медиальных отделах бедра • Гипотония и гипотрофия четырехглавой мышцы, • Снижение коленного рефлекса.

Осложнения со стороны тазобедренного сустава. • Перекос таза «в больную сторону» , давление на область тазобедренного сустава • Вторичное воспаление и ротационносгибательная и приводящая контрактура (разновидность гиперпрессионного синдрома тазобедренного сустава).
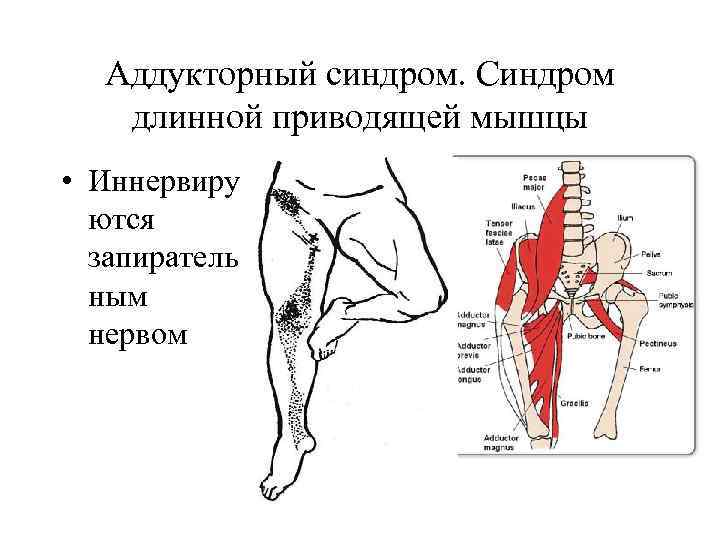
Аддукторный синдром. Синдром длинной приводящей мышцы • Иннервиру ются запиратель ным нервом

Клиника аддукторного синдрома • Боли в паховой области с иррадиацией в медиальные отделы бедра. Боли усиливаются при попытке отвести и поднять больную ногу • Часто встречается у спортсменов при позных перегрузках и травмах (футболисты, лыжники, фехтовальщики) При сколиозе ПОП

Задний бедренный ишиокруральный синдром • Занятия легкой атлеткой – бег на короткие дистанции, барьерный бег, прыжки, фехтование, воллейбол, теннис • Перерастяжение задней группы мышц бедра в местах их начала и прикрепления, особенно в подколенной ямке

Задняя группа мышц бедра

• • Синдром переднего фасциального ложа голени Возникает чаще у молодых людей после непривычной длительной физической нагрузки на мышцы голени. Возможно развитие его после судорожного эпилептического припадка или длительной тетании с выраженным карпопедальным спазмом. Боли, болезненность и повышенное напряжение в мышцах переднего фасциального ложа голени. При этом пульс на тыльной артерии стопы в пределах нормы, сухожильные рефлексы не изменены. Иногда наблюдается гиперемия кожи передней поверхности голени. Через 1– 4 дня проявляется парез или паралич разгибателей стопы, иногда сопровождающийся гипестезией на передневнутренней поверхности голени и стопы. После длительного сдавливания малоберцового нерва степпаж может сохраняться несколько месяцев. Объясняется повышением давления внутри переднего фасциального ложа, н

Передний тибиальный синдром • (встречается наиболее часто) Передняя большеберцовая мышца, длинный разгибатель большого пальца, длинный разгибатель пальцев заключены в замкнутый костно-фасциальный футляр. В нем же проходят глубокий малоберцовый нерв, артерия и две вены.

Передний тибиальный синдром • В ответ на избыточную нагрузку, не сопровождающуюся адекватным усилением кровоснабжения (длительная ходьба, бег, танцы). • Возникают интенсивные местные боли на фоне покраснения и плотного отека претибиальной области. Постепенно развивается паралич разгибателей стопы и пальцев. На высоте болезни обнаруживаются четкие признаки нарушения чувствительности в зоне иннервации глубокого малоберцового нерва: онемение и гипестезия на тыльной поверхности первого межпальцевого промежутка стопы

Крампи • Синдром крампи — (crampi; англ. cramp судорога, спазм) кратковременные приступообразные судорожные стягивающие боли в одной или нескольких мышцах

Крампи • Точной причины возникновения не установлено. • Есть предположение, что могут возникать вследствие нехватки магния. • Часто встречаются у беременных женщин на 6 -7 месяце беременности.

Крампи — частый симптом при целом ряде заболеваний • Остеохондрозе, • Гипотиреозе • БАС, заболеваниях передних рогов спинного мозга, • полиомиелит • злокачественные опухоли

Клиника крампи • Сопровождается выраженными болями, эмоциональной негативной реакцией В икроножные мышцы вонзили тысячу иголок Вводят в мышцы скипидар Ошпаривают кипятком В мышце работает бор-машина и задевает за нервную веточку
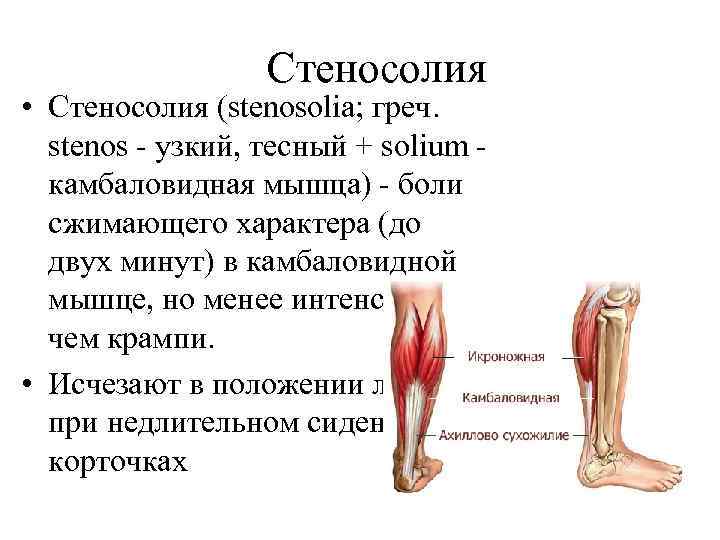
Стеносолия • Стеносолия (stenosolia; греч. stenos - узкий, тесный + solium - камбаловидная мышца) - боли сжимающего характера (до двух минут) в камбаловидной мышце, но менее интенсивные, чем крампи. • Исчезают в положении лежа, при недлительном сидении на корточках

Пяточная шпора • Пяточная шпора (плантарный фасциит, подошвенный фасциит) – заболевание стопы, которое проявляется воспалением апоневроза, поддерживающего продольный свод стопы, и образованием в результате этого костного выступа на пятке. Воспаление часто затрагивает окружающие мягкие ткани, периост и слизистые сумки.
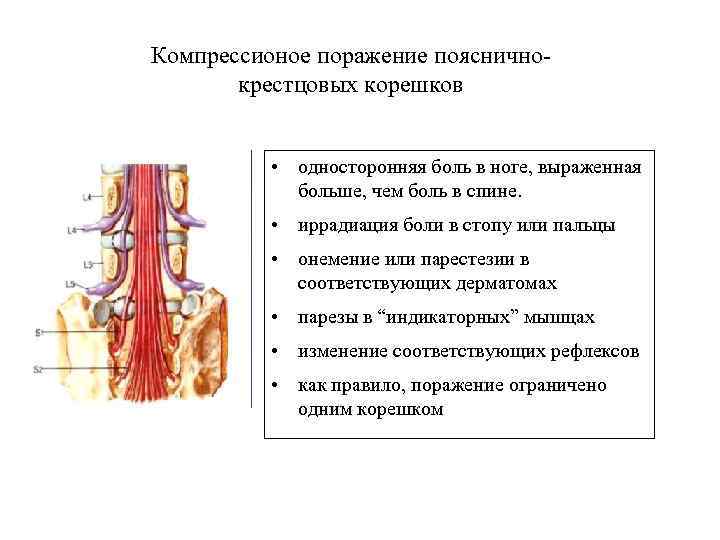
Компрессионое поражение поясничнокрестцовых корешков • односторонняя боль в ноге, выраженная больше, чем боль в спине. • иррадиация боли в стопу или пальцы • онемение или парестезии в соответствующих дерматомах • парезы в “индикаторных” мышцах • изменение соответствующих рефлексов • как правило, поражение ограничено одним корешком
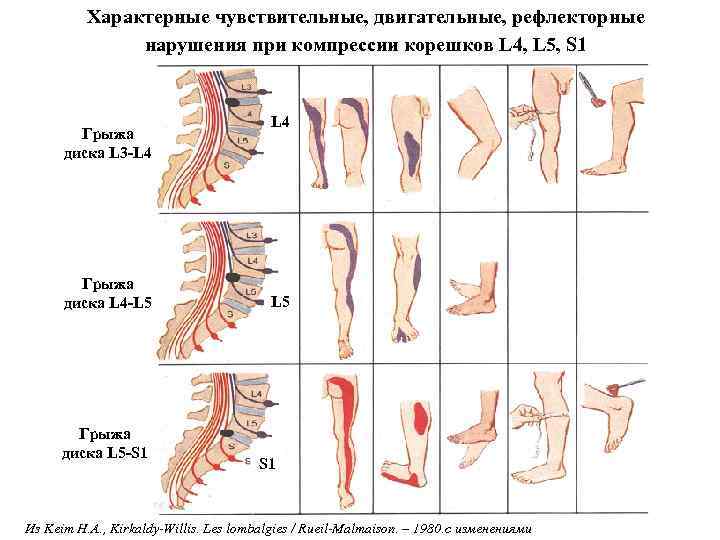
Характерные чувствительные, двигательные, рефлекторные нарушения при компрессии корешков L 4, L 5, S 1 Грыжа диска L 3 -L 4 Грыжа диска L 4 -L 5 Грыжа диска L 5 -S 1 L 4 L 5 S 1 Из Keim H. A. , Kirkaldy-Willis. Les lombalgies / Rueil-Malmaison. – 1980. с изменениями
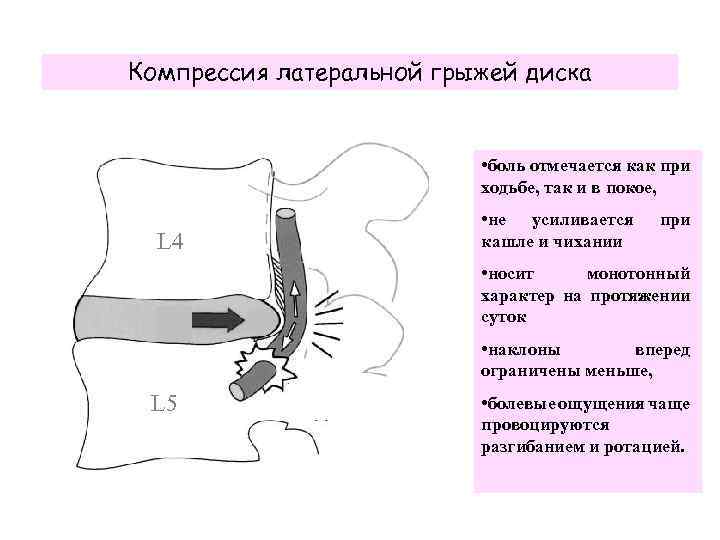
Компрессия латеральной грыжей диска • боль отмечается как при ходьбе, так и в покое, L 4 • не усиливается кашле и чихании при • носит монотонный характер на протяжении суток • наклоны вперед ограничены меньше, L 5 • болевые ощущения чаще провоцируются разгибанием и ротацией.

Компрессионная радикулопатия: Нейровизуализационные исследования : ü Анализ данных МРТ не позволяет дифференцировать скелетно-мышечную боль в спине от компрессионной радикулопатии и прогнозировать эффективность консервативного лечения при последней (M. Modic, 2005) ü Латерализация радикулопатии может не соответствовать локализации грыжи диска, оперативное вмешательство в этих случаях приводит к положительному эффекту с контралатеральной стороны (Н. Susu, 2006) ü Проспективные исследования показали достоверное уменьшение экструзий и секвестраций дисков (в 75%-100% случаев) и компрессии неврального содержимого (21 -80%) через 14 мес наблюдения за пациентами с компрессионной радикулопатией ( T. Jensen, 2006)

Компрессионная радикулопатия роль иммунного воспаления: «+» ü Отмечено повышение уровня IL-1 beta, IL-6 и IL-8 (J. Burke, 2002, А. Ozaktay, 2006). ü Показана роль TNF-альфа (D. Mulleman, 2006 üПоказано поражение корешков при разрыве фиброзного кольца в отсутствие компрессионного воздействия (В. Peng, 2007). ü Воспалительные изменения в межпозвонковых суставах приводят к развитию воспаления в поясничных корешках (H. Tachihara, 2007) «-» ü При исследовании цитокинов в жидкости, полученной в результате эпидурального лаважа, достоверных различий от нормальной популяции не найдено (G. Scuderi, 2006). ü Эффективность ингибиторов TNF-альфа не доказана (Т. Korhonen, 2006)
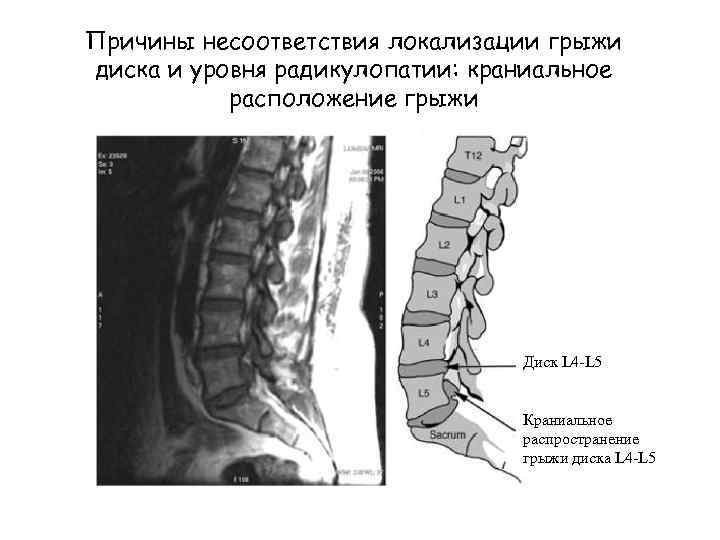
Причины несоответствия локализации грыжи диска и уровня радикулопатии: краниальное расположение грыжи Диск L 4 -L 5 Краниальное распространение грыжи диска L 4 -L 5
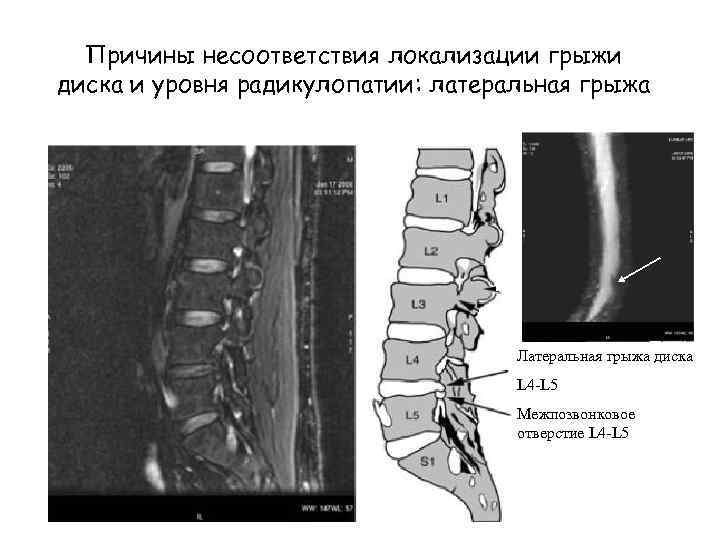
Причины несоответствия локализации грыжи диска и уровня радикулопатии: латеральная грыжа Латеральная грыжа диска L 4 -L 5 Межпозвонковое отверстие L 4 -L 5

Компрессионная радикулопатия: Проблемы: ü отсутствие клинических рекомендаций по тактике ведения пациентов ü неизвестна роль иммунологических факторов в формировании радикулопатии ü биохимические маркеры ü значение данных нейровизуализации для тактики ведения пациентов ü проблема FBSS

Компрессионная радикулопатия: Клинические рекомендации по оптимальной тактике ведения пациентов с компрессионной радикулопатией: Ø Единственное рандомизированное исследование Weber показало большую эффективность оперативного лечения при его оценке в течение 1 года, при равных результатах через 4 и 10 лет наблюдения Ø С 1983 проведено небольшое количество когортных исследований, показавших эффективность консервативного лечения при наблюдении за пациентами в течение года Ø Период 6 -8 недель принято считать определяющим тактику дальнейшего лечения.

Компрессионная радикулопатия: Консервативное лечение üПоказана эффективность этанерцепта в пилотных исследованиях (S. Genevay, 2004) üЛечение компрессионной радикулопатии в/в инфузиями кортикостероидов приносит небольшой положительный, но кратковременный эффект (A. Finkch, 2006) ü Данные мультицентрового рандомизированного контролируемого исследования эпидурального введения кортикостероидов при компрессионной радикулопатии показали его кратковременный эффект, не влияющий на исходы заболевания (N. Arden, 2005) ü Пилотные исследования показали потенциальную эффективность ламотриджина в консервативном лечении болевого синдрома при компрессионной радикулопатии (E. Eizenberg, 2003)
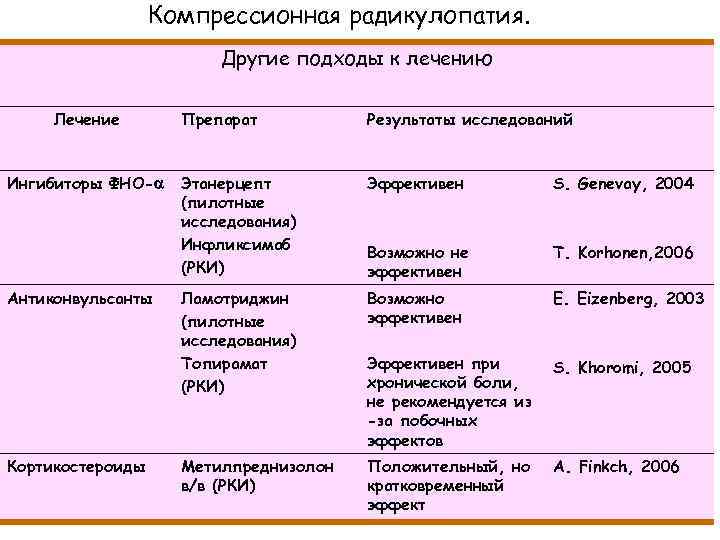
Компрессионная радикулопатия. Другие подходы к лечению Лечение Ингибиторы ФНО- Антиконвульсанты Кортикостероиды Препарат Результаты исследований Этанерцепт (пилотные исследования) Инфликсимаб (РКИ) Эффективен S. Genevay, 2004 Возможно не эффективен Т. Korhonen, 2006 Ламотриджин (пилотные исследования) Топирамат (РКИ) Возможно эффективен E. Eizenberg, 2003 Эффективен при хронической боли, не рекомендуется из -за побочных эффектов S. Khoromi, 2005 Метилпреднизолон в/в (РКИ) Положительный, но кратковременный эффект A. Finkch, 2006
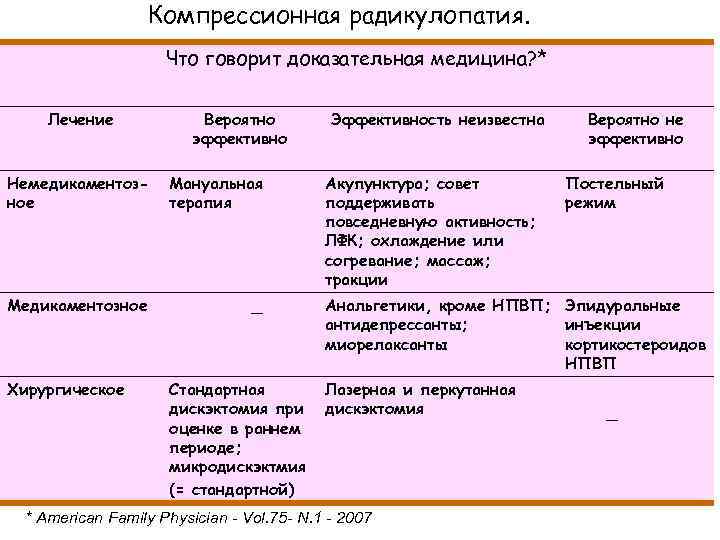
Компрессионная радикулопатия. Что говорит доказательная медицина? * Лечение Вероятно эффективно Немедикаментозное Мануальная терапия Медикаментозное _ Хирургическое Стандартная дискэктомия при оценке в раннем периоде; микродискэктмия (= стандартной) Эффективность неизвестна Акупунктура; совет поддерживать повседневную активность; ЛФК; охлаждение или согревание; массаж; тракции Вероятно не эффективно Постельный режим Анальгетики, кроме НПВП; Эпидуральные антидепрессанты; инъекции миорелаксанты кортикостероидов НПВП Лазерная и перкутанная дискэктомия * American Family Physician - Vol. 75 - N. 1 - 2007 _
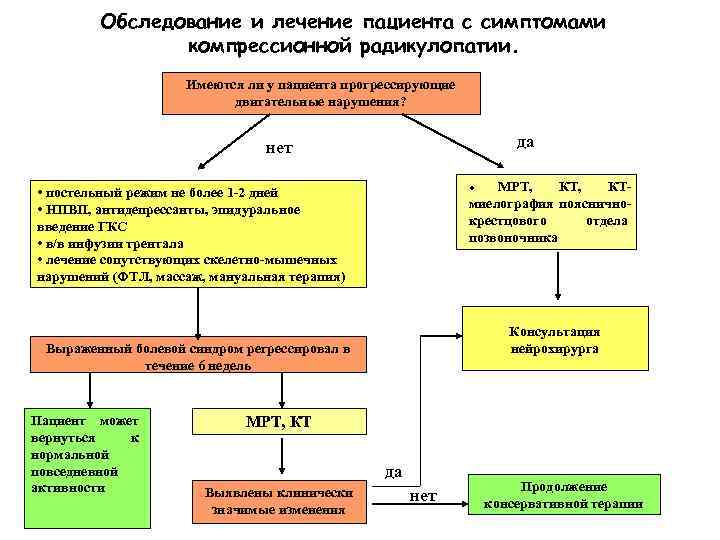
Обследование и лечение пациента с симптомами компрессионной радикулопатии. Имеются ли у пациента прогрессирующие двигательные нарушения? да нет МРТ, КТмиелография поясничнокрестцового отдела позвоночника · • постельный режим не более 1 -2 дней • НПВП, антидепрессанты, эпидуральное введение ГКС • в/в инфузии трентала • лечение сопутствующих скелетно-мышечных нарушений (ФТЛ, массаж, мануальная терапия) Консультация нейрохирурга Выраженный болевой синдром регрессировал в течение 6 недель да Пациент может вернуться к нормальной повседневной активности нет МРТ, КТ да Выявлены клинически значимые изменения нет Продолжение консервативной терапии
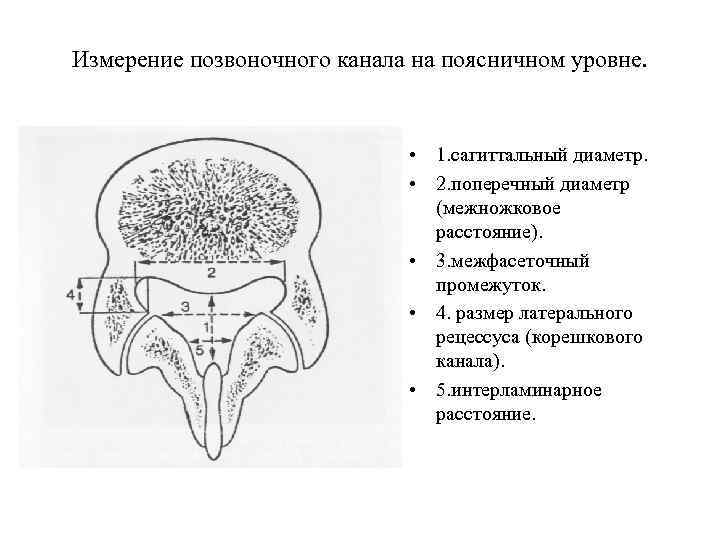
Измерение позвоночного канала на поясничном уровне. • 1. сагиттальный диаметр. • 2. поперечный диаметр (межножковое расстояние). • 3. межфасеточный промежуток. • 4. размер латерального рецессуса (корешкового канала). • 5. интерламинарное расстояние.
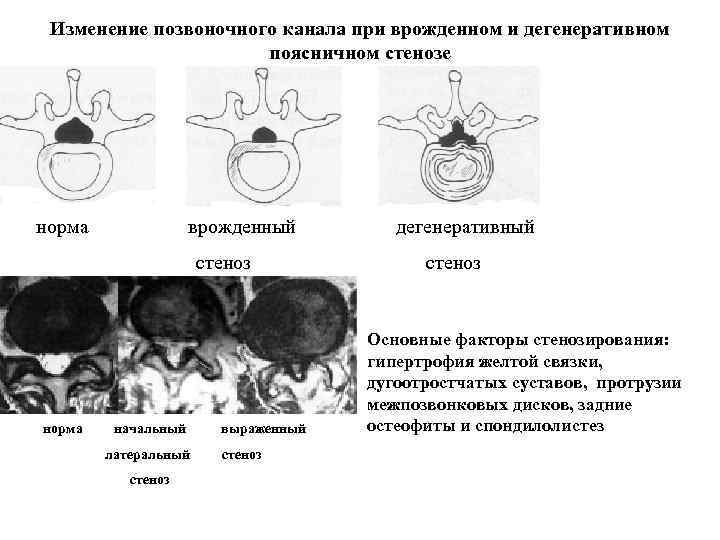
Изменение позвоночного канала при врожденном и дегенеративном поясничном стенозе норма врожденный дегенеративный стеноз норма начальный выраженный латеральный стеноз стеноз Основные факторы стенозирования: гипертрофия желтой связки, дугоотростчатых суставов, протрузии межпозвонковых дисков, задние остеофиты и спондилолистез
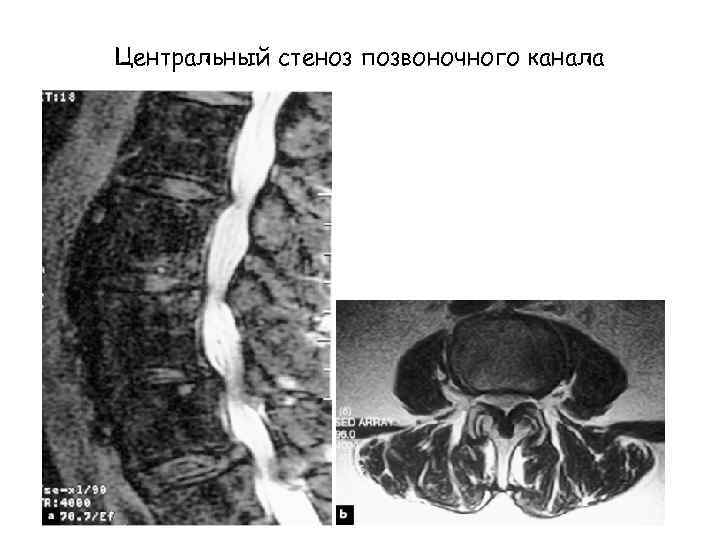
Центральный стеноз позвоночного канала
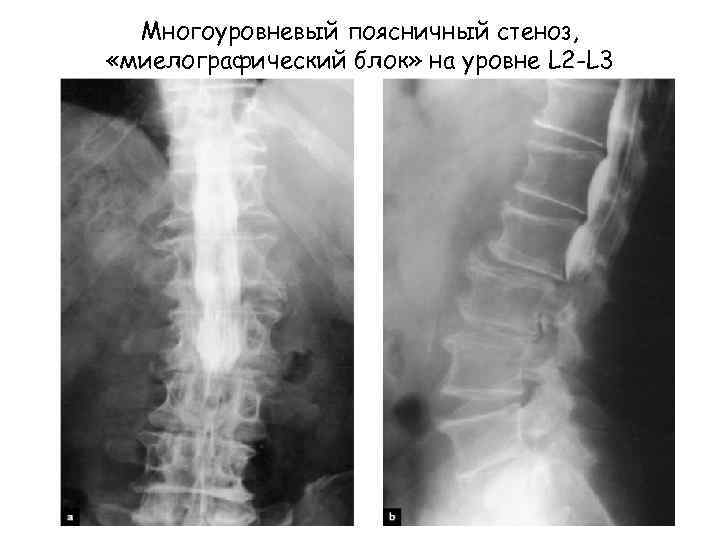
Многоуровневый поясничный стеноз, «миелографический блок» на уровне L 2 -L 3
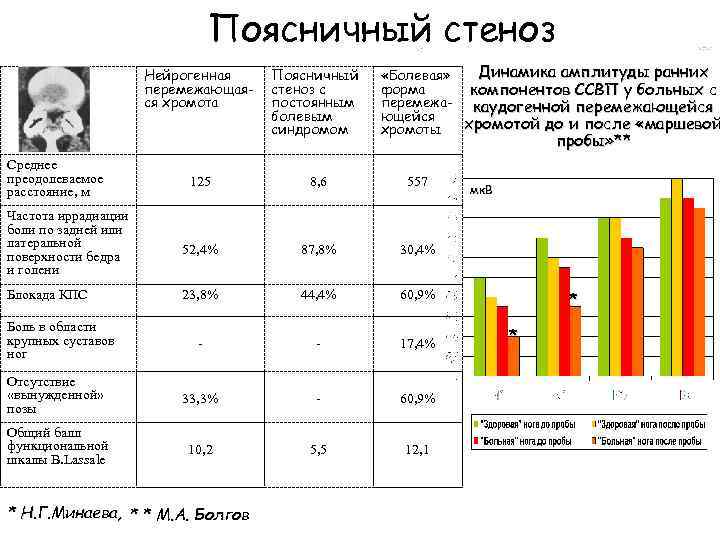
Поясничный стеноз ** * Нейрогенная перемежающаяся хромота Среднее преодолеваемое расстояние, м Поясничный стеноз с постоянным болевым синдромом Динамика амплитуды ранних «Болевая» форма компонентов ССВП у больных с перемежа- каудогенной перемежающейся хромотой до и после «маршевой хромоты пробы» ** 125 8, 6 557 Частота иррадиации боли по задней или латеральной поверхности бедра и голени 52, 4% 87, 8% 30, 4% Блокада КПС 23, 8% 44, 4% 60, 9% - - 17, 4% Отсутствие «вынужденной» позы 33, 3% - 60, 9% Общий балл функциональной шкалы B. Lassale 10, 2 5, 5 12, 1 Боль в области крупных суставов ног * Н. Г. Минаева, * * M. А. Болгов мк. В * *
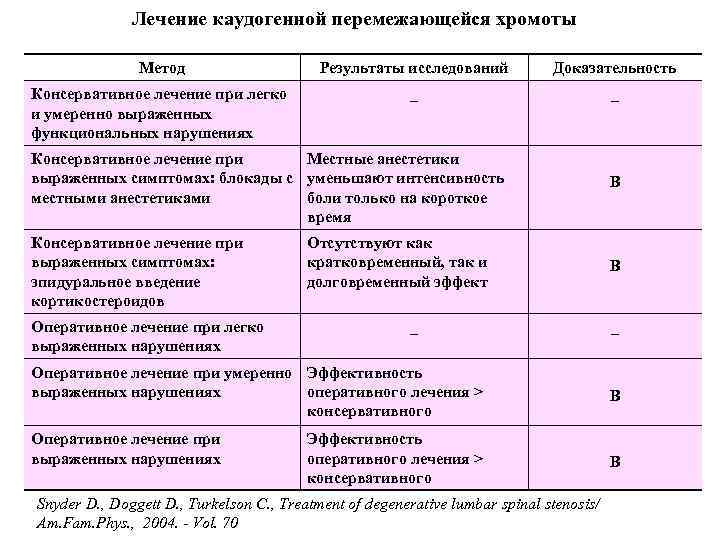
Лечение каудогенной перемежающейся хромоты Метод Результаты исследований Доказательность Консервативное лечение при легко и умеренно выраженных функциональных нарушениях _ _ Консервативное лечение при Местные анестетики выраженных симптомах: блокады с уменьшают интенсивность местными анестетиками боли только на короткое время B Консервативное лечение при выраженных симптомах: эпидуральное введение кортикостероидов В Оперативное лечение при легко выраженных нарушениях Отсутствуют как кратковременный, так и долговременный эффект _ Оперативное лечение при умеренно Эффективность выраженных нарушениях оперативного лечения > консервативного Оперативное лечение при выраженных нарушениях Эффективность оперативного лечения > консервативного Snyder D. , Doggett D. , Turkelson C. , Treatment of degenerative lumbar spinal stenosis/ Am. Fam. Phys. , 2004. - Vol. 70 _ В В

FBSS (fail-back surgery syndrome) – послеоперационный люмбоишиалгический синдром ü Частота при дискэктомии - 2% - 19%, при декомпрессивной ламинэктомии 9% 17% (В. Miller, 2005) ü Основные рассматриваемые причины: • послеоперационный фиброз • сохранение/рецидив грыжи • фораминальный стеноз • психологические расстройства

FBSS (fail-back surgery syndrome) – послеоперационный люмбоишиалгический синдром ü Факторы риска послеоперационного люмбоишиалгического синдрома в течение 6 мес после хирургического вмешательства (den Boer, M. Hasenbring, S. Atlas, 2006). • выраженность неврологических расстройств, • страх боли, • пассивные стратегии ее преодоления • большая физическая нагрузка на работе • финансовая компенсация

Прогноз возвращения пациента к труду в зависимости от длительности нетрудоспособности Длительность нетрудоспособности, связанной с болью в спине Частота возвращения к труду 0 -4 недели 80 -100% 4 -12 недель 60 -80% > 12 недель < 60%

Рекомендации по лечению Цели лечения 1) Обеспечение пациента адекватной информацией о заболевании, информирование, что боль в поясничнокрестцовой области – доброкачественное состояние с благоприятным прогнозом 2) Обеспечение адекватного симптоматического лечения, если это необходимо 3) Рекомендация оставаться максимально активным и, повозможности, скорее приступить к труду.
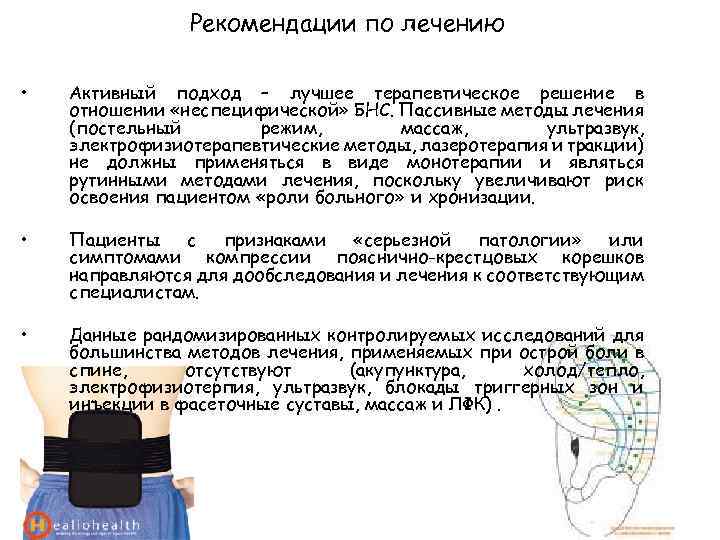
Рекомендации по лечению • Активный подход – лучшее терапевтическое решение в отношении «неспецифической» БНС. Пассивные методы лечения (постельный режим, массаж, ультразвук, электрофизиотерапевтические методы, лазеротерапия и тракции) не должны применяться в виде монотерапии и являться рутинными методами лечения, поскольку увеличивают риск освоения пациентом «роли больного» и хронизации. • Пациенты с признаками «серьезной патологии» или симптомами компрессии пояснично-крестцовых корешков направляются для дообследования и лечения к соответствующим специалистам. • Данные рандомизированных контролируемых исследований для большинства методов лечения, применяемых при острой боли в спине, отсутствуют (акупунктура, холод/тепло, электрофизиотерпия, ультразвук, блокады триггерных зон и инъекции в фасеточные суставы, массаж и ЛФК).

Лечение: информирование пациента 1. • • • 2. v v Доказательность: С «Образовательный буклет» снижает число повторных обращений к врачу общей практики 15 -минутное разъяснение обученным средним медицинским персоналом, сопровождаемое буклетом о боли и последующим телефонным звонком приводит к большей удовлетворенности пациента лечением и полученной информацией, чем отсутствие информации Пациенты, получающие специально разработанный буклет, больше удовлетворены результатами лечения и имеют более правильные представления о природе боли, однако это не влияет на снижение интенсивности боли Европейские рекомендации: информирование пациента необходимо, ключевые моменты: хороший прогноз, отсутствие необходимости проведения рентгенографии в отсутствие серьезной патологии, связь боли с мышцами, связками, диском и суставами, необходимость сохранять активность.

Лечение: исключение постельного режима 1. • Доказательность: А 10 рандомизированных контролируемых исследований показали, что постельный режим не лучше или хуже ЛФК, мануальной терапии, НПВП, плацебо в отношении интенсивности боли и возращению к нормальной активности. 2. Клинические рекомендации отдельных стран: Все рекомендации содержат отказ от постельного режима. В Великобритании указывается, что пациент может соблюдать постельный режим при высокой интенсивности боли, но должен быть проинформирован, что это состояние обусловлено болью, а не является методом лечения. В рекомендациях США подчеркивается негативное влияние постельного режима свыше 4 дней на выздоровление. 3. Европейские рекомендации: не предписывать постельный режим в качестве метода лечения.

Лечение: сохранение повседневной активности 1. Доказательность: А Обзор 8 рандомизированных контролируемых исследований показал, что сохранение активности способствует более быстрому функциональному восстановлению, связано с меньшей частотой инвалидизации и временем нетрудоспособности 2 Клинические рекомендации отдельных стан: Голландия, Новая Зеландия, Финляндия, Норвегия, Великобритания, Австралия, Германия, Швеция и Швейцария рекомендуют сохранять повседневную активность, остальные не содержат информации относительно данного вопроса 3. Европейские рекомендации: поддерживать обычный уровень повседневности активности и, по возможности, скорее притупить к труду.

Лечение: специальные упражнения 1. Доказательность: А Из 12 рандомизированных контролируемых исследований 7 показали отсутствие преимущества или небольшое ухудшение по сравнению с другими методами консервативной терапии; 1 – преимущество упражнений перед образовательной программой; 4 - отсутствие преимуществ перед пассивными методами лечения 2 Клинические рекомендации отдельных стан: данные разнообразны: большинство не включают упражнения в качестве рутинных методов. В Австралии исключают специальные упражнения, но рекомендуют общие упражнения для увеличения двигательной активности. Финские рекомендации включают упражнения при подострой боли. В Швейцарии рекомендует упражнения (мобилизация, релаксация, растяжение) при острой боли. 3. Европейские рекомендации: не применять специфические упражнения (растяжение, флексия, экстензия и т. п. ) при острой боли в спине

Лечение: анальгетики, парацетамол, миорелаксанты 1. 2. 3. Доказательность: 2 систематизированных обзора показали, что парацетамол не эффективнее НПВП, 3 рандомизированных исследования по сравнению парацетамола и НПВП показали равную эффективность в 2 случаях и превосходство НПВП в одном. НПВП vs плацебо: 9 рандомизированных исследований показали, что НПВП эффективнее НПВП vs парацетамол 3 рандомизированных исследований с противоречивыми результатами НПВП vs миорелаксанты 5 из 6 рандомизированных исследований не выявили преимуществ 15 рандомизированных исследований не выявили преимуществ различных НПВП. Клинические рекомендации: США, Новая Зеландия, Дания, Швейцария, Финляндия, Голландия, Великобритания, Германия и Австрия рекомендуют НПВП и парацетамол; Израиль – только НПВП, Великобритания, Швеция, Голландия подчеркивают необходимость приема анальгетика «по часам» . Германия и Швеция, США рекомендуют миорелаксанты при мышечном спазме Великобритания рекомендует миорелаксанты в качестве дополнительного средства при неэффективности парацетамола или НПВП в сочетании со слабыми опиолами Европейские рекомендации: назначать медикаментозную терапию, если имеется необходимость в обезболивании, предпочтительно назначение через равные интервалы времени, препарат первого ряд – парацетамол, второго – НПВП, миорелаксанты могут назначаться при недостаточной эффективности НПВП и парцетамола коротким курсом

Лечение: мануальная терапия 1. Доказательность: 17 рандомизированных исследований по мануальной терапии при острой БНС, показано, что мануальная терапия эффективнее имитации лечения 2. Клинические рекомендации отдельных стан: США, Новая Зеландия, Дания, Великобритания рекомендуют мануальную терапию при острой БНС; Израиль, Голландия и Австралия не рекомендуют; Голландия – через 6 недель при сохранении болевого синдрома. 3. Европейские рекомендации: направлять на мануальную терапию пациентов, не восстановивших нормальный уровень повседневной активности

Лечение: «школы боли в спине» , поведенческая психотерапия 1. Доказательность: данные противоречивы 2. Клинические рекомендации отдельных стран: США – «школы боли в спине» на рабочем месте, Швеция и Германия – для вторичной профилактике хронизации выздоравливающим после острого эпизода, Новая Зеландия отмечает недоказательность, рекомендации других стран не содержат информации. Ни одни рекомендации не содержат поведенческой психотерапии 3. Европейские рекомендации: поведенческая психотерапия и «школы боли в спине» не рекомендуются при острой БНС

Лечение: тракции и массаж 1. Доказательность: эффективность тракций и массажа не доказаны 2. Клинические рекомендации отдельных стран: Дания: рутинное применение массажа не целесообразно, однако он может быть полезен перед мануальной терапией Новая Зеландия, США, Великобритания не рекомендуют применение массажа при острой боли в пояснично-крестцовой области 3. Европейские рекомендации: тракции и массаж не рекомендуются при острой боли в пояснично-крестцовой области

Основные рекомендации по лечению острой «неспецифической» боли в пояснично-крестцовой области • Необходимо дать пациенту адекватную информацию о заболевании и убедить его в доброкачественности состояния • Не рекомендовать постельный режим • Дать совет поддерживать повседневную активность и, по-возможности, скорее приступить к труду • Если есть необходимость в обезболивании, назначить медикаментозную терапию, через равные интервалы времени (не по потребности), первый выбор – парацетамол, второй – НПВП. • Возможно назначение миорелаксантов коротким курсом, в виде монотерапии или в добавление к парацетамолу или НПВП при их недостаточной эффективности • Направить пациентов, не вернувшихся к нормальному уровню активности, на мануальную терапию • Мультидисциплинарные программы лечения целесообразно применять у работающих пациентов с подострой болью и ограничением активности более 4 -8 недель.

Рекомендации для дальнейшего исследования • Имеется острая необходимость в валидизации методов по исследованию психосоциальных факторов риска • Необходимо уточнение эффективности специфических видов поведенческой психотерапии • Необходимо выделение подгрупп пациентов с высоким риском развития хронической боли • Рандомизированные контролируемые исследования должны оценивать эффективность лечения с позиции профилактики хронизации
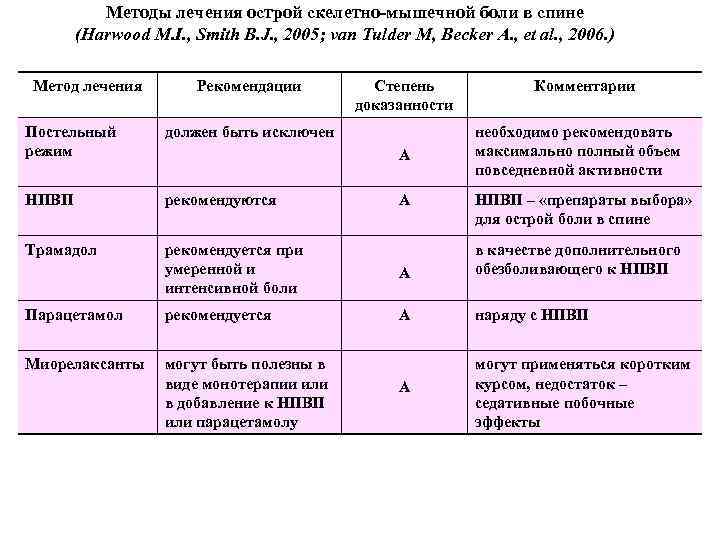
Методы лечения острой скелетно-мышечной боли в спине (Harwood M. I. , Smith B. J. , 2005; van Tulder M, Becker А. , et al. , 2006. ) Метод лечения Рекомендации Степень доказанности Комментарии Постельный режим должен быть исключен НПВП рекомендуются Трамадол рекомендуется при умеренной и интенсивной боли А в качестве дополнительного обезболивающего к НПВП Парацетамол рекомендуется А наряду с НПВП Миорелаксанты могут быть полезны в виде монотерапии или в добавление к НПВП или парацетамолу А могут применяться коротким курсом, недостаток – седативные побочные эффекты А А необходимо рекомендовать максимально полный объем повседневной активности НПВП – «препараты выбора» для острой боли в спине
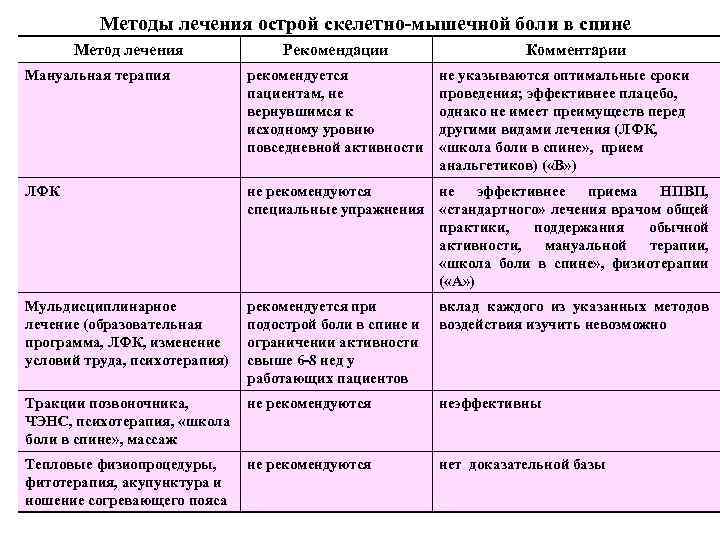
Методы лечения острой скелетно-мышечной боли в спине Метод лечения Рекомендации Комментарии Мануальная терапия рекомендуется пациентам, не вернувшимся к исходному уровню повседневной активности не указываются оптимальные сроки проведения; эффективнее плацебо, однако не имеет преимуществ перед другими видами лечения (ЛФК, «школа боли в спине» , прием анальгетиков) ( «В» ) ЛФК не рекомендуются не эффективнее приема НПВП, специальные упражнения «стандартного» лечения врачом общей практики, поддержания обычной активности, мануальной терапии, «школа боли в спине» , физиотерапии ( «А» ) Мульдисциплинарное лечение (образовательная программа, ЛФК, изменение условий труда, психотерапия) рекомендуется при подострой боли в спине и ограничении активности свыше 6 -8 нед у работающих пациентов вклад каждого из указанных методов воздействия изучить невозможно Тракции позвоночника, не рекомендуются ЧЭНС, психотерапия, «школа боли в спине» , массаж неэффективны Тепловые физиопроцедуры, фитотерапия, акупунктура и ношение согревающего пояса нет доказательной базы не рекомендуются
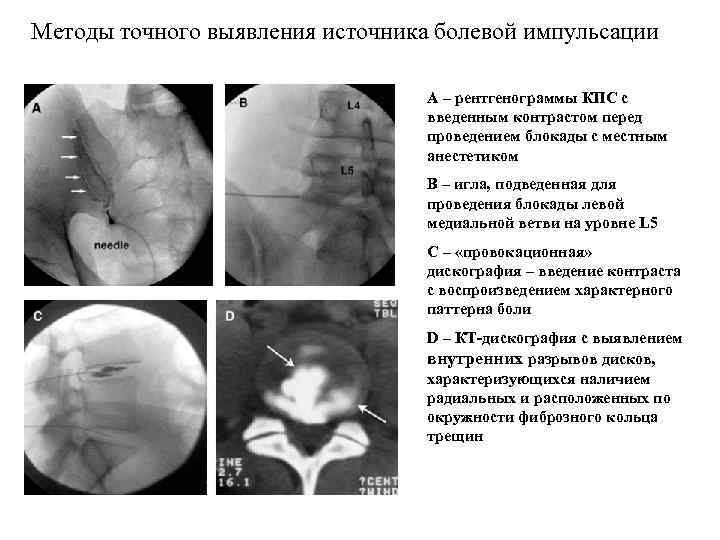
Методы точного выявления источника болевой импульсации А – рентгенограммы КПС с введенным контрастом перед проведением блокады с местным анестетиком В – игла, подведенная для проведения блокады левой медиальной ветви на уровне L 5 С – «провокационная» дискография – введение контраста с воспроизведением характерного паттерна боли D – КТ-дискография с выявлением внутренних разрывов дисков, характеризующихся наличием радиальных и расположенных по окружности фиброзного кольца трещин

Изучающиеся патофизиологические механизмы формирования боли в спине ? ? ? Невропатические характеристики болевого синдрома при хронической скелетно-мышечной боли в спине ? ? ? Какова взаимосвязь психологических факторов и центральной сенситизации? ü Избегание, связанное со страхом боли, оказывают значительное, влияние на результаты количественного сенсорного тестирования (параметры временной суммации, пороги переносимости боли) (S. George, 2006) ü Пол, страх боли и катастрофизация связаны со снижением порога жгучей боли при количественном сенсорном тестировании (S. George, 2007) ü «Психогенная» неанатомическая поверхностная болезненность – отражение центральной сенситизации? üАмантадин снижает уровень временной суммации боли при КСТ у пациентов с хронической болью в спине. Целесообразно назначение препарата после проведения динамической КСТ (D. Kleinbohl, 2006) üСреди пациентов с хронической болью в спине характеристики, соответствующие невропатическому болевому синдрому, отмечены в 54% случаев (шкала LANSS) -

Когнитивные расстройства у пациентов с хронической болью в спине ü При болях в спине отмечено снижение проспективной кратковременной памяти (J. Ling, 2007) ü У пациентов с хронической болью в спине отмечается снижение гибкости мышления (Trail Making Test, Number-Letter-Switching test, D. Weiner, 2006, J. Karp, 2006), внимания (Digit Span (тест повторения рядов цифр) из WAIS-R, J. Wade, 2002) ü Аффективные компоненты и интенсивность хронической боли связаны со структурными изменениями серого вещества головного мозга по данным морфометрического исследования (дорсолатеральные отделы префронтальной коры, базальные ганглии, таламус) (Apkarian A. V. et al. , 2004 T. Schmidt-Wilcke, 2006) ü ПЭТ и ф. МРТ показали, что на стадии формирования когнитивных и эмоциональных составляющих болевого ощущения, а также формирования болевого поведения активизируются передние отделы поясной извилины (K Casey, 2000; D. Price, 1999) ü Передняя поясная извилина участвует как в реализации функции внимания, так и передачи ощущения боли, что, возможно, объясняет влияние дистресса, вызванного болью, на когнитивные функции (Hart R. P. et al 2003).

Скелетно-мышечные нарушения при боли в спине, всегда ли «спазм» ? Концепция «порочного круга» «боль мышечный спазм - боль» (J. Trevell, 1942, B. D. Wyke, 1987; H. Johansson, P. Sojka, 1991); теория «стресса-гиперактивности» (G. Collins, 1986) Mодель «адаптации к боли» (P. Lund, 1991) + ü Болевая стимуляция суставов, связок, диска приводит к повышению активности паравертебральных мышц ü Повышение ЭМГ-активности при статических нагрузках, в ответ на стресс и ее асимметрия при латерализованной хронической боли ü Отсутствие четко доказанного повышения активности мышц при хронической боли в спине по сравнению со здоровыми ü Снижение силы и гипотрофия мышцы, выпрямляющей позвоночник при хронической боли + Болевая стимуляция m. gastrocnemius приводит к снижению ее активности при ходьбе и увеличению активности ее антагониста – m. tibialis ant. ü ü Отсутствие при хроничеcкой боли в спине феномена «флексиирелаксации»

Взаимосвязь психологических особенностей и скелетно-мышечных нарушений ü Предположено, что страх, связанный с болью, проявляется повышением активности паравертебральных мышц (Vlaeyen J. , Linton S. , 2000 ; Geisser M. , 2004) ü Отмечена связь повышения ЭМГ-активности при статических нагрузках у пациентов с неадекватным болевым поведением (К. Lofland, 2000) ü Избегание активности, связанное с болью, является предиктором развития хронической боли и приводит к развитию стойкой инвалидизации (G. Waddell, 1989. , J. Vlaeyen, 1995; E. Gheldof , 2006).

Поверхностная ЭМГ при хронических скелетномышечных болевых синдромах с позиции доказательной медицины • Имеются противоречивые данные о том, что поверхностная ЭМГ помогает дифференцировать пациентов с хронической скелетно-мышечной болью в спине от здоровых испытуемых и может применяться для оценки эффективности реабилитационных программ (уровень С) + - ü van Dieen J. H. , Selen L. P. , Cholewicki J. , ü Pullman S. L. , Goodin D. S. , Marquinez 2003, Trunk muscle activation in low-back A. I. , et al. , 2000. Clinical utility of pain patients, an analysis of the literature. surface EMG: report of therapeutics and technology assessment ü Geisser M. E. , Ranavaya M. , Haig A. J. et al. , 2005, A meta-analytic review of surface electromyography among persons with CLBP and normal, healthy controls ü Colloca C. J. , Hinrichs R. N. , 2005 The biomechanical and clinical significance of the lumbar erector spinae flexionrelaxation phenomenon ü Airaksinen O. , Brox J. I. , Cedraschi C. et al. 2006, European guidelines for the management of chronic nonspecific low back pain
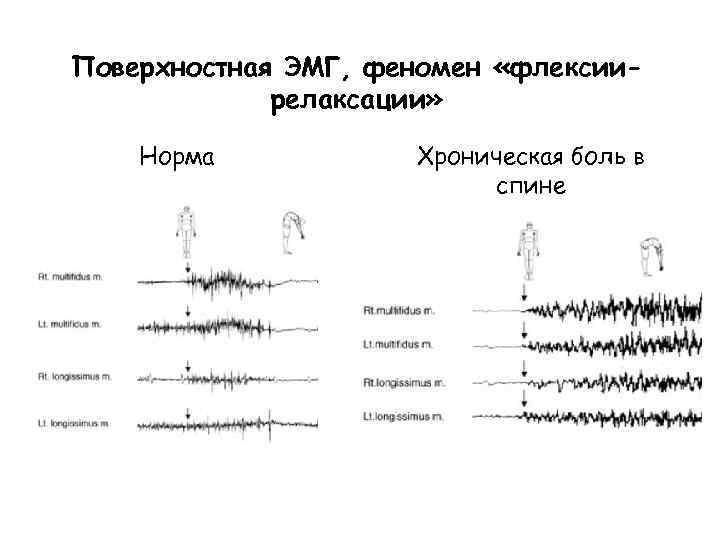
Поверхностная ЭМГ, феномен «флексиирелаксации» Норма Хроническая боль в спине
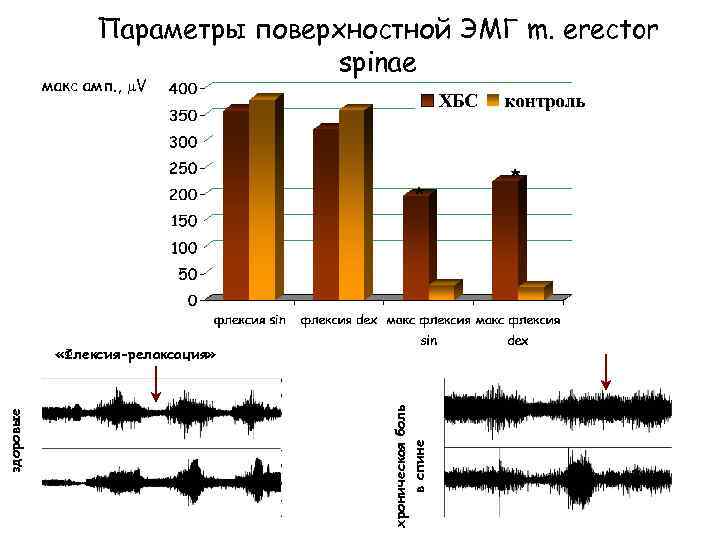
Параметры поверхностной ЭМГ m. erector spinae макс амп. , V * хроническая боль в спине здоровые «Флексия-релаксация» *
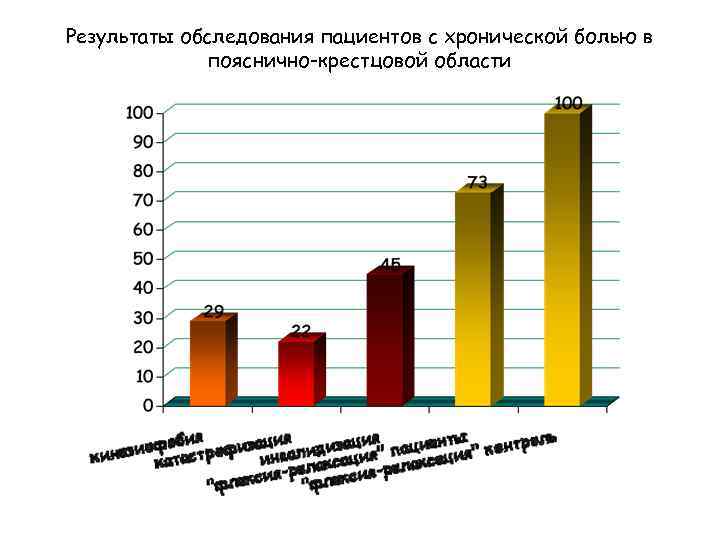
Результаты обследования пациентов с хронической болью в пояснично-крестцовой области
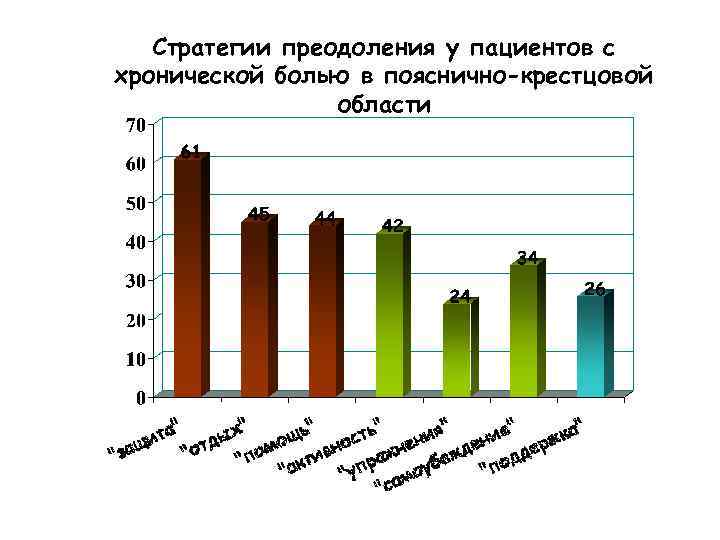
Стратегии преодоления у пациентов с хронической болью в пояснично-крестцовой области
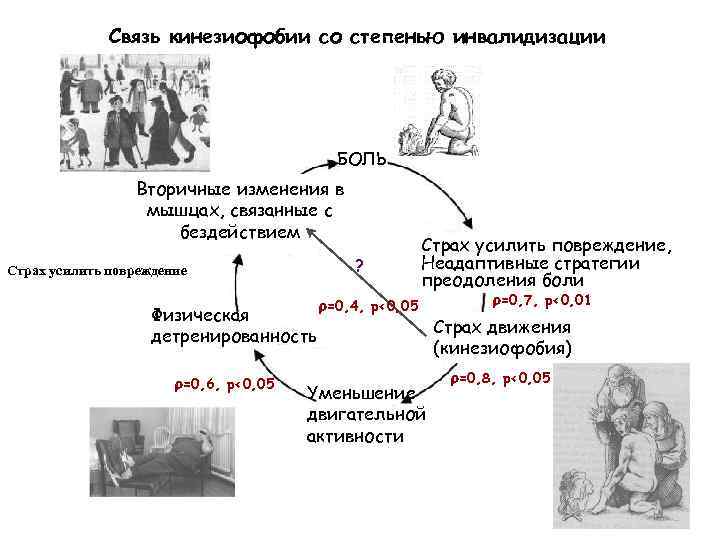
Связь кинезиофобии со степенью инвалидизации БОЛЬ Вторичные изменения в мышцах, связанные с бездействием ? Страх усилить повреждение Физическая детренированность =0, 6, p<0, 05 Страх усилить повреждение, Неадаптивные стратегии преодоления боли =0, 4, p<0, 05 Уменьшение двигательной активности =0, 7, p<0, 01 Страх движения (кинезиофобия) =0, 8, p<0, 05

Лечение пациентов с хронической болью в спине с позиции современных клинических рекомендаций* Медикаментозная терапия Рекомендуются Короткие курсы НПВП Короткие курсы слабых опиоидов Обсуждаются Норадренергические или серотонинергические и норадренергические антидепрессанты Миорелаксанты Пластыри с капсаицином Не рекомендуются Габапентин Eur Spine J (2006) 15 (Suppl. 2): S 192–S 300

Лечение пациентов с хронической болью в спине с позиции современных клинических рекомендаций* Инвазивные методы • Акупунктура Не рекомендуются: • Эпидуральное введение кортикостероидов • Блокады фасеточных суставов, триггерных точек • РЧД фасеточных суставов, дорзального ганглия • Внутридисковые инъекции, в т. ч. склерозирующих препаратов Eur Spine J (2006) 15 (Suppl. 2): S 192–S 300

Лечение пациентов с хронической болью в спине с позиции современных клинических рекомендаций* Рекомендуются Когнитивная поведенческая психотерапия Лечебная физкультура с инструктором Мультидисциплинарный (био-психо-социальный) подход (фармакотерапия, образовательная программа, ЛФК, психотерапия, профессиональная реабилитация) Обсуждаются «Школа боли» Короткие курсы мануальной терапии Физиотерапия (все виды) Тракционная терапия Массаж Ношение корсета Не рекомендуются Неэффективны ЧЭНС Eur Spine J (2006) 15 (Suppl. 2): S 192–S 300
Боль в спине и ногах.ppt