7 болезни вегетативной нс.pptx
- Количество слайдов: 36
Болезни вегетативной нервной системы. Мигрень. ДЦП.

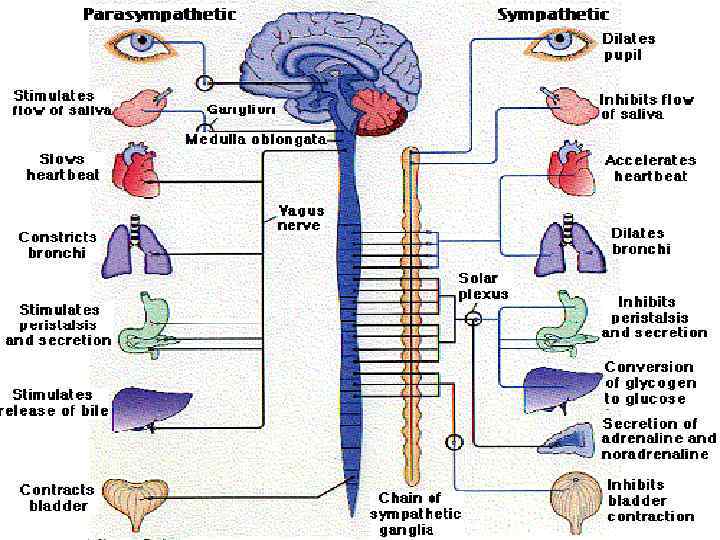
Заболевания вегетативной нервной системы Вегетативная (автономная) нервная система (ВНС) иннервирует гладкую мускулатуру сосудов и внутренних органов, экзо- и эндокринные железы и отдельные паренхиматозные клетки. ВНС регулирует артериальное давление, кровоток и тканевую перфузию, метаболические процессы, объем и состав внеклеточной жидкости, функцию потовых желез и тонус гладкой мускулатуры внутренних органов. Центральные представительства ВНС в гипоталамусе регулируют прием пищи (чувство голода и насыщения), температуру тела, жажду.

Вегетативная нервная система ВНС состоит из двух отделов: симпатического и парасимпатического. Симпатическая нервная система усиливает деятельность органов. Парасимпатическая нервная система тормозит работу органов. При преобладании симпатического отдела расширяются зрачки, определяется тахикардия, отмечается бледность кожных покровов, ослабевает деятельность желудочно- кишечного тракта. Медиатор симпатической нервной системы- норадреналин и адреналин. Преобладание парасимпатической нервной системы приводит организм к состоянию покоя. Зрачки суживаются, просвет дыхательных путей суживается, со стороны ССС отмечается брадикардия, усиливается перистальтика желудочно-кишечного тракта. Медиатор парасимпатической нервной системы – ацетилхолин. Центральный отдел вегетативной нервной системы включат вегетативные ядра, расположенные в спинном и головном мозге. Периферический отдел включает вегетативные ганглии и вегетативные нервные волокна. Вокруг органов и сосудов расположены вегетативные нервные сплетения. ЦНС осуществляет контроль за вегетативной нервной системой через продолговатый мозг и гипоталамус.

Заболевания вегетативной нервной системы могут быть обусловлены повреждением различных ее отделов, начиная от периферических вегетативных нервных волокон и заканчивая корой большого мозга. Для заболеваний вегетативной нервной системы характерно то, что большинство их обусловлено не выпадением функции, а раздражением и повышенной возбудимостью тех или иных отделов.

Мигрень Это заболевание относится к ангионеврозам. В основе его лежит периодически возникающий спазм мозговых сосудов в бассейне внутренней сонной артерии. В следствие этого кровь из общей сонной артерии устремляется в бассейн наружной сонной артерии, вызывая растяжение ее стенок и боль в соответствующей половине головы. Клинически мигрень проявляется периодически возникающей болью в одной половине головы. Мигренью чаще болеют женщины. Приступы мигрени могут быть спровоцированы нарушением режима сна, умственным перенапряжением, алкоголем, волнением, различными запахами, пребыванием в душном помещении. Простая мигрень. Проявляется приступами головной боли, которая начинается в области виска и постепенно распространяется на всю половину головы. Приступ длится несколько часов и проходит постепенно. Во время приступа у больных отмечается повышенная чувствителькость к световым раздражениям. Может отмечаться тошнота, рвота, а в конце приступа — полиурия. При пальпации во время приступа височной артерии отмечается ее напряжение и болезненность.

Мигрень Ассоциированная мигрень. В разгар приступа головной боли или перед ним у больных возникают преходящие очаговые неврологические расстройства (афазия, гемипарез, гемианестезия и др. ). Лечение. Вне приступа рекомендуют общеукрепляющее лечение, общеоздоровительные процедуры (рациональный режим труда, отдыха, питание, занятия спортом, туризмом); назначают транквилизаторы, препараты валерианы, а также гальванизацию шейных симпатических узлов, гидропроцедуры, массаж, иглорефлексо-терапию. Во время приступа назначают ацетилсалициловую кислоту, кофеин, производные спорыньи, анальгин, антигистаминные препараты, барбитураты, сосудорасширяющие средства (на высоте приступа эффективны сосудосуживающие средства). Приступ облегчается применением тепла (реже—холода) на голову.
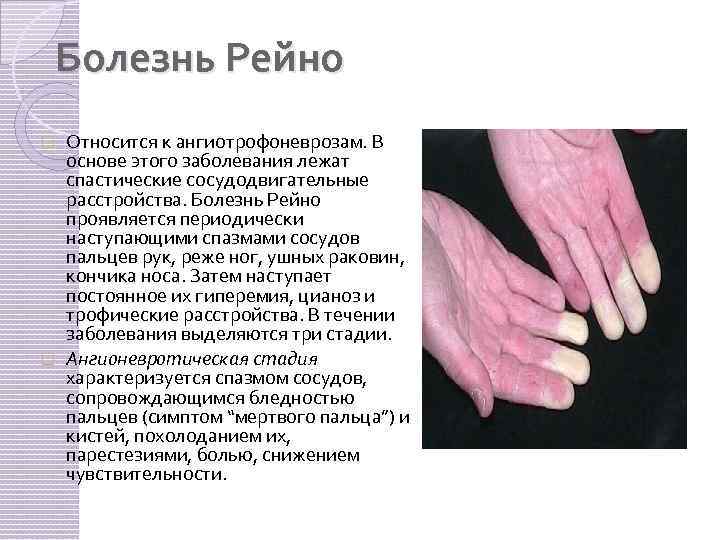
Болезнь Рейно Относится к ангиотрофоневрозам. В основе этого заболевания лежат спастические сосудодвигательные расстройства. Болезнь Рейно проявляется периодически наступающими спазмами сосудов пальцев рук, реже ног, ушных раковин, кончика носа. Затем наступает постоянное их гиперемия, цианоз и трофические расстройства. В течении заболевания выделяются три стадии. Ангионевротическая стадия характеризуется спазмом сосудов, сопровождающимся бледностью пальцев (симптом “мертвого пальца”) и кистей, похолоданием их, парестезиями, болью, снижением чувствительности.

Болезнь Рейно Стадия локальной асфиксии. У больных наблюдается венозный застой, сопровождающийся синюшностью кожи пораженных участков. Парестезии и боль носят более выраженный и более стойкий характер, кожа становится сухой, холодной. Стадия некроза характеризуется некрозом дистальных отделов пальцев (кожи и более глубоких тканей). При лечении больных в первых стадиях заболевания необходимо назначать адренолитические и сосудорасширяющие средства, ганглиоблокаторы и транквилизаторы, тепловые процедуры (четырехкамерные ванны и др. ). В ряде случаев эффективна операция на симпатической нервной системе (десимпатизация и преганглионарная симпатэктомия).

Болезнь Меньера — разновидность ангионевроза, при котором наблюдаются вазомоторные нарушения во внутреннем ухе, приводящие к увеличению в нем эндолимфы, острому развитию водянки эндолимфатического мешка вестибулярного аппарата и резкого его раздражения. Проявляется болезнь Меньера приступами вестибулярных расстройств: головокружением, рвотой, брадикардией, атаксией, шумом в ухе, холодным потом, бледностью лица.
Лечение. Во время приступа больному необходимо придать горизонтальное положение с приподнятой головой, горячие ножные ванны, антихолинергические, седативные средства. Между приступами рекомендуется дегитратационная терапия, антихолинергические средства, лечебная физкультура для тренировки вестибулярного аппарата; в тяжелых случаях—полная или частичная перерезка VIII нерва.

Акропарестезия — ангионевроз, проявляющийся приступами парестезии, гипестезий, цианотичности кистей, понижением кожной температуры, миалгий в результате спазма сосудов дистальных отделов конечностей. Заболевание возникает в зимние месяцы. Чаще болеют женщины в период климакса. Провоцирующими факторами акропарестезий являются мышечное напряжение, длительная однообразная работа, поднятие тяжестей. Нижние конечности обычно не поражаются.

Эритромелалгия возникает в результате острого расстройства сосудистой иннервации капилляров, артериол и вен нижних конечностей. Клинически это заболевание проявляется приступами жгучей боли обычно в стопах и реже в голенях и бедрах. При этом стопы краснеют, кожа становится горячей на ощупь, стопы отекают, расширяются вены, артерии пульсируют. Заболевание проявляется в весенне-летние месяцы. Боль часто возникает вечером или ночью, она усиливается при согревании ног, при ходьбе и стоянии, при механических раздражениях и уменьшается при охлаждении. Приступы могут длиться несколько часов и суток. Эритромелалгия обусловлена поражением боковых рогов спинного мозга и часто сопутствует сирингомиелии, миелиту. При лечении назначают сосудосуживающие и гормональные препараты, ацетилхолин, внутривенные вливания новокаина. В отдельных случаях прибегают к хирургическому вмешательству (перерезка задних корешков, резекция пояснично-крестцового отдела пограничного симпатического ствола — с целью прервать сосудорасширяющие волокна, идущие к пораженной конечности).

Симпаталгия — это боль, связанная с поражением симпатических структур: симпатических узлов, соединительных ветвей, сплетений, нервов, симпатических волокон в смешанных нервах (седалищный, срединный, тройничный и т. д. ). Чаще всего симпаталгия локализуется на конечностях и в области лица. При симпаталгии боль появляется по ходу соответствующего нерва и носит особый характер: она диффузна, а не локализована по ходу нерва, имеет характер каузалгии и сопровождается эмоциональными нарушениями в виде депрессий. На интенсивность боли оказывают влияние климатические, температурные и атмосферные факторы. Нередко боль усиливается в покое и уменьшается при движении. При давлении на нервные стволы боль возникает не только в месте давления, а распространяется диффузно по всему нерву. Сухожильные рефлексы при симпаталгии повышены. Отмечается болезненность по ходу сосудов, наблюдаются трофические расстройства в виде сухости кожи, шелушения, гипо- или гипертрихоза, ломкости ногтей, изменения цвета и температуры кожи.

Ганглионит Поражение отдельных узлов симпатического ствола проявляется вазомоторными, секреторными и трофическими расстройствами в соответствующих зонах, нарушением функции внутренних органов, снижением болевой чувствительности, снижением сухожильных рефлексов, эмоциональными расстройствами. Поражение верхнего шейного симпатического узла проявляется синдромом Бернара—Горнера, нарушением потоотделения на соответствующей половине лица, расширением сосудов кожи лица и конъюнктивы, повышением температуры кожи в данной зоне, понижением внутриглазного давления, афонией и хрипотой из-за нарушения тонуса мышц гортани. . Поражение звездчатого узла проявляется болью в соответствующей половине грудной клетки (в виде “полукуртки”), отдающей в руку.

Детский церебральный паралич (ДЦП) ДЦП – это группа двигательных нарушений, возникающих при поражении двигательных систем головного мозга и проявляющихся в недостатке или отсутствии контроля со стороны ЦНС за функционирование мышц.

Этиология К пренатальным факторам относятся: состояние здоровья матери (наличие соматических, инфекционных, эндокринных заболеваний; осложнения предыдущей беременности; вредные привычки ; внутриутробные инфекции; иммунная несовместимость матери и плода и др. ) отклонения в ходе беременности (внутриматочные повреждения, кровотечения, потребление гормонов и др. ) факторы, нарушающие развитие плода (малый вес плода, неправильная позиция плода, беременность менее 37 недель)

Этиология К интранатальным факторам относятся: асфиксия в родах, в результате которой возникает кислородная недостаточность, что приводит к ишемии мозга с развитием церебральных нарушений; родовая травма.

Этиология На постнатальной стадии выделяются следующие причины отклонений: травмы черепа и костей кислородная недостаточность (при утоплении, удушении) инфекции: менингит, энцефалит и др. интоксикации новообразования в мозге (кисты, опухоли и др. )

Клинические проявления ДЦП 1. Двигательные нарушения различного характера и степени выраженности. Особенностью двигательных нарушений является то, что они существуют с рождения и тесно связаны с сенсорными расстройствами. У детей с ДЦП задержано или нарушено формирование всех двигательных функций: удержания головы, сидения, стояния, ходьбы. Неправильные схемы движений могут закрепляться и приводить к формированию патологических поз положений тела и конечностей: голова опущена на грудь, руки и ноги согнуты голова откинута назад; руки, ноги, спина напряжены и разогнуты голова повернута вправо, правые рука и нога разогнуты, левые – согнуты (или наоборот) Эти позы препятствуют развитию движений, предметнопрактической деятельности и навыкам самообслуживания. Характерной особенностью двигательных расстройств является зависимость нарушений движений в конечностях от положения головы ребенка.

Клинические проявления ДЦП Нарушения анализаторных систем Сенсорные расстройства включают нарушения зрительного, слухового, тактильного и кинестетического восприятия. Зрительное восприятие у ребенка с ДЦП может быть нарушено за счет ограниченного движения глаз, снижения полей зрения, снижения остроты зрения и т. п. В 20 -30 % случаев отмечаются косоглазие, двоение в глазах. При ДЦП из-за недоразвития или снижения моторных функций имеется нарушение деятельности слухового анализатора. Наблюдаются нарушения звукопроизношения; снижение слуха. Любое нарушение слухового восприятия приводит к задержке речевого развития. У некоторых детей может наблюдаться повышенная чувствительность к звуковым сигналам.

Клинические проявления ДЦП Патология психического развития. Механизм нарушения развития психики определяется временем, степенью и локализацией поражения мозга. Психические нарушения на фоне раннего внутриутробного поражения характеризуются грубым недоразвитием интеллекта. Аномалии развития психики при ДЦП включают нарушения формирования познавательной деятельности, эмоционально -волевой сферы и личности.

Формы ДЦП Двойная гемиплегия Данная форма диагностируется уже в период новорожденности и является самой тяжелой из форм заболевания. Характеризуется тяжелыми двигательными нарушениями во всех конечностях. Дети не держат голову, не сидят, не стоят и не ходят; развитие двигательных функций крайне затруднено. Интеллект страдает больше, чем при других формах ДЦП.

Формы ДЦП Спастическая диплегия Наиболее часто встречающаяся форма ДЦП. Характеризуется двигательными нарушениями в верхних и нижних конечностях, причем ноги поражаются сильнее, чем руки. Основным признаком при спастической диплегии является повышение мышечного тонуса в нижних конечностях с ограничением объема и силы движений. Симптомы данной формы ДЦП обнаруживаются уже в первые дни жизни: выявляется повышенный тонус мышц.

Формы ДЦП Гемипаретическая форма При данной форме ДЦП обычно сильнее поражается верхняя конечность: мышечный тонус в руке высокий, она согнута в локтевом суставе и приведена к туловищу, кисть опущена и сжата в кулак. Нога разогнута в коленном суставе, стопа опущена. В паретичных конечностях отмечаются постепенное отставание в росте и уменьшение в объеме (атрофия). У 20 – 30% наблюдаются речевые расстройства.

Формы ДЦП Гиперкинетическая форма. Ведущим двигательным нарушением при гиперкинетической форме являются гиперкинезы – насильственные непроизвольные движения. Гиперкинезы могут выступать как самостоятельный вид расстройств или сочетаться с параличами и парезами. Они возникают непроизвольно и могут охватывать различные мышечные группы: мышцы лица, языка, шеи, туловища, верхних и нижних конечностей.

Формы ДЦП Мозжечковая форма При данной форме ДЦП поражается мозжечковая система мозга, регулирующая координацию движений и равновесие. Двигательные нарушения проявляются в виде мозжечковой атаксии, которая характеризуется расстройством целенаправленных движений и ходьбы: они становятся неловкими и несоразмерными.

Формы ДЦП Смешанная форма Сочетание различных двигательных расстройств – наиболее часто встречающаяся форма ДЦП. При ней имеются сочетания всех перечисленных выше форм. Сочетание проявлений разных форм заболевания ведет к двигательным нарушениям осложненного характера. Нарушения интеллекта и речи встречаются с той же частотой, что и при других формах заболевания.

Диагностика Диагноз ставится на основании неврологического осмотра и инструментальных методах обследования: - электрофизиологическое исследование потенциалов мышц и оценка периферических нервов; - Электроэнцефалография – функциональная оценка биотоков мозга. - Необходимы также консультации окулиста, отоларинголога, психиатра, эпилептолога, ортопеда.

Лечение детского церебрального паралича Лечение ДЦП должно быть начато как можно раньше и вестись непрерывно. Заболевание неизлечимо, но при лечении с раннего возраста возможно наиболее благоприятное развитие ребенка. В первые годы жизни наиболее возможно компенсировать дефект, уменьшить проявления спастичности, а следовательно, деформаций скелета, контрактур.

Лечение Ребенок должен наблюдаться у педиатра, невролога, ортопеда, логопеда, психолога, реабилитолога. Лечение ДЦП должно быть комплексным и включать медикаментозную терапию, постоянную лечебную физкультуру, ортопедо - хирургические методы лечения, психологическую помощь, развитие речи, санаторно-курортное лечение.

Лечение Медикаментозное лечение ДЦП состоит из нейропротекторов, антиоксидантов, сосудистых препаратов, мозговых метаболитов, миорелаксантов, витаминов. Широко применяется церебролизин, кортексин, цераксон внутривенно, актовегин, пирацета. Глицин, нейровитан в таблетках назначают курсами.

Хирургическое лечение ДЦП рекомендуется при выраженных контрактурах. Применяют гипсовые повязки и оперативное лечение. Ортопеды – хирурги могут удлинять сухожилия и мышцы, кости (ахиллопластика, артропластика). Вмешательство направлено для профилактики и лечения контрактур, вывихов и подвывихов суставов, для увеличения стабильности конечности.

Лечение - массаж; - физиотерапевтические процедуры – электрофорез, магнитотерапия, электросон, светолечение, дарсонвализация, ультразвук; Электрофорез проводится с прозерином, никотиновой кислотой, фастум – гелем; - иглорефлексотерапия; - грязелечение; - лазеротерапия; - занятия с логопедом;

Профилактика ДЦП Профилактика детского церебрального паралича заключается в охране здоровья будущей мамы, исключении вредных привычек, наблюдении за течением беременности.
7 болезни вегетативной нс.pptx