Бронхиты лекция 4к.ppt
- Количество слайдов: 28

Болезни трахеи и бронхов

БРОНХИТ ОСТРЫЙ (простой - J 20) • чаще всего проявление ОРВИ, протекающее без клинических признаков обструкции и токсикоза при субфебрильной Т 0 в течение 1 3 дней (аденовирусный с подъемами выше 380 до 5 7 дней). Одышка умеренная (до 50 в минуту). Кашель, в первые 1 2 дня сухой, сменяется влажным, длится обычно до 2 нед. ; при трахеобронхите обычно чувство давления за грудиной, кашель может длиться до 4 6 нед. Мокрота чаще слизистая, на 2 й нед. может иметь зеленоватый цвет, что не является признаком микробного воспаления. Осложняется пневмонией редко.

Микоплазменный бронхит (J 20. 0) • чаще у детей старше 4 5 лет протекает с высокой Т 0, но без токсикоза, с «сухим» катаром и конъюнктивитом без выпота, с асим метричными мелкопузырчатыми хрипами (как у грудных детей с бронхиолитом), нередко с обструкцией, что отличает его от вирусного бронхита. Подтверждает диагноз выявление антигена в ПЦР, специфических Ig. M АТ (могут появиться поздно).

Хламидийный (C. pneumoniae J 20. 8) бронхит • также чаще у детей > 5 лет, протекать с обструкцией, иногда является дебютом астмы позднего начала. Диагностика – выявление специфических Ig. M АТ; антиген часто выявляется при носительстве.

Лечение • бронхита проводится обычно на дому. Антибиотики (макролиды) показаны только при подозрении на микоплазменный и хламидийный бронхиты. Усиленное размножение пневмококков и гемофильной па лочки в мокроте, частое при вирусном бронхите, не тре бует антибактериальной терапии.

• Противокашлевые средства, как и аэрозольные ингаляции (вода, физ. раствор) назначают лишь при мучительном сухом кашле. Эффект отхаркивающих не доказан (см. 6. 1). Из муколитиков (Табл. 6. 3) предпочтительны амброксол в ингаляциях и карбоцистеин (Флюдитек). Противовоспалительно действующий фенспирид (Эреспал) у многих больных уменьшает кашель. Противогистаминные средства используют у детей с аллергией. Электропроцедуры неэффективны. Детей переводят на общий режим после падения Т 0 и стихании катара; этому не препятствуют остаточный кашель и хрипы.

ОСТРЫЙ ОБСТРУКТИВНЫЙ БРОНХИТ, БРОНХИОЛИТ (J 20). • Этиология РС вирус (J 20. 1), парагрипп, энтеровирусы, бока и метапневмовирусы, диагноз ставят, в основном, у детей 0 2 лет. • Бронхиолит обычно 1 й обструктивный эпизод на 3 5 й день ОРВИ, вызывающий отек слизистой; для него типично обилие мелкопузырчатых хрипов, одышка 70 90 в 1 мин. Показания для ИВЛ: цианоз при дыхании 40% О 2, Ра. О 2 60 мм рт. ст. и Ра. СО 2 >55 мм рт. ст. – они в возникает редко. Течение благоприятное, осложнения редки, обструкция исчезает на 7 10 й день, но у детей с БЛД, пороками сердца, глубоко недоношенных РС бронхиолит течет крайне тяжело. О пневмонии может говорить асимметрия хрипов, Т 0 >380 более 3 дней, лейкоцитоз >15 109/л, тень на рентгенограмме.

• Острый обструктивный бронхит развивается в 1 3 й день ОРВИ, чаще как повторный эпизод обструкции со свистящими хрипами, сухим, нечастым кашлем, одышкой 50 70 в 1 мин. Газы крови не изменяются, улучшение наступает в течение 2 3 х дней. • Эти формы, сходные по клинике с обострением бронхиальной астмы на фоне ОРВИ, отличаются от нее высоким уровнем ц. АМФ и отношением ц. АМФ/ц. ГМФ, отсутствием эозинофилии. У детей с аллергической наследственностью или проявлениями, высоким уровнем Ig. E часты рецидивы обструкции и развитие астмы.

• Бронхиолит острый облитерирующий – тяжелое заболевание, приводящее к развитию хронического бронхиолита с облитерацией иммунопатологической или аденовирусной природы, в последнем случае с длительной высокой лихорадкой. Прогностически неблагоприятно сохранение обструкции после нормализации темпе ратуры (3 4 я нед. болезни). Эволюция изменений приводит через 6 8 нед. к развитию сверхпроз рачного легкого синдрому Мак Леода.

Лечение • питание не изменяют, объем его может быть уменьшен. О 2 через катетер или носовые канюли при гипоксемии. Регидратация – оральная (ОРР пополам с водой, чаем) до 100 мл/кг/сут. Антибиотики, противокашлевые средства, банки, горчичники не показаны. При выраженной обструкции показаны агонисты , лучше с ипратропия бромидом (Беродуал) в ингаляциях; они облегчают состояние, хотя и не ускоряют выздоровление. Эуфиллин (4 5 мг/кг, 15 20 мг/кг/сут) менее эффективен и дает много побочных эффектов.

• При первом эпизоде бронхиолита эффект как ИГК, так и системных ГК, по данным контролируемых испытаний, отсутствует, однако, при неэффективности агонистов системные ГК могут способствовать прекращению нарастания обструкции. При повторных эпизодах показаны ИГК (Пульмикорт – 0, 25 0, 5 мг на ингаляцию вместе с агонистами), по крайней мере, детям с аллергией. • В США при бронхиолитах в группах риска применяют рибавирин (20 мг/кг/сут в аэрозоле через ингалятор 3 7 дней), в Европе его применяют редко, • При обилии вязкой слизи вводят муколитики (Лазольван в аэрозоле ). Антигистаминные препараты не используют они могут усилить сгущение слизи. Вибромассаж и постуральный дренаж улучшают эва куацию мокроты. Есть данные о сокращении частоты рецидивов от 4 6 недельного курса ИГК у детей с признаками аллергии, но у детей без аллергии эта мера излишня.

• При облитерирующем бронхиолите стабили зируют состояние большие дозы ГК, ИВЛ, агонисты, но их влияние на облитерацию остается неясным. оправдано введение гепарина по 100 200 ЕД/кг/сут на высоте заболевания. • Профилактика РС вирусного бронхиолита (показана у детей с БЛД, глубоко недоношенных, при пороках сердца с перегрузкой малого круга, нейромышечных заболеваниях) проводится 1 раз в мес. введением паливизумаба (Синагис) моноклональных антител к РС вирусу.

БРОНХИТ АСПИРАЦИОННЫЙ (Р 24. 3) • у грудных детей связан с привычной аспирацией пищи в результате дисфагии, ГЭР и, реже, с трахео пищеводным свищем. Сопровождается отеком слизистой, гипер секрецией, нарушением функции ресничек, обструкцией, повышением порога кашлевого рефлекса. Обилие хрипов уменьшается после кашля, но вновь увеличивается после приема пищи. Рентгенологически: повышение прозрачности легких, усиление и деформа ция рисунка, часто затемнение верхней правой доли (след перенесенной аспирационной пневмонии). Подозрение на аспирацию вызывает упорность бронхита, обструкции, одышка, апноэ, повторная пневмония, особенно в верхней доле. Скрытую дисфагию выявляет наблюдение за кормлением (поперхивание, кашель, появление хрипов). • У детей с дисфагией без грубой патологии ЦНС происходит улучшение, и на 2 3 м году жизни аспирация прекращается, часто оставляя БГР; лечение ГЭР прекращает связанную с ним аспирацию, хотя ее опасность остается.

• Лечение: устранение ГЭР , для предупреждения дисфагии под бор позиции кормления, густоты пищи, отверстия соски. При неуспехе этих мер кормление через зонд или гастростому. Антибиотики назначают при обострении; вне его, даже при обилии мокроты и хрипов, их не вводят. Ги персекрецию слизи снижают противогистаминные препараты.

БРОНХИТ РЕЦИДИВИРУЮЩИЙ (РБ – J 40. 0) • • • бронхит без обструкции, эпизоды которого повторяются 2 -3 раза в течение 1 -2 лет на фоне ОРВИ; через 3 4 г. их частота снижается, у школьников они прекращаются. В экологически неблагоприятных зонах в возрасте 3 6 лет частота РБ выше в 3 5 раз, чем в благоприятных районах. У детей с РБ часто выявляются признаки дисплазии соединительной ткани, в т. ч. пролапс митрального клапана. Рецидив протекает как острый бронхит с умеренной лихорадкой, кашель сначала со слизистой или слизисто гнойной мокротой часто длится 3 4 нед, общее состояние нарушается мало. Рецидивы совпадают с сезонностью ОРВИ или массовыми выбросами аэрополютантов. Вне рецидивов симптомов нет, но сохраняется «кашлевая готовность» (при охлаждении, физической нагрузке или психическом напря жении). До 80% больных имеет признаки аллергии (в основном. не на аэроаллергены), 60% имеют БГР при мало нарушенной ФВД, выявление скрытого бронхоспазма (у 10 15%) в пробе с бронходилататорами указывает на возможность трансформации в астматический бронхит (около 10%) или типичную астму (2%). У подростков с РБ описано развитие хронического бронхита взрослого типа, поэтому важна борьба с курением.

• Лечение обострения как острого бронхита, Антибиотики не показаны, оправдана противовоспалительная терапия (Эреспал), базисное лечение кетотифеном (0, 05 мг/кг/сут) 3 6 мес. Адено тонзиллэктомия на течение РБ не влияет. Снижение БГР достигают пребыванием за городом (2 3 летних месяца), показано лечение ИРС 19, Рибомунилом, .

БРОНХИТ РЕЦИДИВИРУЮЩИЙ ОБСТРУКТИВНЫЙ (РОБ– J 40. 0) • Эпи зоды обструкции, повторяющиеся на фоне ОРВИ, но, в отличие от астмы, не имеющие характера приступа и не связанные с воздействием неинфекционных аллергенов. У 60% детей с РОБ, не имеющих признаков аллергии, эпизоды обструкции прекра щаются в 3 4 г. , у остальных в 5 7 лет. РОБ часто является дебютом астмы, риск ее развития достигает 45% у детей с Ig. E >100 МЕ/л на 1 м году. Неблагоприятные прогностические факторы развития астмы у ребенка с РОБ: • кожные аллергические проявления на 1 м году жизни; • высокий уровень Ig. E или положительные кожные аллергологические пробы; • эозинофилия во время эпизода; • наличие у родителей (в меньшей степени – других родственников) аллергии; • три и более эпизода РОБ.

• Лечение острого эпизода –как обструктивный бронхит. В ремиссии показаны закаливание, ЛФК, выезд за город летом, детям с аллергией рекомендации по удалению аллергенов. Базисное лечение проводится кетотифеном (0, 05 мг/кг/сут 3 6 мес), в более тяжелых случаях ИГК (Табл. 8. 4). Показаны ИРС 19, Имудон, Бронхомунал, Рибомунил.

• БРОНХИТ ХРОНИЧЕСКИЙ (J 41) хроническое поражение бронхов с повторными обострениями – у детей является симптомом хро нических болезней легких. Диагностиру ется как самостоятельное заболевание редко по наличию кашля с мокротой и постоянных хрипов в течение 3 мес. и более при 3 и более обострениях в год 2 года подряд при исключении другой патологии.

ИНОРОДНЫЕ ТЕЛА БРОНХОВ (Т 17. 4, Т 17. 5) • неорганические вызывают минимум воспаления, тогда как более частые растительные, сопровождаются бурным воспали тельным процессом, усугубляющим нарушение бронхиальной проходимости. Подозрение на инородное тело возникает при следующих признаках: • эпизод нарушения дыхания и/или внезапный приступ кашля в анамнезе; • односторонний бронхит, особенно начавшийся без температуры; • вентильная эмфизема или разница в воздухоносности правого и левого легких; • остро развившийся бронхоспазм, ателектаз; • затяжная нижнедолевая пневмония с односторонним гнойным бронхитом; • толчкообразное смещение средостения (симптом Гольцкнехта Якобсона) или рентгеноконтрастное инородное тело. • Диагноз подтверждает КТ и/или бронхоскопия

• Лечение: возможно более раннее извлечение через бронхоскоп, при выра женном эндобронхите введение ГК за 1 2 дня до бронхоскопии, что облегчает манипуляции. Антибиотики при пневмонии и гнойном бронхите.

• ПЛАСТИЧЕСКИЙ БРОНХИТ – редкое заболевание, характеризующееся образованием плотных фибриновых слепков, повторяющих ветвление бронха. Причина нарушение лимфотока, проявляющееся также развитием гидроперикарда. Обострения протекают с навязчивым непродуктивным кашлем, болями за грудиной, они заканчиваются отхождением слепка бронхов или его фрагментов. • Лечение хирургическое перевязка грудного протока.
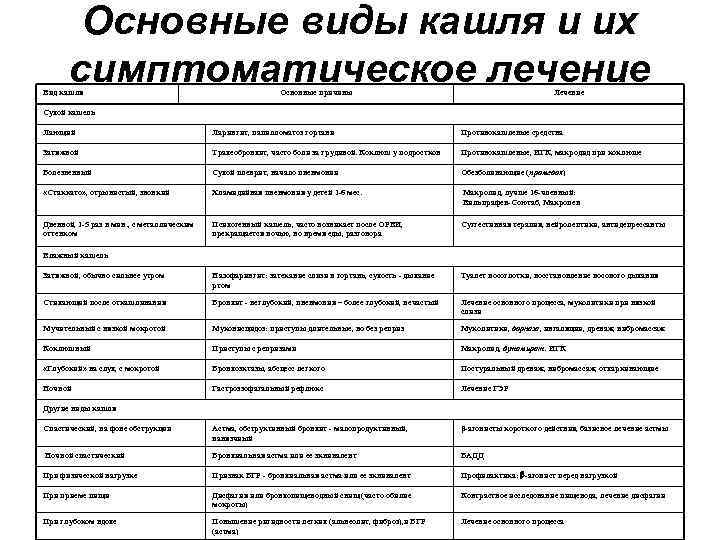
Основные виды кашля и их симптоматическое лечение Вид кашля Основные причины Лечение Сухой кашель Лающий Ларингит, папилломатоз гортани Противокашлевые средства Затяжной Трахеобронхит, часто боли за грудиной. Коклюш у подростков Противокашлевые, ИГК, макродид при коклюше Болезненный Сухой плеврит, начало пневмонии Обезболивающие (промедол) «Стаккато» , отрывистый, звонкий Хламидийная пневмония у детей 1 -6 мес. Макролид, лучше 16 -членный: Вильпрафен-Соютаб, Макропен Дневной, 1 -5 раз в мин. , с металлическим оттенком Психогенный кашель, часто возникает после ОРВИ, прекращается ночью, во время еды, разговора Суггестивная терапия, нейролептики, антидепрессанты Затяжной, обычно сильнее утром Назофарингит: затекание слизи в гортань, сухость - дыхание ртом Туалет носоглотки, восстановление носового дыхания Стихающий после откашливания Бронхит - неглубокий, пневмония – более глубокий, нечастый Лечение основного процесса, муколитики при вязкой слизи Мучительный с вязкой мокротой Муковисцидоз: приступы длительные, но без реприз Муколитики, дорназа, ингаляции, дренаж, вибромассаж Коклюшный Приступы с репризами Макролид, бутамират. ИГК «Глубокий» на слух, с мокротой Бронхоэктазы, абсцесс легкого Постуральный дренаж, вибромассаж, отхаркивающие Ночной Гастроэзофагальный рефлюкс Лечение ГЭР Спастический, на фоне обструкции Астма, обструктивный бронхит - малопродуктивный, навязчиый β-агонисты короткого действия, базисное лечение астмы Ночной спастический Бронхиальная астма или ее эквивалент БАДД При физической нагрузке Признак БГР - бронхиальная астма или ее эквивалент Профилактика: -агонист перед нагрузкой При приеме пищи Дисфагия или бронхопищеводный свищ (часто обилие мокроты) Контрастное исследование пищевода, лечение дисфагии При глубоком вдохе Повышение ригидности легких (альвеолит, фиброз), и БГР (астма) Лечение основного процесса Влажный кашель Другие виды кашля
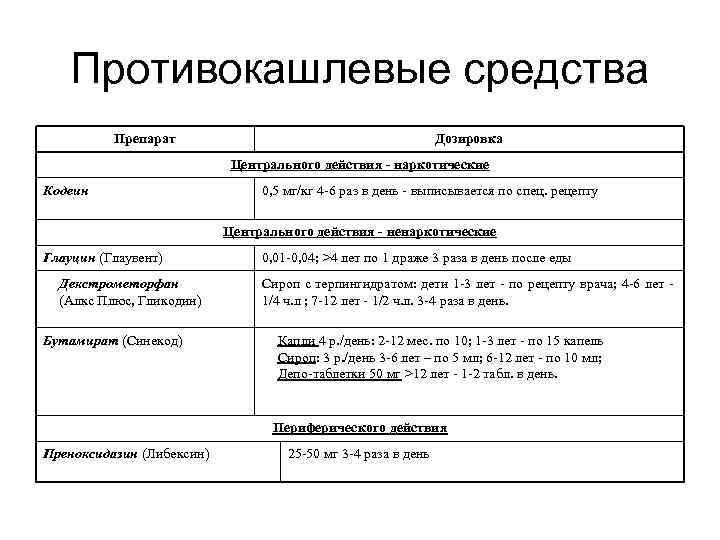
Противокашлевые средства Препарат Дозировка Центрального действия - наркотические Кодеин 0, 5 мг/кг 4 -6 раз в день - выписывается по спец. рецепту Центрального действия - ненаркотические Глауцин (Глаувент) Декстрометорфан (Алкс Плюс, Гликодин) Бутамират (Синекод) 0, 01 -0, 04; >4 лет по 1 драже 3 раза в день после еды Сироп с терпингидратом: дети 1 -3 лет - по рецепту врача; 4 -6 лет 1/4 ч. л ; 7 -12 лет - 1/2 ч. л. 3 -4 раза в день. Капли 4 р. /день: 2 -12 мес. по 10; 1 -3 лет - по 15 капель Сироп: 3 р. /день 3 -6 лет – по 5 мл; 6 -12 лет - по 10 мл; Депо-таблетки 50 мг >12 лет - 1 -2 табл. в день. Периферического действия Преноксидазин (Либексин) 25 -50 мг 3 -4 раза в день
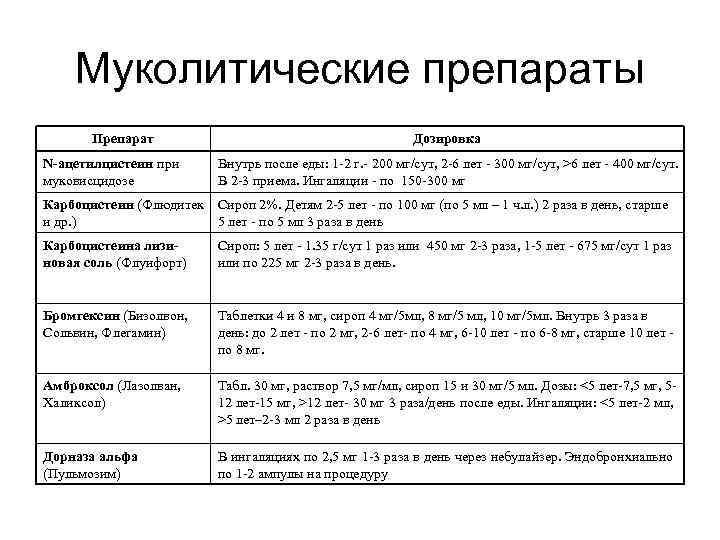
Муколитические препараты Препарат N-ацетилцистеин при муковисцидозе Дозировка Внутрь после еды: 1 -2 г. - 200 мг/сут, 2 -6 лет - 300 мг/сут, >6 лет - 400 мг/сут. В 2 -3 приема. Ингаляции - по 150 -300 мг Карбоцистеин (Флюдитек Сироп 2%. Детям 2 -5 лет - по 100 мг (по 5 мл – 1 ч. л. ) 2 раза в день, старше и др. ) 5 лет - по 5 мл 3 раза в день Карбоцистеина лизиновая соль (Флуифорт) Сироп: 5 лет - 1. 35 г/сут 1 раз или 450 мг 2 -3 раза, 1 -5 лет - 675 мг/сут 1 раз или по 225 мг 2 -3 раза в день. Бромгексин (Бизолвон, Сольвин, Флегамин) Таблетки 4 и 8 мг, сироп 4 мг/5 мл, 8 мг/5 мл, 10 мг/5 мл. Внутрь 3 раза в день: до 2 лет - по 2 мг, 2 -6 лет- по 4 мг, 6 -10 лет - по 6 -8 мг, старше 10 лет по 8 мг. Амброксол (Лазолван, Халиксол) Табл. 30 мг, раствор 7, 5 мг/мл, сироп 15 и 30 мг/5 мл. Дозы: <5 лет-7, 5 мг, 512 лет-15 мг, >12 лет- 30 мг 3 раза/день после еды. Ингаляции: <5 лет-2 мл, >5 лет– 2 -3 мл 2 раза в день Дорназа альфа (Пульмозим) В ингаляциях по 2, 5 мг 1 -3 раза в день через небулайзер. Эндобронхиально по 1 -2 ампулы на процедуру

Антибактериальная терапия ОРЗ Не показана Ринит Назофарингит Фарингит Синусит катаральный Ларингит Трахеобронхит Бронхит: - вирусный - обструктивный Показана Отит средний Тонзиллит стрептококковый Лимфаденит Бронхит - микоплазма Без очага: Т 0 38, 00 3 дней Одышка без обструкции Асимметрия хрипов Лейкоцитоз 15 109/л СРБ 30 мг/л, ПКТ 2 нг/мл

Симпатомиметики ( 2 агонисты) Препарат ДАИ–дозированный аэрозольный ингалятор, Пи – порошковый ингалятор Форма выпуска, показания и дозы Короткого действия Сальбутамол - Вентолин, Саламол и др. Вентолин небулы Сальгим для инъекций Табл. 2 и 4 мг, сироп 2 мг в 5 мл - 3 -8 мг/сут ДАИ: 0, 1 мг/доза - 1 -2 дозы до 4 раз в день Фенотерол – Беротек Н Беротек для ингаляций через небулайзер ДАИ 100 мкг/доза – детям 4 -6 лет – 100 мкг, 6 лет - 200 мкг, повторно только 1 доза через 5 мин 1 мг/мл: детям <6 лет 50 мкг/кг (10 капель=0, 5 мл), детям 6 -14 лет – 1, 0 мл (20 капель=1, 0 мл), 3 -4 раза в день Беродуал - для ингаляций через небулайзер ДАИ: 1 доза - фенотерола 50 мкг+ ипратропия бромида 20 мкг - 1 -2 дозы до 4 раз в день В 1 мл фенотерола 0, 5 мг + ипратропия бромида 0, 25 мг – детям <6 лет 50 мкг/кг (до 10 капель = 0, 5 мл), детям 6 -12 лет – 10 -40 капель на ингаляцию до 4 раз в день Р/н 2, 5 мг/2, 5 мл– по 1, 25 - 5 мл (без разведения) Раствор 0, 1% - в/в 15 мкг/кг, затем 0, 2 мкг/кг в минуту Длительного действия (до 10 часов) Сальбутамола гемисукцинат (Сальтос) Сироп, табл. Детям 2 -6 лет по 0, 1 мг/кг, 6 -12 лет – 2 мг, 6 лет 4 -6 мг 3 -4 раза в сутки Кленбутерол Сироп 5 мкг/5 мл: дети 4 -8 мес. – 2, 5 мл, 8 -24 мес. – 5 мл, 2 -4 г -7, 5 мл, 4 -6 л. – 10 мл, 6 -12 л. – 15 мл (в 2 приема) Сальметерол - Серевент ДАИ 25 мкг/доза – 1 -2 дозы 2 раза в день Формотерол - Форадил Оксис - Турбухалер Пи: 2 мкг/доза - 1 доза 2 раза/сут Пи: 4, 5 и 9 мкг/доза-1 доза 2 раза/сут Комбинированные препараты Серетид-Мультидиск: 50 мкг сальметерола + 100, 250 или 500 мкг флютиказона Пи: дети 4 -12 лет 100 мкг флютиказона, дети 12 лет – 250 мкг или 500 мкг флютиказона - 2 дозы в день (с 4 лет) Серетид: 25 мкг сальметерола + 50, 125 или 250 мкг флютиказона) ДАИ: доза флютиказона подбирается по возрасту и тяжести астмы Симбикорт: 4, 5 мкг формотерола+ 80 или 160 мкг будесонида Пи: 1 -2 дозы 2 раза в день: 6 лет 80 мкг, 12 лет 160 мкг будесонида
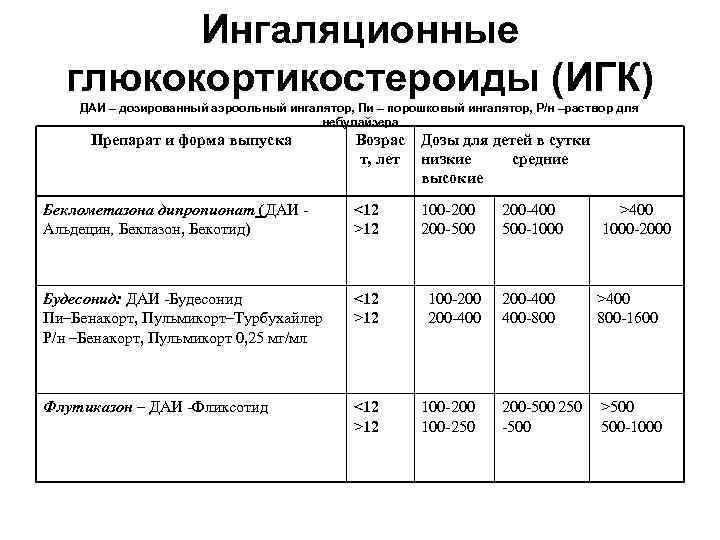
Ингаляционные глюкокортикостероиды (ИГК) ДАИ – дозированный аэроольный ингалятор, Пи – порошковый ингалятор, Р/н –раствор для небулайзера Препарат и форма выпуска Возрас т, лет Дозы для детей в сутки низкие средние высокие Беклометазона дипропионат (ДАИ Альдецин, Беклазон, Бекотид) <12 >12 100 -200 200 -500 Будесонид: ДАИ -Будесонид Пи–Бенакорт, Пульмикорт–Турбухайлер Р/н –Бенакорт, Пульмикорт 0, 25 мг/мл <12 >12 Флутиказон – ДАИ -Фликсотид <12 >12 100 -200 200 -400 100 -250 200 -400 500 -1000 >400 1000 -2000 200 -400 400 -800 >400 800 -1600 200 -500 250 -500 >500 500 -1000
Бронхиты лекция 4к.ppt