Болезни соедин. ткани.pptx
- Количество слайдов: 116

БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ

Соединительная ткань состоит из: Клеток Волокнистых структур Аморфного основного вещества

К соединительной ткани относят: кровь, • лимфу, • РЭС, • сосуды, • гладкие мышцы, • связки, хрящи, кости, неоформленную соединительную ткань, составляющую строму внутренних органов.

По своему морфологическому и биохимическому строению соединительная ткань неоднородна и включает в себя нерастворимые волокнистые структуры. 1. Коллаген – самый распространенный белок в организме человека. Он составляет от 25 до 33 % общего количества белка и следовательно, около 6% массы тела. В настоящее время идентифицированы 6 типов коллагена, но наиболее изучены 4: I тип идентифицируется в коже, костях и сухожилиях II тип – в хрящях III тип – в коже эмбрионов и кровеносных сосудов IV тип в соединительной мембране.

2. Второй белок – эластин сосредоточен в желтой соединительной ткани 3. Аргирофильные волокна 4. Основное аморфное вещество – неоднородно и состоит из мукополисахаридных групп протеогликанов: гиалуроновой кислоты, хондроитинсульфата, дерматансульфата, кератансульфата, гепарансульфата и гепарина. 5. В число клеток соединительной ткани, ответственных за синтез как нерастворимых нитей, так и растворимого матрикса входят не только хондроциты и фибробласты, но также и макрофаги, тучные клетки и в меньшей мере недифференцированные клетки.

Функции соединительной ткани 1. Опорная 2. Трофическая 3. Защитная 4. Пластическая

Первым ученым, указавшим на важную роль соединительной ткани в организме был Биша. Он показал, что соединительная ткань реагирует на различные раздражители, отлично от тканей самих органов, но всегда одинаково – в каком бы органе она не находилась. Это определяет ее особое положение как в физиологических, так и в патологических условиях. Американский морфолог Клемперер выдвинул концепцию поражения соединительной ткани, особенно ее межклеточного вещества.

В группу заболеваний, характеризующихся поражением соединительной ткани относят: 1. 2. 3. 4. 5. Красную волчанку Склеродермию Дерматомиозит Узелковый периартериит Ревматизм

Хотя красная волчанка, склеродермия, дерматомиозит, узелковый периартериит, ревматизм по клиническим проявлениям значительно отличаются друг от друга, между ними есть и общие черты – морфологические и клинические.

Основные признаки морфологических изменений, присущие поражению соединительной ткани 1. Фибриноидная и мукоидная дегенерация 2. Гранулематоз 3. Плазматизация лимфоидной ткани 4. Развитие васкулитов 5. Склерозирование соединительной ткани Все эти изменения наблюдаются при изучаемой группе с различной степенью выраженности.

Общие клинические черты 1. Длительное, прогрессирующее течение. 2. Стойкая лихорадка, нередко с ознобом, обусловленная всасыванием продуктов деструкции соединительной ткани. 3. Провоцирующими факторами являются: переохлаждение, гиперинсоляция, травма, инфекция, роды, аборты и т. д. 4. Высокая сенсибилизация к ряду медикаментозных средств и развитие аллергических реакций.

Общие клинические черты 5. Развитие заболевания сопровождается выраженной потерей массы тела и трофическими нарушениями. 6. Системность поражения – вовлечение в патологический процесс внутренних паренхиматозных органов, периферической крови. 7. Поражение кожи и слизистых – полиморфизм сыпей. 8. Наличие артритов и артралгий 9. Общность лабораторных данных. 10. Благоприятный эффект от гормонотерапии.

КРАСНАЯ ВОЛЧАНКА (ЭРИТЕМАТОЗ, LUPUS ERYTHEMATODES)

Красная волчанка КВ – сложный патологический аутоиммунный синдром с преимущественным поражением соединительной ткани кожи и внутренних органов

Концепции возникновения красной волчанки Туберкулезная и сифилитическая теория отражают эволюцию воззрений на возникновение волчанки и в настоящее время имеют лишь исторический интерес. Выявленная у больных красной волчанкой бактериальная сенсибилизация, наличие очагов хронической инфекции, частые ангины, острые респираторные заболевания легли в основу концепции бактериального генеза.

Обнаруженные с помощью электронно микроскопической техники деструктивные изменения в сосудах кожи, почек, мышцах и эндоцитоплазматические тубулярные вирусоподобные образования сходные со структурами парамиксовирусов позволили высказать предположение о вирусной природе этой патологии. Ø Ø Нарушение обмена порфиринов и в частности идентификация копропорфирина 3, обладающего высокой фотодинамической активностью, указывают на роль этого фактора в генезе заболевания.

В основе концепции внутрисосудистой коагуляции лежит повышенная проницаемость клеточных мембран, агрегация тромбоцитов, активация фактора Хагемана и калликреин кининовой системы, приводящие к интенсивному внутрисосудистому отложению фибрина и формированию асептического воспаления.

О роли генетических факторов свидетельствуют семейные случаи, в том числе у однояйцевых близнецов, ассоциация красной волчанки с некоторыми антигенами тканевой совместимости( HLA А 1 , АЗ, А 10, А 11, А 18, В 7, В 8, 815, DR 2, DRЗ), обнаружение иммунологических феноменов красной волчанки у клинически здоровых родственников больных.

Это подтверждается дисиммунологическими изменениями, проявляющимися в угнетении Тклеточного и активизации Вклеточного иммунитета: · высокий уровень в сыворотке крови иммуноглобулинов (Ig. A, Ig. M, Ig. G); · циркулирующие иммунные комплексы, разнообразные антитела, в том числе к РНК и ДНК; · эндоцитоплазматические Ро- и Ла-антигены и др.

При КВ происходит повреждение части лейкоцитов под действием антинуклеарных антител Из них высвобождаются ядерные компоненты (нуклеопротеины) Нуклеопротеины, поглощенные другими лейкоцитами, изменяют их свойства и превращаются в т. н. LE-клетки (Люпусклетки или LE-клетки, феномен, обнаруженный в 1948 г. Харгрейвсом, Ричмондом и Мортоном)

Антинуклеарные антитела (АНА) совместно с аутоантигенами образуют иммунные комплексы, которые откладываются на уровне базальной мембраны, формируя тест волчаночной полосы В процессе воспаления и деструкции соединительной ткани высвобождаются новые антитела, в ответ на которые формируются новые иммунные комплексы


В настоящее время красную волчанку относят к заболеваниям аутоиммунного генеза, с преимущест венным поражением соединительной ткани, обусловленной генетическими нарушениями гуморального и клеточ ного иммунитета с потерей иммуноло гической толерантности к собствен ным антигенам (Шапошников О. К и соавт. , 1984; Петров Р. В, 1987; Скрипкин Ю. К. , Главинская Т. А. , 1999).
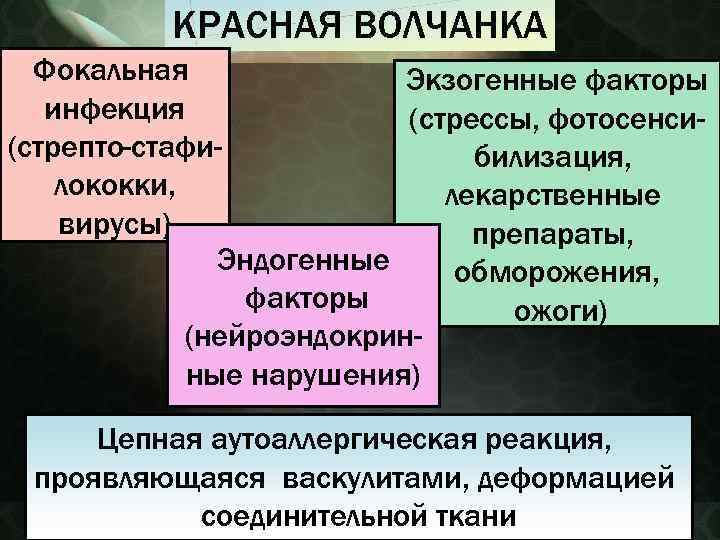
КРАСНАЯ ВОЛЧАНКА Фокальная Экзогенные факторы инфекция (стрессы, фотосенси(стрепто-стафибилизация, лококки, лекарственные вирусы) препараты, Эндогенные обморожения, факторы ожоги) (нейроэндокринные нарушения) Цепная аутоаллергическая реакция, проявляющаяся васкулитами, деформацией соединительной ткани

По клиническому течению, иммунологическим и гистопато морфологическим данным красная волчанка подразделяется преимущественно на: 1. локализованную кожную (дискоидная или диссеминированная) форму. 2. системную (острая, подострая) форму.

Глубокая ( люпус-панникулит ) • Гиперкератотическая • Себорейная • Гипертрофическая • Опухолевидная Диссеминированная Дискоидная Редкие варианты Гипсовая, Телеангиэктатическая, Геморрагическая, Узелковая, Мутилирующая

Дискоидная красная волчанка (Lupus erythematodes) Характеризуется ограниченными очагами, локализующимися на лице с вовлечением в патологический процесс носощечных складок, ушных раковин, волосистой части головы, красной каймы губ. Иногда процесс распространяется, на открытые участки шейно воротниковой зоны, кистей, грудной клетки, спины.

Основные гистологические признаки ДКВ: гиперкератоз, - атрофия мальпигиева слоя, - гидропеническая дистрофия клеток базального слоя, - отек и расширение сосудов в верхней части дермы, - наличие преимущественно лимфоцитарных инфильтратов, располагающихся, главным образом, вокруг придатков кожи. -

Патологический процесс нередко начинается без субъективных жалоб в виде небольших размеров розоватых или красных пятен, имеющих тенденцию к периферическому росту. Сливаясь между собой, эритематозные пятна могут образовывать элементы причудливых очертаний. Излюбленная локализация область лица и носощёчных складок, получивших название "феномен бабочки".

По мере прогрессирования процесса пятна инфильтрируются и на их поверхности появляются серовато белые, сухие чешуйки, формирующиеся в плотные скопления роговых масс в зоне волосяных фолликулов фолликулярный гиперкератоз. Чешуйки снимаются тонким пинцетом и повторяют форму фолликула феномен "дамского каблучка". При поскабливании в очаге поражения больные отмечают небольшую болезненность симптом Бенье Мещерского.

На месте гиперкератоза развивается атрофия кожи в виде смятой папиросной бумаги белого цвета Заканчивается процесс деструктивным рубцеванием, оставляя на коже обезображивающие косметические дефекты, с гипер или гипопигментацией. При дискоидной форме процесс ограничивается одним или тремя очагами.
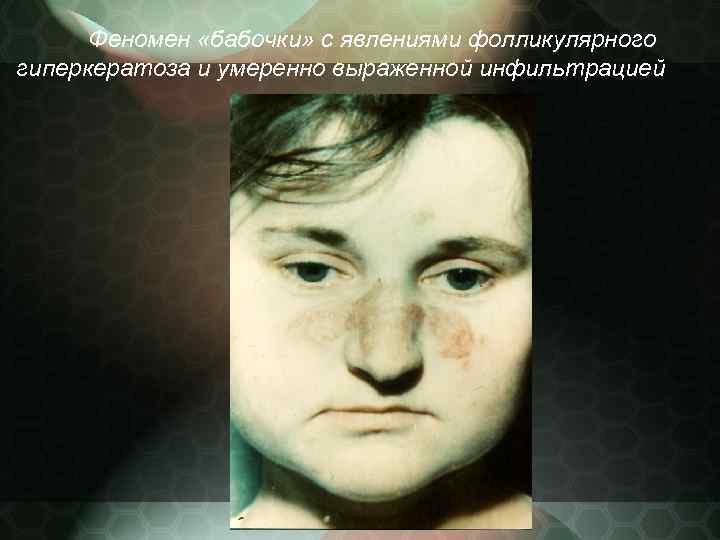
Феномен «бабочки» с явлениями фолликулярного гиперкератоза и умеренно выраженной инфильтрацией
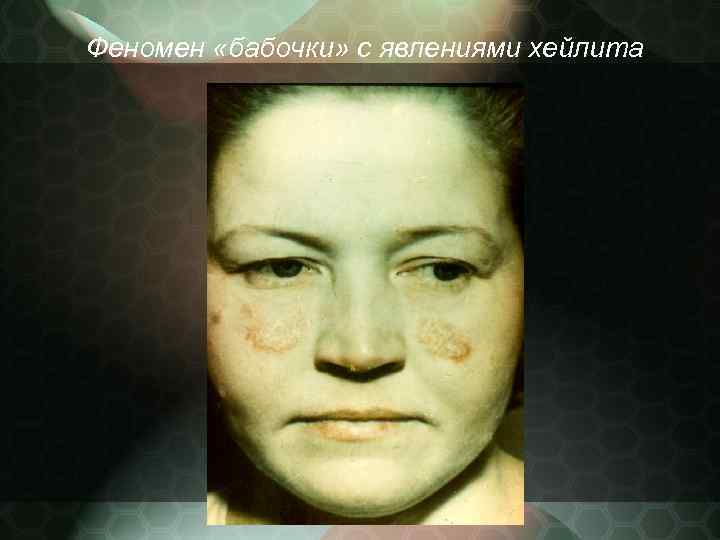
Феномен «бабочки» с явлениями хейлита
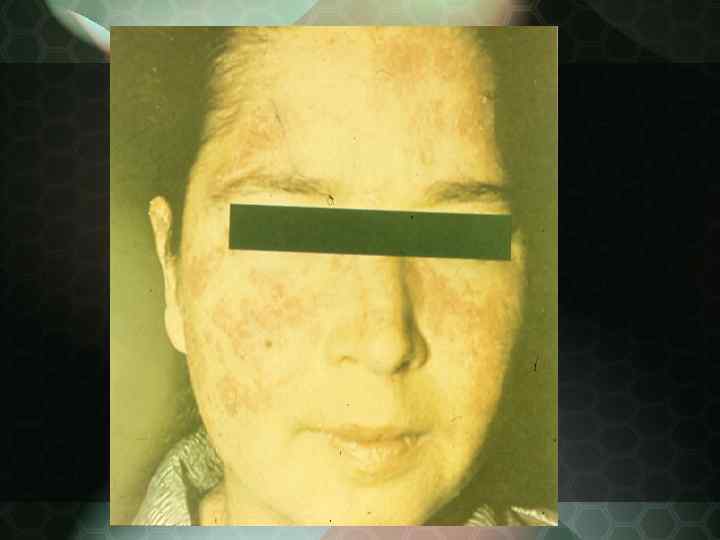
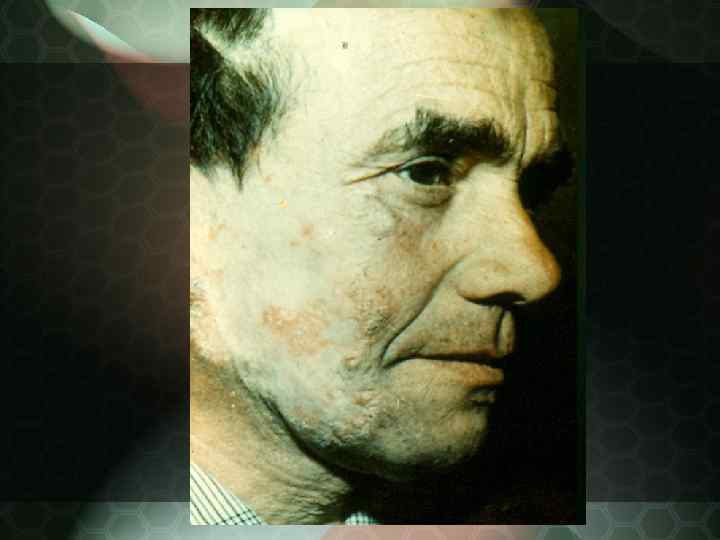
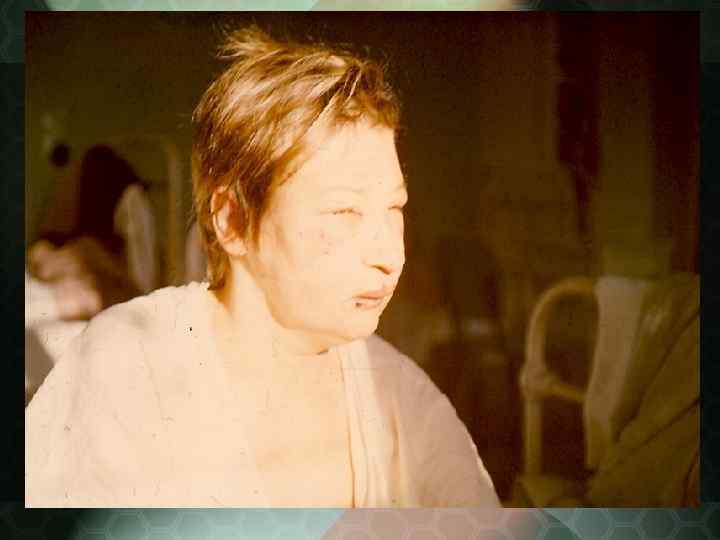

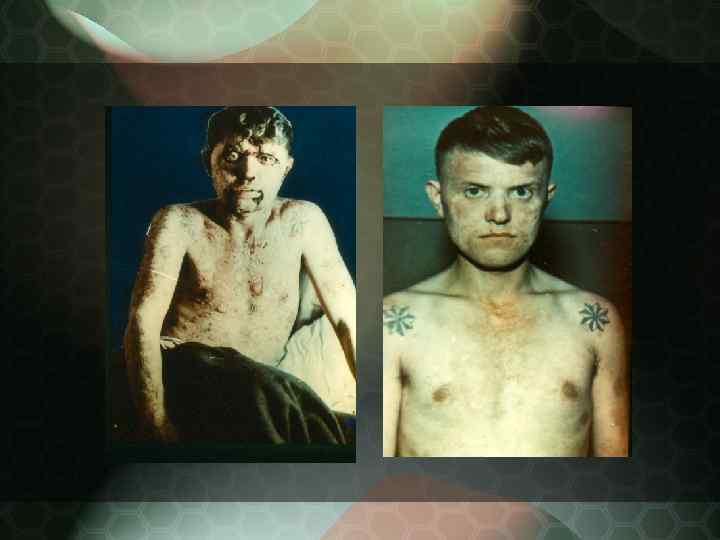
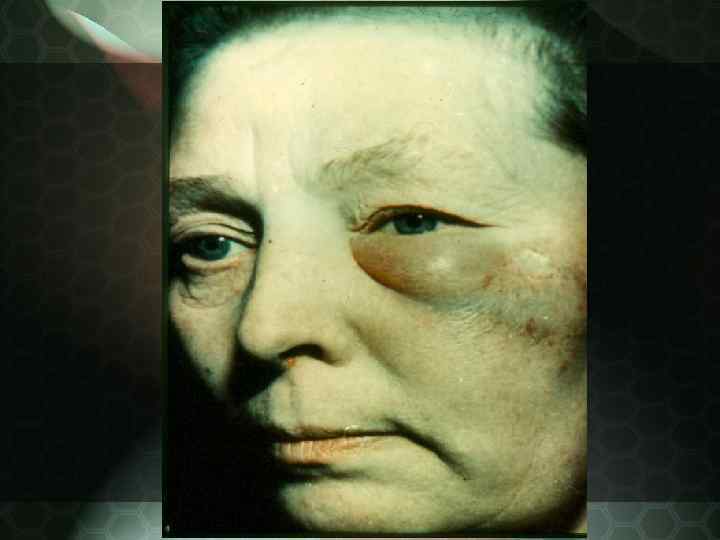
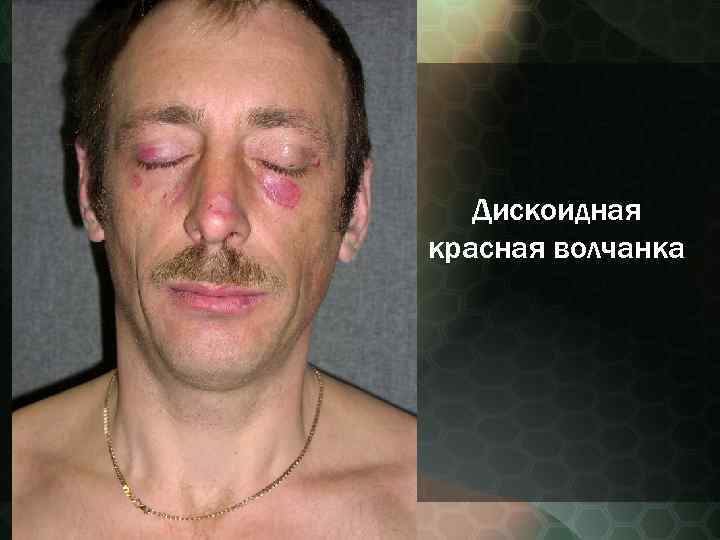
Дискоидная красная волчанка
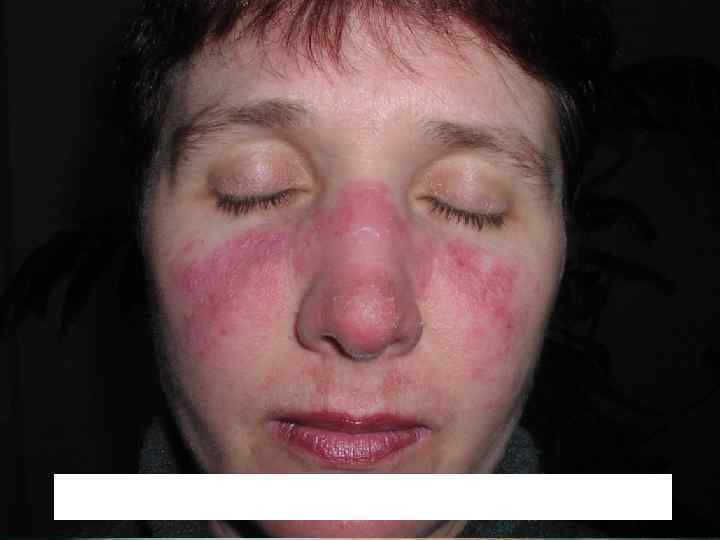
Дискоидная красная волчанка
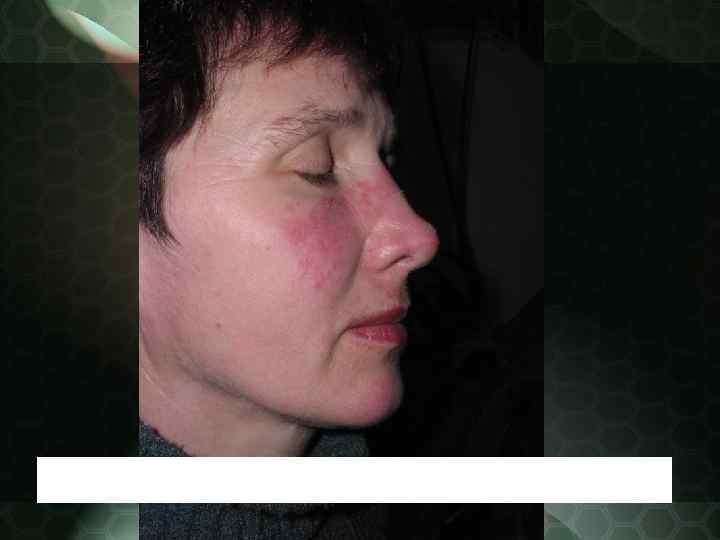
Дискоидная красная волчанка

Дискоидная красная волчанка
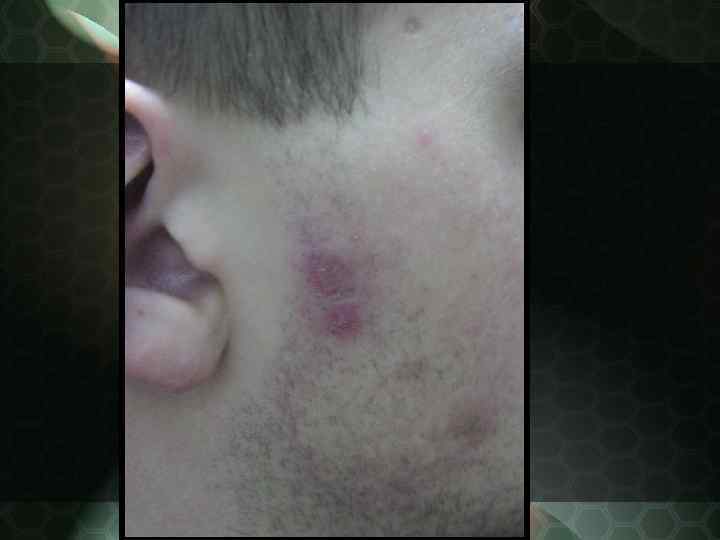
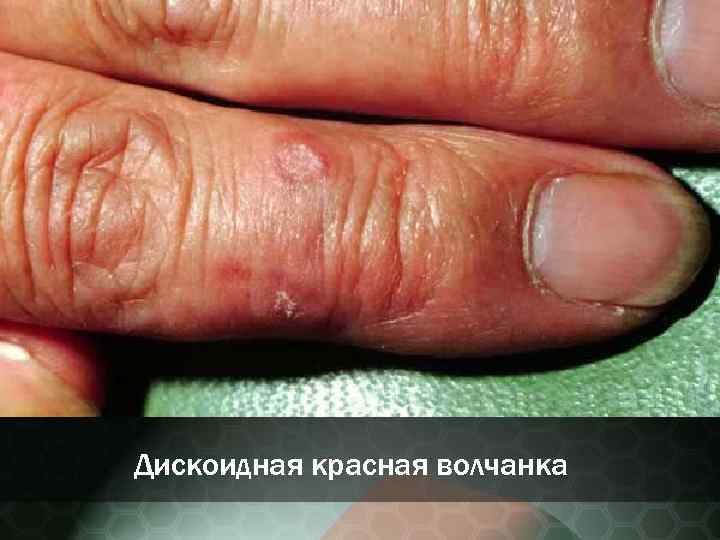
Дискоидная красная волчанка
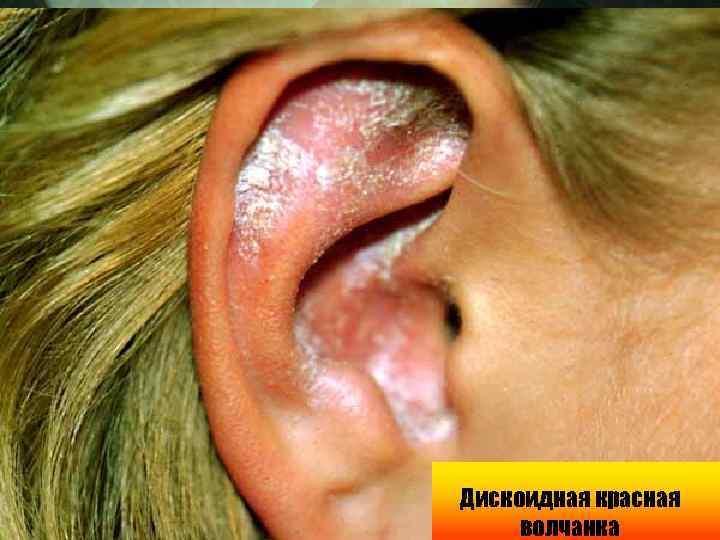
Дискоидная красная волчанка

Диссеминированная красная волчанка (Lupus erythematodes desseminatus) Характеризуется наличием множественных очагов поражения, клинически не отличающихся от дискоидной разновидности. Очаги поражения располагаются на лице, рассеяны по кожным покровам туловища, волосистой части головы. Чаще, чем при дискоидной, могут наблюдаться признаки поражения внутренних органов с большей вероятностью трансформации в системный процесс.

Выраженность наружных клинических проявлений может быть различной, что и определяет некоторые разновидности клинических форм: - центробежная - глубокая - гиперкератотическая - гипсовидная - веррукозная - геморрагическая - себорейная - дисхромическая - пигментная -опухолевая
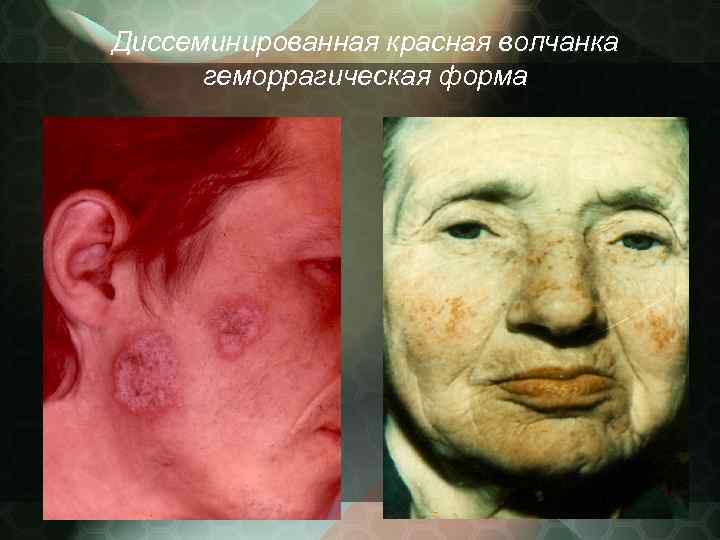
Диссеминированная красная волчанка геморрагическая форма
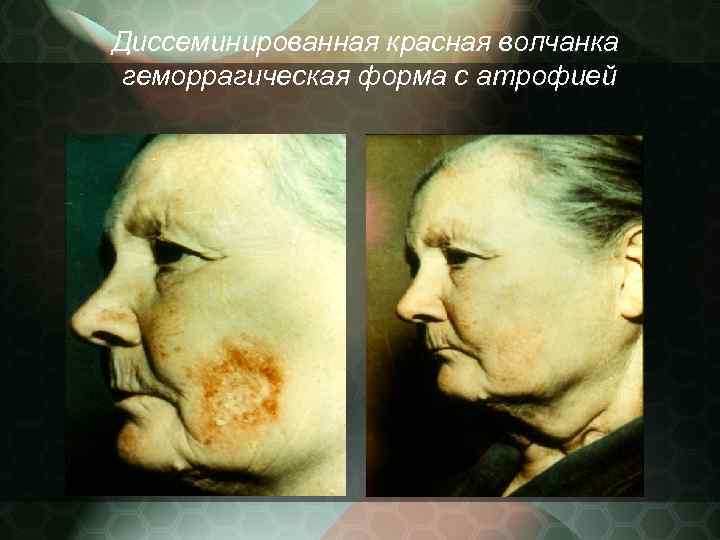
Диссеминированная красная волчанка геморрагическая форма с атрофией

Диссеминированная красная волчанка обширные очаги инфильтрации, рубцовая атрофия, телеангиэктазии

Диссеминированная красная волчанка атрофическая форма с дисхромией, фолликулярным гиперкератозом

Центробежная эритема (Lupus erythematodes centryphugum seu superficialis) Характеризуется отсутствием кардинальных симптомов ДКВ или диссеминированной волчанки фолликулярного гиперкератоза и рубцовой атрофии. Яркая, иногда отёчная, резко отграниченная эритема, располагается в области лица либо на открытых участках шейно воротниковой зоны. Воспалительный процесс может сопровождаться не стойким повышением температуры тела, иногда болями в суставах и в костях. Центробежная эритема чаще других форм трансформируется в системный процесс.

Центробежная эритема Биета

Глубокая форма красной волчанки (Lupus erythematodes рrоfundus) Относится к редко встречаемым разновидностям и также имеет склонность к переходу в СКВ. Характеризуется наличием одного или нескольких глубоко расположенных узловатых образований, плотноватой консистенции, кожа над которыми имеет нормальную или застойно синюшную окраску.

Очаги располагаются преимущественно в области плеч, лица, ягодиц. Существуют в течение длительного периода времени, иногда кальцифицируются. После завершения процесса остаётся глубокая атрофия кожи. Развивается преимущественно у взрослых лиц, но может наблюдаться и у детей.

Опухолевая разновидность (Lupus erythematodes tumidus) Относится к наиболее редко встречаемым формам красной волчанки. Клинически у больных очаги поражения имеют резко очерченный, возвышающийся над поверхностью плотноватый элемент, синюшно красного цвета, покрытый на поверхности множественными рубчиками. Субъективные ощущения незначительные.

Эрозивно язвенная (Lupus erythematodes ulcerosa) форма красной волчанки с изолированной локализацией в области красной каймы губ и слизистой полости рта Характеризуется выраженным воспалением, на фоне которого возникают эрозии, трещины, язвы, покрытые серозными, серозно кровянистыми корками. Эрозии нередко располагаются на слегка инфильтрированном основании, с явлением выраженного гиперкератоза и атрофии по периферии очага поражения.

Больные отмечают нередко жжение, болезненность, возникающие при разговоре или приеме пищи. Такая форма волчанки может осложниться гландулярным хейлитом или трансформироваться в рак. Одним из характерных симптомов красной волчанки губ – яркое, снежно голубое свечение в лучах лампы Вуда.

Поражение красной каймы губ, кроме того может протекать в виде типичной и экссудативно гиперемической разновидностей. Аналогично красная волчанка протекает и в полости рта. При этом патологический процесс может быть в виде типичных проявлений одного или нескольких отграниченных, воспалительных, инфильтрированных, слегка возвышающихся по периферии очагов с атрофией в центральной зоне. Ороговевающие сероватые полоски шипики располагаются плотно прилегая друг к другу

У лиц, страдающих себореей, поверхностные очаги красной волчанки покрыты рыхлыми наслоениями серовато жёлтых чещуек, что придает им сходство с себорейной экземой ( Lupus erythematodes seborrhoicus). У больных с себорейной конституцией могут наблюдаться фолликулярные и акнеиформные варианты. Диагностическое значение имеет наличие в глубине ушных раковин сально роговых пробок (симптом Хачатурьяна), после отторжения которых остаётся наперсткообразная атрофия.

При папиломатозной (Luрus erythematodes papillomatosus, s. verrucosus) форме Очаги приобретают бородавчатый характер, покрыты мощными роговыми наслоениями, значительно возвышаются над окружающей кожей. Возникновение веррукозности рассматривают как признак возможной злокачественной трансформации. Помимо лица, волосистой части головы, веррукозные очаги могут располагаться на руках, в том числе на кистях, имея большое сходство с бородавчатым красным плоским лишаем или кератоакантомой.

Близка к папиломатозной, а иногда и сочетается с ней гиперкератотическая (L. e. hyperkeratoticus), когда поверхность напоминает гипсовидный налёт. При дисхромической красной волчанке (L. e. dyschromicus) центральная зона белого цвета за счет исчезновения пигмента, периферическая гиперпигментирована. Пигментация может занимать и весь очаг, который приобретает буроватые, коричневатые тона, что особенно подчеркивается отсутствием резко выраженных гиперкератотических изменений. К очень редким вариантам относится туберкулоидная (L. e. tuberculoides) красная волчанка по внешнему виду напоминающая туберкулёз кожи.

Общее состояние и лабораторные показатели при локализованных формах зависят от остроты и распространенности процесса. При диссеминированных вариантах наблюдается увеличение СОЭ, снижение лейкоцитов, тромбоцитов, диспротеинемии, снижение активности коры надпочечников, половых желез, щитовидной железы.
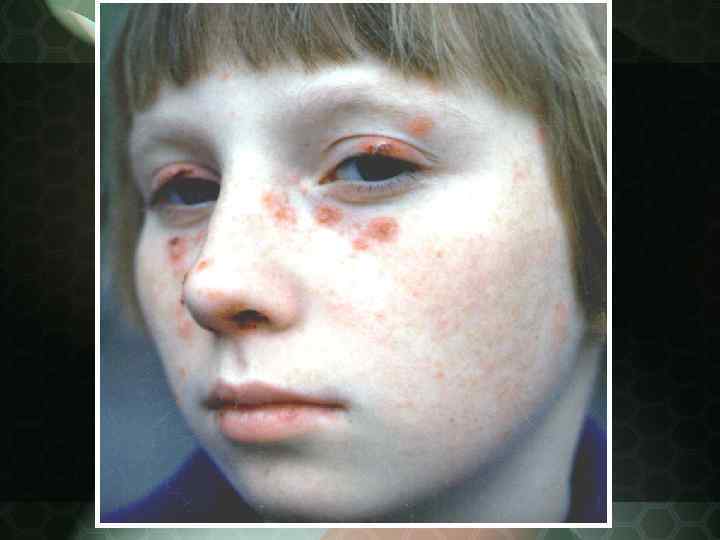
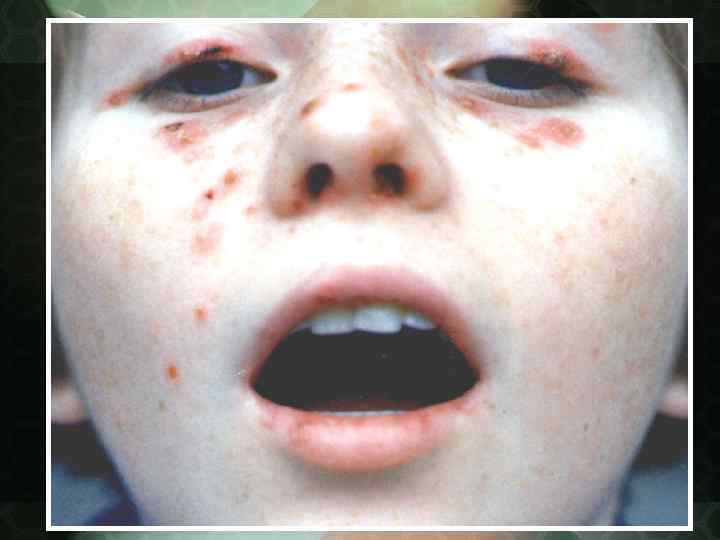

Диссеминированная КВ

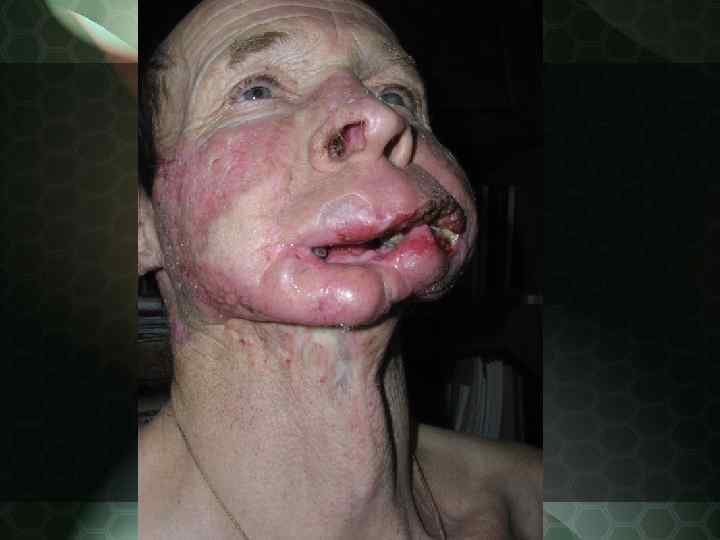
Течение и исход ДКВ 1. Длительное, хроническое с тенденцией к медленному, вялому прогрессированию 2. Формирование рубцовой атрофии на месте бывшего активного процесса 3. Возможность малигнизации под действием раздражающих факторов (в частности инсоляции)
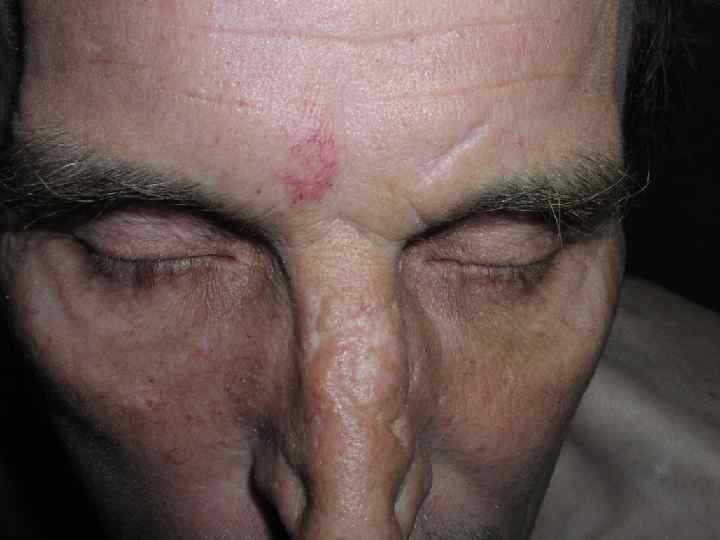
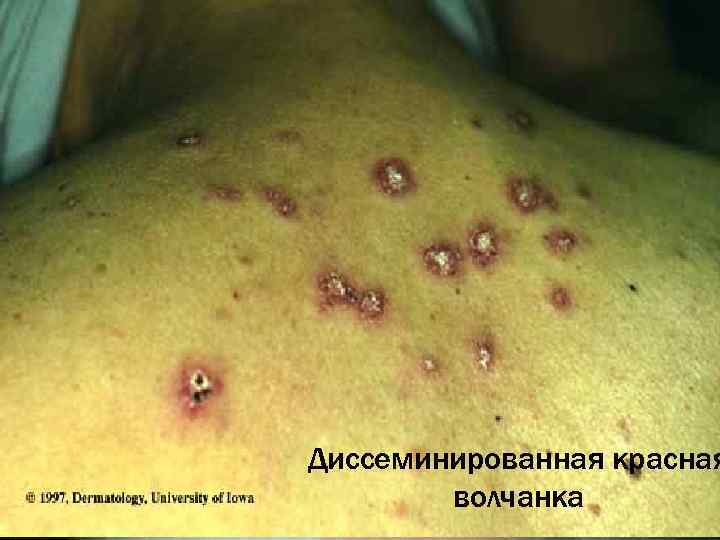
Диссеминированная красная волчанка
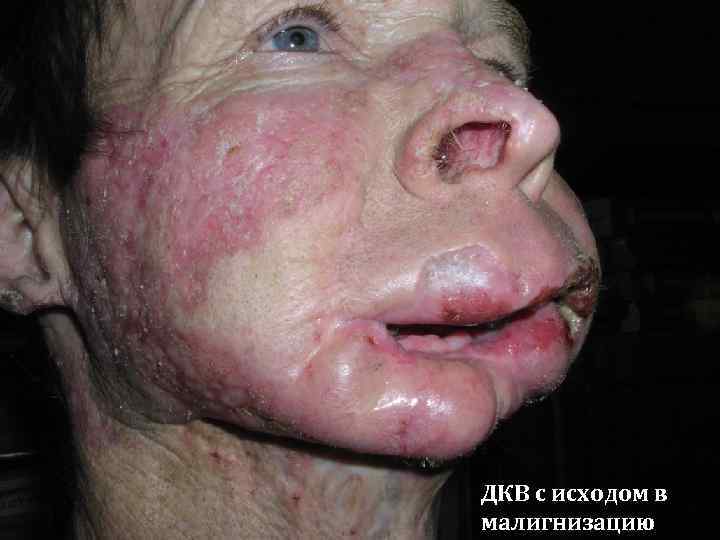
ДКВ с исходом в малигнизацию

ДИАГНОСТИКА КВ • Диагностика должна быть комплексной • с учётом клинических, гистологических, • иммунологических и других • лабораторных данных • Иммунологическая диагностика • включает иммунофлюоресцентное • исследование поражённой и • непоражённой кожи, выявление • характерных иммунологических • изменений в крови

Гистология дискоидной формы КВ 1. Гиперкератоз и фолликулярный гиперкератоз 2. Истончение эпидермиса с исчезновением эпидермальных отростков 3. Вакуольная дистрофия базальных клеток 4. Очаговый, преимущ. лимфоцитарный инфильтрат вокруг придатков кожи

Лечение хронической кв • Санация очагов фокальной инфекции • Защита от внешних провоцирующих факторов • Синтетические противомалярийные препараты • ГКС препараты + противомалярийные пр-ты. • Седативная терапия • Десенсибилизирующие препараты • Витаминотерапия • Предупреждение рецидивов: вторичная профилактика противомалярийными препаратами

Наружное лечение • Кортикостероидные мази • Интрадермальные инъекции хингамина 10% или 5% делагила 1 -2 раза в неделю • Криодеструкция • Фотозащитные кремы • Физиотерапия: 1. Электрофорез с противомалярийными препаратами 2. КВЧ-терапия 3. Йодобромные ванны 4. Криотерапия 5. Светолечение 6. Грязелечение 7. Парафинотерапия

СКЛЕРОДЕРМИЯ

• Склеродермия – заболевание, характеризующееся поражением соединительной ткани, кожи и внутренних органов (пищевод, легкие, опорно-двигательный аппарат, ЖКТ, сердце, почки), с преобладанием фиброзносклеротических и сосудистых изменений.

Патогенез • В патогенезе предполагается: • мультифакториальное наследование • гипотезы - обменных, - сосудистых, - иммунных нарушений

Патогенез • немаловажное значение придается нарушенному генетическому контролю за синтезом коллагена. • это создает почву для развития иммунопатологических реакций, когда в избыточном количестве продуцируется неполноценный коллаген, легко разрушающийся протеолитическими ферментами.

Подтверждением аутоиммунной гипотезы является выявление у больных антител к I (интерстициальному) и IV (базальному) типам коллагена, уменьшение количества циркулирующих Т-лимфоцитов, что может предрасполагать к сенсибилизации к антигенам кожи. Таким образом, создается порочный круг, когда антигенная нагрузка ( «прессинг» ) и иммунное воспаление стимулируют пролиферативную и синтетическую активность фибробластов, продуцирующих неполноценный коллаген; последний является, в свою очередь, аутоантигеном, индуцирующим иммунопатологическую реакцию;

• Существует также представление о склеродермии, как о первичной капилляропатии, при которой сосуды являются органом-мишенью, что в конечном итоге может обусловить нарушение периферического кровообращения. В основе патологического процесса лежат последовательно или одновременно происходящие стадии дезорганизации соединительной ткани в виде мукоидного, фибриноидного набухания, фибриноидного некроза, гиалиноза и особенно склероза.

Патогенетическое значение придается изменениям микроциркуляции – • Поражение мелких артерий, артериол, капилляров • Пролиферация и деструкция эндотелия • Гиперплазия интимы, склероз

Нарушения микроциркуляции носят каскадный характер: • Деструкция эндотелия сосудов • Редупликация базальных мембран капилляров • Интимальная пролиферация гладкомышечных клеток с гиперпродукцией коллагена (III типа) • Увеличение склонности к вазоконстрикции • Внутрисосудистые изменения в виде агрегации клеточный элементов крови – тромбоцитов, эритроцитов • Повышение вязкости и коагуляционных свойств крови; микротромбозы • Утолщение сосудистых стенок с сужением просвета

Эпидемиология • Склеродермия может возникнуть в любом возрасте. • Начинается исподволь, без каких-либо субъективных ощущений и нарушения общего состояния • Часто заболевание возникает в холодное время года • У детей в большинстве случаев наблюдается линейная форма склеродермии

• Имеется склонность к прогрессирующему течению • В детском возрасте доминирует ограниченная склеродермия (она встречается в 10 раз чаще, чем СКВ) • Девочки и женщины болеют чаще мальчиков и мужчин

Склерозирование соединительной ткани всегда имеет системный характер Основному процессу сопутствуют нейроэндокринные расстройства Триггерные факторы: • Охлаждение • Вибрация • Инфекции (ретровирусы, герпесвирусы) • Химические вещества • Лекарственные вещества и др.

ГИСТОПАТОЛОГИЯ • Воспалительный лимфоцитарный инфильтрат вокруг сосудов дермы и подкожной клетчатки • Отек, инфильтрация, пролиферация эндотелия сосудов • Гомогенизация коллагена • Фибриноидная дегенерация стенок сосудов и коллагеновых волокон, дегенерация жировых клеток • В склеротической стадии: утолщение дермы, гипертрофия коллагена, отсутствие воспалительного инфильтрата, утолщение стенок сосудов, их склерозирование, отсутствие сальных желез и волосяных фолликулов, атрофия жировой клетчатки
Классификация Склеродермия Ограниченная Системная

Классификация ОС основана на клиническом принципе. 1. Бляшечная форма с ее вариантами (разновидностями): • Индуративно-атрофическая (Вильсона) • Поверхностная «сиреневая» (гужеро) • Келоидоподобная • Узловатая, глубокая • Буллезная • Генерализованная

2. Линейная форма (полосовидная) • Саблевидная • Лентовидная • Зостериформная 3. Склероатрофический лихен (болезнь белых пятен) 4. Идиопатическая атрофодермия Пазини-Пьерини

Бляшечная форма • - характерно образование небольшого числа округлых очагов поражения • - очаги в своем развитии проходят три стадии: пятна, бляшки и атрофии. • - начинается заболевание с появления сиренево-розовых округлых пятен различных размеров. Постепенно центр пятен бледнеет и начинает уплотняться, очаг поражения со временем превращается в очень плотную бляшку характерного желтовато-белого цвета (слоновая кость) с гладкой, блестящей поверхностью. • - по периферии бляшек некоторое время сохраняется сиреневый венчик, за счет которого происходит их рост и по которому можно судить об активности процесса. • - волосы на бляшках выпадают, кожный рисунок сглаживается, пото- и салоотделение прекращается; • - кожу на пораженном участке нельзя собрать в складку. • - в таком состоянии очаги могут оставаться неопределенный срок, а затем постепенно подвергаются атрофии.
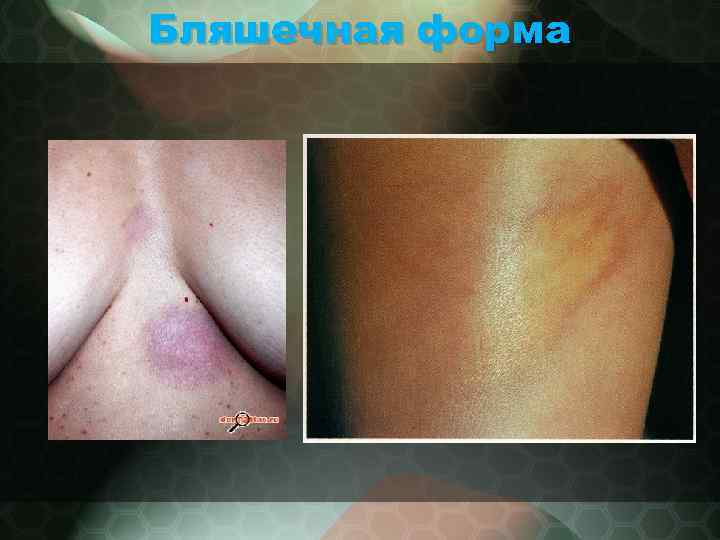
Бляшечная форма
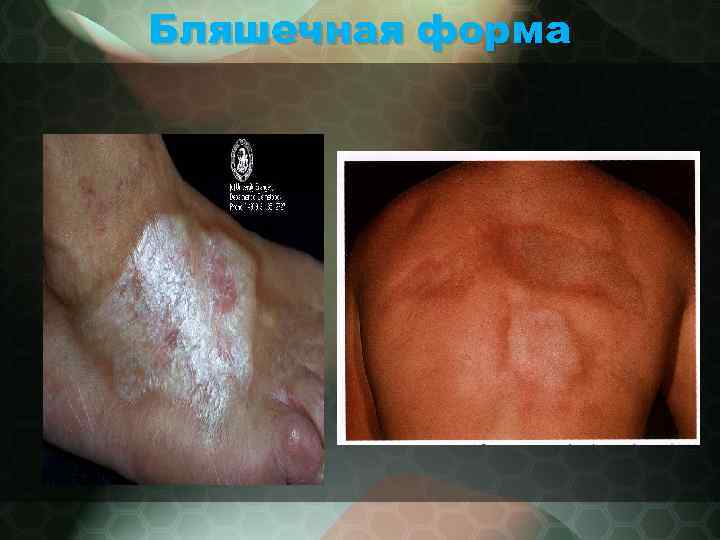
Бляшечная форма
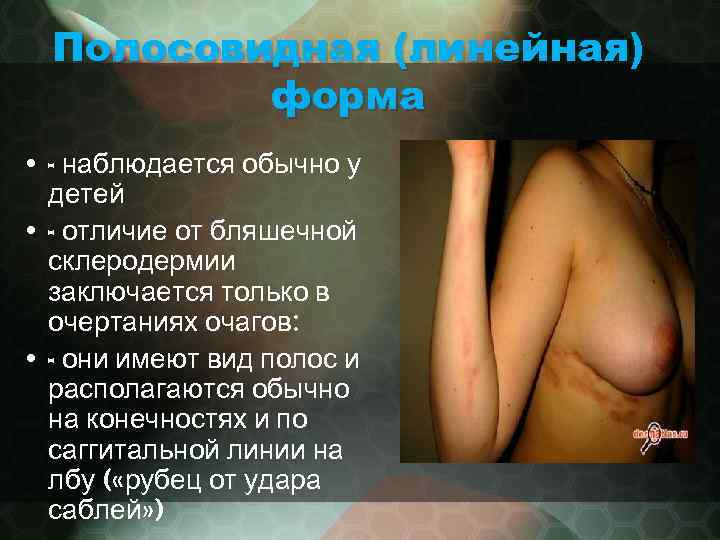
Полосовидная (линейная) форма • - наблюдается обычно у детей • - отличие от бляшечной склеродермии заключается только в очертаниях очагов: • - они имеют вид полос и располагаются обычно на конечностях и по саггитальной линии на лбу ( «рубец от удара саблей» )
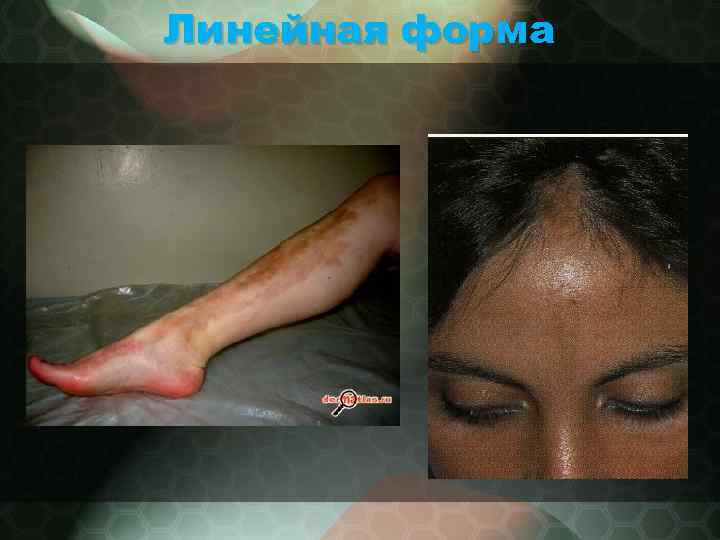
Линейная форма
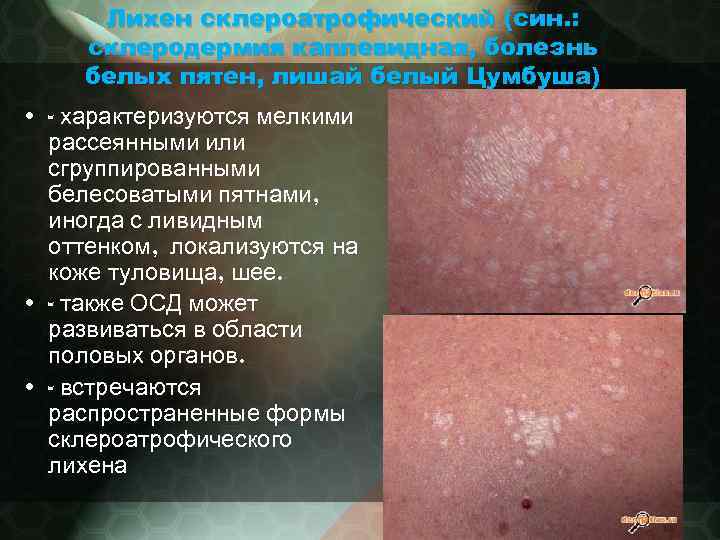
Лихен склероатрофический (син. : склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша) • - характеризуются мелкими рассеянными или сгруппированными белесоватыми пятнами, иногда с ливидным оттенком, локализуются на коже туловища, шее. • - также ОСД может развиваться в области половых органов. • - встречаются распространенные формы склероатрофического лихена
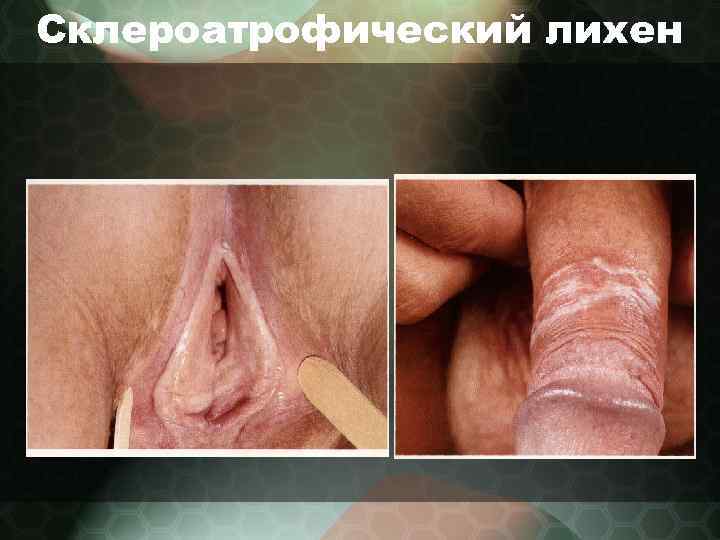
Склероатрофический лихен
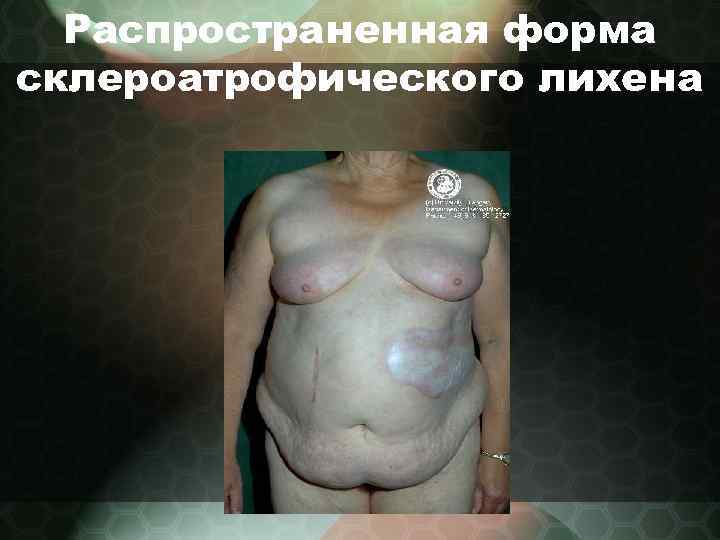
Распространенная форма склероатрофического лихена

Буллезная форма • - появление пузырей в очагах склеродермии. • - локализация – дистальные участки конечностей • - содержимое пузырей серозное, размер меньше площади очага склеродермии. • - пузыри могут вскрываться, обнажая эрозии или ссыхаться в плотную серозную корку. • -пузыри свидетельствуют о прогрессировании атрофического процесса, на их месте впоследствии могут образовываться эрозии и язвы, которые трудно поддаются терапии
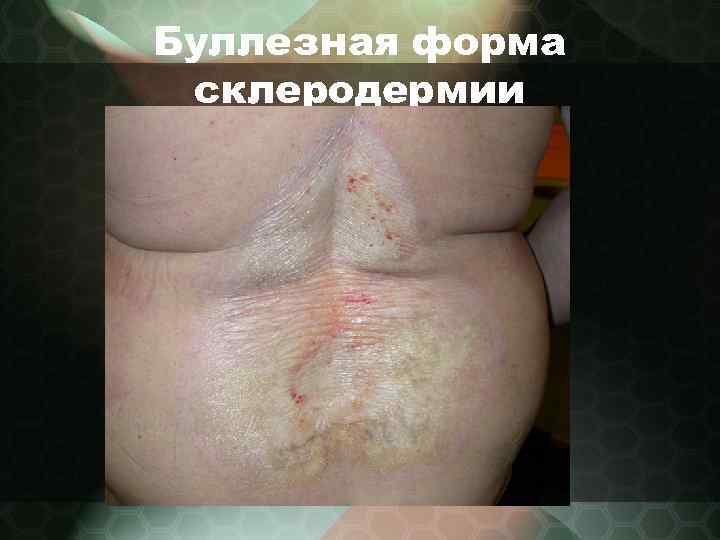
Буллезная форма склеродермии

Узловатая форма • - развивается у лиц, имеющих предрасположенность к келоидам. • - клинические проявления при этом напоминают келоид. • - различают поверхностную и глубокие формы. • - диагноз подтверждается патоморфологическими исследованиями.
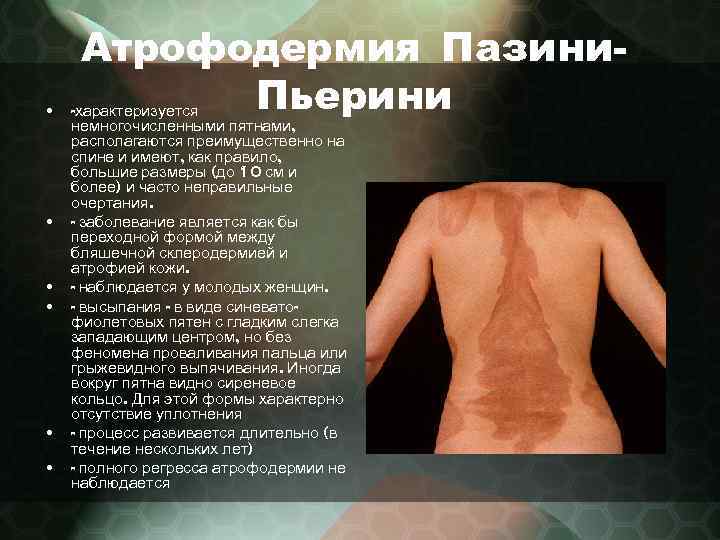
Атрофодермия Пазини. Пьерини • -характеризуется немногочисленными пятнами, располагаются преимущественно на спине и имеют, как правило, большие размеры (до 10 см и более) и часто неправильные очертания. • - заболевание является как бы переходной формой между бляшечной склеродермией и атрофией кожи. • - наблюдается у молодых женщин. • - высыпания - в виде синеватофиолетовых пятен с гладким слегка западающим центром, но без феномена проваливания пальца или грыжевидного выпячивания. Иногда вокруг пятна видно сиреневое кольцо. Для этой формы характерно отсутствие уплотнения • - процесс развивается длительно (в течение нескольких лет) • - полного регресса атрофодермии не наблюдается

Гемиатрофия лица Ромберга • - среди больных преобладают лица женского пола в возрасте от 3 до 17 лет. • - активная стадия длится в основном до 20 лет, иногда — до 40 лет • - отдельные случаи острого течения болезни, когда гемиатрофия развивается в течение 1 мес. • - первыми признаками заболевания являются локальные изменения кожи лица, которая вскоре приобретает желтоватый или синюшный оттенок. Постепенно развивается уплотнение кожи в очагах. В дальнейшем в местах уплотнения кожа атрофируется; с течением времени атрофические изменения прогрессируют с вовлечением в процесс подкожной жировой клетчатки и мышц лица • - частыми признаками поражения кожи являются резкое ее истончение, морщинистость, гиперпигментация. • - кожа напоминает пергаментную бумагу, через которую просвечивают сосуды, в атрофированных участках кожи отсутствует рост волос. • - это приводит к грубейшей деформации лица в виде значительной асимметрии его правой и левой половины, наиболее выраженной при начале заболевания в раннем детском возрасте, в отдельных случаях кожа спаяна с подлежащими тканями.
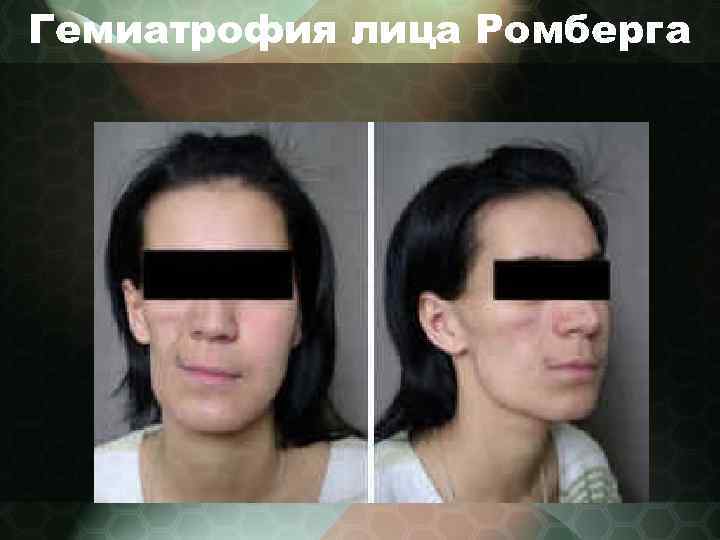
Гемиатрофия лица Ромберга

Критерии постановки диагноза • На основании: • 1. Клиники: • В типичных случаях процесс при склеродермии протекает в виде трех последовательно сменяющихся стадий: • 1) отек ; • 2) уплотнение; • 3) атрофия. • 2. Гистологического исследования. • 3. Данных лабораторных исследований: • СОЭ более 20 мм/ч, эозинофилия. • Гипергаммаглобулинемия • У 30% больных выявляется ревматоидный фактор • У 40% методом иммунофлюоресценции обнаруживаются антинуклеарные и антицентромерные антитела, антитела к ДНК.

ЛЕЧЕНИЕ • 1. Антибиотики пенициллинового ряда Пенициллинотерапия более эффективна в стадии отека Пенициллин по 500 000 – 1 500 000 ЕД в сутки в/м в течение 24 дней. Полусинтетические пенициллины – оксациллин, ампициллин, амоксициллин, аугментин, амоксиклав. эритромицин по 0. 25 г 4 раза в сутки 1 -2 нед.

Средства, уменьшающие процессы склерозирования: • Д-пеницилламин, колхицин, препараты гиалуронидазы — лидаза, ронидаза. • Д-пеницилламин (купренил, мелкаптил)– внутрь по 0, 15 -0, 3 г/сут. через 2 -2, 5 ч после еды (2 -3 мес. ). Через 2 нед. возможно повышение дозы на 0, 3 г/сут. При необходимости (тяжелые системные проявления) дозу увеличивают каждые две недели на 0, 15 -0, 3 г до максимальной 1, 8 г/сут. ; через 2 мес. дозу медленно снижают до поддерживающей (0, 25 -0, 3, до 0, 6 г/сут. ), которую можно принимать до 2 -5 лет. • 2.

• Лидазу вводят по 1 мл п/к или в/м (содержимое флакона 0, 1 г— 64 УЕ разводят в 1 мл 0, 5% раствора новокаина), 2 р. /нед. (№ 10 -15); можно проводить несколько курсов с перерывами 4 -5 нед. (2 -3 раза в год или чаще). • Ронидазу применяют местно: 0, 5 г порошка наносят на салфетку, увлажненную стерильным изотоническим раствором натрия хлорида, покрывают вощеной бумагой, фиксируют на пораженном участке бинтом на период до 18 ч (в течение 2 нед. ); по показаниям проводят 2 -3 цикла с перерывом 3 -4 дня. • При ограниченных формах препараты гиалуронидазы можно вводить непосредственно в очаги с помощью ультразвука, методом электрофореза, а также в виде подкожных обкалываний.

• 3. Сосудистые средства: • Ксантинол никотинат (теоникол, компламин). Прием начинать с 1 таб. (0, 15) З раза в день, затем по 2 -З таб. 3 раза в день или по 2, 0 мл - 1 раз в сут. • Трентал (пентоксифиллин) - 0, 1 г 3 раза в день после еды 2 недели. • АТФ - 1% по 2, 0 мл в/м через день. • Милдронат -внутривенно по 5, 0 мл через день № 10 или по 250 мг 2 раза в день в течении 10 -14 дней. • Пармидин (продектин; по 2 таб. 3 р. /сут. , 2 -6 мес. ); • Доксиум, докси-хем по 1 таб. 3 -4 р. /сут. , от 1 до нескольких месяцев.

• 4. Противомалярийные препараты: делагил по 0. 25 г/сут , плаквенил 0. 2 -0. 4 г/сут в течение 6 месяцев. • 5. Витамины: • Аевит -по 1 капс 2 раза в день 1 месяц. • При склероатрофическом лихене – витамин А 200 000 - 300 000 ЕД в сутки, а местно мази «солкосерил» , «актовегин» , кремы с витамином Е, А. • Применяют витамин Е— по 1 -2 капс. 2 -3 р. /сут. или по 20 -40 кап. 5, 10, 30% раствора в масле 3 р. /сут.

6. Системная энзимотерапия : • Вобэнзим применяют по 3 -5 таб. 3 р. /сут. за 0, 5 ч до еды или ч/з 1, 5 ч после еды на протяжении 2 -6 мес. можно использовать схему: 5 драже 2 -3 р. /сут. (2 нед. ), затем в той же дозе ч/з день (4 нед. ); после этого — поддерживающая доза (3 -5 драже/сут. ) 3 -4 мес.

Местное лечение • Местное лечение должно состоять из аппликаций наружных средств и физиотерапии. • Одними из наиболее часто применяемых мазей являются гепариновая, гепароид, троксевазиновая, бутадиеновая, теониколовая, актовегин, солкосерил. • В начальной стадии склеродермии рекомендуется смазывание очагов кортикостероидными мазями (гидрокортизоновая, преднизолоновая). • Препаратами выбора являются димексид , унитиол, ронидаза, трипсин, химотрипсин, лидаза, которые могут применяться в виде аппликаций или вводиться в очаги поражения с помощью электро- и фонофореза. • Часто назначают ультрафонофорез купренила и гидрокортизона на очаги поражения. • При ОСД применяют также магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию. • В период минимальной активности следует широко использовать массаж (можно с маслами — шиповниковым, облепиховым, аеколом — сегментарный, комбинированный, общий, локальный — 2 р. /год по 25 -30 процедур), криомассаж; лечебную гимнастику. • Назначают ванны (38 -39 °С, лучше лечебные — сероводородные, йодобромные, радоновые и др. )

• Количество комплексных курсов лечения (включающих лекарства, физические методы) определяется в зависимости от клинических проявлений, течения С. При единичных очагах поражения, положительной динамике проводят 3 курса (длительность 30 -40 дней, перерыв между ними 1, 5 -2 мес. ). • При тяжелых, системных проявлениях, прогрессировании процесса, появлении новых очагов проводят 5 -7 -9 курсов, включающих применение пенициллина, витаминов, ферментных, иммунопрепаратов, физических методов. • При остаточных проявлениях склеродермии назначают витамины, общеукрепляющие средства, физиотерапевтические процедуры (фонофорез, аппликации парафина, массаж, ЛФК).

Прогноз заболевания • Худший прогноз у мужчин, лиц пожилого возраста, людей с темным цветом кожи. • Прогноз зависит от стадии и формы заболевания: при ограниченной форме очаги могут спонтанно разрешиться через несколько лет, наименее благоприятен при системной склеродермии, особенно при генерализованной форме, сопровождающейся поражением внутренних органов. • Неблагоприятному течению ограниченной склеродермии с переходом в системный процесс способствуют в основном 4 фактора: • - дебют заболевания в возрасте до 20 или после 50 лет; • - распространенная бляшечная или линейная формы заболевания; • - локализация очагов поражения с вовлечением кожи лица или областей над суставами конечностей; • -выраженность дефицита клеточного звена иммунитета, дисиммуноглобулинемии.

СПАСИБО ЗА ВНИМАНИЕ !
Болезни соедин. ткани.pptx