лекция 12 паталогия органов пищеварения.ppt
- Количество слайдов: 92

Болезни системы пищеварения. Лекция № 12

Причины нарушения пищеварения. • Погрешности в питании (недоброкачественная пища, дефицит белков, жиров, углеводов, нарушение ритма питания). • Возбудители желудочно-кишечных заболеваний (дизентерия, брюшной тиф). • Химическое воздействие на желудочно-кишечный тракт (алкоголь, никотин). • Механическое воздействие (травма). • Нарушение функций эндокринной, нервной, выделительной систем (при психических травмах развивается язвенная болезнь).

Нарушение пищеварения в полости рта. • Причины: Нарушение жевания (травма, нарушение иннервации жевательной мускулатуры, воспалительные процессы). Расстройство функции слюнных желёз: А) гиперсаливация (при воспалительных заболеваниях в полости рта, гельминтозах), за сутки может выделяться 5 – 14 литров слюны (норма – 0, 2 – 2 л). Большое количество слюны способствует гниению пищи в желудке. Б) гипосаливация (при воспалении слюнных желёз – сиалоаденит, образовании камней в протоках). Приводит к ухудшению переработки пищи в полости рта, травме слизистых, нарушению глотания, развитию воспалительных процессов в полости рта.

Заболевания лимфоидной ткани глотки. • Ангина (тонзиллит) – характеризуется воспалением лимфоидной ткани глотки и нёбных миндалин. • Причина – инфекционный фактор (стрептококк, стафилококк, аденовирус). • Предрасполагающий фактор – переохлаждение. Течение может быть острое и хроническое.
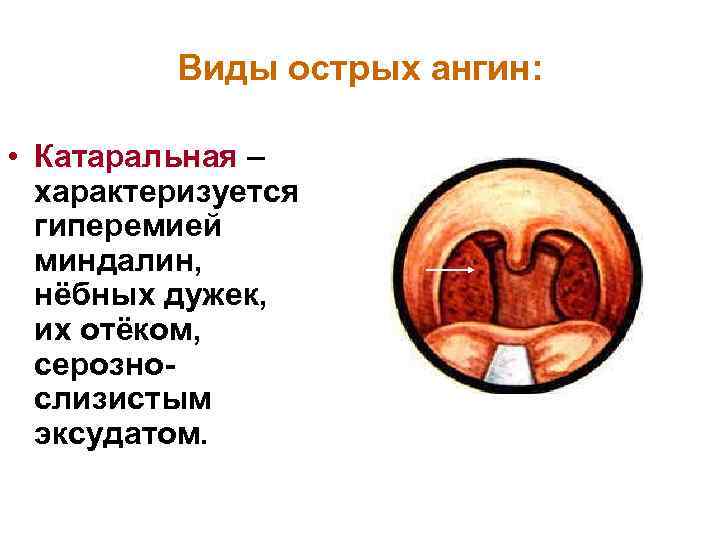
Виды острых ангин: • Катаральная – характеризуется гиперемией миндалин, нёбных дужек, их отёком, серознослизистым эксудатом.
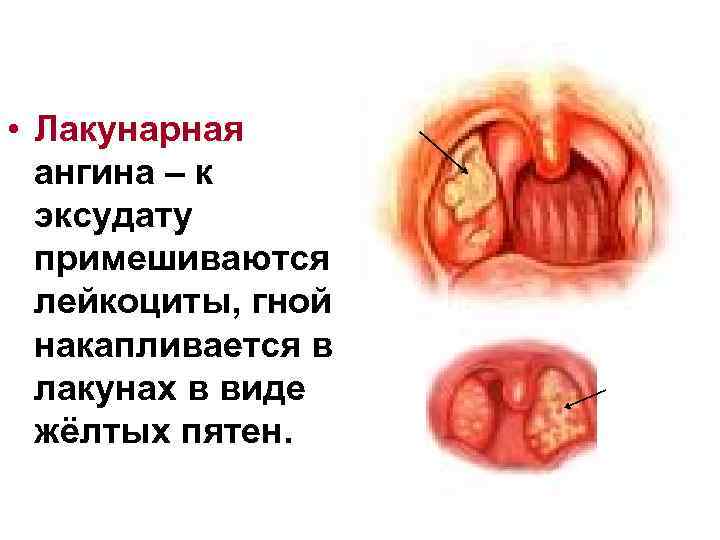
• Лакунарная ангина – к эксудату примешиваются лейкоциты, гной накапливается в лакунах в виде жёлтых пятен.
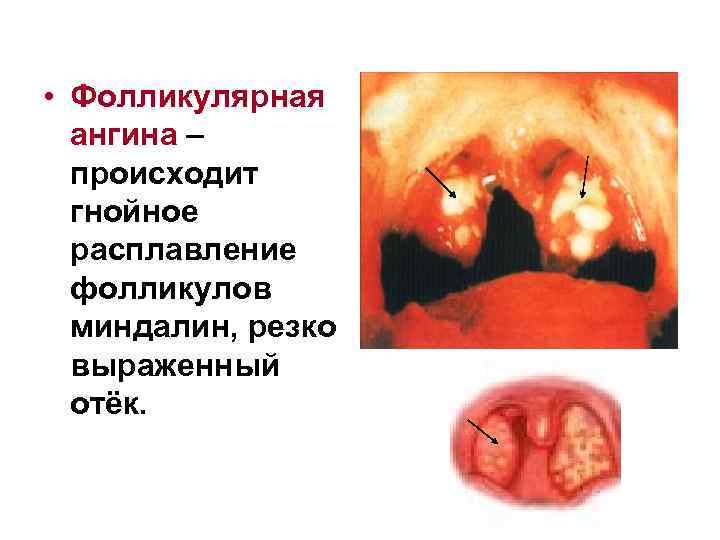
• Фолликулярная ангина – происходит гнойное расплавление фолликулов миндалин, резко выраженный отёк.
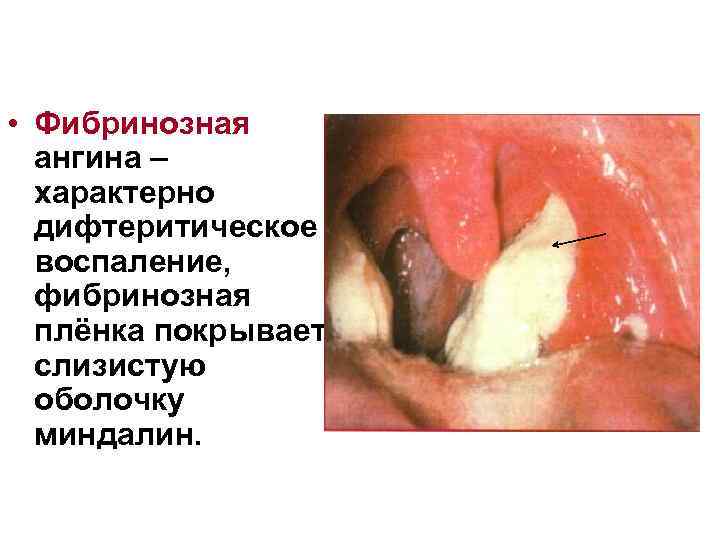
• Фибринозная ангина – характерно дифтеритическое воспаление, фибринозная плёнка покрывает слизистую оболочку миндалин.

Виды острых ангин: • Флегмонозная – гнойное воспаление переходит на окружающие ткани, миндалины отёчны, увеличены. • Некротическая – некроз слизистой оболочки миндалин, образование язв. • Гангренозная – распад миндалин (при лейкозах).
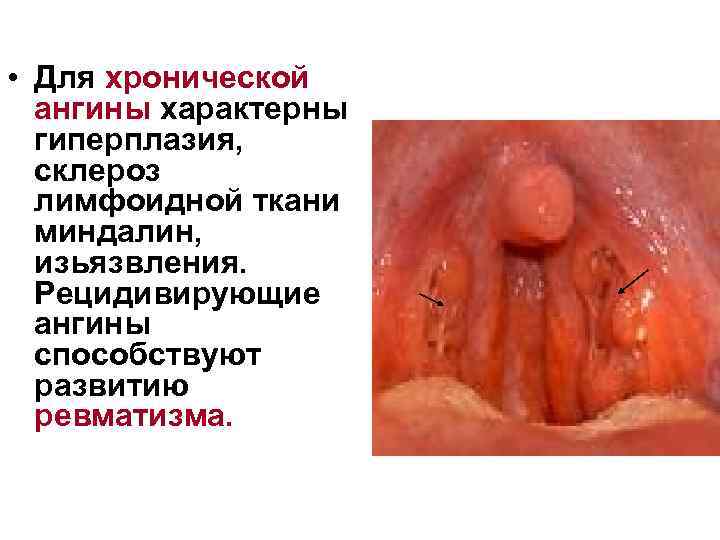
• Для хронической ангины характерны гиперплазия, склероз лимфоидной ткани миндалин, изьязвления. Рецидивирующие ангины способствуют развитию ревматизма.

Нарушение функций пищевода. • Гиперкинез – возникает при спазме мышечной стенки в нижнем его отделе. • Гипокинез – снижение перистальтики кишечника. • Атония – значительное снижение перистальтики при нарушении иннервации (у психических больных). • Дивертикул – выпячивание стенки пищевода.

Дивертикул пищевода

Болезни пищевода: • Эзофагит. • Рак.

Эзофагит - воспаление слизистой пищевода. • • Протекает остро, хронически. Причины острого эзофагита: Химические Механические Термические факторы Инфекции (скарлатина). Характерно эксудативное воспаление: катаральное, фибринозное, язвенное, флегмонозное. Причины хронического эзофагита: постоянное раздражение пищевода алкоголем, горячей пищей, дымом. Эпителий пищевода слущивается, происходит метаплазия эпителия в ороговевающий многослойный (лейкоплакия), склероз стенки.
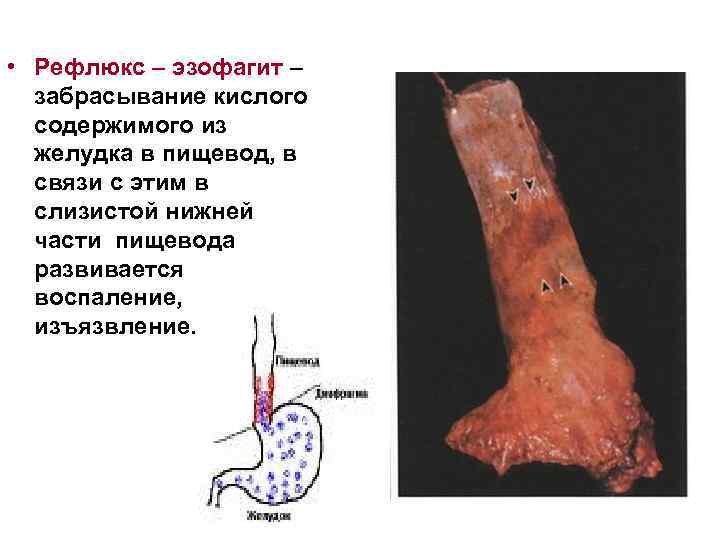
• Рефлюкс – эзофагит – забрасывание кислого содержимого из желудка в пищевод, в связи с этим в слизистой нижней части пищевода развивается воспаление, изъязвление.
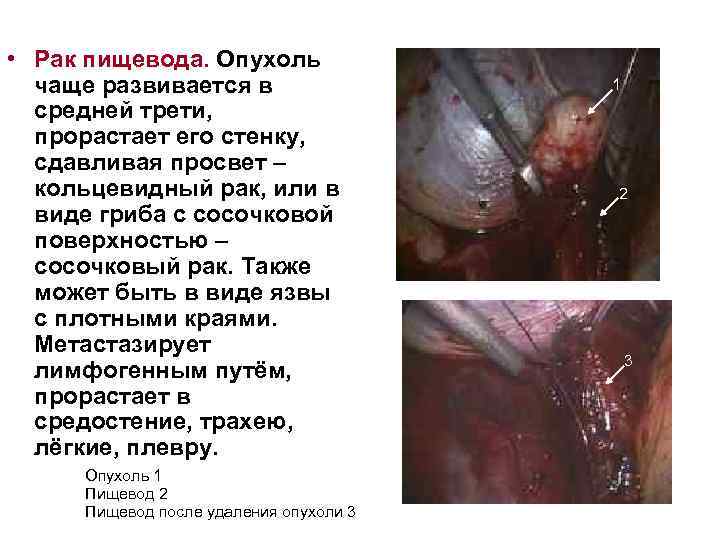
• Рак пищевода. Опухоль чаще развивается в средней трети, прорастает его стенку, сдавливая просвет – кольцевидный рак, или в виде гриба с сосочковой поверхностью – сосочковый рак. Также может быть в виде язвы с плотными краями. Метастазирует лимфогенным путём, прорастает в средостение, трахею, лёгкие, плевру. Опухоль 1 Пищевод 2 Пищевод после удаления опухоли 3 1 2 3
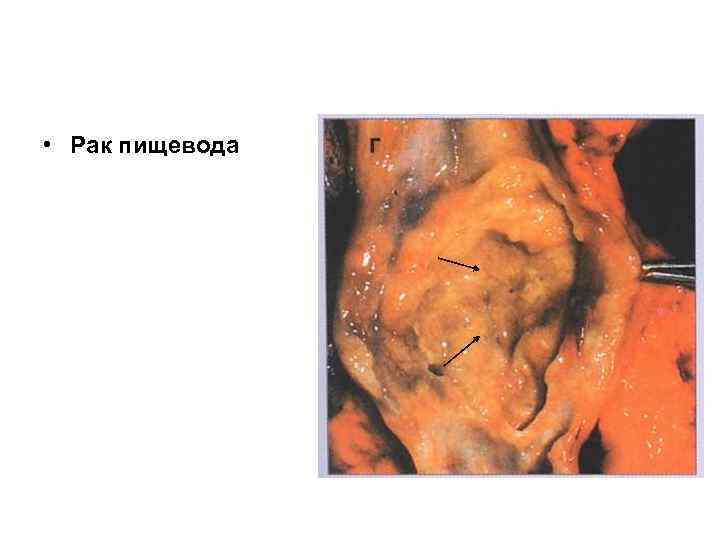
• Рак пищевода
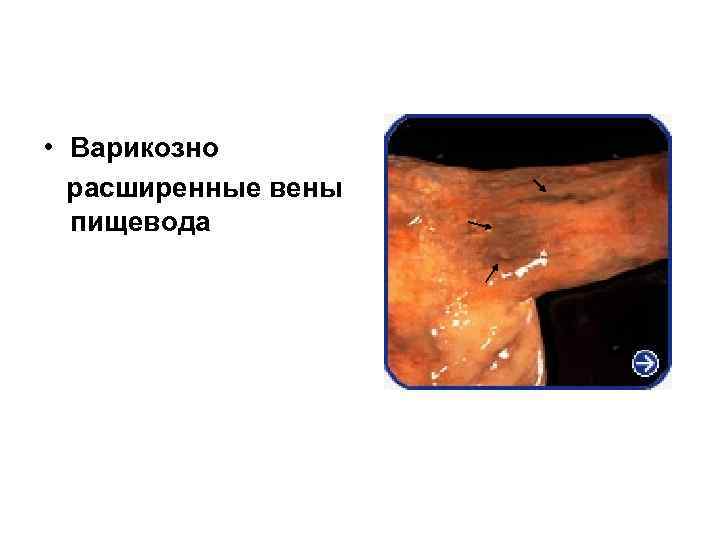
• Варикозно расширенные вены пищевода

Нарушение функций желудка. • В желудке под влиянием пепсина происходит разрыхление пищи, расщепление белков, под действием соляной кислоты -–денатурация, набухание белков. Слизь предупреждает повреждение стенки желудка пищевым комком и желудочным соком.

Расстройство секреторной функции желудка • А) гипосекреция • Б) гиперсекреция Гипосекреция – снижается кислотность желудочного сока, его переваривающая активность. Ахилия – полное прекращение секреции в желудке. Развивается при раке, атрофическом гастрите. Ускоряется эвакуация пищи из желудка, процессы гниения в кишечнике. Гиперсекреция сопровождается увеличением образования в желудке соляной кислоты, возрастанием пищеварительной активности желудочного сока (при язвенной болезни). Может перевариваться стенка желудка, появляются эрозии, замедляется эвакуация пищи, усиливаются процессы брожения, что вызывает отрыжку, изжогу, тошноту, рвоту.

Расстройство моторной функции желудка. гиперкинез – увеличение перистальтики (при воздействии алкоголя, дыма) гипокинез – снижение перистальтики (при атрофическом гастрите) атония – отсутствие мышечного тонуса желудка.

Клинические проявления расстройств функций желудка. • Изжога – чувство жжения в нижней части пищевода, вызвано забрасыванием кислого содержимого желудка в пищевод. • Отрыжка – выход из желудка в полость рта газов, образующихся при гниении или проглоченного воздуха. • Тошнота – чувство обратного движения содержимого желудка.

• Рвота – рефлекторный акт, который заключается в сильном сокращении мышечной стенки желудка и других мышц и выбросе пищевых масс из желудка через рот наружу. К рвотным массам может примешиваться желчь из-за антиперистальтики кишечника. Рвота вызывается раздражением рецепторов желудка токсическими веществами, недоброкачественной пищей, алкоголем (желудочная рвота), а также раздражением рвотного центра (центральная рвота) при отёке или сотрясении мозга.

• Рвота – это защитноприспособительная реакция, направлена на удаление из организма токсических веществ. Длительная рвота приводит к обезвоживанию, судорогам.

Болезни желудка. Гастрит (острый, хронический). Язвенная болезнь. Рак желудка.

Гастрит • Воспаление слизистой оболочки желудка. • Острый гастрит. Причины: обильная холодная или горячая пища алкоголь, медикаменты (салицилаты) микробы
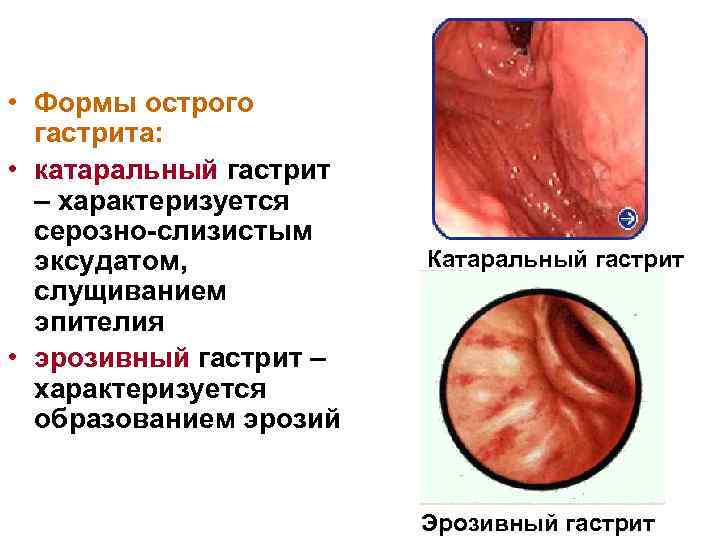
• Формы острого гастрита: • катаральный гастрит – характеризуется серозно-слизистым эксудатом, слущиванием эпителия • эрозивный гастрит – характеризуется образованием эрозий Катаральный гастрит Эрозивный гастрит
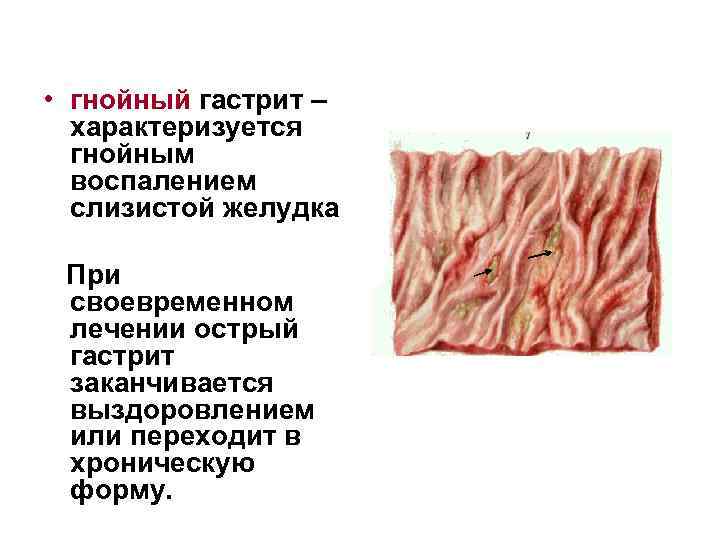
• гнойный гастрит – характеризуется гнойным воспалением слизистой желудка При своевременном лечении острый гастрит заканчивается выздоровлением или переходит в хроническую форму.

Хронический гастрит. • Причины: нарушение режима, ритма питания сердечно-сосудистая недостаточность, аллергия. • Для хронического гастрита характерно нарушение регенерации клеток слизистой оболочки желудка, метаплазия клеток эпителия желёз желудка в кишечный эпителий. Это предраковое состояние.

• Формы хронического гастрита: поверхностный – характеризуется нарушением регенерации и дистрофией поверхностного эпителия, который становится кубическим, развивается дистрофия желёз
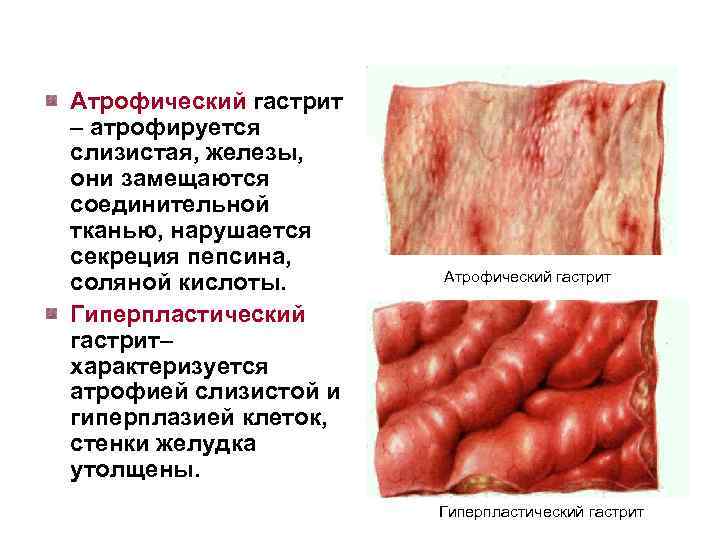
Атрофический гастрит – атрофируется слизистая, железы, они замещаются соединительной тканью, нарушается секреция пепсина, соляной кислоты. Гиперпластический гастрит– характеризуется атрофией слизистой и гиперплазией клеток, стенки желудка утолщены. Атрофический гастрит Гиперпластический гастрит
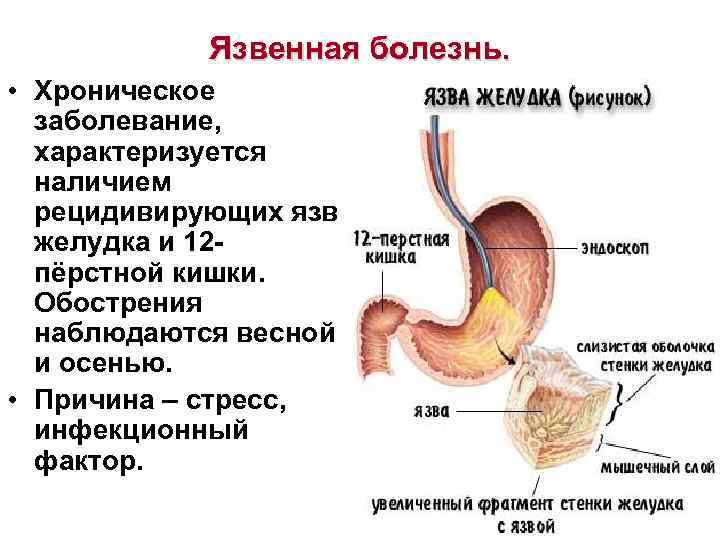
Язвенная болезнь. • Хроническое заболевание, характеризуется наличием рецидивирующих язв желудка и 12 пёрстной кишки. Обострения наблюдаются весной и осенью. • Причина – стресс, инфекционный фактор.
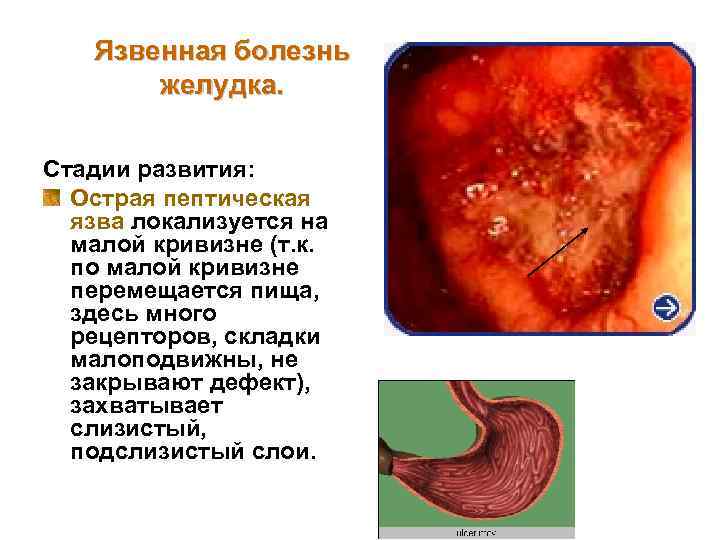
Язвенная болезнь желудка. Стадии развития: Острая пептическая язва локализуется на малой кривизне (т. к. по малой кривизне перемещается пища, здесь много рецепторов, складки малоподвижны, не закрывают дефект), захватывает слизистый, подслизистый слои.
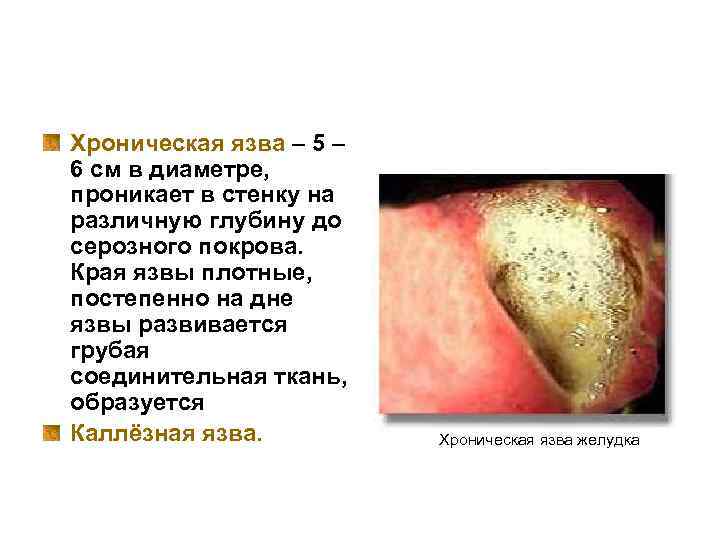
Хроническая язва – 5 – 6 см в диаметре, проникает в стенку на различную глубину до серозного покрова. Края язвы плотные, постепенно на дне язвы развивается грубая соединительная ткань, образуется Каллёзная язва. Хроническая язва желудка

Язвенная болезнь 12 -пёрстной кишки. • Обычно располагаются в луковице, бывают единичные, множественные, «целующиеся» (располагаются друг против друга). При заживлении дефект замещается соединительной тканью, образуется рубец, железы в области рубца отсутствуют.

Осложнения язвенной болезни: • кровотечение сопровождается рвотой «кофейной гущей» (т. к. в желудке образуется солянокислый гематин коричневого цвета при соединении гемоглобина и соляной кислоты), дёгтеобразными каловыми массами (из-за большого содержания крови в кале – мелена – кровянистый стул) • перфорация – прободение стенки желудка или 12 -пёрстной кишки, что приводит к перитониту
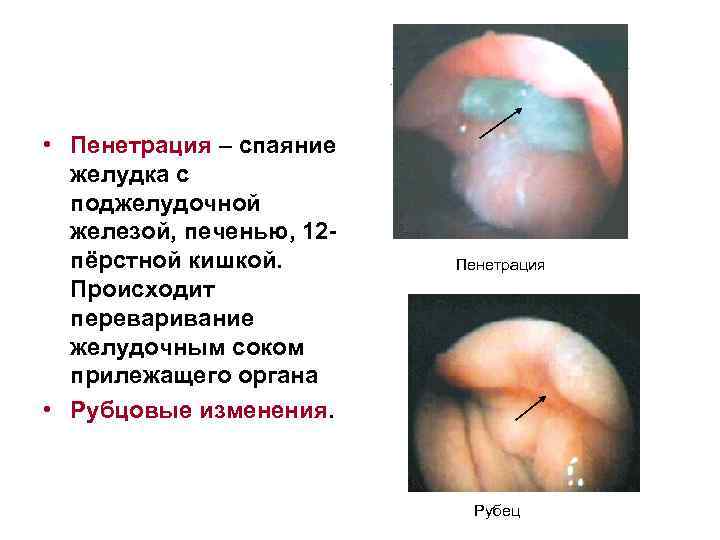
• Пенетрация – спаяние желудка с поджелудочной железой, печенью, 12 пёрстной кишкой. Происходит переваривание желудочным соком прилежащего органа • Рубцовые изменения. Пенетрация Рубец

Рак желудка. • Составляет 60% опухолевых заболеваний. У людей в возрасте 40 – 70 лет, мужчин заболевание встречается в 2 раза чаще. Предраковые заболевания: • хронический гастрит • хроническая язва.

• Формы рака желудка: По локализации: • в пилорическом отделе • на малой кривизне По внешнему виду, характеру роста: • бляшковидный • грибовидный • полипозный • изъязвлённый

Формы рака желудка: • Бляшковидный (маленький рак) – бляшка белесоватого цвета, располагается в слизистом и подслизистом слое. Течение бессимптомное, растёт экзофитно, превращается в полипозный.

• Полипозный – имеет вид узла на ножке, мягкой консистенции, растёт экзофитно. • Грибовидный – бугристый узел на широкой ножке, напоминает гриб. Аденокарцинома желудка

Нарушение функций кишечника. Нарушение секреторной функции поджелудочной железы. • • Поджелудочная железа выделяет в 12 -пёрстную кишку секрет, содержащий А) трипсиноген, он превращается в фермент трипсин, который расщепляет белки до аминокислот. Б) липазу, которая расщепляет жиры на глицерин и жирные кислоты. В) амилазу, которая расщепляет углеводы до моносахаров. При воспалении, опухоли поджелудочной железы происходит снижение или прекращение выделения секрета поджелудочной железы (панкреатическая ахилия), это ведёт к нарушению переваривания жиров.

Нарушение выделения желчи. • Желчь вырабатывается в печени, собирается в желчном пузыре, поступает из него в 12 -пёрстную кишку. Желчная кислота активирует липазу, эмульгирует жиры, усиливает моторику кишечника, способствуя всасыванию жирных кислот и жирорастворимых витаминов, угнетает гнилостную флору. • Прекращение поступления желчи в 12 -пёрстную кишку называется ахолия. • Причины ахолии: рубец, опухоль, камни желчных протоков.

Нарушение выделения желчи. • При ахолии нарушается расщепление жиров, они выделяются из организма, в крови снижается количество ненасыщенных жирных кислот, жирорастворимых витаминов. Нарушается расщепление белков и углеводов, т. к. жиры обволакивают кусочки пищи, предупреждая воздействие на них трипсина, амилазы. Развиваются процессы гниения, накапливаются газы, токсические продукты.

Нарушение полостного и пристеночного пищеварения. • Полостное пищеварение происходит в просвете кишки, заключается в расщеплении мельчайших частиц пищи и крупных молекул. • Пристеночное пищеварение происходит на мембранах клеток кишечных ворсинок, обеспечивает расщепление белков, углеводов до моносахаров, аминокислот.

Нарушение полостного и пристеночного пищеварения. Проявляется: • А) гиперкинезом – усиление моторики кишечника, возникает при воспалении, приёме грубой пищи, приводит к ускорению продвижения пищевой кашицы. Развивается диарея – понос. • Б) гипокинезом –уменьшение перистальтики кишечника. Замедляется передвижение пищевой кашицы, развивается запор, метеоризм – растяжение кишечника газами.

Кишечная аутоинтоксикация. • В норме токсические продукты выводятся из организма через кишечник, при патологии происходит всасывание их в кровь, что оказывает влияние на нервную и другие системы организма.

Дисбактериоз кишечника • В толстом кишечнике содержится большое количество микроорганизмов, они разлагают непереваренную пищу, угнетают патогенную флору, создают иммунный барьер, синтезируют витамины.
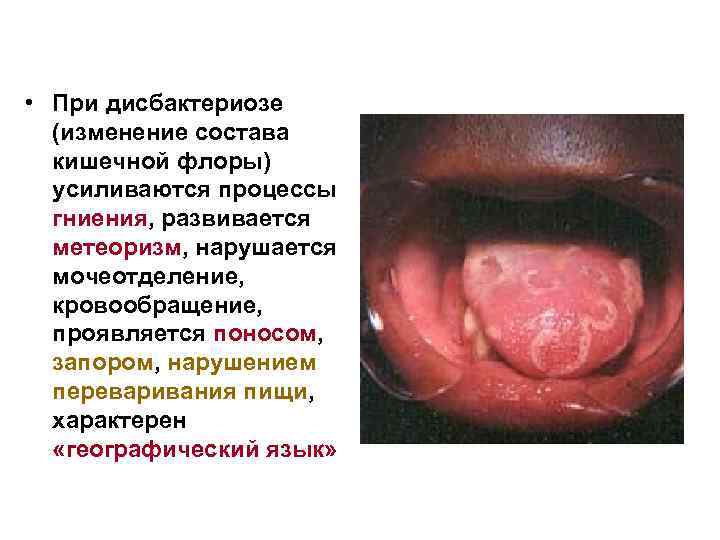
• При дисбактериозе (изменение состава кишечной флоры) усиливаются процессы гниения, развивается метеоризм, нарушается мочеотделение, кровообращение, проявляется поносом, запором, нарушением переваривания пищи, характерен «географический язык»

Болезни кишечника. • • Энтерит. Колит. Аппендицит. Рак кишечника.

Энтерит. • Воспаление слизистой тонкого кишечника. • По течению может быть острым, хроническим. • Причины: инфекции (холера, вирусная инфекция), отравления химическими веществами, грибами.

• • Острый энтерит: А) катаральный – слизистая пропитана серозно-слизистым эксудатом, эпителий слущивается, развиваются эрозии Б) фибринозный – возникает некроз слизистой, подслизистой, мышечной оболочки, образуются язвы В) гнойный встречается реже – стенка пропитана гнойным эксудатом Г) некротически-язвенный – некротизирутся, изъязвляются пейровы бляшки (при брюшном тифе) или слизистая (при гриппе, сепсисе).

• Хронический энтерит. Развивается при длительных погрешностях в пище, инфекциях, нарушении обмена веществ. Стадии хронического энтерита: • А) без атрофии – характерны воспалительные изменения слизистого, подслизистого, мышечного слоя, дистрофия ворсин, они укорачиваются, слипаются между собой • Б) атрофический – наблюдается деформация, укорочение ворсин, слизистая атрофируется, нарушается пристеночное пищеварение.
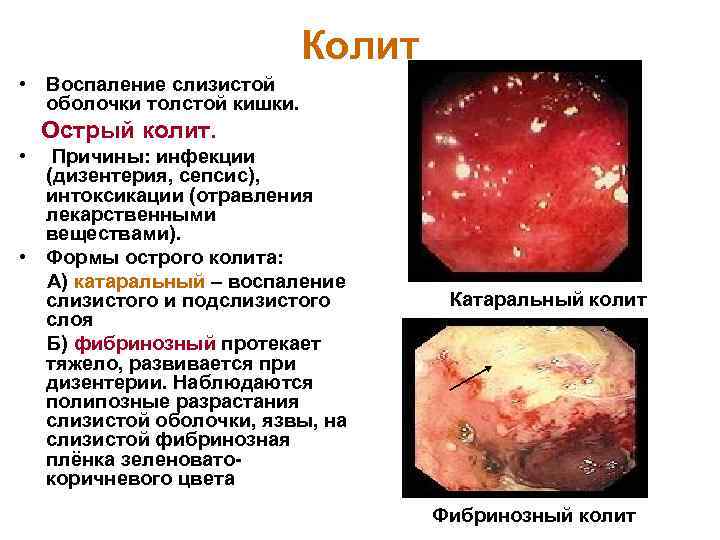
Колит • Воспаление слизистой оболочки толстой кишки. Острый колит. • Причины: инфекции (дизентерия, сепсис), интоксикации (отравления лекарственными веществами). • Формы острого колита: А) катаральный – воспаление слизистого и подслизистого слоя Б) фибринозный протекает тяжело, развивается при дизентерии. Наблюдаются полипозные разрастания слизистой оболочки, язвы, на слизистой фибринозная плёнка зеленоватокоричневого цвета Катаральный колит Фибринозный колит
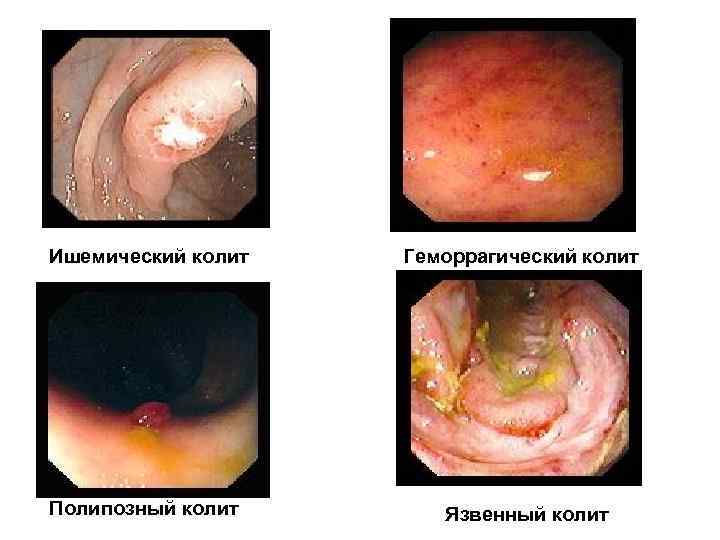
Ишемический колит Геморрагический колит Полипозный колит Язвенный колит

Хронический колит. • Стадии: • а) без атрофии - характерны гиперемия, отёчность слизистой, слущивание эпителия • б) атрофический – атрофия слизистой, склероз, прекращение функции. • в)язвенный колит характеризуется образованием язв на слизистой с последующим их рубцеванием, образование псевдополипов. Стенка кишки утолщается, теряет эластичность, просвет суживается.

• Аппендицит – это воспаление червеобразного отростка слепой кишки. Этиология неясна. Течение может быть острым и хроническим.

• Острый аппендицит. Формы: А) простой – развивается в течение нескольких часов от начала приступа, характерны приступы болей, лихорадка, лейкоцитоз со сдвигом влево, развивается отёк слизистой отростка, кровоизлияния.
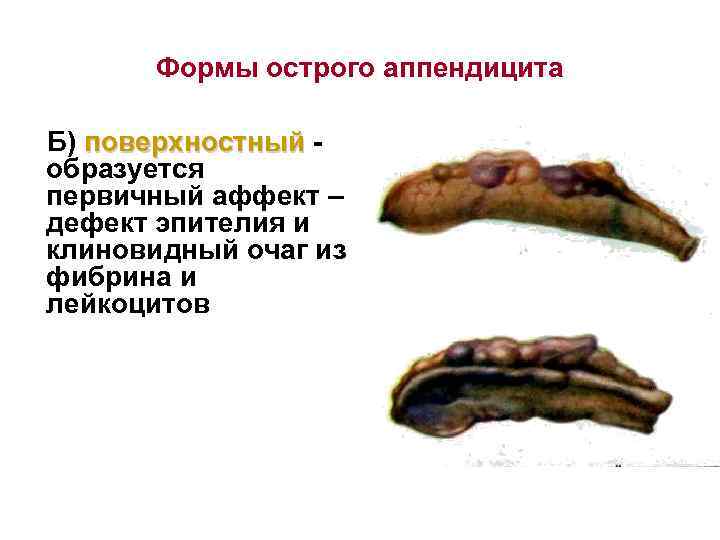
Формы острого аппендицита Б) поверхностный образуется первичный аффект – дефект эпителия и клиновидный очаг из фибрина и лейкоцитов

В) деструктивный – развивается к концу суток, характерно гнойное воспаление, эксудат пропитывает всю толщину стенки – флегмонозный, затем на слизистой появляются изъязвления – флегмонозноязвенный.
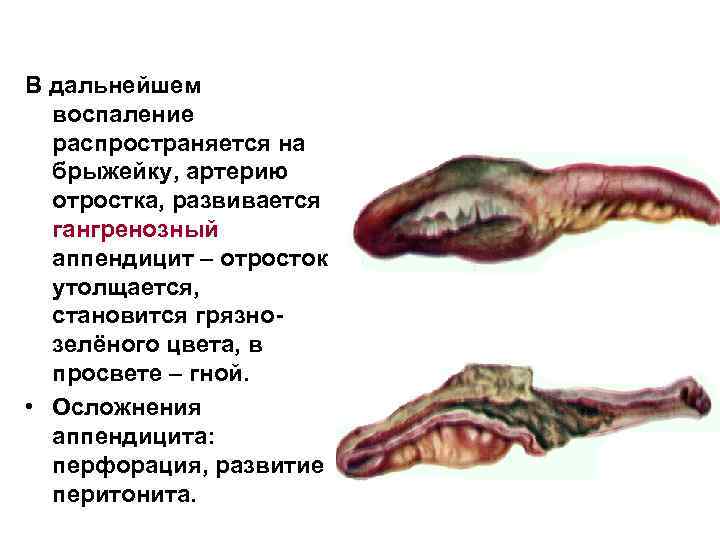
В дальнейшем воспаление распространяется на брыжейку, артерию отростка, развивается гангренозный аппендицит – отросток утолщается, становится грязнозелёного цвета, в просвете – гной. • Осложнения аппендицита: перфорация, развитие перитонита.

Хронический аппендицит. • Развивается после острого. • Характерны склеротические, атрофические изменения в стенке отростка. Периодически возникают обострения.
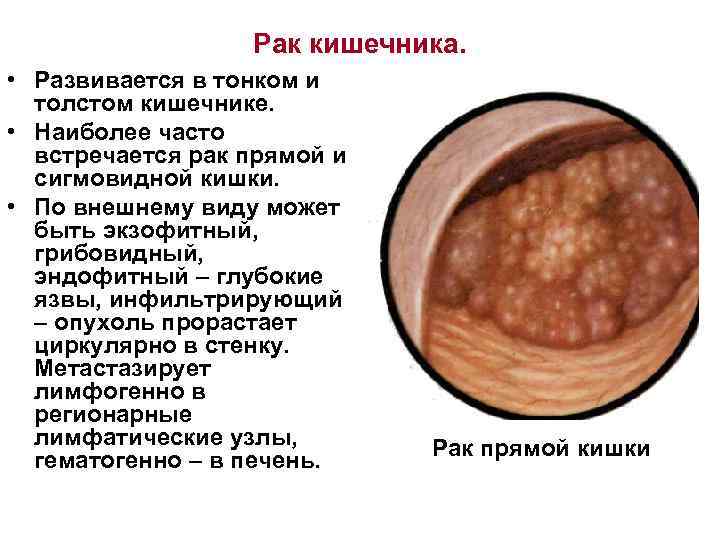
Рак кишечника. • Развивается в тонком и толстом кишечнике. • Наиболее часто встречается рак прямой и сигмовидной кишки. • По внешнему виду может быть экзофитный, грибовидный, эндофитный – глубокие язвы, инфильтрирующий – опухоль прорастает циркулярно в стенку. Метастазирует лимфогенно в регионарные лимфатические узлы, гематогенно – в печень. Рак прямой кишки

Нарушение функций печени. Функции печени: • синтезирует гликоген, поддерживает нормальный уровень сахара в крови • синтезирует холестерин • синтезирует альбумины, глобулины – белки крови, белки свёртывающей и противосвёртывающей систем • депо витаминов, микроэлементов, крови • участвует в гемопоэзе • образуется желчь • защитная, обезвреживающая функции.

Причины нарушения функций печени: • белковое голодание, жирная пища, авитаминоз • воздействие гепатотропных ядов (хлороформ, ртуть, грибные яды) • воздействие алкоголя, стероидных гормонов, ПАСК • распространённые ожоги, травмы • вирусы (вирусный гепатит), бактерии (сифилис, туберкулёз), гельминты (эхинококк) • введение сывороток.

Болезни печени. • Гепатиты. • Цирроз.

Гепатиты • Характеризуются дистрофическими, некротическими изменениями гепатоцитов, воспалительной инфильтрацией стромы. Причины – воздействие вируса, алкоголя, химических препаратов. • Протекают остро и хронически.

• При остром гепатите строма печени пропитана серозным эксудатом. Печень увеличена в объёме, болезненна при пальпации. • При хроническом гепатите (это исход острого процесса) печень плотная, на разрезе пёстрая, характерны воспаление стромы, дистрофия, склероз гепатоцитов. • Исход – выздоровление или развитие цирроза печени

Вирусный гепатит • (Болезнь Боткина) – инфекционное заболевание, вызывается вирусами А, В. • Вирус А передаётся фекально-оральным путём (через заражённую пищу и руки). Характерны вспышки заболеваний, поэтому заболевание носит название эпидемический инфекционный. • Вирус В вызывает сывороточный гепатит, т. к. передаётся он с кровью при иньекциях. Источником сывороточного гепатита является донор - вирусоноситель. Вирус размножается в лимфатических узлах, разносится кровью по организму, концентрируется в печени.

• Периоды гепатита: А) преджелтушный – печень увеличена в размере, красная, отёчная, наблюдается дистрофия, гиперфункция гепатоцитов

Б) желтушный – дистрофия, некроз гепатоцитов, застой желчи в желчных капиллярах, появление печёночной желтухи. Иктеричность склер

Алкогольный гепатит. • Это заболевание печени, возникающее в результате злоупотребления алкоголем. • В печени содержится фермент алкогольдегидрогеназа, который нейтрализует действие алкоголя. При длительном употреблении алкоголя фермента становится недостаточно, развивается алкогольный гепатит. Протекает остро и хронически. • Характеризуется сначала увеличением печени, она становится плотной, наблюдается некроз гепатоцитов, в цитоплазме образуется алкогольный гиалин (тельца Маллори), затем выраженная жировая дистрофия гепатоцитов. Исход – цирроз печени.

Цирроз печени • Хроническое заболевание печени, характеризуется склеротическими процессами, изменением формы органа. Признаки: • дистрофия, некроз гепатоцитов • диффузный склероз • деформация печени
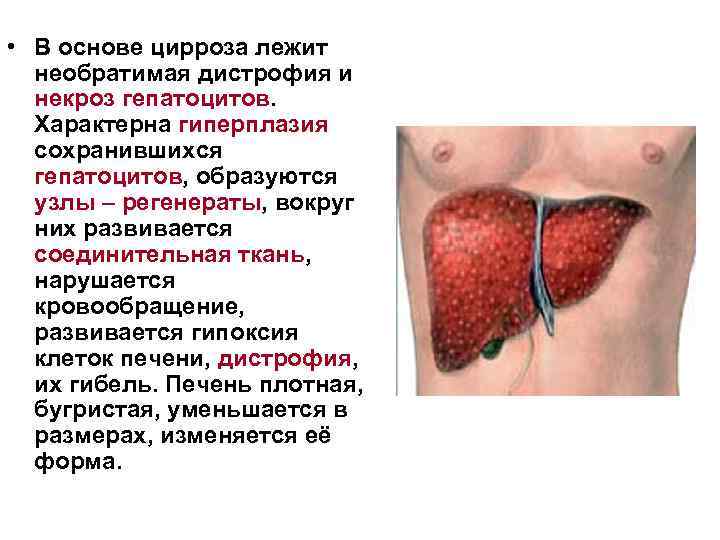
• В основе цирроза лежит необратимая дистрофия и некроз гепатоцитов. Характерна гиперплазия сохранившихся гепатоцитов, образуются узлы – регенераты, вокруг них развивается соединительная ткань, нарушается кровообращение, развивается гипоксия клеток печени, дистрофия, их гибель. Печень плотная, бугристая, уменьшается в размерах, изменяется её форма.
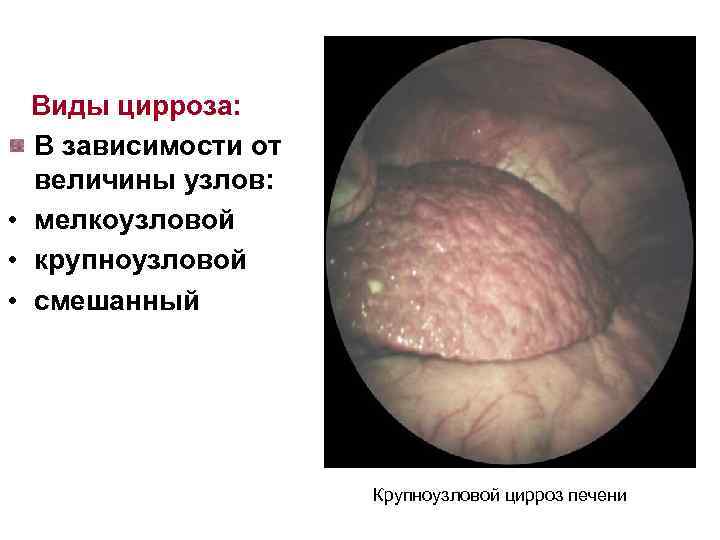
Виды цирроза: В зависимости от величины узлов: • мелкоузловой • крупноузловой • смешанный Крупноузловой цирроз печени
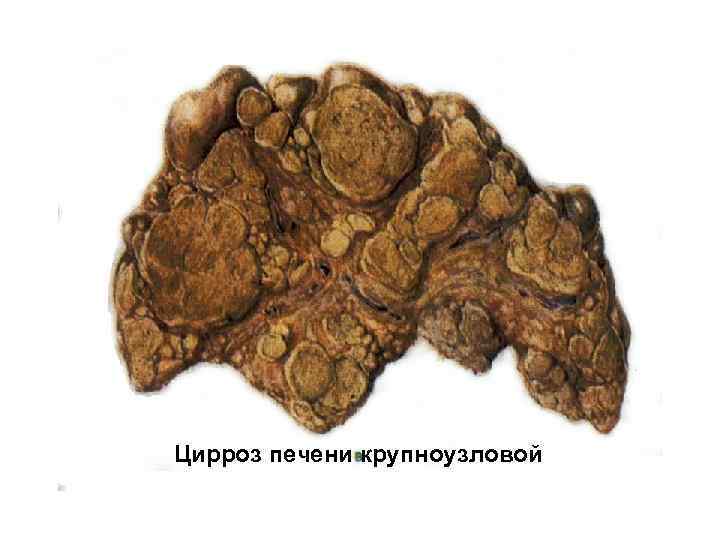
Цирроз печени крупноузловой

Цирроз печени мелкоузловой

• • Морфологические формы: постнекротический портальный билиарный смешанный

• Постнекротический – развивается после массивных некротических изменениях в печени, затем в участках некроза развивается соединительная ткань в виде грубых рубцов. Печень уменьшается в размерах, на поверхности рубцовые западения и крупные узлы.
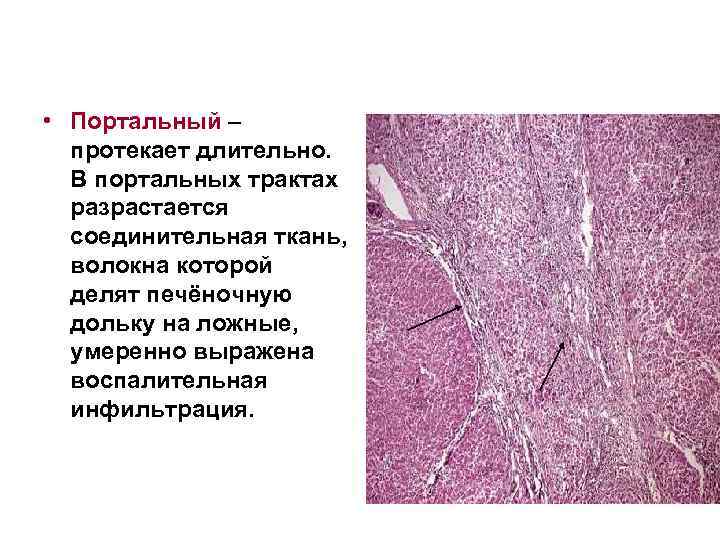
• Портальный – протекает длительно. В портальных трактах разрастается соединительная ткань, волокна которой делят печёночную дольку на ложные, умеренно выражена воспалительная инфильтрация.

• Билиарный – связан с нарушением оттока желчи при сдавлении желчных протоков опухолью, закупорке камнем, инфекционном поражении. Развивается застой желчи, воспаление, разрыв желчных протоков, образование «желчных озёр» в тканях печени. Вокруг желчных протоков развивается соединительная ткань. Печень зеленоватого цвета, увеличена, плотная, гладкая, на разрезе видны желчные протоки, наполненные желчью.

Билиарный цирроз печени
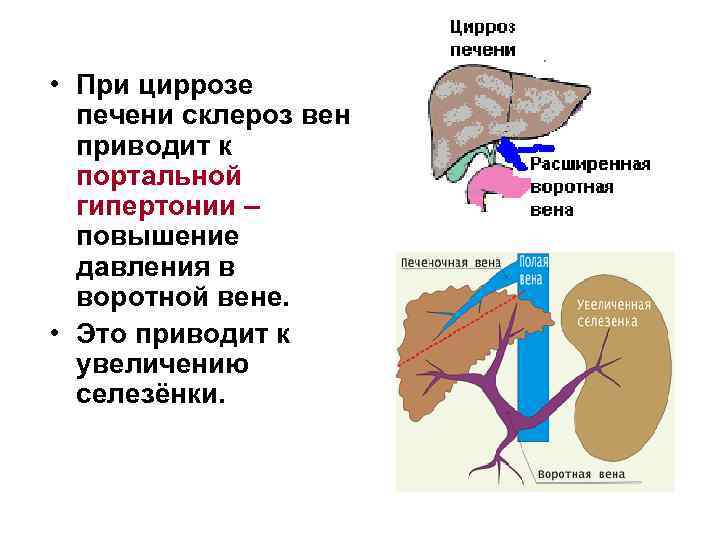
• При циррозе печени склероз вен приводит к портальной гипертонии – повышение давления в воротной вене. • Это приводит к увеличению селезёнки.
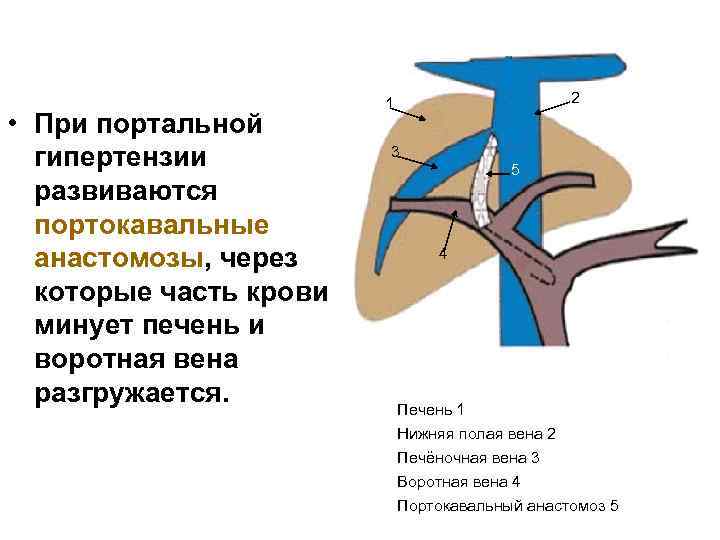
• При портальной гипертензии развиваются портокавальные анастомозы, через которые часть крови минует печень и воротная вена разгружается. 2 1 3 5 4 Печень 1 Нижняя полая вена 2 Печёночная вена 3 Воротная вена 4 Портокавальный анастомоз 5

• Появление портокавальных анастомозов характеризуется появлением «головы медузы» – расширение вен пищевода, желудка, передней стенки живота.
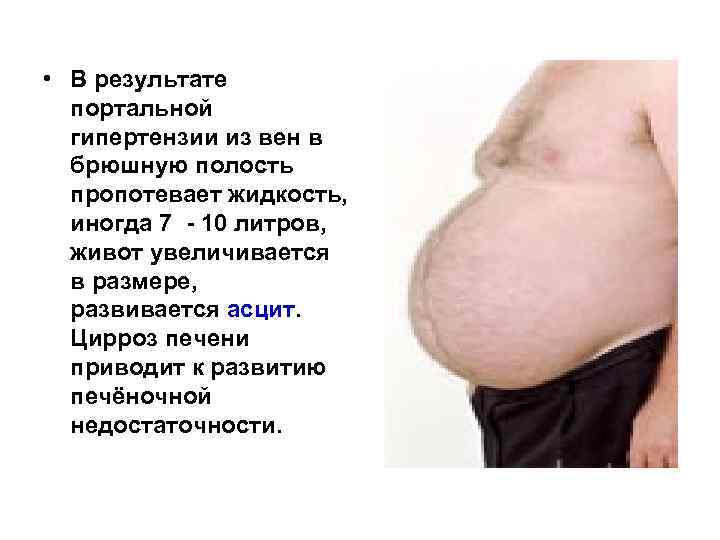
• В результате портальной гипертензии из вен в брюшную полость пропотевает жидкость, иногда 7 - 10 литров, живот увеличивается в размере, развивается асцит. Цирроз печени приводит к развитию печёночной недостаточности.

Печёночная недостаточность. • Это снижение основных функций печени, является исходом гепатита, цирроза, портальной гипертензии, приводит к нарушению обмена веществ в организме: белкового, жирового, углеводного. Расстройство белкового обмена • уменьшается синтез , a-, b-глобулинов в печени, падает их уровень в крови (гипопротеинемия) • снижается синтез фибриногена, протромбина в печени, что приводит к кровоточивости Расстройство жирового обмена • снижается окисление жиров в печени, что приводит к жировой инфильтрации печени, в крови накапливаются кетокислоты (продукты неполного расщепления жиров) • снижается синтез холестерина в печени, падает его количество в крови.

Печёночная недостаточность. Расстройство углеводного обмена • развивается гипогликемия, что может привести к развитию гипогликемической комы • дефицит витамина В 12, витамина К, фолиевой кислоты, в результате чего нарушается гемопоэз, развивается авитаминоз, понижается свёртываемость крови. Нарушение барьерной функции печени. • В результате развивается печёночная кома. В эксперименте у животного создают прямую фистулу Экка-Павлова. Между воротной веной и нижней полой веной делают анастомоз. Воротная вена перевязывается, кровь из кишечника направляется в нижнюю полую вену, минуя печень. Животное погибает от интоксикации.

Болезни желчного пузыря. • Желчнокаменная болезнь – образование камней в желчном пузыре и желчных протоках. При закупорке камнем желчного протока развивается подпечёночная желтуха. Камень может вызывать пролежни стенки желчного пузыря – развивается перитонит. При присоединении инфекции желчнокаменная болезнь осложняется воспалением, развивается калькулёзный холецистит.
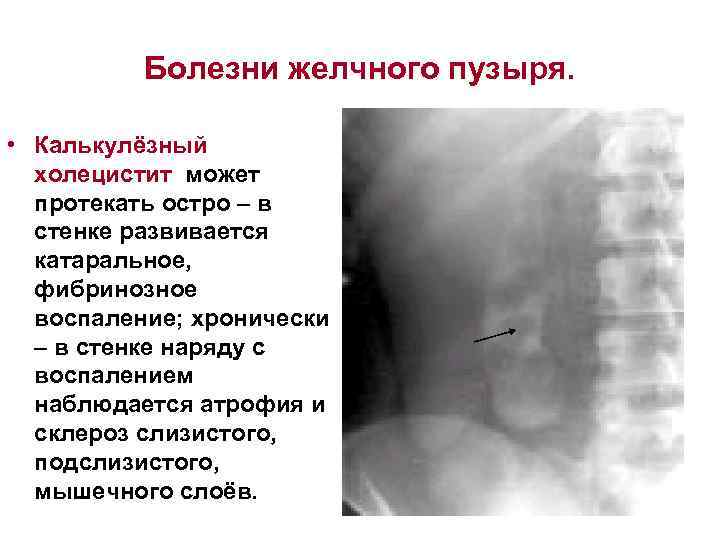
Болезни желчного пузыря. • Калькулёзный холецистит может протекать остро – в стенке развивается катаральное, фибринозное воспаление; хронически – в стенке наряду с воспалением наблюдается атрофия и склероз слизистого, подслизистого, мышечного слоёв.
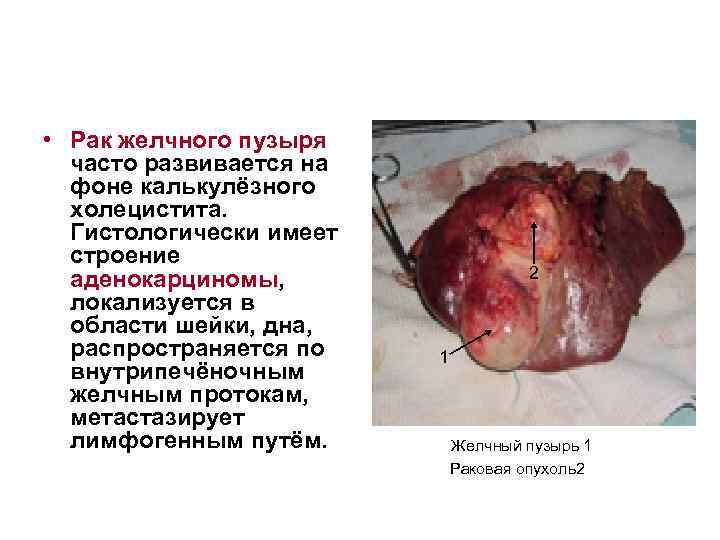
• Рак желчного пузыря часто развивается на фоне калькулёзного холецистита. Гистологически имеет строение аденокарциномы, локализуется в области шейки, дна, распространяется по внутрипечёночным желчным протокам, метастазирует лимфогенным путём. 2 1 Желчный пузырь 1 Раковая опухоль2
лекция 12 паталогия органов пищеварения.ppt